Бесплодие 1 степени у женщин: причины и особенности

Бесплодие первой степени – «просторечный» вариант термина «первичное бесплодие». Так называется неспособность зачать ребенка в течение 12 месяцев, до которой у семейной пары никогда не наступала беременность. Этот диагноз боятся услышать миллионы мужчин и женщин во всем мире, ведь он лишает их возможности стать в будущем счастливыми родителями. Почему возникает эта патология и можно ли ее преодолеть – рассмотрим в данной статье.
Что означает бесплодие 1 степени?

Нарушение репродуктивной функции ставится семейной паре или одинокой женщине в том случае, если она не может забеременеть в течение 12 месяцев при условии ведения активной половой жизни без использования контрацептивов. Первичную форму бесплодия устанавливают, если до этого супруги не имели детей, причем оценка патологии у женщин и мужчин несколько различается:
- первичное бесплодие диагностируется у пациенток, у которых до этого никогда не было беременности;
- мужчинам этот диагноз ставится в том случае, если до этого от них никто не беременел – ни нынешняя супруга, ни предыдущие половые партнерши – независимо от того, пытался ли он стать отцом в прошлом или перестал предохраняться 12 месяцев назад.
Большой разницы между бесплодием 1 степени (первичным) и 2 степени (вторичным) нет. Однако, во втором случае шансы забеременеть у семейной пары все же больше, так как наличие беременностей в прошлом свидетельствует об отсутствии у родителей врожденных патологий, делающих зачатие и вынашивание ребенка абсолютно невозможными. В остальном вторичное бесплодие практически не отличается от первичного и может быть вызвано теми же (за редким исключением) причинами.
Также стоит указать, что отсутствие беременности в прошлом не обязательно объясняется репродуктивными проблемами – многие люди решают завести ребенка только в зрелом возрасте и до этого момента пользуются средствами контрацепции.
Бесплодие 1 степени встречается вдвое чаще, чем вторичная форма патологии. Это обусловлено отсутствием детей у семейных пар, неспособных к зачатию.
Что вызывает бесплодие 1 степени?

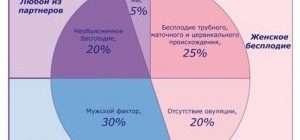
Неспособность иметь ребенка может быть обусловлена репродуктивными проблемами сразу обоих родителей или одного из них. По статистике, бесплодие первой степени у женщин чаще (примерно в 40% случаев) становится причиной отсутствия беременности у семейной пары, чем аналогичная патология у мужчин (около 24%). С вероятностью 24% в проблеме «виноваты» оба родителя, а еще в 11% случаев точные причины заболевания неизвестны, но беременность не наступает.
Более высокая вероятность «женского фактора» в первичном бесплодии объясняется тем, что беременность в большей степени зависит от организма будущей матери, чем отца. Мужчина участвует в процессе зачатия как «поставщик» генетического материала, то женщина не только продуцирует половую клетку, необходимую для зачатия, но и является естественным «инкубатором», в котором впоследствии развивается эмбрион.
Бесплодие 1 степени у женщин обуславливается следующими причинами:
- Непроходимостью маточных труб и наличием спаек в половых путях и брюшной полости. Эти патологии являются основной причиной первичного бесплодия – они диагностируются примерно у 50% женщин, не способных зачать ребенка. маточных труб и спайки в брюшной полости. Трубно-перитонеальный фактор является трудноизлечимым – проходимость половых путей и маточных труб можно восстановить хирургическим способом, но более надежным является методом лечения является экстракорпоральное оплодотворение (ЭКО).
- Инфекционными заболеваниями половых путей. Гонорея, вагиниты, хламидиоз и другие инфекции способны вызвать воспалительные процессы во влагалище и матке, которые также приводят к образованию спаек и непроходимости.
- Травмами. К ним относятся повреждения репродуктивных органов, возникающие при ушибах, падениях, ударах, а также вследствие проникающих ранений брюшной полости, некачественно выполненных хирургических манипуляций. Травмы могут привести к образованию воспалительных рубцов, развитию вторичной инфекции, полной или частичной утрате функций отдельных органов и репродуктивной системы в целом.
- Неспецифическими воспалительными процессами. Они могут развиться как в половых, так и в других органах нижней части брюшного отдела женщины. К таковым относятся, например, перитонит – воспаление, возникающее при повреждении кишечника с выходом его содержимого в брюшную полость, разрыве кисты и т. д.
- Эндометриозом. Это патологическое разрастание ткани слизистой оболочки матки с ее выходом за пределы маточной полости и патологическим изменением структуры. При эндометриозе эндометрий не способен нормально закрепить в себе и обеспечить питанием оплодотворенную яйцеклетку.
- Эндокринными расстройствами. Нарушение функций желез внутренней секреции, продуцирующих половые гормоны, нарушает репродуктивную функцию. Например, недостаточный уровень эстрадиола не позволяет нормально развиваться фолликулам с яйцеклетками, а дефицит прогестерона мешает переходу эндометрия в секреторную фазу, необходимую для успешной имплантации эмбриона. Также причиной бесплодия может быть расстройство функций щитовидной и поджелудочной железы, надпочечников, гипофиза и т. д.
- Анатомическими аномалиями половых органов. К ним относятся как врожденные, так и приобретенные патологии влагалища, матки, маточных труб, яичников и т. д. К первым относятся, например, половой инфантилизм, при котором яичники уменьшены в размерах и не продуцируют достаточное количество половых гормонов, не позволяют развиться полноценной фертильной яйцеклеткой. К приобретенным анатомическим аномалиям можно отнести частичное или полное отсутствие матки, маточных труб и придатков, влагалища вследствие травм или хирургического вмешательства.
Также причинами женского первичного бесплодия могут быть наследственность, неправильный образ жизни, чрезмерные физические нагрузки, хронический стресс, плохое питание, экология и даже низкое социально и материальное положение. Чаще всего все вышеперечисленные факторы «работают» в комплексе, хотя обычно среди них можно выделить тот, который оказывает на здоровье пациентки наибольшее воздействие.
У мужчин первичное бесплодие также возникает по разнообразным причинам – среди них:
- инфекционные заболевания половых органов и других систем организма;
- воздействие токсичных и радиационных веществ;
- врожденные аномалии репродуктивной системы, обусловленные внутриутробными травмами или хромосомными нарушениями;
- прием некоторых лекарственных препаратов – в частности, химеотерапевтических, используемых для лечения онкологических патологий;
- длительное или интенсивное голодание (вынужденное или добровольное);
- эндокринные расстройства – нарушения функций надпочечников, щитовидной железы и других органов внутренней секреторной системы, влияющие на гормональный фон;
- патологическое варикозное расширение вен мошонки (варикоцеле);
- воспалительные процессы в предстательной железе (простатит);
- заболевания сердечно-сосудистой системы, легких, почек и других органов;
- травматическое поражение яичек, семявыводящих протоков, полового члена;
- иммунное бесплодие, возникшее из-за повреждения гематотестикулярного барьера;
- частичное или полное удаление яичек вследствие хирургического вмешательства;
Точную причину неспособности семейной пары завести ребенка может определить только врач на основании данных анамнеза пациентов и результатов их социологического обследования.
Диагностика первичного бесплодия

Для постановки точного диагноза и определения точной причины оба родителя проходят комплексное медицинское обследование. При бесплодии 1 степени у мужчин оно включает следующие процедуры:
- спермограмму – анализ спермы на количество, качество, подвижность, фертильность сперматозоидов;
- MAR-тест – исследование эякулята на наличие в нем антиспермальных антител;
- общий и биохимический анализ мочи и крови;
- анализ крови на гормоны и инфекции (ВИЧ, сифилис, гепатиты В и С);
- исследование отделяемого из уретры (при необходимости).
Обследование женщин при диагностировании первичного бесплодия проходит более подробно и включает:
- исследование проходимости маточных труб (эхогистеросальпингоскопию или гистеросальпингографию);
- ультразвуковое исследование органов малого таза;
- гормональное исследование крови;
- цервикальные и влагалищные мазки на флору, наличие половых инфекций, патологическую цитологию;
- анализ крови на свертываемость (коагулограмму) и т. д.
При необходимости для уточнения диагноза женщине могут быть назначены и другие диагностические процедуры – лапароскопия, гистероскопия, биопсия эндометрия, ультразвуковое исследование щитовидной железы, надпочечников, МРТ головы и т.д.
Как лечат бесплодие 1 степени?
Стратегия лечения первичного бесплодия зависит от причин, вызвавших данную патологию. Пациенткам назначаются следующие виды терапии:
- лапароскопическую операцию при непроходимости маточных труб и спайках в брюшной области;
- при заболевании матки применяются антибиотики, физиотерапевтические процедуры, хирургическое удаление синехий (спаек), новообразований (опухолей или полипов);
- эндокринный фактор купируется и устраняется гормональными препаратами, недостаточная функция яичников компенсируется стимуляцией гормонами.
Лечение первичного бесплодия у мужчин осуществляется следующими методами:
- хирургическим удалением расширенных вен при варикоцеле;
- приемом гормональных препаратов для компенсации эндокринных нарушений и нормализации синтеза спермы;
- хирургическими операциями при лечении крипторхизма (неопущения яичка) и других анатомических аномалий;
- антибиотики и противовоспалительные средства для устранения половых инфекций и простатита.
Отдельно стоит упомянуть экстракорпоральное оплодотворение (ЭКО) с помощью генетического материала родителей и/или донора – данная методика не устраняет саму причину бесплодия, но позволяет ее обойти за счет зачатия ребенка вне материнского организма. Это сложная процедура, требующая длительной подготовки от обоих половых партнеров, поэтому назначается только в самых крайних случаях, когда другие методы лечения неэффективны. Эффективность ЭКО достаточно высокая – примерно 35-40% шансов на зачатие с первой попытки, что сопоставимо с вероятностью возникновения беременности у здоровой семейной пары при естественном половом акте.
Важным аспектом лечения бесплодия 1 степени является устранение факторов, негативно влияющих на репродуктивную функцию – вредных привычек, нездорового образа жизни, стрессов, плохой экологии, некоторых медицинских препаратов и т. д. Зачастую этого бывает достаточно для полного восстановления фертильности пациентов и обеспечения им возможности зачать, выносить и родить здорового ребенка.
Бесплодие 1 степени

Обычно диагноз первичного бесплодия ставится мужчинам и женщинам, имеющим определенные кратковременные трудности с зачатием. На сегодняшний день бесплодие считается довольно распространенной проблемой, однако некоторые его формы успешно поддаются лечению. Если у супружеской пары не получается зачать ребенка в течение одного-двух лет, живя при этом активной половой жизнью без использования контрацептивов, то такое заболевание носит название бесплодие первой степени.
Доктор Лазарева имеет огромный опыт в лечении бесплодия 1 степени у бездетных супружеских пар. За время своей работы мы сумели помочь решить проблему с зачатием более, чем 1500 парам. Наши пациенты имеют возможность получать квалифицированные консультации и проходить лечение с использованием самого современного медицинского оборудования. К каждому, что обращается в нашу клинику за помощью, мы стараемся найти индивидуальный подход и подбираем наиболее эффективную схему лечения. Записаться на прием к врачу Вы можете непосредственно на нашем сайте, заполнив онлайн-анкету. А теперь рассмотрим подробно причины и методы лечения данного заболевания.
Виды бесплодия
Бесплодие у мужчин и женщин можно подразделить на несколько основных типов в зависимости от причин из возникновения:
- физиологическое – женщина не может забеременеть физически в детском возрасте, а также в период наступления климакса;
- врожденное – женщина имеет какие-либо отклонения в развитии половых органов;
- приобретенное – в анамнезе имеются болезни половых органов, перенесенные инфекции или вирусы;
- добровольное – происходит в процессе применения контрацептивов;
- временное – как правило, вызвано перенесенными стрессами, иммунными проблемами или же встречается в период лактации;
- постоянное – не поддается лечению, наступает после удаления основных детородных органов.
Почему возникает бесплодие 1 степени: женщины
Если Ваш лечащий врач в медицинском заключении написал «первая стадия бесплодия» не стоит сразу же отчаиваться и опускать руки. Диагноз бесплодие 1 совершенно не означает, что Вам никогда не посчастливится стать родителями. Современная медицина обладает довольно серьезным потенциалом в сфере лечения первой стадии бесплодия как у женщин, так и у мужчин.
У женщин подобная проблема чаще всего бывает вызвана наличием каких-либо отклонений в репродуктивной системе. К примеру, нарушением уровня гормонов, нестандартным расположением внутренних женских половых органов или их недоразвитием. Также бесплодие 1 степени может развиться под влиянием воспалительных процессов в женском организме, спаек и других новообразований, скрытых инфекций и абортов в анамнезе.
К большому сожалению, некоторые заболевания, вызывающие первичное бесплодие у женщин протекают без каких-либо видимых симптомов. К примеру, выявить наличие кисты шейки матки обычно удается лишь в процессе проведения УЗИ. А поликистоз яичников может заявить о себе внеплановыми кровотечениями и сбоем привычного цикла.
Почему возникает бесплодие 1 степени: мужчины

Случается и так, что причиной невозможности зачатия выступают и мужские проблемы. Именно поэтому супружеские пары проходят обследование совместно. Нередко и лечение бесплодия первой степени назначается сразу обоим партнерам.
Мужчина может быть бесплодным из-за наличия вирусов или инфекций в организме, по причине неправильного строение органов мужской половой системы, непроходимости семенных каналов. Мужской организм также может вырабатывать антитела к собственным сперматозоидам, что в некоторых случаях становится причиной первичного бесплодия.
Анализы при первичном бесплодии: мужчины и женщины
В ходе обследования женского организма на предмет бесплодия 1 степени пациентке в обязательном порядке назначают УЗИ и полный осмотр у гинеколога. На основании полученных данных специалист оценивает общее состояние репродуктивной системы пациентки, выявляет наличие тех или иных отклонений и выбирает наиболее подходящий метод решения проблемы.
Зачастую пациентку направляют на гистероскопию – процедуру, при которой полость матки тщательно изучается специальным эндоскопом, введенным в ее полость. Картинка при этом выводится на монитор специалиста.
При бесплодии 1 степени женщине необходимо также проверить состояние маточных труб. В полость матки помещается жидкость с особым составом, после чего делаются рентгеновские снимки. Помимо этого, для постановки верного диагноза, у женщины проверяют гормональный фон и берут анализ крови на различные показатели.
Самым информативным анализом у мужчин при выявлении стадии бесплодия является спермограмма. Данный анализ дает возможность оценить состояние сперматозоидов, степень их подвижности и уровень качества. Также у мужчин берется бактериальный посев и сдается анализ секрета простаты. Сданная сперма обследуется также на предмет наличия в ней антиспермальных тел. Мужчина, так же как и женщина, должен сдать кровь на различные показатели.
Советы бесплодным парам
В некоторых случаях для того, чтобы беременность все же наступила, партнерам достаточно лишь придерживаться несложных правил в повседневной жизни:
- Заниматься сексом желательно за несколько дней до наступления овуляции, и в период самой овуляции. Оптимальная частота половых актов – 3-4 раза в неделю.
- Наиболее эффективная поза для зачатия – когда мужчина находится сзади.
- Непосредственно перед половым актом женщине рекомендуется произвести спринцевание содовым раствором – это снизит кислотность во влагалище и создаст благоприятную среду для сперматозоидов.
- Психологическое состояние играет не последнюю роль в успешности зачатия – постарайтесь быть максимально расслабленными и не думать о насущных проблемах.
- Не вставайте сразу после секса, полежите некоторое время, подложив под поясницу небольшую подушку. Это способствует более быстрому прохождению сперматозоидов.
Как лечить?

Современный ритм жизни заставляет нас находиться в постоянном физическом и эмоциональном напряжении, испытывать частые переживания и стрессы, на работе и в повседневной жизни. Сил у организма на то, чтобы положить начало новой жизни просто не остается. Как ни странно, наиболее эффективным решением проблемы бесплодия 1 степени является смена обстановки обоих партнеров. Лучше всего взять отпуск и вместе провести его у моря. Такой метод довольно часто приносит результат в виде долгожданной беременности.
Если проблема кроется намного глубже, то в лечении применяются различные антибактериальные и гормональные препараты, а также метод лапароскопии при проблемах с маточными трубами у женщины. В совокупности с традиционными способами лечения большой популярностью пользуются также рецепты народной медицины и гомеопатия. Первичное бесплодие у мужчин и женщин лечится также иглоукалыванием, физиотерапией и гирудотерапией.
Вот некоторые из наиболее эффективных рецептов, которые помогут справиться с проблемой первичного бесплодия с помощью народной медицины:
- Мед – принимать данный продукт пчеловодства при бесплодии 1 степени лучше всего ежедневно в течение 60 дней. Дневная доза составляет примерно 250 мл. Есть мед можно как в чистом виде, так и разбавляя его водой.
- Маточное молочко – 250 гр. водки смешать со 120 гр. маточного молочка. Настаивать смесь сутки. Пить перед едой по 1 ч. ложке.
- Боярышник – 2 ст. ложки растения залить двумя стаканами горячей воды. Настоять в течение часа. Пить маленькими порциями в течение всего дня.
- Черная бузина – 1 ст. ложку сухой травы залить 200 гр. кипятка. Пить можно как обычный чай.
- Базилик – кушать его можно как в чистом виде, так и добавляя в повседневные блюда. Из него также можно приготовить отвар: 1 ст. ложку базилика залить стаканом горячей воды. Настоять полчаса и процедить. Принимать ежедневно по 100 мл. перед каждым приемом пищи.
- Отвар из боярышника – 100 гр. сухого растения заливаем 1л. водки. Настаивать в течение 10 дней. Пить по 1 ч. ложке за 30 минут до приема пищи.
- Подорожник – 1 ст. ложку растения залить стаканом горячей воды. Настоять 30 минут, процедить и принимать по 1 ст. ложке ежедневно в течение 60 дней.
Бесплодие 1 степени как у мужчин, как и у женщин – отнюдь не приговор. Напротив, это возможность наиболее тщательно и обдуманно подойти к зачатию и рождению ребенка и стать в конечном итоге здоровой полноценной семьей. Не рекомендуется самостоятельно назначать себе препараты и выбирать способ лечения – это должен делать только квалифицированный опытный специалист. И даже если после множества усилий беременность не наступила следует помнить, что в мире существует множество альтернативных методов стать папой и мамой – прибегнуть к ЭКО, обратиться к суррогатной матери или же усыновить ребенка.
Женское бесплодие — симптомы и лечение
Что такое женское бесплодие? Причины возникновения, диагностику и методы лечения разберем в статье доктора Титова Сергея Юрьевича, гинеколога со стажем в 27 лет.
Над статьей доктора Титова Сергея Юрьевича работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Бесплодие (Female infertility) — это заболевание, при котором беременность не наступает после 12 месяцев регулярной половой жизни без использования контрацептивов. Для женщин старше 35 лет диагноз «бесплодие» ставят через шесть месяцев.
Диагностика и лечение по поводу бесплодия могут быть начаты не ранее, чем через год после первых попыток забеременеть. Для женщин старше 35 лет срок сокращается до полугода.
Распространённость
Среди женщин 15-44 лет, когда-либо бывших замужем, диагноз «бесплодие» был поставлен:
- в 20-24 года — 1,7 %;
- в 25-29 лет — 3,3 %;
- в 30-34 года — 6,3 %;
- в 35-39 лет — 6 %;
- в 40-44 лет — 5,8 % [14] .
В Российской Федерации, по разным данным, бесплодны от 15 до 24 % браков. Точных данных нет, но врачи даже на основе имеющихся бьют тревогу [1] [3] [4] [6] .
Основные причины бесплодия у женщин
К бесплодию могут приводить как врождённые, так и приобретённые заболевания:
- Врождённые заболевания (пороки развития половых органов):
- гипоплазия матки (размеры матки меньше, чем должны быть в норме);
- удвоение матки;
- перегородки полости и шейки матки.
- Воспалительные заболевания, приводящие к непроходимости маточных труб (самая частая причина бесплодия): ;
- воспаление полости матки; — воспаление придатков матки; или хламидиозная инфекция.
- Другие заболевания и операции:
- новообразования матки и эндометрия — миомы матки, полипы эндометрия и цервикального канала;
- нарушение работы органов, вырабатывающих гормоны (гипофиза, гипоталамуса, яичников, щитовидной железы, надпочечников);
- аборты и операции на матке и придатках [1][3][4][6] .
Вторичное бесплодие — это состояние, когда женщине не удаётся зачать ребёнка, хотя раньше она была беременна. Причины вторичного бесплодия зачастую связаны с возрастом и перенесёнными заболеваниями.
Бесплодие от противозачаточных таблеток
В подавляющем большинстве случаев комбинированные оральные контрацептивы (КОК) к бесплодию не приводят. Осложнения после их приёма развиваются крайне редко и выражаются в том, что у женщины прогрессируют заболевания, которые были до приёма КОК: эндометриоз, миома матки и гипоплазия эндометрия.
Также может развиться синдром гиперторможения гонадотропной функции гипофиза (СГГФГ) — гормональная дисфункция, из-за которой прекращаются менструации. СГГФГ — это одна из наиболее распространённых форм вторичной аменореи. После приёма КОК в течение года и более СГГФГ возникает у 1–2 % пациенток [12] .
Психологические причины бесплодия
Стресс может повлиять на либидо и сексуальную функцию и снизить возможность женщины забеременеть. Сильные нервные потрясения способны нарушить менструальный цикл, при этом может не происходить овуляция, что также приводит к бесплодию.
Генетические факторы бесплодия
Генетическое бесплодие возникает, если нарушается структура генов яйцеклеток.
Хромосомы у взрослого человека могут повредиться:
- под воздействием радиации и химикатов;
- из-за загрязнений окружающей среды и неправильного образа жизни, например при употреблении наркотиков.
Причины генетического бесплодия у женщин:
- Нарушение механизмов расхождения хромосом при созревании яйцеклетки. После 40 лет около 80 % яйцеклеток имеют хромосомную патологию.
- Врождённые хромосомные нарушения, например слияние хромосом или инверсия, при которой поворачивается участок хромосомы.
- Врождённые аномалии числа половых хромосом: синдромы Шерешевского — Тёрнера и Свайера, а также трисомия Х-хромосомы — синдром, при котором развивается недостаточность функции яичников и возрастают риски внутриутробной гибели плода.
- Синдром Нунан (Ульриха — Тёрнера) — женщина не может забеременеть из-за первичной недостаточности функций яичников.
Молекулярно-генетические нарушения:
- Мутации в генах, отвечающих за свёртывающую систему крови. Избыток гомоцистеина, повышенная свёртываемость крови и склонность к образованию тромбов могут привести к бесплодию и невынашиванию беременности.
- Нарушенная способность эндометрия к имплантации и смещение времени имплантационного окна.
- Синдром Мартина — Белл (синдром ломкой X-хромосомы). У женщин-носительниц предмутационного состояния в 15–25 % случаев развивается синдром раннего истощения яичников.
- Синдром Каллмана — мутации в генах, из-за которых развилась вторичная недостаточность функции яичников, или гипогонадотропный гипогонадизм (нарушения в работе гипоталамо-гипофизарной системы).
Генетические аномалии при бесплодии встречаются не чаще, чем в 10 % случаев, и преобладают у мужчин. У женщин нарушения в основном связаны с изменением числа и структуры хромосом, мутациями генов. Такие патологии чаще возникают после 40 лет [13] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы женского бесплодия
Основной признак бесплодия у женщин — это отсутствие беременности при регулярной половой жизни без применения методов контрацепции. Также бесплодие проявляется симптомами тех заболеваний, из-за которых беременность не наступает.
При воспалительных заболеваниях и инфекционных процессах:
- неприятные выделения из половых путей;
- боли в животе;
- зуд и дискомфорт в наружных половых органах;
- повышение температуры тела.
При миоме матки и эндометриозе:
- боли внизу живота и при половых актах;
- обильные менструации;
- нарушения менструального цикла — менструации продолжительностью более 7 дней и чаще, чем через 21 день;
При гормональной дисфункции и заболеваниях органов, вырабатывающих гормоны:
- нарушения менструального цикла;
- перерывы между менструациями более 35 дней или отсутствие менструаций [1][3][4][6] .
Патогенез женского бесплодия
Женское бесплодие возникает в результате заболеваний репродуктивной системы, при которых нарушаются следующие процессы:
- Созревание яйцеклетки.
- Оплодотворение яйцеклетки.
- Имплантация оплодотворённой яйцеклетки.
- Развитие плодного яйца и дальнейшее вынашивание беременности [2] .
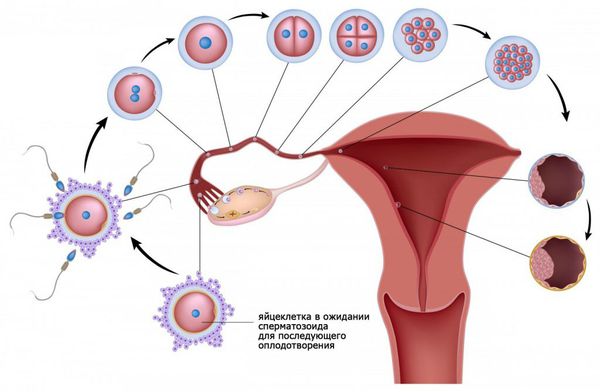
При половом акте миллионы сперматозоидов, содержащиеся в сперме мужчины, попадают во влагалище женщины. Недостаточное количество здоровых сперматозоидов или их отсутствие препятствует возникновению беременности и называется мужским фактором бесплодия.
Через два часа после полового акта большинство сперматозоидов погибает во влагалище. Только самые «сильные и здоровые» сперматозоиды проникают через шейку матки в матку. Бесплодие может возникнуть, если сперматозоиды не могут преодолеть цервикальный канал (шеечный фактор бесплодия).
Причины непроходимости цервикального канала:
- полип шейки матки — это опухолевидное образование, растущее из стенки цервикального канала в его просвет, имеющее ножку или широкое основание;
- рубцовая деформация шейки матки, появляющиеся, в основном после родов или хирургических вмешательств на органах половой системы;
- аномальное положение матки (резкий загиб кзади или кпереди);
- иммунологические причины (сперматозоиды теряют подвижность в слизи канала).
Из матки сперматозоиды проникают в маточные (фаллопиевы) трубы. Непроходимость маточных труб определяет трубный фактор бесплодия. Основная причина непроходимости маточных труб — спаечный процесс после перенесённых воспалительных заболеваний.
Сперматозоиды стремятся оплодотворить созревшую яйцеклетку, которая выходит из доминантного фолликула в одном из яичников. Нарушение овуляции и отсутствие созревшей яйцеклетки называется ановуляцией. Это состояние является причиной эндокринного бесплодия.
Причины отсутствия овуляции:
- нарушение работы органов, вырабатывающих гормоны (гипофиза, гипоталамуса, яичников, щитовидной железы, надпочечников);
- преждевременное истощение (старение) яичников — отсутствие примордиальных фолликулов (мелких фолликулов, находящихся в начальной стадии своего развития), из которых созревает яйцеклетка [1][3][4][6] .
Оплодотворение яйцеклетки происходит в просвете маточной трубы. Далее оплодотворённая яйцеклетка движется по маточной трубе в сторону матки. При непроходимости маточных труб перемещение яйцеклетки к матке затруднено или становиться невозможным.
После того как произойдёт овуляция , яичники начинают вырабатывать прогестерон. Под действием гормона утолщается внутренняя слизистая оболочка тела матки ( эндометрий ) , и оплодотворённая яйцеклетка полностью погружается в него. Хронические воспалительные заболевания (эндометрит, инфекции, эндометриоз, гормональная дисфункция, миома матки) и другие патологические процессы мешают продвижению яйцеклетки и её имплантации в эндометрий. Это может приводить к присоединению бластоцисты ( ранняя стадия развития зародыша ) к маточной трубе и развитию внематочной беременности.
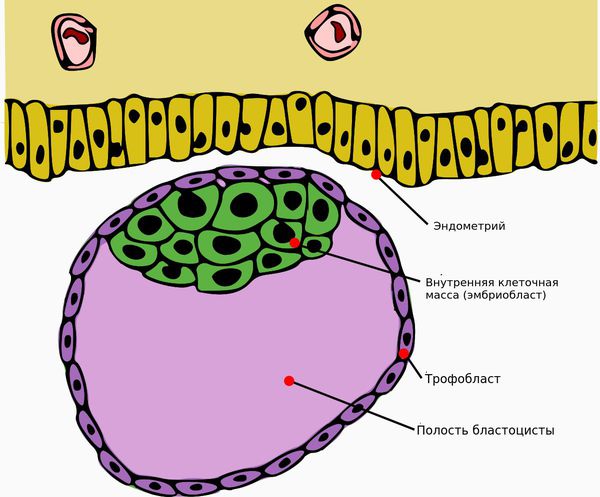
К остановке развития зародыша и выкидышу может привести неправильное прикрепление яйцеклетки к эндометрию. [1] [3] [4] [6] . Мутации генов в сперматозоидах, яйцеклетке или уже в оплодотворённой яйцеклетке также могут стать причиной неразвивающейся беременности [2] [5] .
Классификация и стадии развития женского бесплодия
Согласно рекомендациям ВОЗ и Министерства здравоохранения РФ, женское бесплодие классифицируется по МКБ-10 как «N97 Женское бесплодие (неспособность забеременеть, стерильность женская)». Её подразделяют на 10 типов:
1. (N97.0) Женское бесплодие, связанное с отсутствием овуляции.
Овуляция — это выход яйцеклетки из яичника в маточную трубу с возможностью последующего оплодотворения сперматозоидами. Без овуляции зачатие естественным путём невозможно. Овуляция может отсутствовать из-за нарушения работы органов, выделяющих гормоны (гипоталамуса, гипофиза, яичников, щитовидной железы, надпочечников). Такую форму называют «эндокринное бесплодие», оно составляет около 25 % в структуре всех причин женского бесплодия. Эндокринное бесплодие возникает на фоне заболеваний, вызванных различными причинами. Например, функциональная гипоталамическая аменорея возникает из-за нервных потрясений, потери массы тела или при тяжёлых физических нагрузках [1] [3] [4] [6] .
2. (Е28.2) Синдром поликистозных яичников (СПКЯ) характеризуется избытком мужских половых гормонов (тестостерона, андростендиона, дегидроэпиандростерона и других) и отсутствием овуляции. Иногда увеличена масса тела и нарушен менструальный цикл. СПКЯ передаётся по наследству, его частота в популяции составляет 8-13 % [1] [3] [4] [6] .
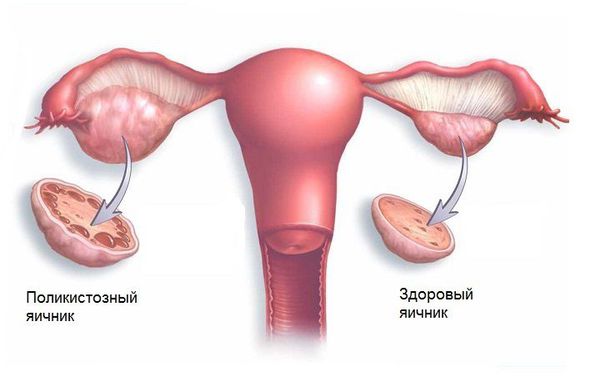
3. (Е28.3) Гипергонадотропная гипоэстрогенная ановуляция — преждевременное истощение яичников («старение»). Основной причиной возникновения заболевания являются генетические факторы. Также к истощению яичников могут привести эндометриоз и операции на придатках. Заболевание проявляется скудными менструациями или их отсутствием (аменорея) в течение 4-6 месяцев. При заболевании количество первичных фолликулов снижено, или они отсутствуют полностью. Распространённость в популяции достигает 1-2 %.
4. (Е22.1) Гиперпролактинемия — заболевание, при котором повышен уровень гормона пролактина. При гиперпролактинемии менструации становятся редкими или отсутствуют, из сосков выделяется молозиво.
Гиперпролактинемия в 40 % случаев возникает при росте опухоли в головном мозге (в гипофизе). Также заболевание может возникать при болезнях почек, щитовидной железы и при приёме некоторых лекарств [1] [3] [4] [6] . Гиперпролактинемия чаще всего диагностируется у женщин в возрасте 25-34 лет.
5. (N97.1) Женское бесплодие трубного происхождения связано с врождённой аномалией маточных труб или трубной непроходимостью. Маточные трубы могут быть непроходимы из-за врождённой аномалии развития или в результате воспаления (сальпингита, сальпингоофорита) и после перенесённой гонорейной, хламидийной и другой инфекции. Заболевания приводят к тому, что в брюшной полости образуются спаечные сращения. В спаечный процесс вовлекаются яичники, маточные трубы и брюшина малого таза. Причиной воспаления внутренних половых органов могут быть аборты, выскабливания стенок полости матки, операции на органах малого таза и брюшной полости, эндометриоз, туберкулёз половых органов. Трубное бесплодие в России составляет 25-70 % от всех случаев бесплодия [1] [3] [4] [6] .
6. (N97.2) Женское бесплодие маточного происхождения связано с врождённой аномалией матки и нарушениями при имплантации яйцеклетки.
К бесплодию маточного происхождения приводят:
- врождённые аномалии половых органов: удвоение тела матки с удвоением влагалища и шейки матки, изменение формы полости матки (двурогая матка, однорогая матка);
- воспалительные болезни матки;
- полипы тела и шейки матки; и другие доброкачественные новообразования матки;
- эндометриоз;
- внутриматочные синехии (спайки).
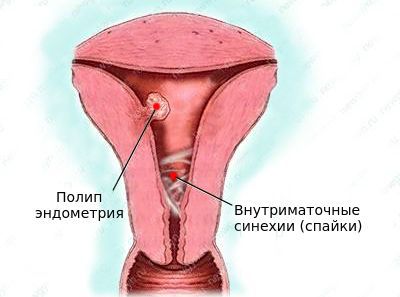
Внутриматочные сращения (синехии) — патология, при которой в полости матки образуются спайки. Появление внутриматочных синехий может произойти после аборта, неразвивающейся беременности, пузырного заноса, послеродового кровотечения. Формированию внутриматочных синехий также способствует наложение компрессионных швов при послеродовом кровотечении.
Частыми жалобами при бесплодии, обусловленном заболеваниями матки, являются кровяные выделения из половых путей вне менструального цикла и боли в нижних отделах живота. Причиной бесплодия маточного происхождения также могут быть перенесённые инфекции половых путей и операции на матке [1] [3] [4] [6] .
7. (N97.3) Женское бесплодие цервикального происхождения возникает из-за деформации шейки матки. К цервикальным формам бесплодия приводят травмы и хирургические вмешательства на шейке матки.
8. (N80) Эндометриоз — заболевание, при котором в разных органах и тканях разрастается ткань, подобная эндометрию из полости матки. На данных момент причины и патогенез эндометриоза до конца не ясны.
- эндометриоз яичников (кисты эндометриоидные);
- поражение мышцы матки (аденомиоз);
- наружный генитальный эндометриоз (поражение брюшины);
- ретроцервикальный эндометриоз (разрастание эндометриоидной ткани в шейке матки с возможным поражением прямой кишки) [1][3][6][9] .
9. (N97.8) Бесплодие «неясного генеза» — при обследовании причины бесплодия не выявлены ни у мужчины, ни у женщины, встречается в 10 % от всех случаев бесплодия.
10. (N97.4) Женское бесплодие, комбинированное с мужскими факторами — состояние, вызванное одновременно женскими и мужскими факторами. Способность к зачатию у мужчин может снижаться по следующим причинам:
- пороки развития мочеполовых органов;
- злокачественные новообразования;
- инфекции мочеполовой системы;
- расширение вен семевыносящего протока (варикоцеле);
- эндокринные нарушения;
- генетические дефекты.
У 30-40 % мужчин причину бесплодия выявить не удаётся. При этом в анализе спермы мужчины выявляются патологические изменения, причины которых не ясны. К таким изменениям относятся уменьшение количества сперматозоидов, их слабая подвижность и нарушения в строении сперматозоидов, заметные визуально.
Не все причины мужского бесплодия могут быть диагностированы и устранены. Чтобы своевременно подобрать методы лечения, обследование следует начинать с мужчины [1] [6] [7] [8] .
Стадии бесплодия
Cтадий бесплодия не существует. Выделяют только первичное бесплодие, когда женщина никогда не была беременна. И вторичное бесплодие — женщина ранее была беременна, но сейчас беременность не наступает.
Осложнения женского бесплодия
Осложнения бесплодия — это патологии, которые могут возникнуть у нерожавших женщин. Отсутствие родов и грудного вскармливания способствует появлению опухолей молочных желёз. Проведённые исследования с участием 50 302 женщин из 30 стран подтвердили это заключение [11] .
У пациенток, которые лечатся от бесплодия, чаще чем у женщин, имеющих детей, возникают психические нарушения. Это подтверждено исследованием, в которое входило 7148 женщин, проходивших лечение от бесплодия [11] .
Диагностика женского бесплодия
Для уточнения причины бесплодия разработан алгоритм обследования, который подходит для направления на ЭКО (экстракорпоральное оплодотворение) и применения ВРТ (вспомогательных репродуктивных технологий):
1. Физикальное обследование. К бесплодию может привести множество заболеваний, поэтому пациентку осматривают полностью. Врач оценивает состояние кожи, волос и молочных желёз, затем переходит к осмотру половых органов.
2. Микроскопическое исследование мазка из цервикального канала и влагалища методом ПЦР для выявления в соскобе из цервикального канала следующих бактерий:
- Neisseria gonorrhoeae (гонорея);
- Chlamydia trachomatis (хламидия);
- Ureaplasma spp. (виды уреаплазмы);
- Mycoplasma hominis (микоплазма хоминис);
- Mycoplasma genitalium (микоплазма гениталиум);
- Trichomonas vaginalis ( влагалищная трихомонада) .
3. Оценка овуляции. Овуляторную функцию можно определить одним их следующих методов:
- исследование уровня прогестерона в крови (за 7 дней до менструации);
- проведение мочевого теста на овуляцию;
- ультразвуковой мониторинг овуляции (УЗИ), который позволяет оценить созревание фолликулов, произошедшую овуляцию и формирование жёлтого тела;
- биопсия эндометрия с гистологическим исследованием биоптата (материала, полученного путём биопсии) показана при подозрении на патологические процессы эндометрия, например при хроническом эндометрите, полипах и гиперплазии.
4. Оценка овариального резерва при УЗИ — это подсчёт числа фолликулов в яичниках. Низкий овариальный резерв — это менее трёх антральных фолликулов (фолликулов на последней стадии созревания).
5. Определение гормонов в крови проводится на 2-5 день менструального цикла. При отсутствии менструаций (аменорее) анализы можно сдавать в любой день. Определяют концентрацию следующих гормонов:
- ФСГ (фолликулостимулирущего);
- АМГ (антимюллерова);
- ПРЛ (пролактина);
- ЛГ (лютеинизирующего);
- Е2 (эстрадиола);
- Т (тестостерона);
- ТТГ (тиреотропного).
- антител к тиреопероксидазе [1][6][7][8] .
6. Инструментальная диагностика бесплодия у женщин:
- УЗИ малого таза рекомендовано всем женщинам с бесплодием для оценки размеров матки и яичников и выявления образований матки и придатков. УЗИ покажет аномалии развития внутренних половых органов, патологии эндометрия (полипы, гиперплазия, хронический эндометрит) и поможет определить толщину эндометрия и количество антральных фолликулов. УЗИ рекомендовано при подозрении на СПКЯ — при заболевании яичники увеличены, и присутствует более 12 фолликулов.
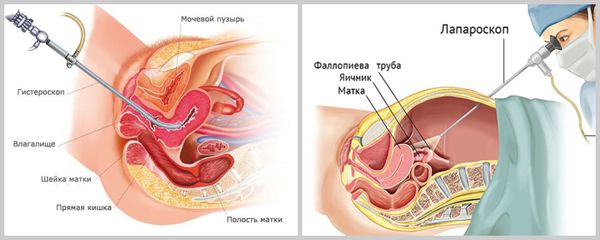
- Оценка проходимости маточных труб проводится методами гистеросальпингографии (ГСГ, исследование при помощи рентген-аппарата с введением контрастных веществ) и/или соногистеросальпингографии (УЗИ с контрастным веществом), по показаниям — лапароскопии ( операция через небольшие разрезы ). С помощью ГСГ и соногистеросальпингографии также определяют размер и форму матки, её врождённые и приобретённые аномалии. К приобретённым аномалиям относятся субмукозная миома, полипы, внутриматочные синехии.
- Магнитно-резонансная томография (МРТ) выявляет пороки развития внутренних половых органов, новообразования, очаги эндометриоза, опухоль гипофиза.
- Гистероскопия позволяет оценить состояние канала шейки матки, полости матки, а также устья фаллопиевых труб.
- Лапароскопию выполняют при подозрении на трубный фактор бесплодия: спайки в малом тазу, эндометриоз, пороки развития внутренних половых органов.
7. Обследование мужчины. Основной метод оценки фертильности мужчины — спермограмма (оценка показателей эякулята). При уменьшении количества сперматозоидов, их слабой подвижности и нарушениях в строении рекомендованы консультации генетика и уролога [1] [6] [7] [8] .
7. Консультации других специалистов:
- терапевта — при соматических заболеваниях;
- эндокринолога — при заболеваниях эндокринной системы;
- консультация нейрохирурга — при подозрении на аденому гипофиза;
- консультация онколога — при подозрении на опухоли молочных желёз;
- консультации других специалистов при выявлении соответствующей патологии [1][3][4] .
Лечение женского бесплодия
Какой врач лечит бесплодие
Бесплодие лечит гинеколог. Но могут потребоваться консультации и других специалистов: терапевта, эндокринолога, андролога, онколога, генетика и др.
Методы лечения бесплодия
Выделяют три вида лечения бесплодия:
- Консервативные методы — медикаментозная коррекция гормональных нарушений и воспалительных заболеваний.
- Хирургические методы — оперативное лечение патологий репродуктивной системы: удаление узлов миомы и полипов эндометрия и цервикального канала, рассечение спаечных сращений в брюшной полости, восстановление проходимости маточных труб [1][3][6] .
- Методы ВРТ — применение вспомогательных репродуктивных технологий.
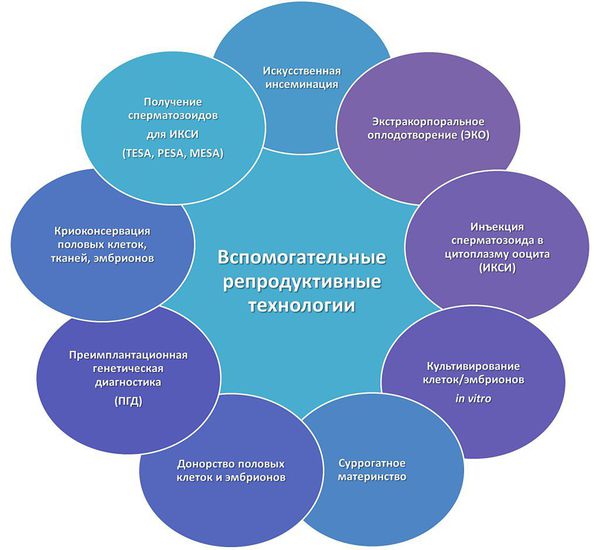
Основным и самым эффективным методом лечения бесплодия является ЭКО. Во время ЭКО яйцеклетку извлекают из организма женщины и оплодотворяют искусственно в условиях «in vitro» («в пробирке»). Полученный эмбрион содержат в условиях инкубатора, где он развивается в течение 2—5 дней, после чего эмбрион переносят в полость матки для дальнейшего развития.
Лечение каждого конкретного бесплодия имеет свои особенности, рассмотрим их подробнее.
N97.0 Женское бесплодие, связанное с отсутствием овуляции. Для лечения проводят стимуляцию овуляции с помощью лекарственных средств. При неэффективности медикаментозного лечения рекомендовано ЭКО. Если причина бесплодия в эндокринных нарушениях, то нормализуют работу больного органа — щитовидной железы, надпочечников, гипофиза и др. При расстройствах пищевого поведения рекомендована консультация диетолога и психотерапевта.
Е28.2 Синдром поликистозных яичников (СПКЯ). При бесплодии, обусловленном СПКЯ, рекомендована уменьшение массы тела до нормы. Оперативное лечение малоэффективно, показана стимуляция овуляции и проведение программ ЭКО.
Е28.3 Гипергонадотропная гипоэстрогенная ановуляция. Пациенткам с преждевременной недостаточностью яичников рекомендованы программы ВРТ с использованием донорских яйцеклеток или эмбрионов.
Е22.1 Гиперпролактинемия. Заболевание лечат лекарствами, снижающими уровень пролактина и уменьшающими размеры опухоли. При больших размерах опухоли и отсутствии эффекта от медикаментозной терапии рекомендовано удаление опухоли гипофиза. Такую операцию можно сделать через носовые ходы, не разрезая кости черепа.
N97.1 Женское бесплодие трубного происхождения. Консервативное лечение неэффективно, к действенным методам относятся программы ВРТ, ЭКО [1] [3] [4] [6] . Операции по восстановлению проходимости маточных труб признаны менее эффективными, чем ЭКО, но могут быть рекомендованы женщинам в возрасте до 35 лет при сохранённом овариальном резерве, наличие овуляции и нормальных показателях спермы у партнёра. При подготовке к ЭКО показано удаление гидросальпинксов ( скопление секрета в полости трубы ) и сактосальпинксов ( водянистое содержимое в просвете маточной трубы ). [1] [3] .
N97.2 Женское бесплодие маточного происхождения. Для лечения маточной формы бесплодия применяют хирургические методы: удаляют полипы и узлы при миоме, разъединяют сращения в полости матки и восстанавливают нормальную анатомию при пороках полости матки.
Методы ВРТ показаны при непроходимости маточных труб, отсутствии овуляции, сниженном овариальном резерве и патологиях спермы. Консервативное лечение лейомиомы не рекомендуются, но может применяться для предоперационной подготовки у пациенток с анемией. Операция при миоме матки поможет восстановить естественную фертильность и подготовить пациентку к программам ЭКО.
Показания к хирургическому лечению миомы матки:
- субмукозная лейомиома матки (под слизистой оболочкой полости матки);
- миома, деформирующая полость матки;
- миома с признаками нарушения питания;
- миома матки с перешеечным расположением узла или при размерах узла более 5 см.
Программы ЭКО, ВРТ применяют при наличии миоматозных узлов до 4-5 см в диаметре, не деформирующих полость матки и не имеющих признаков нарушения питания.
Основной метод лечения внутриматочных синехий — гистероскопическое разрушение сращений. Репродуктивная функция после операции восстанавливается в 60 % случаев.
N97.3 Женское бесплодие цервикального происхождения. При наличии полипов цервикального канала и сращений рекомендована операция. При невозможности сперматозоидов преодолеть слизь в цервикальном канале используют внутриматочную инсеминацию спермой партнёра или донора. При отсутствии эффекта прибегают к методам ВРТ [1] [3] [4] [6] .
N80 Эндометриоз. При заболевании рекомендована лапароскопия для удаления поражённой ткани с максимальным сохранением яичниковой. При отсутствии беременности после шести месяцев регулярной половой жизни показано применение программ ВРТ. В некоторых случаях при эндометриоидных кистах (когда ранее уже проводилось оперативное лечение по поводу эндометриоза) использовать программы ВРТ можно сразу. При поражении мышцы матки эндометриозом (аденомиоз) операция показана только при образовании больших очагов (узловой формы заболевания). Эти узлы похожи на узлы миомы матки и на УЗИ и МРТ не всегда удаётся сразу поставить диагноз [1] [3] [6] [9] .
Аденомиоз — коварное заболевание, не всегда поддающееся лечению. При этом заболевании ткань матки (эндометрий) разрастается за пределы её слизистой оболочки. Беременности у женщин с аденомиозом 3-4 стадии наступают не чаще, чем в 10-15 % случаев. Женщинам с 3-4 стадией эндометриоза рекомендовано рассмотреть возможности суррогатного материнства.
N97.8 Бесплодие «неясного генеза». Если причины бесплодия определить не удаётся, применяют методы ВРТ. Хирургическое лечение оправдано только по показаниям и при безуспешных попытках лечения с помощью ВРТ [1] [3] [6] [9] .
N97.4 Женское бесплодие, комбинированное с мужскими факторами. Показано применение ВРТ, ЭКО [1] [6] [7] [8] .
Народные средства для лечения бесплодия у женщин
Лечение бесплодия у женщин народными средствами недопустимо: в лучшем случае они бесполезны, но могут и ухудшить здоровье.
Прогноз. Профилактика
По данным Американской ассоциации здравоохранения, лечение методами ЭКО привело к рождению здоровых детей:
- у 31 % женщин моложе 35 лет;
- у 24 % женщин 35—37 лет;
- у 16 % женщин 38—40 лет;
- у 8 % женщин 41—42 лет;
- у 3 % женщин 43 лет и старше.
Процент успеха отличается в разных клиниках и зависит от причины бесплодия и сопутствующих заболеваний [12] .
Профилактика женского бесплодия
Специфической профилактики бесплодия не существует, но можно предотвратить приводящие к нему заболевания. Для этого нужно соблюдать следующие правила:
- ежегодно посещать гинеколога;
- до планирования беременности использовать презервативы, которые помогут избежать заражения инфекциями и станут профилактикой абортов;
- своевременно лечить воспалительные заболевания и инфекции, передающиеся половым путём;
- соблюдать правила личной гигиены;
- не курить и ограничить употребление алкоголя;
- нормализовать менструальную функцию с помощью препаратов, назначенных врачом;
- контролировать вес тела;
- исключить чрезмерные физические и психоэмоциональные нагрузки;
- вести регулярную половую жизнь [1][3][4][6] .
При планировании беременности важно правильно питаться и поддерживать нормальный вес (индекс массы тела от 19 до 30). Беременность наступает в два раза реже у женщин с ИМТ > 35 и в четыре раза реже при ИМТ < 18. Употребление алкогольных напитков (более 20 г этанола в день) увеличивает риск бесплодия на 60 %. Мужчинам в период планирования беременности рекомендуется воздержаться от тепловых воздействий на яички [1] [3] [4] [6] [7] [8] .
После 35 лет способность женщин к зачатию значительно снижается. У мужчин параметры спермы после 35 лет также ухудшаются, но способность к зачатию остаётся высокой до 50 лет [1] [6] [7] [8] .
Частота половых актов для максимальной вероятности зачатия составляет 3-4 раза в неделю. Наилучшее время для зачатия — это 2-3 дня до овуляции и день овуляции.
Использование интимных лубрикантов (увлажнителей) ухудшает подвижность сперматозоидов и снижает вероятность наступления беременности.
Источник https://www.vrtcenter.ru/information/besplodie-1-stepeni-u-zhenshchin-prichiny-i-osobennosti/
Источник https://eco-lazarev.ru/stati/besplodie-1-stepeni.html
Источник https://probolezny.ru/zhenskoe-besplodie/