«Безболезненное увеличение лимфоузла — частый симптом»: что нужно знать о лимфомах
Почему возникают лимфомы и у кого они чаще всего встречаются? По каким симптомам их можно заподозрить и какие диагностические обследования необходимо провести? В чем особенности лимфомы Ходжкина и неходжкинских лимфом? Как сегодня лечат лимфомы и почему прогноз больше зависит не от стадии, а от диагноза?
На эти и многие другие вопросы отвечает онколог, гематолог и эксперт онлайн-справочной «Просто спросить» Михаил Фоминых в книге «Пять литров красного. Что необходимо знать о крови, ее болезнях и лечении». С разрешения издательства «Альпина Паблишер» публикуем главу о заболеваниях лимфатической системы.
Заболевания лимфатической системы. Кто такой Томас Ходжкин?
Лимфомами называют опухоли из клеток иммунной системы. Это не одна болезнь, а большая группа, включающая более 40 разных заболеваний. Лимфома — наиболее часто встречающееся заболевание кроветворной и лимфоидной тканей.
Лимфомы отличаются друг от друга клиническими проявлениями, течением, ответом на терапию, тем, как опухолевые клетки выглядят под микроскопом, молекулярными признаками. Самое главное, что разные лимфомы лечатся совершенно по-разному.
Клетки иммунной системы постоянно циркулируют по организму, поэтому возникающие из этих клеток лимфомы обычно уже на момент установления диагноза распространены — «метастазировали» по телу.
Однако не столь важно, где именно находится опухоль. Важна ее суть: из каких клеток лимфоидной ткани она возникла и какие онкогенные события в ней произошли.
Исторически лимфомы подразделялись на два главных типа — лимфома Ходжкина и неходжкинские лимфомы.
Лимфома Ходжкина (лимфогранулематоз, болезнь Ходжкина) — один из распространенных вариантов лимфом. Она носит имя английского врача Томаса Ходжкина (1798‒1866), о котором чуть подробнее я расскажу дальше, первым в 1832 году описавшего эту болезнь.
Позже, в конце XIX и начале ХХ века, два исследователя — Дороти Рид Менденхолл (1874‒1964) и Карл Штернберг (1872‒1935) — обнаружили специфические клетки, характерные для лимфогранулематоза и являющиеся диагностическим маркером.
Ранее эти клетки были обнаружены ординатором госпитальной хирургической клиники Московского университета Сергеем Елеазаровичем Березовским (1864–?), поэтому в России они называются клетками Березовского–Рид–Штернберга.
Название неходжкинские лимфомы может показаться странным, однако оно возникло исторически и означает только то, что данный тип лимфомы не является болезнью Ходжкина.
Позволю себе на сей счет бородатый анекдот:
— Ну-с, с лимфомой Ходжкина все ясно. Как назовем остальные? Как фамилия его ассистента?
— Оттовордемгентшенфельд.
— Ну что ж, пусть будут неходжкинские.
Лимфома Ходжкина
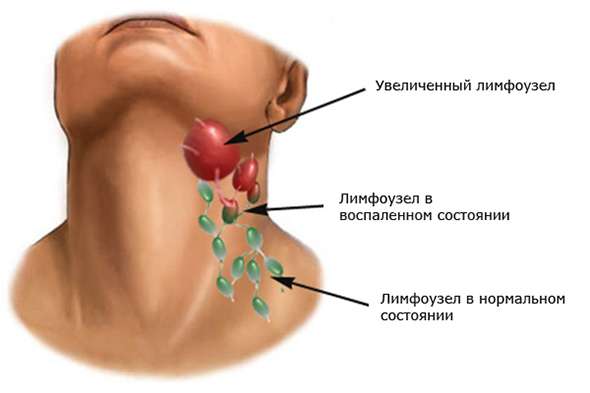
Этот вид лимфомы возникает при мутации ДНК в В-лимфоцитах. Нарушение в ДНК приводит к неконтролируемому делению и росту этих клеток, за счет чего они теряют способность бороться с инфекцией. Избыток В-лимфоцитов накапливается в лимфатических узлах, которые увеличиваются в размерах. Наиболее частый симптом заболевания — безболезненное увеличение лимфатического узла, чаще всего на шее, в подмышечной области, редко — в паху.
Лимфома Ходжкина встречается реже, чем неходжкинские лимфомы, приблизительно 2‒3 случая на 100 тысяч населения в год. Ею болеют и взрослые, и дети, но чаще всего молодые люди в возрасте между 20 и 30 годами. Заболевание несколько реже встречается у женщин.
Что именно приводит к мутации В-лимфоцитов, достоверно неизвестно. Однако существует несколько факторов риска, среди которых:
- аутоиммунные заболевания (например, болезнь Крона, системная красная волчанка, ВИЧ-инфекция);
Чаще всего пациенты с подозрением на лимфому замечают у себя увеличенный лимфатический узел (лимфаденопатию), и именно с этого начинается постановка диагноза.
В отличие от инфекции, которая провоцирует резкое и болезненное увеличение лимфоузлов, при лимфоме лимфатические узлы увеличиваются постепенно, обычно в течение нескольких месяцев, прежде чем на них обращают внимание. Чаще увеличенные узлы локализуются на шее или в подмышках. Хотя это увеличение не сопровождается никакими неприятными ощущениями, иногда болезненность возникает после употребления алкоголя.
Также среди общих симптомов весь тот же стандартный «гематологический набор»: слабость, температура, потеря веса, ночная потливость, кожный зуд.
Все эти симптомы не специфичны именно для лимфомы Ходжкина. Но, если они появились и не проходят в течение некоторого времени, это серьезный повод обратиться к врачу. Чем раньше будет установлен правильный диагноз, тем выше шанс на полное излечение.
Правильно установленный диагноз с уточнением гистологического варианта и стадии заболевания — залог успешного лечения.
При подозрении на лимфому Ходжкина в первую очередь необходимо выполнить общеклинический анализ крови, в результатах которого важно обратить внимание на лейкоцитарную формулу, уровень гемоглобина и тромбоцитов и, что немаловажно для этого заболевания, СОЭ.
Снижение гемоглобина и ускорение СОЭ говорят о косвенном поражении костного мозга и учитываются при определении прогноза.
Другие тесты проводятся по показаниям.
Для подтверждения диагноза лимфомы Ходжкина обязательно обнаружение клеток Березовского‒Рид‒Штернберга. Для этого проводят биопсию увеличенного лимфоузла — такое исследование является обязательным для диагностики этого заболевания. Подробно про такую процедуру написано в главе 9. Полученную при биопсии ткань готовят специальным образом и делают тонкие срезы, которые затем изучают под микроскопом. Очень часто требуется дополнительное исследование — иммуногистохимия.
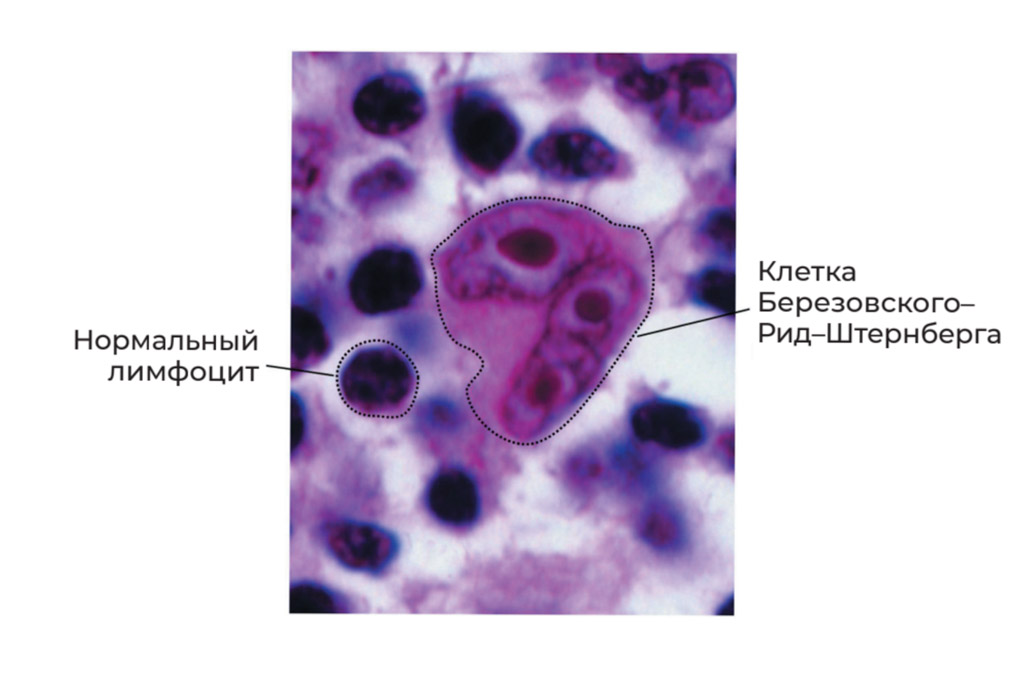
Клетки Березовского-Рид-Штенберга в лимфатическом узле
Иммуногистохимия — диагностический метод, использующий моноклональные антитела (о них мы поговорим в следующей части). Окрашивание среза ткани моноклональными антителами позволяет определить тип опухоли и подобрать необходимое лечение. После окрашивания срез помещают под микроскоп, и, зная, какие опухоли окрашиваются теми или иными антителами, можно определить происхождение опухоли. Сегодня такой анализ является обязательным для подтверждения первичного диагноза, особенно если лечение требует использования дорогих лекарств.
Другие методы исследований используются для определения распространенности заболевания и стадирования.
На начальных этапах обследования делают рентгенографию грудной клетки и УЗИ всех доступных лимфатических узлов, в том числе внутри живота. Этот простой метод позволяет выявить увеличенные лимфоузлы.
Как правило, УЗИ делается в рамках скрининга — это более дешевое исследование, и аппараты УЗИ есть практически в каждой поликлинике. Если же заболевание выявлено, необходимо определиться с лечением и следить за его прогрессом (отслеживать эффективность терапии), то назначаются более современные методы исследования, такие как КТ и ПЭТ-КТ. Врачи сразу получают необходимую информацию об увеличенных лимфоузлах во всех областях, а также о возможных изменениях формы и размеров всех внутренних органов.
Для исключения поражения костного мозга необходимо проведение трепанобиопсии (подробно мы говорили об этом методе исследования в главе 8).
В некоторых случаях используют эндоскопические методы исследования: бронхоскопию и гастроскопию, а также другие хирургические методы диагностики, например лапароскопию или торакоскопию, при сложном доступе или расположении опухолевых узлов в грудной клетке или брюшной полости.
Я не буду подробно останавливаться на разнообразии гистологических вариантов лимфом, а перейду к более важной теме — стадированию.
Четыре стадии лимфомы
«Стадия» — термин, который используется для того, чтобы описать распространенность болезни в организме. Развитие лимфомы обычно протекает в четыре стадии: на первой и второй отмечается локальное поражение лимфатических узлов, в то время как третья и четвертая считаются распространенными.
Эта система стадирования получила название Ann Arbor, по имени американского университетского города, где и была разработана в 1971 году. С тех пор она немного видоизменилась, но основные принципы остались прежними.
Во многих случаях определение стадии предоставляет важную информацию, позволяющую сделать прогноз и выбирать вариант лечения. В то же время сам по себе морфологический вариант лимфомы может оказаться важнее, чем стадия.
При лимфомах прогноз гораздо больше зависит от диагноза, чем от стадии. Например, при четвертой (самой «плохой») стадии индолентной вялотекущей лимфомы прогноз будет значительно более оптимистичным, чем при первой стадии лимфомы Беркитта.
- I стадия: опухоль обнаруживается только в одной группе лимфоузлов, например в шейной. Если поражен только один нелимфоидный орган, например желудок, то это считается первой стадией и обозначается буквой E. Стадия обозначается как I E.
- III стадия: вовлечены группы лимфоузлов по обе стороны от диафрагмы. Если в процесс вовлечена селезенка, то к обозначению стадии добавляется буква S.
- IVстадия: поражены не только лимфатические узлы, но и нелимфоидные органы — кости, костный мозг, кожа, печень.
Очень часто к обозначению стадии римской цифрой (I, II, III, IV) добавляются буквы А, В или E.
- Символами А или В обозначают отсутствие или наличие симптомов интоксикации, к которым относятся лихорадка, ночной пот и потеря веса. Если у пациента есть эти симптомы, пишут В, если нет — то А. Буквами а и b обозначают лабораторные признаки болезни: повышение ЛДГ* и СОЭ (а — признаков нет, b — признаки есть).
* ЛДГ (лактатдегидрогеназа) — фермент, локализующийся внутри клеток, при повреждениях которых активно высвобождается в кровеносное русло. Уровень ЛДГ в крови, в частности, служит показателем активности опухоли.
Неходжкинские лимфомы диагностируются и стадируются так же, как и лимфома Ходжкина, и прежде, чем перейти к описанию лечения, разберемся, какие бывают типы этой большой группы заболеваний.
Неходжкинские лимфомы
Они подразделяются на две главные категории: В-клеточные лимфомы, которые развиваются из В-лимфоцитов, и Т-клеточные лимфомы, которые развиваются из Т-лимфоцитов. Как вы помните, В- и Т-лимфоциты — два основных типа клеток иммунной системы.
Неходжкинские лимфомы называются или классифицируются в зависимости от клинических проявлений, от того, как клетки лимфомы выглядят под микроскопом, и от того, какие молекулы имеются в опухолевых клетках.
И вот, по последним пересмотренным данным ВОЗ, благодаря новым методам диагностики различных форм лимфом насчитывается уже более 50, не считая подтипов и форм.
Вы только послушайте эти названия!
- Лимфома Беркитта — почти Беккет.
По течению лимфомы можно разделить на две большие группы — агрессивные и вялотекущие. Подобная классификация имеет принципиальное значение.
- Вялотекущие(индолентные) лимфомы пока неизлечимы: они вводятся в ремиссию, но со временем, как правило, рецидивируют. Хорошая же новость в том, что развиваются они очень медленно, иногда десятилетиями. Во многих случаях лечение индолентной лимфомы не начинается сразу после установления диагноза: оно проводится, только когда болезнь начинает прогрессировать и создавать проблемы.
Агрессивные лимфомы. Клетки агрессивных лимфом делятся очень быстро. Лимфоузлы и органы, в которых растут агрессивные лимфомы, быстро увеличиваются в размерах, симптомы болезни появляются относительно рано.
Некоторые агрессивные лимфомы характеризуются особенно быстрым ростом — счет идет на дни и недели. К ним относятся лимфома Беркитта, Т- и В-лимфобластные лимфомы. Они встречаются преимущественно у детей и молодых людей. У пожилых людей агрессивные лимфомы растут медленнее. Пик заболеваемости приходится на 50 лет. Мужчины заболевают чаще женщин.
Термин «агрессивная лимфома» носит пугающий характер. Однако именно благодаря тому, что клетки этих лимфом быстро делятся, они высокочувствительны к химиотерапии. Многие варианты агрессивных лимфом излечиваются, то есть вводятся в ремиссию и больше не рецидивируют.
Вялотекущие лимфомы характеризуются длительным спокойным течением, но существенно менее чувствительны к химиотерапии. Большинство вялотекущих лимфом неизлечимо. Заболевают в основном пожилые люди, чаще мужчины.
Лимфоузлы и органы увеличиваются очень медленно, симптомы болезни появляются не скоро, иногда через несколько лет от начала болезни. Поэтому многие специалисты сравнивают вялотекущие лимфомы с такими болезнями, как диабет или гипертония. Это сравнение уместно, поскольку и тут цель лечения состоит в контроле над болезнью, а не в полном излечении.
Вот пример, как может протекать развитие заболевания у пациента с такой лимфомой. Ко мне как-то пришел джентльмен, достигший мудрого возраста, глубоко за 60. У него в анализах повышенное количество лейкоцитов — и, в принципе, никаких проблем больше. Ни тромбоцитопении, ни анемии, ни радикально увеличенных лимфатических узлов или других проблем, которые может вызывать опухоль. Но диагноз «злокачественная лимфома» поставлен, поэтому я отправляю пациента на контроль: необходимо появляться каждые три месяца, сдавать анализы и проходить осмотр.
Так и встречались мы с ним — раз в три месяца — в течение четырех лет. У него постепенно снижался гемоглобин, так как клетки костного мозга замещались опухолевыми. Но на качество жизни это особо не влияло: организм адаптировался, и пациент чувствовал себя вполне здоровым. Принять решение о лечении его заставил тот факт, что лимфатические узлы стали давить на слюнные железы. А если нет слюны, сложно прожевать пищу, еда становится невкусной. Не сказать, что это большая беда, но налицо постоянный дискомфорт, и пациент решился на химиотерапию, чтобы от него избавиться.
Проблема была устранена, и мы продолжили встречаться в штатном режиме.
Из-за большого количества типов лимфом статистика их выявления гораздо выше, чем у лимфомы Ходжкина, и составляет 19‒20 случаев на 100 тысяч населения в год. Наиболее распространенные из них:
- диффузная В-крупноклеточная лимфома — 5,6случая на 100 тысяч населения в год,
Неходжкинские лимфомы чаще выявляются в пожилом возрасте, и чем человек старше, тем выше риск развития заболевания.
Лечение лимфом
Такое многообразие форм подразумевает множество вариантов терапии каждого типа в отдельности.
В лечении лимфом применяются практически все доступные на сегодняшний день лечебные подходы: от выжидательного наблюдения (тоже, между прочим, методика!) до химиотерапии, трансплантации костного мозга и хирургического удаления опухолей.
Большинство типов лимфом хорошо поддаются лечению и нечасто рецидивируют. Важно провести полноценное обследование и вовремя начать лечение, а после его завершения периодически проходить осмотр.
За последние 30 лет отбор наиболее оптимальных режимов лечения осуществляется с использованием методов доказательной медицины на основании клинических исследований. Существенный прорыв в эффективности был достигнут не через наращивание интенсивности дозовых режимов, а в результате подключения к ХТ биологических агентов — моноклональных антител, прежде всего анти-CD20 — ритуксимаба, и других таргетных препаратов.
Однако лечение каждого отдельного больного с лимфомой — это всегда целая история поиска наиболее эффективной индивидуальной комбинации различных препаратов, а не назначение одной «волшебной» таблетки.
Читая книгу, вы можете подумать, что есть болезнь — есть лечение, а значит, есть точный прогноз развития событий. К сожалению, это далеко не всегда так.
Классический пример развития событий: приходит больной с лимфомой, мы проводим скрининг и назначаем ему химиотерапию. Провели четыре курса, сделали КТ и поняли — не работает! У пациента выявлена резистентность к терапии, а пока ее не проведешь, узнать это, к сожалению, невозможно. Поменяли препараты, провели еще четыре курса — и достигаем полного ответа. Вроде бы отлично! Но в рамках исследования костного мозга выясняется, что там еще остались опухолевые клетки. Продолжаем проводить поддерживающую терапию иммунными препаратами и окончательно вводим болезнь в ремиссию. Можно праздновать!
В качестве примера победы над лимфомой приведу американского актера Майкла Холла, исполнившего главную роль в сериале «Декстер» и вышедшего на вручение премии «Золотой глобус» в 2010 году сразу после завершения лечения и подтверждения ремиссии.
Как и в случае с острыми лейкозами, выбор тактики лечения лимфомы зависит от многих факторов и определяется в каждом случае индивидуально.
Почему воспаляются лимфоузлы?
При лимфоаденопатии особо впечатлительные люди сразу подозревают у себя страшные болезни. Развеиваем страхи и рассказываем, почему воспаляются лимфоузлы.

Врач-терапевт, заместитель главного врача по клинико-экспертной работе, консультант по чек-апам, стаж 15 лет.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Когда воспаляются (увеличиваются) лимфоузлы — это лимфоаденопатия. Она у многих вызывает тревогу. А особо чувствительные и впечатлительные люди сразу подозревают у себя страшные болезни и даже рак.
Что такое лимфа и зачем она нужна?
Лимфа — это жидкость, которая вымывает мёртвые клетки организма, а также бактерии, токсины и вирусы.
Всего в теле больше 500 лимфатических желёз или лимфоузлов. В системе они играют роль насосов — заставляют лимфу двигаться по лимфотокам. А лимфоциты (защитные белые кровяные тельца), из которых состоит лимфа, защищают кровеносную систему и не пускают туда бактерии, вирусы и раковые клетки.
Классификация лимфоузлов
Лимфоузлы являются такой же частью лимфатической системы, как лимфатические сосуды, стволы, капилляры, протоки и некоторые органы — миндалины, вилочковая железа, костный мозг, селезенка. Вместе с ними они выполняют следующие функции:
- Барьерную. Эту функцию мы уже обозначили выше. Лимфатическая система обезвреживает и выводит из организма чужеродные микроорганизмы и вещества, клетки.
- Кроветворную. Эта функция заключается в образовании и созревании, а также дифференцировки белых кровяных клеток — лимфоцитов.
- Транспортную. Эту функцию также называют дренажной. Она заключается в том, что лимфатическая система способствует выводу продуктов обмена тканей в венозную кровь. Так она избавляется от гноя и экссудата, образуемых в очагах патологии.
Что же представляют собой лимфоузлы? Это образования лимфатической системы овальной или почти круглой формы. В норме их размер составляет от нескольких мм до 1–2 см. Они служат своеобразным фильтром, который очищает проходящую через них лимфу от токсинов, чужеродных микроорганизмов, других клеток и веществ. Также они лимфоциты вырабатываются в костном мозге, созревая мигрируют в лимфоузлы, размножаются, фагоциты и антитела, которые отвечают за «иммунную память» — когда организм сталкивается с попаданием в него уже знакомых бактерий или вирусов, он уже будет знать, как с ними справляться.
Лимфоузлы можно классифицировать по расположению в теле и его частях. В зависимости от этого выделяют следующие группы узлов лимфатической системы:
- Головы и шеи. Различают шейные, подбородочные, поднижнечелюстные, затылочные и заушные узлы.
- Верхних конечностей (рук). Выделяют лимфоузлы локтевые и подмышечные.
- В грудной полости различают две больших группы лимфатических узлов париетальные и висцеральные. К париетальным относятся например предпозвоночные и межреберные, а к висцеральным предперикардеальные, окологрудинные.
- Тазовые и брюшной полости. Здесь располагаются лимфатические узлы, которые называются подвздошными, брыжеечными и поясничными.
- Нижних конечностей. В ногах расположены паховые и подколенные узлы.
Почему это происходит? Причины лимфаденопатии обычно связаны с попаданием в организм возбудителей инфекции, травмами и другими процессами, в которых задействуется лимфатическая система. Отсутствие дополнительных симптомов говорит о том, что она успешно справляется с барьерной функцией, и вашему здоровью ничто не угрожает.
Где располагаются лимфоузлы?
| Часть тела | Где находятся? |
| Верхние конечности | — под мышками, — на локтях. |
| Голова | — в районе ушей, — под челюстью. |
| Грудная клетка | — в области трахеи и бронх, — около грудины, — между рёбер. |
| Шея | — в передней части шеи, как на поверхности, так и глубоко. |
| Таз | — в районе крестца, — подвздошной кости. |
| Нижние конечности | — в паху, как на поверхности, так и в глубине, — под коленями. |
| Брюшная полость | — в области печени, — желудка, — внутренних половых органов у женщин. |
Почему воспаляются лимфоузлы?
Лимфоузлы сконцентрированы группами в определённых частях тела. Каждая группа «обслуживает» свою часть организма. И хотя увеличение лимфоузлов может говорить о различных грозных заболеваниях (туберкулёз, ВИЧ, ОРВИ, венерические и онкологические заболевания), основная причина всегда кроется в развитии патологии в зоне, на которую работает узел. Когда лимфоцитов не хватает для борьбы с вредными агентами в лимфе, они активно размножаются, чтобы ликвидировать инфекцию. Из-за этого лимфатические узлы увеличиваются и твердеют, а кожа над ними краснеет и становится чувствительной.
То есть воспаление лимфоузлов — это не самостоятельное заболевание, а скорее сигнал, который подаёт организм, когда в нём что-то идёт не так.
В зависимости о того, какие лимфоузлы воспаляются, можно довольно точно определить, где проблема. Этим пользуются врачи, чтобы подтверждать некоторые диагнозы.
Симптомы
Если лимфатический узел увеличился, но температура не повысилась, при надавливании не возникает болевых ощущений, а общее состояние не ухудшилось, значит всё в порядке — просто этот лимфоузел работает активнее других. Это проходит.
Хуже, если вы при лимфаденопатии ощущаете слабость, болят уши, горло или голова, аи температура поднялась. Сходите к терапевту. Если причина воспаления в простуде или гриппе, он поможет их вылечить или отправит к другому специалисту. Например, к стоматологу, если вдруг проблема в кариесе. Избавитесь от заболевания-источника, и лимфатические узлы вернутся к нормальному состоянию.
Но бывают случаи, когда воспалившиеся лимфоузлы причиняют серьёзный дискомфорт и даже представляют опасность для жизни. Вот в этом случае нужно бить тревогу и бежать к врачу.
Когда нужно обратиться к врачу
Воспаление лимфоузлов называется лимфаденитом. Оно может быть острым и хроническим. Его могут вызвать специфические и неспецифические микроорганизмы. От этого зависят симптомы заболевания. К примеру, узлы могут воспалиться после обычной ОРВИ или гриппа. В этом случае нужно обратиться к врачу, если есть следующие симптомы:
Симптомы острого лимфаденита следующие:
- Лимфаденопатия (увеличение узлов в размерах — одного или нескольких). Увеличенные узлы прощупываются как подвижные уплотнения округлой формы.
- Болезненность при надавливании на увеличенные узлы пальцами.
- Снижение или полная потеря аппетита.
- Повышенная температура тела (иногда она может быть очень высокой — до 39–40 градусов).
Описанные выше симптомы характерны для первых двух фаз развития лимфаденита — катаральной и серозной. В первом случае воспалительный процесс локализуется лишь в самом узле, и симптомы являются менее выраженными. В серозной фазе воспаление может охватить расположенные рядом ткани и сосуды. Тогда симптоматика резко усиливается. Независимо от степени выраженности симптомов необходимо записаться на прием к врачу.
Хронический лимфаденит имеет менее выраженную симптоматику. Температура может не повышаться. Однако можно обнаружить увеличенные лимфоузлы, при надавливании на которые появляется незначительная боль. Часто на этом симптомы заканчиваются. Но это не значит, что не нужна консультация специалиста. Ведь при хроническом воспалении лимфоидная ткань узла постепенно замещается соединительной. В результате уплотнение сохраняется, но оно представляет собой уже нефункционирующий узел — ведь функции в нем выполняет именно лимфоидная ткань. А чем меньше работающих лимфоузлов в организме, тем хуже для здоровья.
Когда нужна срочная медицинская помощь
Срочная помощь врача необходима, когда лимфаденит переходит в гнойную фазу. Она характеризуется следующими симптомами:
- Нарастают признаки общей интоксикации организма. Пациента беспокоит высокая температура тела, головная боль, слабость, недомогание, у него нет аппетита.
- Контуры воспаленного лимфоузла теряют однородность. Узел теряет подвижность, что обнаруживается при надавливании на него.
- Местная симптоматика усиливается. Кожа над узлом становится красной, горячей, образуется отек.
- Часто больного человека беспокоит гипергидроз — повышенная потливость. Может снижаться вес.
- Если началось гнойное расплавление, то при прощупывании можно почувствовать волнообразные колебания.
Эти патологии являются наиболее опасными для здоровья и жизни, часто они с трудом поддаются лечению.
Внимание! У ребенка лимфаденит протекает особенно бурно. Поэтому при появлении симптомов острого воспаления немедленно вызовите врача или скорую помощь.
Диагностика
Чтобы выявить лимфаденит, врачу достаточно собрать анамнез и осмотреть пациента. Он отмечает характерные для болезни симптомы и ставит соответствующий диагноз. Однако для эффективного лечения лимфаденита мало установить сам факт его наличия. Важно установить причину, которая вызывала воспаление. Поэтому необходимо проведение диагностики, которая может включать в себя следующие исследования и процедуры:
- Общий анализ крови. Необходима развернутая лейкоцитарная формула. Она покажет, с чем именно связано воспаление. При инфекциях повышается число лимфоцитов, лейкоцитов, повышается СОЭ (скорость оседания эритроцитов). Если причиной является аллергия, анализ покажет прирост эозинофилов. При онкологических заболеваниях растет СОЭ, увеличиваются лейкоциты, но снижается количество эритроцитов, падает гемоглобин.
- Биохимический анализ крови. Позволяет оценить работу внутренних органов и систем. С его помощью можно найти орган, который требует дополнительного обследования.
- Анализ крови на ВИЧ-инфекцию. Ведь она может быть одной из причин развития лимфаденита.
- Общий анализ мочи. По нему врач определит наличие заболеваний мочеполовой системы.
- Мазок из носа, носоглотки, половых путей (в зависимости от того, какое заболевание подозревает врач). По нему можно определить конкретный вид возбудителя инфекции.
- УЗИ лимфатических узлов. Часто врач направляет для исследования не только узлов, но и органов, патологии которых могли стать причиной их воспаления. К примеру, может быть назначено УЗИ органов брюшной полости, малого таза. Женщинам часто делают УЗИ молочных желез и регионарных лимфоузлов (если пациентка жалуется на них).
- Другие методы аппаратной диагностики. Подозрительные органы и лимфоузлы могут быть исследованы с помощью обычной рентгенографии, КТ или МРТ.
- Пункция лимфоузлов. Это процедура прокола узла и забора образца жидкости, которая в ней содержится. Она позволяет обнаружить возбудителя инфекции и установить наличие онкологического процесса, метастаз, определить тип опухоли.
- ПЦР-диагностика — обнаружение возбудителя по ДНК.
Терапевт может направить на консультацию с другими специалистами. К какому врачу он вас отправит, зависит от того, какие органы вовлечены в патологический процесс.
Лечение воспаления лимфоузлов
При катаральной и серозной форме лимфаденита назначается консервативное лечение. Оно включает в себя:
- Обильное питье для профилактики обезвоживания и снижения интоксикации организма.
- Противовоспалительную терапию. Пациенту назначают нестероидные противовоспалительные препараты. Они не только уменьшают воспаление, но и утоляют боль, снижают температуру тела, улучшают общее самочувствие пациента.
- Антибактериальную терапию. Проводится при бактериальных инфекциях.
- Прием антигистаминных средств. Они уменьшают проницаемость капиллярных стенок, снимают отечность.
- Физиотерапевтические процедуры. Они позволяют улучшить местное кровообращение, отток лимфы, снять отечность и воспаление, ускорить выздоровление пациента. С этой целью врач может рекомендовать пройти курс УФО (ультрафиолетового облучения), магнитной, лазерной или ультравысокочастотной терапии, электрофореза.
При гнойных формах лимфаденита показано хирургическое лечение. Больной лимфоузел вскрывают и очищают от гноя. В послеоперационной ране оставляют дренаж — трубку для беспрепятственного оттока патологической жидкости. Ее удаляют через несколько дней. После операции показана антибактериальная терапия.
Внимание! Лечение хронического лимфаденита заключается в избавлении от его причины. Пройдите обследование, чтобы выявить первичную патологию. Когда вы ее вылечите, воспаление лимфатических узлов пройдет самостоятельно.
Осложнения заболевания
При отсутствующем или неправильном лечении возможно развитие следующих осложнений лимфаденита:
- Абсцесс — нагноение самого узла.
- Флегмона — гнойное расплавление узла и окружающих его тканей. Воспаление не имеет четких границ.
- Образование свища. Это проток, через который из воспаленного узла отводится гной. Если проток открывается наружу — это хорошо. Но иногда гной может прорваться в полости внутренних органов. Тогда инфекция распространяется в них.
- Сепсис — попадание инфекции в кровяное русло. С кровью она разносится по всему организму, поражает все органы.
- Тромбофлебит — образование тромбов в венозных сосудах с воспалением их стенок. Заболевание вызывается застоем лимфы при воспалении лимфоузла.
Профилактика лимфаденита
Чтобы не допустить развитие лимфаденита, необходимо устранить причины и факторы, способствующие его развитию. Для этого:
- В период массовых случаев ОРВИ и гриппа избегайте людных мест, носите маску.
- Своевременно лечите инфекционные заболевания.
- Ведите активный образ жизни.
- Правильно питайтесь.
- Избегайте травмирования кожных покровов — инфекция может проникнуть даже через небольшую царапину.
- Регулярно посещайте стоматолога. В год нужно делать визиты к врачу 2 раза, даже если ничего не беспокоит — ранее решение проблем до появления острых симптомов избавит вас от воспаления лимфоузлов.
Не забывайте про ежегодный осмотр у других специалистов. Скрининговые исследования позволяют обнаружить серьезные заболевания на ранней стадии, когда их лечение наиболее эффективно.
Воспаление лимфоузлов
Информация, представленная на странице, не должна быть использована для самолечения или самодиагностики. При подозрении на наличие заболевания, необходимо обратиться за помощью к квалифицированному специалисту. Провести диагностику и назначить лечение может только ваш лечащий врач.
Содержание статьи:

Что такое воспаление лимфоузлов?
Воспаление лимфоузлов (лимфаденит) – их специфическое или неспецифическое воспалительное поражение. Развивается при попадании в лимфатическую систему различных микроорганизмов (бактерии, грибы, вирусы) или их токсинов.
В большинстве случаев воспаление лимфатических узлов не является самостоятельным заболеванием, а возникает при патологических процессах в различных органах и системах организма. Чаще всего сопровождает инфекционные болезни. Однако длительно текущее воспаление лимфоузлов, неправильное лечение или его отсутствие могут привести к переходу лимфаденита в самостоятельную патологию и развитию серьезных осложнений.
Классификация лимфоузлов
Лимфоузлы, наряду с лимфатическими капиллярами, сосудами, стволами, протоками и некоторыми органами (селезенка, тимус, костный мозг, миндалины) – часть лимфатической системы организма.
Функции лимфатической системы:
- транспортная (дренажная) – возвращение продуктов обмена из тканей в венозное русло, выведение экссудата и гноя из раневых очагов;
- кроветворная (лимфоцитопоэз) – образование, созревание и дифференцировка лимфоцитов;
- барьерная – обезвреживание и выведение попадающих в организм бактерий, вирусов, других чужеродных агентов.
Лимфатические узлы – образования округлой или овальной формы, размером от нескольких миллиметров до 1-2 сантиметров. Они играют в системе роль биологического фильтра. Проходя через лимфоузлы, лимфа очищается от бактерий, токсинов, которые захватываются и уничтожаются структурами узла – лимфоидными фолликулами и тяжами лимфоцитов. Кроме того, в лимфоузлах вырабатываются антитела – формируется «иммунная память», а также фагоциты и лимфоциты.
В организме имеются следующие группы лимфатических узлов:
лимфоузлы головы и шеи:
- затылочные;
- шейные;
- подчелюстные;
- подбородочные;
лимфатические узлы верхних конечностей:
- подмышечные;
- локтевые;
- надключичные;
- подключичные;
- предпозвоночные;
- межреберные;
- окологрудинные;
- верхние диафрагмальные;
лимфатические узлы брюшной полости и таза:
- поясничные
- брыжеечные;
- подвздошные;
лимфоузлы нижних конечностей:
Причины патологии
Воспаление лимфатических узлов бывает неспецифическим и специфическим Источник:
Структура шейного лимфаденита у детей. Егорова А.А., Хаертынова А.Х. FORCIPE, 2019. с. 83-84 .
Неспецифический лимфаденит вызывается чаще всего гноеродными бактериями (стафилококки, стрептококки), продуктами их жизнедеятельности и распада тканей.
Неспецифическое воспаление лимфоузлов часто сопутствует следующим патологиям:
- ограниченные и разлитые гнойные процессы (абсцесс, карбункул, флегмона);
- тромбофлебит, трофические язвы;
- остеомиелит;
- кариес;
- заболевания лор-органов (отит, стоматит, ангина);
- кожные болезни (пиодермия, инфицированные экземы);
- детские инфекции (скарлатина, паротит).
Причина специфического лимфаденита – возбудители, вызывающие определенные инфекции.
Этот вид воспаления сопровождает такие болезни, как:
- туберкулез;
- сифилис;
- гонорея;
- чума;
- ВИЧ (СПИД);
- туляремия.
Лимфаденопатия – увеличение лимфатических узлов, не всегда сопровождающееся воспалением, может возникать при злокачественных новообразованиях, аллергических реакциях, аутоиммунных патологиях. Увеличение, а иногда и воспаление лимфоузлов иногда наблюдается как у мужчин, так и у женщин, занятых тяжелым физическим трудом, тренирующихся с высокими нагрузками, так как лимфатические узлы вынуждены пропускать через себя большое количество лимфы, оттекающей от тканей и мышц при интенсивной работе и ускоренном метаболизме Источник:
Лимфаденопатия при инфекционных заболеваниях. Ющук Н.Д., Кареткина Г.Н. Детские инфекции, 2003. с. 61-65 .
Симптомы лимфаденита
Симптоматика зависит от того, в какой форме – острой или хронической – протекает воспаление лимфоузлов, а также от того, вызвано оно неспецифическими или специфическими бактериями.
Острая форма
Острая форма лимфаденита подразделяется на три фазы: катаральную, гиперпластическую (серозную) и гнойную.
Общие симптомы острого процесса:
- увеличение и болезненность одного или нескольких лимфоузлов;
- высокая температура тела;
- слабость, головная боль;
- потеря аппетита.
- Для катаральной фазы воспаления характерны незначительное увеличение пораженного лимфоузла, изменение его плотности, невыраженная болезненность, отсутствие общих симптомов.
- В серозную фазу воспаление распространяется на окружающие ткани, усиливается болезненность, появляется гиперемия кожи в области поражения, нарастает общая симптоматика. Возможно вовлечение в процесс близлежащих сосудов – лимфангит.
- Гнойная фаза характеризуется нарастанием интенсивности местных явлений – гиперемии, отека кожи над лимфатическим узлом, его контуры становятся неоднородными. Усиливается общая интоксикация. По мере нагноения лимфоузла и его гнойного расплавления на коже в области инфильтрата становится заметна флюктуация – чувство волнообразных колебаний при прощупывании.
Хроническая форма
Хроническое неспецифическое воспаление лимфоузлов протекает без остро выраженных проявлений. Лимфоузлы при этом состоянии увеличены, малоболезненные, плотные, не спаяны с окружающими тканями. Часто вследствие хронического течения болезни лимфоидная ткань разрастается либо замещается соединительной, происходит сморщивание лимфоузлов, которые перестают выполнять свои функции. Возможно появление очагов распада и некроза узла, развитие осложнений, связанных с расстройством лимфотока.
Особенности течения специфических процессов
- Гонорейный лимфаденит протекает с увеличением и резкой болезненностью паховых лимфоузлов.
- Для воспаления лимфоузлов при туберкулезе характерны лихорадка, симптомы интоксикации, периаденит (вовлечение в процесс прилежащей к узлу ткани), нередко – некротические изменения узлов.
- Сифилитический лимфаденит отличается отсутствием нагноения. Воспаление одностороннее, при пальпации обнаруживается цепочка лимфоузлов, которые увеличены умеренно, не спаяны между собой и с кожей.
Диагностика
При появлении признаков воспаления лимфатических узлов следует обращаться к терапевту или педиатру, либо к хирургу. При наличии сопутствующих заболеваний привлекаются другие специалисты – инфекционист, дерматовенеролог, онколог.
Диагностика неспецифического лимфаденита обычно не представляет трудностей. Диагноз ставится на основании:
- жалоб пациента – боль, общие симптомы;
- анамнеза – время начала заболевания, интенсивность развития, наличие сопутствующих патологий;
- общего осмотра – размер и консистенция лимфоузла, его подвижность, отек и гиперемия окружающих тканей.
Для подтверждения воспаления лимфоузлов врач может назначить общий анализ крови, мочи, биохимический анализ крови.
При подозрении на специфический лимфаденит проводятся мероприятия для выявления первичного очага – анализ крови на сифилис, ВИЧ, проба Манту или диаскин-тест, посев крови на стерильность для выявления возбудителя.
В качестве дополнительных обследований назначаются:
- рентгенография грудной клетки;
- ультразвуковая доплерография лимфатических сосудов;
- рентгенография лимфатических сосудов с контрастом;
- компьютерная или магнитно-резонансная томография пораженных лимфоузлов;
- лимфосцинтиграфия.
При хроническом воспалении лимфатических узлов рекомендуется проведение пункционной биопсии узла или его иссечение с последующим гистологическим анализом.
Дифференциальная диагностика лимфаденита проводится с кистозными образованиями, заболеваниями слюнных желез, гидраденитом, последствиями перенесенных миозитов, добавочной долькой молочной железы, поражениями узлов при злокачественных новообразованиях Источник:
Алгоритм диагностики и лечения больных паратонзиллярным абсцессом и шейным лимфаденитом. Фернандо Д.Р., Назарочкин Ю.В., Проскурин А.И., Гринберг Б.А. Российская оториноларингология, 2011. с. 165-169 .
Лечение воспаления лимфоузлов
При имеющемся первичном очаге инфекции требуется его устранение. Одновременно с этим назначаются:
- антибактериальная терапия – антибиотики широкого спектра действия либо, при выявленном возбудителе, направленного действия;
- противовирусные средства – при вирусной этиологии заболевания;
- противовоспалительные препараты – для снятия боли, снижения температуры, улучшения общего состояния;
- антигистаминные средства – для уменьшения проницаемости капилляров, снижения отечности;
- дезинтоксикационная терапия – энтеральным (обильное питье) или парентеральным (внутривенное капельное введение) путем, для выведения из организма продуктов распада бактерий, токсинов.
- Помимо медикаментозных методов для лечения лимфаденита применяется физиотерапия: УВЧ, ультрафиолетовое облучение, магнитотерапия, электрофорез, лазерное воздействие.
- Пациенту с воспалением лимфатических узлов рекомендуется полноценное питание со сбалансированным содержанием белков, жиров и углеводов, обильным питьем. Необходимо потреблять достаточное количество витаминов, микроэлементов.
- При неэффективности консервативной терапии, гнойном лимфадените, аденофлегмоне показано хирургическое лечение. Под местной или общей анестезией удаляется содержимое и ткани пораженного узла. Операционный материал отправляется на гистологическое исследование. В рану вставляется дренаж для оттока содержимого. Через несколько дней дренаж удаляется, края раны сшиваются.
Осложнения заболевания
Переход острого процесса в хроническую форму – нередкое осложнение воспаления лимфоузлов. Состояние долгое время не дает никаких симптомов, но при переохлаждении, ослаблении организма лимфоузел может воспалиться с развитием нагноения.
При длительно текущем остром лимфадените, обострении хронического процесса без должного лечения существует риск развития аденофлегмоны – разлитого гнойного воспаления жировой клетчатки вокруг пораженного лимфоузла. Аденофлегмона характеризуется тяжелым общим состоянием пациента, лихорадкой, интоксикацией, выраженной болью и отеком, плотным воспалительным инфильтратом в зоне воспаленного лимфатического узла. Состояние требует неотложной помощи.
Реже развиваются такие осложнения как абсцесс – нагноение пораженного лимфоузла с образованием четких границ, или флегмона – гнойное поражение, не имеющее четкого отграничения от окружающих тканей.
При тяжелом течении воспаления, ослабленном организме пациента, наличии сопутствующих заболеваний, отсутствии адекватной терапии существует опасность возникновения сепсиса. При нем возбудитель лимфаденита попадает в кровь, вызывает поражение любых органов, в тяжелых случаях – полиорганную недостаточность и летальный исход.
Застой лимфы при воспалении лимфатических узлов может спровоцировать развитие тромбофлебита, отеки, слоновость.
Профилактика лимфаденита
Поскольку заболевание часто вызывается неспецифическими возбудителями, то и специфической профилактики не существует. Важно придерживаться здорового образа жизни, отказаться от вредных привычек. Большое значение в поддержании иммунитета имеют сбалансированный рацион с достаточным потреблением белковой пищи, полиненасыщенных жиров, овощей, фруктов, полноценный сон, умеренная физическая активность.
Людям с хроническими заболеваниями необходимо периодически посещать врача и следить за состоянием здоровья. Всем без исключения рекомендуется раз в полгода проходить профилактический осмотр у стоматолога, так как именно заболевания зубов, десен, ротовой полости являются частой причиной лимфаденита.
При появлении первых признаков заболевания нельзя ждать, когда воспаление лимфоузлов пройдет самостоятельно. Следует как можно быстрее обратиться к врачу, чтобы не допустить развития осложнений и перехода болезни в хроническую форму.
Источники:
- Алгоритм диагностики и лечения больных паратонзиллярным абсцессом и шейным лимфаденитом. Фернандо Д.Р., Назарочкин Ю.В., Проскурин А.И., Гринберг Б.А. Российская оториноларингология, 2011. с. 165-169
- Лимфаденопатия при инфекционных заболеваниях. Ющук Н.Д., Кареткина Г.Н. Детские инфекции, 2003. с. 61-65
- Лимфаденопатии в клинической практике. Войцеховский В.В. Амурский медицинский журнал, 2017 с. 8-19
- Дифференциальная диагностика лимфаденопатий. Суханов С. А., Мекешкина Е. А., Ложкин Е. А., Кирьянов Н. А. Крымский журнал экспериментальной и клинической медицины, 2020. с. 118
- Структура шейного лимфаденита у детей. Егорова А.А., Хаертынова А.Х. FORCIPE, 2019. с. 83-84



























НАШЛИ ОШИБКУ?
ВЫДЕЛИТЕ ЕЁ И НАЖМИТЕ
CTRL + ENTER
Круглосуточная запись по телефону:


Лицензия Л041-01148-78/00571950 от 16.07.2019
Работает с 09:00 до 22:00 ежедневно
Все диагностические кабинеты работают с 08:00 до 22:00 ежедневно
Травмпункт и процедурный кабинет работает круглосуточно
Лицензия Л041-01148-78/00571950 от 16.07.2019
Работает с 09:00 до 22:00 ежедневно
Все диагностические кабинеты работают с 08:00 до 22:00 ежедневно
Травмпункт и процедурный кабинет работает круглосуточно
Лицензия Л041-01148-78/00328419 от 22.09.2020
Работает с 09:00 до 22:00 ежедневно
Все диагностические кабинеты работают с 08:00 до 22:00 ежедневно
Травмпункт и процедурный кабинет работает круглосуточно
Лицензия Л041-01148-78/00328419 от 22.09.2020
Работает с 08:00 до 22:00 ежедневно
Все диагностические кабинеты работают с 08:00 до 22:00 ежедневно
Травмпункт и процедурный кабинет работает с 08:00 до 22:00 ежедневно
Лицензия Л041-01148-78/00355115 от 22.07.2020
Работает с 09:00 до 22:00 ежедневно
Все диагностические кабинеты работают с 08:00 до 22:00 ежедневно
Травмпункт и процедурный кабинет работает круглосуточно
Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача! Компании, работающие под брендом «СМ-Клиника», не несут ответственности за возможные негативные последствия, возникшие в результате использования информации, размещенной на сайте smclinic-spb.ru. Информация и цены, представленные на сайте, не являются публичной офертой. Любое использование или копирование материалов сайта допускается лишь с разрешения правообладателя и только со ссылкой на источник: smclinic-spb.ru.
Продвижение сайта —

This site is protected by reCAPTCHA and the Google Privacy Policy and Terms of Service apply.
Запись возможна только через контакт-центр.
Для записи заполните форму ниже, и с Вами свяжутся.
Нажимая «Записаться», я принимаю условия пользовательского соглашения, положения о защите персональных данных и даю свое согласие на обработку персональных данных.
Для того, чтобы пройти обязательную регистрацию необходимо подойти на регистратуру за 10 мин до времени вашего приема с паспортом.
Если пациент несовершеннолетний (дети до 18 лет) — обязательно сопровождение одним из родителей с предъявлением его паспорта и свидетельства о рождении ребенка.
Родственники и третьи лица при сопровождении несовершеннолетнего должны иметь нотариально заверенное согласие родителей или законных представителей.
Если вы записались к колопроктологу, ознакомьтесь с информацией о подготовке к приему
В стоимость консультации входит:
Сбор анамнеза, постановка предварительного диагноза и назначение обследования. Все дополнительные манипуляции врача на приеме оплачиваются согласно прейскуранту.
Если вы передумали, отпишитесь, пожалуйста, от приема по телефону +7 (812) 435-55-55
В стоимость консультации входит:
Сбор анамнеза, постановка предварительного диагноза и назначение обследования. Все дополнительные манипуляции врача на приеме оплачиваются согласно прейскуранту.
Если вы передумали, отпишитесь, пожалуйста, от приема с помощью Личного кабинета или по телефону +7 (812) 435-55-55 .
Источник https://media.nenaprasno.ru/articles/kolonki/bezboleznennoe-uvelichenie-limfouzla-chastyy-simptom-chto-nuzhno-znat-o-limfomakh/
Источник https://msk.ramsaydiagnostics.ru/blog/pochemu-vospaljajutsja-limfouzly/
Источник https://www.smclinic-spb.ru/doctor/terapevt/zabolevania/4599-vospalenie-limfouzlov