Можно ли заниматься спортом при болезнях сердца

Спорт при болезни сердца помогает улучшить состояние сосудистой системы, но при серьезных патологиях любые тренировки могут быть противопоказаны. Если у вас есть сердечно-сосудистые заболевания, не следует самостоятельно принимать решение об интенсивности физических нагрузок, особенно если вы старше 55 лет. При наличии в анамнезе ССЗ рекомендуем порекомендует пройти медосмотр и получить консультацию кардиолога. Только после обследования можно индивидуально подобрать вид спорта, длительность и интенсивность упражнений.
Следует ли ограничивать активность при заболеваниях сердца и сосудов

Гиподинамия — одна из основных причин, которая приводит к различным проблемам со здоровьем. Во-первых, при малоподвижном образе жизни сердце хуже насыщается кислородом. Во-вторых, если человек не расходует энергию, возрастает риск ожирения, на фоне которого развиваются различные ССЗ. В-третьих, недостаточная физическая активность — это один из факторов риска развития диабета, который в свою очередь может провоцировать ССЗ.
Спортивные нагрузки полезны не только в качестве общеукрепляющего средства, но и как профилактика стресса. Фитнес способствует повышению психологической устойчивости, спортсмен-любитель легче адаптируется к стрессовым ситуациям. Дело в том, что при нагрузке выделяется адреналин. В больших дозах он разрушительно влияет на сердце, а в малых количествах тренирует организм противостоять стрессовым ситуациям.
Наконец, при тренировках увеличивается приток крови к сердцу. Миокард и сосуды получают больше кислорода и питательных веществ.
Болезни сердца, при которых нельзя заниматься спортом
У каждого пациента с сердечно-сосудистыми заболеваниями свой предел выносливости. Нужно учитывать не только диагноз, но и уровень физической подготовки. Поэтому индивидуальный подбор тренировок — это далеко не банальность. Без проведения диагностики врач не имеет права давать рекомендации, ориентируясь только на название болезни.
В ряде случаев активные занятия физкультурой могут быть запрещены, например, при следующих состояниях:
- Тяжелая стадия заболевания.
- Недостаточность кровообращения.
- Недавно перенесенный инфаркт или инсульт.
- Предстоящее хирургическое вмешательство или реабилитационный период после успешной операции.
- Различные осложнения.
- Нарушение гемодинамических показателей.
- Декомпенсированные пороки.
- Гипертрофическая кардиомиопатия.
- Кардит в анамнезе.
- Резкое ухудшение здоровья и снижение спортивных результатов.
- Дополнительные хронические заболевания, например, опорно-двигательного аппарата или сахарный диабет.
Отдельно отметим: в России ежегодно на уроках физкультуры погибают более 200 детей, причем не от травм. Уже после смерти выясняется, что ребенок страдал от какой-либо сердечной патологии. Причина трагедий — низкий уровень диспансеризации. Медосмотры обычно проводят «для галочки», а дети редко могут объяснить, что с ними происходит. Слабость во время уроков списывают на банальную утомляемость, ведь редкий родитель, тем более без медицинского образования, может заподозрить у ребенка болезни сердца. А вот кардиологи с сожалением вынуждены констатировать: болезни сосудов и сердца у современных детей не такая уж и редкость.
Ишемическая болезнь сердца: можно ли заниматься спортом
Люди с уже диагностированными ССЗ стараются избегать чрезмерного утомления. В чем-то они правы: если прежняя двигательная активность вызывает тахикардию, одышку, головокружение, следует снизить интенсивность нагрузки. Тем не менее тренировки полезны в качестве профилактики и предупреждения рецидивов. Упражнения помогают снижать массу тела, расщеплять жиры, т. е. это хорошая профилактика болезни сосудов, в частности атеросклероза. Главное: при занятиях спортом необходимо контролировать количество сердечных сокращений, а также заниматься дозировано, зная свой предел.
Спорт при нетяжелом пороке сердца не запрещен. Такие пациенты хорошо переносят умеренные нагрузки, особенно в детском и молодом возрасте. Если операция прошла без осложнений, врач по окончании восстановительного периода может порекомендовать подходящие тренировки, перед этим выяснив, какая частота сокращений сердца будет предельной.

Спорт при ишемической болезни сердца улучшает общее самочувствие, способствует более легкому течению болезни. Занятия по полчаса в день помогают улучшить состояние сосудов.
После инфаркта спорт противопоказан в восстановительный период, затем пациент под контролем врача может наращивать интенсивность и длительность нагрузок. Можно начинать с ходьбы и плавания в бассейне, но не забывать об индивидуальных рекомендациях по частоте сердечных сокращений.
Особенно осторожными следует быть людям с аритмией. У таких пациентов болезнь может протекать как в легкой, так и тяжелой форме. При фибрилляции возрастает опасность внезапной смерти, причем независимо от возраста пациента.
Виды и длительность тренировок
- Пациенты с ССЗ могут заниматься спортом на любительском уровне: скандинавской ходьбой, плаванием, катанием на велосипеде, греблей, танцами, йогой.
- Время тренировок для новичков должно составлять 10 минут в день. Постепенно длительность увеличивается до 30 минут, а если пациент себя хорошо чувствует — до 45-60 минут.
- Важна регулярность — тренировки проводят через день.
Если не соблюдать режим, злоупотреблять физнагрузками, то даже у здорового человека может развиться сердечная недостаточность, АГ или гипертрофия сердца. Но эти же состояния могут возникнуть и при гиподинамии из-за ожирения кардиомиоцитов.
Перед увеличением нагрузок проконсультируетесь с врачом. Кардиолог объяснит, при каких болезнях сердца нельзя заниматься спортом, а также подберет для вас индивидуальную схему. Пройдите диагностику в «Чеховском сосудистом центре» Московской области, чтобы узнать больше о состоянии своей сердечно-сосудистой системы, и сохраняйте активность в любом возрасте.
Атеросклероз
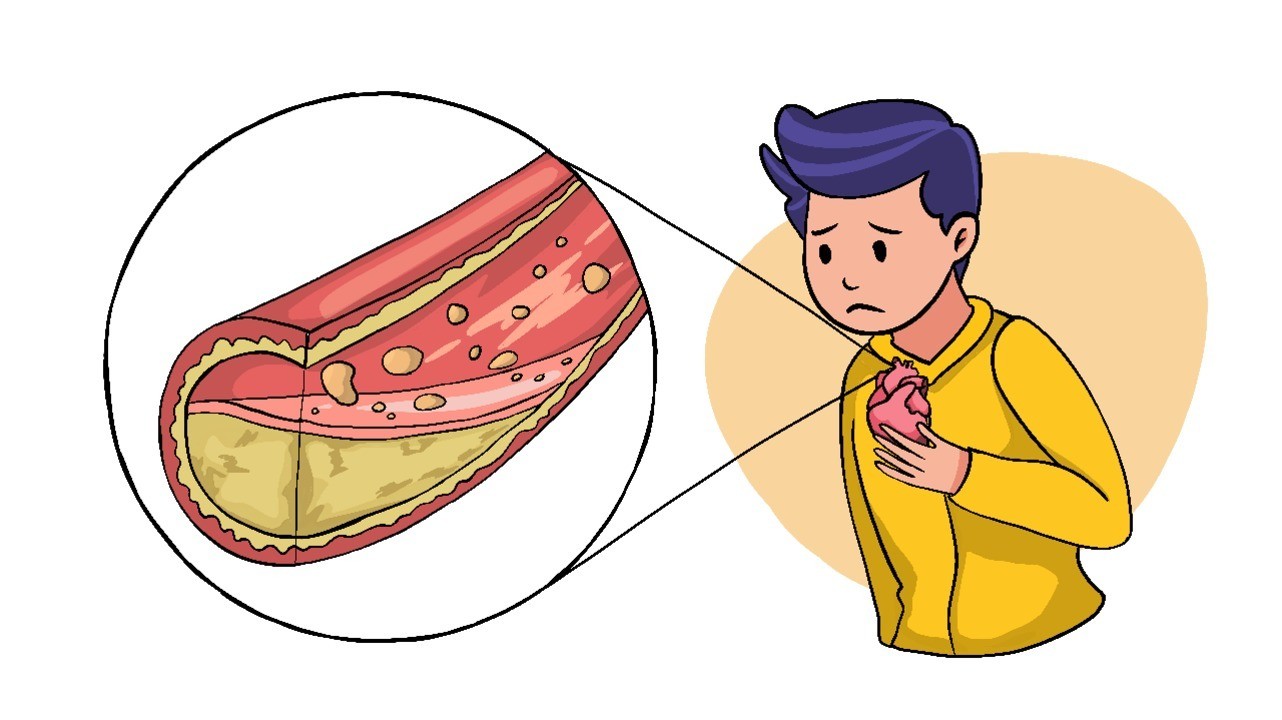
Для многих не секрет, что употребление продуктов, богатых холестерином, негативно сказывается на здоровье. В этой статье мы рассказываем, почему это так, и как холестерин становится причиной ишемической болезни сердца и инфаркта.
Что такое атеросклероз
Атеросклероз — распространенное заболеваний артерий, при котором сосуды теряют эластичность, а на их стенках откладываются липидные фракции (холестериновые бляшки). По мере прогрессирования заболевания размер бляшек увеличивается, структура этих бляшек может меняться, а просвет сосуда становится меньше. Это приводит к нарушению кровотока, а в дальнейшем — инфаркту органа, который снабжается кровью.
Атеросклероз характерен для всех типов артерий, в том числе — аорты, коронарных артерий, сонных, а также артерий конечностей и других. Наиболее распространенные последствия атеросклероза — это ишемическая болезнь сердца и инфаркт миокарда. На фоне атеросклеротического поражения сосудов также могут развиваться: почечная недостаточность, инсульты, гангрена конечностей и другие патологии.
Важно: плохой и хороший холестерин. Под холестериновыми бляшками понимают «плохой» холестерин. Это липопротеины низкой плотности (ЛПНП), в которых много жиров, но мало белка. «Хорошим» холестерином считают липопротеины высокой плотности (ЛПВП), который не представляет опасности для сосудов. Холестерин — жизненно важный компонент, входящий в состав клеточных мембран и ряда гормонов.
Различают несколько разновидностей атеросклероза в зависимости от происхождения и локализации. По первому параметру атеросклероз бывает:
- Гемодинамический — развивается на фоне сосудистых патологий, в том числе и артериальной гипертензии. Воспалительные процессы на стенках сосудов притягивают клетки иммунной системы и жировые фракции. Так образуются бляшки, которые со временем увеличиваются в размерах.
- Метаболический — возникает при нарушениях метаболизма, когда в крови циркулирует избыточное количество ЛПНП. Точные механизмы появления атеросклеротических бляшек на фоне метаболических нарушений пока неизвестны. Неблагоприятными факторами в данном случае являются ожирение, сахарный диабет, чрезмерное употребление простых углеводов и гиподинамия.
- Смешанный — развивается на фоне гемодинамических и метаболических нарушений. Установлено, что в большинстве случаев у пациентов речь идет именно о смешанном атеросклерозе, когда метаболические изменения приводят к гемодинамическим, а те в свою очередь еще сильнее ухудшают обменные процессы.
В зависимости от локализации атеросклероз бывает следующих видов:
- аорты;
- коронарных сосудов;
- сосудов нижних конечностей;
- сосудов головного мозга;
- сосудов почек, печени, поджелудочной железы;
- других сосудов.
Существует еще одна классификация заболевания — по степени развития патологии. Здесь выделяют четыре этапа:
I этап — бессимптомный или доклинический. Выявить атеросклеротические изменения можно только при помощи специальных диагностических инструментов.
II этап — ишемический. Просвет артерий сужается, из-за чего органы, снабжаемые кровью, недополучают питательные вещества и кислород. Наиболее заметны ишемические проявления при атеросклерозе коронарных артерий и артерий головного мозга.
III этап — тромбонекротический. В местах скопления холестериновых бляшек образуются сгустки крови — тромбы. Опасность тромба в том, что он может оторваться от стенки артерии, а затем с током крови закупорить сосуды с меньшим диаметром. Полная закупорка сосуда приводит к некротическим изменениям, что требует немедленного медицинского вмешательства.
IV этап — склеротический. Это терминальный период атеросклероза, на котором пораженная область сосуда заменяется рубцом. Артерия теряет эластичность и не в состоянии выполнять свои функции по обеспечению равномерного тока крови.
Кто в группе риска
Атеросклеротическим изменениям сосудов в той или иной степени подвержены все люди. Все зависит от того, когда атеросклероз приведет к серьезным осложнениям — в 40 лет или в 80. Рассмотрим основные группы людей, которые рискуют встретиться с этой проблемой раньше остальных:
- Люди с артериальной гипертензией. Повышенное давление — повреждающий фактор для сосудов. При повреждении развивается воспалительный процесс, являющийся основным триггером для появления холестериновых бляшек.
- Люди с заболеваниями обмена веществ. Нарушения липидного обмена, сахарный диабет, а также гормональные нарушения являются факторами риска развития атеросклероза.
- Люди, страдающие от ожирения. Этот фактор в совокупности с неправильным питанием — один из основных в развитии атеросклероза.
- Люди, ведущие малоподвижный образ жизни. Гиподинамия ухудшает ток крови, а также способствует развитию застойных явлений.
- Другие факторы. Развитию атеросклероза также способствуют инфекционные заболевания (источники воспаления), неправильное питание, стрессы, наследственные факторы, а также повышенная вязкость крови.
Важно: атеросклероз и холестерин. До конца прошлого века врачи полагали, что между употреблением животной пищи (в которой содержится холестерин) и атеросклерозом существует прямая связь. Считалось, что чем больше употреблять холестерина, тем выше вероятность болезни. Однако для развития атеросклероза одного лишь холестерина недостаточно. Если стенки артерий не повреждены, то сколько бы холестерина не циркулировало в крови, атеросклероза не будет. Кроме того, основное количество холестерина синтезируется в печени, поэтому привнесенный извне холестерин практически не оказывает негативного влияния.
Причины атеросклероза
До сих пор точные причины развития атеросклероза неизвестны. Накопленные на сегодняшний день сведения о заболевании показывают, что главная причина атеросклероза — это повреждение внутренней стенки сосуда, например, при высоком давлении. Косвенным подтверждением этой теории является тот факт, что чаще всего атеросклеротические изменения затрагивают места разветвления артерий, куда приходится максимальное давление крови.
При повреждении стенок сосудов развивается воспалительный процесс. Кроме того, усиленный поток крови при повышенном давлении способствует продукции в стенках сосудов молекул адгезии. Они притягивают на себя иммунные клетки, в частности, макрофаги. Со временем макрофаги накапливают в себе окисленные липопротеины и образуют пенистые клетки. Так формируются жировые полоски на стенке артерии, которые затем трансформируются в бляшки.
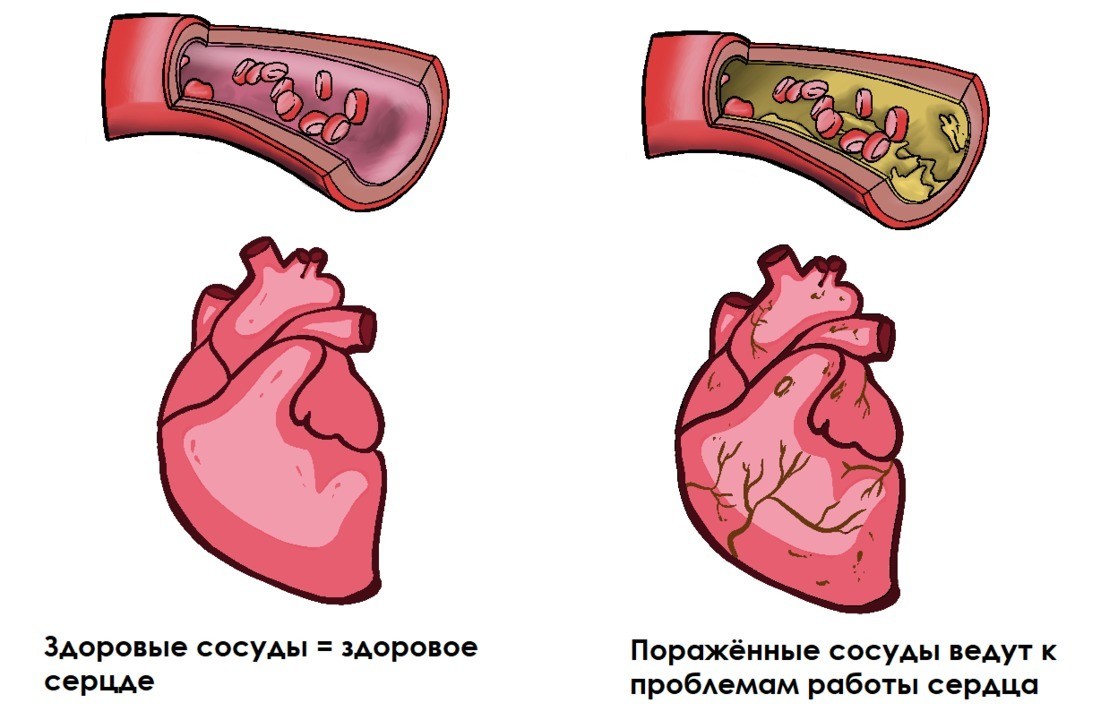
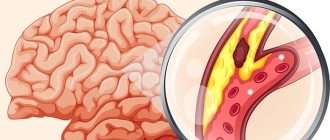
Рисунок 1. Как состояние сосудов отражается на здоровье сердца. Источник: МедПортал
Поэтому одним из наиболее серьезных факторов развития атеросклероза является артериальная гипертензия. При наличии нарушения липидного обмена, это почти всегда приводит к атеросклерозу.
Важно: атеросклероз и мясо. Казалось бы, с понимаем того, что экзогенный холестерин не несет опасности сосудам, мясная пища должна быть реабилитирована. Но не все так просто. Если посмотреть на статистику, то вегетарианцы болезнями сердца и сосудов болеют значительно реже. Согласно последним исследованиям, причина этого может крыться в ТМАО. Такой аббревиатурой называют вещество триметиламиноксид. Причем тут мясо? В мясе содержится много карнитина, который очень нравится кишечным бактериям. В бактериях карнитин превращается в триметиламин (ТМА), который уже в печени окисляется до триметиламиноксида (ТМАО). В настоящее время ТМАО рассматривается как один из факторов развития атеросклероза, инсульта и других сердечно-сосудистых заболеваний. При этом точный механизм развития атеросклероза под воздействием ТМАО пока остается непонятным.
Механизм развития болезни
Рассмотрим подробнее механизмы и три этапа развития атеросклероза, с чего все начинается и чем заканчивается.
Первый этап
Изначально на внутренних стенках артерий образуются жировые полоски и пятна. Из-за воспалительного процесса артериальная стенка отекает, становится рыхлой и притягивает все больше липидных фракций.
Второй этап
Из соединительной ткани и липидов образуются атеросклеротические бляшки. На этом этапе бляшки еще мягкие, поэтому при сильном токе крови они могут разрываться и закупоривать более мелкие сосуды.
Третий этап
На последнем этапе в бляшках скапливается кальций, что делает их тверже.
До сих пор, относительно механизмов развития атеросклероза ведутся дискуссии. Предполагается, что появление атеросклеротических бляшек также связано и с некоторыми инфекциями. Также рассматривают и роль мутаций, при которых стенки артерий становятся более уязвимыми перед повреждающими факторами.
Симптомы атеросклероза
Поскольку атеросклероз поражает различные артерии, то и симптоматика зависит от локализации поражения. При поражении сосудов, питающих сердце, развивается ишемическая болезнь сердца; при атеросклерозе почечных сосудов — почечная недостаточность и так далее. Рассмотрим подробнее симптомы атеросклероза разных артерий.
Атеросклероз сосудов сердца
При поражении атеросклерозом аорты и коронарных артерий на начальных этапах заболевания симптомов у больного нет. Со временем возникают проявления, напоминающие стенокардию. Для атеросклероза сердца характерны боль и ощущение сдавливания в области груди. Боль может распространяться на левую руку и в область под левой лопаткой. Приступ стенокардии в большинстве случаев длится недолго, но в данной случае такие боли могут беспокоить больного часами.
У человека может быть увеличен размер левого желудочка сердца. Это связано с тем, что при атеросклеротическом поражении сердечных сосудов затрудняется ток крови в сердце. Это приводит к переполнению левого желудочка. В таких условиях стенки желудочка начинают растягиваться и утолщаться, поскольку им приходится выполнять дополнительную работу по прокачке крови. Подобные изменения на начальных стадиях хорошо поддаются терапии, поэтому крайне важно как можно раньше обратиться к врачу и начать лечение.
Атеросклероз брюшных артерий
Брюшные артерии питают кровью внутренние органы, располагающиеся в этой области, главным образом, органы ЖКТ. Поэтому при атеросклеротическом поражении сосудов брюшной области у больного возникают жалобы на нарушение пищеварения.
Одним из первых симптомов при атеросклерозе брюшных артерий является боль в животе, тошнота и рвота. Как правило, это затяжные боли, которые могут беспокоить человека о по несколько часов. Как правило, болевые ощущения затрагивают область пупка и верхних отделов живота.
Ухудшение кровоснабжения органов пищеварительного тракта также приводят к вздутию, запорам или диарее. На поздних стадиях атеросклероза брюшных артерий больного часто беспокоит рвота с остатками непереваренной пищи. В тяжелых случаях терминальных стадий атеросклероза возникают некротические изменения тканей кишечника.
Атеросклероз сосудов нижних конечностей
Как и атеросклероз сердечных артерий, атеросклероз сосудов нижних конечностей — достаточно распространенное явление. Эта болезнь может не проявляться годами, а при прогрессировании патологии у человека появляется боль в ногах. На первых этапах боль возникает при прохождении длительных расстояний. Однако, чем больше закупориваются сосуды ног, тем меньшее расстояние может пройти больной без передышки.
Еще одним косвенным признаком атеросклеротического изменения сосудов нижних конечностей является частичная потеря волосяного покрова на ногах. Происходит это из-за ухудшения кровоснабжения. Также возникают и проблемы с ногтями и кожей.
Опасность атеросклероза нижних конечностей, прежде всего, в трофических нарушениях конечности. Если болезнь не лечить, то со временем возрастает риск появления трофических язв и некротических изменений. В запущенных случаях при атеросклерозе нижних конечностей развивается гангрена, при которой показана ампутация.
Атеросклероз сосудов головного мозга
При атеросклеротическом поражении сосудов, питающих головной мозг, у больного на первом этапе возникают симптомы кислородного голодания мозга. В первую очередь беспокоят головные боли и головокружения. Кроме того, ухудшается концентрация внимания и память. Человек становится более рассеянным и вялым.
При прогрессировании болезни часто начинает беспокоить тошнота, иногда рвота. Из-за нехватки кислорода в головном мозге возможно чувство онемения конечностей. При дальнейшей закупорке сосуда возрастает риск ишемического инсульта, при котором отмирает часть ткани мозга.
Когда обратиться к врачу
При подозрении на атеросклероз из-за наличия в семейном анамнезе сердечно-сосудистых заболеваний, лучше всего будет записаться к врачу, чтобы проверить уровень холестерина.
Врач захочет узнать, был ли в семейном анамнезе люди с повышенным уровнем холестерина, высоким давлением или другими заболеваниями сердца. Также важно сообщить врачу об образе жизни, пищевых привычках, употреблении табака. Помимо этого врачу понадобится информация о том, проходил ли человек тест на холестерин раньше.
Осложнения атеросклероза
В зависимости от пораженных атеросклерозом сосудов у пациента могут развиться следующие осложнения:
- ишемическая болезнь сердца и инфаркт миокарда;
- ишемический инсульт;
- сбои в работе ЖКТ;
- образование тромба;
- аневризма аорты;
- нарушение в работе почек;
- трофические язвы и гангрена конечности;
- другие осложнения.
Диагностика
Диагностика при атеросклерозе включает проведение ряда процедур:
- Осмотр пациента и сбор анамнеза. На первом этапе врач изучает жалобы человека, осматривает кожу (при атеросклерозе она, как правило, бледная), а также прослушивает сердце и измеряет артериальное давление.
- Анализы крови (общий и биохимический). При атеросклерозе у больного может быть повышен сахар, белок, холестерин и некоторые другие показатели. По анализу крови также можно предположить, какие именно артерии поражены атеросклерозом.
- Анализы мочи. Изменения состава мочи особенно заметны при атеросклерозе почечных сосудов.
- Инструментальная диагностика. В зависимости от локализации атеросклеротического поражения, пациенту могут проводить электрокардиограмму, эхокардиографию (УЗИ сердца), фонокардиограмму, ангиографию сосудов нижних конечностей, магнитно-резонансную томографию и другие виды исследований.
После проведения исследований лечащий врач устанавливает точный диагноз и составляет схему лечения.
Особенности лечения

Источник: Yapanda/Depositphotos
Атеросклероз — болезнь, лечение которой не ограничивается одним лишь медицинским вмешательством. Важное значение в лечении заболевания занимает модификация образа жизни. Пациенты должны придерживаться принципов правильного питания и отказаться от вредных привычек. Неотъемлемой частью жизни должны стать ь регулярные физические нагрузки. Их уровень подбирает врач исходя из возраста пациента и общего состояния здоровья. Как правило, это прогулки с постепенным увеличением времени и интенсивности ходьбы.
Для замедления патологического процесса пациенту при атеросклерозе назначают следующие виды лекарств:
- Статины — препараты, снижающие уровень холестерина в крови.
- Секвестранты желчных кислот — препараты, угнетающие выработку желчных кислот. При нехватке желчных кислот намного быстрее утилизируется холестерин.
- Фибраты — препараты, уменьшающие продукцию жиров.
- Сосудорасширяющие препараты. К таким относятся, например, производные никотиновой кислоты. При расширении сосудов кровь легче продвигается по пораженным атеросклерозом сосудам.
В большинстве случаев изменения образа жизни и медикаментозной терапии достаточно для улучшения состояния больного и остановки патологического процесса. Однако в запущенных случаях, при слишком тяжелых изменениях в сосудах и органах, которые они снабжают кровью, пациенту показано хирургическое вмешательство. Основные виды операций при атеросклерозе:
- Шунтирование — создание дополнительных сосудов (шунтов) для обеспечения нормального тока крови.
- Ангиопластика — малоинвазивная операция, при которой в артерию вводится катетер с баллоном на конце. При достижении пораженного участка баллон открывают, что позволяет расширить участок артерии. Затем на это место устанавливают стент — металлическую сетчатую трубку, которая позволяет беспрепятственно продвигаться крови по сосуду.
В лечении атеросклероза крайне важно и лечение сопутствующих заболеваний, так как сахарный диабет, артериальная гипертензия, болезни почек и других.
Диета при атеросклерозе
Диета при атеросклерозе должна удовлетворять следующие принципы:
- Ограничение насыщенных жиров. Человеку рекомендуется уменьшить количество потребляемых животных жиров. Лучше отказаться от жареного мяса, поскольку при жарке происходит изомеризация жиров. Из-за этого в жареном мясе увеличивается доля трансжиров, а от них желательно полностью отказаться.
- Больше овощей и фруктов. Ешьте больше растительной пищи, поскольку в ней содержится клетчатка, которая нормализует уровень сахара и липидов в крови, а также улучшит пищеварение.
- Ограничение соли и сахара. Чрезмерное потребление простых углеводов (сахар, сладости, сладкие напитки, в том числе и натуральный сок) способствует ожирению и нарушению обмена веществ. А слишком большое количество соли в рационе увеличивает риск возникновения сердечно-сосудистых заболеваний в целом.
Крайне важно соблюдать правила пищевого поведения. Никогда не переедайте, ешьте медленно и тщательно пережевывайте пищу. Относительно количества приемов пищи — проконсультируйтесь со своим врачом. Для некоторых пациентов достаточно 2-3 приема пищи в день, а некоторым нужно дробное питание — до 4-6 раз маленькими порциями.
Прогнозы при атеросклерозе
В настоящее время полностью избавиться от атеросклероза невозможно. Пока еще не разработаны такие препараты, которые бы позволили полностью избавиться от бляшек, а самое главное — восстановить стенки сосудов. Поэтому прогнозы при атеросклерозе зависят от того, на какой стадии заболевания пациент обратился к врачу. Если это ранние стадии, то прогноз благоприятный при соблюдении всех рекомендаций врача, особенно касающихся изменения образа жизни.
Профилактика атеросклероза
Профилактические мероприятия в отношении атеросклероза сводятся к соблюдению следующих рекомендаций:
- Соблюдение принципов здорового и сбалансированного питания. Отказ от чрезмерного употребление сахара, соли и жирной пищи.
- Физическая активность минимум 150 минут в неделю.
- Нормализация веса.
- Отказ от вредных привычек (курения, злоупотребления спиртными напитками).
- Контроль психического здоровья и избегание стрессов.
Заключение
Атеросклероз намного легче предупредить, чем лечить. Если с раннего возраста вести здоровый образ жизни, то вероятность атеросклероза и сопутствующих проблем существенно снижается. Так можно защитить свой организм от целого ряда заболеваний, поскольку работы всех органов и систем во многом зависит от состояния сосудов.
Противопоказания при гипертензии
Гипертония — заболевание, характеризующееся постоянным повышением артериального давления. Оно практически не поддается лечению, но постоянный врачебный контроль и выполнение всех рекомендаций позволяет существенно улучшить качество жизни. Помимо лекарственной терапии, необходимо знать и о возможных противопоказаниях при артериальной гипертензии.

Диета
Внимательное отношение к своему здоровью позволит не только нормализовать уровень давления, но и предотвратит возможные осложнения.
В ходе исследований было доказано, что неправильное питание существенно увеличивает риск развития гипертонической болезни. В первую очередь это касается обилия жирной пищи. Это некоторые сорта мяса (свинина, баранина), сливочное масло и молочные продукты с высоким процентом жирности. Такой рацион богат холестерином, который, накапливаясь, образует на стенках сосудов атеросклеротические бляшки, существенно сужающие просвет сосудов.
Для того чтобы очистить сосудистые стенки от холестериновых отложений, необходимо ввести в рацион продукты, богатые полиненасыщенными кислотами и Омега-3. Это морская рыба, оливковое и подсолнечное масла.
К абсолютному противопоказанию при артериальной гипертензии можно отнести повышенное употребление соли. Задерживаясь в организме, она провоцирует отечность мягких тканей и сужение сосудов. Это основной фактор повышения артериального давления. Пациентам, страдающим гипертензией, крайне не рекомендуется введение в рацион копченостей, консервированных продуктов, соленой рыбы.
С целью снижения негативного воздействия соли на организм, необходимо достаточное употребление в пищу продуктов, богатых калием и магнием. Это бананы, изюм, помидоры, морская капуста и красный перец.
Рацион пациента, страдающего артериальной гипертензией, не должен быть беден минералами. Особенно это касается витамина С, укрепляющего сосудистую стенку. Несоблюдение этого условия приводит к ее ослаблению, с последующим резким колебанием цифр АД. Для того чтобы с пищей поступало максимальное количество питательных веществ, овощи и фрукты должны подвергаться минимальной термической обработке.
Одной из самых частых причин развития гипертонии становиться ожирение пациента. Поэтому питание должно быть сбалансированным и направленным на урегулирование массы тела. Если индекс массы тела больного превышает нормальное значение, то врачи назначают разгрузочную диету.
Она подразумевает следующие правила:
- снижение калорийности продуктов;
- дробное питание не менее 5 раз день;
- категорически запрещено переедание, порции должны быть небольшими;
- между ужином и завтраком не должно быть более 9 часов.
Многие пациенты, стремясь похудеть, садятся на жесткую диету и резко сбрасывают большие объемы массы тела. При гипертонии такое похудение строго противопоказано. Нарушается работа внутренних органов, что негативно сказывается на работе сосудов. Существует понятие физиологического похудения. Оно составляет 2 — 4 кг в месяц.
Фактором риска для развития артериальной гипертензии может стать и повышенный уровень глюкозы в крови. Именно по этой причине пациентам противопоказано употребление большого количества сладкого. В ситуациях, когда глюкоза крови приближается к верхней границы нормы, больного переводят на специальную диету, актуальную при сахарном диабете.
Что касается напитков, то при гипертонии, не рекомендуется употребление кофе и энергетиков. Содержащийся в них кофеин способствует сужению сосудов с последующим повышением давления. Соблюдение диеты в совокупности с выполнением рекомендаций врача поможет избежать развития гипертонического криза и других серьезных осложнений.
Физическая активность
Противопоказанием при артериальной гипертензии является как малоподвижный образ жизни, так и повышенная физическая активность.
Чаще всего заболеванием сосудов страдают люди с сидячей работой, так как при таком образе жизни развивается застой в большом круге кровообращения. Поэтому очень важно включать в режим дня умеренные занятия спортом. Идеальным вариантом в такой ситуации будет лечебная физкультура. Но она должна проводиться под строгим наблюдением врача ЛФК.

К списку запрещенных занятий при гипертонии можно отнести следующие виды деятельности:
- Бег. Его заменяет ходьба по неровной местности.
- Силовые виды спорта.
- Интенсивные занятия на тренажерах, беговой дорожке. Особенно это опасно при аритмии и в период обострения заболевания.
- Спортивные игры с повышенной физической нагрузкой (футбол, баскетбол, хоккей).
Очень полезно при гипертонии проводить ежедневную утреннюю зарядку. Это не только укрепляет мышцы и поднимает иммунитет, но и улучшает работу сосудистой системы.
Комплекс индивидуальных спортивных занятий подбирается специалистом индивидуально после полного обследования пациента. Если при выполнении упражнений повышается артериальное давление, появляется одышка и головная боль, то нагрузку снижают. Занятия продолжают проводить в той интенсивности, при которой пациент чувствует себя комфортно.
Довольно часто задаваемый вопрос: можно ли при артериальной гипертензии проводить массаж? Сама патология не является противопоказанием для этой процедуры. Однако ее не рекомендуют делать при гипертоническом кризе и несколько дней после него, а также при тяжелой, 3 стадии заболевания.
Еще одним фактором развития гипертонии может стать рабочая деятельность, связанная с постоянным нервным напряжением. Это медработники, педагоги, люди, занимающие руководящие должности. В такой ситуации рекомендуется проводить регулярное профилактическое лечение заболеваний ЦНС с применением успокоительных препаратов.
Помимо этого гипертония развивается у людей, работа которых связана с быстрой переработкой большого объема информации. Это операторы сотовой связи, диспетчеры. При таком потоке и постоянном нервном напряжении развивается невроз, провоцирующий периодические подъемы артериального давления. Если не придать этому должного внимания и не пройти курс лечения, то возникает риск перехода эпизодического подъема АД в хроническую форму.
Также для гипертоников опасен и ненормированный, сменный график работы. Активность в ночное время суток провоцирует перестроение кровоснабжения организма. Это может привести к развитию аритмии и гипертонической болезни.
Полноценный сон очень важен при хроническом повышении артериального давления. Постоянное недосыпание приводит к ослаблению организма, снижению иммунитета, нарушению работы сосудов. Исследования доказали, что у людей, чей сон длится менее 5 часов в сутки, гипертония развивается в несколько раз чаще.
При артериальной гипертензии противопоказаны путешествия с резкой переменой климата. Это поездки на юг из средней полосы России, в жаркие страны. Также не рекомендуются длительные перелеты со сменой часовых поясов.
Вредные привычки

Абсолютным противопоказанием при артериальной гипертензии являются вредные привычки. При приеме алкоголя происходит сужение просвета сосудов. Это, в свою очередь, приводит к повышению артериального давления. Регулярное злоупотребление спиртными напитками приводит к хронически высоким цифрам на тонометре и возможному развитию гипертонического криза.
Курение также негативно влияет на течение болезни, прогрессируя ее дальнейшее развитие. Поэтому при появлении первых признаков повышения артериального давления рекомендуется как можно раньше бросить курить. Для того чтобы облегчить этот процесс, рекомендуются следующие методики.
- Лекарственные средства. Они выпускаются в виде таблеток и пластырей. Чаще всего используются два вида препаратов — вызывающие отвращение к никотину и снимающие зависимость.
- Иглоукалывание. Воздействие на определенные точки способствует максимально быстрому отказу от вредной привычки.
- Работа с психологом. Специальные аутотренинги помогают легче перенести отвыкание от никотиновой зависимости.
При повышенной нервозности в период отказа от сигарет рекомендуется принимать легкие успокоительные препараты. Они помогают снизить напряжение и сконцентрироваться на другом виде деятельности.
К седативным средствам и помощи психолога прибегают и при стрессах, нервозной обстановке в семье и на работе, постоянных конфликтах. Они приводят к выделению адреналина, способствующему повышению давления. Это может привести к развитию гипертонической болезни или к усугублению уже имеющейся патологии.
Принято считать, что артериальная гипертензия не поддается полному излечению. Но внимательное отношение к своему здоровью, регулярное обращение к врачу и выполнение всех его назначений поможет существенно улучшить качество жизни пациента.
Стандартные рекомендации для профилактики гипертонического криза выглядят следующим образом:
- контроль давления утром и вечером (целевой уровень 120/80).
- диета с ограничением углеводов, животных жиров, поваренной соли; обогащенной клетчаткой,фруктами и овощами – для нормализации массы тела.
- ЛФК, регулярная физическая активность.
- отказ от вредных привычек
Соблюдение этих пунктов гарантирует сильную профилактику и отсутствие риска развития угрожающих жизни состояний (инсульт, инфаркт миокарда, стенокардия напряжения).
Для подготовки материала использовались следующие источники информации.
Источник https://chekhovsc.ru/blog/mozhno-li-zanimatsya-sportom-pri-boleznyakh-serdtsa
Источник https://medportal.ru/enc/vessels/atherosclerosis/atherosclerosis/
Источник https://cardiograf.com/gipertenziya/bolezn/arterialnaja-gipertenzija-protivopokazanija.html