Дерматит — симптомы и лечение
Что такое дерматит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Щитченко Юлии Евгеньевны, дерматолога со стажем в 18 лет.
Над статьей доктора Щитченко Юлии Евгеньевны работали литературный редактор Вера Васина , научный редактор Татьяна Репина и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Дерматит (Dermatitis; от др.-греч. δέρμα — кожа + лат. itis — воспаление) — это воспаление кожи, возникающее при воздействии раздражителя. У заболевания могут быть разные симптомы и причины, но обычно оно сопровождается зудом, сухостью кожи или сыпью, иногда — появлением волдырей, корочек, шелушения и различных выделений [13] . Дерматит не заразен [13] .
Причины дерматита
В основном дерматит возникает при воздействии внешних раздражителей.
Их можно разделить на две группы:
- безусловные, или облигатные, раздражители, которые вызывают дерматит у всех людей (например, концентрированные кислоты, щёлочи, горячая вода);
- условные раздражители, или аллергены, которые вызывают дерматит только у некоторых людей, обладающих повышенной чувствительностью к ним.
Контакт с безусловными раздражителями вызывает простой, или артифициальный, дерматит, а с аллергеном — аллергический.
При непереносимости вещества, которое поступило в организм через пищеварительный тракт, кровь или верхние дыхательные пути, возникает острое воспаление кожи, а иногда и слизистых оболочек. Раньше такую реакцию называли токсикодермией, но в Международной классификации болезней 10-го пересмотра (МКБ-10) этот термин заменён на «Дерматит, вызванный неуточнёнными веществами, принятыми внутрь (L27.9)».
Лекарственные дерматиты (разновидность токсикодермии) также бывают двух видов:
- простые — возникают при взаимодействии с концентрированными препаратами;
- аллергические — часто встречаются у медработников, которые контактируют с лекарствами, в частности с антибиотиками.
Распространённость
Простой и аллергический контактные дерматиты встречаются достаточно часто. В России в 2018 году зарегистрировано больше 1200 случаев на 100 000 населения [3] .
Простой дерматит более распространён, чем аллергический: на него приходится 80 % всех случаев [4] . Заболеванию больше подвержены женщины, так как они чаще контактируют с раздражающими факторами, например бытовой химией и средствами по уходу за кожей и волосами [5] .
Аллергический контактный дерматит к одному или нескольким аллергенам в течение жизни возникает у 15–25 % людей [6] .
Факторы риска дерматита
- сухость кожи; ; и любая другая аллергия;
- ослабленный иммунитет из-за стресса, инфекций, ВИЧ, СПИДа, сердечной недостаточности, болезни Паркинсона и других сопутствующих заболеваний;
- постоянный контакт с профессиональными вредностями, например с металлами, растворителями, чистящими средствами, лекарствами, красителями и резиной [13] ; дерматит часто возникает у строителей, сварщиков, медработников, парикмахеров, специалистов по уборке, сотрудников лабораторий и работников сельского хозяйства [14] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы дерматита
Дерматит — это воспаление кожи, или местное проявление общей реакции организма на воздействие раздражителя. Независимо от характера раздражителя и типа дерматита возникают все основные признаки воспаления.
Эти признаки известны давно: их описал ещё римский учёный А. Цельс. Он выделил следующие основные местные симптомы воспаления: покраснение, припухлость, жар и боль. Римский врач и естествоиспытатель К. Гален к этим признакам добавил ещё один — нарушение функции. Хотя симптомы описаны больше 2000 лет назад, они не утратили своего значения и сегодня [1] .
Признаки воспаления:
- покраснение, вызванное расширением мелких артерий в области поражения;
- припухлость, которая развивается из-за усиленного кровенаполнения и экссудации (выхода жидкой части крови через сосудистую стенку в воспалённую ткань);
- повышение температуры на поражённом участке, что тоже вызвано усиленным кровенаполнением в поражённой области;
- боль (а также зуд и жжение) — возникает из-за раздражения нервных рецепторов, смещения рН в сторону закисления и механического давления из-за отёка;
- нарушение барьерной функции кожи.
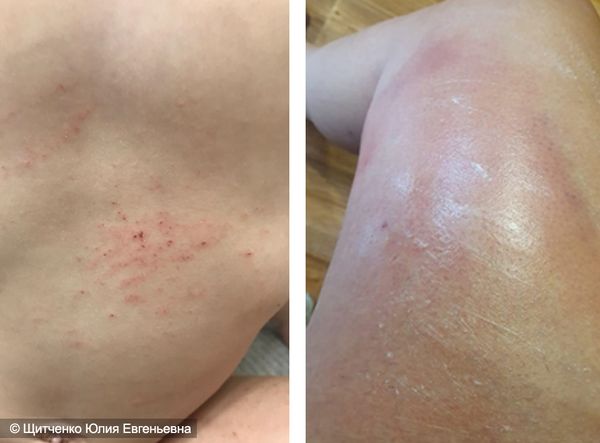
Эти проявления присущи всем дерматитам, но в зависимости от характера раздражения, стадии и локализации будет преобладать тот или иной симптом. Кроме этих признаков, может появиться шелушение, утолщение поражённого участка кожи, сыпь в виде папул и пустул ( узелков и пузырьков ) [13] .
Патогенез дерматита
Выделяют пять стадий развития дерматита:
- Эритематозная — в области поражения расширяются мелкие артерии, что проявляется покраснением участка кожи, на который воздействовал раздражающий фактор.
- Папулёзная — на фоне покраснения развивается отёк, который вызван усиленным притоком крови и экссудацией. Отёк может быть равномерным на всём поражённом участке или в виде мелких папул.
- Везикулёзная — экссудация усиливается [2] , образуются пузырьки с прозрачной жидкостью. Если присоединилась инфекция, их содержимое становится гнойным (пустулёзная стадия).
- Стадия мокнутия — покрышка пузырьков лопается, возникают эрозии, через микроповреждения эпидермиса выходит серозная жидкость. На этой стадии воспаление максимальное, затем начинает уменьшаться.
- Сквамозная стадия — экссудата становится меньше, он ссыхается в корки и под ними восстанавливается эпидермальный покров. Это часто сопровождается шелушением. На месте отторжения корки долго может сохраняться застойная или поствоспалительная гиперпигментация. Обычно она проходит бесследно, но при длительном воспалении может остаться. Также при сильном раздражителе и большой глубине поражения могут остаться рубцы.
Дерматит может остановиться на любой стадии или развиться настолько стремительно, что отдельные стадии выделить не удаётся.
Классификация и стадии развития дерматита
Классификация по МКБ-10:
- L23 Аллергический контактный дерматит. Он включает дерматиты, вызванные воздействием на кожу металлов, клейких веществ, косметических средств, лекарств, красителей и других веществ. Но в некоторых случаях причину выявить не удаётся.
- L24 Простой раздражительный контактный дерматит. Его могут вызывать моющие средства, масла и смазочные материалы, растворители, косметика, лекарства, растения и др.
- L25 Неуточнённый контактный дерматит[6] .
Общепринятой клинической классификации дерматитов не существует, но условно его можно разделить на три большие группы: простой дерматит, аллергический контактный дерматит и токсикодермия.
Простой дерматит
Простой дерматит — это нормальная реакция кожи на внешний облигатный раздражитель (т. е. вещество, раздражающее кожу у всех людей). Такая реакция возникает только в месте контакта и не распространяется на другие ткани.
Основные облигатные раздражители:
- физические — давление, трение, ультрафиолетовое облучение, высокие и низкие температуры, рентгеновское и радиоактивное излучение;
- химические — кислоты, соли, щёлочи, лекарственные и боевые отравляющие вещества;
- биологические — крапива, плющ, белый ясенец, борщевик, медузы и т. д.
Облигатные раздражители, попадая на кожу, вызывают воспаление, интенсивность которого зависит от силы и продолжительности воздействия. После кратковременного контакта с сильным раздражителем возникает острый дерматит, а при длительном воздействии слабого раздражителя — хронический.
К простому дерматиту относится острый дерматит, мозоль, потёртости, пролежни, опрелость и другие виды дерматитов.
При остром дерматите на коже в области контакта с раздражителем образуется болезненное ограниченное покраснение или пузыри с почти прозрачным или кровянистым содержимым. В некоторых случаях может развиться некроз, или омертвение, поражённых участков кожи.
Мозоль — на пальцах ног или подошве образуются очень болезненные утолщения рогового слоя, клинообразно врезающиеся в кожу. В большинстве случаев мозоль возникает после длительного сдавливания.
Потёртости образуются из-за механического воздействия — давления или трения, например при ношении бандажей, неудобной обуви или одежды. В поражённой области возникает покраснение, отёк, боль. В некоторых случаях образуются пузыри — «водяные» мозоли. У людей, не привыкших к ручному труду, например колке дров, они могут появиться на ладонях. Если устранить причину, потёртости исчезают бесследно, но может остаться пигментация, лихенификация (усиление кожного рисунка) и рубцы.
Пролежни образуются у тяжелобольных пациентов из-за нарушения питания тканей, вызванного длительным сдавлением. В месте сдавливания кратковременно краснеет кожа, затем развивается некроз и появляются язвы с трудно отделяемыми тёмными корками. Язвы плохо заживают, поэтому со временем присоединяется вторичная инфекция.
Опрелости образуются в кожных складках при трении кожи, мокнущей от пота. В группе риска следующие группы:
- полные люди;
- пациенты с усиленным потоотделением и сахарным диабетом;
- рабочие, занятые физическим трудом (например, строители);
- люди, не соблюдающие правила гигиены;
- младенцы из-за трения пелёнок и одежды о кожу.
При этом кожа в области кожных складок, подмышек и/или паха краснеет и отекает. Затем поверхностный слой эпидермиса отслаивается, и образуются болезненные эрозии, по краям которых заметен валик отслоившейся кожи. К опрелости быстро присоединяется вторичная инфекция: стрептококковая или дрожжевая, что проявляется симптомами этих заболеваний, например появлением гноя и повышением температуры.
Дерматиты от высокой температуры (ожоги).
Ожоги могут быть четырёх степеней:
- I степени — покраснение, отёк, жжение и болезненность;
- II степени — на фоне покраснения и отёка появляются пузыри;
- III степени — некроз поверхностных слоёв дермы (т. е. более глубокое поражение кожи) без образования струпа;
- IV степени — некроз всех слоёв дермы с образованием струпа, при отторжении обнажается язва [7] .
У младенцев ожоги могут возникать при купании в ванночках с водой теплее 40 °C.
Дерматит от воздействия биологических факторов. На коже в области контакта с растением или животным может появиться очаг воспаления различной интенсивности. Так, после «ожога» крапивой на коже образуются волдыри, а борщевик под влиянием влаги и солнечных лучей вызывает буллёзный дерматит — пузыри, заполненные жидкостью. После контакта с медузой кожа краснеет и на ней появляются волдыри.
Хронический лучевой дерматит развивается из-за рентгеновского облучения, часто у рентгенологов, которые не соблюдают технику безопасности и не выполняют профилактические процедуры. Поражённая кожа становится сухой и истончённой, расширяются мелкие сосуды и появляются участки гиперпигментации и депигментации, могут образовываться язвы.
Дерматит от низкой температуры (отморожение). Под воздействием холода могут повреждаться ткани.
Выделяют четыре степени отморожения:
- Участок поражения отёчный , покрасневший с синюшным оттенком , возникает жжение и покалывание .
- На фоне отёка и покраснения формируются пузыри с прозрачным или кровянистым со держимым.
- Образуется струп , появляется сильная боль.
- Отмирают ткани [8] .
Ознобление возникает под воздействием низкой температуры (около 0 °C ) и сырости. Чаще наблюдается у детей, людей, работающих в сырых холодных помещениях, пациентов с астенией, нарушениями периферического кровообращения и гиповитаминозами, в частности при недостатке витаминов А и С. При озноблении поражаются тыльные поверхности кистей и стоп, уши и щёки. На этих участках формируется отграниченный красно-синюшный отёк, от мягкой до достаточно плотной консистенции. После согревания усиливается покалывание, жжение и зуд. С наступлением тёплого времени года ознобление исчезает, но нередко возобновляется осенью.
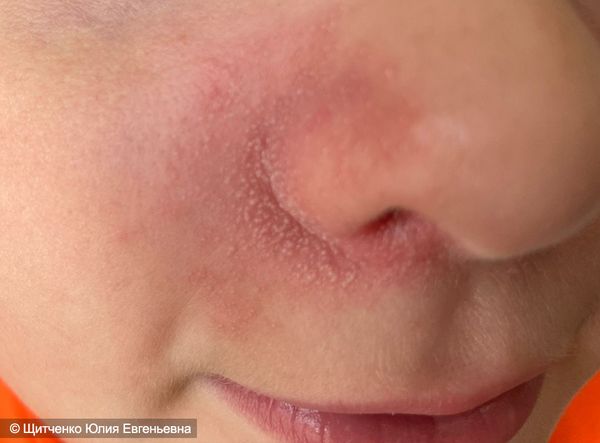
Солнечный дерматит развивается п од воздействием ультрафиолетового облучения, особенно у людей редко бывающих на солнце и относящихся к I и II фототипу по Фитцпатрику. У людей с I фототипом самый светлый оттенок кожи, светлые волосы и чаще голубые глаза. Они практически никогда не загорают, часто обгорают. Ко II фототипу относятся люди со светлой кожей, светло-русыми волосами, голубыми или зелёными глазами, они иногда загорают и часто обгорают [9] . На фоне разлитой эритемы (покраснения) и отёчности, возникающей после пребывания на солнце, могут образовываться мелкие пузырьки. При более тяжёлом поражении пузыри становятся крупными с прозрачной жидкостью внутри.
Солнечный дерматит часто сопровождается тошнотой, рвотой, головной болью и лихорадкой, особенно при обширном поражении. При утихании воспалительного процесса появляется пигментация и шелушение. У людей, которым приходится много бывать на солнце (например, работникам сельского хозяйства), солнечный дерматит может приводить к выраженному утолщению кожи, повышенной сухости, гиперпигментации и фотостарению.
Аллергический контактный дерматит
Аллергический дерматит — это усиленная реакция кожи, возникающая в месте контакта с аллергенами.
Самые распространённые из них:
- бытовая химия (моющие и чистящие средства, минеральные удобрения и др.);
- профессиональные аллергены (краски, лаки, химические вещества, медикаменты и др.);
- косметика;
- биологические аллергены.
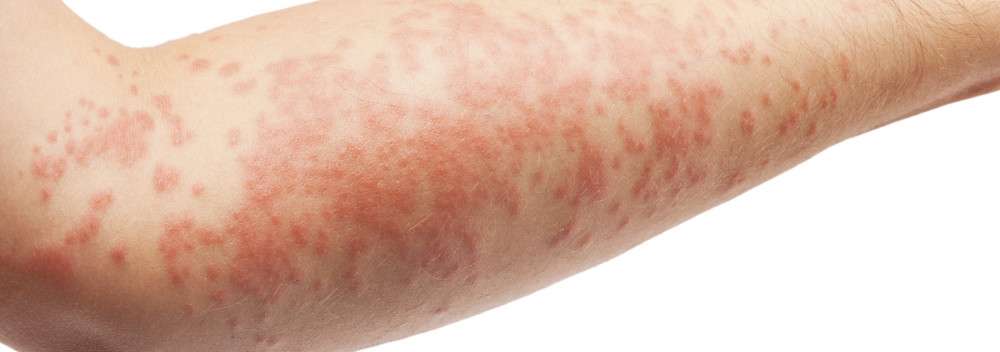
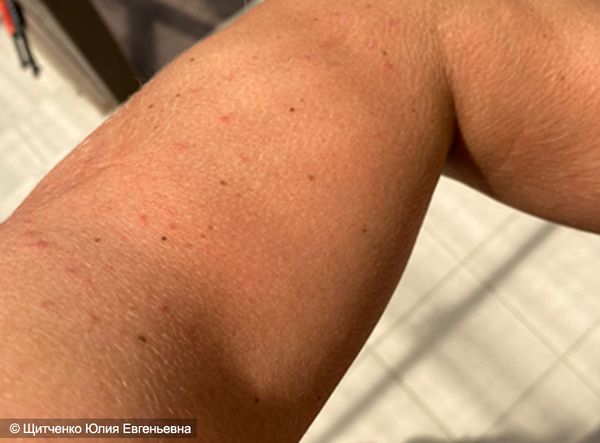
На месте контакта с аллергеном, как правило на открытых участках тела, например на кистях, возникает острое воспаление. В дальнейшем эритема может увеличиться, покрыться пузырьками и волдырями. Также могут возникать кровоизлияния, вплоть до отмирания поражённых участков кожи.
Если человек продолжает контактировать с аллергеном, то каждый следующий эпизод дерматита протекает тяжелее и вовлекаются бóльшие участки кожи.
Токсикодермия
Токсикодермия — это острое воспаление кожи, которое возникает при разрушительном действии аллергенов, попавших внутрь.
Повышенная чувствительность к ним может быть как врождённой, так и приобретённой. Аллергенами могут быть пищевые продукты, лекарства, бактериальные токсины и продукты их распада. Заболевание протекает тяжелее при запорах, недостаточном употреблении жидкости и нарушении мочеиспускания. Выделяют три типа токсикодермии: распространённая, фиксированная и синдром Лайелла.
Распространённую токсикодермию чаще всего вызывают антибиотики, сульфаниламиды, анальгетики и барбитураты, но она может развиться даже при приёме препаратов против аллергии (антигистаминных) и против воспаления (кортикостероидных).
Обычно повышена чувствительность к какому-либо одному лекарству, но может наблюдаться и перекрёстная аллергия к препаратам одной или нескольких групп, например между пенициллинами и цефалоспоринами, Новокаином и сульфаниламидами, диуретиками и гипогликемическими средствами и т. д. Токсикодермия начинается остро, через несколько минут или часов после приёма лекарства или пищи. На коже и слизистых оболочках появляются симметричные высыпания, распространённость которых зависит от интенсивности аллергической реакции. Могут появляться пятна, псевдорозеолы с розовато-красной сыпью , эритема, эритродермия (покраснение, которое покрывает более 70 % поверхности тела), пурпура, волдыри, пузырьки и пустулы.
Фиксированную эритему обычно вызывают сульфаниламиды, но иногда и другие лекарства. Сначала на коже и слизистых появляется 1–2 ярко-красных пятна диаметром 2–5 см. Они быстро становятся синюшными, затем исчезают, а на их месте возникает темнеет кожа. Когда человек перестаёт принимать препарат, эритема исчезает. При повторном приёме высыпания появляются в тех же местах и распространяются на другие участки кожи. Если воспаление длилось долго, пигментация остаётся навсегда.
Синдром Лайелла — это самая тяжёлая форма токсикодермии, которая возникает после приёма лекарств или алкогольных суррогатов (различных жидкостей, не предназначенных для внутреннего употребления).
Развивается остро, с повышением температуры и нарушением сознания, иногда вплоть до комы. На коже, в первую очередь на спине, появляется много пузырей с прозрачным и кровянистым содержимым. Затем они увеличиваются, сливаются, поражённая кожа становится похожа на ошпаренную кипятком. Воспаление также затрагивает слизистые оболочки, на них возникает отёк и образуются эрозии. Симптомы интоксикации быстро прогрессируют, и пациент может погибнуть, особенно при поражении дыхательных путей, желудочно-кишечного тракта, печени, мочевыделительных органов и мозговых оболочек. Гибелью пациентов синдром Лайелла заканчивается в 50 % случаев [9] [10] .
Осложнения дерматита
Если дерматит не лечить, может присоединиться вторичная бактериальная и грибковая инфекция. При заражении бактериями отделяемое пузырьков мутнеет и желтеет, на коже появляются жёлтые корочки. В таком случае врач дополнительно назначает антибиотики — в виде мазей или таблеток в зависимости от тяжести процесса.
Диагностика дерматита
При подозрении на дерматит нужно обратиться к дерматологу или аллергологу.
При диагностике простого дерматита врач узнаёт о характерных симптомах и тщательно собирает аллергический анамнез: спрашивает об аллергии у пациента и его ближайших родственников, а также о возможном контакте с аллергенами. Также доктор уточняет, как давно появились высыпания, какие ощущения беспокоят, с чем они могут быть связаны. В отдельных случаях требуются дополнительные лабораторные или инструментальные исследования.
Если есть документы о диагностированных заболеваниях и других результатах обследований, можно показать их врачу напрямую или открыть доступ к своей электронной медкарте .
Диагностика аллергического контактного дерматита включает:
- сбор аллергологического анамнеза;
- общий анализ крови и мочи;
- по необходимости биохимический анализ крови;
- кожные пробы, чтобы определить аллерген (проводятся вне обострения) [6] .
Диагностика токсикодермии основана на характерных симптомах, тщательно собранном анамнезе и аллергологическом обследовании (но кожные пробы нельзя проводить во время обострения). При аллергической реакции часто повышен уровень IgE в крови [10] .
Дифференциальная диагностика
- острый дерматит следует отличать от аллергического дерматита, импетиго и вульгарной пузырчатки;
- мозоль — от подошвенных бородавок и вторичного сифилиса;
- опрелость — от вегетирующей пузырчатки, инверсного псориаза и паховой эпидермофитии;
- дерматит, вызванный биологическими факторами, — от аллергического дерматита, острой крапивницы, буллёзного импетиго, вульгарной пузырчатки;
- аллергический контактный дерматит — от экземы и токсикодермии;
- токсикодермию — от вторичного сифилиса (при розеолоподобной сыпи), аллергического дерматита, отрубевидного и розового лишая;
- фиксированную эритему — от многоформной экссудативной эритемы и ограниченной склеродермии;
- синдром Лайелла — от вульгарной пузырчатки и ожогов.
При сложностях с диагностикой, а также для того, чтобы отличить дерматит от пузырчатки, может понадобиться биопсия.
Лечение дерматита
В первую очередь, нужно перестать контактировать с раздражителем. Затем в зависимости от вида и тяжести дерматита применяют:
- местное лечение — примочки, мази и гели (например, при мозолях и опрелостях);
- дополнительно системные препараты — таблетки или инъекции (например, при аллергическом дерматите).
При выраженном мокнутии, присоединении вторичной инфекции, расчёсах и трещинах, особенно у детей, применяются антисептики и дезинфицирующие средства [6] .
Правильно определить форму дерматита и корректно подобрать лечение может только врач. Самолечением, особенно при серьёзных поражениях кожи, заниматься не стоит, так как оно может только усугубить течение болезни.
Лечение простого дерматита
При лечении дерматита в острый период нужно устранить воздействие раздражителя и делать влажные примочки с противовоспалительным, противозудным и вяжущим действием. Также следует использовать нейтральные жидкие мази и кремы с глюкокортикостероидами (ГКС).
В подострый период также применяют кремы с ГКС, а при присоединении вторичной инфекции — комбинированные препараты (кремы и мази, содержащие не только ГКС, но и антибактериальные и противогрибковые компоненты).
При лечении потёртости сначала устраняют причину (например, избавляются от неудобной обуви) и применяют кремы и мази с ГКС. Если появился пузырь, который причиняет дискомфорт, например при ходьбе, врач может вскрыть его и обработать кожу антисептиком. Самостоятельно вскрывать пузыри нельзя.
При пролежнях кожу обрабатывают дезинфицирующими растворами.
- каждые два часа менять положение больного в кровати;
- раскладывать специальные подушки вокруг пролежней (они равномерно распределяют нагрузку на тело, тем самым нормализуя кровообращение и уменьшая давление в поражённой области).
Омертвевшие ткани при пролежнях удаляют, а заживление стимулируют регенерирующими, эпителизирующими мазями.
Мозоль — применяют ванночки для ног с 2%-м раствором соды, механически соскабливают утолщённый роговой слой, используют специальные мозольные пластыри и кератолитические мази, которые способствуют отшелушиванию омертвевших клеток.
При опрелостях используют дезинфицирующие растворы и пудру с подсушивающим и противовоспалительным действием.
При ожогах используют прохладные примочки, компрессы, присыпки и мази. Ожоги II степени и выше лечат только в больнице.
При дерматитах, вызванных биологическими факторами, применяют гели с антигистаминными препаратами. Их назначают при укусах насекомых и фитодерматитах, но, как правило, только на начальных стадиях, так как они не очень эффективны. Также используются кремы с ГКС.
Хронический лучевой дерматит лечат кремами и мазями с регенерирующим, липидовосполняющим действием, содержащими Пантенол, экстракт алоэ, витамин Е, церамиды и т. д.
При отморожении проводится постепенное отогревание. Растирать и быстро согревать кожу нельзя. Дальнейшее лечение зависит от степени поражения.
При озноблении нужно изменить образ жизни, условия труда и принимать витамины. На начальных стадиях применяют тёплые ванночки, делают массаж, перед выходом на улицу наносят защитные липидовосполняющие средства.
При солнечном дерматите используют охлаждающие примочки и средства, которые стимулируют восстановление кожи (например, Пантенол). Также на начальной стадии поможет крем после загара.
Лечение аллергического контактного дерматита
При аллергическом дерматите необходимо прекратить контакт с аллергеном. В острой стадии используются примочки и местные ГКС. В подострой стадии назначают кремы с мочевиной, декспантенолом и липидовосполняющие средства. Также применяют антигистаминные, детоксицирующие препараты и сорбенты. В тяжёлых случаях ГКС вводят инъекционно или с капельницами.
Лечение токсикодермии
При токсикодермии необходимо прекратить приём всех препаратов, за исключением жизненно необходимых и давно принимаемых. Также следует нормализовать и усилить выделение из организма продуктов обмена — принимать слабительные и пить много жидкости. С помощью капельниц вводят дезинтоксикационные растворы, а также применяют ГКС в виде таблеток или инъекций. Лечение мазями и кремами позволяет уменьшить неприятные ощущения и предотвратить развитие вторичной инфекции.
При лечении фиксированной эритемы необходимо прекратить приём лекарства, которое вызвало аллергическую реакцию. При высыпаниях на слизистой рта нужно полоскать его дезинфицирующими растворами и соблюдать правила гигиены. Также могут применяться средства с противовоспалительным, эпителизирующим эффектом.
Синдрома Лайелла лечат в реанимации. Врачи поддерживают водно-солевой баланс, применяют большие дозы ГКС, проводят плазмаферез, при котором из плазмы удаляют токсичные вещества, и предотвращают присоединение вторичной инфекции.
Прогноз. Профилактика
Прогноз в большинстве случаев благоприятный. Для профилактики нужно перестать контактировать с аллергенами, так как даже кратковременное воздействие может привести к рецидиву [12] .
Чтобы избежать образования мозолей, в промежутки между пальцами ног помещают прокладки, а в местах костных выступов на пальцах — эластичные защитные кольца, также рекомендуется носить удобную обувь.
Для профилактики солнечного дерматита нужно избегать активных солнечных лучей, использовать головной убор, зонт и защитный крем с SPF 50.
Нейродермит: причины и профилактика заболевания
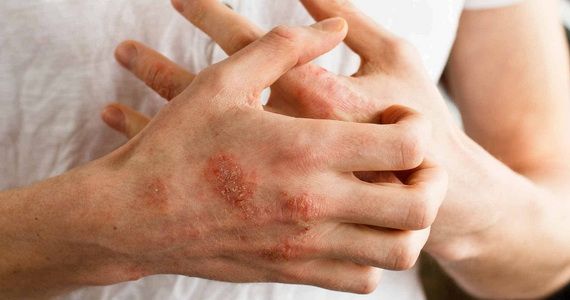
Ежегодно специалисты фиксируют около 7 млн новых случаев кожных заболеваний. Неприятные ощущения и неэстетичный вид кожных покровов заставляют людей скрывать свой недуг от окружающих и ограничивать себя в досуге. Одним из наиболее распространенных дерматологических заболеваний является нейродермит.
Что такое нейродермит?
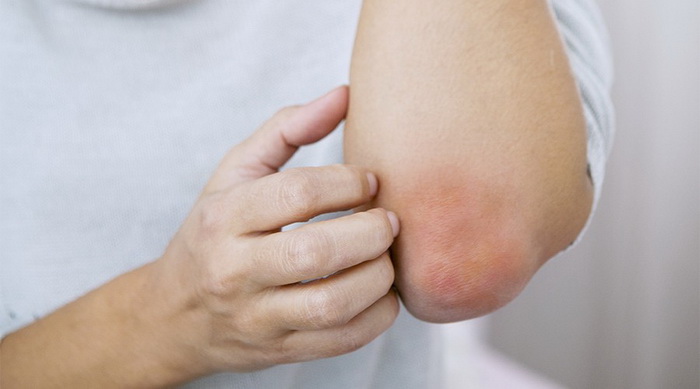
Нейродермит — хроническая болезнь нейроаллергического генеза. Это рецидивирующий недуг, для которого характерны периоды обострения, ремиссии и сезонности. В моменты острого течения болезни отмечаются покраснение кожных покровов, шелушение и сильный зуд, заставляющий человека расчесывать кожу до крови. Следующая стадия — возникновение волдырей, которые сначала не отличаются по цвету от кожных покровов. Затем папулы приобретают розово-коричневый оттенок. Узелки начинают разрастаться, образуя единый очаг без четких границ. Кожа постепенно синеет, а затем краснеет. Во время ремиссии кожные покровы обесцвечиваются. Если болезнь протекает в тяжелой форме, этот период не наступает.
Важно знать! Сильный зуд заставляет человека расчесывать кожу. В ранки легко поникает гнойная или грибковая инфекция, которая может вызвать вторичное инфицирование и усугубить течение нейродермита.
Наиболее часто заболевание нейродермит проявляется на коленных и локтевых сгибах, на шее, груди, предплечьях, в паху, в ягодичных складках, но в некоторых случаях папулы с характерным блеском обнаруживаются на лице.
В острый период болезни кожная реакция сочетается с аллергическим ринитом, бронхиальной астмой или поллинозом.
Для окружающих дерматит не опасен, однако у заболевшего недуг может спровоцировать нервный срыв.
Группы риска
Бывает нейродермит у детей и у взрослых. Обычно первые признаки дерматита возникают у малышей в возрасте от 6 месяцев до 7 лет. Болезнь протекает как пищевая аллергия. С наступлением полового созревания у 60-80% детей нейродермит самостоятельно устраняется, однако кожа по-прежнему остается очень чувствительной.
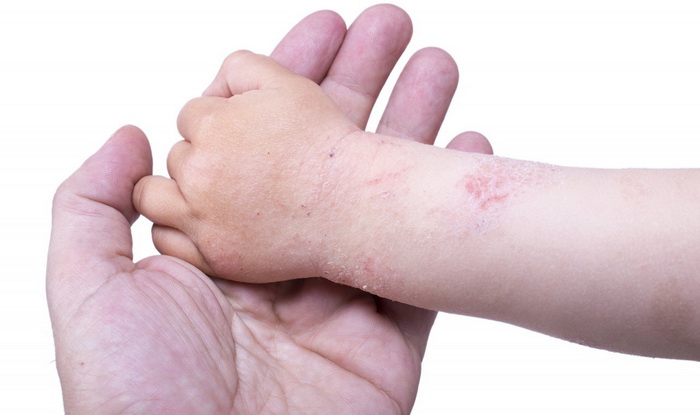
Нейродермит передается по наследству и носит семейный характер. Если ваши близкие родственники страдают аллергией, то у вас высокий риск появления болезни.
В группе риска находятся люди с патологиями нервной системы и гормональными нарушениями. В этом случае для того, чтобы спровоцировать болезнь, человеку достаточно испытать серьезный стресс.
Согласно статистике, городские жители из-за плохой экологии наиболее подвержены этому дерматологическому недугу, чем те, кто постоянно проживает в сельской местности.
Причины возникновения заболевания и профилактика нейродермита
Нейродермит — недуг, на появление которого влияет множество факторов.
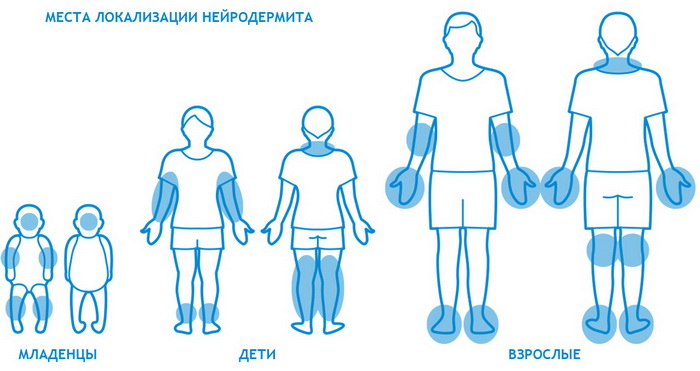
От чего бывает нейродермит:
- осложненный семейный анамнез;
- нарушения гормонального фона;
- стресс;
- неврологические проблемы и сбои в работе ЖКТ;
- вакцинация, проведенная без учета иммунологического статуса пациента;
- продолжительное умственное и физическое перенапряжение;
- перенесенные тяжелые инфекции;
- неправильный режим дня, несбалансированное питание;
- несоблюдение правил личной гигиены;
- плохая экология;
- постоянный контакт с аллергенами (шерсть животных, плесень, пыль, пыльца растений, продукты питания, медикаменты, косметика, бытовая химия).
Профилактика нейродермита практически не отличается от мер, принимаемых для предотвращения возникновения других недугов. Она предполагает правильное питание, соблюдение режима дня, ограничение чрезмерных физических и умственных нагрузок, укрепление иммунитета.
Людям, предрасположенным к появлению кожных аллергических реакций, рекомендуется носить одежду из натуральных материалов.
В период ремиссии не стоит подвергать кожу действию высоких и низких температур. Следует отказаться от агрессивных средств для пилинга. Нежелательно пользоваться кремами, содержащими в составе корицу, перец, ментол.
Важно знать! Женщине, страдающей от нейродермита, рекомендуется проводить профилактические мероприятия до зачатия ребенка. Для поддержания естественного иммунитета малыша ей следует продлить грудное вскармливание.
Что может спровоцировать обострение нейродермита
В случае успешного лечения период ремиссии длится от нескольких недель до 5 и более лет. Однако болезнь может неожиданно вернуться, что потребует от пациента оперативного обращения к врачу.
Одним из главных условий, способствующих снижению частоты обострения нейродермита у взрослых и детей, является выявление факторов риска. В некоторых случаях врачи советуют сдать анализы на аллергены.
Чтобы снизить риск обострения, специалисты рекомендуют отказаться или ограничить употребление продуктов питания, способных вызвать кожные реакции (шоколад, цитрусовые, соленья, копчености).
Алкоголь — один из факторов, провоцирующих возвращение дерматита. Пациентам, страдающим от нейродермита, стоит воздержаться от употребления спиртного.
Виды нейродермита
Выделяют несколько разновидностей этого заболевания, каждая из которых имеет ряд отличительных особенностей. Ниже приведены разные виды нейродермита с фото, на которых видно его проявление.
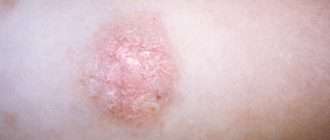
Ограниченный нейродермит
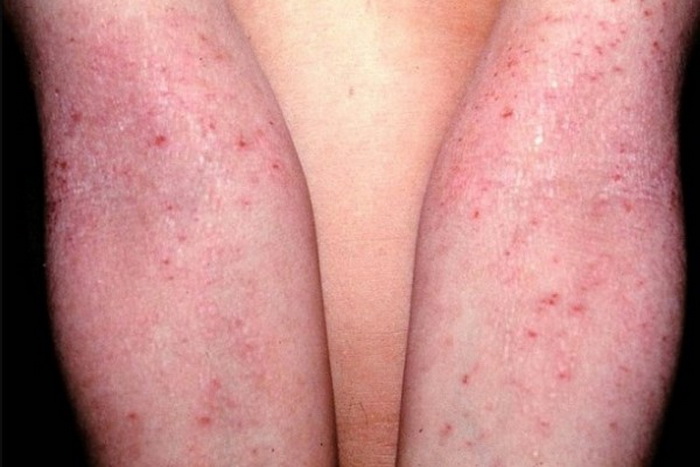
Эта форма заболевания характеризуется возникновением сыпи на четко ограниченном участке кожи. Узловые образования обычно локализуются на шее, в области половых органов, в паху, под коленями и в месте локтевого сгиба.
Особенности:
- кожа в пораженной области чешется, но не мокнет;
- покровы покрываются коркой;
- зуд отмечается преимущественно в ночное время;
- очаги поражения имеют круглую форму, симметричны;
- кожа приобретает розовый или коричневый оттенок.
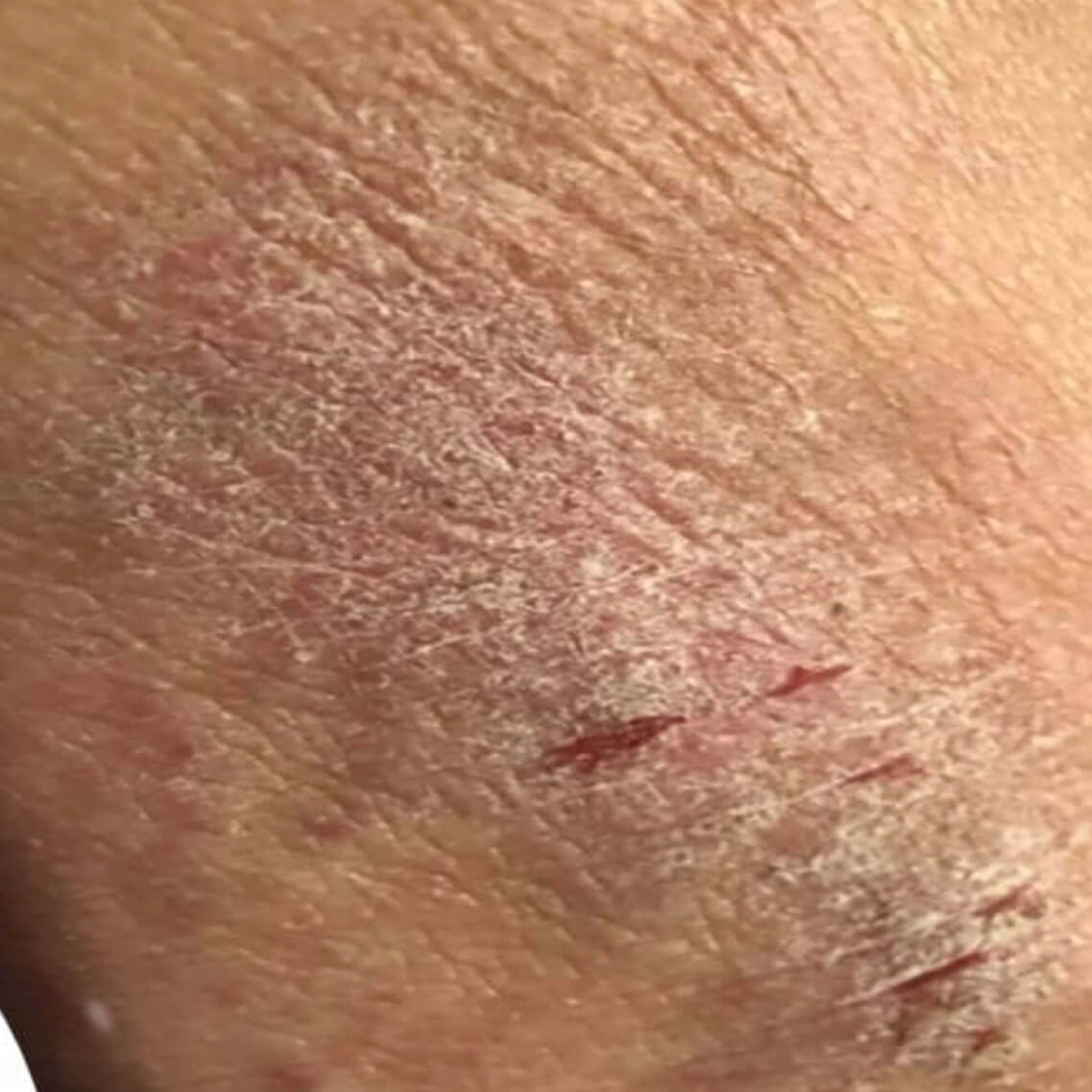
Диффузный нейродермит
Эта форма болезни протекает намного сложнее. На теле образуются множественные очаги. Обычно нейродермит локализуется на руках, ногах, в местах сгиба коленей и локтей, на щеках, носу, губах. Если недуг возник в детском возрасте, в момент обострения поражается кожа вокруг глаз и волосистая часть головы.
Отличительный признак болезни — мокнущие ранки, которые со временем подсыхают.
Терапия ограниченного и диффузного нейродермита практически не отличается и предполагает использование мазей, уменьшающих зуд, а также проведение физиотерапевтических мероприятий.
Лечение заболевания
Приступая к терапии этого заболевания, следует помнить, что избавиться навсегда от него не получится. При правильном определении симптомов и лечения нейродермита возможно достижение впечатляющих результатов.
Основные способы терапии:
- диета;
- соблюдение режима дня;
- антигистаминные лекарства;
- витамины и ферментные препараты (при нарушении работы ЖКТ);
- физиотерапия.
Один из методов лечения — гормонотерапия. Прием гормональных средств показан при частых рецидивах. Однако такие медикаменты имеют множество противопоказаний. Мази с содержанием гормонов нельзя наносить на чувствительные участки кожи. Ограничено время применения таких препаратов (не более 5 дней).
Специалисты клиники «ПсорМак» в Москве работают по авторской методике. Врачи назначают мази собственного изготовления с учетом формы заболевания, что обеспечивает эффективность терапии. Методика полностью исключает небезопасное лечение гормонами и ультрафиолетом.
В основе терапии — комплексный подход, предполагающий использование мазей и препаратов на основе лечебных трав, а также иглотерапию. Если к нейродермиту присоединяется грибковая инфекция, врачи назначают антимикотики.
Уход за кожей и необходимость диеты
Чтобы предотвратить обострение нейродермита, необходимо позаботиться о регулярном увлажнении и насыщении кожи липидами, отказаться от скрабов.
Диета с правильным меню при нейродермите у взрослых — один из способов продлить период ремиссии. Пациентам рекомендуется отказаться от сахара, алкоголя, кофе, продуктов с глютеном и химическими консервантами.
Советы специалиста по лечению заболевания
Лечение недуга предполагает не только активную работу врача, но и соблюдение простых рекомендаций пациентом. Если вы столкнулись с этим заболеванием, следуйте следующим советам:
- увлажняйте кожу для предотвращения трещин;
- оздоравливайте кишечник;
- соблюдайте диету;
- используйте мази на основе лечебных трав для снятия зуда;
- не допускайте появления ран;
- носите одежду из гипоаллергенных материалов;
- посещайте физиотерапевтические процедуры.
Лечение — ответственная задача, с которой вам поможет справиться только квалифицированный врач. Специалисты клиники «ПсорМак» в Москве готовы ответить на волнующие вас вопросы и после детальной диагностики назначить своевременное и эффективное решение. Профессионалы клиники работают по уникальной авторской методике, позволяющей добиться устойчивого результата. Свяжитесь с нами через онлайн чат на сайте или закажите бесплатный обратный звонок. Вы можете также позвонить нам по телефонам 8 (800) 500-49-16, +7 (495) 150-15-14 и записаться на прием в удобное время.
Нервный дерматит: причины, симптомы, виды, лечение
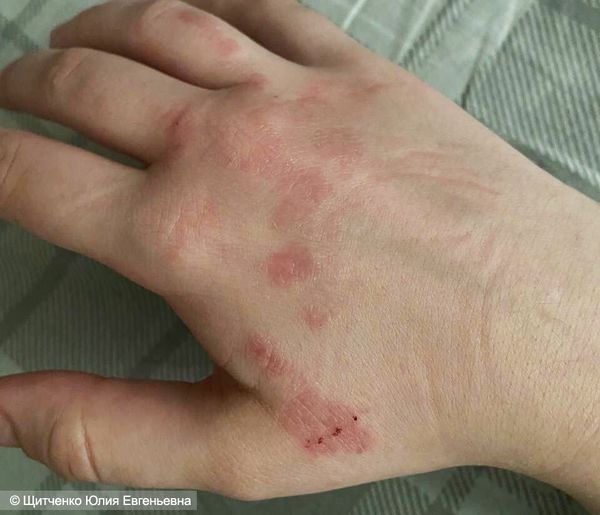
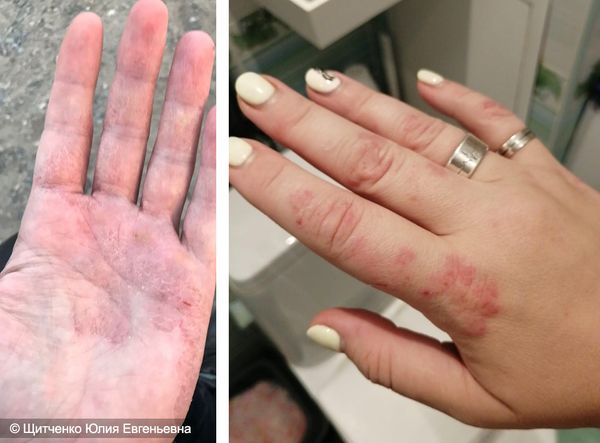
Нейродерматит считается хроническим заболеванием нервной системы, в основе которого лежит замкнутый круг зуда и расчесывания кожи, которое еще больше усиливает зуд. Это состояние проявляется пятнами на коже шеи, волосистой части головы, плечей, стоп, лодыжек, запястий и кистей рук, окруженными здоровой кожей. Такие участки утолщаются, становятся кожистыми и зудят еще сильнее от расчесывания из-за раздражения нервных окончаний в дерме.
Нервный дерматит на фото (8 штук) с описанием
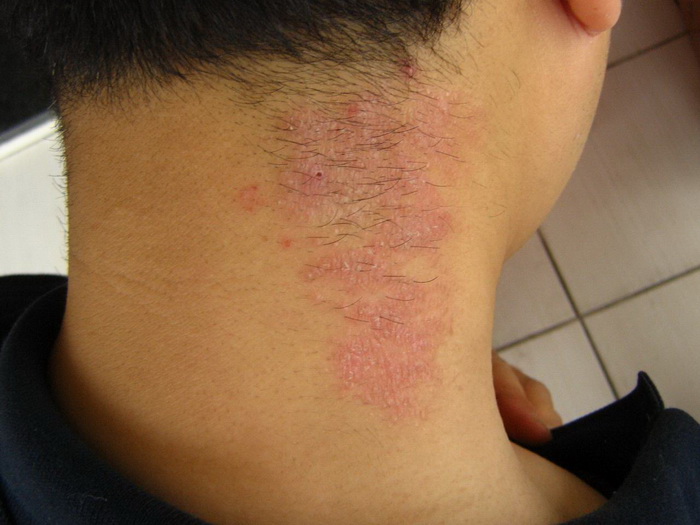
Дерматит на нервной почве
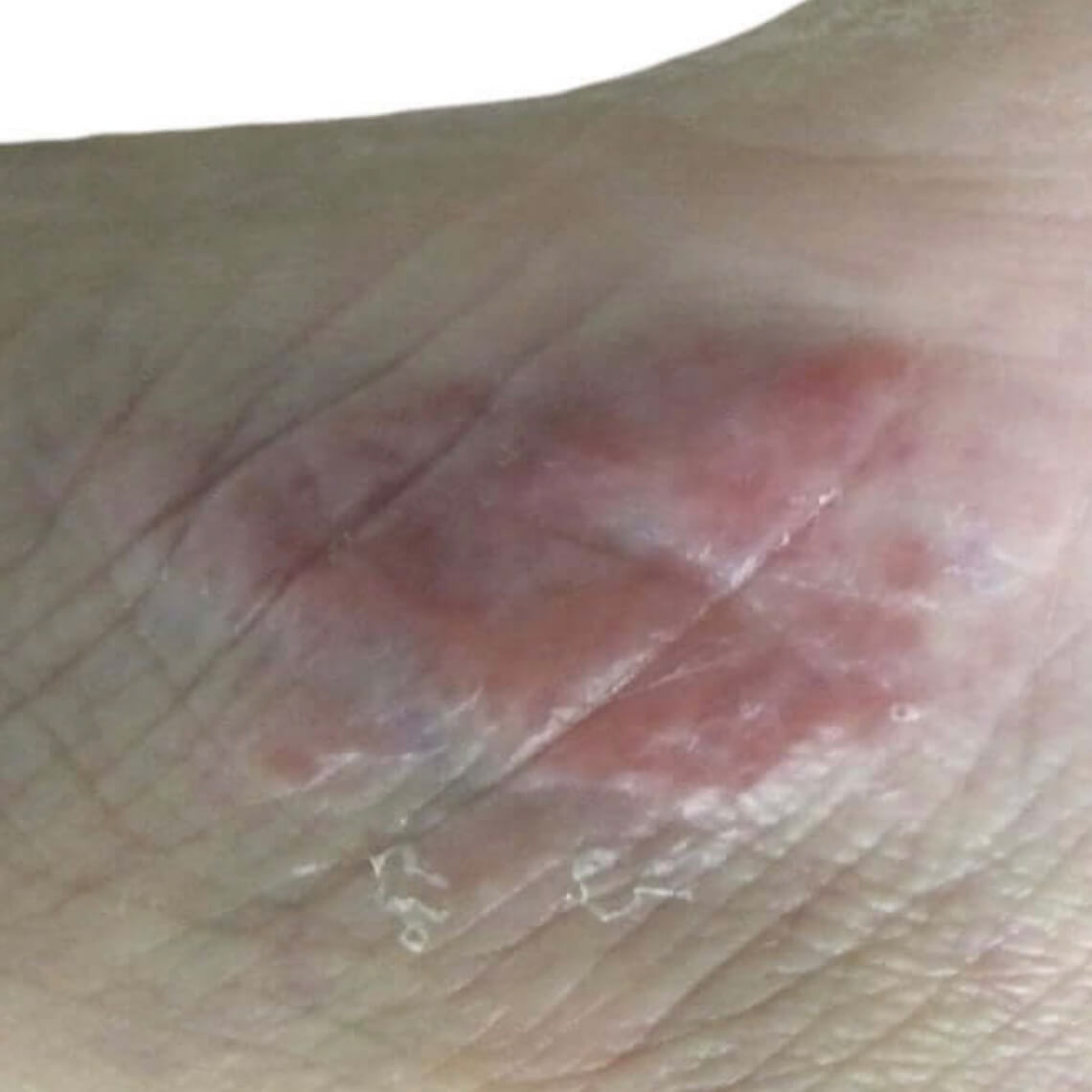
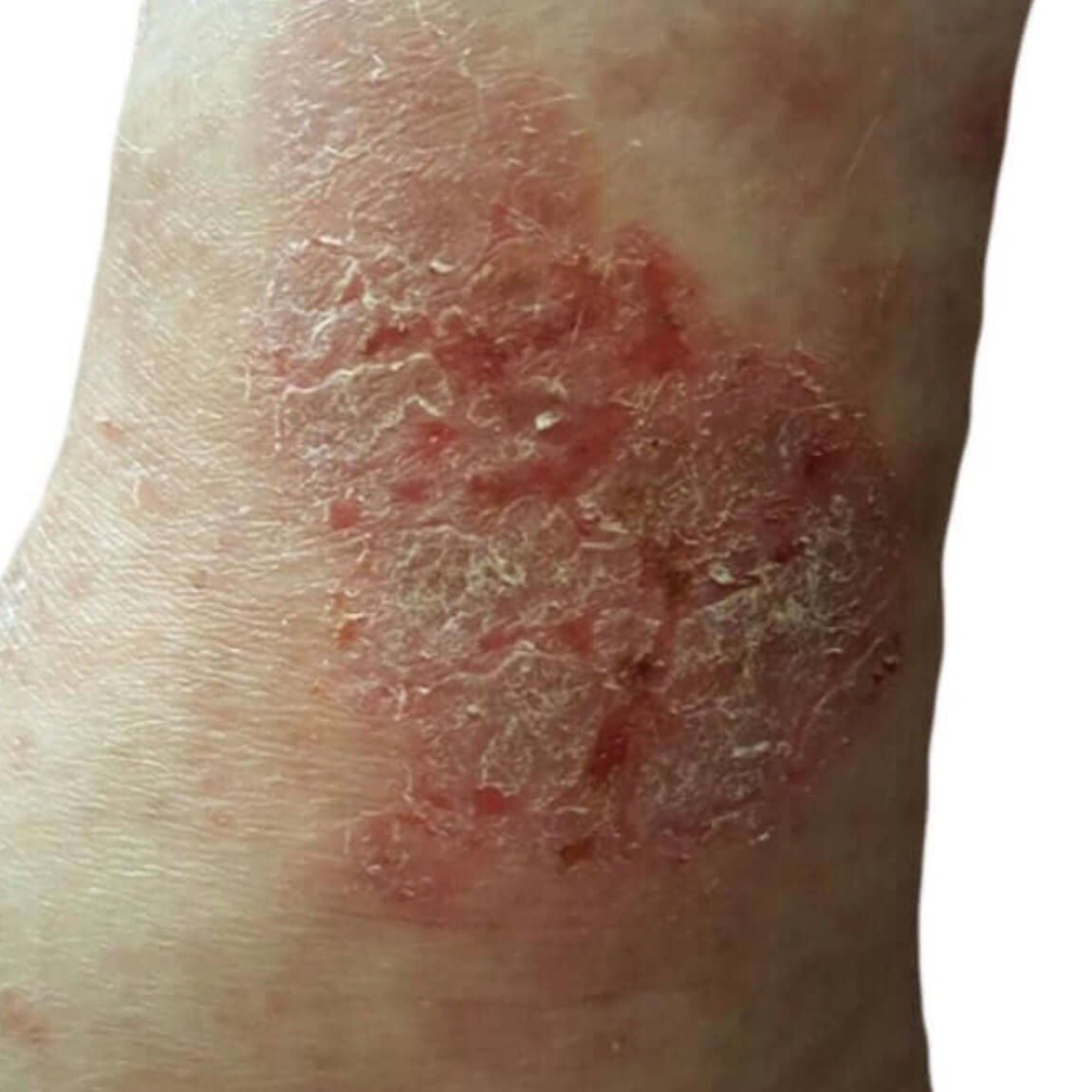
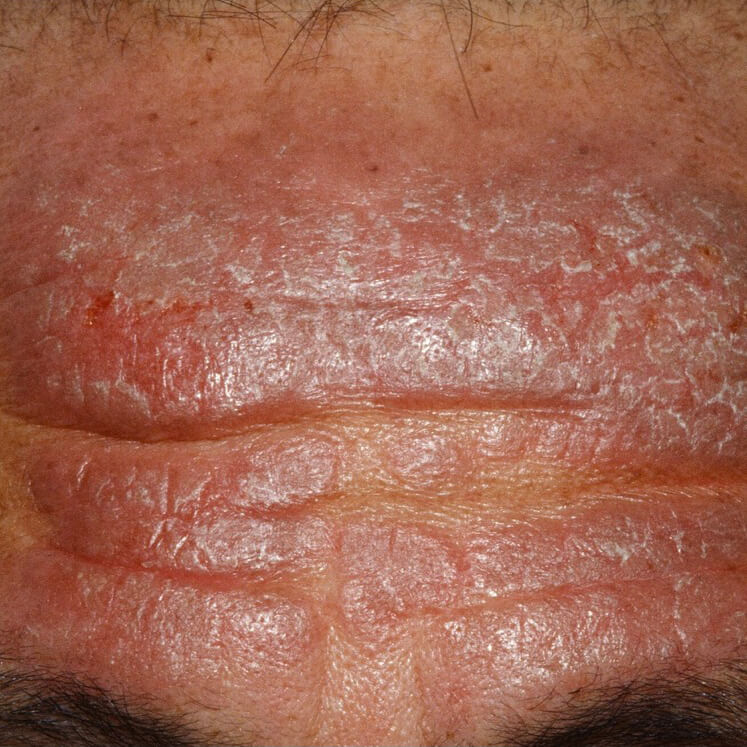
Нервный дерматит на лице
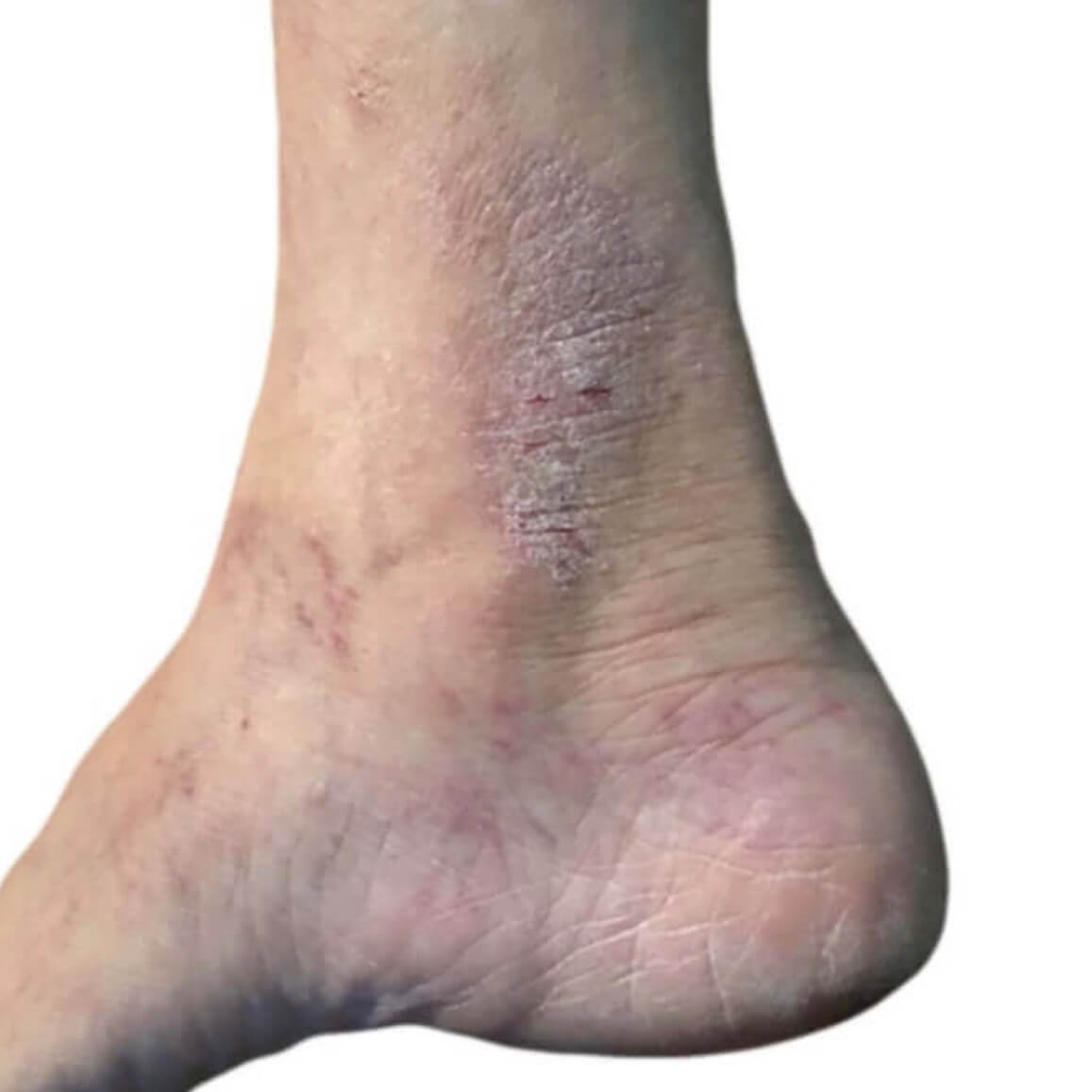
Нервный дерматит на лодыжке
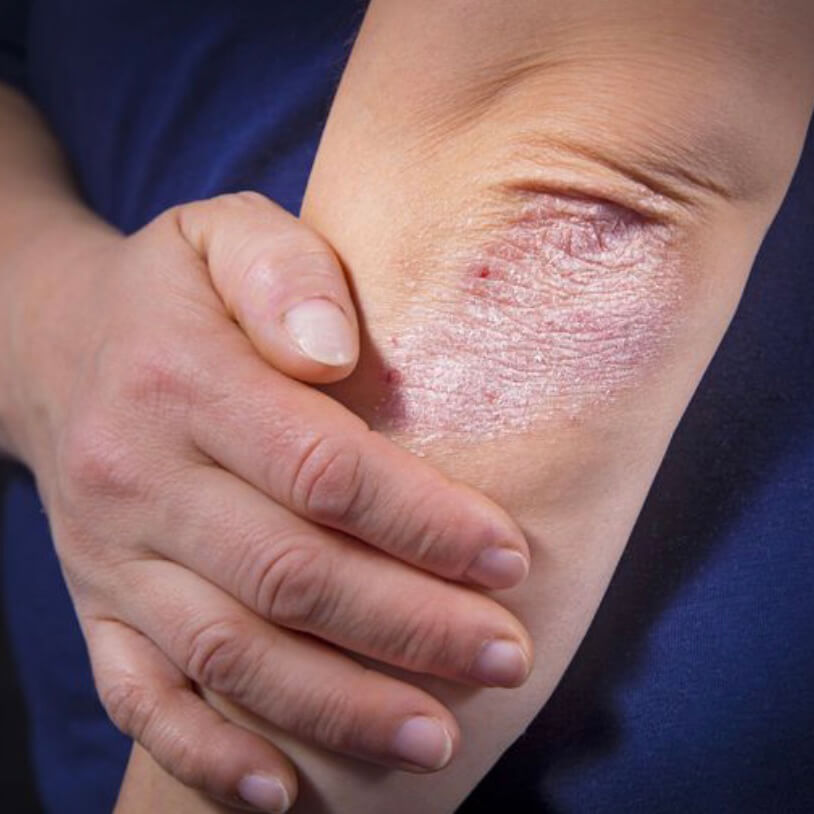
Нервный дерматит на локте
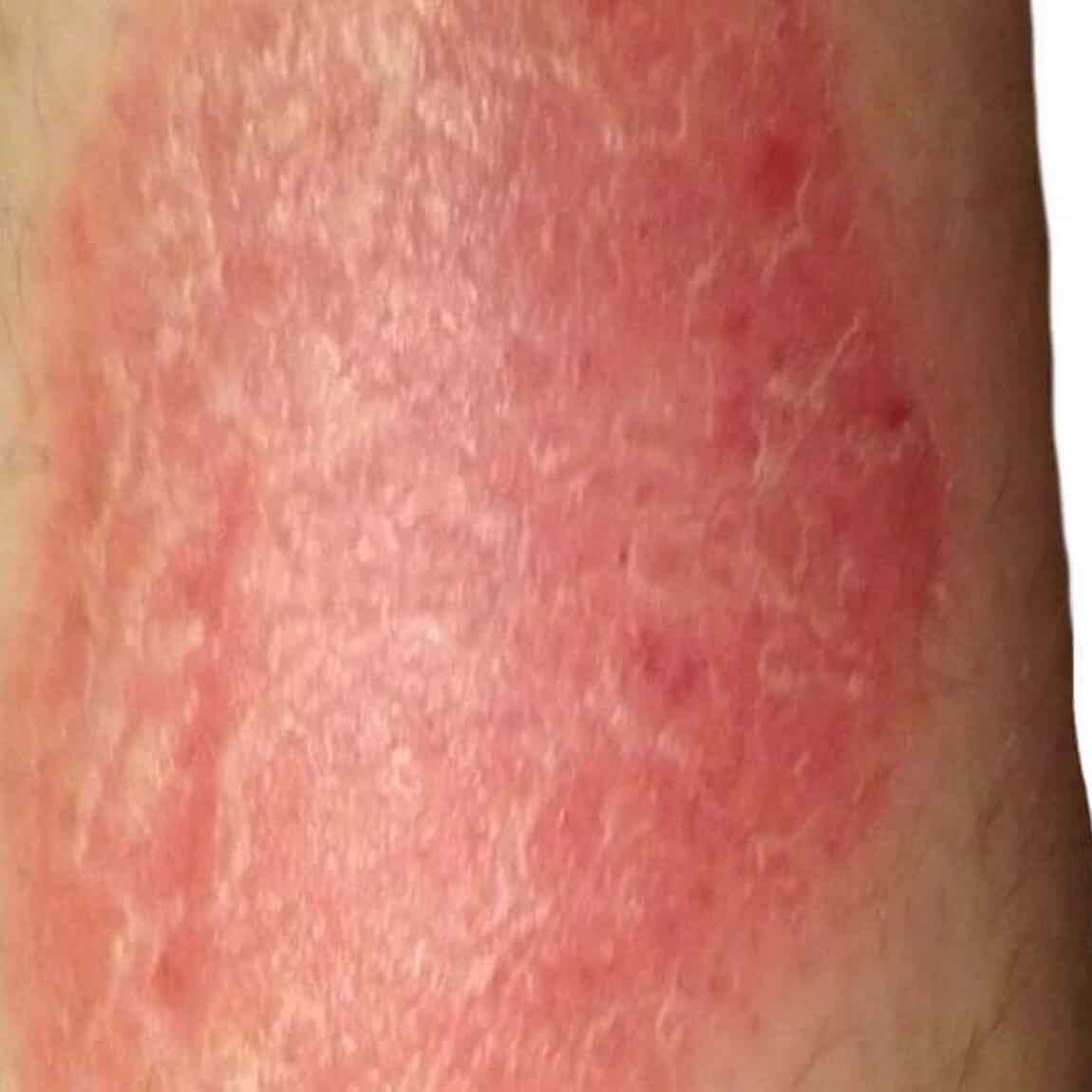
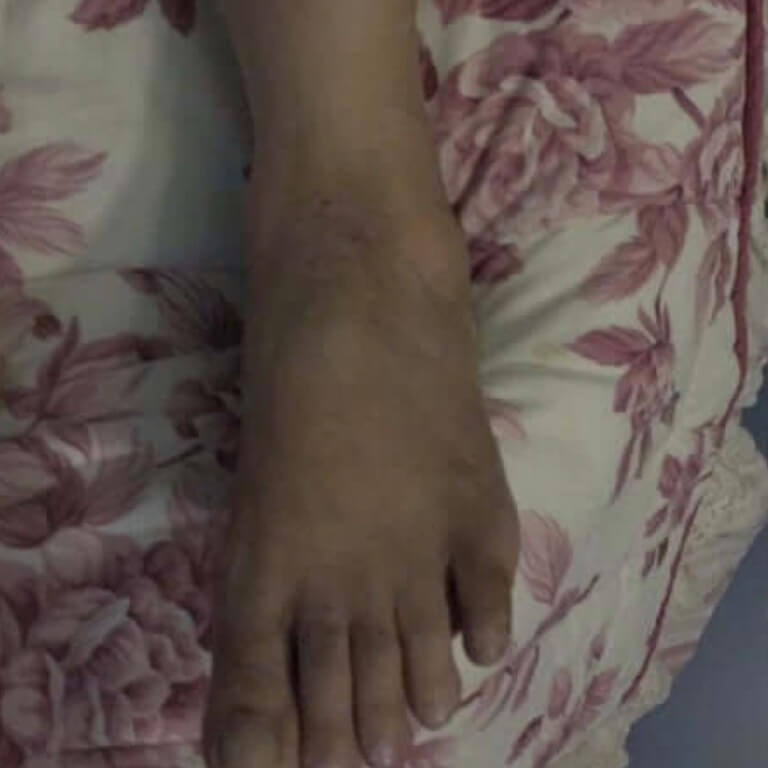
Причины нервного дерматита
Точная причина этого заболевания неизвестна. Предполагается, что это особое состояние нервной системы, при котором нервные окончания находятся в состоянии повышенной готовности и сообщают мозгу, что кожа чешется, хотя на самом деле нет никаких раздражителей, вызывающих зуд.
Провоцирующие факторы
Неясно, что именно дает начало процессу воспаления, однако было замечено, что определенные воздействия могут вызывать обострение нейродермита. Вот список триггеров, которые по отзывам чаще всего провоцируют заболевание.
- Стресс и негативные эмоции;
- Повреждение нерва;
- Укусы насекомых;
- Жесткое мыло и моющие средства;
- Некоторые виды тканей, жесткие, колючие или царапающие, такие как шерсть;
- Парфюмерия, средства для ухода за кожей, косметика;
- Пыльца и плесень;
- Шерсть, перхоть, высохшая слюна домашних животных;
- Табачный дым;
- Сухой и морозный зимний воздух, низкая влажность воздуха;
- Горячий душ или ванна, слишком продолжительное мытье;
- Сухость кожи;
- Потливость;
- Пыль или песок;
- Определенные продукты (чаще всего это яйца, молочные продукты, пшеница, соя и орехи).
Факторы риска
- Женский пол. Женщины более склонны к нервному дерматиту, чем мужчины.
- Молодой возраст. Заболевают нейродермитом обычно люди моложе пятидесяти лет.
- Другие кожные заболевания. Пациенты, страдающие атопическим дерматитом, экземой или псориазом, с большей вероятностью заболеют нервным дерматитом.
- Тревожное расстройство, обсессивно-компульсивное расстройство, как и другие состояния, сопровождающиеся нервным напряжением — это мощный провоцирующий фактор зуда при нейродерматите.
Симптомы нервного дерматита
- Зуд. При нейродермите на коже появляется зудящий участок. В отличие от псориаза или экземы, при этом заболевании бывает только один — два участка поражения. Очень редко нейродерматит распространяется, и развиваются множественные очаги. Пациент часто чешет или растирает область, затронутую патологией. Никакой объективной причины зуда не выявляется. Зуд усиливается при отдыхе и ночью, а стрессы провоцируют обострения.
- Боль. Некоторые пациенты отмечают болезненные ощущения. Когда болезнь затрагивает кожу волосистой части головы, оно сопровождается болью или сочетанием боли и зуда.
- Участок кожи с приподнятыми краями грубый и плотный на ощупь, красного или фиолетового цвета, который появляется, если больной продолжает расчесывать.
- При повторном расчёсывании и хроническом течении область патологического процесса утолщается, поверхность выглядит кожистой, коричневатой, при выраженном утолщении имеет сероватый оттенок.
- Возможна потеря волос, особенно заметная, если участок поражения находится на скальпе.
- При расчесывании повреждается эпителий, и формируются открытые ранки и язвочки, которые кровоточат. Это может привести к инфекции.
- При длительном течении и частых повреждениях образуются рубцы и шрамы.
- Если целостность эпидермиса нарушена, присоединяется бактериальная инфекция. Возникает отёк, боль, усиливается краснота, появляется отделяемое, которое засыхает в виде желтых корок.
Нервный дерматит у взрослых
У взрослых заболевание поражает небольшой участок кожи, приносит большие страдания из-за неодолимого зуда, однако не распространяется на другие области тела. Это состояние называется ограниченный нейродермит, и вызывается оно стрессом, тревогой и нервным напряжением.
Нервный дерматит у детей
Нервный дерматит в большинстве случаев стартует в детском возрасте, симптомы его схожи с заболеванием у взрослых, а отличается он характерным расположением на лице, шее и в локтевых сгибах (см фото). Продолжительный контакт с аллергенами и отсутствие лечения атопического дерматита приводят к тому, что малыш постоянно расчесывает участки кожи. Это отодвигает аллергическую реакцию на второй план, делая зуд основным симптомом. Сложность заключается в том, что детям младшего возраста невозможно объяснить, что чесать пораженные участки нельзя. Если атопия с возрастом у многих проходит самостоятельно, то дошедшую до стадии нейродермита болезнь прервать уже гораздо сложнее, особенно учитывая то, что многие глюкокортикоидные препараты запрещены к применению у детей. Важно вовремя обратиться к врачу за лечением.
Виды нервной сыпи
Нервная аллергия это гиперчувствительная реакция в отсутствии непосредственно аллергена. Реакция воспаления развивается из-за раздражения нервных окончаний — чувствительных рецепторов. При этом в окружающие ткани выбрасываются такие же вещества, как и при аллергии, и вызывают аналогичные изменения: зуд, отек, сыпь и покраснение. Такой процесс участвует в формировании симптомов кожных болезней, (экзема и псориаз), а также астмы, мигрени, вазомоторного ринита.
Крапивница — это заболевание, при котором отмечается покраснение кожи, зуд и характерная сыпь в виде бугорков неправильной формы, которые могут сливаться между собой. Провоцируются такие изменения контактом с аллергеном, воздействием холода, солнца, давлением на кожу, а также эмоциональным стрессом. Нервная крапивница встречается достаточно редко, и обычно проходит после устранения стрессового фактора. В лечении используют успокоительные, а также средства, влияющие на работу вегетативной нервной системы.
Нервная чесотка, или нейрогенный зуд, это состояние, которое формируется в головном мозге, при этом кожа не затронута болезнью. Зуд может происходить от головного мозга, или от периферических нервов и рецепторов. К центральному нейрогенному относится, например, ощущение зуда в ампутированной конечности. Нервы могут быть зажаты напряженной мышцей или смещенной костью, что вызывает зуд. При опоясывающем лишае также может быть зуд в области пораженного нерва. В лечении нервной чесотки глюкокортикоиды и антигистаминные неэффективны. В случае поражения нерва помогают местные анестетики и капсаицин (алкалоид красного перца, воздействующий на болевые рецепторы). Если причина в головном мозге, назначают препараты, действующие на центры обработки боли в центральной нервной системе. Это прегабалин и габапентин.
Лечение нервного дерматита
Нервный дерматит не проходит самостоятельно, без медицинской помощи внешние изменения кожи (см фото) и симптомы усиливаются, поэтому начать лечение этого состояния у взрослых и особенно детей вовремя очень важно. В дополнение к медикаментозной терапии важно соблюдать правила ухода за кожей и придерживаться определенного образа жизни, без этого медикаменты не принесут достаточно пользы.
- Необходимо перестать чесать и растирать кожу. Зуд может быть очень интенсивным, но для контроля над симптомами и профилактики обострений очень важно воздержаться от расчесывания.
- Прохладный влажный компресс успокоит кожу и уменьшит зуд. Кроме того, использование такого компресса перед нанесением лечебного крема помогает лекарству глубже проникнуть в дерму.
- Чтобы защитить пораженные участки от расчесывания, можно закрыть их повязкой. Это особенно полезно, если пациент склонен чесаться ночью, во сне, и поэтому не может это контролировать.
- Уход за ногтями также очень важен. Чтобы при неосознанном расчесывании или ночью нанести как можно меньше вреда, ногти нужно коротко подстригать и полировать пилочкой.
- Принимайте теплую ванну, чтобы увлажнить кожу. Вода должна быть близка к температуре тела, ни в коем случае не горячей, а продолжительность процедуры не дольше десяти минут. В ванну можно добавить отвар овса. Мыло и гель для душа, особенно с красителем и отдушкой, лучше не использовать. После нужно аккуратно промокнуть кожу полотенцем и сразу же нанести гипоаллергенное увлажняющее средство.
- Избегайте провоцирующих факторов. Обратите внимание, что обычно провоцирует обострение, и постарайтесь избегать этого. Например, используйте специальные техники чтобы справиться со стрессом, не носите раздражающую одежду.
Лечение медикаментозными средствами
Диагностировать дерматит на нервной почве и подобрать медикаментозное лечение может только врач. Терапия имеет несколько направлений.
- Глюкокортикоиды — местные гормональные средства, которые уменьшают зуд, отек, покраснение и чувствительности, а также смягчают утолщенную кожу. Кроме кремов и мазей иногда применяют уколы этих гормонов в пораженную область.
- Антигистаминные препараты принимают в виде таблеток, они воздействуют на зуд.
- Увлажняющие средства борются с сухостью, которая может провоцировать зуд.
- Крем с капсаицином воздействует на болевые рецепторы и не дает им передавать ощущение зуда.
Смягчение утолщенной кожи
Салициловая мазь оказывает кератолитическое действие и уменьшает толщину пораженного участка.
Антибиотики местно в виде мазей, или внутрь в виде таблеток, помогают в борьбе с инфицированием
Расчесывание приводит к появлению ран, которые лечат следующими способами:
- Повязки
- Хирургическое лечение
- Лечение кислородом под давлением.
Стресс и тревога — главные триггеры нейродермита, поэтому для эффективности лечения нужно устранить нервное напряжение.
- Анксиолитики — препараты для лечения тревоги
- Психотерапия.
Профилактика нервного дерматита
- Лучший способ предотвратить обострение нейродермита — избегать стрессов, главного провоцирующего фактора.
- Достаточный сон обеспечивает отдых и эмоциональное спокойствие.
- Аэробные физические упражнения также благотворным образом влияют на нервную систему и помогают избежать нейродермит.
- Своевременное лечение атопического дерматита очень важно, особенно у детей, у которых это заболевание особенно склонно трансформироваться в нервный дерматит.
Читайте также
Контактный дерматит – это разновидность воспалительного заболевания кожи, возникающая как реакция на раздражитель на химическое или аллергенное вещество. К ним относятся мыло, чистящие средства, латекс, косметика (в том числе ухаживающая), металлы (никель, золото), спирт и косметика на спиртовой основе, сок растений, лекарственные препараты, чернила, краски, клей, ткани. Также контактный дерматит может проявляться под воздействием ультрафиолетовых лучей.
Процент людей, страдающих от кожных заболеваний различной степени тяжести, сегодня возрос в разы по сравнению с ситуацией прошлых лет. Некоторые болезни почти не мешают человеку, другие же причиняют серьезные физические и психологические неудобства. Одним из наиболее неприятных заболеваний является себорейный дерматит кожи лица. Он приносит одинаково высокий уровень дискомфорта и женщинам и мужчинам. Первые переживают по поводу невозможности спрятать пораженную кожу под слоем макияжа, а для вторых ситуация усугубляется раздражением, проявляющимся после ежедневного бритья.
Эксфолиативный дерматит (болезнь Риттера или синдром ошпаренной кожи) довольно редкая патология кожных покровов. Заболеванию присущи специфические симптомы, несколько стадий, требует лечения в стационаре, под постоянным наблюдением. Болеют в основном дети в возрасте до 2 лет.
Закажите бесплатную доставку



Задайте вопрос
о заболеваниях кожи

Сергеев Юрий Юрьевич
Вопросы и ответы
посмотреть все вопросы
Опасна ли заражением экзема Капоши для домашних, а также для тех из них, кто ухаживает за ним, если больной находится дома? Какие меры предосторожности применять?
Здравствуйте, Юлия. Экзема Капоши вызывается герпетической инфекцией, которая при тесном контакте может передаваться. Заболевание может протекать тяжело и требует адекватной терапии – она может снизить риск передачи инфекции. Избегайте контакта с высыпаниями на коже больного и все, с большой доли вероятности, будет нормально.
Странные ощущения покалывания, лёгкого «холодка» и небольшого жжения в области под глазами, точнее под нижней частью оправы очков. Кожа лица не сухая, скорее жирная. С чем эти ощущения могут быть связаны?
Здравствуйте, Инна. Это может быть и признаком возможного кожного заболевания, так и неврологическим симптомом. Стоит начать с очного осмотра врача.
Здравствуйте. У малышки сыпь на лице, педиатр говорит инфицированная потница, дерматолог сказал аллергический дерматит назначил болтушку, мажу высыпания больше.
Здравствуйте, Анжела. Если Вы замечаете, что состояние кожи ухудшается, стоит повторно встретиться с наблюдающими Вас специалистами и обсудить проблему повторно. К сожалению, заочно и только по описанию проблему не решить.
Здравствуйте. Как долго можно использовать шампунь Лостерин и крем Лостерин (на лице)? В инструкции к крему написано курс 15-30 дней, какой должен быть перерыв между курсами?
Здравствуйте, Юлия. Наш клинический опыт показывает, что возможно более длительное использование препаратов. Шампунь обычно применяется 2-3 раза в неделю, крем можно использовать в качестве постоянного средства ухода, если он Вам подходит и оказывает нужный лечебный эффект.
Источник https://probolezny.ru/dermatit/
Источник https://psormak.ru/articles/lechenie-neyrodermita-v-moskve/
Источник https://www.losterin.ru/derm/nervnyj-dermatit/