Пеленочный дерматит
Чаще всего пеленочный дерматит бывает у деток 9-12 месяцев.
Каждый третий малыш в младенческом возрасте переносит пеленочный дерматит. Это связано с особенностями кожи ребенка.
Кожа младенцев, детей в раннем возрасте и взрослых имеет разное строение, возможности проникновения различных веществ, барьерные функции трансдермальной потери воды, естественного фактора увлажнения и водного профиля кожи.
Пеленочный дерматит у грудничка
Кожа малыша с первого года жизни продолжает формироваться. Эпидермис еще более тонкий, чем у взрослых, клеточки внешнего защитного рогового слоя эпидермиса мельче по размеру, и их меньше по количеству. Неправильный уход и более низкая способность кожи младенца к защите приводят к формированию пеленочного дерматита.
Особенность кожи младенцев:
- меньше меланина (пигмента кожи), нет четкой границы между слоями среднего слоя кожи – дермы
- ниже показатели естественного фактора увлажнения
- более высокие значения pH кожи (кислее)
- меньше поверхностных липидов кожи и кожного сала
- кожа более рыхлая
- выше содержание воды в роговом слое
- быстрее всасывание с поверхности кожи
- иной, нежели у взрослого, состав микрофлоры
Факторы, влияющие на развитие пеленочного дерматита:
- легкая повреждаемость кожи
- недостаточное развитие потовых желез
- быстрое развитие контактного дерматита и воспаления
При ношении подгузника происходит:
- повышение влажности кожи
- повышение уровня pH (ощелачивание) кожи
- повышение чувствительности кожи к моче, калу и другим раздражителям
- усиление размножения грибков на коже
- повышение риска повреждения кожи

Признаки пеленочного дерматита
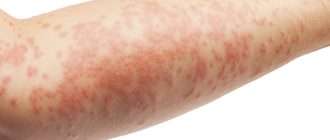
Покраснение кожи в области подгузника – первый признак пеленочного дерматита. При легком пеленочном дерматите на коже может быть небольшое количество розоватых высыпаний. Складки кожи обычного цвета.
При утяжелении процесса увеличивается поверхность поражения кожи и количество высыпаний, усиливается краснота, появляется отечность.
Если на данном этапе не будет оказана помощь, то на месте высыпаний появятся эрозии, мокнутие кожи. Покраснение и высыпания перейдут на другие, здоровые участки кожи.
Существуют разные виды пеленочного дерматита. Они отличаются по проявленным симптомам.
Бактериальный пеленочный дерматит – это инфекция, которая вызывает красную мелкую сыпь и образует мокроватую пленку.
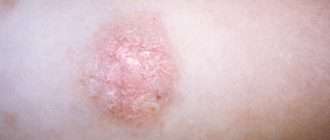
Кандидозный пеленочный дерматит характеризуется появлением ярко-красных, мокнущих или сухих шелушащихся пятен на коже, чаще возникает на попе, так как вызван фекальными бактериями.
Грибковый пеленочный дерматит по симптомам напоминает бактериальный, но окончательный диагноз ставится, через несколько дней после начала лечения пеленочного дерматита и оно не дало нужного результата.
Краевой пеленочный дерматит у детей возникает от памперсов неправильного размера, резинки от подгузника впиваются в кожу, натирают и травмируют кожу.
Интертриго локализируются в паху и ягодицах. Причиной появления интертриго является высокая влажность, появляются потертости, трещины, пролежни.
Импетиго спровоцировано золотистым стафилококком. В результате импетиго на зонах поражения (в паху, на кожных складках), появляются желтые пузырьки, которые через несколько дней покрываются сухой коркой.


Диагностика
При диагностике пеленочного дерматита, врач проводит анамнез болезни, осматривает пациента, если пациент ребенок, опрашивает ребенка.
Пеленочный дерматит развивается обычно не раньше третьей недели жизни и не позже двух лет. Врач должен уточнить
- время возникновения, длительность и динамику симптомов;
- возможный контакт с другими детьми; наличие сыпей вне области памперсов (подгузников);
- изменения в состоянии ребенка, появление зуда и беспокойства;
- предшествующие заболевания, диареи и прием антибиотиков.
Нужно знать тип подгузников, как часто их меняют, мероприятия по гигиене.
Профилактика
Для профилактики пеленочного дерматита, дерматологи советуют чаще менять подгузники, так как температура тела, слишком долгий контакт попы с мочей и нахождение во влажной среде, создают благоприятную почву для размножения бактерий. Оптимальное время смены подгузника каждые 3-4 часа. Лучше не экономить на памперсах и выбирать более качественные и мягкие модели.
Для снижения риска развития пеленочного дерматита у ребенка, необходимо с самого начала правильно организовать гигиену новорожденного.
После купания (подмывания) вытирайте кожу насухо. Берегите ребенка от перегрева, для этого его нужно одевать в соответствии с погодой и иногда устраивать воздушные ванны, оставляя ребенка на 10-15 минут без одежды. Ответственно подходите к выбору средств для ухода за кожей (кремы, присыпки, влажные салфетки), так как они могут спровоцировать дерматит.
Последствия
Осложнения после пеленочного дерматита, возникнут при отсутствии мер профилактики и правильного ухода. Так как пеленочный дерматит вызывает повреждение кожного покрова, то организм становиться легкой мишенью для присоединения вторичной грибковой или другой инфекции, из-за которых могут возникать абсцессы и инфильтраты. Эти осложнения очень болезненны для ребенка, это проявляется в частом беспричинном плаче, отсутствии аппетита, нарушении сна, повышении температуры тела.
Пеленочный дерматит. Лечение
Простые правила ухода за кожей ребенка помогут избежать пеленочного дерматита и улучшить состояние кожи при его проявлениях:
- чаще меняем подгузники
- меняем подгузник сразу после загрязнения
- пользуемся современными подгузниками
- после смены подгузника – подмывание теплой водой и нанесение специального крема-эмолента от раздражения
- при использовании влажных салфеток выбираем те, которые не содержат спирта и отдушек
- воздушные ванны после мытья
Родители должны мыть руки перед процедурой ухода за кожей ребенка и после нее!

Пеленочный дерматит.
Лечение: мази и кремы
Если улучшения качества ухода недостаточно, педиатром и дерматологом могут быть назначены местные гормональные и противогрибковые препараты в сочетании с эмолентами.
В детском возрасте рекомендуются специальные гормональные средства с низкой степенью адсорбции. Кремы и мази не должны нарушать воздухообмен. Присыпки с тальком не используются, так как могут пересушить кожу и имеют грубую текстуру.
Эмоленты при пеленочном дерматите
Эмоленты – это косметические ингредиенты, которые помогают поддерживать кожу мягкой, гладкой и нежной. Действие эмолентов основано на их способности оставаться на поверхности кожи или в роговом слое, устранять сухость, шелушение и улучшать внешний вид кожи.
При пеленочном дерматите это особенно важно, так как повреждение чувствительной кожи ребенка вызывает основные проявления пеленочного дерматита.
Негормональные кремы, восстанавливающие внешний роговой слой эпидермиса, – эмоленты, корнеопротекторы – важная часть лечения и ухода при дерматите. Их наносят местно или на всю поверхность кожи в зависимости от подхода к лечению. Действуют такие средства примерно 24 часа.
Корнеотерапия (производное от «корнео» – корнеальный, или роговой, слой эпидермиса) направлена на восстановление рогового слоя эпидермиса и его защитных функций, что позволяет улучшить состояние кожи в целом.
Работы основоположника корнеотерапии Альберта Клигмана позволили создать специальные средства – эмоленты.
Грибковые инфекции у малышей: кандидоз, поражения кожи

Помимо вирусных и микробных поражений, у детей могут также развиваться грибковые инфекции. Если это новорожденный малыш, у него может возникать особая форма грибкового поражения — кандидоз полости рта или кожи в области естественных складок. У детей постарше возможны поражения кожи тела или стоп, ногтей на ногах или руках. Области поражения могут менять окраску, типичен зуд и воспаление кожи, и родителям важно своевременно распознать грибковые инфекции, обратиться к врачу и начать лечение.

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
Что вызывает грибковую инфекцию у детей?
Аналогично инфекциям другого типа, грибковые поражения возникают при контакте детского организма с патогенными видами грибков. Особый случай — это кандидоз, условно-патогенная флора, которая активизируется только при создании определенных условий. Обычно он возникает в период новорожденности, или если малыш очень ослаблен, имеет проблемы с иммунной системой.
Зачастую с грибковой инфекцией контактирует кожа, реже — слизистые оболочки пищеварительного или респираторного тракта. Могут повреждаться гладкая кожа на теле ребёнка или волосистая часть головы (при стригущем лишае). Некоторые грибковые инфекции предпочитают влажные, темные, теплые и часто загрязняющиеся участки кожи малыша (промежность, естественные складки, область стопы, межпальцевые промежутки).
Грибковая инфекция, за исключением некоторых отдельных видов, довольно заразна, поэтому маленький ребёнок может подхватить ее от других инфицированных людей (как детей, так и взрослых). Поскольку малыши любят делиться и играть вместе, ребёнок может заболеть грибковыми инфекциями при контакте с болеющими детьми, животными или при пользовании некоторыми предметами. Ношение влажных носков и недыщащей, плотной обуви, купание в общественных душах и бассейнах также может вызывать грибковые инфекции.
Кандидоз у новорожденных

Впервые о грибковой инфекции родители могут узнать еще в период новорожденности, когда малыш начинает активно кормиться грудью или получает молоко из бутылочки. Нередко у новорожденных возникает кандидоз ротовой полости или поражение области под подгузником, кожи в естественных складках на шее, локтевых сгибов или подколенных ямок. Типичным признаком кандидоза полости рта становится краснота слизистых и творожистые налеты, покрывающие язык, щеки и десны. Помимо этого, при кормлении малыша грудью кандидоз может поражать и соски матери, вызывая красноту, мучительный зуд и трещины. Местные противогрибковые препараты, которыми обрабатывают полость рта, кожу и грудь матери, позволяют быстро устранить признаки инфекции.
Варианты грибковой инфекции у малышей
Помимо кандидоза, в детском возрасте выделяют еще несколько типов грибковых инфекций. Наиболее распространены трихофития и микроспория, провоцирующие стригущий лишай. Кроме того, возможны и грибковые поражения кожи на стопе, провоцирующие инфекцию, которую именуют «нога спортсмена».
Симптомы поражения: зуд, покраснение
Если стригущий лишай поражает кожу на теле, образуются участки сильного зуда и покраснения кожи на спине, груди, руках или ногах. Затем появляются чешуйчатые пятна, овальные и приподнятые над непораженной кожей. Воспаленная область сочится гноем, по центру возникают пузырьковые высыпания и корки. Из-за того, что малыш чешет пораженную зону, инфекция может распространяться, грибок переносится на коже пальцев.
Стригущий лишай на коже головы также вызывает сильный зуд, образуются округлые проплешины и черные точки на коже головы. В зоне поражений образуются зудящие и шелушащиеся пятна, по центру которых видны короткие и сломанные волосы (отсюда название — стригущий лишай). Зуд и выпадение волос возможны как в одной области, так и сразу в нескольких, на голове обнаруживаются приподнятые участки пораженной кожи.
Нога спортсмена — это грибковая инфекция стопы, межпальцевых промежутков и ногтей на ногах. Для нее типичен зуд кожи на ногах, обесцвеченные и более толстые ногти. Кожа между пальцами может стать воспаленной и потрескавшейся, на подошве возникает утолщение кожи и эрозии.
Как лечить грибковые инфекции кожи
Если родители подозревают у малыша грибковую инфекцию, не стоит сразу паниковать. При своевременном лечении грибковые инфекции устраняются. Первое, что важно, это немедленно показать малыша врачу — дерматологу (если поражена кожа), инфекционисту или педиатру при признаках кандидоза или стригущем лишае. После осмотра врач назначит лечение в зависимости от вида выявленной инфекции. Обычно это местная терапия: специалист может назначить кремы, шампуни или даже лосьоны для местного лечения грибкового поражения кожи. Только в тяжелых случаях могут применяться пероральные препараты для курсового лечения.
Как предотвратить грибковые инфекции?
Профилактика, безусловно, всегда лучше лечения. Важно научить малыша не делиться своими личными вещами, такими как шляпы и расчески, с другими детьми. Важно регулярно проверять домашних питомцев на предмет инфекций, которые могут быть переданы людям.
Обязательно нужно, чтобы малыш каждый день мыл ноги, вытирая их полотенцем, в том числе и между пальцами. Ежедневно нужно надевать ребёнку чистые и сухие носки, если ноги потеют, менять носки как можно чаще.
Важно также убедиться, в общественных душах, бассейнах и даже в раздевалках ребёнок носит тапочки или шлепки. При усиленной потливости ног нужно использовать порошки или препараты для борьбы с потоотделением. Важно, чтобы малыш всегда носил дышащее хлопковое белье, нужно одевать ребёнка в свободную хлопчатобумажную одежду, чтобы облегчить вентиляцию.
Маленькие дети не имеют сильного иммунитета, что создает риск грибковой инфекции. поэтому важно следить за состоянием полости рта и слизистых, кожи в области естественных складок и под подгузником. Профилактика всегда была лучшим лекарством. Но если ребёнок заболел инфекцией, симптомы которой напоминают грибковую, не стоит заниматься самолечением, чтобы не допускать осложнений.
Статьи

Кожа малыша: банальное раздражение или грибковая инфекция?
Область под подгузником – особо чувствительная область кожи
Верхний слой кожи (эпидермис) новорожденных детей и малышей первых месяцев жизни особенно тонкий. Он очень чувствителен к воздействию на него неблагоприятных факторов окружающей среды: перепаду температур, влажности, трению, раздражению продуктами жизнедеятельности малыша. Именно паховая область и ягодицы малыша оказываются большую часть суток скрыты под подгузником, из-за чего кожа в этом месте регулярно подвергается механическим и химическим воздействиям.
В результате раздражения кожи мочой и калом, ее перегревания и охлаждения, обезжиривания и изменения рН из-за неправильного ухода снижаются бактерицидные свойства кожи, что способствует развитию инфекционных процессов. Чем младше ребенок, тем более уязвима его кожа к негативным влияниям внешней среды. Однако при недостатках ухода за кожей малыша воспалительные процессы могут возникнуть и у годовалого ребенка.
Пеленочный дерматит: как сказываются дефекты ухода на нежной коже?
По статистическим данным с проблемой пеленочного дерматита (опрелостями) сталкивается хотя бы раз каждый второй младенец. Хотя на самом деле проблема возникает гораздо чаще, просто далеко не все родители спешат обратиться к детскому врачу с вопросами об опрелостях. Несколько чаще с проблемой сталкиваются девочки и дети, страдающие кожными аллергическими реакциями, малыши на искусственном вскармливании, а также маленькие пациенты после приема антибиотиков.
Хоть современные родители уже практически не используют пеленки, перейдя на одноразовые подгузники, название проблемы осталось. Пеленочным дерматитом врачи называют раздражение на коже в области подгузника, которое возникает из-за дисбаланса между защитными факторами кожи и повреждающими факторами (моча, кал, повышенная влажность, трение).
Возникновению пеленочного дерматита способствует редкая смена подгузника, неправильный выбор размера подгузника, повышенная температура воздуха в помещении, чрезмерное «кутание» ребенка. В результате воздействия на кожу вышеперечисленных негативных факторов повышается рН кожи, нарушается ее целостность, что внешне проявляется отечностью и краснотой.
Опрелости могут влиять на общее состояние и поведение малыша. Из-за них ребенок испытывает дискомфорт (зуд, жжение, иногда болезненность), который тем сильнее, чем более выражено раздражение кожи. Дети беспокоятся, чаще плачут, хуже спят.
При длительном процессе снижаются защитные свойства кожи, к опрелости могут присоединиться микробы, из-за чего воспаление станет еще более выраженным. При отсутствии лечения и дальнейшем неправильном уходе увеличивается поверхность поврежденной кожи, появляются экссудация (мокнутие, пузырьки) и изъязвление, что при прогрессировании процесса может привести к сепсису и стать причиной генерализованной инфекции и гибели ребенка.
Как устранить проявления пеленочного дерматита?
Основные усилия необходимо направить на профилактику раздражения нежной кожи. К ним относятся:
- регулярное подмывание малыша чистой водой, обязательное подмывание после дефекации;
- использование для гигиенических целей только специальных средств для купания с нейтральным рН (родители должны надолго забыть про обычное щелочное мыло!);
- правильный выбор подгузников по размеру;
- смена подгузника через 2-3 часа его ношения, обязательная смена после «больших дел»;
- регулярное проведение воздушных ванн, поддержание в квартире оптимальной температуры воздуха (20-22 градуса) и влажности (50-70%);
- выбор одежды для ребенка из натуральных тканей;
- стирка детского белья с помощью специальных порошков, тщательное полоскание;
- использование барьерных косметических средств, которые наносятся на кожу под подгузник тонким слоем после купания или подмывания (обычно они содержат декспантенол).
Чтобы вылечить уже развившиеся опрелости, необходимо в первую очередь наладить уход за кожей младенца. Помимо этого врачи назначают специальные средства, которые оказывают регенерирующее и противовоспалительное действие. Иногда требуется назначение местных средств, содержащих антибиотик.
Грибковое поражение кожи: чем отличается от опрелостей?
Наверняка многие знают о том, что на коже и слизистых оболочках человека живут грибки рода Candida, которые могут усиленно размножаться при снижении иммунитета и влиянии различных патологических факторов. Малышей первых месяцев жизни это тоже касается, причем у них нередко развивается грибковое поражение кожи.
Кожная грибковая инфекция (монилиаз) не имеет типичных проявлений кандидоза слизистых поверхностей, а именно творожистых налетов.
Именно поэтому большинству родителей в голову не приходит, что сильная краснота под подгузником, которая никак не проходит от обычного лечения опрелостей, на самом деле является проявлением кандидоза кожи.
У кого чаще возникает грибковое поражение кожи? В группе риска недоношенные малыши; дети, находящиеся на искусственном вскармливании; пациенты детских стационаров; младенцы, которые получают или недавно получили антибиотики; дети со сниженным иммунитетом.
Грибковое поражение кожи может быть как изолированным, так и в сочетании с пеленочным дерматитом, то есть, быть его осложнением. Каковы отличительные черты кандидоза кожи?
- Расположение очага поражения преимущественно спереди.
- Симметричное поражение кожи с двух сторон.
- Четкие границы поражения, фестончатые края.
- Ярко-выраженная краснота (темно-красный оттенок), иногда в сочетании с маленькими красными высыпаниями (пузырьки, пустулы, маленькие эрозии).
- Блеск пораженной кожи, ее напряженность.
- Некоторая выпуклость пораженной кожи относительно здоровых тканей.
- Распространение процесса за пределы зоны подгузника.
- Частое сочетание поражения кожи с кандидозом полости рта, при грудном вскармливании у матери возможен кандидоз сосков.
- Отсутствие эффекта от лечения регенерирующими и противовоспалительными мазями.
Как лечить грибковую кожную инфекцию у младенцев?
Как правило, родители намного чаще обращаются к педиатру при возникновении грибковой инфекции, чем при опрелостях. Дело в том, что они сами никак не могут справиться с проблемой, ведь проверенные домашние средства и хороший уход не помогают, а ребенок беспокоится все больше из-за усиления патологического процесса.
При лечении кожных грибковых поражений требуется применение противогрибковых средств в виде мазей. При распространенном процессе нередко требуется назначение противогрибковых препаратов внутрь. Для детей обычно используют лекарства на основе флуконазола.
Нужно ли обращаться к врачу?
И опрелости, и грибковая кожная инфекция могут развиться не только в области подгузника, но и в других местах (шея, подмышечные впадины, кожные складки). Часто родители не спешат обращаться к врачу при возникновении проблемы, считая ее «ерундовой». Однако лучше в любой ситуации обратиться к специалисту, который обучит родителей правильному уходу за кожей малыша и подберет необходимое лечение. Особенно нужна консультация в следующих случаях:
- частое возникновение раздражения кожи;
- выраженное беспокойство ребенка, нарушение его общего состояния, повышение температуры тела, появление других тревожных симптомов;
- появление красноты кожи и сыпи на теле, которые явно не связаны с дефектами ухода (локализуются не в складках, присутствуют на щеках, имеют нетипичный вид);
- отсутствие положительного эффекта от нормализации ухода за кожей и применения обычных регенерирующих кремов и мазей.
При любых сомнениях, длительном пеленочном дерматите, непривычных реакциях малыша обязательно обращайтесь к педиатру. Привычные опрелости могут маскировать признаки присоединенных инфекций, которые без лечения могут серьезно повредить здоровье и даже угрожать жизни ребенка.
Источник https://locobase.ru/pelenochnyy-dermatit/
Источник https://medaboutme.ru/articles/gribkovye_infektsii_u_malyshey_kandidoz_porazheniya_kozhi/
Источник https://aigerim.info/blog/show/koja-malyisha:-banalnoe-razdrajenie-ili-gribkovaya-infektsiya