Диабет 1-го типа, причины, роль инсулина

Диабет 1-го типа возможен у людей всех возрастов. За последние два десятилетия отмечен рост заболеваемости среди детей и подростков почти на 20%, и ученые пока не понимают, почему это происходит. Основу патологии составляет нарушение обмена углеводов, связанное с дефицитом собственного инсулина. Он не может производиться поджелудочной железой, поврежденной в силу аутоиммунного процесса. При подозрении на развитие диабета нужно полное обследование и проведение ряда анализов для подтверждения диагноза.

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
Типичные жалобы и симптомы
Симптомы диабета 1-го типа могут появиться внезапно, как только разрушается значительное число бета-клеток поджелудочной железы. Процесс деструкции идет довольно быстро, поэтому симптомы нарастают буквально за несколько недель. Тогда необходимо обратиться в поликлинику, где будет проведена диагностика диабета и подбор лечения. Основные проявления связаны с тем, что поджелудочная железа не вырабатывает достаточно инсулина, а потом практически совсем перестает его синтезировать.
Но симптомы диабета 1-го типа на начальной стадии можно спутать с проявлениями других состояний. Поэтому поводом для обращения к специалисту должны стать:
- Сильная жажда;
- Частое мочеиспускание;
- Потеря веса;
- Чрезвычайно сильный голод;
- Сильная слабость и раздражительность;
- Перепады настроения;
- Нечеткость зрения;
- Тошнота и рвота.
У некоторых людей симптомы диабета 1-го типа могут выглядеть как отравление (тошнота, рвота, слабость и усталость). Поэтому зачастую пациенту вызывают врача на дом. Но по результатам анализов определяется нарушение обмена углеводов и затем выставляется диагноз диабет.
Если пациент не уверен в наличии признаков диабета 1-го типа, требуется исследование крови на уровень глюкозы натощак.
Что такое диабет 1-го типа?

По своей природе диабет 1-го типа является прогрессирующим аутоиммунным заболеванием. Его не следует путать с другим распространенным типом сахарного диабета — инсулинорезистентным (или 2-го типа). Хотя они похожи, в механизмах развития и лечении существует целый ряд различий.
Диабет 1-го типа возникает, когда иммунная система организма ошибочно атакует бета-клетки поджелудочной железы, вырабатывающие инсулин. При диабете 2-го типа организм не использует имеющийся инсулин эффективно и, в конце концов, его становится недостаточно для нужд организма.
Инсулин: зачем он нужен телу?
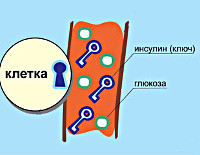
Инсулин — это пептидный гормон, который выделяется после еды. Определенные порции инсулина нужны телу, чтобы перевести наш основной источник энергии (глюкозу) в клетки. Эта энергия поступает из углеводов, которые расщепляются до глюкозы. Когда она поступает в кровоток, инсулин доставляет глюкозу в клетки, чтобы они могли преобразовать ее в энергию или сохранить (в мышцах, подкожном жире и печени) для дальнейшего использования. Но когда бета-клетки разрушаются, они перестают производить инсулин. Хотя углеводы поступают с пищей и расщепляются, всасываются, клетки не могут получить из них энергию без инсулина. Поэтому в крови накапливается глюкоза, а клетки при этом голодают. Состояние, известное как высокий уровень сахара в крови или гипергликемия — это основной показатель диабета. При отсутствии лечения гипергликемия может привести к диабетической коме и даже смерти.
Причины диабета 1-го типа: поражение поджелудочной железы
На сегодняшний день диабет 1-го типа изучен относительно хорошо, но ученые пока не знают точно, что вызывает болезнь и поражение поджелудочной железы. Считается, что определенную роль играют дефектные гены. Это не означает, что диабет 1-го типа вызван мутированными генами. Хотя наука определила почти 50 генов или генных областей, связанных с этим вариантом диабета, они не все влияют на здоровье. Некоторые гены могут включаться при воздействии определенных факторов окружающей среды, таких как вирусы или химические вещества. А поскольку гены каждого человека уникальны, точные «переключатели» могут отличаться у каждого пациента.
Таким образом, гены создают предрасположенность, но они не вызывают заболевание. Если поджелудочная железа повреждается какими-либо агентами, эти гены могут сыграть определенную роль.
Плюс, инсулин-продуцирующие клетки поджелудочной железы также имеют особое строение. В настоящее время появляется все больше доказательств того, что бета-клетки определенным образом участвуют в развитии диабета. Сама поджелудочная железа особым образом взаимодействует иммунной системой.
Факторы риска, роль углеводов
Многие люди ошибочно считают, что в развитии диабета виновны легкие углеводы, избыток сахара в пище. На сегодняшний день этот миф развенчан. Если островковая часть поджелудочной железы здорова, она вполне справляется с нагрузкой углеводами. Ученые все еще изучают, кто подвержен риску диабета 1-го типа. Однако некоторые факторы риска заболевания уже известны.
При наличии близкого родственника с диабетом 1-го типа повышается вероятность развития диабета у пациента. Немалую роль играет и возраст. Диабет 1-го типа можно диагностировать в любом возрасте, но чаще всего он выявляется в детстве и юности. Нет среднего возраста, в котором диабет наиболее вероятен. Раньше его считали преимущественно детской болезнью, но теперь выявлено, что 40% людей заболевают им в возрасте старше 20 лет.
Как диагностируется диабет 1 типа?
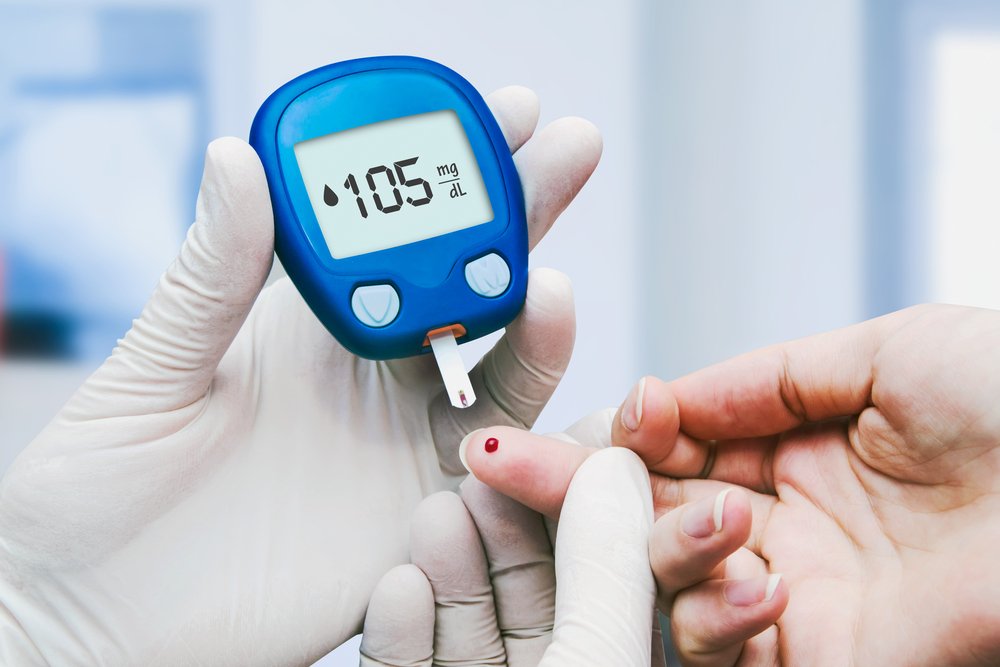
Прежде всего, нужна запись к эндокринологу и оценка имеющихся симптомов. После этого назначается ряд лабораторных тестов, в том числе определение уровня глюкозы натощак и тест на гликированный гемоглобин (A1с), который показывает средний уровень глюкозы в крови за последние несколько месяцев.
Если уровень глюкозы в крови натощак повышен, последующие наиболее важные тесты для диагностики диабета 1-го типа включают в себя измерение уровня аутоантител против инсулин-продуцирующих клеток.
Помимо этого, оценивается состояние внутренних органов, которые могут существенно пострадать в результате нарушения обмена углеводов. Это сердце и почки, органы зрения, периферические нервы и сосуды.
Сахарный диабет 1 типа (инсулинозависимый) – симптомы заболевания, вероятные причины, методы лечения: инсулинотерапия, помпа, другие лекарства, диета и спорт, прогноз выживаемости
Из статьи вы узнаете, что такое сахарный диабет 1 типа, чем он отличается от 2 типа, почему возникает, как классифицируется, симптомы и клинические проявления, стадии, возможные осложнения, диагностика, особенности лечения, профилактика, прогноз.
Что такое СД 1 типа
Сахарный диабет 1 типа – это тяжелая гормональная патология, которая обусловлена дефицитом инсулина – гормона поджелудочной железы. Это вещество белковой природы, пептид или короткий белок, состоящий из нескольких аминокислот. Его функция заключается в переработке глюкозы, поступающей в организм через систему пищеварения. Гормон вырабатывается клетками Лангерганса. Часть таких клеток, которые еще называются бета-клетками, продуцирует инсулин, а часть – гормон глюкагон, который является антагонистом инсулина.

Если синтез инсулина нарушен, то в крови остается «свободная» глюкоза, которая способна проникать в любые ткани и органы, откладываться на стенках кровеносных сосудов, вызывая их повреждения. Вот почему диабет 1 типа называют еще инсулинозависимым.
Заболевание не имеет возрастных ограничений, дебютирует у подростков, молодых людей тридцатилетнего возраста, пожилых пациентов. Наиболее часто диагностируется СД 1 типа в скандинавских странах.
В РФ за последние двадцать лет отмечен существенный рост патологии. Если все формы сахарного диабета составляют около 10% соматической патологии, то инсулинозависимый вариант занимает те же 10% уже внутри самого заболевания.
Отличия СД 1 от СД 2
В медицинской практике различают два основных вида СД: первого и второго типа. Есть еще гестационный диабет, который может развиться во время беременности. Иногда признаки диабета первого и второго типа проявляются у одного пациента одновременно. Но, как правило, заболевания разного характера имеют свои отличительные черты, которые представлены в таблице.
| Диабет инсулинозависимый (1 типа) | Диабет пищевой (2 типа) |
|---|---|
| Начало болезни острое, симптомы выражены ярко | Начинается заболевание исподволь, симптомы сглажены |
| Отмечена весенне-осенняя сезонность патологии | Сезонности нет |
| Резко снижается вес | Наблюдается ожирение |
| Наследственность играет решающую роль | Вероятность наследственной предрасположенности достаточно велика |
| Чаще встречается у мужчин | Чаще диагностируется у женщин |
| Не имеет возрастных рамок | Развивается после 40 |
| Инсулин в крови не определяется | В начале заболевания уровень инсулина высокий |
| Отсутствует невосприимчивость к инсулину | Невосприимчивость к инсулину есть |
| В крови обнаруживаются антитела к бета-клеткам Лангерганса | Антител к клеткам поджелудочной железы нет |
| Велика возможность кетоацидоза | Возможность развития кетоацидоза минимальна |
| Есть пожизненная зависимость от уколов инсулина | Уколы могут понадобиться только при негативном развитии патологии, корректируется сахар гипогликемическими таблетками |
Причины заболевания
До настоящего времени точная этиология инсулинозависимого СД не установлена, исследования продолжаются. Современная диабетология считает наиболее вероятной причиной развития сахарного диабета первого типа – наследственность в сочетании с внешними неблагоприятными факторами.
Генетическая предрасположенность
Генетическая информация о составе, структуре, функции белков передается от родителей детям. Если у папы или мамы диагностирован инсулинозависимый диабет, информация на генном уровне по прямой линии передается ребенку. При этом могут возникать новые комбинации генов, предрасполагающие к более легкому или тяжелому течению болезни.
Например, белки системы лейкоцитов человека HLA могут провоцировать аутоиммунные сдвиги в организме ребенка, а экологически неблагоприятная внешняя среда – провоцировать вирусное поражение клеток поджелудочной железы.
Иными словами, антиген лейкоцитов человека может быть основным геном для риска развития сахарного диабета 1 типа. Это подтверждается исследованиями врачей ЕС и США, где именно аутоиммунный тип заболевания наиболее распространен. Но есть множество других генов подобного риска, их генетическое тестирование помогает установить этиологию болезни, определить основные направления для терапии и профилактики заболевания.
Аутоиммунные процессы
Суть аутоиммунных реакций при диабете первого типа – уничтожение Т-клетками иммунной системы человека своих же собственных бета-клеток поджелудочной железы. Как и когда начинается такой патологический процесс не ясно до сих пор, поэтому сахарный диабет 1 типа диагностируется уже на стадии практически полного истребления бета-клеток Лангерганса. Единственный способ выжить для пациента в такой ситуации – пожизненная заместительная инсулинотерапия.

Генетическое тестирование показывает, что иногда сам инсулин может быть ключом иммунной атаки. Но почему иммунитет человека воспринимает инсулин в качестве чужеродного белка пока не понятно. Нечто похожее происходит в организме при системных коллагенозах, например, таких, как красная волчанка.
Негативное воздействие внешней среды
Окружающая человека атмосфера – источник огромного количества загрязнений, в ней обитают микробы и вирусы. Почва, содержащая токсины – матрица для экологически неблагонадежных продуктов питания. Сахарный диабет 1 типа может быть спровоцирован любым из этих факторов. Многие диабетология напрямую связывают аутоиммунное разрушение бета-клеток с экологической обстановкой вокруг пациента. Причем, это может быть первопричиной патологии, а может ухудшать течение диагностированного ранее заболевания.
Диабет 1 типа, действительно, зависит от внешних воздействий. Это подтверждает тот факт, что у однояйцевых близнецов с абсолютно одинаковым генетическим кодом, живущих в разных по экологической чистоте районах, заболевание возникает у обоих только в 30% случаев.
Инфекции
Ни бактерии, ни вирусы не способны сами спровоцировать инсулинозависимый сахарный диабет. Но инфекции любого генеза ослабляют иммунитет, в результате чего развивается СД 1 типа, что подтверждает непосредственную взаимосвязь между ними. Больше того, диабет 1 типа возникает чаще всего в период эпидемий гриппа, ОРВИ, простудных заболеваний. В условиях лаборатории доказано влияние вирусов Коксаки В, цитомегаловируса, аденовируса, краснухи и эпидемического паротита на клетки поджелудочной железы. Антитела к бета-клеткам Лангерганса определяются с одинаковой частотой при остром панкреатите и краснухе. Для разработки противовирусной вакцины для СД 1 ученые пытаются использовать такую зависимость.
Вскармливание младенцев
Риск развития диабета 1 типа могут повысить или понизить пищевые пристрастия мамы, которая кормит ребенка грудью. Грудное молоко, если молодая мама регулярно употребляет витамин D, является гарантией минимизации риска заболевания даже при наследственной предрасположенности. Искусственное вскармливание, раннее знакомство малыша с коровьим молоком – наоборот.
Травмы, удаление поджелудочной железы
Воспаление поджелудочной железы, опухоль, травмы – повреждают клетки, вырабатывающие инсулин, вызывая диабет. Тот же процесс происходит при оперативном удалении органа, когда дефицит инсулина – полный.
Эндокринные заболевания
Поджелудочная железа (ее островки клеток Лангерганса) относится к органам внутренней секреции. На нее оказывают влияние аналогичные структуры: гипофиз, эпифиз, щитовидка, паращитовидные железы, надпочечники, половые железы, вырабатывающие гормоны. Сбой в их работе провоцирует аномальную концентрацию гормонов в крови, нарушает синтез инсулина, вызывает резистентность к нему. Примером могут служить:
- синдром Иценко-Кушинга с переизбытком кортизола;
- акромегалия – геперсинтез гормона роста;
- опухоль альфа-клеток поджелудочной железы – глюкагонома с избыточным синтезом глюкагона;
- гипертиреоз – гиперпродуцирование тиреотропных гормонов.
Препараты
Функционирование бета-клеток Лангерганса нарушается при приеме некоторых лекарств:
- никотиновой кислоты;
- диуретиков;
- психотропов;
- антинаркотических препаратов;
- лекарственных средств для лечения ВИЧ-инфекции;
- пентамид (им лечат пневмонию);
- стрептозоцин;
- глюкокортикоиды;
- нитраты, нитриты.
Аналогично действуют токсины: мышьяк, например.
Кроме того, на развитие сахарного диабета 1 типа влияют стресс, иммунодефицит разного генеза, погрешности в питании, астеническое телосложение, увлечение спиртными напитками, никотиновая зависимость.
Стадии развития СД 1
Механизм развития инсулинозависимого сахарного диабета проходит несколько стадий. В основе патологических изменений – дефицит инсулина. Ткани, которые зависят от этого – печеночная, мышечная и жировая. При недостаточном синтезе гормона они перестают утилизировать глюкозу крови, развивается гипергликемия – главный признак сахарного диабета.
На первых порах диабет 1 типа ничем не проявляет себя, антитела уже вырабатываются, но производство инсулина остается нормальным, эта стадия получила название латентной предрасположенности.
Кровь постепенно становится вязкой, нарушается кровообращение, ухудшается трофика тканей нижних конечностей, теряется острота зрения. Начинается аутоиммунная атака организма на бета-клетки, включается начальный пусковой механизм. Это первая стадия заболевания.
Инсулиновая недостаточность провоцирует распад белков и липидов, которые поступают в кровь, метаболизируются в печени на кетоны – источники энергии для независимых от инсулина тканей головного мозга. При превышении уровня сахара в 10 ммоль/л глюкозу начинают выводить почки. Возникает полиурия с глюкозурией. Компенсирует ситуацию жажда, которая требует поступления большого количества жидкости в организм. Так формируется полидепсия. Это вторая стадия инсулинозависимого диабета. В этот момент уничтожены уже 50% бета-клеток Лангерганса.
Бурное развитие симптоматики происходит на третьей стадии болезни, когда погибло до 90% бета-клеток и без инъекций инсулина не обойтись.
Классификация
Сегодня эндокринологи-диабетологи различают два вида инсулинозависимого диабета: иммунозависимый (98% случаев), идиопатический.
При иммунозависимом диабете 1 типа дефицит инсулина связан с разрушением бета-клеток поджелудочной железы из-за аутоиммунной реакции организма. В крови обязательно фиксируются аутоантитела к инсулину, которые исчезают после полного разрушения клеток органа-мишени.
Идиопатический вариант подразумевает отсутствие каких-либо специфических антител, поэтому его причина неизвестна. Такая форма встречается в странах Африки и Азии. Причем, работа поджелудочной железы может в этом случае эпизодически восстанавливаться.
Симптоматика
Скорость деформации бета-клеток Лангерганса у каждого человека индивидуальна, но именно от нее зависит симптоматика инсулинозависимого сахарного диабета. У подростков процесс молниеносный, очень опасный для жизни пациента. В зрелом возрасте замедленный синтез инсулина может сохраняться на протяжении нескольких лет, ничем не проявляя себя. Но в том и другом случае, когда приходит время манифестных проявлений, для диабета 1 типа характерны следующие симптомы:

- неукротимая жажда (полидипсия);
- постоянные позывы к мочеиспусканию с выделением большого количества урины (полиурия);
- постоянное желание есть (полифагия).
Это знаменитая диабетическая триада симптомов. Кроме того, пациенты с сахарным диабетом 1 типа отмечают:
- ночной энурез (особенно у детей и стариков);
- резкую потерю веса (до 15 кг и более за пару месяцев);
- высокую утомляемость;
- сухость кожи;
- эритемы (красные пятна) на подбородке, в надбровной области;
- длительно незаживающие микротравмы;
- обострение грибковых заболеваний;
- тусклость, ломкость ногтевых пластинок.
Если проигнорировать подобную симптоматику, за короткий срок развивается кетоацидоз (метаболическое нарушение кислотно-щелочного баланса в крови с появлением кетоновых тел, которые возникают в случае сжигания запасов жира организмом для получения необходимой энергии).
Прекома, кома с летальным исходом, сильный стресс, эмоциональное перенапряжение, инфекции, операции, травмы могут спровоцировать резкое ухудшение состояния пациента на начальной стадии заболевания.
Возможные осложнения
Гипергликемия при инсулинозависимом диабете ведет к нарушению работы всех внутренних органов, повышает уровень холестерина в крови. Паралич капилляров провоцирует дерматиты, трофические язвы, ретинопатию с исходом в полную слепоту.
Поражение мелких сосудов часто приводит к язвам, дерматитам, заболеваниям почек. Развивается полинейропатия. Среди наиболее опасных осложнений диабета 1 типа отмечаются:
- ОИМ;
- ОНМК;
- кетоацидоз с исходом в гипергликемическую кому;
- гангрена конечностей с ампутацией (диабетическая стопа);
- гипогликемия на фоне инсулинотерапии, опасная летальным исходом при уровне глюкозы ниже 3,3 ммоль/л.
Спровоцировать кому любого генеза способна неправильная дозировка инсулина, перенапряжение, стресс, погрешности в питании, алкоголь. Осложнения могут не убить человека, но оставить его инвалидом. Поэтому прекома, кома требует немедленного врачебного вмешательства, госпитализации в специализированный стационар.
Диагностика СД 1
Симптомы диабета трудно с чем-то перепутать, диагноз сомнений не вызывает, но сахарный диабет первого типа следует дифференцировать со вторым типом болезни. Подходы к их лечению разнятся, но алгоритм обследования общий:
- основа – анализ крови на содержание глюкозы в кровотоке (берется натощак, из вены или пальца), о гипергликемии говорят значения показатели выше 7 ммоль/л натощак и более 11 ммоль/л после еды;
- обязателен анализ мочи на наличие глюкозы: норма – до 1,7 ммоль/л, патология – более 2,8 ммоль/л;
- нагрузочные тесты;
- анализ на гликированный гемоглобин, где глюкоза связана с белком: диагноз подтверждается при значениях более 6,5%;
- тесты на С-пептид (оценка активности бета-клеток): норма С-пептида – от 0, 8 до 1,9 мкг/л (при диабете концентрация ниже);
- анализы на креатинин, мочевину – оценка белкового метаболизма, состояния потенциала почек;
- кетоновые тела в моче, крови;
- показатели липидного обмена: общий холестерин, ЛПНП, ЛПВП, при необходимости – липидограмма.
Тип диабета подтверждается следующими исследованиями:
- невосприимчивость к глюкозе дает возможность говорить о преддиабете;
- иммунное тестирование на антитела подтверждает разрушение бета-клеток;
- исследование генетических маркеров позволяет прогнозировать риск развития патологии.
Особенности лечения
Цель терапии при инсулинозависимом сахарном диабете – купирование патологической симптоматики, предупреждение осложнений, обучение самоконтролю. Основные методы:
- инъекции инсулина;
- помпа;
- медикаменты.
Инъекционная инсулинотерапия
Сегодня нет средства, способного регенерировать бета-клетки Лангерганса. Единственный способ выжить для человека, страдающего сахарным диабетом первого типа – инсулинотерапия. Для этого каждый день в соответствии с индивидуальной схемой лечения пациент вынужден делать себе инъекции гормона пожизненно.
Заместительная терапия предполагает использование средних и пролонгированных инсулинов, мгновенная коррекция уровня сахара проводится быстрыми инсулинами. По сроку действия различают:
- средний инсулин – на 8-16 часов действия;
- пролонгированный – до 26 часов;
- короткий – рассчитан на 6-8 часов;
- ультракороткий на 2-4 часа.
Схемы терапии могут быть:
- традиционными – ежедневная доза инсулина в определенное время (дают много побочных эффектов, осложнений);
- базисными – укол пролонгированного препарата производится утром или вечером, а перед каждым приемом пищи – вводится доза ультрабыстрого инсулина (имитирует естественный процесс поступления инсулина в кровь).
Инъекции проводят с помощью специальных шприцов, подкожно, в область плеча, бедра или живота. Удобна ручка-шприц. Самое опасное – гипер- или гипогликемия, связанная со стрессом или перегрузками разного характера. Аллергия на инсулин встречается редко.
Инсулиновая помпа
Самый современный метод лечения сахарного диабета первого типа – инсулиновая помпа. Портативное устройство на батарейках значительно улучшает качество жизни пациентов. Состоит прибор из микропроцессора и контейнера с инсулином, который соединен с катетером. В компьютер заложена специальная программа, регулирующая время и дозу подачи инсулина в организм. Катетер фиксируется в привычном для инъекций месте пластырем, сам прибор – клипсой на одежде.
Используется только ультрабыстрый инсулин. Режима работы два:
- базальный, при котором препарат поступает в организм непрерывно с определенной скоростью;
- бонусный, когда можно однократно ввести инсулин, чтобы купировать резкий подъем сахара в крови.
Прибор не дешевый, но очень рекомендован детям, беременным, людям с активным образом жизни.
Лекарства
Для лечения диабета первого типа иногда используют препараты, которые улучшают ферментную способность бета-клеток. Это:
- оксигенаты: Клексан, Кордиамин-Русфар, Трентал, Курантил, Зокор, Актовегин, Метионин, АТФ, Кокарбоксилаза;
- иммуномодуляторы: Иммунал, Кагоцел, Виферон, Амиксин, Деринат, Тимоген, Анаферон, Лизобакт.
Для лечения инфекций используют патогенетические противовирусные (Тамифлю) или антибактериальные средства (Левофлоксацин) с обязательным определением возбудителя и его чувствительности к антибиотикам.
Если выявлена интоксикация от тиазидов или кортикостероидов, применяют гемодиализ. Экспериментально осуществляют повышение С-пептида инновационной вакциной BHT-3021, применяют стволовые клетки, однако все препараты пока находятся на стадии клинических испытаний, в широкой медицинской практике не используются (не достаточно доказательств безопасности).
Диета
Еще один способ лечения – диета при сахарном диабете 1 типа, цель – нивелировать резкие колебания уровня сахара в крови. Количество углеводов, поступающих с пищей, коррелируется концентрацией инсулина в кровотоке. Запрещены прямые углеводы. Но при компенсированной форме заболевания строгих ограничений нет, поскольку существует риск гипогликемии.
К рекомендованным продуктам при СД 1 типа относятся: листья салата, фасоль, капуста, петрушка, базилик, зеленый горошек, макароны твердых сортов, виноград, ежевика, курага, нектарин, айва, яблоки, цитрусовые, гречка, бурый рис, нежирные молочные продукты, темный шоколад.
Отказаться следует от продуктов с высоким гликемическим индексом: молочный шоколад, кукурузные хлопья, газировка, мюсли, манка, белый рис, тыква, картофель, морковь, белый хлеб, крекеры, абрикосы, арбуз.
Необходимые знания по диете, образу жизни при инсулинозависимом диабете пациент получает в «Школе диабета», где с ним работают профессионалы высокого класса: эндокринологи, кардиологи, иммунологи, диетологи, офтальмологи, неврологи, нефрологи. Успешность лечения определяется мотивацией пациента. На занятиях врачи рассказывают о механизмах болезни, способах компенсации, осложнениях, важности регулярного контроля количества сахара, правильного использования инсулина. Пациенты учатся самостоятельно делать уколы, правилам выбора продуктов питания, составления меню.
Гимнастика
Спорт не противопоказан при диабете 1 типа. Дозированная физическая нагрузка (полчаса ежедневных аэробных упражнений) благотворно влияет сосуды, улучшает настроение, повышает качество жизни пациента. Но физические нагрузки влияют на уровень сахара в крови, поэтому перед любой тренировкой контроль глюкометра – обязателен. Спорт не противопоказан при уровне от 5 до 13 ммоль/л. Отклонения требуют корректировки:
- съесть конфету или ломтик шоколада при гипогликемии;
- ввести инсулин – при гипергликемии.
Людям, страдающим диабетом 1 типа, практически разрешены любые виды спорта, исключая экстремальные, травматичные, которые вызывают состояния, сложно поддающиеся коррекции:
- плавание под водой;
- серфинг;
- полеты на дельтаплане;
- альпинизм;
- прыжки с парашютом.
Однако занятия спортом исключены для всех, кто не умеет контролировать состояние гипогликемии, потерю тактильной и болевой чувствительности, высокое давление, риск отслоения сетчатки, нефропатию.
Самоконтроль

Самоконтроль – это важная составляющая терапии инсулинозависимого диабета.
Речь идет об экспресс-тестировании уровня глюкозы в крови портативным глюкометром и специальными тест-полосками. Алгоритм процедуры прост: тест-полоску вставляют в прибор, прокалывают кожу на пальце руки специальным экскориатором, прикладывают к появившейся капле крови полоску, прибор мгновенно показывает результат. Важно следить за сроком годности тест-полосок, чтобы получать достоверные данные.
Профилактика, прогноз
Диабет первого типа – хроническая патология, профилактика этого заболевания еще не разработана, но адекватная терапия и соблюдение ряда правил позволяют сохранить высокое качество жизни, активное долголетие больных. Необходимо:
- регулярно контролировать сахар крови;
- периодически смотреть за гемоглобином;
- проводить инсулинотерапию строго по рекомендациям врача;
- придерживаться выбранной диеты;
- заниматься спортом с соблюдением рекомендаций специалиста;
- регулярно проходить диспансеризацию.
Под запретом перегрузки любого характера, способные вызвать резкий скачок сахара в крови. Кроме того, при диабете 1 типа нужно соблюдать рекомендации, которые помогут избежать последствий от пониженной чувствительности кожи:
- не носить тесную обувь;
- избегать травм при маникюре, педикюре, использовать пемзу, пилочку для ногтей;
- ежедневно делать ванночки для ног, смазывать кожу кремом;
- следить за отсутствием цыпок на руках в морозы;
- микротравмы немедленно обрабатывать антисептиком, бактерицидным пластырем.
Не следует забывать, что сахарный диабет 1 типа – смертельно опасное заболевание. По статистике без своевременной и адекватной терапии у пациента есть всего два-три года, а смертность составляет 100%.
Отсутствие регулярного лечения может привести к развитию инсульта или гангрены. Специалисты утверждают, что через 40 лет тяжелого течения патологии формируется почечная недостаточность с фатальным исходом. Вредные привычки существенно усугубляют ситуацию. Шансов дожить до старости у больных с сахарным диабетом 1 типа в 2,5 раза меньше, чем у здорового человека.
Но сегодня все больные диабетом имеют шанс жить полноценной жизнью, долго, сохраняя профессиональные способности. Доступный инсулин и инновационные разработки гарантируют им это. Больной с инсулинозависимым диабетом сам решает, сколько ему жить. Главное – соблюдать все рекомендации врача, осуществлять самоконтроль, не игнорировать корректировку доз, диспансерное наблюдение.
Литература
- Клиническая эндокринология. Краткий курс Учебно-методическое пособие для студентов 4–6 курсов лечебного факультета, врачей-интернов, ординаторов, врачей терапевтов, эндокринологов, семейных врачей 2-е издание, стереотипное /В. В. Скворцов, А. В. Тумаренко – 2016.
- Клиническая эндокринология/ Холодова Е.А. – 2011.
- Учебник диабетика/А.В. Древаль – 2006.
Сахарный диабет 1 типа ( Аутоиммунный диабет , Инсулинозависимый диабет , Ювенильный диабет )
Сахарный диабет 1 типа – это эндокринное заболевание, характеризующееся недостаточным производством инсулина и повышением уровня глюкозы в крови. Из-за продолжительной гипергликемии пациенты страдают от жажды, теряют вес, быстро утомляются. Характерны мышечные и головные боли, судороги, кожный зуд, усиление аппетита, частые мочеиспускания, бессонница, приливы жара. Диагностика включает клинический опрос, лабораторные исследования крови и мочи, выявляющие гипергликемию, недостаток инсулина, метаболические нарушения. Лечение проводится методом инсулинотерапии, назначается диета, занятия физической культурой.
МКБ-10
Общие сведения
Термин «диабет» происходит из греческого языка и означает «течет, вытекает», таким образом, название болезни описывает один из ее ключевых симптомов – полиурию, выделение большого количества мочи. Сахарный диабет 1 типа называют также аутоиммунным, инсулинозависимым и ювенильным. Заболевание может проявиться в любом возрасте, но чаще манифестирует у детей и подростков. В последние десятилетия отмечается рост эпидемиологических показателей. Распространенность всех форм сахарного диабета составляет 1-9%, на долю инсулинозависимого варианта патологии приходится 5-10% случаев. Заболеваемость зависит от этнической принадлежности пациентов, наиболее высока среди скандинавских народов.

Причины СД 1 типа
Факторы, способствующие развитию болезни, продолжают исследоваться. К настоящему времени установлено, что сахарный диабет первого типа возникает на основе сочетания биологической предрасположенности и внешних неблагоприятных воздействий. К наиболее вероятным причинам поражения поджелудочной железы, снижения выработки инсулина относят:
- Наследственность. Склонность к инсулинозависимому диабету передается по прямой линии – от родителей к детям. Выявлено несколько комбинаций генов, предрасполагающих к болезни. Они наиболее распространены среди жителей Европы и Северной Америки. При наличии больного родителя риск для ребенка увеличивается на 4-10% по сравнению с общей популяцией.
- Неизвестные внешние факторы. Существуют некие воздействия среды, провоцирующие СД 1 типа. Этот факт подтверждается тем, что однояйцевые близнецы, имеющие абсолютно одинаковый набор генов, заболевают вместе лишь в 30-50% случаев. Также установлено, что люди, мигрировавшие с территории с низкой заболеваемостью на территорию с более высокой эпидемиологией, чаще болеют диабетом, чем те, кто отказался от миграции.
- Вирусная инфекция. Аутоиммунный ответ на клетки поджелудочной может быть запущен вирусной инфекцией. Наиболее вероятно влияние вирусов Коксаки и краснухи.
- Химикаты, лекарства. Бета-клетки железы, производящей инсулин, могут быть поражены некоторыми химическими средствами. Примерами таких соединений являются крысиный яд и стрептозоцин – препарат для онкологических больных.
Патогенез
В основе патологии лежит недостаточность производства гормона инсулина в бета-клетках островков Лангерганса поджелудочной железы. К инсулинозависимым тканям относятся печеночная, жировая и мышечная. При сокращении секреции инсулина они перестают принимать глюкозу из крови. Возникает состояние гипергликемии – ключевой признак сахарного диабета. Кровь сгущается, нарушается кровоток в сосудах, что проявляется ухудшением зрения, трофическими поражениями конечностей.
Недостаточность инсулина стимулирует распад жиров и белков. Они поступают в кровь, а затем метаболизируются печенью в кетоны, которые становятся источниками энергии для инсулиннезависимых тканей, включая ткани головного мозга. Когда концентрация сахара крови превышает 7-10 ммоль/л, активизируется запасной путь выведения глюкозы – через почки. Развивается глюкозурия и полиурия, вследствие чего возрастает риск дегидратации организма и дефицита электролитов. Для компенсации потери воды усиливается чувство жажды (полидипсия).
Классификация
Согласно рекомендациям Всемирной организации здравоохранения, сахарный диабет I типа подразделяют на аутоиммунный (спровоцированный выработкой антител к клеткам железы) и идиопатический (органические изменения в железе отсутствуют, причины патологии остаются неизвестными). Развитие болезни происходит в несколько стадий:
- Выявление предрасположенности. Проводятся профилактические обследования, определяется генетическая отягощенность. С учетом средних статистических показателей по стране рассчитывается уровень риска развития заболевания в будущем.
- Начальный пусковой момент. Включаются аутоиммунные процессы, повреждаются β-клетки. Антитела уже вырабатываются, но производство инсулина остается нормальным.
- Активный хронический аутоиммунный инсулит. Титр антител становится высоким, количество клеток, производящих инсулин, сокращается. Определяется высокий риск манифестации СД в ближайшие 5 лет.
- Гипергликемия после углеводной нагрузки. Деструкции подвергается значительная часть вырабатывающих инсулин клеток. Производство гормона уменьшается. Сохраняется нормальный уровень глюкозы натощак, но после приема пищи в течение 2 часов определяется гипергликемия.
- Клиническая манифестация болезни. Проявляются симптомы, характерные для сахарного диабета. Секреция гормона резко снижена, деструкции подвержено 80-90% клеток железы.
- Абсолютная инсулиновая недостаточность. Все клетки, ответственные за синтез инсулина, погибают. Гормон поступает в организм только в форме препарата.
Симптомы СД 1 типа
Основные клинические признаки манифестации заболевания – полиурия, полидипсия и потеря веса. Учащаются позывы к мочеиспусканию, объем суточной мочи достигает 3-4 литров, иногда появляется ночное недержание. Пациенты испытывают жажду, ощущают сухость во рту, выпивают до 8-10 литров воды за сутки. Аппетит усиливается, но масса тела уменьшается на 5-12 кг за 2-3 месяца. Дополнительно может отмечаться бессонница ночью и сонливость днем, головокружения, раздражительность, быстрая утомляемость. Больные чувствуют постоянную усталость, с трудом выполняют привычную работу.
Возникает зуд кожи и слизистых оболочек, высыпания, изъязвления. Ухудшается состояние волос и ногтей, долго не заживают раны и иные кожные поражения. Нарушение кровотока в капиллярах и сосудах называется диабетической ангиопатией. Поражение капилляров проявляется снижением зрения (диабетическая ретинопатия), угнетением функций почек с отеками, артериальной гипертензией (диабетическая нефропатия), неравномерным румянцем на щеках и подбородке. При макроангиопатии, когда в патологический процесс вовлекаются вены и артерии, начинает прогрессировать атеросклероз сосудов сердца и нижних конечностей, развивается гангрена.
У половины больных определяются симптомы диабетической нейропатии, которая является результатом электролитного дисбаланса, недостаточного кровоснабжения и отека нервной ткани. Ухудшается проводимость нервных волокон, провоцируются судороги. При периферической нейропатии пациенты жалуются на жжение и болезненные явления в ногах, особенно по ночам, на ощущение «мурашек», онемение, повышенную чувствительность к прикосновениям. Для автономной нейропатии характерны сбои со стороны функций внутренних органов – возникают симптомы расстройств пищеварения, пареза мочевого пузыря, мочеполовых инфекций, эректильной дисфункции, стенокардии. При очаговой нейропатии формируются боли различной локализации и интенсивности.
Осложнения
Продолжительное нарушение углеводного обмена может привести к диабетическому кетоацидозу – состоянию, характеризующемуся накоплением в плазме кетонов и глюкозы, повышением кислотности крови. Протекает остро: исчезает аппетит, появляется тошнота и рвота, боль в животе, запах ацетона в выдыхаемом воздухе. При отсутствии медицинской помощи наступает помрачение сознания, кома и смерть. Больные с признаками кетоацидоза нуждаются в неотложном лечении. Среди других опасных осложнений диабета – гиперосмолярная кома, гипогликемическая кома (при неправильном применении инсулина), «диабетическая стопа» с риском ампутации конечности, тяжелая ретинопатия с полной потерей зрения.
Диагностика
Обследование пациентов осуществляет врач-эндокринолог. Достаточными клиническими критериями болезни являются полидипсия, полиурия, изменения веса и аппетита – признаки гипергликемии. В ходе опроса врач также уточняет наличие наследственной отягощенности. Предполагаемый диагноз подтверждается результатами лабораторных исследований крови, мочи. Обнаружение гипергликемии позволяет различить сахарный диабет с психогенной полидипсией, гиперпаратиреозом, хронической почечной недостаточностью, несахарным диабетом. На втором этапе диагностики проводится дифференциация различных форм СД. Комплексное лабораторное обследование включает следующие анализы:
- Глюкоза (кровь). Определение сахара выполняется трехкратно: с утра натощак, через 2 часа после нагрузки углеводами и перед сном. О гипергликемии свидетельствуют показатели от 7 ммоль/л натощак и от 11,1 ммоль/л после употребления углеводной пищи.
- Глюкоза (моча). Глюкозурия указывает на стойкую и выраженную гипергликемию. Нормальные значения для данного теста (в ммоль/л) – до 1,7, пограничные – 1,8-2,7, патологические – более 2,8.
- Гликированный гемоглобин. В отличие от свободной, несвязанной с белком глюкозы, количество гликозилированного гемоглобина крови остается относительно постоянным на протяжении суток. Диагноз диабета подтверждается при показателях 6,5% и выше.
- Гормональные тесты. Проводятся тесты на инсулин и С-пептид. Нормальная концентрация иммунореактивного инсулина крови натощак составляет от 6 до 12,5 мкЕД/мл. Показатель С-пептида позволяет оценить активность бета-клеток, объем производства инсулина. Нормальный результат – 0,78-1,89 мкг/л, при сахарном диабете концентрация маркера снижена.
- Белковый метаболизм. Выполняются анализы на креатинин и мочевину. Итоговые данные дают возможность уточнить функциональные возможности почек, степень изменения белкового обмена. При поражении почек показатели выше нормы.
- Липидный метаболизм. Для раннего выявления кетоацидоза исследуется содержание кетоновых тел в кровотоке, моче. С целью оценки риска атеросклероза определяется уровень холестеринов крови (общий холестерин, ЛПНП, ЛПВП).
Лечение СД 1 типа
Усилия врачей нацелены на устранение клинических проявлений диабета, а также на предупреждение осложнений, обучение пациентов самостоятельному поддержанию нормогликемии. Больных сопровождает полипрофессиональная бригада специалистов, в которую входят эндокринологи, диетологи, инструктора ЛФК. Лечение включает консультации, применение лекарственных средств, обучающие занятия. К основным методам относятся:
- Инсулинотерапия. Использование препаратов инсулина необходимо для максимально достижимой компенсации метаболических нарушений, предотвращения состояния гипергликемии. Инъекции являются жизненно необходимыми. Схема введения составляется индивидуально.
- Диета. Пациентам показана низкоуглеводная, в том числе кетогенная диета (кетоны служат источником энергии вместо глюкозы). Основу рациона составляют овощи, мясо, рыба, молочные продукты. В умеренных количествах допускаются источники сложных углеводов – цельнозерновой хлеб, крупы.
- Дозированные индивидуальные физические нагрузки. Физическая активность полезна большинству больных, не имеющих тяжелых осложнений. Занятия подбираются инструктором по ЛФК индивидуально, проводятся систематически. Специалист определяет продолжительность и интенсивность тренировок с учетом общего состояния здоровья пациента, уровня компенсации СД. Назначается регулярная ходьба, легкая атлетика, спортивные игры. Противопоказан силовой спорт, марафонский бег.
- Обучение самоконтролю. Успешность поддерживающего лечения при диабете во многом зависит от уровня мотивации больных. На специальных занятиях им рассказывают о механизмах болезни, о возможных способах компенсации, осложнениях, подчеркивают важность регулярного контроля количества сахара и применения инсулина. Больные осваивают навык самостоятельного выполнения инъекции, выбора продуктов питания, составления меню.
- Профилактика осложнений. Применяются лекарства, улучшающие ферментную функцию железистых клеток. К ним относятся средства, способствующие оксигенации тканей, иммуномодулирующие препараты. Проводится своевременное лечение инфекций, гемодиализ, антидот-терапия для выведения соединений, ускоряющих развитие патологии (тиазидов, кортикостероидов).
Среди экспериментальных методов лечения стоит отметить разработку ДНК-вакцины BHT-3021. У пациентов, получавших внутримышечные инъекции в течение 12 недель, повышался уровень C-пептида – маркера активности островковых клеток поджелудочной железы. Другое направление исследований – превращение стволовых клеток в железистые клетки, производящие инсулин. Проведенные опыты на крысах дали положительный результат, но для использования метода в клинической практике необходимы доказательства безопасности процедуры.
Прогноз и профилактика
Инсулинозависимая форма сахарного диабета является хроническим заболеванием, но правильная поддерживающая терапия позволяет сохранить высокое качество жизни больных. Профилактические меры до сих пор не разработаны, так как не выяснены точные причины болезни. В настоящее время всем людям из групп риска рекомендовано проходить ежегодные обследования для выявления заболевания на ранней стадии и своевременного начала лечения. Такая мера позволяет замедлить процесс формирования стойкой гипергликемии, минимизирует вероятность осложнений.
1. Сахарный диабет и его осложнения: современные принципы диагностики, лечения и профилактики: учебное пособие/ Хамнуева Л.Ю., Андреева Л.С., Шагун О.В. – 2011.
2. Алгоритмы специализированной медицинской помощи больным сахарным диабетом/ Под редакцией Дедова И.И., Шестаковой М.В., Майорова А.Ю. – 2017.
3. Федеральные клинические рекомендации (протоколы) по ведению детей с эндокринными заболеваниями/ Под ред. Дедова И.И., Петерковой В.А. — 2014.
4. Основные принципы лечения сахарного диабета 1 типа/ Чазова Т.Е.// Русский медицинский журнал. – 2003 — №27.
Источник https://medaboutme.ru/articles/diabet_1_go_tipa_prichiny_rol_insulina/
Источник https://clinic-a-plus.ru/articles/endokrinologiya/20134-sakharnyy-diabet-1-tipa-insulinozavisimyy-simptomy-zabolevaniya.html
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_endocrinology/diabetes-mellitus-1