Желтуха: причины, симптомы и лечение у детей и взрослых
Желтуха (болезнь Госпела) — заболевание, характеризующаяся пожелтением кожи и слизистых оболочек. Когда говорят о желтухе, обычно подразумевают заболевание печени гепатит А (иное название – болезнь Боткина), хотя на самом деле в медицине данный термин может относиться к заболеваниям других органов.
Желтуха относится к числу довольно распространённых заболеваний, особенно у жителей тёплых стран (Африки, Азии), а также Восточной Европы, обитающих далеко не в лучшей социальной среде.
В этой статье мы рассмотрим, что представляет из себя данное заболевание, причины её возникновения, признаки и какими средствами её можно вылечить.
Причины появления
Появление на свет заболевания связано с недопустимо большим скоплением билирубина, связанным неправильными обменными процессами, когда равновесие между его образованием и выведением из организма нарушается. Данное вещество – это кристаллы коричневого цвета, которые входят в числе других в состав основных компонентов желчи.
Существует непрямой (несвязанный) и связанный билирубин. Первый является следствием распада гемоглобина, который высвобождается при разрушении красных кровяных телец. Он является токсическим образованием, в воде не растворяется и из организма не выводится.
«Место рождения» данного специфического образования – селезёнка и другие важные системы (костный мозг, лимфатические узлы), где он связывается с белками крови альбуминаминами, переходит в печень и там превращается в прямой.
Билирубин причисляется к ядам. Если системы организма функционируют без сбоев, он выводится через прямую кишку во время актов дефекации и мочеиспускания. Если же обнаруживается недостаточная работа путей выведения желчи, то подавляющее количество этой субстанции накапливается в крови, а остатки выводятся через кожные покровы, в результате чего они меняют цвет. Когда концентрация этого вещества у заболевшего превышает 2,5 −3 мг/ дл, возникает желтизна слизистых оболочек и кожных покровов.
Желтуха может возникнуть в результате:
- а) появления различных по происхождению новообразований в печени;
- б) патологии в работе и структуре желчных протоков;
- в) поражения вредными микробами;
- г) нежелательных послеоперационных последствий;
- д) использования некоторых медикаментов.
Внимание! Не путать с ложной, или каротиновой желтухой, вызванной перенасыщением каротина, образующегося в организме при неумеренном использовании свёклы, тыквы, моркови, цитрусовых, а также при приёме таких лекарств, как акрихин, пикриновая кислота и др. При ложной желтухе желтизна не затрагивает слизистые, цвет меняет только кожа.
Заболевание достаточно трудно своевременно обнаружить, поскольку инкубационный период (скрытое течение болезни) желтухи может продолжаться несколько недель, а иногда несколько месяцев в зависимости от времени, в течение которого длится болезнь. Заболевание может протекать в следующих формах: острой, затяжной или перейти в хроническую стадию.
Провоцирующие факторы
Заболевание может возникать в связи с приёмом в пищу заражённых продуктов и воды, при переливании крови, половым путём. При боязни заразиться вирусным гепатитом нужно помнить, что следует минимизировать контакты со следующими людьми, входящими в группу риска:
- знакомыми, близкими родственниками, заражёнными этим вирусом;
- имевшими интимные контакты с инфицированными людьми;
- теми, кто намеревается поехать в страну, где это заболевание широко распространено;
- употребляющими наркотики индивидами.
Симптомы желтухи (фото)

Болезнь можно обнаружить по следующим признакам:
- желтизна кожи, глазных яблок, склер;
- увеличенные габариты печени и селезёнки;
- повышенное содержание эритроцитов в крови;
- наличие венозной сетки в области живота.
У взрослых эти проявления, как правило, сопровождаются головной болью, отрыжкой, отвращением к пище, снижением массы тела, мышечными болями, лихорадкой, температура тела повышается, наблюдаются спазмолитические болевые приступы в правой половине грудной клетки, обесцвечивание каловых масс (избыток билирубина придаёт им серый цвет), а моча приобретает тёмный цвет.
Виды желтухи
Желтухой болеют не только взрослые, но и дети. Поэтому начнём с видов желтухи у детей – физиологической и неонатальной.
Физиологическая желтуха

Физиологическая желтуха встречается у родившихся малышей (ею поражаются около 60 – 70 % ребят), признаки обнаруживаются на третий − четвёртый день жизни и обусловлены приспособлением к возникшей новой среде обитания. Фиксируется у детей, появившихся на свет ранее истечения необходимого девятимесячного срока, а потому ослабленных. Кожные покровы, слизистые оболочки и склеры приобретают желтоватый цвет. Ребёнок постоянно хочет спать и плохо сосёт.
Неонатальная желтуха

Её можно наблюдать у новорожденных (см. фото выше). Обнаруживается она в первые два – четыре дня после рождения ребёнка. С ней сталкиваются преждевременно появившиеся малыши, близнецы и те дети, чьи матери страдают от сахарного диабета.
Желтуха у появившихся на свет младенцев не лечится с помощью лекарств, т.к. она не является, строго говоря, заболеванием, общее состояние организма не вызывает опасений, а связана с несформированностью органов жизнеобеспечения, ферментной незрелостью, не отлаженными процессами обмена. По истечении небольшого промежутка времени она исчезает.
Если у ребёнка в дальнейшем симптомы не исчезают, необходимо прибегнуть к лечению. Поскольку непрямой билирубин является нейротоксическим ядом, то максимальное его количество вызывает сильнейшую интоксикацию организма, негативно влияющую на нервную систему ребёнка, что в дальнейшем может привести к необратимым изменениям в коре головного мозга, в подкорковых ядрах и к задержке умственного развития малыша.
У взрослых наблюдаются иные проявления этого заболевания.
Конъюгационная желтуха
Она передаётся по наследству, является несамостоятельным заболеванием (иногда её могут путать с физиологической желтухой), обнаруживается, когда возникают сбои в протекании обменных процессов в печени, что ведёт к увеличению присутствия билирубина в крови. Появляется от использования определённых лекарств, как следствие врождённых патологий.
Гемолитическая (надпечёночная) желтуха

Она не вызвана патологией процесса распада красных кровяных телец, большой концентрацией ненужного вещества и проблемами выведения его за пределы внутренних органов. Она может быть вызвана анемией, перенесённой тропической лихорадкой, результатом токсического воздействия лекарств и при попадании внутрь организма таких вредных веществ, как мышьяк, свинец, сероводород, змеиный яд.
Печёночная (паренхиматозная) желтуха
Очень распространённая разновидность болезни. Связана с изменением в строении и работе гепатоцитов. Провоцируется данный вид, если у пациента наблюдался цирроз печени, вирусный гепатит, обнаружены злокачественные образования, при лекарственном поражении печени, неумеренном употреблении алкоголя. Цвет кожных покровов меняется с жёлтого на красный. Сопровождается обычными проявлениями.
Подпечёночная (механическая) желтуха
Её появление вызывается нарушением выведения желчи вследствие сужения просветов желчевыводящих путей по причине наличия злокачественных образований, существования гельминтов, камней в желчном протоке, рубцов и от других причин. Характеризуется жёлто-зелёным цветом лица.
Страдают в основном женщины. У молодых она имеет доброкачественный характер и является следствием желчнокаменной болезни. В данном случае прибегают к эндоскопической папиллосфинктеротомии (удаляется до 90% камней в желчном протоке). У женщин более старшего возраста – по причине появления злокачественной опухоли, тогда необходимо радикальное лечение.
Диагностика
При возникновении характерных симптомов следует, не откладывая, обращаться в больницу к дерматологу, гастроэнтерологу, гепатологу или инфекционисту. После проведения наружного обследования, в ходе которого обнаруживаются подкожные отложения холестерина, увеличение объёма и твёрдости печени, сосудистые звёздочки, уменьшение веса тела, и беседы о перенесённых пациентом ранее болезнях, врач назначает:
- анализ общего и биохимического состава крови;
- пробы на обнаружение вредных компонентов (в том числе билирубина) в плазме крови и моче;
- ультразвуковое и томографическое исследование больного органа;
- иногда биопсию печени, чтобы определить характер болезни и степень её развития;
- УЗИ и компьютерную томографию поджелудочной железы и почек;
- проведение анализов на наличие особо опасных вирусов гепатитов.
После получения результатов анализов и установления разновидности желтухи, обнаруженной у пациента, врач назначает лечение, ориентируясь на вид и стадию заболевания.
Лечение

Виды лечения подразделяется на медикаментозные, хирургические, применение физиотерапевтических процедур, назначение диеты. Для устранимых признаков показано консервативное лечение, если болезнь запущена, прибегают к хирургическому вмешательству (трансплантации печени). Цель лечения – разрушить остатки билирубина в плазме крови, избавиться от вируса, предупредить возникновение цирроза печени и снизить риск заболевания для окружающих.
Консервативная терапия
- медикаментозная: введение антигистаминных препаратов, кортикостероидов. Спектр лекарств, применяемых для лечения довольно широк. Из них можно упомянуть: Лив 52, Карсил, Овесол, Эссенциале форте. Каждое имеет свою специфику применения.
Важно! Нельзя выбирать лекарства самостоятельно, без консультации с врачом.
- физиотерапевтические процедуры:
- а) использование плазмафереза (очищение плазмы крови от шлаков путём её фильтрации с помощью специальных аппаратов). Данная процедура является дорогостоящей, тем более что необходимо провести несколько сеансов. Проводят обычно в медицинских учреждениях, иногда на дому. Показан в случае проблем с печенью, аутоиммунных гепатитах, при интоксикации организма;
- б) применение фототерапии;
- в) ультразвук в области поражённого органа;
Если не начать лечиться своевременно, болезнь будет прогрессировать, и, возможно, не удаётся достигнуть стадии ремиссии. Возникают опасные осложнения, устранимые только трансплантацией печени.
При заболевании вирусным гепатитом не используют противовирусные препараты, применяемые лекарства способствуют минимизации концентрации имеющихся токсинов и их выведению из внутренних органов.
Больным вводят дезинтоксикационные препараты, глюкозу, витамины, гепатопротекторы, оказывающие стимулирующее воздействие на клеточном уровне, помогающие восстановить структуры клетки. После проведения лечебных процедур функции печени, как правило, восстанавливаются полностью.
Методы лечения различаются при разных видах заболевания.
В случае подпечёночной желтухи показана операция по устранению причин, которые мешают выведению желчных масс: удаляют злокачественные образования, проводят дробление камней, а в некоторых случаях удаляют желчный пузырь.
Надпечёночная желтуха – в данном случае лечат имеющуюся анемию. В тяжёлых ситуациях необходимо переливание крови.
Лечение инфекционной желтухи проводится в стационаре. Проводится противовирусная терапия, способствующая поддержанию печени.
Внимание! Осложнений при желтухе не бывает, поскольку она является совокупностью признаков, но недостаточное лечение вызывающих желтуху заболеваний приводит к серьёзным поражениям функций организма.
Диета
Для ускорения возвращения к нормальной жизни и восстановления обычного обмена веществ нужно обязательно следовать установленной диете. Следует сосредоточиться на использовании в пищу съестных продуктов, обогащённых комплексом витаминов и микроэлементов.
При остром протекании болезни назначается углеводная диета, включающая большое количество жидкости в виде компотов, киселей, отваров из овощей. В рацион вводят паровые или отварные рыбные и мясные блюда. Масло (растительное или натуральное сливочное) употребляют в ограниченном количестве. На время восстановительного периода используется диета № 5 − обезжиренные молочные продукты, нежирные мясные и рыбные продукты, зерновой хлеб. Такая диета может продолжаться целый год.
Так как для восстановления способов образования крови необходима фолиевая кислота, в рацион питания нужно включить говяжью и куриную печень, овощную зелёнь, дрожжи, капусту. Чтобы обеспечить организм клетчаткой, предлагается употреблять овсянку.
Следует ограничить употребление моркови, цитрусовых, тыквы. При всех видах желтухи противопоказаны газированные напитки, крепкий чай или кофе, шоколад, алкоголь, жирные и острые продукты, которые излишне нагружают печень. Питание дробное, пищу принимают небольшими порциями.
Профилактические мероприятия
Чтобы предотвратить нежелательные последствия, необходимо выполнять следующие условия:
- тщательное соблюдение правил личной гигиены;
- не принимать пищу в антисанитарных условиях: есть можно только мытую или термически обработанную пищу, руки перед едой обязательно вымыть;
- не употреблять лекарств без предварительной консультации с врачом;
- избегать частых контактов с носителями вирусного гепатита;
- не прибегать к услугам подозрительных стоматологических клиник;
- правильно чередовать работу, сон и отдых;
- контролировать свой вес, избегать ожирения;
- исключить случайные половые контакты.
Противожелтушной вакцины не существует, т.к. мы имеем дело не с заболеванием, а симптомом, патологическим проявлением скрытого заболевания. Сегодня делаются прививки только от вируса гепатита.
В заключение стоит сказать, что соблюдение профилактических мероприятий и своевременное обращение к врачу в случае появления настораживающих признаков значительно сократит риск заболевания желтухой.
Болезнь грязных рук: гепатит А у детей

В летний период отмечается повышение активности гепатита А (другое название — желтуха). Как уберечь ребёнка от заражения этим опасным заболеванием, и что делать, если появились признаки гепатита?
Гепатит А: особенности болезни и способ распространения
Гепатит А (он же болезнь Боткина, желтуха) — это инфекционное заболевание печени, вызванное вирусом гепатита А. От человека к человеку вирус передается в результате прямого контакта. Кроме того, источником заражения могут стать загрязненные продукты питания и вода.
После попадания вируса в организм пораженные им клетки печени — гепатоциты — утрачивают способность перерабатывать билирубин и выводить его через желчные протоки. Уровень содержания этого вещества в крови резко повышается, в результате чего кожа и слизистые оболочки больного человека приобретают желтый цвет.
Своевременная диагностика и правильное лечение в девяноста процентах из ста гарантируют полное избавление от болезни и выработку пожизненного иммунитета. Тем не менее расслабляться не стоит, потому как гепатит А — это опасное заболевание, особенно для детей.
Коварство болезни в том, что долгое время она протекает практически бессимптомно, то есть признаки гепатита не дают о себе знать. В результате человек, не подозревая о своей болезни, становится источником инфекции. Основные разносчики болезнетворных микроорганизмов — грязные руки и неочищенная вода. Так, например, случайное попадание в рот воды из бассейна или открытого водоема вполне может спровоцировать появление признаков гепатита. А в школе в группу риска попадают дети, имеющие привычку грызть ручки и пить воду из чужих бутылок. Поэтому самое эффективное оружие против гепатита А — тщательное соблюдение правил личной гигиены.

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
Развитие болезни: первые признаки гепатита
Инкубационный период гепатита А может продолжаться от 15 до 50 дней, и в этом тоже заключается коварство заболевания. Дело в том, что вирус начинает выделяться из организма примерно на десять-одиннадцать дней раньше, чем у больного появляются первые симптомы болезни. Ребёнок не чувствует недомогания, но уже становится заразным.
Первая фаза у детей может протекать бессимптомно, а может напоминать начало ОРВИ. Чувство слабости, плохой аппетит, насморк, головные боли и приступы тошноты — подобные симптомы могут беспокоить больного в продолжение двух-трех недель. Как правило, в таких случаях лекарства от простуды не помогают, и понять, чем болен ребёнок, бывает довольно сложно. Именно поэтому карантин в школе, объявленный в связи со вспышкой гепатита А, длится не менее тридцати пяти дней с момента выявления последнего заболевшего. Единственный метод диагностики болезни на ранней стадии — лабораторное обследование. Основным показателем развития гепатита А является повышение уровня билирубина в крови. Кроме того, врач назначает анализ крови на антитела к гепатиту и на фермент аланинтрансферазу, уровень содержания которых в активный период заболевания тоже повышается.
Для острой фазы болезни характерно повышение температуры до 39 градусов, появление рвоты, диареи. Больной жалуется на кожный зуд и острые боли в области печени. Моча приобретает темный цвет, а кал, наоборот, светлеет и становится почти белым. Через несколько дней температура падает, и начинается следующий этап болезни — непосредственно желтушный, для которого характерно пожелтение кожных покровов и склер глаз. Этот период может продолжаться от двух недель до двух месяцев.
Лечение болезни: лекарства против гепатита А

Никакое специфическое противовирусное лечение против гепатита А не проводится. Основное терапевтическое направление — ликвидация беспокоящих симптомов, облегчение состояния больного и мероприятия, направленные на восстановление печени. При этом основной упор делают на щадящую диету, помогающую разгрузить печень, поджелудочную железу, желудок и желчный пузырь.
Из лекарств врач назначает желчегонные средства (Фламин, Аллохол), Рутин, витамины А, С и группу В. В некоторых случаях врач может прописать прием обезболивающих препаратов. Госпитализация необходима в случае ослабления организма ребёнка серьезными хроническими заболеваниями или при наличии других болезней печени.
Полный курс лечения и восстановления может занять от двух до шести месяцев. В течение этого времени для поддержания здоровья печени необходимо придерживаться принципов правильного питания. Категорически запрещено употребление продукции фастфуда. Кроме того, еда должна быть теплой — не горячей и не холодной. На время лечения из меню больного ребёнка необходимо полностью исключить жирные, жареные и острые блюда. Под запрет также попадают бобовые, почти все сладости, орехи, сладкие газированные напитки, соусы и соль.
В качестве питья больному дают чай с молоком и медом, кефир и отвар шиповника. Приветствуется включение в меню блюд из сырых овощей (капусты, моркови, картофеля, кабачков), нежирного мяса и рыбы (отварных или приготовленных на пару), фруктовых салатов, заправленных нежирным йогуртом, и легких овощных супов. Длительность соблюдения диеты — от двух месяцев до года в зависимости от степени тяжести болезни.
После выздоровления ребёнок должен пройти два медицинских осмотра: первый — через два месяца, а второй — через шесть. Кроме того, на один год он должен быть освобожден от физических нагрузок, в частности, уроков физкультуры.
Профилактика гепатита
Лучшая профилактика такой болезни, как гепатит А, — это тщательное соблюдение правил личной гигиены. Если относиться к этому со всей ответственностью — мыть почаще руки, не садиться на сидения в общественном туалете и так далее, риск заражения можно свести к минимуму.
Следующий способ профилактики — вакцинация. Прививки против гепатита А разрешены детям после года. Однако врачи рекомендуют делать их только тем, кто находится в зоне возможного распространения инфекции, живет в странах третьего мира, а также детям врачей-инфекционистов. Впрочем, есть страны, которые принято считать лидирующими по распространению этой инфекции. Поэтому перед поездкой в Египет, Индию, Тунис, а также страны Юго-Восточной Азии, Южной Америки и Карибского бассейна лучше сделать прививку себе и ребёнку. А еще пейте бутилированную воду и не пробуйте фрукты на местных рынках.
Читайте далее

Что нужно коже малышей: гид по выбору детской уходовой косметики

Дом — место отдыха, красота, уют
Как создать уютный дом? Главное — вложить много денег? Вовсе нет. Есть секретные приемы, которые обойдутся недорого, при этом дадут большой эффект.
Желтуха новорожденных
Желтуха новорожденных – физиологическое или патологическое состояние, обусловленное гипербилирубинемией и проявляющееся желтушным окрашиванием кожи и видимых слизистых у детей в первые дни их жизни. Желтуха новорожденных характеризуется повышением концентрации билирубина в крови, анемией, иктеричностью кожных покровов, слизистых оболочек и склер глаз, гепато- и спленомегалией, в тяжелых случаях – билирубиновой энцефалопатией. Диагностика желтухи новорожденных основывается на визуальной оценке степени желтухи по шкале Крамера; определении уровня эритроцитов, билирубина, печеночных ферментов, группы крови матери и ребенка и др. Лечение желтухи новорожденных включает грудное вскармливание, инфузионную терапию, фототерапию, заменное переливание крови.
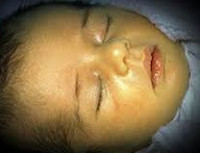
Общие сведения
Желтуха новорожденных – неонатальный синдром, характеризующийся видимой желтушной окраской кожи, склер и слизистых оболочек вследствие повышения уровня билирубина в крови ребенка. По наблюдениям, на первой неделе жизни желтуха новорожденных развивается у 60 % доношенных и 80% недоношенных детей. В педиатрии наиболее часто встречается физиологическая желтуха новорожденных, составляющая 60–70 % всех случаев синдрома. Желтуха новорожденных развивается при повышении уровня билирубина свыше 80-90 мкмоль/л у доношенных и более 120 мкмоль/л у недоношенных младенцев. Длительная или выраженная гипербилирубинемия оказывает нейротоксическое действие, т. е вызывает повреждение головного мозга. Степень токсического воздействия билирубина зависит, главным образом, от его концентрации в крови и длительности гипербилирубинемии.

Классификация и причины желтухи новорожденных
Прежде всего, неонатальная желтуха может быть физиологической и патологической. По происхождению желтухи новорожденных делятся на наследственные и приобретенные. На основании лабораторных критериев, т. е. повышения той или иной фракции билирубина различают гипербилирубинемии с преобладанием прямого (связанного) билирубина и гипербилирубинемии с преобладанием непрямого (несвязанного) билирубина.
К конъюгационным желтухам новорожденных относятся случаи гипербилирубинемии, возникающие вследствие пониженного клиренса билирубина гепатоцитами:
- Физиологическую (транзиторную) желтуху доношенных новорожденных
- Желтуху недоношенных новорожденных
- Наследственные желтухи, связанные с синдромами Жильбера, Криглера-Найяра I и II типов и др.
- Желтуху при эндокринной патологии (гипотиреозе у детей, сахарном диабете у матери)
- Желтуху у новорожденных с асфиксией и родовой травмой
- Прегнановую желтуху детей, находящихся на естественном вскармливании
- Медикаментозную желтуху новорожденных, обусловленную назначением левомицетина, салицилатов, сульфаниламидов, хинина, больших доз витамина К и др.
Гемолитическая желтуха новорожденных характеризуется повышением уровня билирубина вследствие усиленного разрушения (гемолиза) эритроцитов ребенка. К такого вида гипербилирубинемиям относят:
- Гемолитическую болезнь плода и новорожденных
- Эритроцитарные ферменто- и мембранопатии
- Гемоглобинопатию (серповидно-клеточную анемию, талассемию)
- Полицитемию
Механические желтухи новорожденных обусловлены нарушением отведения билирубина с желчью по желчным путям и кишечнику. Они могут возникать при пороках (атрезии, гипоплазии) внутрипеченочных и внепеченочных протоков, внутриутробной желчнокаменной болезни, сдавлении желчных ходов извне инфильтратом или опухолью, закупорке желчных протоков изнутри, синдроме сгущения желчи, пилоростенозе, кишечной непроходимости и пр.
Желтухи смешанного генеза (паренхиматозные) возникают у новорожденных с фетальным гепатитом, обусловленным внутриутробными инфекциями (токсоплазмозом, цитомегалией, листериозом, герпесом, вирусными гепатитами А, В, D), токсико-септическим поражением печени при сепсисе, наследственных заболеваниях обмена веществ (муковисцидозе, галактоземии).
Симптомы желтухи новорожденных
Физиологическая желтуха новорожденных
Транзиторная желтуха является пограничным состоянием периода новорожденности. Сразу после рождения ребенка избыток эритроцитов, в которых присутствует фетальный гемоглобин, разрушается с образованием свободного билирубина. Вследствие временной незрелости фермента печени глюкуронилтрансферазы и стерильности кишечника связывание свободного билирубина и его выведение из организма новорожденного с калом и мочой снижено. Это приводит к накоплению лишнего объема билирубина в подкожно-жировой клетчатке и окрашиванию кожи и слизистых в желтый цвет.
Физиологическая желтуха новорожденных развивается на 2-3 сутки после рождения, достигает своего максимума на 4-5 сутки. Пиковая концентрация непрямого билирубина составляет в среднем 77-120 мкмоль/л; моча и кал имеют нормальную окраску; печень и селезенка не увеличены.
При транзиторной желтухе новорожденных легкая степень желтушности кожных покровов не распространяется ниже пупочной линии и обнаруживается только при достаточном естественном освещении. При физиологической желтухе самочувствие новорожденного обычно не нарушается, однако при значительной гипербилирубинемии может отмечаться вялое сосание, заторможенность, сонливость, рвота.
У здоровых новорожденных возникновение физиологической желтухи связывается с временной незрелостью ферментных систем печени, поэтому не считается патологическим состоянием. При наблюдении за ребенком, организации правильного вскармливания и ухода проявления желтухи стихают самостоятельно к 2-хнедельному возрасту новорожденных.
Желтуха недоношенных новорожденных характеризуется более ранним началом (1–2 сутки), достижением пика проявлений к 7 суткам и стиханием к трем неделям жизни ребенка. Концентрация непрямого билирубина в крови недоношенных выше (137-171 мкмоль/л), его прирост и снижение происходит медленнее. Вследствие более длительного созревания ферментных систем печени у недоношенных детей создается угроза развития ядерной желтухи и билирубиновой интоксикации.
Наследственные желтухи
Наиболее распространенной формой наследственной конъюгационной желтухи новорожденных является конституциональная гипербилирубинемия (синдром Жильбера). Данный синдром встречается в популяции с частотой 2-6%; наследуется по аутосомно-доминантному типу. В основе синдрома Жильбера лежит дефект активности ферментных систем печени (глюкуронилтрансферазы) и, как следствие, — нарушение захвата билирубина гепатоцитами. Желтуха новорожденных при конституциональной гипербилирубинемии протекает без анемии и спленомегалии, с незначительным подъемом непрямого билирубина.
Наследственная желтуха новорожденных при синдроме Криглера-Найяра связана с очень низкой активностью глюкуронилтрансферазы (II тип) или ее отсутствием (I тип). При I типе синдрома желтуха новорожденных развивается уже в первые дни жизни и неуклонно нарастает; гипербилирубинемия достигает 428 мкмоль/л и выше. Типично развитие ядерной желтухи, возможен летальный исход. II тип синдрома, как правило, имеет доброкачественное течение: неонатальная гипербилирубинемия составляет 257-376 мкмоль/л; ядерная желтуха развивается редко.
Желтуха при эндокринной патологии
Обычно возникает у детей с врожденным гипотиреозом в связи с дефицитом гормонов щитовидной железы, нарушающим созревание фермента глюкуронозилтрансферазы, процессы конъюгации и экскреции билирубина. Желтуха при гипотиреозе выявляется у 50-70% новорожденных; проявляется на 2-3-й сутки жизни и сохраняется до 3-5 месяцев. Кроме желтухи, у новорожденных отмечается вялость, пастозность, артериальная гипотония, брадикардия, грубый голос, запоры.
Ранняя желтуха может возникать у новорожденных, матери которых страдают сахарным диабетом, вследствие гипогликемии и ацидоза. Проявляется затяжным желтушным синдромом и непрямой гипербилирубинемией.
Желтуха у новорожденных с асфиксией и родовой травмой
Гипоксия плода и асфиксия новорожденных задерживают становление ферментных систем, следствием чего является гипербилирубинемия и ядерная желтуха. Различные родовые травмы (кефалогематомы, внутрижелудочковые кровоизлияния) могут являться источниками образования непрямого билирубина и его усиленного проникновения в кровь с развитием желтушного окрашивания кожи и слизистых. Выраженность желтухи новорожденных зависит от тяжести гипоксически-асфиксического синдрома и уровня гипербилирубинемии.
Прегнановая желтуха
Синдром Ариеса, или желтуха детей, находящихся на естественном вскармливании, развивается у 1-2% новорожденных. Может возникать на первой неделе жизни ребенка (ранняя желтуха) либо на 7-14 день (поздняя желтуха новорожденных) и сохраняться 4-6 недель. Среди возможных причин прегнановой желтухи новорожденных называют присутствие в молоке материнских эстрогенов, препятствующих связыванию билирубина; неустановившуюся лактацию у матери и относительное недоедание ребенка, вызывающие обратное всасывание билирубина в кишечнике и его поступление в кровяное русло и др. Считается, что факторами риска желтухи у новорожденных, находящихся на грудном вскармливании, служат позднее (позже 12ч жизни) отхождение мекония, задержка пережатия пуповины, стимуляция родов. Течение такого вида желтухи новорожденных всегда доброкачественно.
Ядерная желтуха и билирубиновая энцефалопатия
При прогрессирующем повышении концентрации непрямого билирубина в крови может происходить его проникновение через гематоэнцефалический барьер и отложение в базальных ядрах головного мозга (ядерная желтуха новорожденных), обусловливающее развитие опасного состояния — билирубиновой энцефалопатии.
На первом этапе в клинике преобладают признаки билирубиновой интоксикации: вялость, апатия, сонливость ребенка, монотонный крик, блуждающий взгляд, срыгивания, рвота. Вскоре у новорожденных появляются классические признаки ядерной желтухи, сопровождающиеся ригидностью затылочных мышц, спастичностью мышц тела, периодическим возбуждением, выбуханием большого родничка, угасанием сосательного и других рефлексов, нистагмом, брадикардией, судорогами. В этот период, который длится от нескольких дней до нескольких недель, происходит необратимое поражение ЦНС. В течение последующих 2-3 месяцев жизни в состоянии детей наблюдается обманчивое улучшение, однако уже на 3-5 месяце жизни диагностируются неврологические осложнения: ДЦП, ЗПР, глухота и т. д.
Диагностика желтухи новорожденных
Желтуха выявляется еще на этапе пребывания ребенка в родильном доме врачом-неонатологом или педиатром при посещении новорожденного вскоре после выписки.
Для визуальной оценки степени желтухи новорожденных используется шкала Крамера.
- I степень – желтушность лица и шеи (билирубин 80 мкмоль/л)
- II степень – желтушность распространяется до уровня пупка (билирубин 150 мкмоль/л)
- III степень — желтушность распространяется до уровня коленей (билирубин 200 мкмоль/л)
- IV степень — желтушность распространяется на лицо, туловище, конечности, за исключением ладоней и подошв (билирубин 300 мкмоль/л)
- V — тотальная желтушность (билирубин 400 мкмоль/л)
Необходимыми лабораторными исследованиями для первичной диагностики желтухи новорожденных являются: билирубин и его фракции, общий анализ крови, группа крови ребенка и матери, тест Кумбса, ПТИ, общий анализ мочи, печеночные пробы. При подозрении на гипотиреоз необходимо определение тиреоидных гормонов Т3, Т4, ТТГ в крови. Выявление внутриутробных инфекций осуществляется методом ИФА и ПЦР.
В рамках диагностики механических желтух новорожденным проводится УЗИ печени и желчных протоков, МР-холангиография, ФГДС, обзорная рентгенография брюшной полости, консультация детского хирурга и детского гастроэнтеролога.
Лечение желтухи новорожденных
Для предотвращения желтухи и уменьшения степени гипербилирубинемии все новорожденные нуждаются в раннем начале (с первого часа жизни) и регулярном грудном вскармливании. У новорожденных с неонатальными желтухами частота рекомендуемых кормлений грудью составляет 8–12 раз в сутки без ночного перерыва. Необходимо увеличение суточного объема жидкости на 10-20% по сравнению с физиологической потребностью ребенка, прием энтеросорбентов. При невозможности оральной гидратации проводится инфузионная терапия: капельное введение глюкозы, физ. раствора, аскорбиновой кислоты, кокарбоксилазы, витаминов группы В. С целью повышения конъюгации билирубина новорожденному с желтухой может назначаться фенобарбитал.
Самым эффективным методом лечения непрямой гипербилирубинемии является фототерапия в непрерывном или прерывистом режиме, способствующая переводу непрямого билирубина в водорастворимую форму. Осложнениями фототерапии могут являться гипертермия, дегидратация, ожоги, аллергические реакции.
При гемолитической желтухе новорожденных показано заменное переливание крови, гемосорбция, плазмаферез. Все патологические желтухи новорожденных требуют незамедлительной терапии основного заболевания.
Прогноз желтухи новорожденных
Транзиторная желтуха новорожденных в подавляющем большинстве случаев проходит без осложнений. Однако нарушение механизмов адаптации может привести к переходу физиологической желтухи новорожденных в патологическое состояние. Наблюдения и доказательная база свидетельствуют об отсутствии взаимосвязи вакцинации от вирусного гепатита В с желтухой новорожденных. Критическая гипербилирубинемия может привести к развития ядерной желтухи и ее осложнений.
Дети с патологическими формами неонатальной желтухи подлежат диспансерному наблюдению участкового педиатра и детского невролога.
Источник https://clinic-a-plus.ru/articles/gastroenterologiya/20676-zheltukha-prichiny-simptomy-i-lechenie-u-detej.html
Источник https://medaboutme.ru/articles/bolezn_gryaznykh_ruk_gepatit_a_u_detey/
Источник https://www.krasotaimedicina.ru/diseases/children/neonatal-jaundice