Причины и лечение атрофического кольпита у женщин
Атрофический кольпит – это появление воспалительных атрофических процессов во влагалище, причиной которых является дефицит эстрогена. Заболевание обычно поражает женщин после наступления менопаузы или незадолго до ее начала. К счастью, избавиться от патологии вполне реально. При легком течении заболевания можно использовать местные увлажняющие негормональные кремы и мази. При тяжелом течении врач может назначить местный эстроген или похожие по своим свойствам гормоны в виде свечей, колец и мазей. Возможно также назначение эстрогена в виде таблеток.
О кольпите
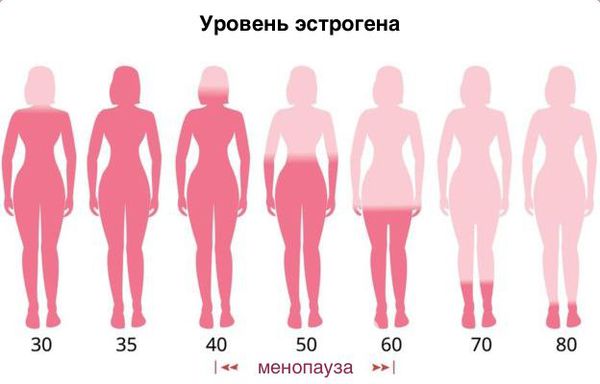
Атрофический кольпит обычно проявляется в 45–55 лет, когда наступает менопауза и эстрогена вырабатывается все меньше. Этот гормон помогает обновляться эпителиальным клеткам слизистой оболочки влагалища. Благодаря эстрогену выделяется смазка, влагалище не теряет свою эластичность, в нем поддерживается нормальное кровообращение и необходимый кислотно-щелочной баланс.

После климакса риск заболеть атрофическим кольпитом очень велик. По данным многочисленных исследований уже в первые несколько лет со времени его наступления признаки атрофии во влагалище появляются почти у половины женщин. В реальности же эта цифра еще выше, поскольку многие дамы не решаются обращаться к врачу с этой деликатной проблемой.
Симптомы заболевания
Признаки зачастую проявляются уже за несколько лет до климакса. Однако в большинстве случаев кольпит начинается только спустя годы после последних месячных.
- У женщин «высыхает» влагалище, вагинальный канал становится коротким и неэластичным. Его стенки истончаются, а просвет может сужаться. Одновременно с этим практически прекращается выработка вагинального секрета (смазки). Из-за этого секс превращается в весьма болезненное занятие.
- Учащаются патологические процессы инфекционного характера в вагинальном канале. Происходит это из-за того, что в нем уменьшается количество нормальной микрофлоры – лактобактерий. Причиной тому сдвиг кислотно-щелочного баланса в сторону щелочной среды, что отрицательно сказывается на популяции лактобактерий. В результате болезнетворные микроорганизмы начинают усиленно размножаться.
- После полового акта иногда наблюдаются кровянистые выделения.
- Появляется жжение.
Из-за низкой выработки эстрогена проблемы могут начаться и в мочевыводящем канале. Его стенки истончаются, в нем также начинаются воспалительные процессы. В отдельных случаях воспаление добирается и до мочевого пузыря:
- в области гениталий начинает сильно зудеть, а во время мочеиспускания – жечь;
- время от времени резко появляется труднопреодолимое желание помочиться;
- в тазовой области может ухудшиться мышечный тонус. Из-за этого в отдельных случаях женщина даже начинает страдать от недержания мочи;
- чаще донимают инфекции мочеиспускательного канала.
Как видно по симптомам, описываемая патология – это проблемы не только с половой, но и с мочевыделительной системой. Именно поэтому медицинское научное сообщество стало рекомендовать вместо термина «атрофический кольпит» использовать слегка неуклюжее название «мочеполовой синдром, вызванный менопаузой», которое, тем не менее, более точно передает сущность заболевания.
Причины
Уменьшение уровня эстрогена вызывает не только менопауза, оно может происходить, когда:
- женщина кормит ребенка грудью;
- ей удалили оба яичника.
Снижает уровень эстрогена гормональная терапия, которая направлена на борьбу с раком молочной железы, миомой и эндометриозом: в частности, прием лейпрорелина и нафарелина.
Также атрофический кольпит – это побочный эффект от лучевой или химиотерапии, применяемой для лечения онкозаболеваний различных органов и тканей.
Отдельные исследования указывают на то, что иногда виновником атрофического кольпита становится диабет. Однако это пока точно не установлено. Вполне возможно, что это заболевание только усугубляет признаки патологии, а не становится причиной его появления.
Факторы риска
Следующие факторы увеличивают вероятность появления атрофического кольпита:
- Курение табака негативно сказывается на кровообращении, ухудшает снабжение вагинальных тканей кислородом. Исследования ученых также показали, что никотин уменьшает выработку эстрогена, ускоряет наступление менопаузы и появление патологии.
- У женщины никогда не было детей, она бездетна или рожала не обычным путем, а посредством кесарева сечения.
- Отсутствует или сведена к минимуму половая жизнь.
Регулярный секс – отличное средство от атрофического кольпита.
На выработку эстрогена половая жизнь не влияет, однако она прекрасно улучшает кровоснабжение влагалища, в его ткани поступает больше кислорода. Также секс и самоудовлетворение подстегивают выработку естественного увлажнителя – вагинального секрета. Все это оказывают омолаживающий эффект на репродуктивные органы.

Постановка диагноза
Действия врача для определения наличия патологии:
- пальпация органов малого таза, осмотр гениталий, пальпация шейки матки. Специалист проверяет, нет ли физических признаков атрофии: не потеряло ли влагалище вместе с половыми губами эластичность, не истончилась ли его стенка, не уменьшился ли волосяной покров на лобке, не провисают ли половые губы;
- определение наличия признаков пролапса мочевого пузыря, матки или прямой кишки. На такие патологии могут указывать выпуклости в стенках влагалища. Пролапс может быть вызван ухудшением мышечного тонуса из-за нехватки эстрогена;
- проведение осмотра с помощью расширителя влагалища и зеркал. На кольпит указывает бледный цвет вагинальных стенок, кровоточивость, а также их блестящая поверхность;
- если у женщины проблемы с мочеиспускательной системой, доктор направляет ее на анализ мочи. Результат позволит установить их настоящие причины;
- берется мазок с поверхности влагалища на анализ микрофлоры.
С той же целью врач может проверить и кислотно-щелочной баланс. Для этого берется на анализ немного вагинального секрета. Делается это при помощи специальной тест-полоски.
Если у женщины постоянные кровотечения, следует обязательно сообщить об этом доктору, чтобы он не расширял влагалище слишком сильно и не усугублял заболевание.
Если есть какие-то сомнения в диагнозе, врач изучит результаты анализа крови. Тест поможет определить уровень эстрогена в организме.

Лечение
Если признаки заболевания не очень серьезные, сперва следует попробовать различные негормональные средства местного действия (кремы, мази):
- различные типы увлажнителей – применять их рекомендуется один раз в несколько дней;
- разнообразные смазки на водной основе – уменьшают неприятные ощущения во время секса, вызванные атрофическим кольпитом. Использовать следует только те смазки, в составе которых нет глицерина. У многих женщин это вещество может вызывать раздражение и жжение во влагалище.
Не нужно применять вазелин, если во время полового акта используются презервативы из латекса. Вазелин может их повредить, вызвать сильную боль и кровотечение.
Врачебная помощь
Нужно обязательно обратиться к доктору, если влагалище кровоточит, сильно жжет, половой контакт сопровождается болью, и никакие смазки не помогают.
В такой ситуации врач выпишет местный эстроген или похожие по своим свойствам гормоны в виде свечей, колец и мазей. В небольших дозах они эффективны и безопасны, потому что практически не проникают в кровоток, непосредственно воздействуя только на влагалище. В этом их большое преимущество по сравнению с таблетками, которые попадают в кровь, действуют на весь организм и вызывают побочные эффекты.
- Мазь с эстриолом (эстрогенная разновидность). С помощью специального инструмента ее следует вводить во влагалище перед сном. Использовать мазь нужно ежедневно в течение 12–20 дней, а затем применять не чаще двух-трех раз в неделю. Мази обычно действуют быстрее других топических средств. Однако у них есть существенный минус: они чаще других местных препаратов вызывают побочные эффекты.
- Вагинальное эстрогенное кольцо. Врач поместит его в верхнюю часть влагалища. В течение трех месяцев оно в дозированных количествах будет выделять эстрадиол (эстрогенная разновидность). Кольцо очень удобно, практически не вызывает никакого дискомфорта, не мешает заниматься сексом.
- Внутривлагалищные эстрогенные таблетки. Они помещаются в вагинальный канал посредством специального инструмента. Применять их нужно первые две недели раз в день, а затем использовать несколько раз в неделю.
- Свечи. Также можно использовать гормон прастерон, который выпускается в виде свечей. Помещать в вагинальный канал его нужно раз в день. Однако исследования говорят о том, что использование эстрогенных гормонов предпочтительнее, поскольку они лучше изучены и врачу легче подобрать подходящую дозу. Тем не менее если женщина не может применять эстроген, то прастерон – вполне приемлемый вариант.
Следует знать, чем опасен способ терапии с помощью колец, выделяющих половой гормон, дольше трех месяцев. Они считаются «системными», а не местными средствами, поскольку эстроген из них может попадать в кровоток.

Гормональные средства, воздействующие на весь организм
Если топические средства не помогают, врач выпишет эстроген в виде таблеток. Такие препараты воздействуют на весь организм.
Оральный эстроген небезопасен. У него много противопоказаний. Эти средства вызывают немало побочных эффектов. Если их применять неправильно, существует риск возникновения онкозаболеваний репродуктивных органов.
Оральные эстрогены врач выписывает, если помимо атрофических процессов во влагалище у женщин сильные приливы жара. В качестве альтернативы таблеткам доктор может предложить кольца с высокими дозами эстрогена.
Кроме эстрогена доктор может выписать прогестин, который является синтезированной формой гормона прогестерона. По своим биологическим свойствам он полностью идентичен этому гормону.
Прогестин противопоказан женщинам, у которых удалена матка.
Противопоказания
Эстрогены принимать нельзя, если:
- у женщины был рак груди или матки;
- она страдает эндометриозом;
- присутствуют тяжелые заболевания печени;
- диагностирована редкая наследственная болезнь – порфирия.
Нельзя употреблять эстрогены, если очень высоко содержание триглицеридов в крови.
Когда женщине противопоказаны эстрогены, доктор предложит ей альтернативное лечение. В частности, он может прописать оспемифен. Это одна из немногих гормональных альтернатив эстрогену. Оспемифен не могут употреблять женщины, у которых был рак груди или матки. Также он противопоказан тем, кто пережил сердечный приступ или инсульт.
Профилактика
Чтобы атрофический кольпит не появился или хотя бы не усиливался:
- следует носить нижнее белье из хлопка, просторные платья. Это улучшит циркуляцию крови в гениталиях, в результате чего вредоносным организмам станет тяжелее размножаться;
- необходимо употреблять витамин D. Исследования говорят о том, что он увеличивает выработку вагинального секрета.
К сожалению, атрофический кольпит – частый малоприятный «довесок» к менопаузе. Но отчаиваться не стоит. Медицина знает, как с этой болезнью справиться. Симптомы патологии останутся позади, если не бояться обращаться за помощью к специалистам и следовать врачебным рекомендациям.
Атрофический кольпит — симптомы и лечение
Что такое атрофический кольпит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лантуховой Элеоноры Сергеевны, гинеколога со стажем в 18 лет.
Над статьей доктора Лантуховой Элеоноры Сергеевны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Атрофический кольпит (вагинальная атрофия, генитоуринарный синдром) — это состояние влагалища, которое характеризуется атрофическими изменениями (истончением слизистой, сухостью, нарушением защитных функций тканей), и связано с дефицитом воздействия эстрогенов и других гормонов на слизистые. Чаще всего возникает в менопаузе.
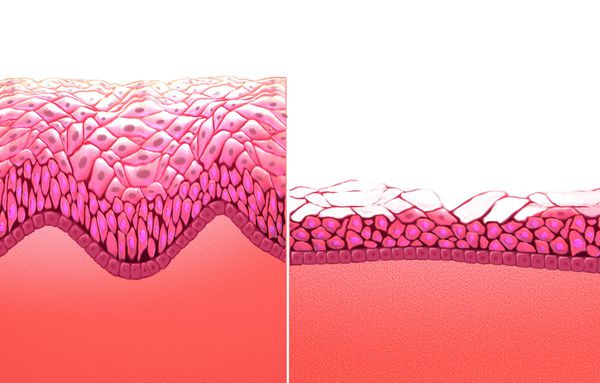
Согласно МКБ-10 имеет код N95.2. Однако в настоящее время термин «атрофический кольпит» считается устаревшим: во-первых, атрофия не всегда сопровождается воспалением (кольпит), хотя оно и является предрасполагающим фактором [1] . Во-вторых, атрофические изменения происходят не только изолированно во влагалище, но и в мочеиспускательном канале, мочевом пузыре, мышцах и связках тазового дна. Это связано с общим эмбриональным происхождением органов полового тракта и мочевых путей, из-за чего на них воздействуют одни и те же гормоны [2] .
В 2014 году Международное общество по изучению сексуального здоровья женщин и Североамериканское общество по менопаузе рекомендовали заменить термин «вульвовагинальная атрофия» на термин «менопаузальный генитоуринарный синдром» (genitourinary syndrome of menopause) или «урогенитальный синдром», поскольку он характеризует комплексные изменения в половом и мочевом трактах, вызванные снижением уровня эстрогенов в постменопаузе [3] .
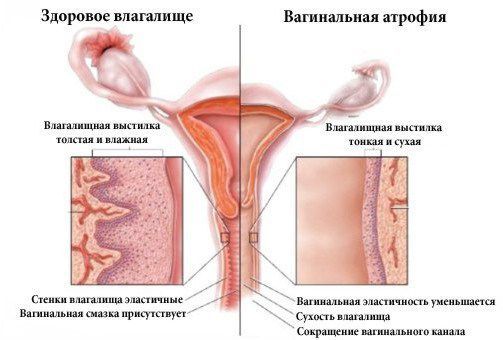
Основная причина развития генитоуринарного синдрома — возрастное снижение эстрогенов в пре- и постменопаузе. Схожие симптомы могут испытывать женщины репродуктивного возраста по следующим причинам:
- приём препаратов для подавления синтеза гормонов (тамоксифен) при лечении миомы матки и эндометриоза;
- химиолучевая терапия;
- хирургическая менопауза;
- операция на шейке матки;
- преждевременная недостаточность яичников;
- гипогонадотропная аменорея;
- длительный приём глюкокортикоидов при системных заболеваниях соединительной ткани (системная красная волчанка, ревматоидный артрит) и синдроме Шегрена (аутоиммунные процессы в эпителии);
- аллергические реакции на контрацептивы или средства интимной гигиены с высоким щелочным значением pH;
- послеродовый период и лактационная аменорея [4][12] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы атрофического кольпита
Самый ранний симптом недостаточности эстрогенов — снижение увлажнённости влагалища, замечаемое при половом акте. Другие частые симптомы атрофического кольпита (вагинальной атрофии):
- сухость, зуд и жжение во влагалище;
- диспареуния (болезненные ощущения во время полового контакта);
- рецидивирующие вагинальные выделения (обильные, с неприятным запахом);
- кровянистые выделения во время полового акта;
- опущение стенок влагалища.
Симптомами атрофического цистоуретрита (эстрогендефицитных атрофических изменений в уретре и мочевом пузыре) являются:
- поллакиурия — учащение позывов к мочеиспусканию в течение дня (более 6-8 эпизодов) с уменьшением количества мочи;
- цисталгия — учащённое, болезненное мочеиспускание, сопровождающееся чувством жжения во влагалище в течение дня, боли в области мочевого пузыря и рези в уретре при мочеиспускании;
- никтурия — учащение позывов к мочеиспусканию в ночное время.
Симптомы атрофического цистоуретрита могут быть изолированными или сочетаться с недержанием мочи при напряжении.
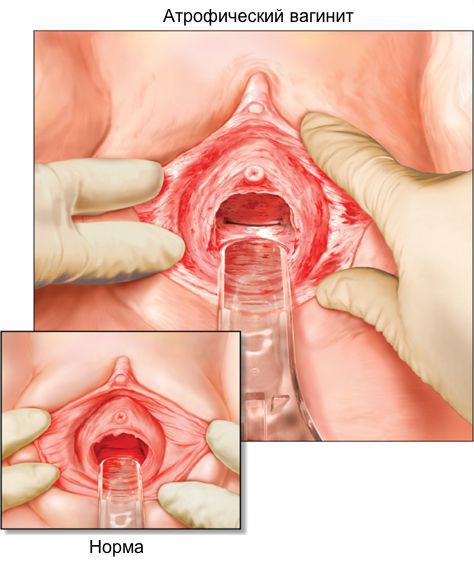
Признаки вагинальной атрофии наблюдаются у 15 % женщин в перименопаузе и у 40-75 % в постменопаузе. Частота различных симптомов неодинакова: сухость влагалища встречается у 55 % женщин; жжение и зуд — у 18 %; диспареуния — у 41 %; у 6-8 % женщин наблюдается повышенная восприимчивость к инфекционным заболеваниям органов малого таза [12] .
На первый взгляд вышеуказанные симптомы не представляют существенной угрозы, однако значительно снижают качество жизни. При этом только каждая третья женщина знает о том, что эти жалобы обратимы, и только 25 % женщин получают медицинскую помощь [12] .
Патогенез атрофического кольпита
В основе развития атрофических изменений при данном заболевании лежит изменение гормонального фона.
Дефицит эстрогенов блокирует деление эпителиальных клеток стенки влагалища, в результате чего угнетается клеточная пролиферация (увеличение числа клеток и рост ткани) и образование гликогена — питательной среды для лактобактерий. Это приводит к почти полному исчезновению этих бактерий и нарушениям влагалищного микробиома, так как именно кисломолочные бактерии поддерживают оптимальный уровень pH и подавляют рост патогенной и условно-патогенной флоры. В дальнейшем изменение баланса микроорганизмов ведёт к развитию воспалительных процессов.
Поскольку рецепторы к эстрогенам содержатся в эндотелии сосудов (сосудистой стенке) и нервных клетках, при заболевании снижается кровообращение, развивается ишемия тканей, появляются симптомы жжения, зуда и боли.
В связи с единым эмбриональным происхождением мочеполовой системы данные изменения затрагивают не только влагалище, но и уретру, мочевой пузырь, мышцы и связки тазового дна.
В патогенезе также играет роль уменьшение количества альфа- и бета-адренорецепторов в мочеиспускательном канале, шейке и дне мочевого пузыря (адренорецеторы контролируют процесс наполнения мочевого пузыря); изменение чувствительности мускариновых рецепторов к ацетилхолину (М-холинорецепторы отвечают за сокращение гладкой мускулатуры мочевого пузыря), снижение чувствительности миофибрилл к норадреналину (миофибриллы обеспечивают сокращение мышечных волокон) [4] [16] .
Классификация и стадии развития атрофического кольпита
Урогенитальные расстройства вместе с изменениями кожи и её придатков (морщины, ломкость ногтей, выпадение волос, появление пигментных пятен) относятся к средневременным проявлениям климакса в возрасте 55-60 лет и обычно возникают после ранних симптомов климакса (приливов, потливости, головокружений, сердцебиения). Но возможны и индивидуальные колебания по времени их появления и степени выраженности [6] .
Различают три степени тяжести урогенитальных расстройств:
- лёгкая степень — сочетание симптомов атрофического вагинита и «сенсорных» симптомов атрофического цистоуретрита без нарушения контроля мочеиспускания: сухость, зуд, чувство жжения во влагалище, неприятные выделения, диспареуния, поллакиурия, никтурия, цисталгия;
- средняя тяжесть — сочетание симптомов атрофического хронического вагинита, цистоуретрита и недержания мочи при напряжении;
- тяжёлая степень — симптомы атрофического вагинита и цистоуретрита в сочетании с недержанием мочи при напряжении и эпизодами неудержания мочи при переполнении мочевого пузыря (периодическая невозможность контролировать выделение мочи).
Осложнения атрофического кольпита
При отсутствии лечения генитоуринального синдрома возможно развитие выраженных изменений. К осложнениям заболевания относятся:
- воспалительные процессы во влагалище (вагинит);
- воспаления органов малого таза — матки, маточных труб и яичников;
- уретрит; (воспаление мочевого пузыря); (воспаление в почках, развивается по восходящему пути);
- появление изъязвлений, пролежней, свищей в урогенитальной области;
- сращение слизистой влагалища;
- пролапс (опущение влагалища) с полным выпадением стенок и матки;
- нарушения мочеиспускания и дефекации [12] .
Диагностика атрофического кольпита
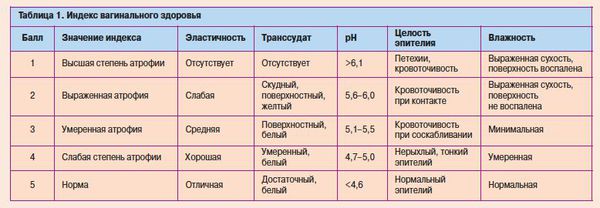
Диагностика урогенитальных расстройств основывается на данных анамнеза, осмотра и интерпретации симптомов. При осмотре легко заметна истончённая, ранимая слизистая; бледно-розовый, сухой, гладкий, без складок эпителий, при воспалении — локальные участки покраснений, кровоизлияний, выделения [12] . Для постановки диагноза используется индекс вагинального здоровья (VHI — vaginal heaith index, Bachmann, 1994) [7] [12] :
К объективной диагностике атрофического вагинита относятся:
- определение pH вагинального содержимого;
- микробиологическое исследование (посев);
- микроскопическое исследование (мазок на флору);
- исключение инфекций методом ПЦР (полимеразной цепной реакции);
- цитологическое исследование;
- расширенная кольпоскопия.
При выявлении атипичных клеток у женщин с атрофией необходимо проведение терапии локальными эстрогенами в течение семи дней и повторное цитологическое исследование — для исключения или подтверждения онкологических процессов [12] . Атрофические изменения иногда могут имитировать онкологические изменения при проведении цитологии и показывать ложные негативные результаты. После проведения лечебного курса местными эстрогенами происходит улучшение трофики тканей и подобные изменения проходят, если не являлись злокачественными. Тем не менее, такие обследования необходимо повторять регулярно, так как риск появления онкологических заболеваний с возрастом увеличивается.
При урологических симптомах проводят общий анализ мочи, посевы мочи, УЗИ почек и мочевого пузыря, КУДИ (комплексное уродинамическое исследование), консультацию уролога. Для исключения кожных заболеваний при необходимости требуется консультация дерматолога.
Лечение атрофического кольпита
При наличии воспаления на фоне атрофии первым этапом проводится санация (устранение возбудителя инфекции), а затем — мероприятия по восстановлению микрофлоры и слизистой.
Лечение симптомов атрофии должно быть дифференцированным и индивидуальным.
При лёгких формах возможно местное применение негормональных лубрикантов. Положительным действием обладает половая жизнь на регулярной основе [13] . При отсутствии эффекта и более выраженных симптомах назначают терапию эстрогенами.
Согласно рекомендациям Международного общества по менопаузе, тренировка мочевого пузыря (поведенческая терапия, направленная на выработку головным мозгом контроля над мочеиспускательным рефлексом) эффективна при гиперактивном мочевом пузыре. Вагинальное применение эстрогенов более эффективно в отношении недержания, тогда как преимущества системной терапии эстрогенами при данном симптоме неочевидны [13] [15] [16] .
Урогенитальные расстройства являются независимым показанием к назначению гормональной терапии. Лучше всего атрофические изменения нивелируют эстрогены для местного применения (эстриол). Препараты эстриола для местного применения имеют минимальную системную абсорбцию (концентрация в плазме не превышает 20 пг/мл), а положительный эффект наступает быстро — через 2-3 недели. При этом у гормональной терапии не выявлено негативного влияния на эндометрий при длительном наблюдении (от 6 до 24 месяцев).
В случае местного применения низкой дозы эстрогенов дополнительное использование прогестерона не требуется. Применение локальных эстрогенов у женщин с онкологическими заболеваниями требует особой осторожности и необходимости консультации онколога [12] .
Эстрогены способствуют улучшению кровоснабжения влагалищной стенки, восстановлению функции слизистых оболочек урогенитального тракта, увеличивают количество лактобацилл и гликогена, поддерживают оптимальное количество коллагена, обеспечивающего достаточную толщину и эластичность эпителия, а также стимулируют секрецию иммуноглобулинов и повышают локальный иммунитет, препятствующий развитию рецидивирующей инфекции [12] . В настоящее время в России существуют препараты, содержащие только эстроген (свечи и крем, в составе которого присутствует антисептик хлоргексидин), эстроген-гестагеносодержащие капсулы с лактобактериями, а также вагинальные таблетки с эстриолом и лактобактериями.
К новым методам лечения умеренной и тяжёлой диспареунии относится одобренный FDA селективный модулятор эстрогеновых рецепторов — оспемифен для приема внутрь, но он имеет ряд противопоказаний и побочных действий.
Комплексное лечение различных расстройств мочеиспускания, помимо гормонотерапии, включает консультацию уролога и применение препаратов, оказывающих селективное действие на определённые рецепторы мочевого тракта (М-холинорецепторы, альфа-адренорецепторы, бета-3-адренорецеторы) [4] .
С целью лечения недержания мочи могут быть использованы инъекции препаратов на основе гиалуроновой кислоты. Востребована и биоревитализация гиалуроной кислотой, в результате которой происходит увлажнение слизистой оболочки, повышение тонуса мышц, усиление либидо. Данные методики имеют временный эффект, так как с течением времени происходит расщепление гиалуроновой кислоты ферментом нашего организма.
Эффективно применение собственной плазмы крови человека, то есть тромбоцитарной аутологичной плазмы — биологического стимулятора процессов регенерации.
Особой популярностью в настоящее время в профилактике и лечении вагинальной атрофии, недержании мочи и опущения стенок влагалища пользуются лазерные технологии (интимный лазерный фототермолиз).
Методика безопасна, безболезненна, имеет короткий курс реабилитации, проводится амбулаторно. В результате происходит улучшение состояния кожи и тонуса мышц, слизистая оболочка восстанавливает эластичность и натуральную лубрикацию, увеличивается её толщина и мягкость за счёт процессов неоколлагенеза и новой васкуляризации.
Прогноз. Профилактика
При своевременной диагностике и лечении прогноз благоприятный — уменьшается выраженность генитоуринарного синдрома у 85 % женщин [4] .
При выраженных нарушениях (III-IV степени выпадения половых органов, когда опущение выходит за пределы половой щели, появлении изъязвлений, пролежней, свищей, сращений слизистой, а также при отсутствии желаемого результата от консервативной терапии) проводится хирургическое лечение, однако оно в некоторых случаях может быть не полностью эффективным, иметь рецидивы и осложнения. Для улучшения прогноза на этапах подготовки к оперативным вмешательствам и после операции проводится консервативная гормональная терапия.
Профилактика развития генитоуринарного синдрома основывается на систематических осмотрах и своевременном назначении гормональной заместительной терапии после наступления менопаузы.
Симптомы и лечение атрофического кольпита у женщин на фоне снижения уровня эстрогенов
Данная статья посвящена патологии, которая имеет множество названий: вульвовагинальная атрофия, атрофический кольпит, генитоуринарный менопаузальный синдром. Суть ее сводится к одному – гормональной перестройке в организме женщины, на фоне которой развиваются атрофические процессы в эпителии влагалища.
Определение атрофического кольпита так и звучит: вагинит, обусловленный значительным снижением уровня эстрогенов.
1. Эпидемиология
Около 58% женщин испытывают симптомы вульвовагинальной атрофии в постменопаузе, при этом только 25% получают соответствующую терапию, и лишь 4 % связывают их появление с периодом климактерия.
Симптомы атрофического кольпита, в отличие от вегетативных симптомов (классических «приливов»), с течением времени лишь нарастают, приобретая все более интенсивный характер.
Около 80% женщин отмечают, что возникшие симптомы нарушают не только их сексуальную, но и повседневную жизнь, 68% говорят о снижении самооценки, потере сексуальности.
Атрофический кольпит меняет качество жизни женщины, влияет на ее самовосприятие и отношения с партнером.
Вместе с тем, к врачу с жалобами обращается лишь ¼ часть соответствующего контингента. Большая часть женщин смущается интимных обсуждений с посторонним человеком или считает это естественной частью старения.
И в том, и в другом случае важным фактором является слабая информированность женщин о возможных проявлениях климактерического синдрома, постменопаузы, способах их коррекции и устранения.
2. Причины возникновения атрофического кольпита
Все симптомы атрофического кольпита имеют одну-единственную причину – недостаток эстрогенов в организме женщины в период постменопаузы.
Как известно, эстрогены в организме женщины обуславливают:
- 1 Оволосение по женскому типу;
- 2 Пигментацию сосков и половых органов;
- 3 Отторжение функционального слоя эндометрия, проявляющееся менструациями;
- 4 Плотность костной ткани;
- 5 Образование в печени факторов свертывания, благодаря которым менструации не переходят в кровотечение;
- 6 Повышение в крови концентрации липопротеинов высокой плотности, обладающих антиатероматозным действием;
- 7 Обеспечение сродства рецепторов к прогестерону, то есть обеспечение процесса наступления и вынашивания беременности;
- 8 Переход жидкости в интерстиций из внутрисосудистого русла;
- 9 Обеспечение и поддержание нормальной микрофлоры влагалища, поддержание местного иммунитета.
Таким образом, все проявления менопаузального синдрома, как и периода постменопаузы, обусловлены недостатком эстрогенов.
2.1. Роль микрофлоры влагалища в организме женщины
Должное внимание роли и составу микрофлоры влагалища начали уделять относительно недавно. Уже доказано его влияние не только на «чистоту» мочеполового тракта и обеспечение нормального течения беременности и родов, но и поддержания здоровья женщины в целом.
В течение жизни состав влагалищного биоценоза коррелирует с гормональным фоном женщины, подвергается циклическим изменениям, в него добавляются и элиминируются факультативная флора, болезнетворные микроорганизмы, но, так или иначе, его основой являются лактобациллы.
Именно они обеспечивают кислую среду во влагалище путем синтеза молочной кислоты из гликогена, тем самым подавляют рост факультативной флоры и препятствуют развитию инфекционного процесса.
Из 18 видов лактобацилл, известных человечеству, во влагалище женщины присутствует 1-4 вида, причем комбинация их индивидуальна, какой-либо закономерности их взаимодействия пока выявить не удалось.
В общей сложности в мочеполовом тракте женщины могут обитать до 400 видов различных микроорганизмов, но в норме 90-95% должны составлять лактобациллы.
В совокупности, все микроорганизмы, образующие биоценоз влагалища в норме, обеспечивают колонизационную резистентность генитального тракта.
Эстрогены, в свою очередь, обеспечивают нормальное функционирование многослойного плоского эпителия влагалища, продукцию гликогена в поверхностных клетках.
Постоянно отторгающиеся клетки поверхностного эпителия подвергаются распаду (цитолизу) с высвобождением гликогена, являющимся материалом для синтеза молочной кислоты лактобациллами.
В патогенезе атрофического вагинита лежит нарушение поддержания местного иммунитета влагалища на фоне протекающих в нем атрофических изменений.
В состоянии гипоэстрогении в эпителии влагалища критически снижается образование гликогена, следовательно, не обеспечивается кислая среда. Вдобавок значительно истончается эпителий влагалища.
Все это приводит к значительному снижению колонизационной резистентности генитального тракта, активному размножению факультативной флоры и возникновению атрофического вагинита.
При этом не имеет значения, чем обусловлен дефицит эстрогенов, механизм развития заболевания остается тем же, с возможными вариациями степени выраженности клинических проявлений.
3. Классификация
Различают два вида атрофического вагинита в зависимости от этиологии гипоэстрогении:
- 1 Постменопаузальный;
- 2 Связанный с искусственной менопаузой.
Главным отличием в этом случае является возраст, так как искусственную менопаузу можно спровоцировать в любой период жизни женщины.
Эта классификация достаточно скудна и отражает только объемные причины наступления гипоэстрогении. Если же разобраться подробнее, то среди патологических состояний, приводящих к недостатку эстрогенов в организме женщины, дополнительно можно выделить:
- Синдром поликистозных яичников;
- Синдром истощения яичников;
- Синдром резистентных яичников;
- Состояние после экстирпации матки с придатками, оварэктомии, резекции яичников;
- Применение некоторых лекарственных препаратов, в частности агонистов рилизинг-гормона;
- Чрезмерно длинные протоколы стимуляции суперовуляции в программе экстракорпорального оплодотворения;
- Опухолевый, инфекционный процесс, кровоизлияние в области гипофиза или гипоталамуса – гипоэстрогения центрального генеза.
4. Клинические проявления
Как уже было сказано выше, симптомы генитоуринарного менопаузального синдрома тем упорнее, чем больше времени женщина находится в менопаузе.
Клиника вагинальной атрофии характеризуется непрерывно рецидивирующим течением.
Итак, атрофический вагинит может проявляться следующими симптомами:
- , упорный, выраженный зуд, жжение в области гениталий;
- Болезненные ощущения во время интимной близости (диспареуния), нередко сопровождающиеся незначительным капиллярным кровотечением.
Сами болезненные ощущения, как правило, связаны не только с естественной для данного периода жизни женщины сухостью влагалища, но и с истончением слизистой, вследствие чего «обнажаются» нервные окончания, обеспечивая гиперестезию (повышенную чувствительность).
Кровянистые выделения также возникают в связи с истончением эпителия влагалища и обнажения большей части мелких кровеносных сосудов, которые зачастую травмируются при любом вмешательстве, будь то половой акт или осмотр в зеркалах на приеме у доктора.
- Бели, патологические выделения из влагалища. Данный симптом уже зависит от выраженности воспалительной реакции и вида возбудителя вагинита.
Выделения могут быть:
- 1 Скудными/умеренными/обильными;
- 2 Водянистыми/слизистыми/слизисто-гнойными/гнойными.
Симптомы атрофического вагинита при дефиците эстрогенов могут сопровождаться снижением либидо, а также расстройствами мочеиспускания (дизурия, частые позывы на мочеиспускание, ночные походы в туалет, недержание мочи, чувство неполного опорожнения мочевого пузыря).
Можно сказать, что основные клинические проявления атрофического кольпита не сильно отличаются от других видов вагинитов, но очень важно правильно диагностировать атрофический характер процесса, так как от этого зависит дальнейшая тактика лечения. Перейдем к диагностике.
5. Методы диагностики
Включает в себя как методы объективного осмотра с проведением элементарных проб (проба Шиллера), так и методы инструментальной и лабораторной диагностики: кольпоскопию, кольпоцитологию, анализ мазка на флору и ПЦР-диагностику выделений.
5.1. Объективный осмотр
При осмотре в зеркалах обращает на себя внимание бледная, истонченная слизистая с просвечивающими кровеносными сосудами, участками мелких кровоизлияний.
Иногда слизистая при осмотре травмируется, что проявляется незначительным капиллярным кровотечением. Сам осмотр достаточно неприятен для женщины, вызывает болезненные ощущения.
При наличии инфекционного процесса при осмотре визуализируются бели, их количество и характер зависит от выраженности воспаления; не исключена гиперемия слизистой влагалища.
5.2. Мазок на флору
Мазок берется во время осмотра в зеркалах из задне-бокового свода влагалища. Оценивается характер флоры (палочковая, кокковая, смешанная), количество лейкоцитов, слущенного эпителия, при микроскопии возможно обнаружение эритроцитов, слизи, мицелия грибов (сопутствующий вульвовагинальный кандидоз).
5.3. рН-метрия влагалищного отделяемого
Один из экспресс-методов определения кислотности влагалищной жидкости с помощью специальных индикаторных тест-полосок. Метод в применении очень прост, удобен, быстро выполним и, что самое важное, информативен.
По изменению цвета сенсорной части полоски после нанесения влагалищного отделяемого анализируют кислотность влагалищной среды. Нормальные показатели рН среды влагалища равны 3,7-4,5. Отклонения от этих цифр (в щелочную сторону) свидетельствуют о течении патологического процесса (кольпит).
5.4. Кольпоскопия
Исследование выполняется кольпоскопом – специальным прибором, с помощью которого появляется возможность осмотреть вход во влагалище, непосредственно его слизистую оболочку, влагалищную часть шейки матки под большим увеличением и при качественном освещении. Различают кольпоскопию:
- Простую (без проведения специальных проб). При ее проведении лишь визуально оценивается характер, цвет слизистой, сосудистый рисунок;
- Расширенную (с проведением специальных диагностических проб с применением медикаментозных средств).
При атрофическом вагините очень часто проводится проба Шиллера с 3% раствором Люголя. Она основана на способности гликогена впитывать йод и при этом изменять окраску эпителия.
Для ее проведения врач во время кольпоскопии очищает необходимые участки от слизи и выделений, после чего наносит раствор Люголя и наблюдает за реакцией и изменением цвета.
5.5. Кольпоцитология
Данное исследование направлено на оценку насыщения организма женщины эстрогенами по характеру выделений.
Для этого при осмотре женщины в зеркалах (строго до проведения бимануального исследования!) с помощью специального инструмента (желательно пипетки Папаниколау, либо шпателя или браншей пинцета) производится забор выделений из задне-боковых сводов влагалища, которые наносятся круговыми движениями на предметное стекло.
Выделяют 4 типа кольпоцитологических мазков:
- 1 Глубокий тип. Эпителий в мазке представлен клетками наиболее глубоких слоев (базальными и парабазальными), не исключено присутствие лейкоцитов. Данный тип реакции характерен для резкой эстрогенной недостаточности.
- 2 Смешанно-глубокий тип. Помимо базальных обнаруживается и небольшое количество промежуточных клеток в сочетании с большим количеством лейкоцитов. Результат также наблюдается при выраженном недостатке эстрогенов.
- 3 Средний смешанный тип. На фоне единичных базальных и парабазальных клеток, небольшого числа лейкоцитов обнаруживается достаточно большое количество промежуточных клеток. Такая картина характеризует умеренно сниженный уровень эстрогенов.
- 4 Поверхностный тип, при котором обнаруживают в преобладающем количестве ороговевающие клетки на фоне небольшого количества лейкоцитов. Базальные и парабазальные клетки не обнаруживаются. Результат подтверждает нормальную насыщенности организма женщины эстрогенами.
5.6. ПЦР-диагностика мазка с помощью тест-системы Фемофлор
Тест-система Фемофлор уже прочно вошла в клиническую практику и позволяет качественно и количественно оценить состав влагалищной флоры и выявить возбудителя заболевания с помощью ПЦР-диагностики в режиме реального времени.
Объем исследования может быть как самым минимальным, включающим исследование наиболее типичных представителей факультативной и облигатной флоры влагалища (Lactobacillus spp, Gardnerella vaginalis/Prevotella bivia/Porphyromonas spp, Candida spp, Общая бактериальная масса), так и наиболее развернутым с дополнительной идентификацией патогенных микроорганизмов и вирусов (гонококки, трихомонады, вирусы герпеса, цитомегаловирус).
Для проведения анализа необходим соскоб из задне-бокового свода, который берут одноразовым зондом, помещают в специальную пробирку с питательной средой, прополаскивают и утилизируют зонд. Пробирку доставляют в лабораторию.
Наиболее частые результаты обследования пациентки с атрофическим вагинитом представлены в таблице ниже.
| Исследование | Отклонения |
|---|---|
| Осмотр | 1) легкая травматизация при вмешательстве; 2) незначительные петехиальные кровоизлияния, возможно капиллярное кровотечение; 3) гиперемия слизистой, патологические бели. |
| Мазок на флору | 1) лейкоциты в количестве более 10 в поле зрения; 2) неизмененные эритроциты; 3) преобладание кокковой флоры над палочковой, часто полное отсутствие палочек. |
| рН-метрия влагалищного содержимого | Щелочная среда выше 6,0 |
| Кольпоскопия | 1) истончение, легкая травматизация слизистой, участки кровоизлияний; 2) при проведении пробы Шиллера – слабое и неравномерное окрашивание |
| Кольпоцитология | Глубокий тип мазка (преобладают клетки базального и парабазального эпителия) |
Таблица 1 — Возможные результаты обследования пациентки с атрофическим кольпитом
6. Медикаментозная терапия
Единственный, доказавший свою эффективность метод лечения вульвовагинальной атрофии – это заместительная гормональная терапия эстрогенами.
Во избежание развития ярких клинических проявлений, глубоких изменений слизистой оболочки влагалища терапию следует начинать не позднее 18-36 месяцев после наступления менопаузы.
При наличии признаков инфекционного процесса первым этапом лечения всегда будет антибактериальная терапия. Выбор препарата будет зависеть от вида выделенного возбудителя, вызвавшего воспалительную реакцию.
6.1. Заместительная гормональная терапия (ЗГТ)
ЗГТ на начальном этапе включает в себя сочетание местной и системной терапии, а затем только системной на протяжении 5 лет и более (по показаниям).
Местная терапия заключается в локальном воздействии эстрогенов для устранения выявленных симптомов атрофического кольпита.
Препараты в виде суппозиториев, мазей, содержащих в себе эстриол, применяют интравагинально; схемы лечения зависят от препарата.
Системная терапия направлена на восстановление гормонального дисбаланса, вызванного в организме женщины выключением функции яичников.
Применяются эти препараты длительное время (в среднем около 5 лет), расчет дозировки зависит от индивидуальных особенностей женщины и интенсивности проявлений климактерического синдрома.
Принципы назначения ЗГТ:
- 1 Предпочтительно назначение натуральных эстрогенов;
- 2 Показано применение минимально эффективных доз препарата;
- 3 Начало ЗГТ не позднее 5 лет после менопаузы;
- 4 Препарат для ЗГТ назначается индивидуально лечащим врачом, после соответствующего обследования.
Противопоказания:
- 1 Наличие вредных привычек (курение) – с осторожностью;
- 2 Склонность к тромбоэмболическим осложнениям: инфаркты, инсульт, тромбозы в анамнезе;
- 3 Тяжёлая артериальная гипертензия;
- 4 Выраженное варикозное расширение вен;
- 5 Подозрение или наличие онкологических заболеваний, в особенности c-r молочной железы;
- 6 Маточные кровотечения неуточненного генеза;
- 7 Bндивидуальная непереносимость препаратов;
- 8 Тяжелые поражения печени;
- 9 Аутоиммунные заболевания (системная красная волчанка, склеродермия и т.д.).
Подробнее менопаузальная гормональная терапия была рассмотрена в другой статье, чтобы вспомнить информацию, перейдите по внутренней ссылке.

Таблица 2 — ЗГТ при атрофическом вагините. Для просмотра кликните по таблице
6.2. Фитогормонотерапия
Одним из распространенных вариантов гормональной коррекции в менопаузе является применение средств, содержащих вещества, способные оказывать эстрогенный эффект за счет своего строения, сходного с химической формулой эстрадиола.
Наиболее распространённые препараты:
- 1 Климадинон – выпускается в виде таблеток, применяется однократно в сутки в течение длительного времени (2-5 лет при положительном эффекте);
- 2 Клиофит – выпускается в виде сиропа или эликсира, применяется трижды в сутки. Перед применением препарат в количестве 10-15 мл разводят в 100 мл воды. Курс терапии составляет не более 21 дня, при необходимости который можно повторить через 14 дней.
- 3 Ци-Клим – выпускается в виде таблеток, применяется однократно в сутки в течение длительного времени (допустимо до 5 лет).
- 4 Также к этой группе относятся препараты: Климаксан, Ременс, Менопейс, Эстровел, Феминал и многие другие.
6.3. Нетрадиционные методы
Терапию лекарственными травами проводят только на фоне применения препаратов эстрогенов.
Травы лишь потенцируют действие заместительной гормональной терапии, но никак не подходят для самостоятельного назначения и лечения.
Положительным эффектом для частичного устранения проявлений атрофического вагинита обладают:
- Родиола розовая – отвар для принятия сидячих ванночек по 30 минут дважды в день до устранения острых симптомов;
- Ванны с можжевеловым отваром по 40 минут ежедневно;
- Марлевый тампон с соком алоэ ежедневно на ночь до стихания острых симптомов.
7. Контроль эффективности терапии
Во время лечения женщины гормональными препаратами, особенно в самом начале терапии, необходимо регулярное посещение врача акушер-гинеколога для проведения контроля эффективности.
Обеспечивается это с помощью:
- 1 рН-метрии, в результате которой доктор должен отметить постепенное смещение рН в кислую сторону. Естественно, показателей, свойственных для женщины репродуктивного возраста, ожидать не стоит. Хорошим считают результат в пределах 4,5-5,5.
- 2 Кольпоцитология – восстановление эпителия до среднего смешанного или поверхностного типов.
- 3 Кольпоскопия – наблюдается зрелый эпителий.
8. Профилактические мероприятия
- 1 Исключить ношение стесняющего, синтетического белья;
- 2 Ежегодное наблюдение у врача акушер-гинеколога;
- 3 Применение средств для интимной гигиены без ароматизаторов, консервантов, парабенов и др. раздражающих веществ;
- 4 Исключить незащищенные половые контакты;
- 5 Выполнение физических упражнений и упражнений Кегеля (для укрепления мышц тазового дна).
Нужно помнить, что при наступлении менопаузы, гормональную поддержку необходимо начать вовремя дабы избежать ярких проявлений климактерического периода.
Врач же, в свою очередь, должен информировать пациенток обо всех особенностях этого периода в жизни женщины и его возможных клинических проявлениях.
Источник https://www.baby.ru/wiki/atroficeskij-kol-pit-priciny-simptomy/
Источник https://probolezny.ru/atroficheskiy-kolpit/
Источник https://sterilno.net/gynecology/climacteric/simptomy-lechenie-atroficheskogo-kolpita.html