Пупочная грыжа у взрослых — симптомы и лечение
Что такое пупочная грыжа у взрослых? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Михаила Андреевича, хирурга со стажем в 18 лет.
Над статьей доктора Агапова Михаила Андреевича работали литературный редактор Юлия Липовская , научный редактор Вячеслав Михайличенко и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
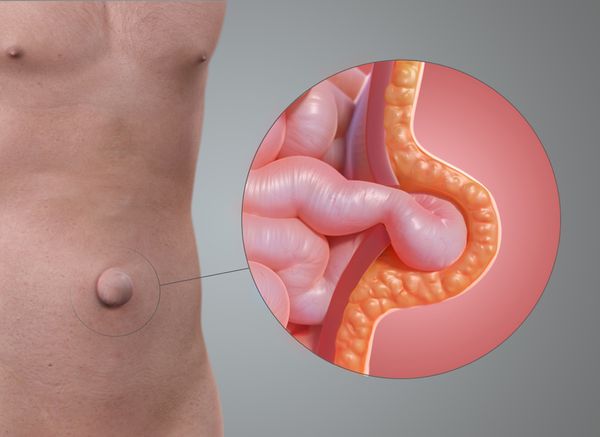
Пупочная грыжа (Umbilical hernia) — выпячивание на месте пупка или рядом с ним, содержащее в себе внутренние органы брюшной полости, чаще всего большой сальник, петли тонкой или толстой кишки [1] . Такое выпячивание может появляться только при нагрузке или кашле или присутствовать постоянно. Грыжа, которая присутствует постоянно, увеличивается при нагрузке и может не вправляться.
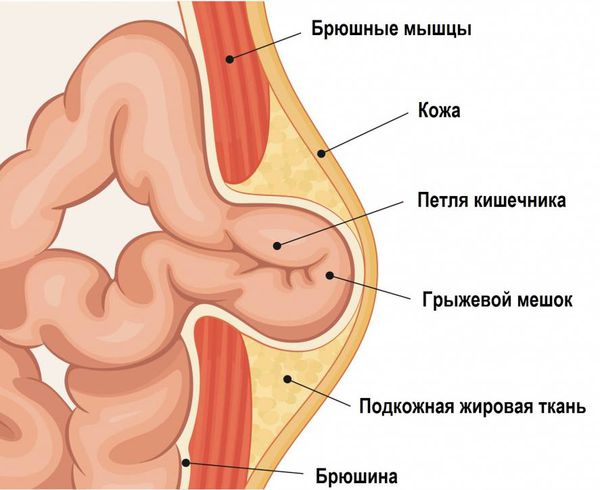
Грыжа включает в себя грыжевой мешок, грыжевой дефект (грыжевые ворота) и содержимое мешка.
Слово «грыжа» давно перешло из медицинской литературы в разговорный язык. Часто этим термином называют выпячивание внутренней камеры мяча или колеса велосипеда.
В толковом словаре Даля встречается другое название болезни — кила [2] , но сейчас этот синоним не используют. Некоторые пожилые пациенты с пупочной грыжей говорят, что у них «развязался пупок».
Пару веков назад грыжей считалась любая долго беспокоящая боль в животе [2] . Такую боль, согласно словарю Даля, называли «грызть». Возможно, именно от этого слова произошёл термин «грыжа».
Распространённость пупочной грыжи
В мире ежегодно проводится до 20 млн операций по поводу пупочных грыж [3] . Это состояние встречается у 1 из 6 новорождённых, но более чем в 90 % случаев пупочная грыжа проходит самостоятельно к двум годам [1] [4] . Такие грыжи называют врождёнными. Если грыжа сохраняется у ребёнка к 4–5 годам, её необходимо удалить. Пол ребёнка не влияет на вероятность возникновения выпячивания [4] .
Наличие грыжи при рождении и её последующее заращение не повышает риски появления грыжи во взрослом возрасте. У 90 % взрослых с этой патологией не было выпячивания в детстве [6] . Это приобретённые грыжи.
У взрослых пупочная грыжа является второй по распространённости после паховой. От 6 до 14 % всех грыж передней брюшной стенки составляют именно пупочные грыжи. У женщин 31–50 лет пупочные грыжи встречаются в 2–3 раза чаще, чем у мужчин, что связано с беременностями и родами. В возрасте 51–70 лет чаще страдают мужчины. В другие периоды жизни пупочная грыжа одинаково часто встречается у мужчин и женщин [5] [6] .
Распространённость грыж у беременных точно неизвестна. По некоторым данным, у 0,08 % беременных выявляется пупочная грыжа, а у 0,12 % — бедренная (крайне редко паховая) [14] .
Причины развития пупочной грыжи
Указать какую-либо определённую причину развития пупочной грыжи невозможно. Однако выделяют две группы факторов риска: предрасполагающие и производящие.
Предрасполагающие факторы повышают риск возникновения грыжи. К ним относятся:
- Врождённые нарушения в структуре соединительной ткани, при которых повышается «растяжимость» соединительных тканей, связок и сухожилий. Такое нарушение устанавливают в ходе сложных лабораторных методов диагностики, которые не применяются в клинической практике и имеют только научный интерес. Слабость соединительной ткани обнаруживается при некоторых наследственных заболеваниях, например при синдромах Марфана и Элерса — Данлоса. У пациентов с этими патологиями вероятность развития грыж намного выше, чем в общей популяции. На генетическую предрасположенность может указывать наличие грыж у ближайших родственников.
- Физическое истощение с ослаблением мышечного каркаса брюшной стенки. Причиной может быть длительный постельный режим (в течение месяца и более), долгое голодание, особенно если масса тела снижается на 10 % быстрее, чем за два месяца. Также истощение возможно при недостаточной физической активности в зрелом и пожилом возрасте.
Производящие (провоцирующие) факторы непосредственно вызывают появление грыжи. Если у человека нет предрасполагающих факторов, грыжа может и не появиться. Чаще к производящим относят факторы, приводящие к стойкому либо резкому повышению внутрибрюшного давления:
- , в особенности на фоне курения;
- тяжёлые физические нагрузки с натуживанием, особенно у нетренированных или неподготовленных людей;
- хронические запоры;
- затруднённое мочеиспускание, требующее усиленного натуживания, часто встречается у мужчин с аденомой простаты;
- беременность; .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы пупочной грыжи у взрослых
При пупочной грыже на брюшной стенке в области пупка появляется выпячивание: от 1 см на ранних этапах и до 15–20 см и больше в запущенных случаях, если грыже несколько лет. Иногда грыжа появляется и увеличивается безболезненно, даже большая грыжа может не вызывать боли. В некоторых случаях появление выпячивания сопровождается неприятными ощущениями вокруг пупка или в животе. Также грыжа может возникнуть внезапно при кашле или другой нагрузке, в таких случаях человек чувствует резкую боль в области пупка или в средних отделах живота [5] [7] .

Если грыжа появляется постепенно и не вызывает боли, пациент всё равно может обнаружить её самостоятельно даже на ранних стадиях. Часто изменяется размер или форма пупка, появляется шаровидное выпячивание ниже или выше пупочного кольца. Небольшое выпячивание может появляться только в положении стоя, при натуживании или покашливании, а в расслабленном состоянии оно может «исчезать», особенно когда пациент ложится.
При пальпации (ощупывании) грыжи можно почувствовать, как она «проваливается» в щель в стенке живота. В таком случае можно почувствовать под пальцем плотный край грыжевых ворот [8] . Так как грыжа обычно содержит петли толстого или тонкого кишечника, ощупывание большого выпячивания может сопровождаться урчанием, тошнотой и даже рвотой.
Если грыжа появилась давно, но внезапно в её области возникла резкая боль или грыжа перестала вправляться, необходимо сразу обратиться к врачу. Эти симптомы могут указывать на ущемление грыжи.
Патогенез пупочной грыжи у взрослых
Передняя стенка живота состоит из переплетённых мышц, сухожилий и сухожильных растяжений (апоневрозов). На уровне срединной линии туловища, которая « разделяет » человека на правую и левую половины, на передней брюшной стенке находится белая линия живота. В этой области пять слоёв: кожа, собственная фасция (тонкая пластинка из соединительной ткани, покрывающая все группы мышц), трёхслойный апоневроз (сухожилия косых и поперечной мышцы живота), поперечная фасция (соединительная ткань, покрывающая живот изнутри) и брюшина. Благодаря такому строению белая линия живота достаточно прочная, хотя здесь нет мышечных волокон [9] .
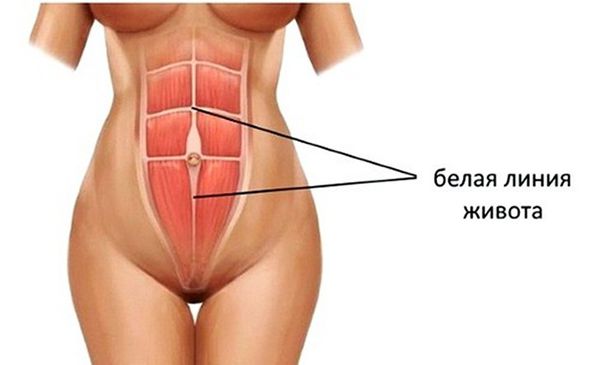
Пупок — это рубец, который образуется после перерезания пуповины. Особенность строения передней стенки живота в области пупка в том, что здесь нет такой прочной структуры, как в белой линии. В области пупка всего три слоя: кожа, рубец на месте выхода пуповины и брюшина. Это самое слабое место брюшной стенки, поэтому здесь может образоваться пупочная грыжа.
Когда повышается внутрибрюшное давление (при ожирении, беременности или подъёме тяжестей), рубцовые ткани в области пупка разрываются, и структуры брюшной полости начинают выходить под кожу через появившееся отверстие.
Грыжевые ворота под давлением внутренних органов постепенно расширяются. Если сначала в появившийся дефект может выходить только жировая ткань, лежащая позади мышечного каркаса (предбрюшинная клетчатка), то при увеличении грыжевых ворот выходят пряди большого сальника, петли тонкой и толстой кишки и даже стенка желудка. Стенка желудка может выпячиваться при сочетании двух факторов: больших грыжевых ворот (более 10 см) и больших размеров желудка (например, при ожирении).
При длительном наличии грыжевого дефекта содержимое грыжи может периодически воспаляться. При этом между стенкой грыжи и её содержимым возникают сращения (спайки). Из-за них содержимое грыжи не возвращается в брюшную полость даже при полном расслаблении или при попытке врача вправить выпячивание [1] [8] .
Классификация и стадии развития пупочной грыжи у взрослых
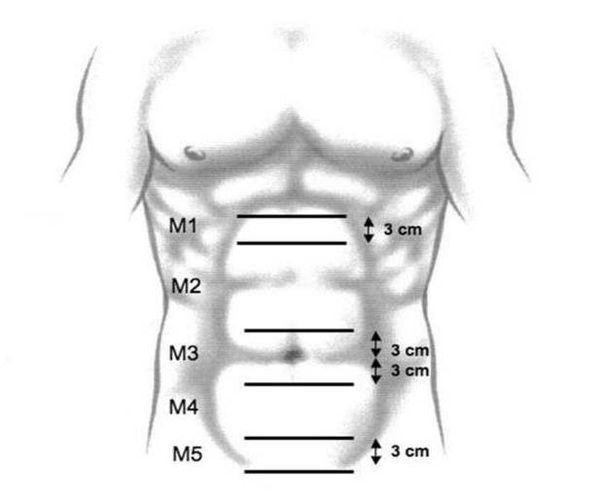
Классификация срединных грыж брюшной стенки Европейского герниологического общества (EHS):
- M1 — подмечевидные грыжи — находятся ниже места соединения рёберных дуг.
- M2 — эпигастральные — расположены между М1 и М3.
- M3 — пупочные — находятся на 3 см выше или ниже пупка.
- M4 — подпупочные — расположены между М3 и М5.
- M5 — лобковые — находятся выше лобка.
Как видно из классификации, пупочные грыжи относятся к третьему типу.
В зависимости от происхождения пупочные грыжи могут быть врождёнными и приобретёнными. У взрослых впервые выявленная пупочная грыжа чаще всего является приобретённой.
По возможности вправить грыжу:
- Вправимые — грыжа вправляется в живот самостоятельно или под давлением пальцев.
- Невправимые — содержимое грыжевого мешка не возвращается в брюшную полость даже при полном расслаблении и давлении пальцев. Если грыжа не вправляется, значит раньше происходили малые ущемления, из-за этого в грыжевом мешке развивалось воспаление и появлялись спайки [8] .
В зависимости от наличия осложнений:
- Неосложнённые.
- Осложнённые. Чаще всего возникает ущемление вышедших органов и образований (например, сальника или петли кишки) [1][8] .
Пупочная грыжа не имеет стадий заболевания, но если размеры грыжевых ворот более 10 см, можно рассматривать грыжу как гигантскую.
Осложнения пупочной грыжи у взрослых
Течение пупочных грыж может сопровождаться опасными для жизни осложнениями, среди которых:
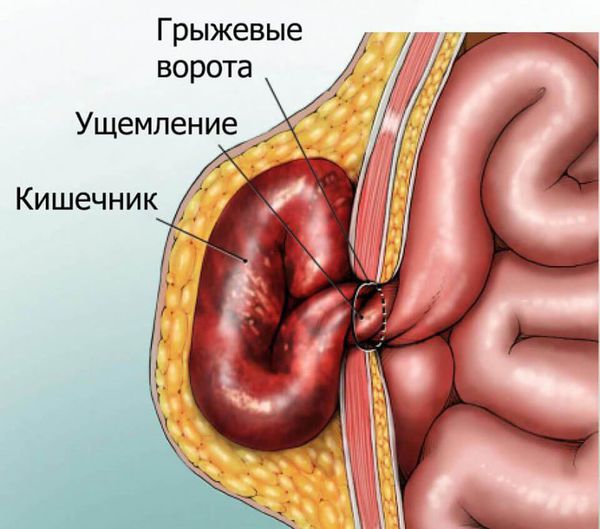
- Ущемление. Грыжа считается ущемлённой, когда выпавшие внутренние органы сдавливаются на уровне грыжевых ворот. В ущемлённых органах нарушается кровоснабжение, из-за этого развивается кишечная непроходимость и содержимое грыжи отмирает (развивается некроз). Это самое тяжёлое осложнение грыжи. Его частота может составлять до 17 % [11] . Выделяют также пристеночное (частичное) ущемление, когда в узкие грыжевые ворота выходит и сдавливается не целая петля кишечника, а только часть стенки. Пациент может сам заподозрить ущемление, если в области грыжевого выпячивания впервые появились резкие боли или грыжа перестала вправляться. При этих симптомах нужно срочно вызвать скорую помощь для госпитализации в хирургический стационар.
- Копростаз. При этом осложнении в петлях кишечника, находящихся в грыжевом мешке, накапливается большое количество плотных каловых масс. Копростаз может проявляться дискомфортом и болезненностью в области грыжи. Чаще всего это осложнение развивается у ослабленных больных старше 65 лет со склонностью к запорам. Как и при ущемлении, вправить грыжу обычно не удаётся, но в отличие от ущемления при копростазе в стенке кишки не нарушается кровоснабжение. Кроме того, копростаз сам может провоцировать ущемление грыжевого мешка. При подозрении на это осложнение нужно срочно обратиться к врачу [8] .
- Воспаление грыжевого мешка с развитием флегмоны (нагноения). Часто развивается из-за ущемления. Проявляется резкими пульсирующими болями в области выпячивания, отёком и покраснением кожи в области грыжи, повышением температуры тела до 38 °C и выше [1][8] . При этом осложнении также необходимо сразу обратиться к врачу.
- Нарушение пищеварения. Развивается, если петли кишки попадают в грыжевой мешок и срастаются со стенкой грыжи. Пациент почувствует боли в животе, вздутие и тошноту после приёма пищи.
- Психологические проблемы. Из-за длительно существующего грыжевого выпячивания у пациентов развиваются комплексы, связанные с внешним видом, снижается качество жизни: например, пациенты не могут заниматься спортом, стесняются раздеваться на пляже или в общественном бассейне, должны соблюдать осторожность, чтобы не произошло ущемления грыжи.
Иногда развивается ложное ущемление. Это состояние, когда в грыжевой мешок попадает воспалительная жидкость, образовавшаяся при воспалении какого-либо другого органа в животе, например желчного пузыря, аппендикса или поджелудочной железы. Полость грыжи обычно свободно сообщается с брюшной полостью, потому любая жидкость из живота может свободно «затекать» в грыжевой мешок. При этом появляется болезненность не только в области воспалённого органа, но и в области грыжевого выпячивания. Грыжа в этом случае может свободно вправляться. Это состояние также требует немедленной госпитализации в хирургическое отделение для лечения основного заболевания [12] .
Диагностика пупочной грыжи у взрослых
Обычно для диагностики пупочной грыжи врачу достаточно уточнить жалобы больного, собрать анамнез (историю болезни), а также тщательно осмотреть пациента.
Сбор жалоб и анамнеза
При опросе врач уточняет, когда появилось грыжевое выпячивание, увеличилось ли оно за последнее время, есть ли болевые ощущения в области грыжи. Уточняет наличие в анамнезе операций, особенно лапароскопических, потому что разрез для эндоскопа (камеры) делают именно в области пупка.
Если пациент жалуется, что впервые не смог вправить грыжу или у него внезапно появились боли в области выпячивания, врач должен обязательно узнать точное время появления жалоб. Необратимые изменения в стенке кишки после ущемления начинаются уже в первые три часа после нарушения кровоснабжения.
После опроса врач осматривает пациента «с головы до ног», а не только зону грыжевого выпячивания. Как правило, грыжу осматривают в последнюю очередь.
При осмотре грыжи хирург обращает внимание на такие параметры:
- размер и расположение грыжевого выпячивания на брюшной стенке;
- цвет кожи над грыжей;
- консистенцию содержимого грыжи: грыжа может быть мягко-эластичной или плотной в зависимости от содержимого мешка или сроков ущемления, если оно произошло;
- болезненность грыжевого мешка при его ощупывании;
- возможность вправить содержимое мешка в брюшную полость;
- размер и локализацию грыжевых ворот.
Врач обязательно осматривает другие возможные места выхода грыж — паховые области, белую линию и боковые отделы живота. В клинической практике иногда встречаются случаи, когда у одного пациента одновременно обнаруживаются пупочные и паховые грыжи, в том числе двусторонние, однако точных данных о распространённости такого состояния нет.
Попытки врача вправить содержимое грыжи должны быть аккуратными, без сильного давления. Если установлено ущемление, то вправлять грыжу не рекомендуется, это может привести к травме ущемлённого органа. В этом случае необходимо экстренно провести операцию.
Инструментальная диагностика
Инструментальные методы исследования относятся к вспомогательным. При плановом лечении пупочных грыж без ущемления они, как правило, не требуются.
Ультразвуковое исследование (УЗИ). Может применяться, чтобы уточнить содержимое грыжевого мешка или оценить кровоснабжение в случае ущемления. Также с помощью УЗИ можно определить точный размер грыжевых ворот. При ложном ущемлении УЗИ необходимо, чтобы установить точный диагноз и определить тактику лечения.
Мультиспиральная компьютерная томография (МСКТ). Используется в сложных случаях, например при развитии ложного ущемления, а также при грыжах большого размера (более 10 см). Данные МСКТ позволяют хирургу установить точный диагноз при наличии ложного ущемления и наметить план хирургического вмешательства. МСКТ — наиболее информативный метод при диагностике острого панкреатита и дивертикулита. Если на фоне ущемления грыжи развивается кишечная непроходимость, МСКТ позволяет уточнить область и объём ущемления [1] [6] [13] .
Магнитно-резонансная томография (МРТ). Обладает наибольшей чувствительностью и специфичностью при диагностике пупочных грыж, однако МРТ не всегда даёт дополнительную информацию в сравнении с УЗИ или МСКТ брюшной полости [13] . Кроме того, у МРТ есть недостатки: высокая стоимость, длительность процедуры (до 30 минут) и большой список противопоказаний: наличие кардиостимулятора, некоторых типов металлических имплантов, инсулиновых помп, а также клаустрофобия.
Колоноскопия и гастроскопия. Обязательно проводятся при обследовании пациентов старше 50 лет, чтобы исключить наиболее частые злокачественные образования ЖКТ: рак толстой кишки и желудка. Наличие рака никак не связано с развитием грыжи, но он может повлиять на тактику лечения.
Дифференциальная диагностика
Пупочную грыжу нужно отличать от других заболеваний:
- Липомы в области пупка. Липома — это мягкотканная опухоль из жировой ткани. Если она развивается в области пупка, то в этой зоне появляется подкожное плотное или эластичное образование. Оно смещается при прощупывании и не вправляется в брюшную полость. Диагноз ставит хирург с помощью УЗИ. Если опухоль подтверждается, её нужно планово удалить в хирургическом стационаре общего профиля.
- Других опухолей подкожной жировой клетчатки или мышц (саркомы, липосаркомы, ангиосаркомы). Они также проявляются наличием в области пупка подкожного, чаще плотного, образования. При пальпации образование смещается или остаётся неподвижным, вправить его в брюшную полость не удаётся. Диагноз устанавливает хирург после проведения УЗИ, иногда проводится биопсия, чтобы определить тип опухоли. Такие образования требуют планового хирургического лечения в специализированном онкологическом учреждении.
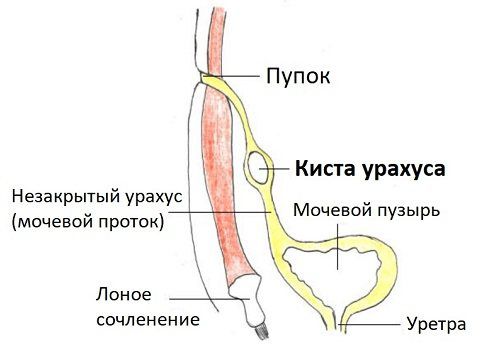
- Кисты урахуса (незаращённого мочевого протока). Урахус — это проток, который соединяет мочевой пузырь плода с околоплодными водами матери через пуповину. К рождению он зарастает. Если этого не происходит, в средней части протока образуется кистозная полость. Киста проявляется болезненным уплотнением в области пупка, а также выделением слизи или гноя из этой области. Диагноз устанавливает врач-уролог на основании осмотра и данных УЗИ. Лечение хирургическое.
- Ложного ущемления. Оно требует тщательного обследования и лечения не только грыжи, но и первичного заболевания. Могут быть полезными МСКТ брюшной полости и диагностическая лапароскопия. яичника, рака желудка и других злокачественных опухолей в области пупка.
Лечение пупочной грыжи у взрослых
Лечение пупочной грыжи у взрослых только хирургическое. Даже неосложнённая грыжа является показанием к операции [9] . Вылечить грыжу с помощью бандажей невозможно, как правило, их используют после операции в рамках реабилитации.
Цели хирургического лечения:
- Вернуть содержимое грыжевого мешка в брюшную полость или удалить его, если участки ущемлённых органов уже нежизнеспособны.
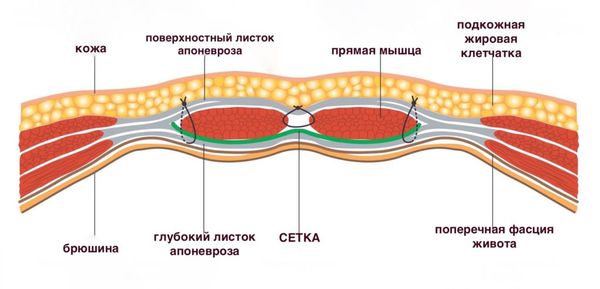
- Восстановить целостность брюшной стенки в области грыжевого дефекта, в том числе с использованием сетчатых протезов. Такие протезы помогают дополнительно укрепить брюшную стенку в области рубца. Клетки соединительной ткани прорастают в ячейки сетки и за счёт этого в области рубца образуется плотный рубцовый «панцирь», что предотвращает рецидив грыжи.
Операцию можно провести как открытым способом, так и лапароскопическим. Обе методики одинаково эффективны, но после лапароскопии болевой синдром менее выражен и реабилитация пациента проходит быстрее [1] [9] .
При небольших размерах грыжевого выпячивания (до 1 – 2 см) открытая операция часто проводится с местным обезболиванием. Хирург делает разрез в проекции пупочного кольца, помещает органы и ткани из грыжевого мешка в брюшную полость и ушивает ткани, чтобы восстановить целостность брюшной стенки. Дополнительно слабый участок укрепляется сетчатым эндопротезом. Сетчатый имплант может располагаться предбрюшинно (над брюшиной), ретромускулярно ( позади прямых мышц живота) , н адапоневротически (между апоневрозом и подкожной жировой клетчаткой) или иначе. Место установки зависит от методики. При открытой операции с местным обезболиванием период реабилитации составляет 1–2 недели.
Лапароскопическая операция считается малоинвазивным хирургическим вмешательством. Она выполняется с помощью видеокамеры и специальных инструментов. Хирург видит на мониторе операционное поле и контролирует все свои действия в процессе операции. При лапароскопии период пребывания в стационаре сокращается до 2–3 суток.
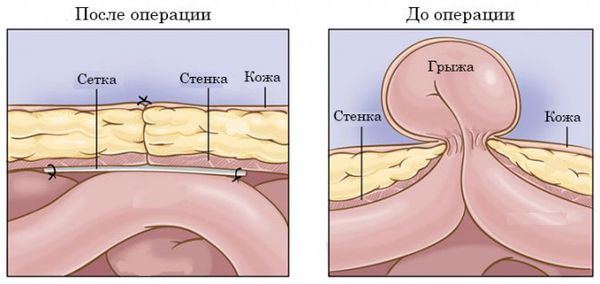
При грыже больших размеров чаще всего возможна только открытая операция под эндотрахеальным (общим) наркозом. Хирург делает протяжённый разрез живота, выделяет грыжевой мешок, помещает органы и ткани из грыжевого мешка в брюшную полость, удаляет избыточные стенки грыжевого мешка и после этого ушивает ткани. Если грыжевые ворота более 2 см, всегда устанавливается сетчатый протез. После такой операции пациент находится в отделении от 1 – 2 суток до недели.
При операции на ущемлённой грыже хирург сначала тщательно осматривает содержимое грыжевого мешка и определяет его жизнеспособность. Если содержимое ущемлённой грыжи вправилось в брюшную полость до того, как врач сделал разрез, то необходимо осмотреть содержимое живота, найти ущемлённые органы и оценить их состояние. При омертвении стенки кишки или её перфорации (разрыве) поражённая часть органа удаляется. После этого хирург ушивает грыжевые ворота. Сетчатый имплант не ставится из-за высокого риска нагноения раны и отторжения сетки. Его могут установить позже, когда стихнет воспаление или грыжа появится снова.
При нагноении содержимого грыжи (флегмоне грыжевого мешка) разрез на животе обычно выполняется не над грыжей, а немного дальше. После этого содержимое мешка изолируется: ущемлённая кишка иссекается, область грыжевых ворот ушивается со стороны брюшной стенки. На следующем этапе хирург удаляет грыжевой мешок с содержимым или вскрывает грыжу и отмывает полость от гноя и отмерших тканей. Сетчатый имплант при таком осложнении не устанавливается. Его могут установить позже, когда стихнет воспаление или грыжа появится снова.
Если ущемлённая грыжа самостоятельно вправилась до того, как пациента доставили в операционную, необходимо наблюдать за больным в течение суток, чтобы убедиться, что нет омертвения ущемлённых органов и перитонита. Если пациент чувствует себя хорошо и нет признаков перитонита, рекомендуется провести плановую операцию по удалению грыжи.
Реабилитация после удаления грыжи
Чтобы пациент восстановился после операции как можно быстрее, ему рекомендуется:
- не поднимать тяжести более 5 кг в первые 5 – 6 недель после операции;
- постепенно увеличивать физические нагрузки: через 14 дней после операции разрешены плавание, лёгкий бег, прогулки, скандинавская ходьба, кардиотренировки без натуживания;
- лечить сопутствующие заболевания, особенно сахарный диабет и хроническую обструктивную болезнь лёгких;
- носить послеоперационный бандаж в течение двух месяцев;
- контролировать вес.
Возможные осложнения операций
Осложнения могут возникнуть при любой операции на органах брюшной полости, это связано с техникой выполнения [1] [9] . К таким осложнениям относят:
- Ранение стенки кишки во время операции. Если возникло такое осложнение, необходимо сразу ушить дефект кишки.
- Кровотечение в послеоперационном периоде с развитием гематомы операционной раны или внутри живота. Может быть связано не только с нарушением техники операции, но и с нарушением системы свёртывания у пациента, например при гемофилии. Это осложнение не всегда требует повторной операции: если нет признаков продолжающегося кровотечения (увеличения гематомы, нарастания бледности и общей слабости, выделения крови из раны), можно эвакуировать гематому или сделать пункцию брюшной полости. Если кровотечение продолжается, кровеносный сосуд прошивают или прижигают.
- Серома послеоперационной раны. Это скопление серозной жидкости на месте удалённого грыжевого мешка. Проявляется отёком и уплотнением в области раны. При развитии серомы хирург эвакуирует жидкость в перевязочном кабинете, повторная операция не требуется.
- Нагноение послеоперационной раны. Проявляется покраснением в области раны, пульсирующими болями в ране, а также повышением температуры тела. При нагноении необходимо удалить гной из раны и назначить антибактериальную терапию. Часто требуется удалить сетчатый имплант.
- Хронический болевой синдром. Проявляется тем, что пациента долгое время (больше двух месяцев) беспокоит боль в области послеоперационной раны. Причина осложнения — повреждение нервных структур во время операции. При хроническом болевом синдроме требуется комплексный подход. Иногда необходимо провести повторную операцию, чтобы освободить нерв от сдавливающих тканей или удалить сетчатый имплант [6] .
- Смещение сетчатого импланта. Эндопротез может сместиться, если отрывается фиксирующий материал сетки (шовный материал или клипы различной модификации). В таком случае имплант смещается в нижний угол раны и складывается, что часто приводит к рецидиву грыжи и необходимости повторной операции.
- Рецидив грыжи. Возникает по разным причинам: из-за особенностей соединительной ткани пациента, нагноения импланта, заживления раны вторичным натяжением или нарушения техники выполнения операции. При рецидиве грыжу удаляют по другой методике, т. е. если рецидив произошёл после хирургического лечения открытым способом, то повторную операцию рекомендуется выполнять лапароскопическим методом и наоборот.
Лечение пупочной грыжи у беременных
Общепринятых клинических рекомендаций по лечению грыж у беременных не существует, но можно выделить три ключевых положения:
- ущемлённые грыжи у беременных требуют экстренного оперативного лечения;
- бессимптомные грыжи до 3 см рекомендуется оперировать после родов либо во втором триместре беременности;
- предпочтение отдаётся лапароскопическому методу, однако решение об объёме вмешательства должно приниматься при участии опытного акушера-гинеколога [14] .
Прогноз. Профилактика
При отказе от лечения у 17 % пациентов может развиться ущемление грыжи с высокой вероятностью летального исхода [11] .
При своевременном хирургическом лечении грыжи с использованием сетчатого импланта вероятность повторного возникновения грыжи составляет менее 0,5 % [1] , однако при нарушении рекомендаций врача, а также развитии местных осложнений (инфицировании раны) вероятность рецидива увеличивается до 20 – 30 % [9] .
Профилактика пупочной грыжи
Чтобы избежать образования пупочной грыжи, следует придерживаться некоторых правил:
- поддерживать в форме мышцы живота с помощью упражнений;
- избегать повышения внутрибрюшного давления: не поднимать тяжести, контролировать вес, отказаться от курения, чтобы предотвратить хронический кашель.
Чтобы не допустить рецидива пупочной грыжи после операции, необходимо строго соблюдать рекомендации врача по реабилитации [1] [8] .
Пупочная грыжа
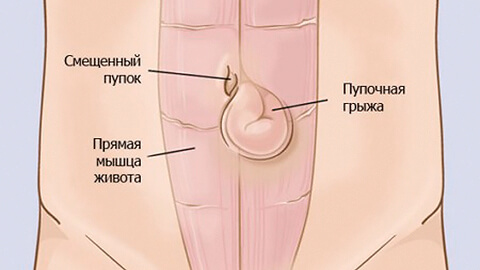
Пупочная грыжа — патологическое состояние, при котором органы брюшной полости выходят под кожу в области пупка. Выпячивание хорошо заметно в положении стоя и значительно уменьшается в размерах (или исчезает), когда пациент лежит.

На передней и боковых стенках живота находятся пучки мышц брюшного пресса. В центре живота они соединяются между собой. Место их соединения называется белой линией. Она располагается вертикально, от грудины до лобка. Состоит белая линия из соединительной ткани, сверху она толще и шире, книзу сужается и истончается. В середине белой линии находится пупочное кольцо — это округлое или щелевидное отверстие. Во внутриутробный период через него проходит пупочный канатик (пуповина), соединяющий плод с плацентой. После появления ребенка на свет и отпадания у него пуповины пупочное кольцо закрывается и зарастает рубцовой тканью. В процессе стягивания пупочного кольца участвуют мышцы брюшного пресса.
Так как в самом пупочном кольце нет ни жировой клетчатки, ни мышц, оно является наиболее уязвимым местом на передней стенке живота. А при наличии определенных негативных факторов на этом участке может образоваться грыжа.
Грыжа состоит из трех частей: грыжевых ворот, грыжевого мешка и его содержимого:
- В данном случае грыжевыми воротами (отверстием, через которое выходит орган или его фрагмент) являются пупочное кольцо или пупочный канал. Пупочный канал — это щель, располагающаяся между белой линией живота и пупочной фасцией (внутренней оболочкой из соединительной ткани), через него проходит почечная вена.
- Грыжевым мешком является пристеночный листок брюшины, выпячивающийся внутренними органами. Брюшина — это тонкая серозная оболочка, выстилающая внутренние стенки брюшной полости и внутренние органы. Она состоит из двух листков: пристеночного (покрывающего брюшные стенки) и висцерального (обволакивающего органы).
- Содержимое грыжевого мешка — это выпячивающиеся органы (чаще всего сальник, кишечные петли).
Пупочные грыжи могут возникнуть у человека любого пола и возраста, но чаще развиваются у женщин. Это объясняется тем, что пупочное кольцо нередко растягивается во время беременности. Также перед этой патологией больше уязвимы люди старше 40, нежели пациенты более младшего возраста.
Виды пупочных грыж
Пупочные грыжи бывают врожденными и приобретенными. Врожденные возникают из-за нарушения развития тканей пупочного кольца во внутриутробный период. Диагностируются такие грыжи непосредственно после рождения ребенка или в течение первого месяца жизни малыша. Приобретенные выпячивания появляются из-за слабости мышц/связок живота и повышения внутрибрюшного давления вследствие поднятия тяжестей, сильного смеха, громкого плача или крика и т.д.
Пупочные грыжи делятся на косые и прямые. Косая грыжа возникает при выхождении внутренних органов через пупочный канал — он сам по себе имеет косое направление. Но при дальнейшем прогрессировании такое выпячивание распрямляется.
Также пупочные грыжи могут быть:
- Вправимыми. Такую грыжу можно вправить рукой. Ее содержимое легко перемещается из грыжевого мешка обратно в брюшную полость.
- Невправимыми. Такими грыжи становятся при ущемлении, срастании содержимого с грыжевым мешком или развитии воспаления.
Причины развития пупочных грыж
Главной причиной появления пупочных выпячиваний является совокупность слабости брюшной стенки и пупочного кольца и повышения внутрибрюшного давления. Возникновению этих факторов способствуют:
- генетическая предрасположенность (наследственная слабость забрюшинной фасции — соединительной оболочки);
- беременность (особенно после 30 лет);
- ожирение;
- повышенные физические нагрузки;
- асцит (водянка живота);
- быстрорастущие опухоли в брюшной полости (как доброкачественные, так и злокачественные);
- наличие рубцов вследствие оперативного вмешательства;
- диастаз (расхождение) прямых мышц живота;
- хронические запоры;
- малоподвижный образ жизни;
- резкое похудение;
- осложненные роды;
- травмы живота;
- сильный смех, надрывный кашель.
Риск развития пупочной грыжи в детском возрасте повышают следующие факторы:
- врожденный гипотиреоз (повышенная активность щитовидной железы);
- дисбактериоз кишечника;
- болезнь Дауна;
- наследственность (если у отца или матери в детстве наблюдалась пупочная грыжа, то существует большая вероятность ее развития в таком же возрасте у ребенка);
- недоношенность.
У маленьких детей (до 5 лет) возникновение приобретенных грыж нередко обусловлено замедленным смыканием пупочного кольца. Обычно пупочное кольцо закрывается после отпадания пуповины. Но в ряде случаев этот процесс растягивается. Часто пупочная грыжа не доставляет малышу никаких неприятных ощущений, а после укрепления пупочного кольца (это происходит к 2-5 годам) проходит сама собой. Но ребенка в любом случае необходимо показать врачу, который решит, нужно ли прибегать к хирургическому лечению или следует выбрать тактику наблюдения.
Симптомы пупочной грыжи

Симптомами пупочной грыжи являются:
- опухолевидное выпячивание в области пупка, уменьшающееся или исчезающее в лежачем положении;
- изменение цвета кожи в области пупка;
- боли в животе;
- тошнота и рвота;
- запоры, метеоризм;
- чувство тяжести в желудке после еды.
На ранних стадиях о развитии пупочной грыжи может свидетельствовать лишь наличие выпячивания, остальные симптомы часто отсутствуют.
Осложнения пупочной грыжи
Наиболее распространенным осложнением является ущемление пупочной грыжи. Это обусловлено тем, что содержимое грыжевого мешка практически всегда больше грыжевых ворот. Поэтому риск ущемления внутренних органов выше, чем при других разновидностях грыж. Ущемление может произойти при физических нагрузках, запорах, смехе, кашле. Последствиями этого состояния способны стать нарушение кровообращения и воспалительные процессы в ущемленных органах. При ущемлении тканей брюшины может развиться перитонит (воспаление брюшины). Даже если грыжа не вызывает особых беспокойств, откладывать ее лечение на потом не стоит. Обратиться к врачу немедленно следует при наличии признаков ущемления, к которым относятся:
- напряженность выпячивания;
- повышение температуры внутри грыжи (на ощупь образование горячее);
- исчезновение возможности вправления грыжи;
- сильная боль в области пупка;
- симптомы интоксикации организма: высокая температура, головная боль, тошнота и/или рвота.
Также встречаются следующие осложнения:
- воспаление грыжи;
- застой в кишечнике каловых масс, кишечная непроходимость.
Диагностика пупочной грыжи
Сначала будет осуществлен осмотр хирургом. Затем могут быть назначены следующие исследования:
- УЗИ выпячивания и органов брюшной полости;
- рентгенологические исследования желудка и кишечника;
- герниография (рентгенологическое исследование грыжевого мешка с применением контрастного вещества);
- компьютерная томография; кишечника.
Если у пациента наблюдаются нарушения пищеварения или запоры, ему может понадобиться консультация гастроэнтеролога и/или диетолога.
Лечение пупочной грыжи
Лечение пупочной грыжи у взрослых и детей старше 5 лет осуществляется только хирургическими методами. Исключения представляют собой случаи, в которых операцию нельзя провести из-за наличия у пациента противопоказаний (то есть такое вмешательство может значительно сказаться на состоянии его здоровья или даже представлять опасность для жизни). В таких ситуациях применяется консервативное лечение, включающее в себя:
- ношение специального бандажа;
- массаж живота;
- лечебную гимнастику, направленную на тренировку мышц брюшного пресса и стягивание пупочного кольца (при отсутствии противопоказаний).
Хирургическое лечение грыжи
Герниопластика (устранение грыж хирургическим путем) бывает классической (в коже живота делают разрез, через который и осуществляются дальнейшие действия) и лапараскопической (операция производится через точечные проколы в коже с помощью оптического прибора лапароскопа — это менее травматичный метод, после которого пациент быстро восстанавливается). Классическую операцию делают под как под наркозом, так и под местным или регионарным (спинальная анестезия) обезболиванием, лапароскопическая операция проводится только под общей анестезией. Само хирургическое вмешательство любым из перечисленных способов может осуществляться:
- С натяжением тканей. Пупочное кольцо ушивают в поперечном и вертикальном направлении. Если у пациента слишком много жировой ткани, в ходе операции удаляют излишки. Такой метод подходит для небольших грыж.
- С применением сетчатых имплантов. Это своеобразная заплатка, которую закрепляют над пупочным кольцом или под ним. Данный способ можно применять при наличии грыж любого размера, даже крупных.
Детям до 5 лет операции делают редко (в основном их проводят при ущемлении грыж). Как уже упоминалось, у таких маленьких пациентов выпячивания часто проходят сами по себе. Поэтому применяется консервативная терапия, заключающаяся в использовании бандажных повязок или пластыря, назначении лечебного массажа и специальной гимнастики.
Профилактика пупочных грыж
Профилактика пупочной грыжи направлена на укрепление мышц живота и избежание повышения внутрибрюшного давления. Для того чтобы не накапливались лишние килограммы и не возникали запоры и, стоит придерживаться здорового питания. Если избыток веса уже есть, следует постепенно (не резко!) от него избавиться. Укрепить мышцы живота поможет регулярная умеренная физическая активность, включающая в себя упражнения на пресс. Следует избегать сильных физических нагрузок и поднятия тяжестей.
Во время беременности рекомендуется носить специальный бандаж (только после консультации с врачом — это приспособление показано не всем будущим мамам).
Пупочная грыжа

Пупочная грыжа — это заболевание, которое в течение длительного времени себя может не проявлять. Человек не ощущает характерных симптомов, не жалуется на дискомфорт в области живота, а боль при пупочной грыже может отсутствовать.
Заболевание может стать даже случайной находкой, поэтому не следует пренебрегать диагностикой и лечением патологии. В медицинском центре «Клиника в Уручье» наши врачи проведут диагностику грыжи, назначат пациенту грамотное и правильное лечение.
Причины появления
Пупочная грыжа у взрослых и детей — это расхождение мышц брюшной стенки из-за их слабости, что приводит к выпячиванию органов брюшной полости (зачастую — кишечника) в области пупочного кольца.
Причины возникновения заболевания следующие:
- Врожденные особенности. Иногда у человека наблюдается врожденное расширение пупочного кольца. При этом происходит недостаточное его рубцевание (обрастание соединительной тканью), и в области пупочного кольца остается небольшое отверстие. В детском возрасте патология может никак не проявляться, а во взрослом периоде у человека появляются симптомы грыжи при некоторых условиях.
- Быстрое уменьшение массы тела. Если при нормальном процессе похудения масса тела человека снижается постепенно, и органы, ткани организма адаптируются к изменениям, то быстрое похудение приводит к другим последствиям. Из—за тяжелой патологии или слишком строгой диеты потеря массы тела приводит к истощению вплоть до кахексии, ослабляется мышечный слой в пупочной области. Это становится главным условием для формирования грыжевого выпячивания.
- Нарушения в послеоперационном периоде. Если пациент после операции не выполняет рекомендации лечащего врача, чрезмерно физически трудится, то причиной грыжи становится ослабление швов, где и может образоваться выпячивание.
- Повышенное внутрибрюшное давление. Внутри брюшной полости находится определенный состав органов, а также присутствует определенное давление — это помогает поддерживать функционирование организма. Существуют состояния, при которых повышается внутрибрюшное давление, что становится фактором риска для формирования грыжи. К таким заболеваниям относятся хронические патологии желудочно—кишечного тракта, при которых пациент жалуется на запоры. Кроме того, заболевания дыхательной системы, характеризующиеся постоянным изнурительным кашлем, тоже станут фактором, стимулирующим формирование пупочной грыжи.
- Отсутствие достаточной физической активности. В научном мире гиподинамию (малоподвижный образ жизни) выделяют как одну из причин пупочной грыжи. Дело в том, что при малой физической активности уменьшается сила мышц брюшного пресса. А именно этот мышечный слой препятствует образованию выпячивания в области пупочного кольца. Так, грыже удается «раздвинуть» мышцы брюшного пресса и сформировать все составляющие ее элементы.
- Избыточный вес. Диагностика пупочной грыжи, как и любой другой патологии, нередко начинается с подробного осмотра пациента: если врач видит, что пациент страдает ожирением, то он может заподозрить грыжу. Дело здесь в том, что выраженный слой подкожной жировой клетчатки растягивает и ослабляет поддерживающий мышечный слой.
- Неадекватные физические нагрузки. При подъеме слишком тяжелых предметов в брюшной полости пациента сильно возрастает внутрибрюшное давление. Затем формирование пупочной грыжи происходит по уже описанному выше механизму.
- Беременность и естественные роды. Пупочная грыжа у женщины может сформироваться и в послеродовом периоде. Во время гестации живот беременной увеличивается, мышцы брюшного пресса ослабляются, растягивается пупочное кольцо. Это создает условия для выпячивания органов и формирования признаков пупочной грыжи. Ситуация осложняется, если беременная женщина страдает от запоров — это становится дополнительным фактором, повышающим давление в брюшной полости.
Для появления необходимо сочетание нескольких указанных причин. Если человек отмечает у себя наличие нескольких факторов риска, то ему необходимо пройти диагностику, чтобы предотвратить развитие заболевания. Размеры пупочной грыжи во многом зависят от индивидуальных особенностей организма пациента.
Пройти исследование по приятной цене у лучших специалистов Минска вы всегда можете в медицинском центре «Клиника в Уручье». Наши опытные врачи проведут для вас полный спектр диагностики и индивидуально выберут методы профилактики пупочной грыжи.
Врожденная и приобретенная пупочная грыжа
В медицине выделяют врожденную и приобретенную грыжу пупочной области, и лечение пупочной грыжи во многом зависит от причин ее формирования.
Врожденная грыжа начинает свое формирование в первые месяцы жизни ребенка. Если в первый месяц пупочное кольцо до конца не сомкнулось, то в области пупка осталось отверстие, через которое происходит выпячивание органов брюшной полости: большого сальника, кишечника.
Главными причинами врожденного заболевания являются:
- Генетический фактор. Иногда по наследству ребенку передается генетическая особенность: мышцы брюшной стенки слишком слабые, чтобы оказывать сопротивление процессу выпячивания. Если в семье наблюдалось заболевание у одного из родителей, или у ближайшего родственника, то вероятность возникновения патологии у ребенка почти 70%.
- Анатомические изменения в структуре пупочного кольца. В составе пупочного кольца есть коллагеновые волокна, которые придают ему прочность. Когда коллагеновых волокон недостаточно, пупочное кольцо формируется неправильно. Такие изменения часто возникают при ситуациях, когда в период беременности на женщину воздействовали химические, физические или инфекционные факторы.
Если большая пупочная грыжа сформировалась у взрослого человека или у ребенка на первом году жизни, то речь идет о приобретенном заболевании.
Причины приобретенной грыжи у человека включают в себя уже указанные состояния: период беременности, повышение внутрибрюшного давления, избыточная слабость или напряжение мышц брюшного пресса. К факторам риска также относятся сильные и неподъемные физические нагрузки. У новорожденных детей сопутствующая патология (например, рахит — нарушение обменных процессов, связанных с кальцием и витамином D или гипотрофия — недостаточность массы тела) могут стать фактором риска формирования пупочной грыжи.
Чем опасна пупочная грыжа?
Об осложнениях пупочной грыжи, которую пациент не лечит, говорят многие доктора. Главный риск кроется в осложнениях после заболевания:
- Ущемление органов грыжевого выпячивания. Грыжа состоит из нескольких элементов: грыжевой мешок, грыжевые ворота и грыжевое содержимое. Мешок — это своеобразная «пленка», которая покрывает грыжевое содержимое (органы и образования, «покинувшие» свое анатомическое место расположения). Грыжевые ворота — это отверстие, через которое произошло выпячивание. Если произошло ущемление (сдавливание) грыжевого содержимого, например, петель кишечника или другого образования, то нарушается кровоснабжение и иннервация этого участка. Пациент жалуется на сильную боль, тошноту, рвоту. Через несколько часов от начала ущемления происходит отмирание сдавленного участка органа из—за недостатка кровоснабжения. Этот процесс грозит серьезным системным осложнением — перитонитом (воспалением брюшины).
- Воспаление грыжевого содержимого. У человека краснеет область выпячивания, формируется отек. Кроме того, поднимается температура тела и ухудшается общее состояние.
- Непроходимость кишечника. По кишечнику в норме продвигается пища, происходит ее переваривание. Из—за выпячивания части кишечника нарушается нормальное движение пищи по кишечнику, происходит застой каловых масс. При этом появляется интенсивная боль, развивается запор и рвота.
Выделяют следующие причины ущемления:
- слишком резкое поднятие тяжестей, однократная избыточная физическая нагрузка;
- длительный процесс скопления газов в кишечнике, вздутие живота;
- нарушение нормального процесса функционирования желудочно—кишечного тракта.
Как определить пупочную грыжу, в особенности, ее ущемление? Как правило, человек жалуется на следующие симптомы:
- интенсивная боль в области пупка;
- ухудшение общего состояния — пациент говорит о вялости, слабости, бледности кожи, повышении температуры тела;
- нарушение отходжения газов и кала;
- появление тошноты, рвоты.
Кроме того, выпячивание становится плотным и напряженным, болезненным на ощупь. При ущемлении пупочной грыжи пациент нуждается в немедленной хирургической помощи!

Симптомы заболевания
Симптомы пупочной грыжи, как правило, классические и не зависят от пола или возраста пациента:
- Формирование выпячивания. Как выглядит пупочная грыжа? Область живота при пупочной грыже несколько меняется: в районе пупка формируется образование различных размеров, которое может исчезать в лежачем положении.
- Характерные симптомы. При прикосновении пациента к выпячиванию и одновременном напряжении мышц брюшной стенки (например, во время кашля), в пупочной области чувствуется толчок.
- Небольшое выпячивание поддается стандартному вправлению пупочной грыжи, грыжу с формированием спаек иногда уже не удается вправить в живот.
- Болевой синдром в области пупка. Особенно сильно боль чувствуется при чихании или кашле, во время активных физических нагрузок или при формировании запоров. В целом, боль усиливается во время повышения внутрибрюшного давления у пациента.
- Общие симптомы: ощущение тошноты, появление рвоты или запоров.
Если человек обратил внимание на формирование этих симптомов, ему немедленно нужно обратиться к врачу! В медицинском центре «Клиника в Уручье» опытные доктора используют только современные методы, чтобы у пациента прошла пупочная грыжа.
Диагностика патологии
Пупочная грыжа у мужчины и женщины — это серьезная патология, которая требует обращения к хирургу. Для диагностики используются такие методы:
- ультразвуковое исследование — врач оценит размер грыжи и его содержимое;
- рентгенологическое исследование с применением контрастного вещества — контраст используется для более подробного изучения составляющих грыжи;
- рентгенологическое исследование, эндоскопия желудка, двенадцатиперстной кишки — доктор использует методы для исключения опухолевого роста в этих органах.
Иногда лечащий врач использует компьютерную томографию для подтверждения диагноза и определения правильной тактики лечения.
Все методы диагностики пупочной грыжи доступны в медицинском центре «Клиника в Уручье». Наши опытные специалисты быстро и качественно проведут необходимые исследования и выберут оптимальную тактику лечения!

Лечение заболевания
Как лечить пупочную грыжу? Как правило, заболевание у взрослых лечат хирургическим путем. При появлении ущемления пациента оперируют в экстренном порядке, в остальных случаях лечение проводится в виде плановой операции.
Во время хирургического вмешательства доктор удаляет грыжевой дефект, проводит укрепление брюшной стенки и пупочного кольца. Иногда используются лапароскопические техники операции, что уменьшает период реабилитации пациента после операции.
Пупочная грыжа — это заболевание, которое требует немедленного обращения к врачу и устранения дефекта. Провести диагностику пупочной грыжи, а также ее плановое лечение по приятной стоимости каждый пациент может в медицинском центре «Клиника в Уручье»
Источник https://probolezny.ru/pupochnaya-gryzha-u-vzroslyh/
Источник https://polyclin.ru/articles/pupochnaya-gryzha/
Источник https://klinik.by/stati-o-hirurgicheskom-vmeshatelstve/pupochnaya-gryzha/