Какие лекарства используются от атеросклероза?
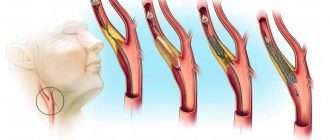
Атеросклероз – это чрезвычайно широко распространенное сосудистое заболевание, наиболее часто встречающееся у людей старше 45 лет. При данной патологии в просвете артерий среднего и крупного калибра откладываются холестериновые бляшки, нарушающие кровоток и, как следствие, питание тканей. Именно атеросклероз является наиболее частой причиной ишемической болезни сердца, инсульта. В этой статье мы поговорим о том, какие лекарства применяются от атеросклероза?
Для начала заметим, что любой из нижеперечисленных лекарственных препаратов может приниматься только по назначению врача.

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
Никотиновая кислота

Одним из частых медикаментов, используемых для лечения атеросклероза, является никотиновая кислота.
Данный препарат способствует снижению уровня общего холестерина, липопротеидов низкой плотности, триглицеридов, повышает уровень липопротеидов высокой плотности. Кроме этого, он оказывает сосудорасширяющее действие, приводит к улучшению микроциркуляции. Таким образом никотиновая кислота обладает гиполипидемическим, гипохолестеринемическим, вазодилатирующим эффектом.
Противопоказаниями к ее использованию являются:
- Гиперчувствительность;
- Обострение язвенной болезни желудка и двенадцатиперстной кишки;
- Тяжелое нарушение функциональной активности печени;
- Подагра и так далее.
Статины
Еще одна часто назначаемая группа медикаментов при атеросклерозе – это статины.
В качестве примера можно привести аторвастатин. В 2015 году ученые из Северо-Западного медицинского университета им. И.И. Мечникова опубликовали работу, в которой был сделан вывод об эффективности аторвастатина в лечении атеросклероза.
Данное лекарственное средство также оказывает гиполипидемическое действие. Оно способствует снижению уровня холестерина, липопротеидов низкой плотности.
Использовать этот препарат не стоит при активных заболеваниях печени и стойком повышении уровня трансаминаз, приеме противовирусных медикаментов, направленных на борьбу с гепатитом С. Также он противопоказан в период беременности и лактации.
Секвестранты желчных кислот

Секвестранты желчных кислот – это лекарственные средства, образующие невсасываемые комплексы с холестерином и желчными кислотами в кишечнике, за счет чего происходит уменьшение абсорбции холестерина в желудочно-кишечном тракте, повышается выведение желчных кислот из организма.
В качестве примера можно привести такой препарат, как колестирамин. Он может назначаться при первичном повышении уровня липопротеидов низкой плотности, для профилактики атеросклероза и его осложнений.
От использования данного медикамента стоит отказаться при:
- Гиперчувствительности;
- Полной обструкции желчевыводящих путей;
- Фенилкетонурии;
- Беременности.
Фибраты
Последняя группа препаратов от атеросклероза, о который мы поговорим в данной статье – это фибраты, например, фенофибрат.
Механизм действия этого лекарственного средства заключается в снижении содержания липопротеидов низкой и очень низкой плотности, увеличению уровня липопротеидов высокой плотности. Таким образом реализуется гиполипидемический эффект.
Фенофибрат противопоказан при печеночной и почечной недостаточности, заболеваниях желчного пузыря, возрасте младше 18 лет.
Атеросклероз сосудов головного мозга

Атеросклероз сосудов головного мозга – это неуклонно прогрессирующее системное поражение сосудов, расположенных в соответствующем органе. В медицине можно встретить и иные определения этого заболевания, например, атеросклероз церебрального типа или атеросклеротическое поражение мозговых сосудов, но суть остаётся неизменной. Работа центральной нервной системы нарушается, что постепенно приводит к необратимым последствиям.
Этиопатогенетический механизм развития атеросклероза головного мозга связывают с нарушениями обмена белково-липидного характера, с поражением интимы сосудов мозга продуктами их распада и непосредственно самими жировыми комплексами, с образованием атеросклеротических бляшек.
Согласно статистике, в сосудах головного мозга, атеросклероз чаще всего поражает артерии подкорковых узлов, артерии таламуса и варолиевого моста. В большинстве случаев образования формируются по типу фиброзных бляшек, липоидоз встречается реже.
Поражению подвержены в большей степени мужчины, чем женщины. У них серьёзные атеросклеротические изменения начинают затрагивать сосуды головного мозга раньше на 10 лет. Однако, в старшем возрасте (после 55 лет и старше) и женщины, и мужчины примерно в одинаковой степени страдают от этой патологии сосудов головного мозга. Статистика неумолимо указывает на то, что в последние годы отмечается всё большее число заболевших людей молодого возраста, едва достигших 30 лет.
Кроме того, те или иные атеросклеротические поражения сосудов головного мозга чаще всего наблюдаются у людей, которые страдают от гипертонической болезни.
Симптомы атеросклероза сосудов головного мозга
Среди явных признаков, свидетельствующих о развитии патологического поражения сосудов головного мозга, можно выделить:
Плохая память. Выраженное снижение памяти, которое проявляется в забывании событий, произошедших в недавнем времени. Вначале нарушения памяти дают о себе знать эпизодически, особенно заметны они лишь после психического и физического утомления. По мере прогрессирования атеросклероза провалы становятся все более заметными, но память на прошлые события длительного времени сохраняются. По теме: 15 веществ, ускоряющих работу мозга и улучшающих память.
Снижение умственной работоспособности, которое проявляется в форме быстрой утомляемости. Больной не в состоянии надолго сосредотачивать своё внимание на определённом объекте, концентрировать собственные мысли.
Эмоциональная лабильность – ещё один частый признак атеросклерозов сосудов головного мозга. При этом настроение у человека характеризуется неустойчивостью, изменчивостью. То есть, даже незначительные события приводят к появлению ярко окрашенной эмоциональной реакции. Чаще всего такие люди слезливы, склонны к депрессиям и повышенной тревожности, у них часто возникают опасения за собственное здоровье, наблюдается неуверенность в собственных силах.
Бессоница. Часто пациенты жалуются на регулярную бессонницу.
Головная боль. Неизменными спутниками этой разновидности болезни сосудов мозга являются головные боли и частые головокружения. Они отличаются тем, что возникают в тот период, когда человек меняет своё положение из горизонтального в вертикальное. То есть, проще говоря, встаёт с постели, причём даже не рывком, а довольно медленно.
Эпилепсия – ещё один яркий симптом прогрессирующего церебрального атеросклероза сосудов головного мозга, наблюдающийся у людей старших возрастов. Выражается в возникновении судорожных припадков.
Сенестопатия, как симптомы атеросклероза сосудов мозга проявляются в том, что человек предъявляет жалобы на покалывания в области лица, онемение ног, появление жара в затылочной области.
Дыхание Чейна-Стокса или периодическое дыхание, которое характеризуется определёнными циклами: поверхностные вдохи-выдохи сменяются глубокими, после седьмого вдоха дыхание вновь становится редкими, затем происходит пауза и цикл повторяется. Чаще всего подобное дыхание наблюдается при поражении атеросклерозом артерий, которые питают продолговатый мозг.
Атаксия чаще наблюдается при поражении артерий, питающий мозжечок или вестибулярный аппарат. Выражается в несогласованности движений различных мышц, в потере равновесия при ходьбе и стоянии, в неточности и неловкости движений, при этом сила конечностей не теряется.
Кроме того, у больных в той или иной степени проявляются речевые, слуховые и зрительные нарушения, а также преходящие параличи. Часто больному тяжело переносить громкие звуки, может возникать раздражительная реакция на свет.
Симптоматику при атеросклерозе сосудов головного мозга целесообразно распределить по нескольким периодам, для более ясного понимания прогрессирования болезни:
Первый этап характеризуется псевдоневроастеническими проявлениями с периодическими головными болями, шумами в ушах, расстройствами сна, непереносимости яркого света, громкого звука, снижением работоспособности и иными проявлениями аналогичного характера.
Второй этап развития болезни отмечается более выраженными клиническими проявлениями, с развитием депрессий, тревожно-бредовых симптомов, со спутанностью сознания.
Третий этап характеризуется развитием деменции с выраженными нарушениями памяти. Слабоумие формируется на фоне органических поражений головного мозга атеросклерозом. Человек становится беспомощным, может возникать дезориентировка во времени, однако, общепринятые нормы поведения остаются сохранными длительное время.
Важным симптомом, о котором следует знать и самим больным, и их родственникам с атеросклерозом головного мозга, является мозговой или гипертонический криз. Он сопровождается головными болями, причём довольно интенсивными, может наблюдаться слабость в одной верхней или нижней конечности. Нередко криз сопровождается зрительными и речевыми нарушениями. Как правило, он длится до 2 суток, а затем состояние больного стабилизируется. Если симптомы не проходят по истечении этого временного отрезка, то имеет смысл предположить, что эти проявления являются признаками инсульта.
После перенесённого криза больной благодушен, может находиться в эйфорическом состоянии, при этом все интересы сводятся к бытовым вопросам, а нормальная работоспособность утрачивается.
Причины атеросклероза головного мозга
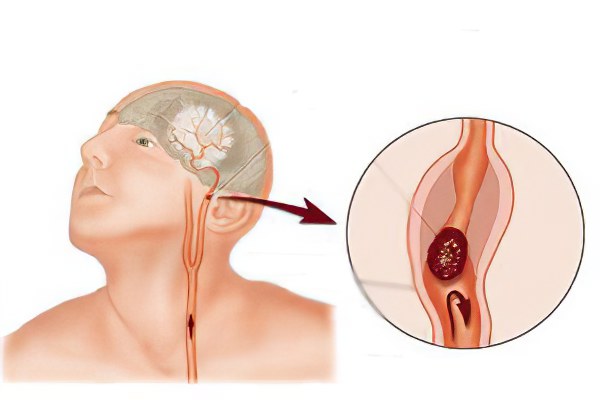
Факторы, приводящие к развитию атеросклероза, локализующегося в сосудах мозга, идентичны рискам, формирующим атеросклероз любых кровеносных путей. Важно помнить, что любая атеросклеротическая бляшка может развиваться на протяжении нескольких десятков лет.
Оказывать влияние на скорейшее прогрессирование патологического процесса могут:
Курение. Всемирная организация здравоохранения утверждает, что именно поступление в организм табачного дыма становится фактором, оказывающим провокацию на развитие атеросклерозов сосудов головного мозга. Его действие мультифакторно, но самым опасным эффектом считается сужение артерий головного мозга и постепенная утрата их эластичности.
Повышенное артериальное давление. Если артериальная гипертензия длительное время остаётся без должного терапевтического воздействия, то это приводит к уплотнению и сужению кровеносных сосудов головного мозга, в результате чего повышается риск образования атеросклеротических бляшек и инсульта.
Сахарный диабет. При развитии болезни наблюдается нарушение обработки в организме не только глюкозы, но и липидов, которые в итоге оказывают пагубное влияние на сосуды головного мозга. Кроме того, сахарный диабет ведёт к повышению артериального давления. В сочетании с уже имеющейся артериальной гипертензией, сахарный диабет увеличивает риск развития патологического поражения сосудов в 4 раза.
Ожирение. У людей с избыточной массой тела, в результате нарушения обмена липидов и углеводов, происходит стабильное повышение холестерина в крови, что является мощным фактором, провоцирующим развитие атеросклероза. Причём проблема избыточного веса актуальна на данный момент времени, согласно статистическим данным от ожирения страдает около 25% населения России. Причём эти люди находятся в трудоспособном возрасте.
Высокий уровень холестерина в крови. Независимо от того, что приводит к увеличению его количества, риск развития атеросклероза сосудов головного мозга увеличивается в несколько раз. Особенно возрастает опасность на фоне стабильно повышенного уровня ЛПНП.
Принадлежность к мужскому полу или гендерная причина. Именно в возрасте до 60 лет мужчины имеют большие шансы получить диагноз «атеросклероз сосудов головного мозга». Хотя после того, как у женщины минует климакс, шансы пострадать от атеросклероза головного мозга приравниваются. Это связано с тем, что уровень эстрогенов, которые сдерживают развитие атеросклероза в женском организме, после менопаузы значительно снижается.
Наследственность. Если в семье имелись родственники, которые в раннем возрасте пострадали от атеросклероза сосудов головного мозга, то риск аналогичной патологии существенно возрастает.
Питание с высоким содержанием насыщенных жиров отрицательно сказывается на состоянии сосудов, в том числе, и головного мозга. Это, в первую очередь, приводит к увеличению уровня холестерина и скорейшему разрастанию атеросклеротических бляшек. Кроме того, при наличии наследственной предрасположенности, питание с высоким содержанием жиров может спровоцировать усиленное действие имеющихся генов, отвечающих за повышение уровня холестерина. В результате чего его синтез приобретёт аномальный характер.
Минимальная физическая активность или гиподинамия – один из мощнейших факторов прогрессирования атеросклероза сосудов головного мозга. Любая нагрузка: ходьба, бег, плавание – ускоряет выведение ЛПВП из организма и способствует профилактике болезни.
Возраст является фактором, провоцирующим развитие патологии, исключить который невозможно. Первые жировые пятна на сосудах обнаруживаются уже в возрасте 10 лет, а наиболее выраженными они становятся в среднем к 50 годам. Это обусловлено как действием иных провоцирующих причин, так и замедлением обменных жировых, углеводных, витаминных процессов в организме. Сказываются также и сбои в работе иммунной системы, эндокринной железы, печени, множественные перенесённые инфекции и пр.
Стресс и вредные привычки в целом, являются причиной многих болезней, и атеросклероз сосудов головного мозга не является исключением.
Диагностика атеросклероза сосудов головного мозга
Для того чтобы установить наличие поражения, нередко требуется посещение нескольких специалистов. Ведь зачастую помимо неврологических нарушений пациент предъявляет жалобы на нарушения со стороны органов слуха и зрения. К тому же нередко клинические симптомы не наблюдаются вовсе, либо человек не придаёт им должного значения, а первым серьёзным поводом для комплексной диагностики становится в лучшем случае мозговой криз, а в худшем инсульт.
При подозрении на атеросклероз сосудов головного мозга больной должен быть перенаправлен от любого специалиста к врачу-неврологу. Дальнейшее уточнение диагноза и необходимые для этого исследования назначаются именно им. В диагностике болезни сосудов мозга на данный момент времени преобладают методики, основанные на ультразвуке.
Так, чтобы был поставлен точный диагноз, больного могут направить на:
Дуплексное сканирование. Прежде всего это исследование даёт сведения о том, в каком состоянии находятся внечерепные артерии, питающие головной мозг. В сочетании с ультразвуковым исследование черепных артерий, врачи получают довольно полную картину имеющего атеросклероза. Подобного рода исследование позволяет оценить степень сужения сосуда, определить характер имеющейся атеросклеротической бляшки.
Транскраниальная допплерография – исследование, позволяющее оценить состояние внутричерепных сосудов.
Ангиографическое исследование сосудов головного мозга. Это одно из разновидностей рентгеновских методов. Известно, что сосуды на рентгене не видны, поэтому ангиографическое исследование предполагает введение контрастного вещества внутривенно. Однако из-за высокой травматичности этот метод может проводиться лишь по строгим показаниям.
Метод компьютерной томографии используется преимущественно у больных, перенёсших инсульт. Он необходим для уточнения зоны поражения и определения тактики дальнейшего лечения церебрального атеросклероза.
Дополнительно будет необходим иммунологический анализ крови и выявление уровня холестерина.
Магнитно-резонансная терапия также используется для изучения состояния сосудов головного мозга и даёт наиболее точную информацию о имеющихся атеросклеротических бляшках. Однако не каждая поликлиника имеет в своём распоряжении томограф, поэтому этот метод исследования не столь популярен, как исследования, проводимые с помощью ультразвука.
Если по результатам проведённых исследований невролог видит, что сужение сосудов превышает 50%, то больного в обязательном порядке отправляют на консультацию и возможное дообследование к сосудистому хирургу. Он повторно оценивает состояние поступившего пациента и в дальнейшем принимает решение о рентабельности хирургического вмешательства.
Лечение атеросклероза сосудов головного мозга
Терапия данной патологии — это длительный, и чаще всего, пожизненный процесс. Решением этой задачи занимается невролог в обязанности которого входит выявление людей с аналогичными проблемами, оценка степени тяжести болезни и осуществление консервативной терапии. В первую очередь она призвана улучшить кровоснабжение головного мозга, стать профилактикой артериального тромбоза.
Медикаментозное лечение
Медицинские средства (лекарства, витамины, медикаменты) упоминаются в ознакомительных целях. Мы не рекомендуем их использовать без назначений врача. Рекомендуем к прочтению: «Почему нельзя принимать медицинские препараты без назначения врача?».
Что касается терапии с помощью лекарственных средств, то современная схема воздействия сводится к:
Антитромбоцитарной терапии, которая направлена на снижение риска ишемического инсульта. Препараты, используемые с этой целью: ацетилсалициловая кислота и клопидогрел. Однако предварительно необходимо исследование гемостаза.
Снижение холестерина. Параллельно применяют препараты, направленные на снижение уровня холестерина в крови. Это могут быть статины (препятствующие синтезу холестерина в печени, снижающие ЛПНП и повышающие ЛПВП) – ловастатин, аторвастатин, симвастатин, правастатин, а также фибраты (снижающие уровень холестерина и триглицеридов) – гемфиброзил, фенофибрат, клофибрат. Кроме того, назначаются аниообменные смолы или секвестранты желчных кислот, способствующие выведению холестерина, примеры этих средств: хестирамин, колестипол. Снизить всасывание холестерина в тонком кишечнике поможет эзетимиб, атромид, мисклерон и пр.
Кроме того, в комплексной терапии больным назначают препараты, направленные на предотвращение развития расстройств кровообращения. Это могут быть коронаролитики, а также средства, расширяющие артерии и антикоагулянты при угрозе образования тромбов в сосудах мозга.
Снизить церебральные ишемические расстройства помогут препараты йода и диоспонин. Кроме того, с этой же целью может быть назначен кальцийодин, йодид калия или раствор йода. Препараты принимают курсами с целью исключения йодизма.
Хирургическое лечение
Когда обнаруживаются гемодинамически значимые стенозы, либо полная закупорка артерий, либо нестабильные бляшки, сосудистый хирург принимает решение о необходимо проведения оперативного вмешательства. Современная медицина достигла значимых высот в вопросе проведения восстановительных операций на сосудах, в том числе, и головного мозга.
На данный момент времени доступны следующие виды хирургического воздействия:
Эндартерэктомия. Основывается на том, что жировой нарост устраняется открытым методом. Для этого осуществляется кожный разрез, чтобы получить возможность доступа к закупоренному сосуду. После этого хирург останавливает кровоток в этом месте, стенка кровеносного пути быстро рассекается и жировое отложение убирается. После таких манипуляций, хирургу остаётся лишь зашить повреждённое место сосудистым швом. Таким способом можно удалить бляшки на внечерепных сосудах.
Стенты и баллоны. Чтобы устранить атеросклеротическое образование на внутричерепных сосудах применяются стенты и баллоны. То есть необходимо эндоскопичекое удаление атеросклеротической бляшки. Для этого эндоскоп со стентом внедряют в самый широкий сосуд, а затем под постоянным слежением с помощью рентгена, его продвигают до того места, где имеется сужение артерии из-за наличия бляшки. Именно там и происходит установка стента, который увеличив просвет сосуда, восстанавливает ход крови по нему.
Стоит понимать, что церебральный атеросклероз относят к категории хронических заболеваний, поэтому лечение чаще всего бывает пожизненным. В зависимости от того, как своевременно была проведена диагностика и начато лечение, будет зависеть и прогноз. В практике врачей-неврологов известны обширные формы атеросклероза сосудов головного мозга, которые, тем не менее, позволяли людям не только жить продолжительное время, но и оставаться работоспособными. Однако нередки случаи, когда первое клиническое проявление этой болезни заканчивается инсультом и летальным исходом для человека. Поэтом столь важную роль доктора отделяют своевременной диагностике болезни и её квалифицированному лечению.
Врач-невролог М.М. Шперлинг в лекции «Как лечить церебральный атеросклероз?»
Диета при атеросклерозе сосудов головного мозга
Текст предназначен исключительно для ознакомления. Мы настоятельно призываем не применять диеты, не прибегать к каким-либо лечебным меню и голоданию без присмотра врачей. Рекомендуем к прочтению: «Почему нельзя самостоятельно садиться на диету?».

Нельзя избавиться от патологии сосудов мозга или предупредить приступы обострения болезни без соблюдения определённого режима питания. В качестве диетического варианта врачи рекомендуют ряд столов, составленных с учётом основных потребностей больного человека.
Однако в основе каждого из них лежит несколько принципов:
Для пациентов, имеющих лишний вес и для тех, чья масса тела не ниже нормы, стоит снизить калорийность потребляемой за сутки пищи. Уменьшение должно составлять от 10 до 15% от общей калорийности.
Уменьшение, вплоть до полного исключения из рациона продуктов, содержащих животные жиры и большое количество холестерина. В первую очередь речь идёт о яичных желтках, икре, мозгах, жирном мясе и рыбе.
Снижение объёма продуктов, содержащих в своём составе большие объёмы витамина Д.
Ограничение количества потребляемой соли.
Отказ от наваристых бульонов и ухи.
Употребление продуктов, которые богаты липотропными веществами. Это может быть творог, сельдь (но лишь тщательно вымоченная), овсянка, треска.
Использование в меню растительных масел, не только подсолнечного, но и кукурузного, льняного, хлопкового.
Употребление большого объёма фруктов и овощей в необработанном виде.
Введение разгрузочных дней, особенно при условии наличия лишнего веса. Это могут быть кефирные, творожные, яблочные, овсяные и другие виды мини-диет на один день.
Не стоит забывать о белках, их в ежедневном меню должно быть не менее, чем 30 г. Источниками могут служить: рыба, яйца, мясо, молокосодержащие продукты с низким процентом жирности.
В частности, для лечения патологии сосудов головного мозга атеросклеротического характера, может подойти лечебная диета №10. Она своей целью предполагает снижение количества холестерина в крови, улучшение кровообращения. Её особенность заключается в том, что больному предлагают ограничить количество потребляемой жидкости до 1,5 литров в сутки. Речь идёт не только о чае или кофе, но и о воде. Максимальное количество килокалорий за сутки не должно быть более 2500, а при ожирении больного человека, эта цифра уменьшается на 700 ккал. При этом продукты не солятся во время приготовления, их нельзя жарить. Приемы пищи разделяются на шесть подходов.
Кроме того, многие врачи рекомендуют средиземноморскую диету, которая снижает риск осложнений от атеросклероза более чем на 50%.
При атеросклерозе сосудов головного мозга диеты придётся придерживаться продолжительное время, возможно, даже на протяжении всей жизни. Поэтому стоит привыкнуть к потреблению таких продуктов, как овсянка, капуста, чеснок, творог. Правильно составленная схема питания может не только облегчить состояние больного, но и служить лечебным и профилактическим средством.
Профилактика атеросклероза сосудов головного мозга

Профилактические мероприятия данной болезни должны быть не только первичными, но и вторичными. Это обуславливается тем, что подобная патология имеет свойство протекать волнообразно, активные фазы переходят в процесс регресса и обратно. Поэтому так важно с помощью профилактики не только предупредить само заболевание, но и остановить его прогрессирование.
Необходимо своевременно лечить болезни, которые приводят к развитию атеросклероза сосудов головного мозга. В первую очередь речь идёт о патологиях щитовидной железы – о гипотиреозе и сахарном диабете. Не менее важно нормализовать обменные процессы, происходящие в организме, так как замедленный метаболизм приводит к появлению избыточного веса.
Тем людям, которые в семье имеют родственников с ранним развитием атеросклероза сосудов головного мозга, необходимо более тщательно следить за собственным питанием, ограничить потребление животных жиров. При диагностике нарушения липидного обмена, необходимо с профилактической целью принимать препараты йода.
Инструментальное исследование сосудов в возрасте после 40 лет является отличным средством профилактики и раннего выявления атеросклеротических изменений сосудов головного мозга.
Что касается вторичной профилактики, то прежде всего она направлена предупреждение прогрессирования болезни. В неё входят как все меры из первичной профилактики, так и соблюдение диетического режима питания, использование медикаментозного лечения. Нельзя забывать о немаловажной роли, которая отводится адекватным физическим упражнениям и лечебной физкультуре.
Важно помнить, что, несмотря на развитие современной медицины, атеросклероз сосудов головного мозга является серьёзной проблемой, приводящей к высокой смертности среди населения. Поэтому болезнь намного проще если не полностью предотвратить, то значительно отсрочить её развитие с помощью профилактических мероприятий.
Лечение атеросклероза лекарствами
 Причины и развитие атеросклероза
Причины и развитие атеросклероза
Главной причиной клинических проявлений облитерирующего атеросклероза является способность человека жить более 40 лет. Ранняя смертность в прежние века не позволяла диагностировать поражение артерий. Большинство заболеваний, приводящих к смерти или инвалидизации, так или иначе ассоциированы с атеросклерозом. Возрастной атеросклероз рано или поздно появляется у всех людей. Однако у ряда пациентов выявляется врожденная склонность к атеросклерозу — гиперлипедемия (наследственное повышение холестерина в крови).
Основные изменения при атеросклерозе развиваются в интиме (внутренней оболочке) артерий. Здесь начинают откладываться холестерин и жировые включения (липиды) — формируя желтоватые пятна на внутренней стенке сосуда. В последующем происходит образование атеросклеротической бляшки. На бляшках оседают тромбоциты и сгустки фибрина, соли кальция.
При обильном накоплении липидов и кальция происходит нарушение кровообращения в бляшках, омертвение которых обусловливает появление атером-полостей, заполненных распадающимися массами. Стенка артерии в области такой бляшки имеет каменную твердость, легко крошится. Крошкообразные массы отторгаются в просвет сосуда. Попадая с током крови в нижележащие кровеносные сосуды, кусочки раскрошившейся атеросклеротической бляшки могут стать причиной закупорки (эмболии) и привести к тромбозу артерий конечности с развитием гангрены (омертвения). Кроме этого, крупная бляшка приводит к значительному нарушению тока крови, что снижает доставку кислорода в ткани. При физической нагрузке мышцы, не получающие достаточного питания отказываются работать, возникает боль, которая исчезает только после отдыха. Крупная бляшка способствует развитию тромба в месте сужения сосуда, что может привести к острой ишемии и гангрене.
Медикаментозная терапия может быть направлена на причины болезни (этиотропное лечение), механизмы его развития (патогенетическое лечение), симптомы заболеваний (симптоматическая терапия) и профилактику осложнений. В лечении сосудистых пациентов должна применяться схема, затрагивающая все аспекты заболевания.
Этиотропное и патогенетическое лечение.
Облитерирующий атеросклероз. Лечение направлено на предупреждение развития атеросклеротических бляшек. Помимо диеты, применяются препараты снижающие повышенный уровень холестерина — статины. Их перечень достаточно обширен. В нашей практике применяются ловастатин, правастатин, симвастатин, флувастатин, аторвастатин, розувастатин. Статины обладают сосудистыми эффектами. На уровне сосудистой стенки они за счет уменьшения образования холестерина и липопротеидов низкой плотности, снижают включение холестерина в субинтиму сосудов, способствуют стабилизации уже существующих атеросклеротических бляшек за счет уменьшения липидного ядра, а следовательно, снижают риск разрыва бляшки и тромбообразования. Улучшение функционального состояния эндотелия сосудов на фоне терапии статинами связывают не только с их основным действием, но и с плейотропными эффектами. Прием статинов должен быть длительным.
Диабетическая макроангиопатия. Помимо терапии статинами, для улучшения состояния сосудистой стенки применяется препарат Vessel Due F, органический глиполисахарид, который способствует восстановлению эндотелия и снижает риск сосудистых тромбозов. Для лечения нейропатии у больных с диабетом используются витамины группы В (мильгамма), тиоктацид.
Облитерирующий тромбангиит (болезнь Бюргера) — воспалительное заболевание артерий. Для патогенетического лечения используются противовоспалительные препараты — гормоны надпочечников в ударных дозах (пульс-терапия). Чаце всего применяется метилпреднизолон (солу-медрол), коротким курсом. Целенаправленая пульс-терапия позволяет улучшить прогноз для пациентов с облитерирующим эндартериитом.
Препараты улучшающие кровоток и влияющие на коллатеральное кровообращение.
Простагландины (вазапростан, алпростан, иломедин). У этих препаратов отмечается сосудорасширяющий эффект на мелкие артериолы, что увеличивает объем протекающей через ткани крови. Иногда этот эффект позволяет купировать критическую ишемию и отсрочить развитие гангрены. Однако, без восстановления магистрального кровотока, эти препараты редко помогают сохранить конечность при развитии гангрены.
Препараты — спазмолитики. Современные данные о таких спазмалитиках, как папаверин, ношпа, никотиновая кислота свидетельствуют об их неэффективности и даже вредности для пациентов с облитерирующими заболеваниями. Расширяя крупные непораженные артерии, они вызывают обкрадывание в мелких сосудах и усугубляют артериальную недостаточность, поэтому должны быть исключены из арсенала сосудистых хирургов.
Пентоксифиллин (трентал, вазонит) до сих пор широко используются в отечественной клинической практике, хотя множество исследований показали их небольшую эффективность.
Циластозол (плетал) — препарат с доказанным эффектом при перемежающейся хромоте. Однако в Российской Федерации он не зарегистрирован.
Актовегин и солкосерил — популярные в отечественной практике препараты (депротеинизированные вытяжки из плазмы КРС) содержат набор витаминов и минералов, некоторых плазменных гормонов. К сожалению, их эффект не соответствует ожиданиям. В нашей практике эти препараты не используются.
Неоваскулген — новый генетический препарат, стимулирующий выработку в тканях эндотелиального фактора роста. По замыслу создателей должен стимулировать развитие коллатерального кровообращения. Наш небольшой опыт не подтверждает эффективности препарата у больных с критической ишемией на фоне болезни Бюргера. Высокая стоимость препарата не позволяет провести масштабные исследования этого вопроса.
Симптоматическая терапия.
Подразумевает уменьшение симптомов сосудистых заболеваний. Эффективное патогенетическое лечение способствует устранению симптоматики хронической артериальной недостаточности. При критической ишемии важным аспектом лечения является обезболивание. Для этих целей используются ненаркотические анальгетики (кеторол, баралгин, диклофенак). При невралгических болях назначается финлепсин и другие седативные средства. В сложных случаях возможно назначение наркотических анальгетиков (трамадол, промедол, морфин) или эпидуральной продленной анестезии.
Профилактика осложнений.
Основное осложнение, связанное с облитерирующими заболеваниями, это тромбоз артерии с развитием острой ишемии конечности. В настоящее время возможности современной терапии позволяют многократно снизить риск тромбоза. Наиболее эффективны препараты клопидогреля (плавикс, зилт, тромбостоп). Могут использоваться препараты аспирина (тромбоасс, кардиомагнил) в дозе не менее 100 мг в сутки, но они слабее. У пациентов с склонностью к венозным тромбозам и с мерцательной аритмией, для профилактики тромбоэмболии могут использоваться непрямые антикоагулянты (варфарин), прямые ингибиторы тромбина (продакса), низкомолекулярные гепарины (фраксипарин, клексан)

Высокий уровень холестерина в крови приводит к опасности развития атеросклеротических бляшек. Из-за закупорки сосудов атеросклеротическими бляшками развивается инфаркт миокарда, ишемический инсульт или гангрена конечностей.
Чем опасен высокий уровень холестерина?
Повышенный уровень холестерина приводит к риску развития ИБС и инфаркта миокарда, ишемического инсульта и гангрены конечностей!
Необходимо снижать концентрацию общего холестерина в крови: снижение концентрации общего холестерина в крови на 10% приводит к уменьшению смертности от заболеваний сердца на 20%. Малая физическая активность (гиподинамия), избыточное питание и курение оказывают плохое воздействие на уровень холестерина.
Физические упражнения и похудание уменьшают концентрацию холестерина и триглицеридов, тем самым позволяя предотвратить развитие атеросклероза.
Препараты для снижения уровня холестерина
Статины – это группа препаратов предназначенных для снижения снижение уровня холестерина в крови. Действие статинов основано на блокировании образования холестерина в печени, что снижает его уровень в крови, так как весь холестерин в организме вырабатывается именно там, а не поступает с пищей. Тот холестерин, что мы съедаем является только материалом для синтеза собственного.
- Розувастатин – Крестор (Розукард, Розулип, Тевастор)
Назначается пациентам с высоким риском развития инсульта и инфаркта. Прием Розувастатина зависит от уровня липидов в крови и составляет в стандартной дозировке от 5 до 10 мг в день.
Источник https://medaboutme.ru/articles/kakie_lekarstva_ispolzuyutsya_ot_ateroskleroza/
Источник https://www.ayzdorov.ru/lechenie_ateroskleroz_mozga.php
Источник https://angioclinic.ru/info/statyi/lechenie-ateroskleroza-i-kriticheskoy-ishemii-lekarstvami/