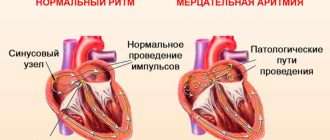
Сердечная недостаточность в пожилом возрасте
Сердечная недостаточность — это один из наиболее часто встречаемых недугов, с которыми сталкиваются пожилые люди. Действительно, с возрастом у каждого проявляются до поры скрытые заболевания, и к этому нужно быть готовым. Важно знать, как возникают симптомы этой патологии сердца, и как с ними бороться.

Основной симптом
Проблемы с сердцем в пожилом возрасте встречаются все чаще. Они вполне объяснимы: организм изнашивается, развиваются и усугубляются различные заболевания, включая атеросклероз и другие проблемы сосудов. Все это неминуемо приводит к сердечной слабости. Поэтому знать, как лечить сердечную недостаточность у пожилых людей, необходимо всем.
С возрастом у человека проявляются некие функциональные изменения сердечно-сосудистой системы отрицательного характера. К ним приводит целый ряд факторов:
- Увеличение частоты артериальной гипертензии (проще— повышение артериального давления).
- Распространенность ишемической болезни сердца, а также совмещение этих двух заболеваний.
- Склероз и/или атрофирование миокарда у пожилого населения.
- Прогрессирующий атеросклероз и крупных, и мелких артерий, вызывающий снижение эластичности кровеносных сосудов, что, в свою очередь, провоцирует увеличение нагрузки на сердце.
- Снижение и изменение реакции сердца на различные нагрузки (и физические, и эмоциональные).
- Кальцификация сердечных клапанов, приводящие к гемодинамическому сдвигу/сдвигам.
- Регистрируемое повышение уровня ригидности сосудов, часто вызванное их утолщениями и очаговыми фиброзами.
Существует еще довольно значительное количество возрастных изменений, происходящих в организме, при столкновении человека с которыми наиболее незащищенным его органом оказывается именно сердце.
Лечение сердечной недостаточности у пожилых людей должно происходить комплексно, в нескольких наиболее важных направлениях. Среди них выделяют следующие:
- Усиление и поддержка сократительной способности сердечных тканей.
- Снижение задерживаемого объема воды и солей натрия.
- Частичное или полное нивелирование нагрузок и постнагрузок на сердце людей в преклонном возрасте, которое достигается приемом нескольких групп определенных сердечных препаратов (медикаментозное лечение).
Принято считать, что кашель — это малоопасный симптом некоторых заболеваний, в первую очередь, простудного характера. Иногда он может свидетельствовать о гораздо более серьезных проблемах. В том числе — о наличии сердечной недостаточности.
В медицине достаточно распространен такой термин, как «сердечный кашель». Это вид патологии, который вызывается частыми бронхоспазмами, в свою очередь, спровоцированными сбоями в венозном кровотоке.
Сердечный кашель бывает нескольких видов:
- Сухой, происходящий приступообразно / периодично. Зачастую свидетельствует о такой проблеме, как стеноз митрального клапана у больного.
- Изнуряющий кашель по вечерам, для которого характерна невозможность больного лечь горизонтально, в горизонтальном положении человек испытывает удушье. Зачастую свидетельствует о недостаточности левого желудочка.
- Сухой и раздражающий кашель — это застой крови в легких.
- Резкий и короткий кашель сопровождается болью в области грудины или в сердце, и зачастую свидетельствует о наличии ревматизма и перикардита одновременно.
«Кровавая мокрота», отделяемая при кашле, говорит о тяжелых сердечных недугах, таких как мерцательная аритмия у пожилого человека, осложненная при том тяжелым легочным застоем.

Абсолютное отсутствие мокроты (даже в минимальном количестве) — это один из симптомов того, что кашель может быть вызван сердечной недостаточностью.
Что касается лечения кашля при сердечной недостаточности в пожилом возрасте, то медики «в один голос» утверждают о том, что его можно полностью устранить, вылечив основное заболевание. А для облегчения состояния пациента предлагаются определенные медикаменты, не оказывающие влияния на сердце и сосуды: сосудорасширяющие препараты — для улучшения кровотока, препараты-анестетики с отхаркивающим действием, мочегонные и некоторые другие категории препаратов.
Методики работы с пожилыми
Лечение диагностированного недуга сердечного плана зачастую выполняется в трех основных направлениях, которые синхронизируют.
Медикаментозное лечение. Этот вид терапии является основным при подобных нарушениях у лиц пожилого и старческого возраста. Его применяют для того, чтобы человек был максимально защищен от нагрузок любого характера (эмоционально-психического или же физического) на сердце. Наиболее распространенные медикаменты для консервативного лечения подразделяют на три группы:
- Препараты группы вазодилататоров. К ним относят: оказывающие действие на тонус вен нитраты; медикаменты, действующие на тонус артериол («Коринфар», «Гидралазин», «Фентоламин»); влияющие на тонус вен и артериол («Каптоприл»). Также это ингибиторы АПФ, ослабляющие продуцирование сосудосуживающего гормона ангиотензина (II).
- Препараты группы гликозидов («Дигоксин»).
- Диуретики (мочегонные средства), к которым относят тиазидные, петлевые и калийсберегающие препараты.
Также обязательно соблюдать основные правила лечения медикаментами.
Начинать терапию нужно с малых доз лекарства — зачастую это половина обычной дозы. Увеличение должно происходить постепенно и равномерно. Следует строго отслеживать даже малейшие проявления побочных действий применяемых лекарств.
Оперативное лечение. Случается и так, что сердечная недостаточность в пожилом возрасте требует хирургических методов лечения. К наиболее часто применяемым из них относят такие методы:
- Реваскуляризация сердечной мышцы (миокарда), то есть восстановление ее сосудистого кровоснабжения.
- Электрокардиостимулирование путем имплантирования специальных дефибрилляторов в организм пациента.
- Коррекция у пациента порока сердца путем закрытой (не открывающей полость сердца), открытой (вскрывающей полость сердца при использовании аппарата искусственного кровообращения) и рентгенохирургической вариантов операции.
- Операция перикардэктомии (полного или частичного удаления перикарда, выполняется при перикардите).
- Резекция опухоли (удаление с частью органа, в котором она располагается).
- Трансплантация (пересадка) донорского сердца, однако это единственный вид хирургического вмешательства, который практически не используется в связи с пожилым возрастом пациентов.
Все остальные виды оперативного лечения не противопоказаны пожилым и старым людям.
Кроме того, виды оперативного вмешательства принято классифицировать еще и по степени срочности их проведения, подразделяя на экстренные (то есть, такие, которые не терпят ни малейшего отлагательства), неотложные (срочности, как при экстренных, нет, однако хирургическое вмешательство должно быть выполнено в течение нескольких дней после постановки диагноза, поскольку далее может стать поздно), а также плановые (иначе говоря — элективные), которые могут быть отложены на краткое время и проведены планово, в назначенное время.
Коррекция образа жизни. Эта мера предполагает выполнение определенных рекомендаций и предписаний специалиста. Зачастую к ним относятся:
- Коррекция питания (соблюдение диеты пациентом, уменьшение количества потребляемых им жиров животного происхождения, снижение потребления соли и жидкости, а также увеличение массовой доли овощей и фруктов в пище).
- Коррекция отношения к алкоголю и никотину (полное исключение или снижение количества их потребления).
- Коррекция физических нагрузок (сохранение минимальных нагрузок, посильных для выполнения лицами преклонного возраста).
Опасности
Диагностируемая сердечная недостаточность у людей преклонного возраста имеет многие опасности. В первую очередь, это заключается в том, что и само сердце, как и все иные органы больного, страдают от нарушений кровотока, а значит – часто подвергаются кислородному голоданию.
Еще одна опасность, подстерегающая больных сердечной недостаточностью — ограничение двигательной активности. В зависимости от стадии недуга, она может быть выражена незначительно, или наоборот, слишком сильно, когда любая двигательная активность вызывает одышку, сердечные боли и другие отрицательные ощущения.
Следовательно, наблюдая у близкого пожилого человека сухой кашель в течение длительного времени, одышку, резкое ухудшение общего состояния при даже самой малой физической нагрузке и другие симптомы, не стоит откладывать визит к врачу. Возможно, этим вы спасете жизнь родного вам человека. Также следует помогать больному выполнять все врачебные рекомендации. Только совместными усилиями специалистов и семьи пациента можно победить болезнь.
Для подготовки материала использовались следующие источники информации.
Лечение сердечной недостаточности

Когда сократительная способность сердечной мышцы уменьшается, сердце уже не может полноценно функционировать и с каждым ударом выталкивать нужный объем крови. В таких случаях говорят о сердечной недостаточности. Лечение этого патологического состояния нужно начинать как можно раньше. Нарушения могут возникнуть на фоне ишемической болезни сердца, пороков сердца, гипертонии, воспаления легких и многих других заболеваний. При лечении сердечной недостаточности терапия должна быть направлена в первую очередь на эти болезни.
Лечение сердечной недостаточности подбирается исходя из стадии данного состояния, форм недостаточности (хроническая или острая), возраста пациента и других факторов, которые важно учитывать для адекватного воздействия на состояние.
Каким должно быть лечение при сердечной недостаточности
Лечение при сердечной недостаточности обязательно должно быть комплексным. Оно включает медикаментозную терапию и изменения в образе жизни. Если причиной появления недостаточности являются пороки сердца или другие патологии, требующие хирургического вмешательства, то проводится необходимая операция.
Хроническая сердечная недостаточность — эффективное лечение

Если имеет место хроническая сердечная недостаточность, то лечение преследует следующие цели: свести к минимуму проявление симптомов сердечной недостаточности, таких как утомляемость, одышка, отеки и улучшить качество жизни человека, страдающего хронической сердечной недостаточностью. Лечение в первую очередь включает медикаментозную терапию. Чаще всего в терапии используются сердечные гликозиды, бета-адреноблокаторы, ингибиторы ангиотензинпревращающего фермента, мочегонные средства. Но при необходимости спектр применяемых лекарственных препаратов может быть расширен.
Частью терапии при хронической сердечной недостаточности является диета, главное правило которой уменьшение соли в пище и ограничение потребляемой жидкости. Кроме того, важно бороться с лишним весом и исключить курение и злоупотребление алкоголем.
При хронической сердечной недостаточности лечение также предусматривает физическую реабилитацию. Обычно пациентам рекомендуется ходьба или велотренажер 20-30 минут в день. Но любые физические нагрузки необходимо проводить под контролем самочувствия и обязательно отслеживать частоту сердцебиения.
Лечение острой сердечной недостаточности
При диагностировании острой сердечной недостаточности лечение должно проводиться незамедлительно. При этой форме патологии развиваются отек легких, тахикардия, кардиогенный шок. Все это может представлять серьезную угрозу жизни.
Обычно назначается ряд мер, которые помогут нормализовать ритм сердца, снизить артериальное давление до нормы, подавить ишемию миокарда и устранить острую сердечную недостаточность. Лечение может потребовать также срочного хирургического вмешательства. Это может быть ангиопластика, коррекция работы клапанов, устранение дефектов перегородок и другие операции.
Главная задача врачей при лечении острой сердечной недостаточности — провести все необходимые меры реабилитации, и вернуть пациенту стабильное состояние.
Правильное лечение сердечной недостаточности у пожилых

Лечение сердечной недостаточности у пожилых имеет свои особенности. В организме пожилых людей уже произошли возрастные изменения, и это нужно учитывать при назначении терапии.
При лечении сердечной недостаточности у пожилых рекомендуется:
- начинать прием препаратов с небольших доз,
- следить за показателями артериального давления,
- уделять особое внимание диете пожилого человека,
- обращать пристальное внимание на сопутствующие патологии.
Лечится ли сердечная недостаточность народными средствами?
Лечится ли сердечная недостаточность с помощью применения трав, настоек и других народных методов? Такой вопрос кардиологи часто слышат от своих пациентов. В комплексной терапии хронической недостаточности они действительно могут иметь место.
В качестве мочегонных, успокаивающих и улучшающих обмен веществ средств, как помощь в лечении сердечной недостаточности, можно использовать чаи, отвары, настои некоторых трав. Но их употребление обязательно должно быть согласовано с лечащим врачом!
Сердечная недостаточность — симптомы и лечение
Что такое сердечная недостаточность? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гринберг Марины Витальевны, кардиолога со стажем в 34 года.
Над статьей доктора Гринберг Марины Витальевны работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
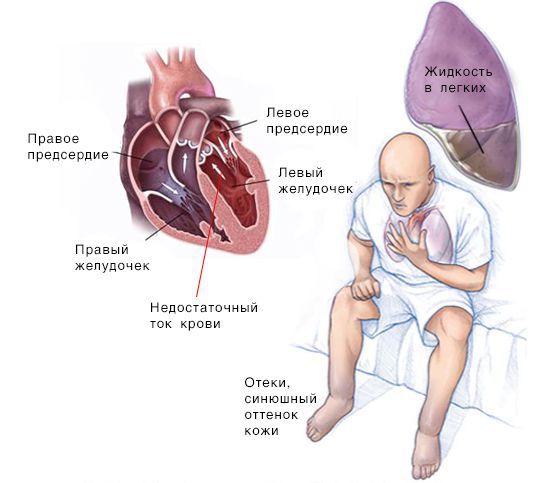
Сердечная недостаточность — синдром, при котором нарушена способность сердца перекачивать кровь. Заболевание проявляется одышкой, повышенной утомляемостю, хрипами в лёгких, отёками голеней и стоп.
Выделяют острую и хроническую формы:
- Острая сердечная недостаточность — это опасное для жизни состояние со стремительным началом или резким ухудшением симптомов. Требует немедленной медицинской помощи, потому что может привести к отёку лёгких или кардиогенному шоку [16] .
- Хроническая сердечная недостаточность — постепенное усиление симптомов заболевания.
Распространённость
В нашей стране хронической сердечной недостаточностью страдает 7 % населения, её симптомы проявляются у 4,5 %. Болезнь чаще поражает пожилых людей: в 20 – 29 лет её выявляют у 0,3 %, а старше 90 лет — у 70 % [16] . Она является одной из частых причин госпитализации и смерти [17] .
В России хроническая сердечная недостаточность чаще регистрируется у женщин. Возможно, это связано с более пристальным их вниманием к своему здоровью.
Причины хронической сердечной недостаточности
Сердечная недостаточность не является самостоятельным заболеванием, это результат развития многих сердечно-сосудистых болезней. Она возникает в основном из-за атеросклероза, ишемической болезни сердца и гипертонии.
Другие факторы риска:
- у пожилых людей часто становится причиной хронической сердечной недостаточности; (13 %) и острое нарушение мозгового кровообращения (10,3 %) [6] .
- другие заболевания сердечно-сосудистой системы, которые приводят к хронической сердечной недостаточности (порок сердца, кардиомиопатия, миокардит, нарушение сердечного ритма) составляют не более 5 % от всех случаев, так как успешно лечатся [2] .
Причины острой сердечной недостаточности
Острая сердечная недостаточность может возникнуть как обострение хронической формы заболевания, а также на фоне инфаркта миокарда, разрыва хорд митрального клапана и других тяжёлых состояний.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы сердечной недостаточности
В начале заболевания симптомы сердечной недостаточности отмечаются исключительно при физических нагрузках.
Нейрогуморальный ответ. Первой реакцией организма на стресс, в том числе вызванный острой сердечной недостаточностью, является выработка гормонов: адреналина и норадреналина. Они помогают сердцу увеличить объём перекачиваемой крови и, таким образом, компенсировать нарушение сократительной способности сердца. Однако со временем сердце перестаёт отвечать на гормоны, а повышенная нагрузка приводит к дальнейшему ухудшению его функции [14] .
Реакция со стороны сердца. Из-за нарушения кровообращения появляется одышка — частое и глубокое дыхание, не соответствующее уровню нагрузки. При повышении давления в лёгочных сосудах возникает кашель, иногда с кровью. При физической активности и употреблении большого количества пищи может усилиться сердцебиение. Пациент жалуется на чрезмерную утомляемость и слабость. С течением времени симптомы нарастают и теперь беспокоят не только при физической активности, но и в состоянии покоя.
Реакции со стороны почек. При сердечной недостаточности, как правило, уменьшается объём мочи, пациенты ходят в туалет в основном в ночное время суток. К вечеру появляются отёки нижних конечностей, начинаются со стоп, а затем «поднимаются» вверх, скапливается жидкость в брюшной полости — асцит, грудной клетке — гидроторакс, перикарде — гидроперикард [3] . Кожа стоп, кистей, мочек ушей и кончика носа становится синюшного оттенка. При сердечной недостаточности снижается приток крови к почкам, что в конечном итоге может вызвать почечную недостаточность.
Реакции со стороны печени. Сердечную недостаточность сопровождает застой крови в сосудах печени, из-за чего возникает чувство тяжести и боли под правым ребром.
Гемодинамические изменения. Со временем при сердечной недостаточности нарушается кровообращение во всем организме, приводя к быстрому утомлению при физических и умственных нагрузках. Снижается масса тела, уменьшается двигательная активность, происходит нарастание одышки и отёков. Слабость увеличивается, пациент уже не встаёт с постели, сидит или на лежит на подушках с высоким изголовьем. Иногда больные насколько месяцев находятся в тяжёлом состоянии, после чего наступает смерть.
Патогенез сердечной недостаточности
Сердце, подобно насосу, нагнетает кровь в сосуды и перекачивает её из одной части тела в другую:
- правая половина сердца перемещает кровь из вен в лёгкие;
- левая — от лёгких через артерии к остальным органам.
При сокращении сердечной мышцы, называемой систолой, кровь выталкивается из сердца. При расслаблении сердечной мышцы, или диастоле, она возвращается в сердце.
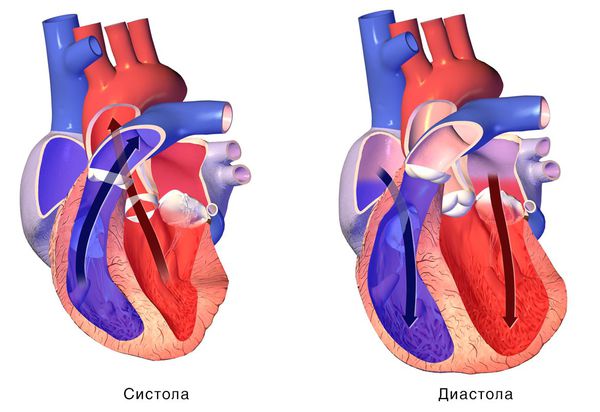
Если расслабляющая или сократительная способность сердца уменьшается, то развивается сердечная недостаточность. Это происходит, как правило, из-за слабости сердечной мышцы и/или потери её эластичности. В результате сердце качает недостаточно крови. Она может также накапливаться в тканях и вызывать застой.
Скопление крови, поступающей в левую часть сердца, приводит к застою в лёгких и затруднению дыхания. Скопление крови, приходящей в правую половину сердца, вызывает застой жидкости в других частях тела, например в печени и ногах.
При сердечной недостаточности, как правило, поражены обе половины сердца. Но одна из них может страдать от заболевания сильнее, чем другая. В таких случаях выделяют правостороннюю и левостороннюю сердечную недостаточность.
При сердечной недостаточности сердце перекачивает меньше крови, чем требуется организму. По этой причине не могут нормально работать почки, быстрее устают мышцы рук и ног. Почки хуже выводят лишнюю жидкости из крови, в результате нагрузка на сердце усиливается и сердечная недостаточность усугубляется [14] .
Классификация и стадии развития сердечной недостаточности
Выделяют следующие формы сердечной недостаточности:
- лево- и правостороняя;
- систолическая и диастолическая (сердечная недостаточность со сниженной и сохранной фракцией выброса);
- острая и хроническая.
Недостаточность левого желудочка сердца
Левосторонняя сердечная недостаточность бывает левожелудочковой и левопредсердной. Для неё свойственно снижение выброса левого желудочка и/или застой крови на пути к левым отделам сердца, то есть в венах малого круга кровообращения.
Левожелудочковая недостаточность обычно развивается при ишемической болезни сердца (ИБС), гипертензии, кардиомиопатии, врождённых пороках сердца, недостаточности сердечных клапанов, а левопредсердная — при сужении отверстия митрального клапана и в редких случаях при миксоме левого предсердия — доброкачественной опухи сердца [14] .
Симптомы при левосторонней сердечной недостаточности (СН): слабость, головокружения, бледность кожи, одышка и быстрая утомляемость.
Недостаточность правого желудочка сердца
Для правожелудочковой недостаточности характерно снижение выброса правого желудочка и застой крови в венах большого круга кровообращения. Состояние обычно вызвано предшествующей недостаточностью левого желудочка или тяжёлыми заболеваниями лёгких [14] .
Симптомы при правосторонней СН: периферические отёки, цианоз и скопление жидкости в брюшной полости.
Изолированная сердечная недостаточность встречается редко и кратковременно. В последующем нарушение затрагивает все камеры сердца и развиваются типичные симптомы болезни.
В некоторых источниках для описания сердечной недостаточности обоих желудочков применяют термин «глобальная сердечная недостаточность». Такая формулировка некорректна, и врачами не используется. В литературе для описания этого состояния встречается термин «тотальная сердечная недостаточность» [17] .
Систолическая и дистолическая сердечная недостаточность
Нарушение насосной функции левого желудочка может быть вызвано систолической и диастолической дисфункцией. Систолическая дисфункция более распространена и связана со снижением сократимости миокарда — мышечной ткани сердца. В большинстве случаев причиной систолической хронической сердечной недостаточности становится ИБС, сочетаясь с артериальной гипертензией и сахарным диабетом.
Диастолическая дисфункция вызвана нарушением активного расслабления или повышением жёсткости миокарда. Пациенты с этой формой болезни реже страдают ИБС, чаще — от артериальной гипертонии и фибрилляции предсердий. Среди них больше пожилых людей, женщин и пациентов с ожирением [16] .
Помимо привычных терминов “диастолическая сердечная недостаточность” и «систолическая сердечная недостаточность», используются названия “сердечная недостаточность с сохраненной фракцией выброса ЛЖ (СНСФВ)” и «сердечная недостаточность со сниженной фракцией выброса (СН СФВ)».
Речь идёт об одних и тех же состояниях, но применение терминов диастолической и систолической СН требует объективных доказательств, полученных с помощью эхокардиографии, магнитно-резонансной томографии и изотопного исследования сердца. В некоторых источниках эти термины используют как синонимы [14] [18] .
Симптомы при систолической и диастолической СН схожи [13] . Различить эти формы болезни можно только с помощью инструментальных методов диагностики. У многих пациентов наблюдаются одновременно оба вида дисфункции [17] .
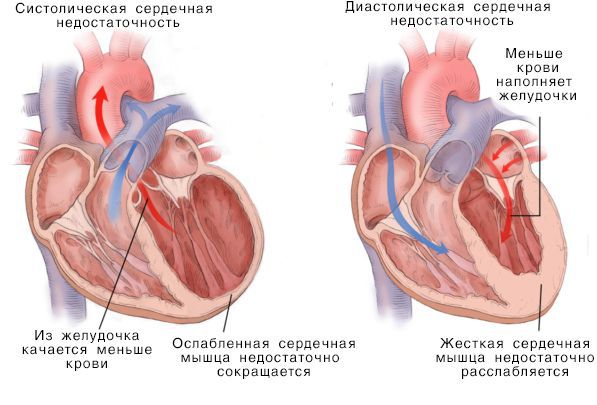
Острая и хроническая сердечная недостаточность
Симптомы при хронической и острой СН различаются лишь интенсивностью и сроками развития.
Стадии развития сердечной недостаточности
Современная классификация хронической сердечной недостаточности объединяет модифицированную классификацию Российской кардиологический школы по стадиям, которые могут только ухудшаться (В. Х. Василенко, М. Д. Стражеско, 1935 г.), и международную классификацию по функциональным классам, которые определяются способностью больного переносить физическую нагрузку (тест с 6-ти минутной ходьбой) и могут ухудшаться или улучшаться (Нью-Йоркская классификация кардиологов). [2]
Классификация ХСН Российского общества специалистов по сердечной недостаточности
| ФК | ФК ХСН (могут изменяться на фоне лечения) | НК | Стадии ХСН (не меняются на фоне лечения) |
|---|---|---|---|
| 1ФК | Ограничений физической активности нет; повышенная нагрузка сопровождается одышкой и/или медленным восстановлением | 1 ст | Скрытая сердечная недостаточность |
| 11ФК | Незначительное ограничение физической активности: утомляемость, одышка, сердцебиение | 11а ст | Умеренно выраженные нарушения гемодинамики в одном из кругов кровообращения |
| 111ФК | Заметное ограничение физической активности: по сравнению с привычными нагрузками сопровождается симптомами | 11б ст | Выраженные нарушения гемодинамики в обоих кругах кровообращения |
| 1У ФК | Симптомы СН присутствуют в покое и усиливаются при минимальной физической активности | 111 ст | Выраженные нарушения гемодинамики и необратимые структурные изменения в органах-мишенях. Финальная стадия поражения сердца и других органов |
Классификация сердечной недостаточности Нью-Йоркской кардиологической ассоциации
Класс I. Заболевание сердца не ограничивает физическую активность. Обычная нагрузка не вызывает усталость, сердцебиение и одышку.
Класс II. Болезнь незначительно ограничивает физическую активность. В покое симптомов нет. Обычная физическая нагрузка вызывает усталость, сердцебиение или одышку.
Класс III. Физическая активность значительно ограничена. В покое симптомов нет. Небольшая физическая активность вызывает усталость, сердцебиение или одышку.
Класс IV. Выраженное ограничение любой физической активности. Симптомы сердечной недостаточности появляются в покое и усиливаются при любой активности [15] .
Осложнения сердечной недостаточности
Осложнения хронической сердечной недостаточности:
- внезапная смерть;
- тромбоэмболия лёгочной артерии и сосудов головного мозга;
- отёк лёгких;
- инфаркт;
- нарушения ритма;
- острая сердечная недостаточность [3] .
Диагностика сердечной недостаточности
- электрокардиограмма;
- эхокардиограмма (ЭхоКГ, УЗИ сердца);
- рентген грудной клетки;
- холтеровский мониторинг;
- общеклинические анализы: общий анализ крови, мочи, биохимия (креатинин, биллирубин, белок, холестерин и др.);
- анализ крови на мозговой натрийуритический пептид — гормон, уровень которого повышается даже при незначительной сердечной недостаточности) [3] .
Лечение сердечной недостаточности
Этапы оказания помощи пациенту с острой сердечной недостаточностью
При сердечной недостаточности не стоит заниматься самолечением. Своевременное обращение к врачу поможет избежать негативных последствий.
Цели терапии
Правильно подобранная медикаментозная терапия способна улучшить качество жизни и значительно продлить её продолжительность у больных даже с тяжелыми формами хронической сердечной недостаточности (по данным литературы — до 10 лет). [4]
Стандарты диагностики и лечения сердечной недостаточности, которые утверждены Минздравом, предписывают определенные исследования и манипуляции для пациентов, обратившихся с симптомами, напоминающими сердечную недостаточность; там же есть список лекарственных средств, но без указания, кто и как должен это лечить. Терапевты в поликлиниках не имеют соответствующей подготовки и не могут грамотно оказывать помощь этим больным.
Нужна ли госпитализация при сердечной недостаточности
Причиной госпитализации является декомпенсация — выраженное нарастание отёков и одышки, тахикардия и нарушение сердечного ритма.
В России сегодня почти нет специализированных отделений, где принимали бы больных с этим заболеванием, проводили бы дифференциальную диагностику и подбирали лечение (в Западной Европе введена врачебная специальность «специалист по сердечной недостаточности»). Кто реально занимается индивидуальным подбором лекарственных препаратов для больного? Терапевт, который назначает преимущественно фуросемид (мочегонный препарат), выводящий калий, снижающий давление и ускоряющий наступление летального исхода?
Кардиологические отделения районных больниц, куда с огромным трудом можно госпитализировать тяжелого больного на очень короткий срок, где опять же назначат фуросемид и лишь выведут избыточно накопленную жидкость, а через 1-2 месяца опять наступит ухудшение (правило 4-х госпитализаций: время между каждой последующей госпитализацией сокращается, состояние ухудшается, после 4-й госпитализации больных не остается!) В то время как современные препараты в постепенно повышающихся дозах могут обеспечить гемодинамическую разгрузку сердца, улучшить состояние пациента, уменьшить потребность в госпитализациях, продлить жизнь больного.
При хронической сердечной недостаточности показано сохранять режим питания и нагрузок и непрерывно принимать лекарственные препараты. Одно-двухдневный пропуск может ухудшить состояние, симптомы могут вернуться, и станет неизбежной госпитализация. Хроническая сердечная недостаточность часто встречается у людей пожилого возраста и сочетается с энцефалопатией, и помощь близких может значительно повысить их приверженность к лечению. Нужно обучение правильному питанию, режиму дня, контролю за задержкой жидкости (за рубежом эти функции выполняет специально обученная медсестра, которая осуществляет патронаж больного).
Острая или тяжелая форма хронической сердечной недостаточности подразумевает постельный режим, полный психический и физический покой. В остальных случаях показаны умеренные нагрузки, которые не сказываются на самочувствии. Следует потреблять не более 500-600 мл жидкости в сутки, соли – 1-2 г. Назначается витаминизированное, легкоусвояемое диетическое питание, олигомерные питательные смеси.
Медикаментозное лечение
- Ингибиторы ангиотензинпревращающего фермента (ИАПФ) и блокаторы рецептора ангиотензина II (БРА): снижают нагрузку на сердце. В наше время неназначение ингибиторов АПФ/БРА больному с ХСН приравнивается к неоказанию медицинской помощи пациенту. Назначаются в минимально переносимых дозах, которые постоянно титруются на повышение под контролем АД и уровня креатинина. [12]
- Бета-блокаторы: уменьшают повреждающее воздействие адреналина на сердце, снижают число сердечных сокращений, удлиняя диастолу, улучшают коронарный кровоток. Дозы этих препаратов тоже постепенно увеличивают.
- Диуретики (мочегонные средства): позволяют вывести из организма задержанную жидкость, принимаются ежедневно (а не дважды в неделю, как было принято 10-15 лет назад). Современные диуретики не так значительно выводят калий, а в комбинации с калийсберегающими диуретиками это побочное действие значительно уменьшено. Они предотвращают развитие фиброза миокарда, остановливают прогрессирование ХСН. [8]
- Ингибиторы неприлизина: позволяют увеличить продолжительность жизни больных с ХСН.
- Блокаторы IF каналов: уменьшают частоту сердечных сокращений. ЧСС около 70 в 1 мин. при хронической сердечной недостаточности делают работу сердца наиболее эффективной.
- Сердечные гликозиды: усиливают работу сердца, урежают сердечный ритм.
- Антикоагулянты и антиагреганты: снижают риск тромбообразования, а это, с учетом заболеваний, которые вызывают хроническую сердечную недостаточность, является одной из главных задач в профилактике осложнений.
- Препараты омега-3 полиненасыщенных жирных кислот: улучшают свойства эндотелия сосудов, увеличивают сократимость миокарда, снижают риск жизнеопасных аритмий. В комплексе с основными препаратами дополнительно уменьшают риск смерти.
Если развивается приступ острой сердечной недостаточности левого желудочка (отёк легких), больной подлежит госпитализации, где ему оказывают неотложную помощь. Лечение заключается в введении диуретиков, нитроглицерина, препаратов, которые повышают сердечный выброс (добутамин, дофамин), проводятся ингаляции O2.
Если развивается асцит, показано проведение пункционного удаления жидкости из брюшной полости, при возникновении гидроторакса — плевральная пункция.
Поскольку сердечная недостаточность сопровождается выраженной гипоксией тканей, пациентам показана кислородная терапия. [10]
Хирургические и механические методы лечения
- Восстановление кровотока по коронарным артериям: стентирование коронарных артерий, аорто-коронарное шунтирование, маммаро-коронарное шунтирование (если сосуды сердца значительно поражены атеросклерозом).
- Хирургическая коррекция клапанных пороков сердца (если значительно выражен стеноз или недостаточность клапанов).
- Трансплантация (пересадка) сердца (при ХСН, не поддающейся медикаментозной терапии).
- Ресинхронизирующая терапия при ХСН с широкими комплексами QRS>130 мс., имплантация кардиостимулятора, регулирующего работу сердца.
- Имплантация кардиовертера-дефибрилятора, способного остановить приступ жизнеопасной аритмии.
- Лечение мерцательной аритмии — восстановление синусового ритма.
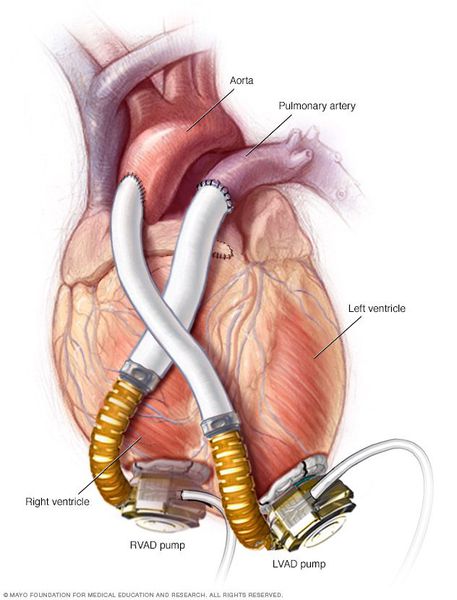
- Использование аппаратов вспомогательного кровообращения — искусственных желудочков сердца. Они полностью внедряются в организм, через поверхность кожи соединяются с аккумуляторными батареями на поясе у пациента. Искусственные желудочки перекачивают из полости левого желудочка в аорту до 6 л крови в минуту, в результате левый желудочек разгружается, и восстанавливается его сократительная способность.
Питание и режим дня при сердечной недостаточности
Пациенту с сердечной недостаточностью следует уменьшить употребление жидкости до одного литра в сутки. Также следует исключить солёности, пряности и копчёности.
При заболевании нужно больше двигаться и выполнять посильные нагрузки: чаще ходить пешком и заниматься лёгкой гимнастикой.
Прогноз. Профилактика
До 1990-х годов 60 − 70 % пациентов с хронической сердечной недостаточностью умирали в течение пяти лет. Современная терапия позволила уменьшить смертность: сейчас в России при этой болезни она составляет 6 % в год, а среди пациентов с клинически выраженными формами — 12 % [16]
Отдалённый прогноз зависит от степени тяжести заболевания, образа жизни, эффективности подобранного лечения и приверженности ему, сопутствующих заболеваний и т. д.
Успешное лечение на ранних стадиях может полностью компенсировать состояние пациентов; при третьей стадии сердечной недостаточности прогноз самый печальный.
Для профилактики сердечной недостаточности нужно уменьшить влияние факторов, которые способствуют её возникновению: ИБС, гипертонию, пороки сердца [11] .
Также снизить риск развития сердечной недостаточности поможет ежедневная ходьба. Согласно исследованию, проведённому в Массачусетском университете, у людей после 60 лет, которые ходят по 6000–9000 шагов в день, риск сердечно-сосудистых заболеваний на 40–50 % ниже, чем у сверстников, которые делают 2000 шагов в день [19] .
Чтобы сердечная недостаточность не прогрессировала, нужно соблюдать рекомендованный режим физической активности, регулярно и без пропусков принимать назначенные лекарства и регулярно наблюдаться у кардиолога.
Источник https://cardiograf.com/bolezni/dekompensatsiya/kak-lechit-serdechnuyu-nedostatochnost-u-pozhilyh-lyudej.html
Источник https://hlh.com.ua/articles/lechenie-serdechnoy-nedostatochnosti
Источник https://probolezny.ru/serdechnaya-nedostatochnost/