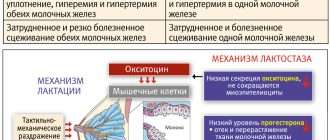
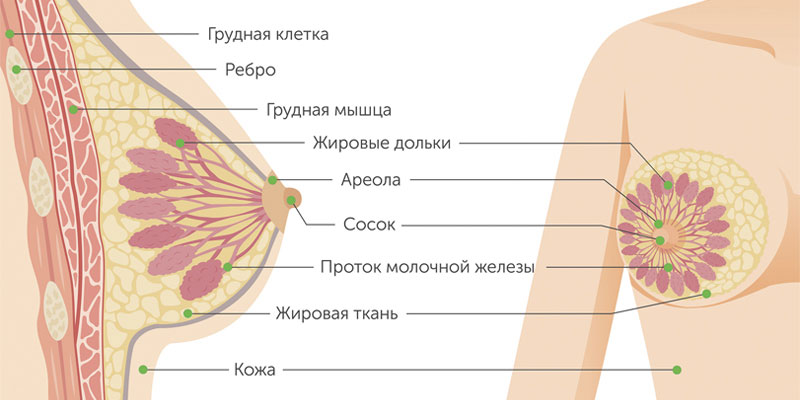
Рак груди
«Результаты УЗИ молочных желез выявили образование, подозрительное на онкологию», «результаты маммографии не позволяют однозначно исключить наличие злокачественного образования», «биопсия показала наличие раковых изменений в молочной железе и требуется расширенное обследование». Это лишь немногие из самых страшных слов, которые женщина может услышать от своего врача.
Как возникает рак молочной железы?
Рак груди развивается так же, как и любая другая злокачественная опухоль. Одна или несколько клеток железистой ткани в результате произошедшей в них мутации начинают аномально быстро делиться. Из них образуется опухоль, способная прорастать в соседние ткани и создавать вторичные опухолевые очаги — метастазы.
Мутации, которые приводят к раку молочной железы, бывают наследственными и приобретенными .
Распространенными наследственными генетическими причинами становятся мутации в генах BRCA1 и BRCA2. Носительницы мутации BRCA1 имеют риск заболеть раком молочной железы 55–65%, а носительницы BRCA2 — 45%. Такие генетические дефекты передаются по наследству от родителей детям, они становятся причиной рака примерно в 15% случаев.
Намного чаще рак молочной железы возникает из-за приобретенных мутаций: они возникают в клетках железы и не передаются по наследству. Например, в 20% случаев увеличено количество копий гена, кодирующего HER2 — белок-рецептор, который находится на поверхности клеток и стимулирует их размножение.
«Молекулярно-генетический портрет» опухоли молочной железы имеет важное значение при выборе оптимального лечения.
Типы рака молочной железы
Виды рака молочной железы делятся на две группы: протоковые и железистые. Протоковый рак встречается чаще. Он может быть внутриэпителиальным (in situ) и инвазивным. У внутриклеточного протокового рака молочной железы более благоприятный прогноз, он редко дает метастазы и излечивается в 98% случаев. Инвазивный же вариант опухоли склонен к бесконтрольному росту и генерализации процесса.
Железистый рак может быть дольковым (инвазивная лобулярная карцинома) или произрастать из других клеток железистой ткани. Для долькового рака нередко характерен мультицентричный рост. Скорость увеличения в размерах и сроки метастазирования форм узлового рака груди зависят от степени дифференцировки опухоли молочной железы.
Причины, факторы риска и профилактика
К сожалению, у ученых пока нет полной информации о причинах возникновения рака молочной железы. Существует список факторов риска, влияющих на вероятность появления рака, однако у некоторых болезнь диагностируют при отсутствии этих факторов, другие же остаются здоровыми при наличии сразу многих из них. Тем не менее, ученые всё же связывают возникновение злокачественных новообразований груди с определенными обстоятельствами, наиболее часто предваряющими его появление.

Все факторы риска можно условно разделить на три группы:
- Обстоятельства, связанные с внешними воздействиями и образом жизни – на их исключение в первую очередь направлена профилактика.
- Наследственность, возраст и другие факторы, на которые нельзя повлиять.
- Факторы, роль которых до конца не доказана.
Факторы риска, связанные с внешними воздействиями и образом жизни
Низкий уровень физической активности. Ученые обнаруживают всё больше доказательств того, что этот фактор повышает риск развития злокачественных опухолей груди. В то же время, достоверно известно, что регулярные физические упражнения помогают снизить риск, особенно в постменопаузе.
Неизвестно, каким образом физическая активность способствует профилактике рака. Считается, что это происходит за счет нормализации веса, обменных процессов, гормонального фона, снижения уровня воспаления в организме. По поводу продолжительности и регулярности упражнений нет конкретных рекомендаций, но многие эксперты утверждают, что даже занятия по два часа в неделю принесут пользу.
Избыточная масса тела и ожирение. Лишний вес как фактор риска развития рака груди начинает сильнее всего действовать в постменопаузе. У женщины репродуктивного возраста гормоны эстрогены вырабатываются в яичниках. После менопаузы эту функцию в основном берет на себя жировая ткань. Если жира в организме много, то и гормонов будет вырабатываться больше. И это может способствовать росту злокачественной опухоли. Кроме того, у людей с лишним весом повышается уровень инсулина.
Впрочем, связь между избыточной массой тела и риском развития рака груди не так проста. Исследования показывают, что до менопаузы у женщин с ожирением вероятность возникновения злокачественной опухоли, напротив, несколько ниже. Кроме того, количество жировой ткани в организме по-разному связано с различными типами рака груди:
- лишний вес после менопаузы сильнее всего повышает риск развития гормонально-позитивных злокачественных опухолей;
- некоторые исследования показывают, что лишние килограммы, набранные до менопаузы, повышают риск развития тройного негативного рака.
Употребление алкоголя. Риск увеличивается параллельно тому, как часто и в каких количествах женщина употребляет спиртное:
- при употреблении 14 г этилового спирта в день риск повышается на 7–10% по сравнению с непьющими;
- при употреблении 28–42 г этилового спирта в день – на 20%.
Возраст, в котором женщина родила первого ребенка, и количество беременностей. В целом у женщин, впервые родивших после 30 лет, риск развития рака молочной железы несколько выше. А первая беременность в молодом возрасте и несколько беременностей связаны с более низким риском.
Отсутствие грудного вскармливания. Исследования показывают, что кормление ребенка грудью несколько снижает риски, особенно если оно продолжается более года. Механизм такого защитного эффекта не изучен. Возможно, это связано с тем, что за счет длительного грудного вскармливания сокращается общее число менструальных циклов в течение жизни.
Контрацепция:
- При приеме оральных контрацептивов риск развития рака молочной железы немного повышается. Он постепенно снижается в течение 10 лет после отмены препаратов.
- С инъекциями Депо-Провера ситуация не такая однозначная. Некоторые исследования показывают, что они немного повышают риск. В других исследованиях такой связи обнаружено не было.
- Влияние внутриматочных спиралей, вагинальных колец и других имплантатов недостаточно изучено. Некоторые исследования показывают, что они также немного повышают риск.
Оральные контрацептивы и риск рака молочной железы
Гормональную терапию во время менопаузы назначают, чтобы устранить симптомы климакса и предотвратить остеопороз. Есть доказательства, что она может несколько повышать риск развития рака груди.
Грудные имплантаты не повышают риск рака груди, но в рубцовой ткани рядом с ними может развиваться анапластическая крупноклеточная лимфома. Чаще всего такие опухоли возникают при использовании текстурированных имплантатов с шероховатой поверхностью.
Факторы риска, на которые нельзя повлиять
Женский пол – наиболее очевидный фактор риска развития рака груди. У мужчин это заболевание тоже встречается, но намного реже.
Возраст. Со временем в клетках тела накапливаются мутации, в том числе связанные со злокачественными опухолями. Рак молочной железы чаще всего диагностируют у женщин старше 55 лет.
Наследственные мутации. Считается, что 5–10% злокачественных опухолей груди носят наследственный характер – они возникают на фоне мутаций, присутствующих в клетках тела с рождения.
Чаще всего среди наследственных мутаций, связанных с раком молочной железы, встречаются изменения в генах BRCA1 и BRCA2. В норме продукты этих генов участвуют в репарации (восстановлении) поврежденной ДНК. Если они не работают правильно, то ДНК не «чинится», в клетках накапливается еще больше мутаций, и эти клетки могут стать раковыми. У носительниц мутаций в генах BRCA1 или BRCA2 риск развития рака молочной железы к 80 годам составляет 70%. Кроме того, повышен риск развития рака яичников и некоторых других злокачественных опухолей.
Также к раку молочной железы способны приводить наследственные мутации в других генах:
- TP53. Белок, кодируемый этим геном (p53), называют «стражем генома». Он останавливает рост клеток с поврежденной ДНК и заставляет их совершить «самоубийство». При наследственных мутациях в гене TP53 диагностируют синдром Ли-Фраумени. У таких людей повышен риск развития рака молочной железы, злокачественных опухолей мозга, лейкемии, сарком.
- ATM. Белок-продукт этого гена принимает участие в восстановлении поврежденной ДНК или убивает клетку, если «починка» невозможна. При наследственных мутациях в ATM развивается атаксия-телеангиэктазия. В некоторых семьях с такими мутациями часто встречается рак молочной железы.
- PTEN – ген, который участвует в регуляции роста клеток, а при наследственных мутациях в нем развивается синдром Каудена. При этом редком заболевании повышен риск развития некоторых доброкачественных и злокачественных опухолей.
- CHEK2 кодирует белок, который участвует в репарации ДНК.
- STK11 – ген, при наследственных мутациях в котором развивается синдром Пейтца-Егерса. У таких пациентов возникают пигментные пятна в ротовой полости и на губах, полипы в пищеварительном тракте и мочевыводящих путях, повышен риск развития некоторых злокачественных опухолей.
- CDH1. При наследственных мутациях в этом гене развивается редкая злокачественная опухоль – наследственный диффузный рак желудка. У женщин также повышен риск развития рака молочной железы.
- PALB2. Белок, который кодирует этот ген, работает в связке с белком, кодируемым геном BRCA2. Поэтому мутации в нем также повышают вероятность возникновения злокачественных опухолей в груди.
Семейный анамнез. Примерно у 15% женщин со злокачественными опухолями в молочной железе есть близкие родственники с таким же диагнозом. Если рак груди обнаружен у вашей матери, сестры или дочери, то ваши риски повышены почти в два раза, а если сразу у двух близких родственниц – в три раза.
Личный анамнез. Если у женщины уже был диагностирован рак груди, то риск возникновения злокачественной опухоли во второй молочной железе или в других органах немного повышен.
Раса и этническое происхождение. В целом рак груди у женщин европеоидной расы встречается чаще, чем у чернокожих, но у последних такие опухоли чаще диагностируются до 45 лет и характеризуются более высокой смертностью. Среди азиатских женщин и распространенность, и смертность от рака груди ниже.
Рост. По неизвестным причинам рак груди несколько чаще встречается у высоких женщин. Возможно, играют роль особенности питания в раннем возрасте, гормональный фон, наследственность.
Плотность ткани молочной железы. На этот показатель влияет соотношение жировой, железистой и фиброзной ткани. Чем больше двух последних, тем выше плотность молочной железы. При этом риск развития рака в 1,5–2 раза выше, чем у женщин с умеренной плотностью ткани груди.
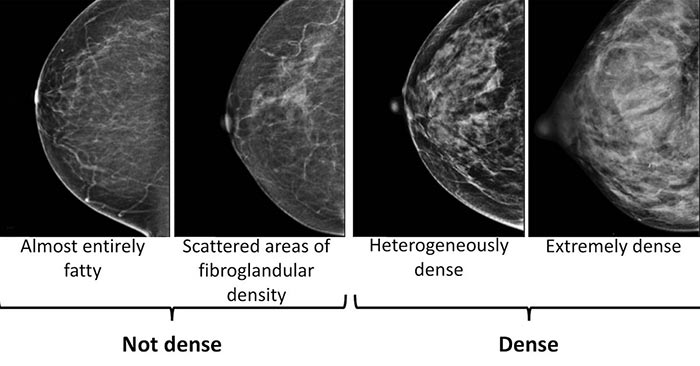
Степени плотности молочной железы по результатам маммографии
Особенности менструального цикла. Риск развития рака молочной железы несколько повышен, если:
- первые месячные пришли до 12 лет;
- менопауза наступила после 55 лет.
Перенесенная лучевая терапия. Риск рака груди повышен у женщин, которые подверглись облучению груди в молодом, подростковом возрасте, когда ткани молочной железы еще формировались. Для женщин старше 40 лет эти риски отсутствуют.
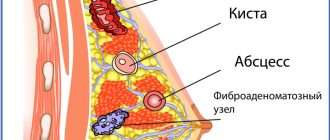
Некоторые доброкачественные новообразования груди:
Непролиферативные новообразования – практически не влияют на риск рака
- умеренная гиперплазия;
- фиброзно-кистозная мастопатия;
- доброкачественная опухоль филлодий;
- аденоз;
- жировой некроз;
- одиночная папиллома;
- плоскоклеточная и апокринная метаплазия;
- перидуктальный фиброз;
- липома;
- кальцификаты, связанные с эпителием;
- гемангиома;
- гамартома;
- аденомиоэпителиома;
- нейрофиброма.
Пролиферативные новообразования без атипии – клетки быстро размножаются, но под микроскопом выглядят как нормальные. Немного повышают риск развития рака.
- фиброаденома;
- гиперплазия протоков без атипии;
- папилломатоз (несколько папиллом);
- склерозирующий аденоз;
- радиальный рубец.
Пролиферативные новообразования с атипией – клетки быстро размножаются и внешне отличаются от нормальных. Повышают риск развития рака в несколько раз.
- атипичная гиперплазия протоков и долек – повышают риск в 4–5 раз;
- дольковая карцинома in situ – повышает риск в 7–12 раз.
Факторы риска рака молочной железы с недоказанной ролью
Некоторые факторы, вероятно, повышают риск развития рака молочной железы, но их роль пока недостаточно изучена и не доказана окончательно:
- особенности питания;
- курение;
- воздействие веществ, которые находятся во внешней среде, пластике;
- работа в ночную смену.
Профилактика рака груди сводится к тому, чтобы максимально исключить факторы из первой группы. Нужно вести здоровый образ жизни, отказаться от вредных привычек, регулярно заниматься спортом, поддерживать нормальный вес, принимать контрацептивы и гормональные препараты во время менопаузы с осторожностью, строго в соответствии с рекомендациями врача.

Симптомы
Ранние признаки рака груди женщина зачастую может заметить сама, если регулярно проводит самообследования:
- увеличение, изменение формы молочной железы;
- асимметрия груди;
- асимметричное расположение сосков;
- деформация соска, он может стать втянутым;
- выделения из соска – особенно должны насторожить кровянистые;
- болезненность груди;
- покраснение и припухлость;
- плотный узел, который можно прощупать;
- изменения на коже: язвы, незаживающие раны, «лимонная корка»;
- сморщенная и втянутая кожа над опухолью;
- увеличение лимфатических узлов в подмышечной области: их можно выявить на ощупь.
На ранних стадиях рак молочной железы, как правило, никак не проявляется. Чаще всего опухоль обнаруживается самими больными или выявляется случайно при проведении профилактических исследований (маммографии).
Пациентки обычно жалуются на наличие пальпируемого образования, выделения из соска. Боль — редкий симптом рака груди, однако болевой синдром может выйти на первый план на этапе генерализации процесса, в особенности при распространении метастазов в кости.
Довольно часто выявляются такие признаки рака груди, как появление асимметрии вследствие изменения размеров пораженной железы. Уменьшение, смещение кверху, деформация и сморщивание молочной железы может наблюдаться при скиррозной (фиброзной) форме рака молочной железы . Напротив, увеличивается грудь на стороне поражения при быстром росте образования или из-за отёка, который формируется по причине нарушенного оттока лимфы.
При распространении новообразования в подкожную клетчатку могут наблюдаться изменения кожи. При этом выявляются следующие симптомы:
- «Площадка» — происходит уплощение кожи над опухолью, образовать в данном месте кожную складку невозможно.
- «Умбиликация» — кожа молочной железы над местом поражения сморщена и втянута.
- «Лимонная корка» — характерный вид грудной железы вследствие лимфостаза.
Иногда, при распространении рака на поверхность кожи могут наблюдаться такие признаки, как покраснение и изъязвление. Наличие этих симптомов говорит о запущенности процесса.
Изменения соска тоже могут определяться, но только на поздних стадиях. При этом имеют место такие симптомы, как:
- Симптом Форга — на стороне поражения сосок находится выше, чем на здоровой молочной железе .
- Симптом Краузе — сосок утолщен, складки ареолы заметно выражены.
Патологические выделения — довольно редкий симптом, но в ряде случаев может быть единственным выявленном при осмотре. Часто выделения носят кровянистый характер, реже встречаются серозные и гнойные.
В зависимости от проявлений заболевания, выделяют разные клинические формы рака молочной железы. В 75–80% случаев встречается узловая форма. На ранних стадиях единственным симптомом, как правило, становится безболезненное уплотнение в молочной железе. Если разделить грудь на четыре части горизонтальной и вертикальной линиями, то в половине случаев опухоль будет находиться в верхненаружной части.
Выделают особые формы рака груди с типичной симптоматикой. К ним относятся:
- Отечно-инфильтративная форма, для которой характерно увеличение и отечность молочной железы , мраморный цвет кожи, выраженная гиперемия.
- Маститоподобная проявляется уплотнением пораженной молочной железы, повышением температуры тела.
- Рожистоподобная форма, при которой на коже выявляются очаги (иногда появляются изъязвления), которые внешне напоминают рожистое воспаление.
- Панцирная форма характеризуется наличием множественных узлов, за счет которых происходит сморщивание и деформация молочной железы.
- Рак Педжета — поражает сосок и ареолу. Для него характерно утолщение соска, изменение кожи в виде покраснения и уплотнения, образование корок и чешуек.
Самостоятельная диагностика
Самостоятельно проверять молочную железу на наличие узелков или каких-либо других изменений стоит раз в месяц после менструации. Домашнюю диагностику удобнее проводить, принимая ванну или находясь под душем. О любых изменениях, которые удалось обнаружить, стоит как можно быстрее рассказать врачу.
Порядок проведения самообследования молочных желез:
- Разденьтесь выше пояса и встаньте перед зеркалом.
- Поднимите руки вверх и заведите их за голову. Внимательно осмотрите молочные железы. Повернитесь правым, левым боком.
- Ощупайте молочные железы в положении стоя сложенными указательным, средним и безымянным пальцем. Начинайте с верхней наружной части груди и двигайтесь по часовой стрелке.
- Сожмите сосок двумя пальцами. Проверьте, выделяется ли из него что-нибудь.
- Снова ощупайте молочные железы — теперь в положении лежа.
70% случаев рака молочной железы выявляются пациентами самостоятельно в результате самообследования груди.
Диагностика у онколога-маммолога
Сбор анамнеза
Диагностика рака молочной железы начинается с беседы. На этом этапе врачу важно оценить жалобы и выяснить, встречались ли случаи рака молочной железы в семье, если да — насколько часто. Это помогает заподозрить наследственную форму заболевания, связанную с мутациями в генах BRCA1, BRCA2, NBS1, CHECK, TP53.
Осмотр молочной железы
Далее врач осматривает, ощупывает молочные железы, проверяет, нет ли в них узлов и уплотнений, не увеличены ли лимфатические узлы в подмышечной, надключичной и подключичной областях.
Инструментальная диагностика
После осмотра врач может направить женщину на маммографию — рентгенографию молочной железы. Показаниями к этому исследованию являются уплотнения в молочной железе, изменения со стороны кожи, выделение крови из соска, а также любые другие симптомы, которые могут указывать на злокачественную опухоль. Также используют ультразвуковое исследование молочных желёз. Маммография и УЗИ — взаимодополняющие методы, каждый из них имеет свои преимущества:
Маммография
УЗИ молочных желез
Позволяет обнаружить патологические изменения молочной железы за 1,5–2 года до появления симптомов.
При кровянистых выделениях из соска можно провести дуктографию — рентгенографию с контрастированием молочных протоков. Это помогает получить дополнительную полезную информацию.
Высокая чувствительность — точная диагностика до 90% случаев новообразований молочной железы.
Возможность обнаружить микрокальцинаты до 0,5 мм.
Безопасность — нет воздействия на организм рентгеновскими лучами.
Хорошо подходит при высокой плотности ткани молочной железы, у молодых женщин (до 35–45 лет).
Позволяет отличать кисты молочной железы (полости с жидкостью) от плотных опухолей.
Позволяет оценить состояние регионарных лимфатических узлов.
Хорошо подходит для контроля положения иглы во время биопсии.
Магнитно-резонансная томография — высокоинформативный метод диагностики злокачественных опухолей молочной железы. Ее применяют при лобулярном раке, когда неинформативны маммография и УЗИ, а также для оценки размеров и расположения опухоли, что помогает определиться с тактикой хирургического лечения. МРТ может применяться для скрининга у женщин-носительниц аномальных генов, связанных с повышенным риском рака молочной железы, при отягощенном семейном анамнезе.
- Исследование выделений из соска — в них могут быть обнаружены опухолевые клетки.
- При тонкоигольной биопсии в опухоль молочной железы вводят иглу под контролем УЗИ или маммографии.
- Во время трепанобиопсии (CORE-биопсии) используют специальный инструмент, напоминающий толстую полую иглу. Он позволяет получить больше количество опухолевой ткани молочной железы и более детально ее исследовать.
- При биопсии «пистолет-игла» иглу вводят точно в нужное место с помощью специального пистолета.
- Стереотаксическая вакуум-биопсия практически так же точна, как биопсия рака молочной железы во время хирургического вмешательства, но ее можно выполнить под местной анестезией, не прибегая к общему наркозу. Процедуру проводят с помощью пистолета Bard Magnum и вакуум-аппарата. проводится во время хирургического вмешательства. На исследование отправляют всю опухоль вместе с тканями молочной железы.
- Сентинель-биопсия — исследование сторожевого лимфатического узла во время операции. Оно помогает разобраться, распространилась ли опухоль в регионарные лимфатические узлы, и стоит ли их удалять.
Цитологическое и гистологическое исследование проводят в лаборатории, где оценивают строение отдельных клеток и ткани. В настоящее время доступны молекулярно-генетические исследования: они помогают выявить мутации, за счет которых произошло злокачественное перерождение, и подобрать оптимальную противоопухолевую терапию.
Биопсия позволяет выяснить, является ли опухоль злокачественной, а также определить ее тип и стадию. Кроме того, исследование биопсийного материала дает ответ на вопрос, является ли опухоль гормонозависимой , что также влияет на схему лечения.
Оценка степени распространения рака в организме
Когда рак диагностирован, важно определить его стадию и понять, насколько сильно он распространился. Для этого применяют следующие исследования:
- УЗИ и биопсию лимфатических узлов.
- Компьютерную томографию и МРТ — они помогают оценить размеры, расположение опухоли молочной железы, очаги в других органах.
- Метастазы в печени диагностируют с помощью УЗИ.
- Очаги в легких и костях помогает выявить рентгенография.
- ПЭТ-сканирование — современный «золотой стандарт» диагностики метастазов злокачественных опухолей.

Стадии рака молочной железы
Стадирование при раке молочной железы опирается на общепринятую систему TNM. Буква T в этой аббревиатуре обозначает размер первичной опухоли:
- Tis — «рак на месте», который находится в клетках, выстилающих молочные протоки или дольки, и не вторгается в соседние ткани. Это может быть дольковая, протоковая карцинома или рак Педжета.
- T1 — диаметр опухоли в наибольшем измерении составляет менее 2 см.
- T2 — 2–5 см.
- T3 — более 5 см.
- T4 — опухоль, которая проросла в стенку грудной клетки, кожу, или воспалительный рак.
Буквой N обозначают наличие метастазов в регионарных лимфатических узлах. N0 — очаги в лимфатических узлах отсутствуют. N1, N2 и N3 — поражение разного количества лимфатических узлов.
Буква M обозначает наличие отдаленных метастазов. Рядом с ней может быть указана одна из двух цифр: M0 — нет отдаленных метастазов, M1 — отдаленные метастазы имеются.
В зависимости от значений T, N и M, выделяют пять основных стадий рака молочной железы (внутри некоторых из них есть подстадии):
- Стадия 0: рак на месте.
- Стадия I: опухоль в молочной железе диаметром до 2 см.
- Стадия II: опухоль в молочной железе диаметром до 5 см и более, могут быть метастазы в подмышечных лимфоузлах на стороне поражения.
- Стадия III: опухоль в молочной железе до 5 см и более, может прорастать в грудную стенку или в кожу, имеются очаги в регионарных лимфатических узлах.
- Стадия IV: опухоль может быть любых размеров, не имеет значения, поражены ли регионарные лимфоузлы. Если обнаруживают отдаленные метастазы, всегда диагностируют рак четвертой стадии.
Лечение рака молочной железы
Схема лечения рака молочной железы должна подбираться индивидуально для каждой пациентки с учетом таких факторов, как тип опухоли, стадия, чувствительность новообразования к гормональной терапии. Берется во внимание и общее состояние пациента. Если опухоль обнаружена на ранних стадиях и выбрана правильная тактика ведения, то шанс полностью вылечить рак груди является весьма высоким.
Хирургический метод
Оперативный метод является доминирующим в лечении рака молочной железы. При раннем выявлении опухоли возможно проведение органосохраняющей операции — секторальной резекции. Выполнение такого вмешательства сопровождается повышенным риском местного рецидивирования, в связи с чем его комбинируют с другими методами, например, лучевой терапией.
На более поздних стадиях рак груди лечится с применением мастэктомии — удаления всей молочной железы вместе с ближайшими лимфатическими узлами. Врач также может принять решение об удалении второй молочной железы, если велик риск развития и в ней злокачественной опухоли.
Чтобы разобраться, распространились ли раковые клетки в лимфатические узлы, и определиться с объемом хирургического вмешательства, может быть проведена сентинель-биопсия, или биопсия сторожевого лимфоузла. Во время операции в опухоль вводят радиофармпрепарат или флуоресцентный краситель — это помогает визуализировать лимфоузел, который первым принимает лимфу от ткани молочной железы. Его удаляют и проводят гистологическое исследование. Если в сторожевом лимфоузле не обнаруживают опухолевых клеток, можно ограничиться удалением очага в молочной железе. В противном случае показано иссечение регионарных лимфоузлов.
Лучевая терапия
С целью улучшения непосредственных и отдаленных результатов оперативного вмешательства при раке молочной железы, в качестве вспомогательного метода используется лучевая терапия. Она может применяться в предоперационном периоде для уменьшения степени злокачественности опухоли молочной железы, повреждения и регрессии микрометастазов. Однако чаще к лучевой терапии прибегают после операции, когда необходимо уничтожить раковые клетки, которые могли остаться в организме.

Химиотерапия
Для лечения рака груди применяются химиопрепараты до или после хирургического вмешательства с целью полного излечения, продления жизни и улучшения ее качества, либо для уменьшения объема операции. Каждый из химиотерапевтических препаратов оказывает действие только на клетки в определенной фазе клеточного цикла. Поэтому наиболее эффективно назначение полихимиотерапии — сочетания нескольких лекарственных средств, которые имеют разную эффективность и механизм действия.
В клиниках «Евроонко» для лечения рака молочной железы применяются наиболее современные, оригинальные европейские и американские химиопрепараты. У нас есть возможность составить «молекулярный отпечаток» опухоли, подобрать на основании его анализа наиболее эффективные и безопасные комбинации лекарств.
Лекарственная терапия: гормональные и таргетные препараты
Злокачественная опухоль молочной железы признается гормоночувствительной, если более 10% клеток в ее составе имеют рецепторы к эстрогену или прогестерону. В этом случае применяют гормональную терапию. Чем больше опухоль имеет гормональных рецепторов, чем эффективнее будет такое лечение.
В состав этого вида терапии входят несколько методов, которые останавливают выработку гормонов и блокируют их поступление. На сегодняшний день всё шире используются препараты из группы нестероидных антигормонов, которые воздействуют только на опухоль молочной железы и не затрагивают механизмы гормонообразования во всем организме. Терапия гормональными препаратами назначается как в послеоперационном периоде с целью снижения риска рецидивирования, так и в качестве самостоятельного лечения неоперабельных опухолей молочной железы для контроля над их ростом.
Для лечения рака молочной железы применяют также таргетную терапию — препараты против определенных молекул-мишеней в опухолевых клетках, минимально воздействующие на здоровые клетки организма. Таргетную терапию используют отдельно или в комбинации с другими методами лечения.
Прогноз при раке молочной железы
- На II стадии — 93%.
- На III стадии — 72%.
- На IV стадии — 22%.
Максимальная эффективность противоопухолевого лечения достигается только в том случае, если оно проводится в соответствии с международными протоколами и учитывает индивидуальные особенности каждого пациента. Именно так назначают лечение онкологи «Евроонко».
Рак молочной железы
По распространенности рак молочной железы (РМЖ) занимает первое место среди онкологических заболеваний. Он поражает ежегодно 1 млн. 600 тыс. женщин в мире и свыше 66 тыс. в Российской Федерации.
В ближайшие 20 лет во всех странах прогнозируется почти двукратное увеличение заболеваемости женщин раком груди, что объясняется увеличением продолжительности жизни и улучшением методов диагностики.
За последние годы, благодаря более раннему выявлению опухолей, смертность от рака груди у женщин снижается. В развитых странах, где применяется маммографический скрининг населения, этот показатель снизился на 30–50%.
Биологические подтипы РМЖ
Рак молочной железы – это не единообразное заболевание. При лечении клиницисты учитывают принадлежность опухоли к конкретному подтипу. Генетическое тестирование и иммуногистохимический метод, позволяют надежно определить биологические подтипы РМЖ. Эти подтипы сами по себе включают многие факторы риска и предсказывающие признаки, что позволяет выбрать наиболее эффективную терапию для больного.
Доказанное с помощью молекулярно-генетического анализа и иммуногистохимического исследования патогенетическое разнообразие РМЖ позволяет индивидуализировать лечение.
Увеличение выживаемости при раке молочной железы связано не только с широкомасштабным внедрением маммографического скрининга, но и адекватным использованием системных видов лечения.
Диагностика рака молочной железы
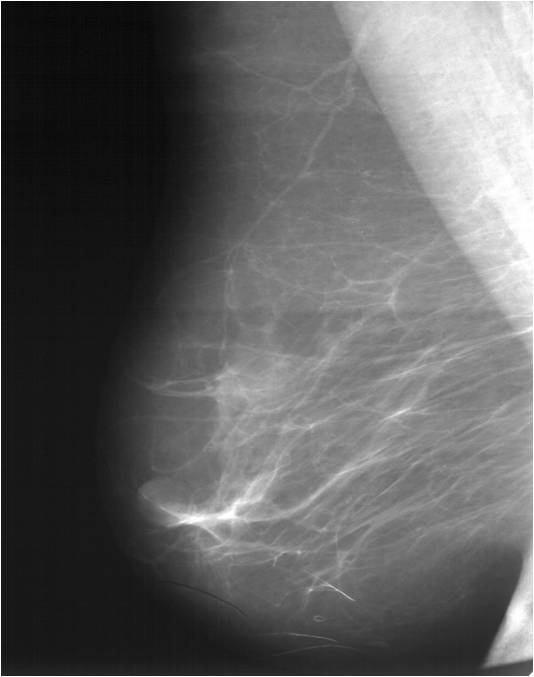
Для выявления злокачественных опухолей молочной железы существует определенный алгоритм диагностики, и его первичный элемент — маммографический скрининг. Чувствительность этого метода диагностики для опухолей от 2 мм до 5 мм составляет около 85%. Маммографическое исследование выполняют в двух проекциях.
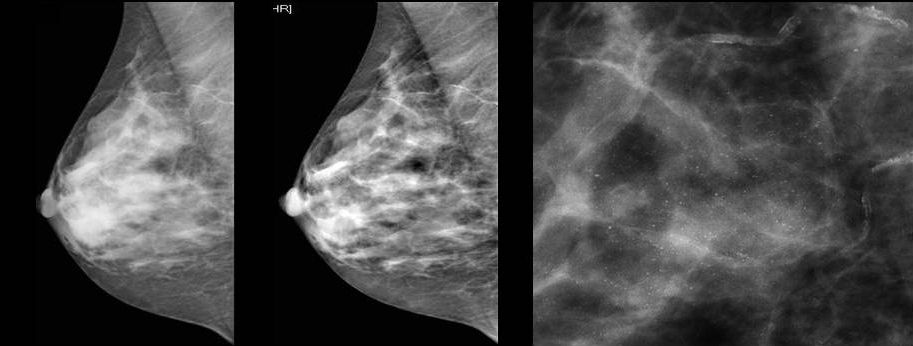
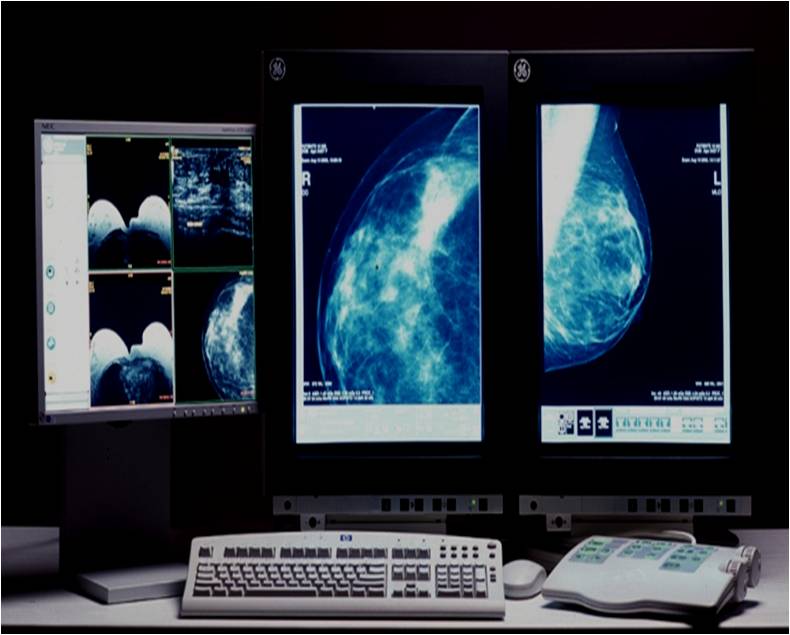
Молодым женщинам с плотным строением молочной железы необходимо включение в программу наблюдения методов УЗИ и МРТ.
Магнитно-резонансная томография
Поскольку традиционный маммографический скрининг у женщин до 40 лет малоэффективен, для скрининга может понадобиться альтернативная методика — МРТ. Современная контрастная магнитно-резонансная томография — высокочувствительный метод диагностики заболеваний молочной железы.
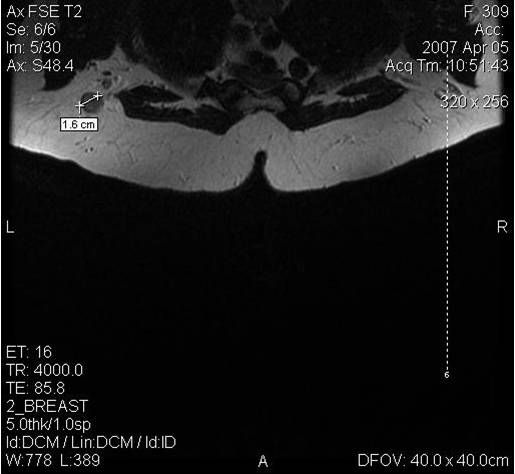
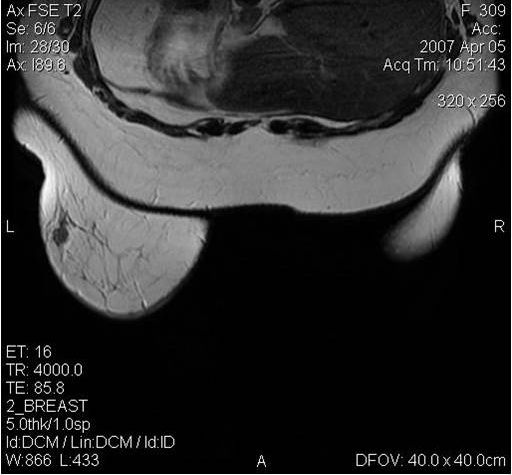
МРТ-диагностика рака молочной железы
У женщин с мутациями BRCA1 или BRCA2 при проведении МРТ возможно диагностировать рак молочной железы на самых ранних стадиях.
Пункция под контролем УЗИ
При ряде показаний женщинам назначается биопсия молочной железы под контролем УЗИ. Это исследование позволяет прицельно брать биологический материал для гистологического исследования, определения уровня экспрессии стероидных гормонов и статуса Her-2.
Факторы риска РМЖ
Известно множество факторов, повышающих риск возникновения рака молочной железы. На некоторые из них повлиять невозможно:
- семейная история по РМЖ,
- раннее менархе (начало месячных),
- позднее наступление менопаузы.
В то же время существуют и модифицируемые факторы, такие как:
- избыточный вес в постменопаузе,
- использование заместительной гормонотерапии,
- потребление алкоголя,
- курение
Стратегические шаги, направленные на снижение риска возникновения РМЖ включают контроль веса и борьбу с ожирением, регулярную физическую активность, уменьшение потребления алкоголя.
Большинство факторов риска рака молочной железы связано с действием гормонов на ткань молочной железы (раннее менархе, позднее наступление менопаузы, ожирение, применение гормональных препаратов). Считается, что именно женские половые гормоны, стимулируют процессы клеточного роста и повышают риски повреждения ДНК, что может привести к развитию злокачественного новообразования.
Наследственные факторы риска рака молочной железы
Только 5–10% случаев рака молочной железы обусловлены унаследованными мутантными генами BRCA. Но при этом, среди носителей мутаций риск возникновения заболевания может достигать 80%.
Чем младше возраст выявления первичного заболевания рака груди, тем выше вероятность заболеть контралатеральным раком, т.е. противоположной молочной железы.
Семейная история с наличием заболеваний раком молочной железы у кровных родственников, даже без ассоциации с мутациями BRCA, также повышает риск возникновения РМЖ.
Образ жизни
Ожирение
Различными исследованиями доказано существование связи между заболеваемостью первичным РМЖ в постменопаузе и ожирением. Есть подтверждение связи между избыточным весом и низкой выживаемостью при всевозможных видах РМЖ.
Алкоголь
Алкоголь — также установленный фактор риска возникновения первичного РМЖ. Достоверность его отрицательного воздействия на пациентов, перенесших рак молочной железы, убедительна, так как он влияет на увеличение количества циркулирующих эстрогенов.
Симптомы рака молочной железы
Только врач может оценить значимость различных симптомов. Однако каждой женщине необходимо знать, при каких симптомах надо обращаться к маммологу:
- «Образование», уплотнения, узел, инфильтрат, опухоль, «шарик» — что-то подобные этому вы обнаружили. Это еще не повод решить, что у вас РМЖ, но повод показаться специалисту.
- Деформация контура молочной железы, ареолы или соска (втяжение кожи или наоборот выбухание)
- Втяжение соска; особенно, если появилось недавно
- Выделение крови из соска
- Отек кожи всей молочной железы или ее локального участка
- Появление раздражения, мокнутые «ранки», язвочки, корочки на соске или ареоле
- Изъязвления (длительные, без видимой причины) на коже груди
- Дискомфорт в подмышечной области и обнаружение лимфоузлов ( «шариков» ) в подмышечной области
- Изменение цвета кожи молочной железы — покраснение, повышение температуры кожи в этой области.
Все эти симптомы могут быть проявлениями различных заболеваний (их насчитывается несколько десятков), возможно, не злокачественной природы. Однако, это может решить только специалист по заболеваниям молочной железы.
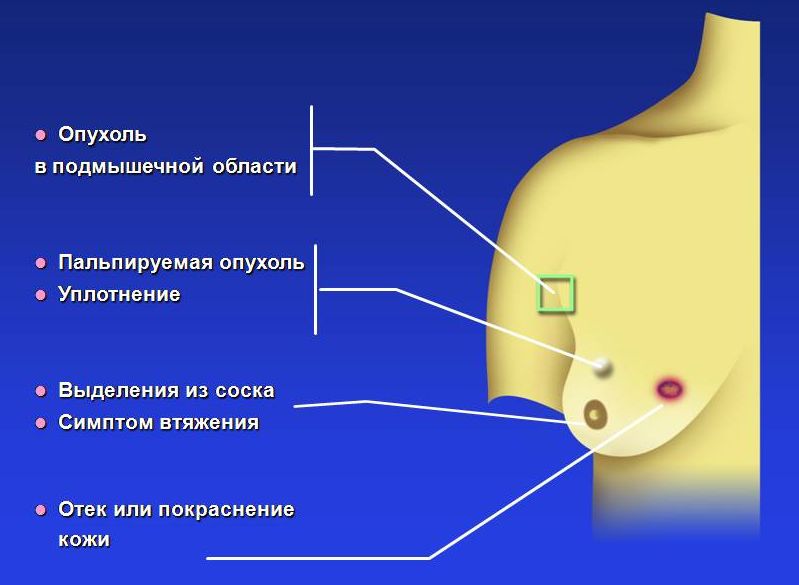
Признаки и симптомы рака молочной железы
Стадии заболевания
0 стадия
Это стадия, когда не выявлена первичная опухоль, или она не может быть оценена, а также в случае неинвазивного рака молочной железы (что означает опухоль не выходит за границы своего появления, так называемый рак in situ).
1 стадия
Раковые клетки в этой стадии инвазируют или прорастают в соседние ткани. Опухолевый узел не более 2 см, лимфоузлы при этой стадии не поражены.
2 стадия
В этой стадии опухолевый узел превышает 2см и может достигать до 5см. При этой стадии могут быть поражены лимфоузлы, но поражение лимфоузлов носит одиночный характер, они не спаяны друг с другом и находятся на той же стороне, что и опухоль. В случае поражения лимфоузлов размер опухоли может быть и менее 2см.
3 стадия
Инвазивный рак, более 5 см или с явным и значительным поражением лимфатических узлов. При этом лимфоузлы могут быть спаяны между собой.
4 стадия
На этой стадии опухоль прорастает в кожу груди, грудную стенку либо во внутренние грудные лимфатические узлы. Она может быть любых размеров.
К 4 стадии рака молочной железы относится воспалительный рак, он встречается до 10 % всех случаев. Симптомы воспалительной формы рака груди это покраснение кожных покровов, железа становится теплой, отмечается увеличение и/или уплотнение части либо всей молочной железы. Кожа приобретает вид апельсиновой корки. Эту форму рака надо дифференцировать с воспалением молочной железы – маститом.
Также при 4 стадии опухоль может распространяться за пределы грудной клетки, в подмышечную область, внутренние грудные лимфатические узлы. Возможны метастазы в надключичные лимфатические узлы, а также в легкие, печень, кости или головной мозг.
Как выглядит рак груди в разных стадиях:
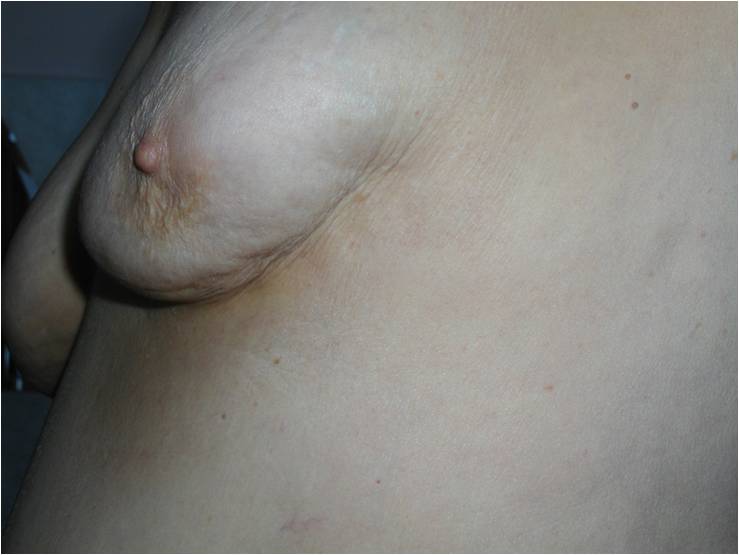
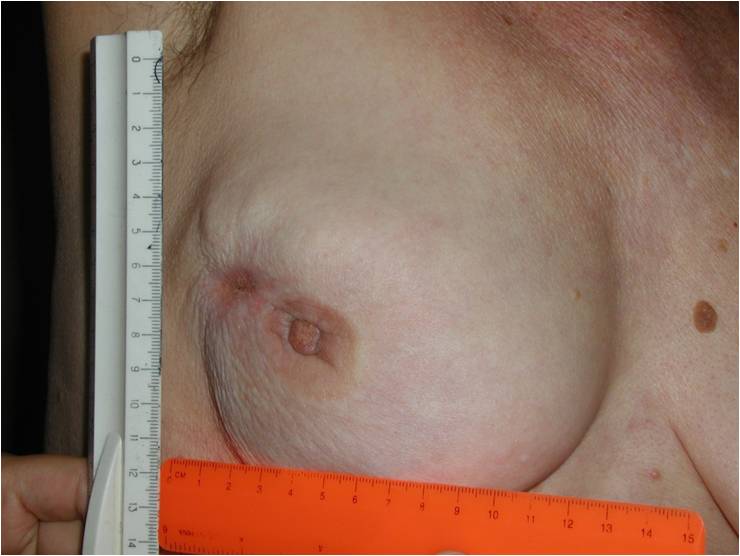

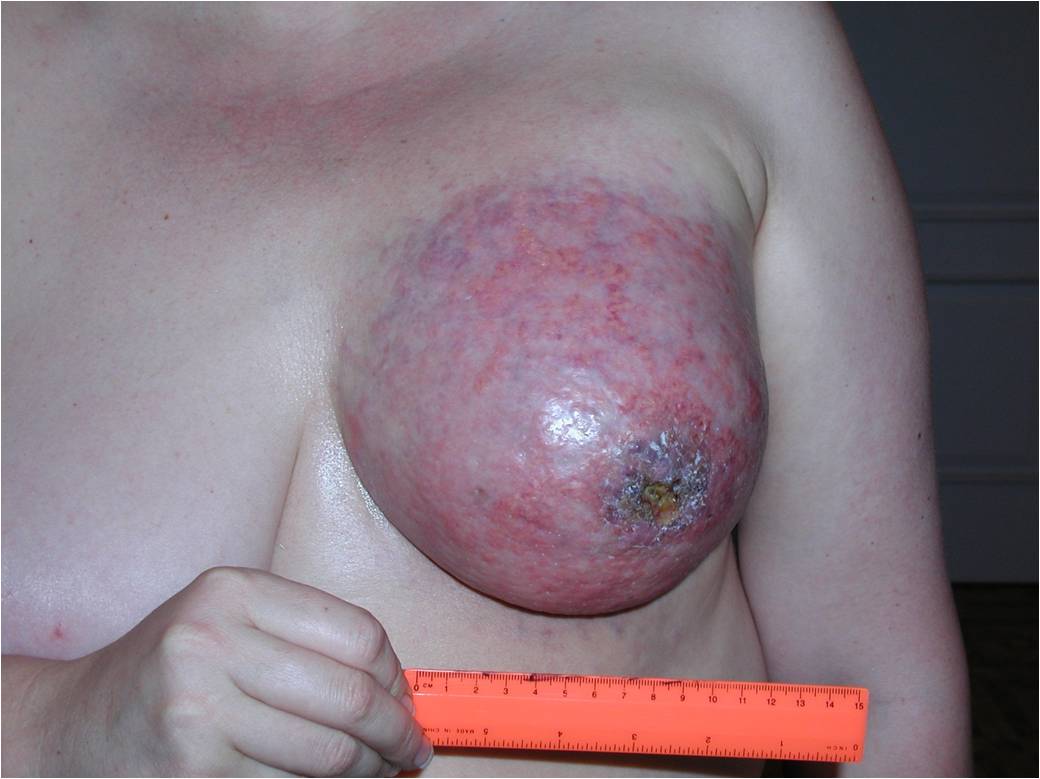
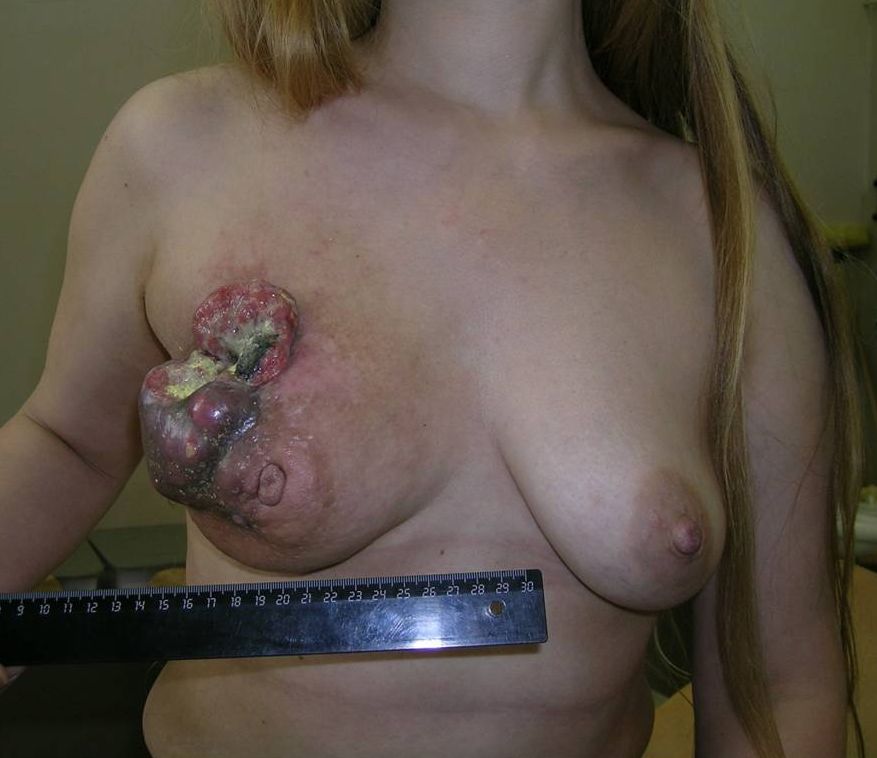
Методы лечения рака молочной железы
Хирургическое лечение
Хирургическая операция — основной метод лечения при опухолях груди, и от качества его проведения во многом зависит исход заболевания. По данным некоторых штатов Индии, в которых по религиозным мотивам не проводится хирургическое лечение, показатели заболеваемости практически равняются показателям смертности. Обычно смертность от РМЖ в два — четыре раза уступает заболеваемости.
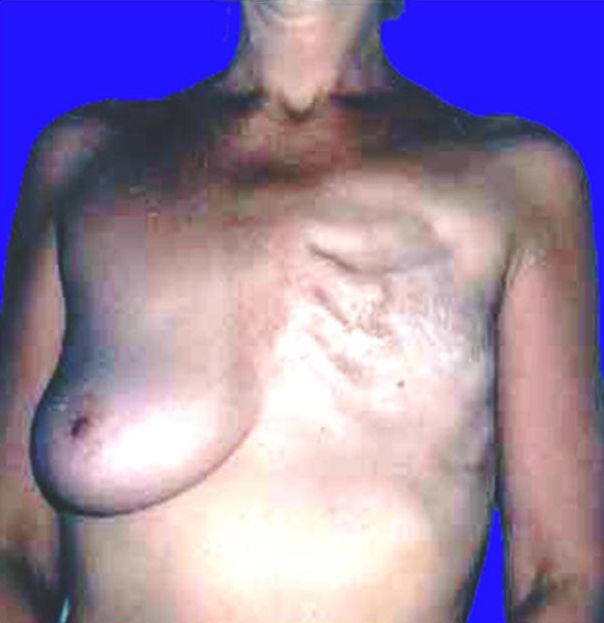

Однако, после хирургического лечения чаще всего следует лучевое. Местное лечение без послеоперационной лучевой терапии часто приводит к локально-регионарным рецидивам заболевания. Дело в том, что после завершения хирургической операции невозможно исключить существования скрытых отдаленных метастазов. Даже у больных с опухолями менее 1 см в диаметре в 10% случаев возможен рецидив заболевания.
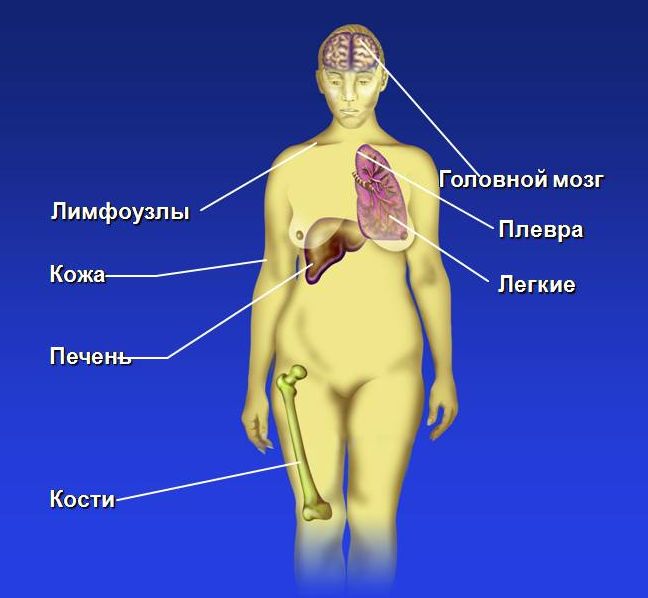
Локализация отдаленных метастазов при РМЖ
Органосохраняющие операции
Сейчас во всем мире наблюдается тенденция к сокращению объема хирургического вмешательства без потери эффективности. Хирургическое и лучевое лечение РМЖ развивается и совершенствуется в направлении органосохранения.
Благодаря внедрению маммографического скрининга, резко возросло число больных с ранней стадией заболевания, когда лимфоузлы не поражены метастазами. В этом случае «классическое» удаление всех уровней лимфоузлов было бы избыточной калечащей процедурой. На помощь хирургам пришел метод биопсии сигнальных (сторожевых) лимфатических узлов.
Поскольку, метастазы в подмышечных лимфоузлах появляются последовательно от первого ко второму, затем к третьему уровню, то достаточно определить наличие метастазов именно в первом лимфоузле. Его назвали «сигнальным»: если сигнальный лимфатический узел не содержит метастазов, то другие лимфоузлы также не метастатические.
Благодаря этому органосохраняющему методу, тысячи пациенток избежали избыточной полной хирургической диссекции, удаление раковой опухоли не привело к удалению груди.
Последние результаты клинических испытаний, в том числе и при участии НИИ онкологии им. Н.Н. Петрова, подтвердили безопасность отказа от полной подмышечной диссекции. Биопсия сигнальных (сторожевых) лимфатических узлов постепенно вытесняет подмышечную диссекцию как стандартную процедуру стадирования РМЖ.
Концепция биопсии сигнальных лимфатических узлов приобретает все большее признание и введена для многих локализаций опухолей в стандарты хирургического лечения Европейской Организацией по Изучению и Лечению Рака (EORTC).
Химиотерапия
Химиотерапия, наряду с хирургическим вмешательством, является одним из основных методов терапии рака. Послеоперационная химиотерапия улучшает результаты хирургического лечения, как и прогноз заболевания.
Ранее решение о назначении химиотерапии основывалось на двух факторах:
- стадия заболевания
- состояние регионарных лимфоузлов.
Благодаря многочисленным исследованиям ученых изменяются представления о биологии рака молочной железы, и выбор режимов химиотерапии значительно расширяется. И сегодня химиотерапевтическое лечение назначают даже при отсутствии метастазов в лимфоузлах, если небольшие по размеру опухоли обладают агрессивными биологическими характеристиками.
Люминальный А рак
При люминальном А раке избегают назначать проведение химиотерапии, особенно при негативных лимфоузлах, и применяют одну эндокринотерапию.
Люминальный В рак
Люминальные В опухоли характеризуются высокой агрессивностью. В этом случае чаще всего будет назначена химиотерапия, а выбор лечения основывается на оценке риска развития рецидива.
HER2-позитивный рак молочной железы
Лечение HER2-позитивного рака молочной железы основано на применении стандартных схем химиотерапии – трастузумаб и ХТ, основанная на антрациклинах и таксанах. Однако, только небольшой процент пациентов выигрывает от лечения, но все подвержены связанной с этим токсичностью.
Трижды негативный РМЖ
Трижды негативный рак молочной железы обычно ассоциируется с плохим прогнозом. Из-за редкой встречаемости особых типов РМЖ нет достаточных данных о роли адъювантной химиотерапии.
Химиотерапия при РМЖ у очень молодых женщин
Рак молочной железы в молодом возрасте обычно протекает агрессивно, часто встречаются гормонорезистеные и HER2-позитивные опухоли с иными свойствами, чем у более пожилых женщин. Для таких пациенток, моложе 35 лет, адъювантная полихимиотерапия почти всегда является необходимым методом лечения.
Химиотерапия пожилых пациенток
У пожилых пациенток (старше 65 лет) при решении вопроса о назначении адъювантной химиотерапии обязательно учитываются общее состояние организма и наличие сопутствующих хронических заболеваний.
В идеале пожилые пациенты должны подвергаться гериатрической оценке для определения их «пригодности» к адъювантому лечению. Потенциальный эффект лечения должен быть сбалансирован с теми рисками для организма, которые несет химиотерапия. Врач определяет наиболее эффективный и при этом наиболее безопасный специфический режим, основываясь на подтипе опухоли и индивидуальных характеристиках пациента.
Гормонотерапия
Молодые женщины с гормоноположительным раком молочной железы сохраняют риск рецидива заболевания на протяжении по крайней мере 15 лет после первичного заболевания. Онкологи должны определить, кто из пациентов нуждается в долгосрочной адъювантной терапии тамоксифеном или ингибиторами ароматазы.
Неоадъюватная (предоперационная) терапия
Неоадъюватная терапия занимает ведущую роль в лечении женщин с неоперабельным раком молочной железы, а также имеет важное значение при операбельных опухолях, когда выполняются органосохраняющие операции.
Эффект неоадъювантного лечения ДО (слева) и ПОСЛЕ (справа)
Лучевая терапия
Лучевое лечение после проведенного хирургического вмешательства играет важную роль в терапии рака молочной железы и прогнозе заболевания. В НМИЦ онкологии им. Н.Н. Петрова было проведено исследование роли лучевой терапии после органосохраняющих операций (секторальная резекция с аксиллярной лимфоаденэктомией) у пациенток с минимальным РМЖ.
Анализ десятилетней безрецидивной выживаемости доказал более высокую эффективность лечения в группе больных, где применялась послеоперационная лучевая терапия.
Стратегии профилактики РМЖ
- Химиопрофилактика
- Профилактические хирургические вмешательства
- Коррекция образа жизни
Использование лекарственных препаратов для снижения риска заболевания называется химиопрофилактикой. На сегодняшний день одобренными препаратами для профилактики рака молочной железы являются тамоксифен и ралоксифен.
Тамоксифен может использоваться как пременопаузальными, так и постменопаузальными женщинами. Прием тамоксифена приводит к снижению риска РМЖ на 38% на более чем 10 летний период. Наиболее распространенными нежелательными явлениями на фоне приема препарата являются приливы.
В настоящее время клинические исследования изучают роль другого класса препаратов – ингибиторов ароматазы для оценки эффектов снижения риска РМЖ, которые сегодня используются только для лечения РМЖ. Предварительные результаты оказываются многообещающими. Ингибиторы ароматазы действуют только у женщин с нефункционирующими яичниками.
Профилактические хирургические операции по удалению молочных желез проводятся только в одном случае – если женщина является носителем мутаций в генах BRCA1 и BRCA2, известных как «синдром Анджелины Джоли». Мировой практикой доказано, что при удалении ткани обеих молочных желез риски РМЖ снижаются более чем на 90%. Такие операции выполняются в клиниках США и Израиля. В Европе подход к этому вопросу более консервативный.
В НМИЦ онкологии им. Н.Н. Петрова при проведении хирургического лечения женщинам с мутациями BRCA1 предлагается профилактическое удаление и реконструкция молочной железы.
Активный образ жизни идет на пользу и должен поддерживаться среди женщин, перенесших рак молочной железы. К этому единому мнению пришли в своих исследованиях эксперты таких мировых сообществ , как American Cancer Society (Американское онкологическое общество) и American College of Sports Medicine (Американская коллегия спортивной медицины). В дополнение к постоянной физической активности, эксперты рекомендуют женщинам удерживать постоянный вес и ограничивать потребление алкоголя, это также позволит снизить риск развития рака молочной железы.
Рак молочной железы (рак груди) — симптомы и лечение
Что такое рак молочной железы (рак груди)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Дикова Юрия Юрьевича, пластического хирурга со стажем в 15 лет.
Над статьей доктора Дикова Юрия Юрьевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Термин «рак молочной железы» (РМЖ, Dreast cancer) объединяет различные виды опухолей. Современные исследователи отмечают, что рак груди — наиболее часто диагностируемый вид рака у женщин, и выделяют несколько десятков разновидностей заболевания, которые отличаются по характеру течения и вероятности благоприятного исхода для пациента.
Как и другие онкологические заболевания, рак груди развивается в результате бесконтрольного деления и роста злокачественных клеток. Они истощают организм и отравляют его продуктами своей жизнедеятельности, что в итоге может приводить к возникновению сопутствующих нарушений и летальному исходу. Рак молочной железы — часто весьма агрессивная опухоль. Без лечения она быстро растет и распространяет метастазы — ответвления, которые поражают другие органы. Поэтому очень важно начинать лечение своевременно, а для этого необходимо выявить заболевание уже на ранней стадии.
Факторы риска рака груди
Согласно современным исследованиям, рак груди возникает под воздействием комплекса причин:
- наследственность;
- неблагоприятная экологическая обстановка;
- нарушения выработки женских гормонов (прогестерона и эстрогена);
- возраст старше сорока лет;
- аборты;
- сильные стрессы;
- ожирение;
- недостаток физической активности и др [1] .
Таким образом, значительная часть факторов, вызывающих рак груди, поддается контролю. Хотя наличие заболевания в анамнезе у кого-то из членов семьи повышает риск того, что у женщины разовьется злокачественная опухоль груди, генетическая предрасположенность — это лишь один из факторов, а случаи семейного рака отмечаются нечасто [2] . Сегодня наследственную предрасположенность можно выявить при помощи анализа на наиболее распространенные мутации: BRCA 1, BRCA -2, CHEK. Это можно сделать в большинстве крупных лабораторий, достаточно сдать кровь.
В то же время, многие другие факторы поддаются контролю. Важно понимать, что если одновременно представлено несколько факторов, вероятность онкологического заболевания возрастает. Женщина может снизить её, если будет регулярно проходить обследования у врача-маммолога и вести здоровый образ жизни.
Беременность и рак молочных желёз
Беременность может как снижать риск развития рака груди, так и провоцировать бурное прогрессирование злокачественной опухоли. Потенциальный вред от беременности связан, в первую очередь, с эндокринным влиянием на опухоль. Рак молочной железы, ассоциированный с беременностью, выявляют у 0,03 % беременных. Среди всех больных раком груди заболевание встречается в 0,2–3,8 % случаев.
На заболеваемость раком груди влияет возраст первых родов: у нерожавших женщин или при поздних первых родах (старше 30 лет) риск заболеть рака груди в 2–3 раза выше, чем у рожавших до 20 лет. Отсутствие лактации повышает риск развития рака груди в 1,5 раза [15] .
В каком возрасте чаще возникает рак груди?
В 35 % случаев рак молочной железы развивается в 40–49 лет [14] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы рака молочной железы
Рак груди — это системное заболевание. Он не только разрушает ткани, непосредственно пораженные опухолью, но и разрушительно действует на весь организм в целом. Поэтому и признаки рака груди могут быть связаны не только с пораженным органом, но и с общими симптомами в виде похудения, общей слабости.
В то же время, нередки случаи, когда в начале заболевания опухоль никак не дает о себе знать. В такой ситуации от врача требуется детально знать симптомы рака груди, чтобы выявить болезнь, пока она не перешла в запущенную стадию. Большую ценность имеют инструментальные обследования, такие, как маммография, УЗИ молочных желез или МРТ (в сложных случаях). Женщинам средних лет следует обследоваться регулярно.
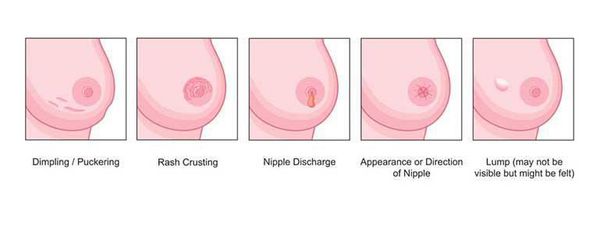
Обратиться к врачу нужно при появлении следующих признаков рака груди [3] :
- любое опухолевое образование в груди;
- изменился внешний вид или форма груди;
- из сосков есть выделения:
- изменилась форма соска или ареолы;
- кожа груди покраснела, стала слишком морщинистой или отекает;
- на груди заметны участки со втянутой кожей.
Любой из перечисленных признаков рака груди должен стать поводом для того, чтобы пройти обследование молочных желез. При дальнейшем развитии заболевания симптомы усугубляются, если пациентка не получает должного лечения. Форма груди может существенно искажаться. Появляются признаки интоксикации организма продуктами жизнедеятельности раковых клеток, а метастазы поражают и другие органы. Возникает боль при движении рукой с той стороны, которая поражена опухолью. В запущенных случаях на поверхности кожи груди появляются незаживающие язвы.
Патогенез рака молочной железы
Часто рак груди относится к категории аденокарцином. Так называют опухоли из железистого эпителия. В данном случае это клетки, которые выстилают протоки молочных желез. Внутри них и развивается опухоль, постепенно разрастаясь и захватывая все большее количество тканей. Сначала кожа груди становится морщинистой или втянутой, но если поражение более серьезно, внутренние слои кожи разрушаются, появляется синдром «апельсиновой корки», а затем происходит изъязвление кожного покрова.
Метастазы рака груди распространяются по организму через лимфатическую и кровеносную систему. Прежде всего страдают лимфатические узлы, которые находятся вблизи от пораженных участков (подмышечные, подключичные, надключичиные). Опухоли часто метастазируют в легкие, печень, головной мозг и кости. Врачами неоднократно зафиксированы и случаи отдаленных метастазов, например, в брюшную полость. Именно отдаленные метастазы, а не основное заболевание, нередко становятся причиной гибели пациентов, поскольку они поражают различные системы организма и нарушают их нормальное функционирование [4] .
Характеризуя степень развития заболевания, учитывают:
- размер самой опухоли;
- состояние лимфатических узлов;
- наличие метастазов в различные органы.
Классификация и стадии развития рака молочной железы
Может отличаться и местоположение опухоли. Онкологический процесс поражает одну или обе груди, по-разному располагаясь в молочной железе, проникая в ее дольки и протоки.
У многих пациенток развивается узловой рак. Для этой разновидности характерна округлая опухоль, в которой прощупывается бугристая узелковая структура.
При диффузном раке груди (отечно-инфильтративная форма) подобной структуры не наблюдается, поскольку болезненный процесс охватывает сразу всю железу и начинается, подобно воспалительным заболеваниям груди, с покраснения, подъема температуры и т. д. Диффузный рак быстрее прогрессирует и активнее дает метастазы. Из-за этого бываю трудности с диагностикой данной формы рака.
Отдельную разновидность представляет собой болезнь Педжета. Это злокачественная опухоль, которая поражает сосок и окружающую его область кожи. Обычно оно развивается медленно, постепенно переходя на другие части молочной железы.
Принадлежность опухолевых клеток к тому или иному типу определяется в ходе гистологического исследования, когда кусочек опухолевой ткани исследуется под микроскопом. Для построения тактики лечения необходимо понять, к какому типу относится опухоль [5] .
Выделяют следующие биологические подтипы рака груди:
- люминальный, или гормоночувствительный (HER2-позитивный и HER2-негативный);
- нелюминальный HER2-позитивный;
- трижды негативный.
Наиболее благоприятный по течению — люминальный HER2-негативный рак. В опухоли есть рецепторы к гормонам эстрогену и прогестерону. Данный тип рака отвечает на гормонотерапию, но мало восприимчив к химиотерапии.
HER2-позитивный рак груди — в опухоли есть рецепторы к человеческому эпидермальному фактору роста (HER2). Отвечает на таргетную терапию Трастузумабом.
Самый неблагоприятный по течению рак груди — трижды негативный. В опухоли нет ни гормональных рецепторов, ни рецепторов HER2.
Стадии рака груди
- К первой стадии относят опухоли размером не больше 2 сантиметров, которые не имеют метастазов.
- На второй стадии опухоль достигает уже пяти сантиметров. Лимфатическая система может оставаться незатронутой, но могут уже появиться и метастазы в несколько лимфоузлов.
- На третьей стадии опухоль становится больше 5 сантиметров. Метастазы наблюдаются только в лимфоузлах, в то время как в других внутренних органах их нет.
- Главный признак четвертой стадии — метастазы в отдаленные органы — печень, легкие, головной мозг, кости.
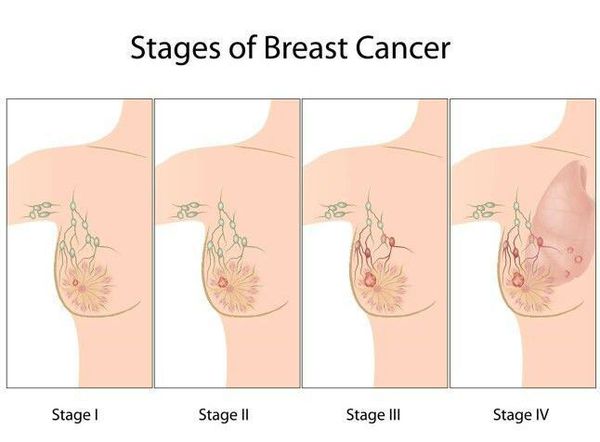
Осложнения рака молочной железы
Осложнения рака молочной железы могут быть связаны как с влиянием на организм самого заболевания, так и с его лечением, поскольку проведение операции, лучевая терапия или химиотерапия связаны с определенными рисками и побочными действиями. Если опухоль долгое время находится без лечения, возможно изъязвление опухоли и кровотечение из нее. На последних стадиях болезни возникают осложнения, связанные с поражением внутренних органов метастазами. Например, если поражены легкие, возникают дыхательная недостаточность, плеврит.
Оперативное лечение рака груди для многих женщин осложняется психологическими проблемами, ведь часто полное удаление молочной железы оказывается неизбежным. Нередко женщинам сложно это принять [6] . В современной медицине разработаны стратегии борьбы с подобными проблемами, а также хорошо развито протезирование и реконструктивные операции, которые восстанавливают естественный внешний вид груди. Иногда после операции рука остается отечной из-за нарушения оттока лимфы. С этим осложнением борются с помощью специального комплекса упражнений, лимфодренажа, хирургических манипуляций по пересадке лимфоузлов или наложения новых лимфовенозных анастомозов.
После лучевой терапии и химиотерапии часто наблюдаются реакции со стороны кожи. Выпадают волосы, ногти становятся хрупкими, кожа сухая и шелушится. Эти симптомы проходят после окончания терапии, хотя организму понадобится некоторое время на восстановление. Частое осложнение химиотерапии — тошнота, снижение показателей крови – лейкоцитов, тромбоцитов. Это в свою очередь может приводить к выраженному снижению иммунитета и развитию кровотечений.
Диагностика рака молочной железы
При диагностике рака молочной железы ключевой задачей врача является выявление заболевания на начальной стадии заболевания. Своевременно проведя диагностику, можно остановить развитие опухоли еще до того, как она начнет давать метастазы в лимфоузлы и внутренние органы. В результате удастся сократить негативное воздействие на организм [7] .
Осмотр и пальпация
Осмотр молочных желез и их пальпация позволяет врачу обнаружить ассиметрию молочных желез, изменения их формы и положения, а также изменения поверхности кожи, если они есть. Прощупывая молочные железы, врач может не только обнаружить опухоль, но и определить ее диаметр и структуру, локализовать местоположение. Также врач пальпирует лимфоузлы, чтобы определить, являются ли они увеличенными или уплотненными.
Инструментальная диагностика
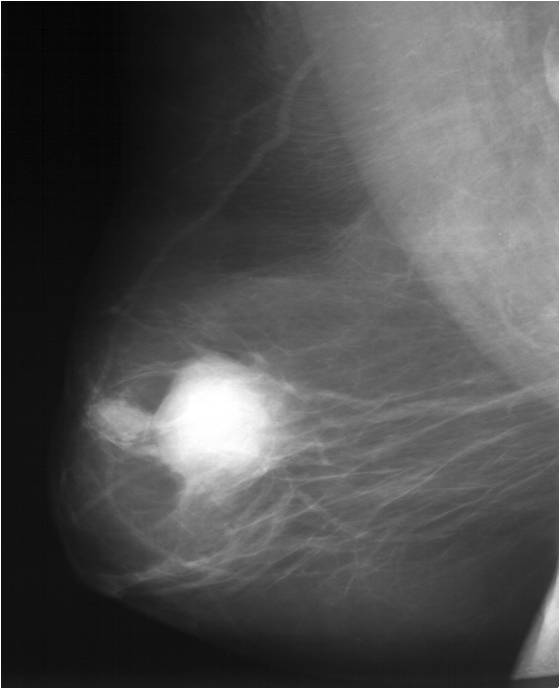
Среди инструментальных методов диагностики ключевое значение имеет УЗИ (у женщин до 35 лет) и маммография (у женщин после 35 лет) — рентгенологическое исследование молочной железы. Она дает врачу точное представление о положении и размерах опухоли, позволяет увидеть, какие именно части молочной железы пострадали от опухоли. Маммография обнаруживает опухоль, когда она составляет от 0,5 сантиметров. Это значит, что начать лечение удастся еще на первой или второй стадии заболевания.
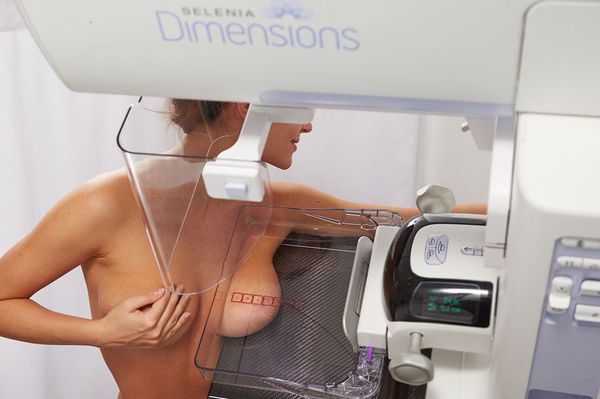
Иногда ультразвуковое исследование позволяет выявить опухоли, которые из-за особенностей структуры остаются незаметными на маммограммах.
В сложных случаях диагностика дополняется МРТ молочных желез.
Для создания более полной картины используют и другие исследования. Чтобы определить характер опухоли, назначается биопсия — анализ взятого из опухоли клеточного материала. Галактография и дуктография позволяют проверить состояние протоков молочных желез и понять, насколько они затронуты опухолью. В качестве дополнительного диагностического метода используется УЗИ.
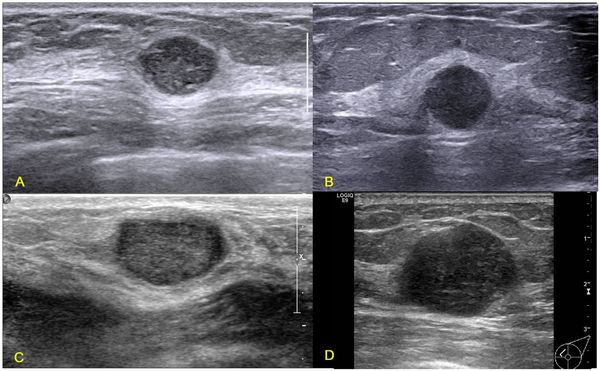
Окончательный диагноз злокачественной опухоли можно поставить только на основании морфологического исследования. Для этого из опухолевого узла нужно взять фрагмент тканей — биопсию — и исследовать его под микроскопом. Это позволит определить тип опухоли и подобрать верную тактику лечения. Более простым вариантом является выполнение тонкоигольной биопсии, но риск ошибочного диагноза будет выше.
Чтобы проверить наличие метастазов в отдаленных органах, необходимо выполнять рентгенологическое исследование легких, УЗИ органов брюшной полости, малого таза и периферических лимфатических узлов, радиоизотопное сканирование костей.
Лабораторная диагностика
Наиболее распространённый онкомаркер при раке груди — СА 15-3. Однако у него довольно низкая специфичность (т. е. результат бывает положительным и у здоровых женщин). Может применяться для оценки эффективности лечения.
Если какие-то симптомы уже появились, очень важно не затягивать с диагностическими процедурами, поскольку в случае агрессивной формы рака груди задержка даже на один месяц может существенно снизить шансы на успешное лечение.
Лечение рака молочной железы
Для лечения рака молочной железы, как правило, используют комплекс различных методов. Их комбинация подбирается индивидуально. Чаще всего речь идет о хирургическом лечении, которое поддерживается химической или лучевой терапией, применением гормональных препаратов и других противоопухолевых средств.
Хирургическое лечение
Хирургические операции для лечения рака груди были впервые разработаны больше века назад. С тех пор их техника неоднократно улучшалась и дорабатывалась, но суть остается прежней: хирург полностью удаляет молочную железу вместе с близлежащими лимфатическими узлами. В современной практике используются радикальная мастэктомия, квадрантэктомия и лампэктомия [8] . Все эти операции предполагают удаление молочной железы или ее части и ближайших лимфатических узлов. В дальнейшем врач может назначить реконструктивную пластическую операцию, чтобы восстановить форму груди пациентки с использованием силиконового протеза или собственных тканей. В настоящее время распространение получила онкопластическая хирургия молочных желез, которая позволяет соблюдать онкологические принципы удаления опухоли и сохранять максимально эстетичную форму груди. Кроме того, существует возможность сохранять лимфатические узлы, если они не поражены опухолью. Для этого требуется выполнить биопсию сигнального лимфоузла.
Лучевая терапия
Лучевая терапия рака молочной железы применяется до и после операции, чтобы предотвратить рецидив (повторное развитие опухоли). Она может использоваться и в качестве самостоятельного метода лечения, если операция по каким-то причинам невозможна.
Химиотерапия
Кроме того, больным назначают и химиотерапию. Выбор конкретной схемы лечения зависит от типа злокачественной опухоли и других факторов в анамнезе больного. Она нацелена и на уничтожение присутствующих в организме злокачественных клеток, и на предотвращение рецидива. Сегодня активно ведется разработка новых препаратов, которые смогут поражать только опухолевые клетки и не повреждать здоровые, в отличие от классической химиотерапии (таргетная терапия).
Западные исследователи отмечают, что поскольку в последнее время рак молочной железы становится скорее хроническим заболеванием, а не угрожающим жизни благодаря успешной ранней диагностике, на практикующих врачах лежит огромная ответственность за выбор методов лечения и их последствия для здоровья пациентки [11] . Так, например, успешное использование больших доз синтетических эстрогенов для лечения постменопаузального рака молочной железы считается первой эффективной «химиотерапией», проверенной в клинических испытаниях для лечения различных видов рака [12] .
Гормональная терапия
Гормонотерапия проводится при люминальном раке груди, при котором в опухоли есть рецепторы к гормонам эстрогену и прогестерону. Если лечение комплексное, то гормоны назначают после хирургического и химиотерапевтического лечения.
Диета
Специальная диета при раке груди не требуется, достаточно сбалансировано питаться. Соблюдать диету нужно, если есть сопутствующие заболевания: болезни ЖКТ, кахексия, осложнения после химиотерапии и т. д.
Реконструктивная маммопластика: как вернуть груди эстетичный вид
Хирургическое лечение рака груди остается ведущим, и хотя на ранних стадиях проблему можно решить лампэктомией (частичным удалением тканей), мастэктомия, то есть удаление молочной железы, зачастую остается единственным методом избавиться от опухоли.
Многие женщины боятся последствий мастэктомии — значительного косметического дефекта. Однако благодаря современным технологиям пластической хирургии удается решить проблему: восстановить здоровый и естественный вид груди при помощи реконструктивной маммопластики.
Основная задача операции – вернуть груди прежний облик. Однако реконструкция помогает также решить проблемы, часто возникающие после мастэктомии, а именно:
- Сбалансировать нагрузку на грудной отдел. После удаления большая нагрузка приходится на ту часть, где сохранена молочная железа;
- Предотвратить патологии костей и суставов. Неравномерная нагрузка на позвоночник приводит к искривлению позвоночника и нарушению осанки;
- Предотвратить заболевания внутренних органов. Искривление позвоночника негативно сказывается на работе сердца и легких.
То есть реконструкция груди — это способ как вернуть себе психологический комфорт, так и сохранить здоровье.
Методы проведения реконструктивной маммопластики
Восстановление груди проводится при помощи:
- перемещения собственных тканей с живота, спины;
- установки силиконовых эспандеров и имплантов;
- липофиллинга;
- комбинация перечисленных методов.
- Реконструкция собственными тканями
Данная операция проводится, когда при мастэктомии удаляются полностью мягкие ткани. Заменить их могут, взяв лоскут:
- широчайшей мышцы спины (ТДЛ);
- прямых мышц живота (TRAM/DIEP).
Если объединить преимущества реконструкции собственными тканями, можно выделить среди них:
- естественная в форме и на ощупь грудь;
- отсутствие необходимости в замене имплантата.
Среди недостатков пациентки отмечают длительность (более 4 часов), возможное образование послеоперационных рубцов, риск отторжения лоскута из-за некроза (омертвения тканей).
Чаще всего имплантаты изготавливаются из силикона: безопасного для организма материала. Производителей имплантатов крайне много, поэтому врач поможет подобрать наиболее выгодный и подходящий под индивидуальный случай.
В качестве преимуществ восстановления груди имплантатами перед лоскутной маммопластикой можно выделить:
- простоту и меньшее время проведения операции;
- более быстрый восстановительный период.
По функциональности имплантаты делятся на: протезы молочной железы, эспандеры, наполняемые имплантаты.
Суть эспандеров в том, чтобы растянуть оставшуюся после мастэктомии кожу, сформировать полость и разместить в ней имплантат. Чаще всего это подразумевает операцию в несколько этапов.
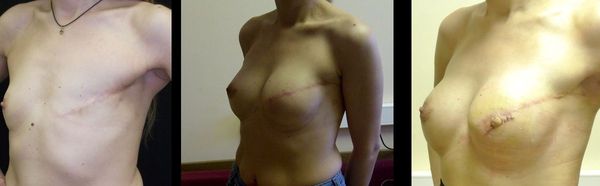
Операция по восстановлению груди не проводится, если у пациентки наблюдаются:
- инфекционные и сердечно-сосудистые заболевания;
- сахарный диабет любого типа;
- нарушения свертываемости крови;
- злокачественные опухоли в любой стадии и локализации.
Реабилитация после реконструкции груди
Длительность восстановительного периода зависит от выбранной методики и индивидуальных особенностей организма. В первые 2-3 недели наблюдается временный отек и болевые ощущения, которые купируются анальгетиками.
Примерно на 7-14 день врач снимает швы, проводит детальный осмотр и выписывает пациентку. На протяжении 3-6 месяцев она должна регулярно проходить медосмотры, носить компрессионное белье и избегать:
- горячих ванн;
- посещения бань, саун, бассейнов и солярия;
- значительных физических нагрузок;
- ультрафиолетового излучения.
Соблюдение этих простых правил и рекомендаций врача помогут минимизировать риск развития осложнений.
Осложнения после реконструктивной маммопластики
Появление осложнений зависит от двух факторов: насколько качественной будет работа хирурга, и насколько хорошо приживутся кожно-мышечные лоскуты, если они использовались.
Осложнения могут выражаться в:
- инфицировании тканей при несоблюдении правил проведения операции;
- кровотечении и образовании внутренних гематом;
- некрозе пересаженных тканей;
- образовании грубых рубцов.
Минимизировать риск появления осложнений просто, достаточно подойти ответственно к выбору пластического хирурга и доверить себя профессионалу с многолетним опытом работы в области реконструктивной маммопластики.
Прогноз. Профилактика
Особое значение в лечении рака молочной железы имеет его обнаружение на ранних стадиях. Если лечение начато на первой-второй стадии, вероятность благоприятного исхода значительно выше, в то время как четвертая стадия характеризуется высокой смертностью и невозможностью полного выздоровления. Таким образом, прогноз выживаемости напрямую зависит от того, когда рак груди был диагностирован. Выживаемость оценивается исходя и десятилетнего периода, то есть цифра указывает, какой процент пациентов проживет ближайшие десять лет. Прогноз для различных стадий рака груди выглядит следующим образом:
Использование комплексного подхода к лечению значительно улучшает прогноз для всех категорий пациентов [9] .
Самообследование для профилактики рака груди
Одной из главных мер профилактики рака молочных желез является распространение знаний об этом заболевании и обучение женщин простым приемам самообследования, а также регулярное обследование у маммогола 1 раз в год для женщин старше 40 лет [10] . Женщины с раком груди в анамнезе могут сдать анализ на определение наследственной предрасположенности (BRCA 1, BRCA-2, CHEK) и должны более часто наблюдаться у маммолога (1 раз в 6 месяцев)
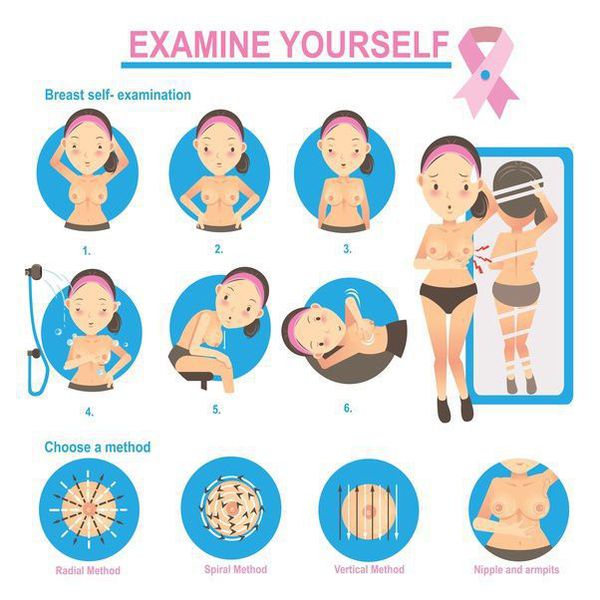
Ежемесячный осмотр молочных желез перед зеркалом позволит заметить отклонение от нормы и своевременно обратиться к врачу. Самообследование можно производить регулярно при мытье в душе. Для этого круговыми движениями нужно прощупать последовательно все отделы правой и левой груди по часовой стрелке. Также следует нащупать наличие каких-либо уплотнений в подмышечной впадине. Если во время этого вы обнаружили следующие признаки рака молочной железы: уплотнения в груди, изменения на коже груди или в области соска, выделения из соска темного или красного цвета — это повод обратиться к врачу-маммологу. Также помните, что 1 раз год желательно выполнять УЗИ молочных желез, а начиная с 35 лет также и маммографию (1 раз в 2 года).
Кроме того, необходимо следить за здоровьем репродуктивной системы, принимать гормональные лекарства только по назначению врача и избегать воздействия канцерогенных факторов. Важно, чтобы пациентки могли оперативно проходить необходимые обследования, не сталкиваясь с необходимостью длительного ожидания анализов или диагностических процедур.
За дополнение статьи благодарим Маргариту Торосян — маммолога-онколога, научного редактора портала « ПроБолезни » .
Источник https://www.euroonco.ru/oncology/rak-molochnoy-zhelezy
Источник https://nii-onco.ru/organy/rak-molochnoj-zhelezy/rmzh/
Источник https://probolezny.ru/rak-molochnoy-zhelezy/