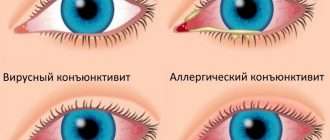
Воспаление при ретробульбарном неврите

Ретробульбарный неврит — это распространенное заболевание, при котором поражается зрительный нерв, а именно тот его участок, который не заходит в глазное яблоко. На первое место в клинической картине при таком воспалении выходят выраженные проблемы со зрением. Как правило, данное состояние имеет вторичную природу. Способствовать его развитию могут очень многие патологии, в том числе инфекции, опухоли и так далее. Прогноз при этом патологическом процессе всегда сомнительный. Первичная форма протекает значительно легче и зачастую заканчивается полным выздоровлением, чего нельзя сказать о вторичной форме. Наиболее частым осложнением вторичного ретробульбарного неврита является атрофия зрительного нерва, приводящая к значительному снижению остроты зрения.
Важный момент заключается в том, что ретробульбарный неврит необходимо отличать от интрабульбарного. Как мы уже сказали, при ретробульбарной форме воспаление захватывает тот участок нерва, который расположен вне глазного яблока. Интрабульбарная форма характеризуется поражением внутриглазничного участка. Точных сведений о распространенности данного патологического процесса среди населения нет. Доподлинно известно, что женщины практически в два раза чаще мужчин страдают от этой патологии. Пик заболеваемости приходится на возрастной диапазон от двадцати до сорока лет.
Ранее мы уже говорили о том, что в классификацию данной болезни включены ее первичная и вторичная формы. Первичная форма встречается значительно реже. Как правило, она имеет острый характер и сопровождается быстро прогрессирующим нарушением зрительной функции. В ряде случаев острая воспалительная реакция может приобретать хроническое течение. Что касается вторичной формы, в подавляющем большинстве случаев она имеет первично хронический характер. Клиническая картина нарастает постепенно и характеризуется периодической сменой ремиссий и обострений. Достаточно часто вторичное воспаление осложняется атрофией зрительного нерва. Такое осложнение встречается примерно в двадцати пяти процентах.
Если рассматривать причины первичной формы, то чаще всего она бывает ассоциирована с какой-либо вирусной инфекцией. При этом замечено, что наиболее часто воспалительная реакция в зрительном нерве бывает вызвана цитомегаловирусами, которые способствуют запуску аутоиммунных процессов с последующим повреждением нервных волокон. Несколько реже такая болезнь развивается в результате гематогенного распространения бактериальной флоры из удаленного инфекционного очага. Кроме этого, способствовать возникновению первичного ретробульбарного неврита могут имеющиеся воспалительные патологии со стороны различных отделов глазного яблока.
Наиболее распространенной причиной вторичного ретробульбарного неврита является рассеянный склероз. Согласно статистике, с поражением зрительного нерва сталкивается более шестидесяти пяти процентов людей, страдающих от данного заболевания. На втором месте по частоте встречаемости стоят объёмные новообразования, локализующиеся в области головного мозга. Иногда такое воспаление развивается на фоне инфекционного процесса, затрагивающего нервную систему. В качестве примера можно привести нейросифилис.
Ретробульбарный неврит разделяется на три основных варианта, которые выделяются на основании распространенности воспалительного процесса. К ним относятся аксиальный, периферический и трансверсальный варианты. При аксиальном воспалении затрагивается центральная часть зрительного нерва. Данный вариант встречается чаще всего. Периферический вариант устанавливается в том случае, если воспалительная реакция локализуется в области периферического отдела нервного ствола. Самым неблагоприятным в плане прогноза является трансверсальный вариант. Он характеризуется постепенным вовлечением в патологический процесс всей толщи зрительного нерва.

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
Симптомы при ретробульбарном неврите
Основным симптомом при ретробульбарном неврите является нарушение зрительной функции. Более чем в половине случаев такое нарушение имеет выраженный характер. Острая форма характеризуется стремительным падением остроты зрения в течении первых двух суток. При хронической форме отмечается прогрессирующее ухудшение зрительной функции на протяжении нескольких недель.
Больной человек начинает предъявлять жалобы на нечеткость и размытость изображения, нередко возникают фотопсии. Еще одним характерным моментом является резкое ухудшение зрения в условиях пониженной освещенности. Присутствуют такие симптомы, как сужение зрительных полей, нарушение цветового восприятия, появление темных пятен перед глазами. У большинства пациентов возникают жалобы на болевой синдром, локализующийся за глазными яблоками и усиливающийся при движении ими. Выраженность боли может быть различной. Некоторые люди говорят о легком дискомфорте, а другие — указывают на интенсивный характер болевого синдрома.
В целом симптомы при первичной и вторичной форме практически одинаковы. Единственное отличие заключается в том, что зачастую при вторичной форме на первое место выходят клинические проявления основной патологии, за которыми скрываются зрительные нарушения.
Диагностика и лечение болезни
Диагностика этой болезни начинается с визометрии, офтальмоскопии и периметрии. Данные методы позволяют оценить степень зрительных нарушений и сопутствующие морфологические изменения в области глазного яблока. План обследования необходимо дополнить неврологическим осмотром, оценкой вызванных зрительных потенциалов, магнитно-резонансной томографией головного мозга и так далее.
Лечение при данном воспалении зависит от его этиологии. При вторичной форме необходимо направить свое внимание на борьбу с основной патологией, которая спровоцировала поражение зрительного нерва. Из лекарственных препаратов могут использоваться антибиотики и противовирусные средства, глюкокортикостероиды, антигистаминные и мочегонные препараты для уменьшения отека в нервном стволе. Также показана витаминотерапия.
Профилактика развития воспаления
Для профилактики этой патологии необходимо своевременно санировать имеющиеся инфекционные очаги, а также лечить заболевания, которые могут спровоцировать поражение зрительного нерва.
Ретробульбарный неврит — острое воспаление зрительного нерва

Ретробульбарный неврит – это острое воспалительное заболевание зрительного нерва, основное клиническое проявление которого заключается в нарушении зрительной функции.
Статистически ретробульбарный неврит возникает у 15-20% пациентов при рассеянном склерозе. Поэтому всегда необходимо рассматривать эти два заболевания в тандеме и при необходимости следует провести необходимые неврологические обследования.
Тесное сотрудничество офтальмолога и невролога, в данном случае, поспособствует ранней диагностике рассеянного склероза, последующему адекватному лечению и, следовательно, улучшению прогноза пациента.
Причины развития заболевания
Неврит зрительного нерва, как правило, возникает в сочетании с другими внутренними расстройствами или заболеваниями. В основе этиологии заболевания присутствует демиелинизирующий, инфекционный или воспалительный процесс, в ходе которого доходит к повреждению зрительного нерва.
К основным причинам ретробульбарного неврита можно отнести следующие:
- заболевания головного мозга и его оболочек, энцефалит, менингит;
- бактериальные инфекции, корь, грипп, ветряная оспа;
- алкогольная интоксикация, токсичные и химические продукты;
- почечные и сердечно-сосудистые заболевания;
- травмы глаз;
- рассеянный склероз (РС) и прочие заболевания нервной системы.
Воспалительный процесс в зрительном нерве в любом случае является вторичным, поэтому его необходимо искать в других областях человеческого здоровья.

- Возраст – воспаление может возникнуть в любом возрасте, но чаще всего поражает молодых людей в возрасте 20-40 лет. Средний возраст наступает, приблизительно, в 30 лет.
- Пол – женщины имеют более чем в 2 раза выше риск того, что у них возникнет заболевание.
- Генетические мутации – некоторые генетические мутации могут увеличить риск развития ретробульбарного неврита или рассеянного склероза.
Ретробульбарный неврит как симптом рассеянного склероза
Неврит зрительного нерва чаще всего возникает, как один из первых симптомов у пациентов с демиелинизирующим заболеванием ЦНС.
Рассеянный склероз является хроническим заболеванием ЦНС, суть которого заключается в демиелинизации нервных волокон – аксонов, которые от ранней стадии могут терять свою целостность, что приводит к их необратимому разрушению и, в конечном итоге, к неизлечимым неврологическим симптомам.
Офтальмоскопическая картина

Неврит зрительного нерва быстро развивается и характеризуется выразительными симптомами и признаками. Первоначально заболевание представляет собой частичное или полное разрушение зрительного нерва, как на одном, так и на обоих глазах, и снижение остроты зрения, иногда приводящее к слепоте.
Офтальмоскопическая картина ретробульбарного неврита:
- боль в глазах и бровях;
- сужение периферического поля зрения;
- чувствительность сетчатки;
- слепое пятно в центре глаза;
- головная боль;
- слабость;
- светобоязнь;
- жар.
В случае отсутствия своевременного лечения в течение нескольких дней может появиться отёк и кровотечение в глазу. В более тяжёлых случаях, оптические симптомы ретробульбарного неврита характеризуются потерей нервной ткани и атрофией зрительного нерва, ведущие к полной потере зрения.
Даже после прохождения лечения могут временно возникать визуальные помехи – как правило, они проявляются нечёткостью зрения в ответ на физическую нагрузку или тепловое воздействие (признак Утоффа). Проблемы в различных областях зрительного поля и снижение остроты зрения реже может быть вызвано воспалением в других областях зрительных путей или в самом центре зрительной коры.

У пациентов с РС чаще встречается увеит – аутоиммунное внутриглазное воспаление, влияющее на слой сосудистой оболочки и способное проявиться нарушением зрения и глазной болью.
Раздвоение зрения (диплопия) может возникнуть в рамках нарушения нервов, ответственных за движение глаз, или стволомозговых. Нарушение последних часто ассоциируется с головокружением, «миганием» зрения или подёргиванием глаза (т.н. нистагм).
Симптомы при ретробульбарном неврите, как результате РС, вызваны нарушением зрительного пути в любом месте между глазом и мозговой корой с дальнейшим ухудшением глазодвигательного нерва или центров, ответственных за координацию и ориентацию головы и тела в пространстве (равновесии вестибулярного аппарата, мозжечка и его связей с другими центрами в стволе головного мозга).
Клинические проявления болезни
Неврит зрительного нерва, как правило, является односторонней острой или подострой потерей зрительной функции, примерно, в 19% сопровождающейся болью внутри или вокруг глазного яблока, от средней до сильной интенсивности, которая ухудшается при его движении.
Доходит к ухудшению всех качеств зрительного восприятия – остроты зрения, контрастной чувствительности, восприятия цвета и поля зрения. Повреждение остроты зрения может быть незначительным, зрение может упасть до восприятия света.
Центральная скотома, которая традиционно приводится в качестве наиболее частого дефекта зрительного поля с неврита, встречается, примерно, у 60% пациентов, у других были зафиксированы иные расстройства, например, скотома парацентральная или Бьеррума, алтитудинальные дефекты и периферическая депрессия.
Ухудшение восприятия цвета большинство пациентов не ощущают в достаточной мере и в анамнезе не указывают.
Тем не менее, нарушение цветового зрения относится к наиболее чувствительным показателям демиелинизирующей оптической невропатии, которые обнаруживаются с помощью соответствующих исследований, даже, если у пациента другие зрительные функции (острота и поле зрения) – нормальные.
Обследование и диагностика

Клиническое обследование:
- измерение артериального давления и температуры тела;
- обследование зрения – периметрия, цветовое зрение;
- фундоскопическое обследование глаз;
- офтальмоскопия после закапывания капель, что приводит к гипертрофии зрачка и лучшей визуализации сетчатки и зрительного нерва;
- при опухолях или в неопределённых случаях – МРТ;
- анализы крови – воспалительные маркеры, биохимия;
- осмотр у невропатолога.
Терапия заболевания
Медикаментозное лечение ретробульбарного неврита зрительного нерва считается одним из основных и наиболее эффективных, оно ориентировано, прежде всего, на устранении воспаления и подавлении инфекции.
Как правило, врач назначает пациенту ряд препаратов:
- антибиотики;
- сульфаниламиды;
- антигистамины;
- препараты для улучшения кровообращения;
- кортикостероиды.
Средства применяются в виде таблеток, капель, инфекций, капсул, мазей; врач назначает препараты для каждого пациента индивидуально.
Раннее лечение и медицинский профессионализм способны помочь восстановить зрение в течение 3-х недель в случае отсутствия осложнений в виде полной потери зрения и перспективного развития рассеянного склероза.
Возможные последствия
Основные осложнения связаны с повреждением зрительного нерва – большинство людей после воспаления приобретает то или иное необратимое повреждение зрительного нерва, которое изначально может не иметь никаких симптомов.
Также возможно снижение остроты зрения, но преимущественное количество людей возвращаются к нормальному или почти нормальному зрению в течение нескольких месяцев.

Побочные эффекты лечения – стероидные лекарственные препараты, применяемые для лечения ретробульбарного неврита, действуют на иммунную систему, таким образом, организм становится более восприимчивым к инфекциям. Длительное использование стероидов также может привести к истончению костей (остеопороз).

В целях профилактики нарушения необходимы обследования у офтальмолога, они являются неинвазивными и, как правило, включают в себя осмотр глазного дна, проверку остроты зрения, периметрии, внутриглазного давления, а в последнее время – и контроль толщины зрительного нерва в сетчатки.
Нарушение в области зрительного нерва может показать тестирование визуальными вызванными потенциалами, проводящееся в области неврологии.
Любое внезапное нарушение зрения должно привести человека к врачу в целях определения причины и принятия соответствующих мер.
Ретробульбарный неврит
Ретробульбарный неврит — воспалительное поражение участка зрительного (оптического) нерва, расположенного между орбитой и зрительным перекрёстом. Сопровождается снижением остроты зрения, появлением выпадений, ограничений зрительных полей, болями при движениях глазным яблоком. Диагностика включает комплексное неврологическое и офтальмологическое обследование. Лечение осуществляется антибактериальными/антивирусными фармпрепаратами, глюкокортикостероидами, антигистаминными, мочегонными, нейропротекторными средствами, при необходимости проводится дезинтоксикация, физиотерапия.
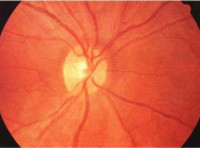
Общие сведения
Ретробульбарный неврит редко имеет первичный истинно воспалительный характер, обычно представляет собой вторичную патологию, ассоциированную с различными поражениями головного мозга (в первую очередь – с рассеянным склерозом). В связи с этим заболевание является предметом изучения неврологии. Неврит зрительного нерва на внутриглазничном участке носит название интрабульбарный и рассматривается в рамках офтальмологии. В обоих вариантах диагностика, лечебные мероприятия требуют совместного участия неврологов и окулистов. Ретробульбарный неврит встречается в разном возрасте, преимущественно в 20-40 лет. Статистические данные свидетельствуют, что заболеваемость среди женщин в 2 раза выше, чем среди лиц мужского пола.

Причины ретробульбарного неврита
Этиология заболевания разнообразна. Ретробульбарный неврит истинно воспалительного генеза возникает при инфекционных, хронических воспалительных процессах в организме на фоне иммунодефицитных состояний. Этиофакторами выступают:
- Хронические вирусные инфекции. Ведущая роль принадлежит цитомегаловирусу, возбудителю инфекционного мононуклеоза, герпетической инфекции. Персистирующие в организме вирусы вызывают извращение иммунной реактивности. В результате выработки антител к собственным нервным тканям возникает аутоиммунное воспаление внеглазничной части оптического нерва.
- Хронические инфекционные очаги. Чаще источником инфекции становятся расположенные вблизи очаги (гайморит, отит, хронический тонзиллит), реже — более удалённые (пиелонефрит, цистит). Гематогенный занос инфекционных агентов в ткани зрительного нерва приводит к развитию воспаления.
- Воспалительные процессы орбиты: увеит, иридоциклит, хориоретинит. Гематогенное, периневральное распространение процесса обуславливает поражение ретробульбарной порции зрительного нерва. Чаще наблюдается тотальный оптический неврит.
Вторичный ретробульбарный неврит развивается вследствие поражения церебральных тканей. Основной причинной патологией выступают следующие заболевания:
- Рассеянный склероз. Процесс демиелинизации нервных волокон распространяется на зрительные нервы, сопровождается воспалительной реакцией. Ретробульбарный неврит является первым симптомом в 65-80% случаев рассеянного склероза.
- Опухоли головного мозга. Объёмные образования зрительного перекреста (глиомы хиазмы), новообразования иной локализации, сдавливающие область хиазмы, нарушают кровоснабжение, метаболизм тканей зрительного нерва. Результатом становится развитие симптоматики неврита.
- Нейроинфекции(нейроСПИД, нейросифилис, туберкулёзный менингит, болезнь Лайма) могут протекать с поражением ретробульбарной части зрительного нерва. Воспалительные изменения обусловлены непосредственным поражением инфекционными агентами.
В ряде случаев ретробульбарный неврит возникает вследствие токсического поражения зрительного нерва. Экзогенные интоксикации обусловлены воздействием ядохимикатов, метилового спирта, препаратов йода, некоторых медикаментов. Эндогенные токсикозы развиваются на фоне дисметаболических заболеваний, почечной недостаточности, беременности.
Патогенез
Оптический нерв состоит из миллиона волокон, берущих начало в сетчатке и оканчивающихся в подкорковых зрительных ганглиях. Различные этиофакторы приводят к ишемии, демиелинизации, воспалительным изменениям зрительных волокон на участке от орбиты до хиазмы (зрительного перекрёста). Указанные процессы обуславливают нарушение функции передачи информации от воспринимающих изображение рецепторов сетчатки, что клинически проявляется ухудшением остроты зрения, расстройством цветового восприятия, выпадениями в оптических полях. Дальнейшее прогрессирование процесса сопровождается необратимым повреждением всё большего числа оптических волокон, заполнением образовавшихся участков деструкции соединительнотканными разрастаниями. Подобные атрофические изменения приводят к необратимой потере зрения.
Классификация
Клиническая картина существенно варьируется при поражении центральной (аксиальной) и периферической части нервного ствола. В зависимости от локализации патологического процесса ретробульбарный неврит классифицируют на три основные формы:
- Аксиальная. Характеризуется преимущественным поражением аксиального пучка. Проявляется резким падением центрального зрения, возникновением центральных скотом. Аксиальная форма встречается наиболее часто.
- Периферическая. Воспаление локализуется в периферических волокнах, сопровождается образованием подоболочечного экссудата, провоцирующего болевой синдром. Центральное зрение сохранено, типично сужение зрительных полей.
- Трансверсальная. Начавшийся в периферической или аксиальной части воспалительный процесс распространяется на весь поперечник нервного ствола. Зрительная функция нарушена вплоть до амавроза (полной слепоты).
В основу следующей классификации положена вариабельность течения болезни, соответственно которой выделяют два варианта:
- Острый. Внезапное быстро прогрессирующее падение зрения. Острый вариант течения характерен для первичного неврита. Встречается преимущественно в молодом возрасте.
- Хронический. Симптоматика нарастает постепенно на фоне церебрального поражения. В дальнейшем наблюдаются периоды ремиссии и обострения. Возможен переход острого варианта в хронический.
Симптомы ретробульбарного неврита
Ведущими проявлениями заболевания выступают вариативные зрительные расстройства, носящие одно- или двусторонний характер. В 60% случаев отмечается значительное ухудшение остроты зрения. При острой форме зрение снижается в период от нескольких часов до двух дней, при хронической процесс занимает 1-2 недели. Пациенты описывают зрительную дисфункцию как «пелену перед глазами», «размытость изображения». Некоторые больные предъявляют жалобы на внезапно возникающие в глазах «вспышки света». Постепенное начало болезни протекает с ухудшением зрительной адаптации в сумерках (гемералопией).
Изменения зрительных полей характеризуются появлением тёмных пятен (скотом) перед глазами, сужением видимой области. Они могут сочетаться с падением остроты зрения. В большинстве случаев ретробульбарный неврит протекает с нарушением цветового восприятия (дисхроматопсией). Вследствие выраженного снижения зрительной функции дисхроматопсия не ощущается больными, диагностируется лишь при проведении офтальмологического обследования.
По различным данным, 53-88% пациентов жалуются на боли за глазным яблоком, усиливающиеся при движении глазами, особенно при обращении взора кверху. Выраженность болевого синдрома варьирует от умеренного дискомфорта до интенсивной боли, возможно присоединение цефалгии. Болевой синдром наиболее типичен для периферической формы. Вторичный ретробульбарный неврит сочетается с признаками поражения головного мозга, в случае рассеянного склероза может длительно оставаться единственным клиническим проявлением.
Осложнения
При отсутствии своевременной терапии, ограниченной возможности купирования причинной церебральной патологии ретробульбарный неврит приобретает хроническое течение. Наблюдается массовая гибель нервных волокон, происходит их замещение соединительной тканью, неспособной проводить нервные импульсы. Развивается нисходящая атрофия зрительного нерва, приводящая к стойкому снижению зрения, инвалидизирующему больного. Тотальная атрофия оптического нерва ведёт к полному амаврозу.
Диагностика
Диагностическая задача состоит в установлении диагноза «ретробульбарный неврит» с определением его этиологии, обязательным исключением рассеянного склероза. Диагностический алгоритм включает тщательный сбор анамнеза (начальные симптомы, скорость их прогрессирования, предшествующие болезни), полное офтальмологическое и неврологическое обследование.
- Визометрия. Выявляет снижение остроты зрения до 0,2-0,1 диоптрии, иногда — до светоощущения. Возникшие нарушения не корригируются линзами.
- Определение цветоощущения. Снижение яркости, насыщенности восприятия цвета приводит к ошибкам пациента при просмотре цветовых таблиц. При отсутствии изменений зрительного диска (ДЗН) на глазном дне расстройство цветовосприятия выступает важным индикатором
- Периметрия. В полях зрения обнаруживаются центральные, парацентральные, периферические скотомы. Битемпоральное сужение полей зрения свидетельствует о переходе процесса на хиазму.
- Офтальмоскопия. Определяет отёчность, гиперемию ДЗН, петехиальные кровоизлияния, при развитии атрофии — побледнение диска. В 65% случаев острый ретробульбарный неврит при рассеянном склерозе не сопровождается изменениями глазного дна.
- Оценка неврологического статуса. Производимое неврологом исследование двигательной, чувствительной, рефлекторной, когнитивной, психической сфер позволяет выявить/исключить общемозговую и очаговую неврологическую симптоматику, свидетельствующую о наличии церебральной патологии.
- Зрительные ВП. Прогрессирование процесса характеризуется нарастающим увеличением времени латентности (на 31-35% от нормы), снижением амплитуды вызванных зрительных потенциалов на стороне поражения.
- МРТ головного мозга. Позволяет визуализировать первичную патологию мозга (воспалительные очаги, опухоль, зоны демиелинизации) или убедиться в её отсутствии.
- УЗИ зрительного нерва. Применяется относительно недавно, является вспомогательным диагностическим методом. Ультразвуковое измерение диаметра участка нервного ствола, расположенного на расстоянии 3 мм за орбитой, выявляет его увеличение на 30-60%.
- Исследование цереброспинальной жидкости. Необходимо при подозрении на нейроинфекцию. Наряду с исследованием химического, клеточного состава ликвора, проводятся ПЦР-исследования, ИФА, направленные на определение возбудителя.
Дифференцировать ретробульбарный неврит необходимо от ишемической нейропатии зрительного нерва, интрабульбарного поражения, оптикомиелита. Ишемическая нейропатия развивается на фоне сосудистых нарушений при атеросклерозе, гипертонической болезни, диабете. Дифдиагностика может потребовать проведения ангиографии сетчатки, УЗДГ глазных артерий. Интрабульбарный неврит отличается изменениями ДЗН с первых дней болезни. Оптикомиелит протекает с симптоматикой спинального поражения — миелита.
Лечение ретробульбарного неврита
Терапия основана на этиопатогенетическом принципе, соответствует этиологии поражения. Ретробульбарный неврит вторичного генеза требует устранения первопричины: удаления опухоли, иммунокорригирующего лечения рассеянного склероза, терапию нейроинфекции. Основными составляющими комплексной терапии являются:
- Этиотропное лечение. В случае бактериальной инфекции применяются антибиотики широкого спектра, при вирусной — противовирусные препараты, индукторы интерферона.
- Противовоспалительная терапия. Осуществляется ретробульбарным введением глюкокортикостероидных препаратов. В тяжёлых случаях показана системная кортикостероидная терапия.
- Противоотёчная терапия. Направлена на уменьшение отёка поражённого нервного ствола. Назначаются мочегонные (ацетазоламид, фуросемид), антигистаминные фармпрепараты (хлоропирамин, дезлоратадин).
- Нейропротекторное лечение. С целью поддержания и скорейшего восстановления функции нерва применяются витамины группы В, никотинамид, витамин С, улучшающие микроциркуляцию средства (пентоксифиллин).
- Дезинтоксикация. Показана при токсическом поражении, нейроинфекции, тяжёлых воспалительных процессах. Проводится путём внутривенного капельного введения декстрана, солевых растворов.
- Физиотерапия. При отсутствии противопоказаний применяется магнитотерапия, лазеротерапия. При первых признаках атрофии целесообразна электростимуляция.
Прогноз и профилактика
Первичный острый вариант заболевания имеет преимущественно благоприятное течение с практически полным восстановлением зрительной функции. Хронические формы отличаются упорным рецидивным течением, сопровождающимся падением зрения. Прогрессирование основной патологии приводит к стойким инвалидизирующим нарушениям. В среднем число атрофий зрительного нерва составляет 22-25%. Профилактика направлена на повышение сопротивляемости организма инфекционным агентам, своевременную ликвидацию воспалительных очагов (синусита, отита, цистита), адекватное лечение заболеваний глазного яблока.
Источник https://medaboutme.ru/articles/vospalenie_pri_retrobulbarnom_nevrite/
Источник https://clinic-a-plus.ru/articles/nevrologiya/13964-retrobulbarnyy-nevrit-zritelnogo-nerva-simptomy-lechenie-prichiny.html
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_neurology/retrobulbar-neuritis