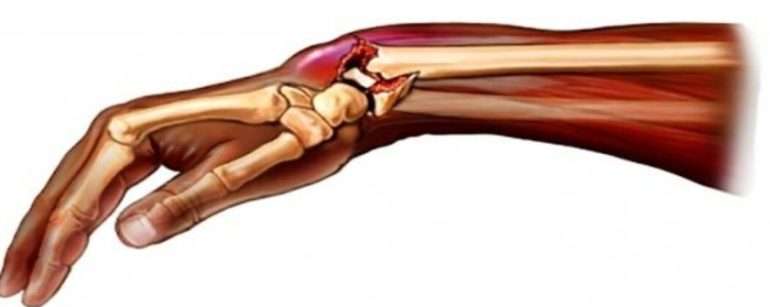
Перелом лучевой кости – это нарушение целостности лучевой кости в результате травматического воздействия. Может возникать на любом уровне: в области головки и шейки луча, в нижней и средней трети. Наиболее распространенными являются переломы луча чуть выше запястья (в типичном месте). Проявляются отеком, болью, деформацией и ограничением движений. Для уточнения диагноза используется рентгенография, реже КТ. Лечение консервативное, при невозможности адекватной репозиции и тяжелых многооскольчатых переломах показана операция.
Вывод из запоя в стационаре позволяет пациентам получить квалифицированную медицинскую помощь в условиях круглосуточного наблюдения. Такой подход гарантирует безопасный и контролируемый процесс детоксикации, что минимизирует риски для здоровья.
МКБ-10


Общие сведения
Перелом лучевой кости – одно из самых распространенных повреждений опорно-двигательного аппарата. Обычно возникает при падении на руку. Может выявляться у лиц любого возраста и пола, однако, повреждения верхней части лучевой кости и переломы диафиза чаще обнаруживаются у детей, пациентов среднего и молодого возраста, а переломы луча в типичном месте – у пожилых. Такая разница обусловлена некоторыми различиями в механизме травмы, разным уровнем и характером двигательной активности, а также возрастными особенностями костно-мышечной системы.
Переломы лучевой кости могут быть изолированными или сочетаться с другими повреждениями. В травматологии и ортопедии чаще встречается сочетание переломов лучевой и локтевой кости. При нетипичном механизме травмы (автодорожных происшествиях, несчастных случаях на производстве, падениях с высоты) возможны сочетания с переломами других костей конечностей, переломами ребер, переломами позвоночника, переломами таза, ЧМТ, повреждением почки, повреждением грудной клетки, повреждением мочевого пузыря и тупой травмой живота. Лечение переломов луча осуществляют врачи-травматологи.

Патанатомия
Лучевая кость – одна из двух костей предплечья. Она находится со стороны I пальца и проходит практически параллельно локтевой кости, расположенной со стороны мизинца. В верхней части лучевая кость истончается, переходит в шейку и заканчивается небольшой головкой, которая «торцом» сочленяется с плечевой костью, а боковой поверхностью – с локтевой. В области диафиза лучевая кость расширяется, а локтевая сужается, и их диаметр становится практически одинаковым. В нижней части лучевая кость становится еще шире и занимает большую часть лучезапястного сустава, соединяясь с тонкой дистальной частью локтевой кости и костями запястья.
Классификация
С учетом вышеперечисленных анатомических особенностей выделяют несколько видов изолированных переломов луча и более сложных повреждений, при которых страдают как лучевая, так и локтевая кости. К числу изолированных травм относятся переломы шейки и головки луча, изолированные переломы диафиза и переломы дистальной части (переломы в типичном месте). Одновременное повреждение лучевой и локтевой кости наблюдается при переломе диафизов обеих костей предплечья и при повреждении Галеацци, которое представляет собой сочетание перелома луча в нижней или средней части диафиза с вывихом дистального конца локтевой кости в лучезапястном суставе.
Виды переломов луча
Переломы головки и шейки
Перелом лучевой кости в области головки обычно возникает в результате падения на вытянутую и немного отведенную руку. Составляет около 20% от общего числа травм локтевого сустава. В 50% случаев сочетается с повреждением других анатомических структур, в 10% случаев – с вывихом костей предплечья. Проявляется болью и припухлостью в области локтя. Боль усиливается при пальпации, попытке повернуть или согнуть руку. Крепитация не определяется. Для уточнения диагноза назначают рентгенографию локтевого сустава. Лечение обычно консервативное. При повреждениях без смещения накладывают гипс, при наличии смещения выполняют закрытую репозицию, а затем назначают контрольные снимки.
При неудовлетворительном результате контрольной рентгенографии осуществляют повторную репозицию с фиксацией головки спицей. Затем накладывают гипс, спицу удаляют через 2-3 нед., иммобилизацию продолжают 4-5 нед. При многооскольчатых повреждениях и значительном разрушении головки показано хирургическое вмешательство – резекция головки или эндопротезирование головки с использованием силиконового протеза. Последний способ обычно применяется при лечении молодых пациентов.
Изолированные переломы диафиза
Перелом лучевой кости в зоне диафиза возникает в результате удара по лучевой стороне предплечья и наблюдается достаточно редко. Симптоматика обычно стертая. В области повреждения возникает припухлость, пациенты жалуются на боль, усиливающуюся при ощупывании и движениях, особенно ротационных. Крепитация и патологическая подвижность, как правило, отсутствуют, поскольку отломки лучевой кости удерживаются целой локтевой костью и межкостной мембраной. Диагноз уточняют при помощи рентгенографии костей предплечья.
При повреждениях без смещения накладывают гипс сроком на 8-10 нед. При наличии смещения показана закрытая репозиция с последующей иммобилизацией в течение 8-12 нед. Если отломки не удается сопоставить (обычно бывает при внедрении мягких тканей между костными фрагментами), необходимо хирургическое вмешательство – остеосинтез лучевой кости пластиной или штифтом.

Повреждение Галеацци
Описано итальянским хирургом Галеацци в первой половине двадцатого века. Представляет собой сочетание перелома лучевой кости и вывиха локтевой кости в лучезапястном суставе. Подобные повреждения составляют около 7% от общего количества переломов костей предплечья и образуются при падении на пронированную кисть. Сопровождаются болью в нижней и средней трети предплечья, выраженной припухлостью и образованием подкожных гематом. Движения в лучезапястном суставе ограничены.
Отличительными особенностями данной травмы являются частые сопутствующие повреждения нервов, развитие компартмент-синдрома (сдавления нервов, вен и артерий отечными мягкими тканями) и необходимость хирургического вмешательства для восстановления нормальных анатомических соотношений костей предплечья. Признаками, позволяющими заподозрить повреждение нервов, являются выпадение чувствительности и движений в области кисти. Усиливающееся напряжение мягких тканей, мучительная нарастающая боль и усиление боли при тяге за пальцы указывают на наличие компартмент-синдрома.
Диагноз выставляется на основании рентгенографии предплечья с захватом лучезапястного сустава. В сомнительных случаях выполняют сравнительные рентгенограммы обеих предплечий или назначают КТ кости. При подозрении на травму нервов и повреждение сосудов назначают консультации сосудистого хирурга и невролога. При компартмент-синдроме необходима немедленная фасциотомия. Лечение оперативное – открытая репозиция и остеосинтез лучевой кости пластиной. При необходимости дополнительно осуществляется фиксация головки локтевой кости спицей. Иммобилизацию продолжают 6-8 нед., затем назначают реабилитационные мероприятия, включающие в себя ЛФК, массаж и физиотерапию. При застарелых повреждениях накладывают дистракционные аппараты.
Перелом в типичном месте
Переломы лучевой кости в типичном месте (чуть выше лучезапястного сустава) – самые распространенные переломы костей предплечья. Нередко наблюдаются у детей и у молодых людей, однако, чаще всего встречаются у лиц пожилого возраста, что обусловлено остеопорозом. Как правило, возникают при падении с опорой на вытянутую руку, могут сопровождаться или не сопровождаться смещением фрагментов. С учетом характера смещения выделяют две разновидности таких повреждений – переломы Коллеса и переломы Смита. При переломе Коллеса дистальный отломок смещается к тылу, при переломе Смита – к ладони. Кроме того, такие переломы могут быть внутрисуставными или внесуставными, открытыми или закрытыми.
Повреждение сопровождается резкой болью, отеком и кровоизлияниями. Возможна крепитация и патологическая подвижность. При смещении выявляется видимая деформация чуть выше сустава или в его проекции. Движения и пальпация резко болезненны. Диагноз подтверждают по результатам рентгенографии лучезапястного сустава. При сложных переломах и в ходе предоперационной подготовки может потребоваться проведение КТ лучезапястного сустава и МРТ. Лечение в подавляющем большинстве случаев консервативное.

Рентгенография лучезапястного сустава. Перелом дистального метаэпифиза лучевой кости со смещением отломков.
При переломах лучевой кости без смещения накладывают гипс, при смещении после выполнения блокады проводят закрытую репозицию с последующим наложением простой или пластиковой гипсовой повязки. При необходимости для лучшего удержания отломков используют чрезкожную фиксацию спицами. Затем больного направляют на контрольную рентгенографию. При удовлетворительном стоянии отломков гипс сохраняют 4-5 нед. При неудаче репозиции осуществляют попытку повторного вправления. Если фрагменты не удалось сопоставить, показана операция.
Хирургическое вмешательство проводят в условиях стационара. Возможен остеосинтез дистального метаэпифиза лучевой кости пластиной или винтами. При сложных открытых переломах наложение металлоконструкций в области раны противопоказано, поэтому в таких случаях используют аппараты внешней фиксации. В послеоперационном периоде назначают УВЧ, обезболивающие и антибиотики. Срок начала реабилитационных мероприятий зависит от вида остеосинтеза. Стабильная фиксация пластиной позволяет начать ЛФК уже через неделю после операции, при других способах лечения разработку сустава откладывают на более поздние сроки.
3. Выбор тактики лечения переломов лучевой кости в типичном месте/ Каракулько Н.А., Рузанов В.И., Чибриков А.Г., Хачатрян А.Г.// Здоровье и образование в XXI веке — 2009 — Т.1, №1
Перелом дистального конца лучевой кости
Перелом дистального конца лучевой кости – перелом нижней трети лучевой кости с наиболее частым повреждением дистального метаэпифиза.
1.4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
S52.5 – перелом нижнего конца лучевой кости.

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 5500 KZT / 27 BYN — 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Базовая классификация AO/ASIF (Ассоциации по изучению остеосинтеза) включает в себя распределение переломов дистального конца лучевой кости на классы, группы и подгруппы по буквенно-числовой системе кодирования А-В-С [3]:
- Тип А – внесуставные переломы;
- Тип В – внутрисуставные неполные переломы;
- Тип С – внутрисуставные полные переломы.
Этиология и патогенез
Переломы дистального метаэпифиза лучевой кости чаще всего возникают при падении на вытянутую руку, кисть которой находится в положении разгибания (перелом Коллиса: дистальный отломок смещается в тыльную и лучевую сторону и несколько супинируется) или сгибания (перелом Смита: дистальный отломок несколько пронируется и смещается в ладонную сторону). Ограничение движений связано с нарушением анатомии предплечья, болевым синдромом, а также с наличием отека.
Эпидемиология
Среди переломов различной локализации повреждения предплечья встречаются у 20,4–36,3% больных. Повреждения дистального метаэпифиза лучевой кости встречаются наиболее часто: от 11 до 30% среди всех переломов и в 90% случаев при переломах костей предплечья. Переломы дистального отдела лучевой кости в большей степени характерны для лиц, страдающих остеопорозом (пожилой и старческий возраст), и встречаются у пожилых женщин в 2–3 раза чаще, чем у мужчин. Частота этих переломов имеет сезонную динамику: зимой, особенно в гололед, количество переломов лучевой кости в типичном месте существенно возрастает [14].
Клиническая картина
Cимптомы, течение
В анамнезе пациентов с переломом дистального метаэпифиза лучевой кости, как правило, выявляется падение на вытянутую руку. Пациенты предъявляют жалобы на боль в месте локализации перелома с возможной иррадиацией выше или ниже уровня перелома. Боль может отмечаться как в покое, так и при пальпаторном исследовании. Отек предплечья проявляется в области локализации перелома, но впоследствии может распространяться и на окружающие области (кисть, предплечье выше места перелома, локтевой сустав). На 5-7 сутки выраженность отека уменьшается. Стойкий отек может привести к неврологическим и нейроциркуляторным нарушениям. Патологическая подвижность возникает в месте перелома и характеризуется наличием крепитации костных отломков. При наличии перелома возможно ограничение сгибания и разгибания в лучезапястном суставе, а также ротационных движений в предплечье [10].
Диагностика
2. Диагностика заболевания или состояния (группы заболеваний или состояний), медицинские показания и противопоказания к применению методов диагностики
Критерии установления диагноза/состояния:
Основным методом постановки диагноза является выполнение рентгенографии лучезапястного сустава в прямой и боковой проекциях.
2.1 Жалобы и анамнез
Рекомендуется подробный сбор жалоб и анамнеза у всех пациентов с подозрением на перелом дистального конца лучевой кости с целью уточнения характера жалоб и анамнеза травмы [10].
Уровень убедительности рекомендаций – C;
Уровень достоверности рекомендаций – 5.
2.2 Физикальное обследование
Рекомендовано провести тщательный клинический осмотр пациента при подозрении на перелом дистального конца лучевой кости с целью уточнения диагноза [13, 20].
Уровень убедительности рекомендаций – C;
Уровень достоверности рекомендаций – 5.
Рекомендована пальпация костной системы, пальпация мышц, пальпация суставов предплечья, лучезапястного сустава и кисти всем пациентам с подозрением на перелом дистального конца лучевой кости с целью оценки местного статуса [13, 20].
Уровень убедительности рекомендаций – C;
Уровень достоверности рекомендаций – 5.
Рекомендовано определение объема активного движения одного сустава в одной плоскости (в каждой из трех плоскостей), определение объема пассивного движения одного сустава в одной плоскости (в каждой из трех плоскостей) в лучезапястном суставе всем пациентам с подозрением на перелом дистального конца лучевой кости с целью оценки ограничения движений [13, 20].
Уровень убедительности рекомендаций – C;
Уровень достоверности рекомендаций – 5.
2.3 Лабораторные диагностические исследования
Специфических лабораторных исследований при постановке диагноза не требуется.
Рекомендуется всем пациентам с переломом дистального конца лучевой кости, которым планируется проведение хирургического лечения, на этапе предоперационной подготовки, с целью оценки функции жизненно важных органов и систем: общий (клинический) анализ крови, анализ крови биохимический общетерапевтический, коагулограмма (ориентировочное исследование системы гемостаза), общий (клинический) анализ мочи [21].
Уровень убедительности рекомендаций – C;
Уровень достоверности рекомендаций – 5.
2.4 Инструментальные диагностические исследования
Рекомендовано для уточнения диагноза всем пациентам с подозрением на перелом дистального конца лучевой кости выполнение рентгенографии лучезапястного сустава минимум в двух проекциях [3].
Уровень убедительности рекомендаций – C;
Рекомендуется компьютерная томография сустава (лучезапястного сустава) пациентам с переломом дистального конца лучевой кости при недостаточной информативности рентгенографии лучезапястного сустава, с целью уточнения диагноза и планирования оперативного лечения [3].
Уровень убедительности рекомендаций – C;
Уровень достоверности рекомендаций – 5.
Комментарий. Компьютерная томография сустава является информативным рентгенологическим методом исследования переломов. Метод позволяет более детально рассмотреть внутрисуставные взаимоотношения в лучезапястном суставе, точно оценить смещение отломков, рассмотреть кость во множественных плоскостях и, как следствие, наиболее оптимально подобрать метод лечения, а при выборе лечащим врачом оперативного лечения – рационально подобрать метод остеосинтеза.
Рекомендуется всем пациентам с переломом дистального конца лучевой кости, которым планируется проведение хирургического лечения, на этапе предоперационной подготовки, с целью оценки функции жизненно важных органов и систем: регистрация электрокардиограммы, расшифровка, описание и интерпретация электрокардиографических данных [21].
Уровень убедительности рекомендаций – C;
Уровень достоверности рекомендаций – 5.
2.5 Иные диагностические исследования
Не требуются.
Лечение
3. Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
3.1 Консервативное лечение
- переломы без смещения (тип А по классификации АО);
- стабильные переломы со смещением (в случаях удовлетворительного исхода однократной закрытой ручной репозиции) (тип А-В);
- нестабильные переломы со смещением (тип В-С) при тяжелом соматическом состоянии больного и наличии противопоказаний для оперативного лечения.
Уровень убедительности рекомендаций – C;
Уровень достоверности рекомендаций – 5.
Рекомендовано при переломах дистального конца лучевой кости без смещения с целью иммобилизации наложение иммобилизационной повязки при переломах костей на кисть и предплечье лонгетного типа от дистальной ладонной складки до средней трети предплечья в положении физиологического разгибания в кистевом суставе [3, 6].
Уровень убедительности рекомендаций – C;
Уровень достоверности рекомендаций – 5.
Комментарий. С первых дней назначаются активные движения пальцами кисти.
Рекомендовано при переломах дистального конца лучевой кости со смещением с целью окончательного лечения провести ручную закрытую репозицию отломков костей при переломах под местной или проводниковой анестезией с последующим наложением иммобилизационной повязки при переломах костей сроком на 4–5 недель [3, 6].
Уровень убедительности рекомендаций – C;
Уровень достоверности рекомендаций – 5.
Комментарий. Закрытая ручная репозиция отломков костей при переломах дистального конца лучевой кости выполняется под местной или проводниковой анестезией в положении лёжа с верхней конечностью, отведенной в плечевом суставе до 90 градусов и согнутой в локтевом суставе 90 градусов. Рука подвешивается за пальцы вертикально на расстоянии 5–10 см от кончиков пальцев. Репозиция перелома происходит под весом собственной тяжести руки [3].
3.2 Хирургическое лечение
- внутрисуставной закрытый перелом типа С со смещением;
- переломы типа А и B в случаях неудовлетворительной репозиции или вторичного смещения в иммобилизационной повязке.
Уровень достоверности рекомендаций – 5
- открытая репозиция, накостный остеосинтез пластиной (предварительно моделированной, т. е. ладонной, тыльной и др.);
- закрытая репозиция, остеосинтез спицами;
- открытая репозиция, накостный мостовидный остеосинтез пластиной;
- наложение наружных фиксирующих устройств с использованием компрессионно-дистракционного аппарата внешней фиксации.
- тяжелое общесоматическое состояние пациента;
- травматический шок;
- сенильная деменция;
- наличие гнойно-воспалительного процесса любой локализации
- комплексный регионарный болевой синдром.
Специфической схемы обезболивания не разработано.
- Рекомендуется всем пациентам с переломом проксимального отдела лучевой кости назначение нестероидных противовоспалительных и противоревматических препаратов (НПВП) с целью обезболивания с учетом инструкции по применению и аллергоанамнеза пациента [18].
3.4 Диетотерапия
Диетотерапия при переломах дистального конца лучевой кости не применяется.
3.5 Иное лечение
7. Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
После внутрисуставных переломов у пациентов с переломом дистального метаэпифиза лучевой кости возможно развитие посттравматического остеопороза в области лучезапястного сустава, постиммобилизационных контрактур, а также синдрома Зудека, который проявляется тугим отеком пальцев и кисти; кожа на тыле кисти истончена, лоснится, иногда синюшна. Движения пальцев и кисти ограничены, болезненны. На рентгенограммах определяется неравномерный («пятнистый») остеопороз [3, 10, 21].
Медицинская реабилитация
4. Медицинская реабилитация и санаторно-курортное лечение, медицинские показания и противопоказания к применению методов медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов
Рекомендуется реабилитационное лечение с началом в возможно более ранний срок всем пациентам с переломами дистального конца лучевой кости, вне зависимости от выбранного метода лечения, с целью раннего восстановления трудоспособности [12, 15].
Уровень убедительности рекомендаций – C;
Уровень достоверности рекомендаций – 5.
Рекомендована всем пациентам с переломами дистального метаэпифиза лучевой кости консультация врача физической и реабилитационной медицины (или врача по медицинской реабилитации, или врача по лечебной физкультуре, или врача- физиотерапевта) с целью рационального реабилитационного лечения [15, 21].
Уровень убедительности рекомендаций – C;
Уровень достоверности рекомендаций – 5.
Рекомендовано при выполнении стабильного накостного остеосинтеза пластиной и винтами всем пациентам с переломами дистального конца лучевой кости начинать пассивную разработку движений в кистевом суставе на следующие сутки с момента операции с целью раннего восстановления трудоспособности [15, 21].
Уровень убедительности рекомендаций – C;
Уровень достоверности рекомендаций – 5.
Рекомендовано пациентам с переломом дистального конца лучевой кости в послеоперационном периоде на усмотрение лечащего врача выполнять наложение иммобилизационной повязки при операциях на костях с целью дополнительной внешней иммобилизации лучезапястного сустава [21].
Уровень убедительности рекомендаций – C;
Уровень достоверности рекомендаций – 5.
Комментарии. Если у лечащего врача во время операции возникают сомнения в стабильности остеосинтеза или во время операции определяются признаки остеопороза оперируемой кости, то целесообразно в послеоперационном периоде фиксировать лучезапястный сустав от дистальной ладонной складки до средней трети предплечья в положении физиологического разгибания в лучезапястном суставе иммобилизационной повязкой лонгетного типа. Движения в пальцах разрешаются на следующие сутки с момента операции [21].
пациентам с переломом дистального конца лучевой кости после выполнения оперативного лечения спицами определять план реабилитации на усмотрение лечащего врача в зависимости от стабильности остеосинтеза с целью рационального реабилитационного лечения [21].
Уровень убедительности рекомендаций – C;
Уровень достоверности рекомендаций – 5.
Рекомендовано пациентам с переломом дистального конца лучевой кости при наложении наружных фиксирующих устройств с использованием компрессионно- дистракционного аппарата внешней фиксации реабилитационное лечение начинать на следующие сутки после операции с целью раннего восстановления трудоспособности [21].
Уровень убедительности рекомендаций – C;
Уровень достоверности рекомендаций – 5.
Комментарий. Разрешается выполнение упражнений, направленных на разработку пассивных движений в пальцах. Разработку движений в кистевом суставе начинают в зависимости от типа аппарата. Если компрессионно-дистракционный аппарат не блокирует движения в кистевом суставе и остеосинтез стабилен, то разрабатывать пассивные движения в лучезапястном суставе необходимо со следующих суток после операции. Если аппарат блокирует движения в лучезапястном суставе, то разработка пассивных движений возможна только после демонтажа аппарата [11].
Рекомендовано всем пациентам с переломом дистального метаэпифиза лучевой кости при выполнении мостовидного остеосинтеза пластиной реабилитацию начинать на следующие сутки после операции с целью раннего восстановления трудоспособности [15, 21].
Уровень убедительности рекомендаций – C;
Уровень достоверности рекомендаций – 5.
Комментарий. Разрешается выполнение упражнений, направленных на разработку пассивных движений в пальцах. Разработку движений в кистевом суставе начинают после удаления пластины.
Госпитализация
6. Организация оказания медицинской помощи
Показания для госпитализации в медицинскую организацию:
- внутрисуставной закрытый перелом типа С со смещением;
- переломы типа А и B в случаях неудовлетворительной репозиции или вторичного смещения в иммобилизационной повязке;
- наличие выраженного болевого синдрома в области локтевого сустава.
Показания к выписке пациента из медицинской организации:
- регрессирование болевого синдрома;
- гладкий послеоперационный период;
- активизация пациента.
Профилактика
5. Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
Рекомендовано с целью профилактики повреждений и последующих деформаций у всех пациентов с переломом дистального конца лучевой кости проведение мероприятий, направленных на снижение бытового и спортивного травматизма, проведение профилактики и лечение остеопороза [21].
Уровень убедительности рекомендаций – C;
Уровень достоверности рекомендаций – 5.
Рекомендовано выполнение контрольной рентгенографии лучезапястного сустава для исключения рецидива смещения через 7–10 суток пациентам после ручной закрытой репозицию отломков костей при переломах дистального конца лучевой кости [21].
Уровень убедительности рекомендаций – С;
Уровень достоверности рекомендаций – 5.
Информация
Источники и литература
- Клинические рекомендации Общероссийской общественной организации «Ассоциация травматологов-ортопедов России» (АТОР)
- Клинические рекомендации Общероссийской общественной организации «Ассоциация травматологов-ортопедов России» (АТОР) — 1. Chen QZ, Gu JH, Tang JB, et al. Outcomes of thevolar locking plate and conventional plate for treatment of distal radius fracture. Chin J Hand Surg2009;25:142–4. 2. Xie RG, Tang JB, Mao T, et al. Arthroscopic findingsof the ligamentous injuries associated with distal radius fracture. Chin J Hand Surg 2011;27:94–6. 3. Томас П. Рюди, Ричард Э. Бакли, Кристофер Г. Моран. Принципы лечения переломов. Том 2. С. 656-677. 4. Miyake J, Murase T, Yamanaka Y, et al. Comparison of three dimensional and radiographic measurements in the analysis of distal radius malunion. J Hand Surg Eur 2013;38:133–43. 5. Del Piñal F, Luchetti R, Mathoulin C. Arthroscopic management of distal radius fractures. Berlin: Springer; 2010. 6. Tang JB. Distal radius fracture. 1st edition. Shanghai (China): Shanghai Science and Technology Press 2013. p. 209–22. 7. Gyuricza C, Carlson MG, Weiland AJ, Wolfe SW, Hotchkiss RN, Daluiski A. Removal of locked volar plates after distal radius fractures. J Hand Surg Am. 2011;36(6):982-5. 8. Tan A, Chong A. Reasons for implant removal after distal radius fractures. J Hand Surg Asian-Pac. 2016;21:321-5. 9. Ehlinger M, Adam P, Simon P, Bonnomet F. Technical difficulties in hardware removal in titanium compression plates with locking screws. Orthop Traumatol Surg Res. 2009;95(5):373-6. 10. Дубров Я.Г. Амбулаторная травматология. М., «Медицина», 1986. — С. 62-63, 212- 213. 11. Илизаров Г.А., Попова Л.А., Шевцов В.И. Метод чрескостного остеосинтеза новый этап в развитии отечественной травматологии и ортопедии // Ортопедия, травматология и протезирование. — 1986. — № 1. — С. 1-5. 12. Казачек Т.М. Методика восстановительного лечения больных с переломами дистального метаэпифиза лучевой кости // Функциональные методы лечения переломов. Ярославль, 1990. С. 25-29. 13. Quadlbauer S, Pezzei C, Hintringer W et al (2018) Clinical examination of the distal radioulnar joint. Orthopade 47:628–636 14. MacIntyre NJ, Dewan N (2016) Epidemiology of distal radius fractures and factors predicting risk and prognosis. J Hand Ther 29:136–145. https://doi.org/10.1016/j.jht.2016.03.003 15. Rehabilitation after distal radius fractures: is there a need for immobilization and physiotherapy? S. Quadlbauer • Ch. Pezzei1,J. Jurkowitsch, R. Rosenauer B,Kolmayr , T. Keuchel, D. Simon, T. Beer1 • T. Hausner, M. Leixnering (DOI: 10.1007/s00402-020-03367-w) 16. Epidemiology of distal radius fractures and factors predicting risk and prognosis. J Hand Ther 29:136–145. https://doi.org/10.1016/j.jht.2016.03.003 17. Tan A, Chong A. Reasons for implant removal after distal radius fractures. J Hand Surg Asian-Pac. 2016;21:321-5. 18. Busse JW, Sadeghirad B, Oparin Y, Chen E, Goshua A, May C, Hong PJ, Agarwal A, Chang Y, Ross SA, Emary P, Florez ID, Noor ST, Yao W, Lok A, Ali SH, Craigie S, Couban R, Morgan RL, Culig K, Brar S, Akbari-Kelachayeh K, Pozdnyakov A, Shergill Y, Sivananthan L, Zihayat B, Das A, Guyatt GH. Management of Acute Pain From Non- Low Back, Musculoskeletal Injuries : A Systematic Review and Network Meta-analysis of Randomized Trials. Ann Intern Med. 2020 Nov 3;173(9):730-738. doi: 10.7326/M19- 3601. 19. Каратеев А.Е., Насонов Е.Л., Ивашкин В.Т., Мартынов А.И., Яхно Н.Н., Арутюнов Г.П., Алексеева Л.И., Абузарова Г.Р., Евсеев М.А., Кукушкин М.Л., Копенкин С.С., Лила А.М., Лапина Т.Л., Новикова Д.С., Попкова Т.В., Ребров А.П., Скоробогатых К.В., Чичасова Н.В. Рациональное использование нестероидных противовоспалительных препаратов. Клинические рекомендации. Научно- практическая ревматология. 2018;56:1-29. https://doi.org/10.14412/1995-4484-2018-1- 29 20. Маркс В.О. Ортопедическая диагностика: Руководство-справочник. Минск: Наука и техника, 1978. 512 с. 21. Котельников, Г. П. Травматология. Национальное руководство / под ред. Г. П. Котельникова, С. П. Миронова — Москва : ГЭОТАР-Медиа, 2017. — 528 с. — ISBN 978-5-9704-4221-0. — Текст : электронный // URL : https://www.rosmedlib.ru/book/ISBN9785970442210.html (дата обращения: 26.07.2021). — Режим доступа : по подписке.
Информация
Список сокращений
КТ – компьютерная томография.
ЛФК – лечебная физкультура.
МНО – международное нормализованное отношение.
МРТ – магнитно-резонансная томография.
ФТЛ – физиотерапевтическое лечение.
ЭМГ – электромиография.
AO/ASIF – Ассоциация по изучению остеосинтеза.Термины и определения
Иммобилизация – создание неподвижности или уменьшение подвижности частей тела при некоторых заболеваниях и главным образом при повреждениях.
Консолидация – процесс сращения поврежденной кости с восстановлением ее целостности, при котором происходит рассасывание погибших элементов и образование новых костных структур.
Остеосинтез – хирургический метод соединения костных отломков и устранения их подвижности с помощью фиксирующих приспособлений.
Репозиция – хирургическое вмешательство при переломе, заключающееся в устранении смещения и сопоставлении костных отломков с целью восстановления нормальных анатомических соотношений.
Критерии оценки качества медицинской помощи

Приложение А1. Состав рабочей группы по разработке и пересмотру клинических рекомендаций.
- Журавлев Сергей Александрович — врач-травматолог-ортопед ФГБУ «НМИЦ ТО им. Н. Н. Приорова» Минздрава России, Москва.
- Шайкевич Антон Владимирович — заведующий травматолого- ортопедическим отделением № 13 ФГБУ «НМИЦ ТО им. Н. Н. Приорова» Минздрава России, Москва.
- Мамедов Навруз Айдынович — врач-травматолог-ортопед ФГБУ «НМИЦ ТО им. Н. Н. Приорова» Минздрава России, Москва.
- Мурсалов Анатолий Камалович — врач-травматолог-ортопед ФГБУ «НМИЦ ТО им. Н. Н. Приорова» Минздрава России, Москва.
- Очкуренко Александр Алексеевич — д. м. н., заместитель директора по организационно-методической работе в сфере здравоохранения и образовательной деятельности ФГБУ «НМИЦ ТО им. Н. Н. Приорова» Минздрава России, Москва.
- Соломянник Ирина Анатольевна — к. м. н., начальник управления по реализации функций национального медицинского исследовательского центра ФГБУ «НМИЦ ТО им. Н. Н. Приорова» Минздрава России, Москва; член АТОР.
- Горбатюк Дмитрий Сергеевич — врач-травматолог-ортопед ФГБУ «НМИЦ ТО им. Н. Н. Приорова» Минздрава России, Москва; член АТОР.
- Желнов Павел Викторович — врач-травматолог-ортопед ФГБУ «НМИЦ ТО им. Н. Н. Приорова» Минздрава России, Москва; член МОО «Общество специалистов доказательной медицины».
- Назарян Георгий Адольфович — к. м. н., руководитель центра микрохирургии кисти ГБУЗ «ГКБ им. А.К. Ерамишанцева ДЗМ», Москва.
Приложение А2. Методология разработки клинических рекомендаций
- врачи — травматологи-ортопеды;
- врачи-хирурги;
- врачи — пластические хирурги;
- врачи по медицинской реабилитации;
- врачи по лечебной физкультуре;
- врачи физической и реабилитационной медицины;
- врачи-физиотерапевты;
- врачи скорой медицинской помощи;
- фельдшеры;
- врачи приемного отделения;
- врачи — терапевты участковые;
- врачи общей практики (семейные врачи);
- врачи-рентгенологи;
- главные врачи (начальники) медицинской организации;
- заместители руководителей (начальников) медицинской организации;
- заведующие (начальники) структурного подразделения (отдела, отделения, лаборатории, кабинета, отряда и другое) медицинской организации — врачи-специалисты;
- заведующие (главные врачи, начальники) структурного подразделения, осуществляющего медицинскую деятельность, иной организации.
В данных клинических рекомендациях сведения ранжированы по уровню достоверности доказательств согласно таблицам 1 и 2; силу тезисов-рекомендаций определяли согласно таблице 3 (Приложение № 2 к Требованиям к структуре клинических рекомендаций, составу и научной обоснованности, включаемой в клинические рекомендации информации, утвержденным приказом Минздрава РФ от 28 февраля 2019 г. № 103н).
Таблица 1. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)

Таблица 2. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)

Таблица 3. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)

Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию – не реже чем один раз в три года, а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утверждённым КР, но не чаще 1 раза в 6 месяцев.
Приложение А3. Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственного препарата
- Постановлением Правительства Российской Федерации «О порядке и условиях признания лица инвалидом» от 20 февраля 2006гю №95 (в ред. Постановлений Правительства РФ от 07.04.2008 № 247, от 30.12.2009 № 1121, от 06.02.2012 №89, от 16.04.2012 № 318, от 04.09.2012 № 882). Изменения, которые вносятся в Правила признания лица инвалидом, утвержденные Постановлением Правительства Российской Федерации от 7 апреля 2008г. № 24.
- Федеральный закон от 9 декабря 2010г. № 351-ФЗ «О внесении изменений в Федеральный закон «О ветеранах» и статьи 11 и 11.1 Федерального закона «О социальной защите инвалидов в Российской Федерации»
Приложение Б. Алгоритм ведения пациентов

Приложение В. Информация для пациентов
В первые дни после наложения гипсовой лонгеты необходимо следить за состоянием пальцев. Излишнее сдавление гипсовой повязкой может вызвать увеличение отека и нейропатию периферических нервов. При явлениях нарушения кровообращения мягкий бинт разрезают и края лонгеты слегка отгибают. Активные движения пальцами кисти разрешаются со 1-го дня после перелома. После исчезновения отека и болевого синдрома необходимо начинать активные движения в локтевом суставе, включая пронацию и супинацию под контролем врача физической и реабилитационной медицины (или врача по медицинской реабилитации, или врача по лечебной физкультуре, или врача- физиотерапевта).
Приложение Г1-ГN. Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях
Специфических шкал, вопросников и других оценочных инструментов состояния пациента не разработано.
Оперативные и консервативные методы лечения переломов дистального метаэпифиза лучевой кости

Оперативные и консервативные методы лечения переломов дистального метаэпифиза лучевой кости / О. Г. Шершнева, Д. С. Варенцов, А. С. Крюкова [и др.]. — Текст : непосредственный // Молодой ученый. — 2019. — № 23 (261). — С. 179-184. — URL: https://moluch.ru/archive/261/60341/ (дата обращения: 01.03.2023).
Актуальность. Переломы дистального метаэпифиза лучевой кости (ДМЛК) составляют до 16 % от общего количества всех травм костей скелета [1], 90 % от переломов костей предплечья [2], до 51,7 % переломов происходит в возрасте от 40 до 60 лет и 43,8 % составляют лица старше 60 лет [3,4].Переломы ДМЛК являются уделом преимущественно лиц пожилого и старческого возраста, чаще всего женщин, что связано с физиологической перестройкой костной ткани вследствие гормональных нарушений в пред- и постклимактерическом периодах. В последнее время этот диагноз нередок и у лиц работоспособного возраста. Неудовлетворительные результаты лечения приводят к нетрудоспособности пациентов, а у пожилых людей — к снижению качества жизни и способности их к самообслуживанию [5].
Цель — Сравнить эффективность консервативного и оперативного методов лечения переломов ДМЛК
Материалы иметоды. Исследование проводилось на базе отделения микрохирургии кисти ОБУЗ «Ивановский областной госпиталь для ветеранов войн» г. Иваново.Проведен ретроспективный анализ 245 историй болезней с переломом ДМЛК за 3,5 летний период (2015–2018 гг.) 245 пациентов, из них 50 мужчин, 195 женщин. Средний возраст — 60 лет. Из них 145 проводилось оперативное, 100 — консервативное лечение. Просмотрены рентгенограммы 245 пациентов. Отдалённые результаты оценены у 39 пациентов после оперативного (19 случаев остеосинтеза Т-образной пластиной и 20 пластиной с угловой стабильностью) и у 38 после консервативного лечения. В большинстве случаев показаниями к операции являлись наличие неустраняемого смещения и неэффективной закрытой репозиции. Оценивались: жалобы (боль, слабость кисти), наличие деформации, отёка, окружность запястья, объём движений в сравнении со здоровой рукой, наличие осложнений, относительная длина предплечья, оценка динамометрии. Следует отметить, что результаты, полученные при оценке данного критерия, не следует считать объективными ввиду того, что сила доминантной руки изначально выше противоположной, а в выборке присутствовали пациенты с переломами как доминантной так и недоминантных рук. Проводилось анкетирование по опроснику DASH и по шкале Мейо. У части пациентов были сделаны повторные рентгенограммы лучезапястных суставов.
Результаты. За период с 1 января 2015 по 30 июня 2018, (то есть за 3,5 года) в Иванове амбулаторно по поводу травм обратилось 115 436 взрослых пациентов (69 706 — травмпункт № 1 + 45 730 — травмпункт № 2). Из них 5 245 с переломами лучевой кости (3 298 — травмпункт№ 1 + 1 947 — травмпункт № 2), что составило 4,5 %.
За этот же период в стационаре госпиталя прооперировано 145 человек с переломом лучевой кости. Из них осложнения возникли у 2 человек (несращение лучевой кости), по поводу чего выполнен реостеосинтез, что составило 1,4 %.
Отдалённые результаты прослежены в среднем через 2,5 года у 77 человек, преимущественно у женщин. Средний возраст составил 61 год.
Выделены 2 группы пациентов: I группа — после консервативного и II группа — после остеосинтеза лучевой кости пластиной. В группе I было осмотрено 38 пациентов, во II группе — 39 (средний возраст в I группе — 59,4 л, во II — 63,6 г; гендерный состав в I группе 74 % женщин и 26 % мужчин, во II — 92 % женщин и 8 % мужчин). Оценивался временной промежуток с февраля 2016 года по апрель 2018 года. По результатам опроса, боли при движении в лучезапястном суставе испытывают 48 % пациентов из I группы и 16 % из II группы; боли при нагрузке беспокоят 73 % из I группы и 22 % из II группы, в покое боль появляется у 16 % и у 11 % пациентов из I и II групп соответственно. Слабость кисти отмечают 53 % и 38 % пациентов из I и II групп соответственно. Деформация наблюдалась у 31,5 % пациентов I группы и у 27 % II группы, видимый отёк у 43 % и 5 % пациентов I и II групп соответственно. Разница окружностей на уровне запястья в I группе наблюдалась у 67 % пациентов, и в среднем составила 0,75 см; во II группе наблюдалась у 61 %, и в среднем составила 0,7 см. По результатам динамометрии уменьшение силы повреждённого сегмента в I группе отмечалась у 84,5 % пациентов, Δ силы кистей составила в среднем 3,75кг, во II группе уменьшение силы отмечалась у 66 % пациентов, Δ силы кистей составила в среднем 2,6 кг. Дефицит при движении: сгибание — на 11,5° и 13,75°; разгибание — на 10,5° и 20°; супинация — на 6° и 20°; пронация — на 0,25° и 0° в I и II группах соответственно. При оценке разницы длинны предплечий изменения в I группе наблюдалось у 40 % пациентов, данная разница составила 0,25 см; во II группе наблюдалась у 44 % и составила 0,8см. По результатам шкалы DASH в I группе отличный результат наблюдался у 74,5 % пациентов, хороший результат у 25,5 %. Средний балл по шкале DASH составил 19,4 баллов. Во II группе отличный результат наблюдался у 88 % пациентов, хороший результат у 11 %. Средний балл по шкале DASH составил 10 баллов. Отличный результат по шкале Мейо в I группе показали 5 % пациентов, хороший результат у 15 %. Средний балл по шкале Мейо составил 59,75 баллов. Во II группе отличный результат у 33 % пациентов, хороший результат у 27 %. Средний балл по шкале Мейо составил 84,8 баллов.
Оценив получившиеся результаты, можно сказать о том, что в группе оперативного лечения жалоб на боль встречалось в 2 раза больше. Однако, наличие деформации в лучезапястном суставе превалировали в группе консервативного лечения. При оценке функции кисти выявлено, что наибольшее снижение амплитуды движений наблюдалось у пациентов в группе консервативного лечения. И по данным динамометрии наибольшее уменьшение силы наблюдалось так же в первой группе. По результатам опросников DASH и Мейо и в первой и второй группах получены только хорошие и отличные результаты, приблизительно с одинаковой частотой. Выхода на инвалидность не встречалось ни в одной группе. Однако, при оценке трудоспособности в группе консервативного лечения 22,0 % пациента не вернулись к прежней работе, а в группе оперативного лечения — только 5,0 %
Приведём пару клинических примеров, демонстрирующих эффективность как оперативного, так и консервативного методов лечения переломов дистального метаэпифиза лучевой кости:
Пациентка К, в марте 2017 года на улице упала с упором на правую кисть, в тот же день обратилась в травмпункт № 1 г Иванова. Диагностирован перелом дисталного метаэпифиза лучевой кости правого предплечья со смещением (рис. 1).
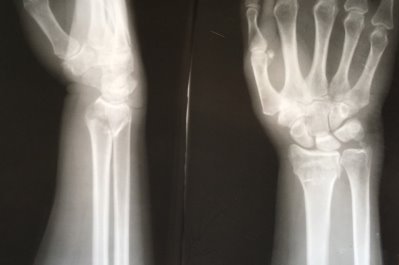
Рис. 1. Рентгенограмма правого лучезапястного сустава пациентки К. в день травмы. Перелом дистального метаэпифиза правой лучевой кости со смещением отломков
Была проведена закрытая репозиция, гипсовая иммобилизация (рис. 2).
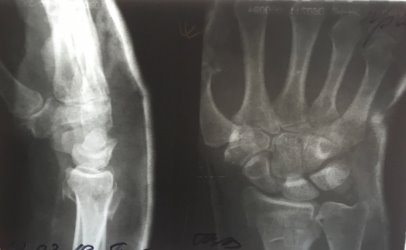
Рис. 2. Рентгенограмма правого лучезапястного сустава пациентки К. после проведения закрытой репозиции и гипсовой иммобилизации
Однако, после спадения отёка произошло вторичное смещение отломков, всвязи с чем пациентка была направлена на оперативное лечение. Вскоре, в стационаре, выполена открытая репозиция и остеосинтез пластиной (рис. 3).
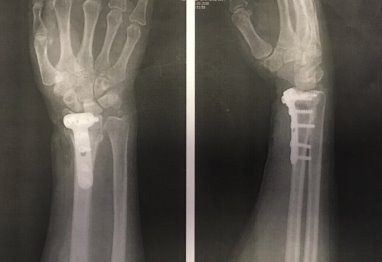
Рис. 3. Рентгенограмма правого лучезапястного сустава пациентки К. после проведения открытой репозиции и остеосинтеза пластиной
Пациентка осмотрена нами через 2 года (рис. 4). Жалоб не предъявляет, движения в лучезапястном суставе в полном объеме, трудоспособность восстановлена, по опросникам DASH и Мейо получены отличные результаты.
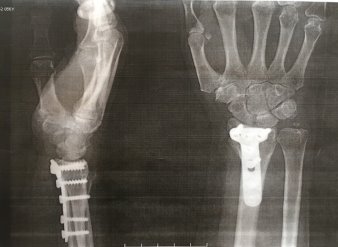
Рис. 4. Рентгенограмма правого лучезапястного сустава пациентки К. через 2 года после травмы
Пациентка М, в феврале 2017 года дома упала с упором на левую кисть, в тот же день обратилась в травмпункт № 1 г Иванова. Диагностирован перелом дистального метаэпифиза лучевой кости левого предплечья со смещением (рис. 5).
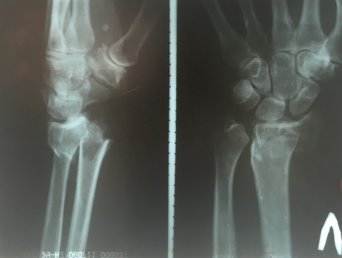
Рис. 5. Рентгенограмма левого лучезапястного сустава пациентки М. в день травмы. Перелом дистального метаэпифиза левой лучевой кости со смещением отломков
Была проведена закрытая репозиция, гипсовая иммобилизация. В дальнейшем наблюдалась амбулаторно в травмпункте № 1. Общий срок иммобилизации составил 6 недель, после снятия гипса проводилась лечебная физкультура, назначено физиолечение. Пациентка осмотрена нами через 2 года (рис. 6) Жалоб не предъявляет, движения в лучезапястном суставе в полном объеме, трудоспособность восстановлена, по опросникам DASH и Мейо получены отличные результаты.
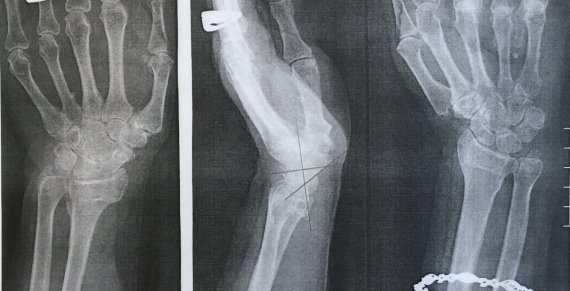
Рис. 6. Рентгенограмма левого лучезапястного сустава пациентки М. через 2 года после травмы
Выводы. По результатам проведенного научного исследования можно сделать следующие выводы:
- Частота встречаемости переломов дистального метаэпифиза лучевой кости в Иванове составила 4,5 % в структуре общего травматизма.
- Подтвердилась статистика по возрастному и гендерному составу среди случаев переломов дистального метаэпифиза лучевой кости.
- У пациентов после консервативного лечения выявлено наибольшее снижение амплитуды движений в лучезапястном суставе.
- Недостатком оперативного лечения явилось сохранение более ярко выраженного болевого синдрома. А по всем остальным критериям оперативное лечение превосходит консервативное.
С учётом того, что оперированы наиболее сложные случаи переломов лучевой кости, полученные результаты свидетельствуют о том, что приоритет должен отдаваться оперативному лечению с применением остеосинтеза.
Таким образом, при переломе дистального метаэпифиза лучевой кости со смещением, требующим репозиции, оперативное лечение оказалось эффективнее.
- Chung KC, Spilson SV. The frequency and epidemiology of hand and forearm fractures in United States. Rev J Hand Surg Am. 2012; 26:29–33.
- Ключевский В. В. Хирургия повреждений: Руководство для фельдшеров, хирургов и травматологов районных больниц.— Ярославль: ДИА-пресс, 2010.—С. 382.
- Bartl C., Stengel D., Bruckner T., Gebhard F. The treatment of displaced intra-articular distal radius fractures in elderly patients. Dtsch Arztebl Int. 2014; 111(46):779–787.
- Garcia-Elias M., Mathoulin C. L. Intra-articular fractures of the distal radius (AO types C3, with special focus in C3.3), open approach. In: Articular injury of the wrist. Stuttgart: Thieme; 2014. p. 105–117.
- Frykman G. Fractures of the distal radius // Acta Orthop. Scand.— 2013.—Vol. 108 (Supl. I).—P. 151–153
Основные термины (генерируются автоматически): DASH, группа, лучевая кость, дистальный метаэпифиз, пациент, консервативное лечение, оперативное лечение, Иваново, лучезапястный сустав, отличный результат.
Похожие статьи
Сравнение оперативных методов лечения переломов.
Переломы дистального метаэпифиза лучевой кости (ДМЛК) составляют до 17 % от общего
Отдалённые результаты оценивались у 64 пациентов после остеосинтеза лучевой кости (30
Нами оценены отдалённые результаты оперативного лечения 64 пациентов.
Сравнение отдаленных результатов накостного и чрескостного.
Системно-проблемное изучение отдаленных результатов оперативного лечения пациентов с переломами дистального метаэпифиза лучевой кости с использованием аппаратов внешней фиксации и пластин с угловой стабильностью винтов.
Основные принципы лечения диафизарных переломов костей.
Лечение диафизарных переломов костей предплечья представляет большие трудности из-за
В консервативном лечении диафизарных переломов костей предплечья нуждаются 51,3
Перелом дистального метаэпифиза лучевой кости предплечья является одним из самых.
Прогнозирование исходов лечения диафизарных переломов.
Данная группа больных представлена консервативными методами лечения.
Результаты лечения ДПКГ зависели от вида и характера перелома, метода лечения, наличия
Перелом дистального метаэпифиза лучевой кости предплечья является одним из самых.
Результаты оперативного лечения переломов лодыжек
В данной статье дан анализ результатов оперативного лечения переломов лодыжек
Гурьев В.Н. Консервативное и оперативное лечение повреждений голеностопного сустава.
Перелом дистального метаэпифиза лучевой кости предплечья является одним из самых.
Клиника, диагностика и лечение повреждений проксимального.
Лечение больных с переломами проксимального отдела лучевой кости проводилось как консервативными, так и оперативными методами в зависимости от характера повреждения, степени смещения костных отломков и сроков с момента травмы.
Лечение открытых переломов костей голени, осложненных.
Результаты лечения больных с открытыми переломами костей голени, осложненными
Причины таких плохих результатов лечения открытых переломов костей голени
Перелом дистального метаэпифиза лучевой кости предплечья является одним из самых.
Лечение больных при повреждении нервов | Статья в журнале.
В связи с этим среди больных, нуждающихся в восстановительном лечении в условиях
К этой группе относятся больные с острым травматическим повреждением нервов (акцент на острой
Консервативное лечение проводится при отсутствии данных за полное нарушение.
Анализ результатов лечение переломов проксимального отдела.
Особенности переломов проксимального отдела лучевой кости у детей, клиника, диагностика и лечение в литературе мало освещены. Изучая истории болезни, рентгенограммы локтевого сустава, а также механизм травмы и клинику переломов, мы отметили.
Похожие статьи
Сравнение оперативных методов лечения переломов.
Переломы дистального метаэпифиза лучевой кости (ДМЛК) составляют до 17 % от общего
Отдалённые результаты оценивались у 64 пациентов после остеосинтеза лучевой кости (30
Нами оценены отдалённые результаты оперативного лечения 64 пациентов.
Сравнение отдаленных результатов накостного и чрескостного.
Системно-проблемное изучение отдаленных результатов оперативного лечения пациентов с переломами дистального метаэпифиза лучевой кости с использованием аппаратов внешней фиксации и пластин с угловой стабильностью винтов.
Основные принципы лечения диафизарных переломов костей.
Лечение диафизарных переломов костей предплечья представляет большие трудности из-за
В консервативном лечении диафизарных переломов костей предплечья нуждаются 51,3
Перелом дистального метаэпифиза лучевой кости предплечья является одним из самых.
Прогнозирование исходов лечения диафизарных переломов.
Данная группа больных представлена консервативными методами лечения.
Результаты лечения ДПКГ зависели от вида и характера перелома, метода лечения, наличия
Перелом дистального метаэпифиза лучевой кости предплечья является одним из самых.
Результаты оперативного лечения переломов лодыжек
В данной статье дан анализ результатов оперативного лечения переломов лодыжек
Гурьев В.Н. Консервативное и оперативное лечение повреждений голеностопного сустава.
Перелом дистального метаэпифиза лучевой кости предплечья является одним из самых.
Клиника, диагностика и лечение повреждений проксимального.
Лечение больных с переломами проксимального отдела лучевой кости проводилось как консервативными, так и оперативными методами в зависимости от характера повреждения, степени смещения костных отломков и сроков с момента травмы.
Лечение открытых переломов костей голени, осложненных.
Результаты лечения больных с открытыми переломами костей голени, осложненными
Причины таких плохих результатов лечения открытых переломов костей голени
Перелом дистального метаэпифиза лучевой кости предплечья является одним из самых.
Лечение больных при повреждении нервов | Статья в журнале.
В связи с этим среди больных, нуждающихся в восстановительном лечении в условиях
К этой группе относятся больные с острым травматическим повреждением нервов (акцент на острой
Консервативное лечение проводится при отсутствии данных за полное нарушение.
Анализ результатов лечение переломов проксимального отдела.
Особенности переломов проксимального отдела лучевой кости у детей, клиника, диагностика и лечение в литературе мало освещены. Изучая истории болезни, рентгенограммы локтевого сустава, а также механизм травмы и клинику переломов, мы отметили.
Источник https://www.krasotaimedicina.ru/diseases/traumatology/radius-fracture
Источник https://diseases.medelement.com/disease/%D0%BF%D0%B5%D1%80%D0%B5%D0%BB%D0%BE%D0%BC-%D0%B4%D0%B8%D1%81%D1%82%D0%B0%D0%BB%D1%8C%D0%BD%D0%BE%D0%B3%D0%BE-%D0%BA%D0%BE%D0%BD%D1%86%D0%B0-%D0%BB%D1%83%D1%87%D0%B5%D0%B2%D0%BE%D0%B9-%D0%BA%D0%BE%D1%81%D1%82%D0%B8-%D0%BA%D1%80-%D1%80%D1%84-2021/17088
Источник https://moluch.ru/archive/261/60341/