Синус-лифтинг, последствия
Единственное, чего боятся не только пациенты, но и врачи после такой операции, как синус-лифтинг — последствия. Нежелательные симптомы такие, как отек, заложенность носа, незначительное повышение температуры тела, сукровичные выделения из носа могут наблюдаться в норме в течение нескольких дней после операции. Но если они сохраняются дольше 3-4 дней, можно подозревать осложнившийся синус-лифтинг.
Последствия могут включать повышенную температуру тела (выше 38°С), насморк, гайморит, кровотечение, образование свищей. Ниже мы детальнее расскажем об этих осложнениях, их лечении.
Температура после синус-лифтинга
У многих пациентов возникает вопрос, нормально ли, когда после операции синус-лифтинг температура. Данный вопрос достаточно спорный. В идеале температуры быть не должно, но каждый организм индивидуален. Если температура после синус-лифтинга не превышает 37°-37,5°С и сохраняется не дольше, чем три дня, то это принято считать нормой. Такая температура является адекватной реакцией организма на травмирование мягких и твердых тканей, в которых после операции развивается небольшое воспаление.
Но нередко температура после синус-лифтинга поднимается к 38°С и выше, что уже должно насторожить пациента. Это может свидетельствовать о присоединении инфекции, развитии таких последствий как гайморит, синусит, или нагноении раны в месте, где проводился синус-лифтинг. Температура зачастую возникает не по вине врача, а в результате несоблюдения пациентом рекомендаций в послеоперационном периоде. Если такая температура держится на протяжении трех дней и дольше, не реагирует на прием жаропонижающих средств, то это повод немедленно обратиться в своему врачу.
Насморк после синус-лифтинга

Может ли в норме наблюдаться после операции синус-лифтинг насморк? Таким вопросом нередко задаются пациенты, так как именно насморк — одно из наиболее распространенных последствий. Обычно доктор предупреждает пациента, что в течение нескольких дней после операции может наблюдаться заложенность носа, затруднение носового дыхания, прозрачные, или сукровичные выделения из носа. Но такой насморк после синус-лифтинга в норме должен длиться не больше трех дней. В обратном случае следует обратиться к врачу за лечением.
Затяжной насморк после синус-лифтинга может свидетельствовать о повреждении гайморовой пазухи, гайморите, или синусите, которые при несвоевременном диагностировании и лечении несут угрозу здоровью пациента.
Гайморит после синус-лифтинга, что делать?
Еще одно распространенное последствие — гайморит после синус-лифтинга. С таким осложнениям сталкивается до 25-27% пациентов. Оно может возникнуть вследствие повреждения гайморовой пазухи, или присоединения инфекции.
Наличие у пациентов таких симптомов, как заложенность носа, боль в области гайморовой пазухи, насморк, нередко повышение температуры тела, позволяет заподозрить гайморит после синус-лифтинга. Что делать пациенту в таком случае? Первое, что нужно сделать, это обратиться к врачу. На основе клинической картины и дополнительных методов исследования он сможет подтвердить, или исключить гайморит после синус-лифтинга. Что делать после постановки диагноза, врач определяет исходя из тяжести пациента и присутствия тех, или иных симптомов.
Зачастую в ходе лечения назначается курс антибиотиков, противовоспалительные препараты, жаропонижающие, сосудосуживающие средства, которые смогут устранить последствия операции.
Свищ после синус-лифтинга, лечение

Редким, но возможным последствием является свищ после синус-лифтинга. Он развивается вследствие попадания инфекции либо в ходе операции, либо после нее в результате нетщательного соблюдения пациентом рекомендаций врача. Зачастую для того, чтобы полностью образовался свищ после синус-лифтинга, требуется 5-14 дней.
Боль в месте вмешательства при движениях головы, повышение температуры тела до 37-37,5° С, в дальнейшем гнойные выделения из раны — такими симптомами зачастую сопровождается свищ после синус-лифтинга. Лечение в первую очередь предусматривает курс антибиотикотерапии (эритромицин, линкомицин, суммамед). При наличии гнойных выделений целесообразной будет пункция гайморовой пазухи и свища. Если после таких мероприятий сохраняется свищ после синус-лифтинга, лечение должно проводиться хирургическим путем.
Перфорация верхнечелюстной пазухи
Перфорация дна гайморовой пазухи (ороантральный свищ, сообщение или соустье) – это травмирование границы между верхнечелюстным синусом и челюстной костью. Осложнение ятрогенного характера, часто возникает при удалении (экстракции) верхних моляров (особенно 6 зуба) и премоляров, расположенных в области дна гайморового синуса.
Какие перфорации бывают? Почему и в каких случаях образуются? Какими симптомами сопровождаются? Какие возможны осложнения? Как лечить? Рассказываем далее.
Причины перфорации
Гайморова пазуха (верхнечелюстной синус) – это объёмная полость над верхней челюстью. С носом она соединена тонкой перегородкой, от зубов и рта отделена тонкой альвеолярной костью.
Обычно между корнями зуба и дном пазухи толщина слоя кости достигает 10 мм. Однако у некоторых пациентов кость значительно тоньше. Более того, у половины пациентов корни верхних жевательных зубов упираются в дно верхнечелюстной пазухи и образуют выбухания, покрытые тонкой слизистой тканью. Это не является патологией, но при удалении зуба или эндодонтическом лечении может привести к травмированию слизистой оболочки синуса.
Основные факторы, которые могут привести к «пробитию» пазухи:
- анатомо-топографическое взаимоотношение зубных корней с дном верхнечелюстной пазухи;
- истончение или полная резорбция костного слоя между верхушками корней и верхнечелюстным синусом вследствие развития патологических процессов;
- неосторожный кюретаж лунки удалённой единицы;
- травматическая экстракция зубов;
- установка зубных имплантов и синус-лифтинг.
Классификация перфораций верхнечелюстной пазухи
Ороантральные свищи различают по:
- малые – до 0.5 см;
- средние – 0.5-0.7 см;
- большие – от 0.7 см.
2. Форме сообщения:
- круглые,
- овальные,
- точечные,
- щелевидные,
- неправильной формы.
3. Срокам течения:
- острые – диагностированные сразу после образования в результате стоматологической процедуры;
- хронические – диагностированные спустя несколько дней после лечения.
- со стороны нёба,
- в альвеолярном отростке,
- в преддверии полости рта.
Перфорация гайморовой пазухи после удаления зуба
Почти все диагностированные случаи ороантрального свища верхнечелюстной пазухи случаются именно при экстракции верхних боковых моляров. Чаще патология возникает у больных с анатомическим взаимоотношением корней зубов с дном пазухи. Поэтому, если таким пациентам удалять зуб по стандартному протоколу, вероятность перфорации с последующим развитием осложнений возрастает.
Избежать последствий поможет правильное планирование экстракции зуба на компьютерном томографе, тщательный анализ КТ-снимка и применение щадящих методов экстракции единицы. Если перфорации не удалось избежать, необходимо оперативное микрохирургическое закрытие ороантрального сообщения в стерильных условиях, чтобы не допустить развития воспаления.
Если своевременно не закрыть соустье после удаления зуба, самостоятельно перфорация может никогда не зарасти. Лунка затянется и заживёт, но костная ткань между пазухой и ртом не восстановится, так как десна быстрее заполнит свободное место и кость просто не успеет заполнить дефект.
Как часто возникает данная проблема?
Согласно исследованию Токийского университета, перфорация гайморовой пазухи чаще возникает у мужчин в возрасте 30+ лет при экстракции верхнего первого моляра (шестого зуба)
Перфорация при синус-лифтинге
Синус-лифтинг – операция, которая проводится перед установкой дентальных имплантатов при недостатке объёма кости для их вживления на верхней челюсти. Метод отличается от остальных видов костной пластики тем, что вмешательство проводится в области гайморовых пазух для формирования места для вживления импланта.
Процедура проводится с целью исключить:
- расшатывание, смещение титанового импланта;
- миграцию имплантата в верхнечелюстную пазуху;
- отторжение зубного имплантата.
Но несмотря на это, сам синус-лифтинг может стать причиной перфорации. В ходе операции оболочку пазухи (мембрану Шнайдера) отделяют от надкостницы и приподнимают, чтобы освободить пространство для костного материала. Как раз в процессе закладки остеопластического материала есть риск перфорации гайморовой полости.
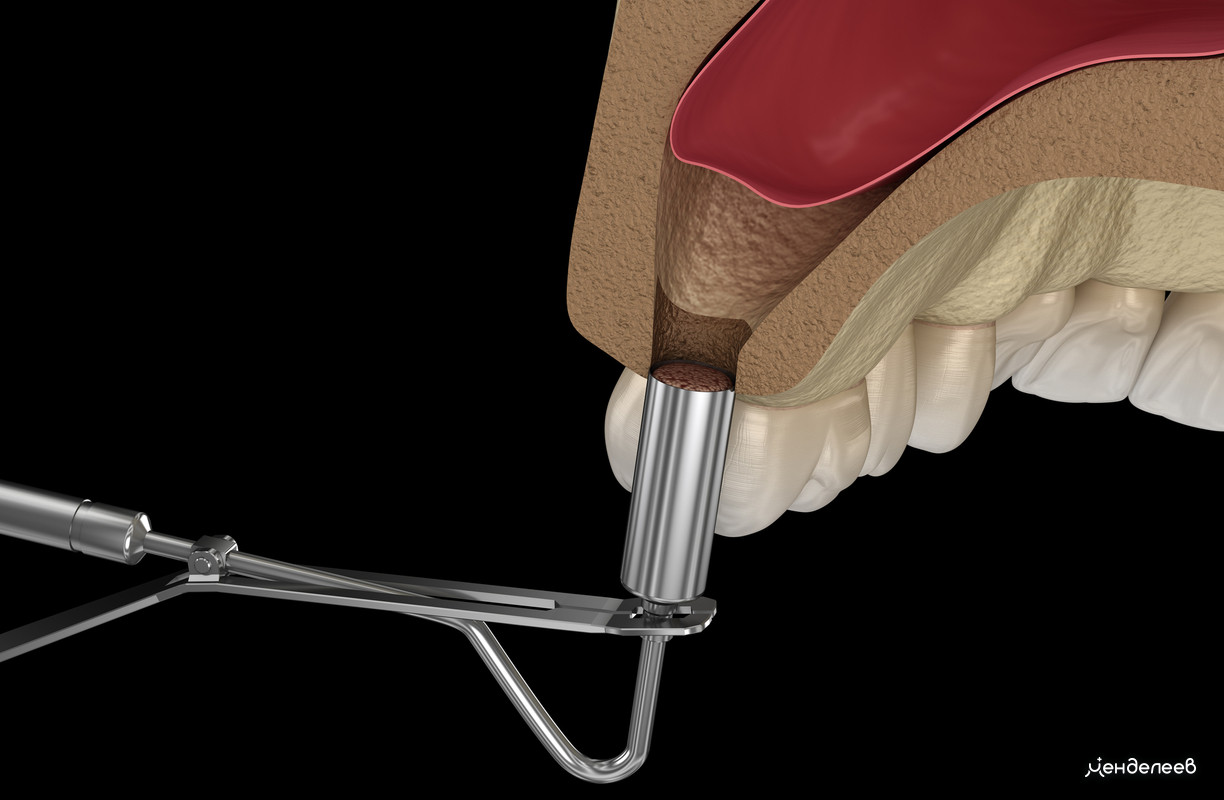
Травмирование верхнечелюстного синуса в процессе наращивания костной ткани на верхней челюсти часто возникает, если:
- на этапе подготовки доктор плохо исследовал челюстно-лицевой аппарат пациента,
- проводится закрытый синус-лифтинг и у врача ограничено пространство для манипуляций в оперируемой области,
- костную ткань наращивали по устаревшим технологиям,
- у больного с рождения объёмные и тонкостенные пазухи.
Если при синус-лифтинге произошла перфорация пазухи, нужно закрыть отверстие путём микрохирургических манипуляций. В худшем случае гайморова полость может воспалиться, инфицироваться. Меры лечения зависят от диаметра перфорации:
- До 2 мм . Повреждённая слизистая зарастает самостоятельно, без хирургического вмешательства.
- 2-4 мм . Самостоятельное зарастание невозможно. Для профилактики инфицирования можно ограничится немедленным хирургическим закрытием отверстия. Наращивание кости можно продолжать без наложения швов.
- Больше 4 мм . Если во время наращивания кости возникла значительная перфорация, процедуру необходимо перенести до полного зарастания пазухи.
Перфорация при имплантации зубов
Причины перфорации дна гайморовой полости при установке зубного имплантата:
- неправильная диагностика и оценка объёма челюстной кости,
- вживление слишком длинного имплантата,
- ошибки врача на этапе остеопластики.
Имплантат может «уйти» в верхнечелюстную пазуху в следующих случаях:
- В процессе его вживления, если имплантолог нарушил технологию синус-лифтинга, приложил чрезмерную силу при вкручивании имплантата в подготовленное ложе или установил его в неправильной позиции.
- После операции на этапе приживления импланта, если была нарушена его остеоинтеграция в кости вследствие воспаления, инфицирования кости.
- После фиксации коронки, если к протезированию приступили до полного приживления импланта или на него оказывались высокие жевательные нагрузки.
Порядок действий в случае перфорации гайморовой пазухи вследствие имплантации:
- Врач обнаружил пробитие пазухи во время процедуры . Необходимо предотвратить кровотечение, санировать повреждённую область, наложить швы и закрыть её защитной мембраной. Продолжать операцию или нет – зависит от степени повреждения верхнечелюстного синуса и реакции травмированных тканей на принятые меры.
- Зубной имплантат провалился в пазуху и находился там до тех пор, пока воспаление стало хроническим . Хирург извлекает титановый стержень, вскрывает верхнечелюстной синус и удаляет мёртвые ткани. Больному прописывают противовоспалительную терапию.
- Рентген показывает, что часть имплантата расположена в полости синуса, но слизистая не травмирована . Пациент не нуждается в лечении, так как ему ничего не угрожает.
Перфорация после эндодонтического лечения
Осложнение, возникающее вследствие разрушения костной ткани при воздействии стоматологического бора в канале корня зуба. Риск травмирования слизистой оболочки при эндодонтическом лечении верхних боковых зубов обусловлен следующими факторами:
- Анатомически тонкая кость . У некоторых пациентов толщина кости не более 1 мм, зубные корни расположены в области пазухи, но не травмируют слизистую.
- Лечение единиц с воспалениями на верхушке корня . Периодонтит и киста разрушают, истончают костную ткань вокруг верхушки зуба.
- Чрезмерные усилия эндодонтиста . Если не рассчитать силы при манипуляциях в канале зубного корня, можно повредить его, а также дно верхнечелюстного синуса.
Предупредить перфорацию при эндодонтическом лечении помогут:
- Предварительная диагностика . Поможет эндодонтисту выявить состояние перегородки синуса, её толщину и размеры, а также размещение корней зубов. В противном случае при прохождении каналов возможен провал обломков инструмента или пломбировочного материала. Если это произошло, важно оперативно, безотлагательно извлечь инородное тело, иначе есть угроза развития инфекции и воспаления тканей.
- Аккуратные манипуляции . Корневые каналы очень тонкие, часто извилистые, поэтому работа с ними требует от доктора контроля каждого действия. Врачу нужно верно подобрать свёрла и технологию работы с ними, а также обеспечить себе удобный обзор для проведения процедуры.
- Опыт врача . По результатам диагностики эндодонтист должен выбрать вариант лечения, подходящий пациенту.
Как в наших клиниках подходят к вопросу лечения
В стоматологической клинике «Менделеев» работают имплантологи и хирурги со стажем от 15 до 22 лет. Перед лечением проводим тщательную диагностику пациента при помощи компьютерного томографа. Это позволяет подобрать безопасный и наиболее эффективный метод лечения.
При эндодонтической терапии, имплантации зубов и других хирургических или терапевтических вмешательствах используем стоматологический микроскоп. Его многократное увеличение помогает врачу безошибочно контролировать ход лечения и нивелировать риск развития постоперационных осложнений.
Симптомы перфорации пазухи
| Ороантральные соустья, выявленные сразу | Застарелые перфорации |
|---|---|
| Прохождение воздуха с характерным свистом через отверстие в лунке | Продолжительные ноющие боли в верхней части щеки (иррадиируют в область глаза, виска) |
| Пенистое кровотечение с пузырьками из лунки, кровоподтёки из соответствующего носового хода | Заложенность носа со стороны перфорации |
| Гнусавый, назальный голос | Выделения крови и гноя из ноздри и ороантрального свища |
| Провал эндодонтического инструмента в пустоту | Отёчность щеки со стороны ороантрального сообщения |
| Припухлость в области средней трети лица с поражённой стороны | |
| Попадание жидкости изо рта в нос | |
| Повышенная температура тела | |
| Нарушения обоняния | |
| Боли при постукивании под глазом, в области носа | |
| Невозможность нормально раскрыть рот | |
| Чувство распирания/давления в области поражённой пазухи |
Осложнения перфорации гайморовых пазух
Если вовремя не лечить ороантральный свищ верхнечелюстной полости, могут развиться серьёзные осложнения:
- Одонтогенный гайморит . Воспаление слизистых тканей пазухи вследствие проникновения в них патогенной микрофлоры из ротовой полости через ороантральное соустье. Основные симптомы заболевания – заложенность носа с гнойно-серозными выделениями, мучительные боли головы, усиливающиеся при наклоне головы из носа.
- Периостит челюсти (флюс) . Острое или хроническое воспаление надкостницы альвеолярного отростка верхней челюсти. Сопровождается отёчностью околочелюстных мягких тканей, болями с распространением в область уха, виска, глаз, и ухудшением общего самочувствия (слабость, температура, головные боли, проблемы со сном).
- Остеомиелит челюсти . Гнойно-воспалительное заболевание, которое характеризуется инфицированием и деструктивными изменениями челюстной кости, приводящим к остеонекрозу. Симптомы патологии: резкий подъём температуры, озноб, общая слабость, нарушение аппетита и сна.
- Менингит . Инфекционное воспаление оболочек (соединительнотканных плёнчатых образований), покрывающих головной и спинной мозг. Заболевание характеризуется лихорадкой, усиленной головной болью, общим недомоганием, прозрачными или белесоватыми выделениями из носа.
К другим осложнениям также относятся:
- утрата соседних здоровых зубов,
- заражение крови,
- энцефалит.
Диагностика
Перфорацию важно распознать своевременно. Оперативные меры помогут предупредить воспаление верхнечелюстного синуса и устранить ороантральное соустье.
Быстро диагностировать перфорацию при удалении зуба поможет следующий приём: врач зажимает пальцами нос пациента и предлагает ему осторожно выдохнуть. Если дефект есть, то через него в полость рта попадёт воздух с пенистой кровью, сопровождаясь характерным звуком. Если края перфорированной слизистой оболочки синуса успели склеиться, симптом может не наблюдаться.
Совет врача
Описанный метод можно назвать профилактическим, так как вместе с воздухом из полости синуса удаляются кровяные сгустки, исключая их загнивание с дальнейшим инфицированием.
Пропускать воздух в обратном направлении, то есть изо рта в синус, путём надувания щёк запрещено. Вместе с воздухом и слюной из ротовой полости в пазуху могут проникнуть патогенные бактерии, вызвав воспаление.
Выявить осмотром «пробитие» дна пазухи через лунку удалённого зуба можно лишь при значительном дефекте, если лунка зияет, в ней нет кровяного сгустка.
Другие методы диагностики:
- Зондирование лунки . Для обнаружения патологии врач вводит в предполагаемое место перфорации тонкий зонд. Если пазуха пробита, зонд свободно проходит в её полость.
- Конусно-лучевая компьютерная томография . Создаёт 3D-снимок высокого разрешения, где чётко видно состояние синуса, наличие в нём инородных тел, локализацию дефекта. КЛКТ детально визуализирует патологические изменения, позволяет планировать лечение.
- Рентгенография . Точно отражает расположение имплантов, пломбировочного материала в канале зуба. Помогает выявить в пазухе кровяные скопления, остатки пломбировочного материала, осколки зубных корней или импланта.
Лечение повреждения верхнечелюстной пазухи
В клинике Менделеев выбираем тот метод лечения, который подходит конкретно под ваш клинический случай.

Консервативное лечение (безоперационное) . Метод применим только при немедленном выявлении ороантрального сообщения. Если соустье образовалось при экстракции зуба, необходимо принять меры для формирования в лунке кровяного сгустка. В неё закладывают йодоморфный тампон или крепят швами альвеолярную повязку с кровоостанавливающим, антисептическим средством на 5-7 дней. Рану также можно закрыть тканевым или фибриновым клеем/плёнкой.
Врач назначает пациенту курс медикаментозной терапии (антибиотики, антигистаминные препараты, сосудосуживающие носовые капли), чтобы снизить риск инфицирования. В течение первых 7 дней больному не рекомендуется сморкаться, кашлять и чихать.
Хирургическая терапия . Показана для несвоевременно выявленных перфораций, ороантральных сообщений диаметром более 5 мм, при наличии в пазухе инородных тел, омертвевших тканей. Операция проводится под местным наркозом и в зависимости от сложности случая подразумевает:
- гайморотомию (вскрытие гайморовой полости);
- удаление инфицированных тканей и посторонних предметов (отломков эндодонтического инструмента, зубных корней и т.д);
- промывание антисептиками;
- пластику ороантрального соустья.
Пластика с помощью щёчно-десневого лоскута . Над лункой удалённого зуба вырезают лоскут (аутотрансплантат) трапециевидной формы. Для лучшей мобилизации в область перфорации лоскут отсекают от надкостницы. Далее его перемещают в область нёба и подшивают.
- Приживление аутотрансплантата на новом месте удаётся не всегда.
- Даже в случае успешной биоинтеграции лоскут обеспечивает лишь мягкотканное восстановление в области ороантрального свища.
- Постоянное натяжение лоскута нарушает его кровоснабжение.
- Сильная травматичность тканей из-за широкого разреза и отделения от надкостницы.
- После приживления лоскута на слизистой остаётся складка, которая может стать противопоказанием к съёмному протезированию.
- После операции возможны продолжительные парестезии в области средней зоны лица.
Пластика послойным нёбным лоскутом . Обычно применяется при перфорациях в области 5 и 6 зубов.
- с нёбной стороны над отсутствующим зубом выкраивают полнослойный слизисто-надкостничный лоскут, перемещают его в область ороантрального сообщения и пришивают;
- на участке неба, где обнажилась кость, для её заживления устанавливается защитная пластина.
Недостаток метода: малая мобильность лоскута затрудняет герметичность закрытия перфорации в области 7 и 8 зубов, что повышает риск рецидива (соустье может повторно открыться).
Радикальная гайморотомия . К ней прибегают в запущенных случаях, например, когда вследствие застарелой перфорации развился одонтогенный синусит (гайморит).
- создаётся доступ к гайморовой пазухе;
- устанавливается дренаж для выведения экссудата и прочего содержимого из пазухи;
- полость санируется и ушивается (если доступ был создан разрезом).
- высокая травматичность;
- продолжительная реабилитация;
- необходимость наблюдения в стационаре до 14 дней;
- болезненность, отёчность, нарушение обоняния и онемение части лица в первые дни после процедуры.
Может ли перфорация гайморовой пазухи пройти сама?
Пробитое дно синуса может зарасти самостоятельно, если за время приживления полость не инфицировалась, а диаметр отверстия не более 2-5 мм.
По данным исследования, из 77 случаев 30 перфораций (39%) закрылись самостоятельно, 43 случая (55,8%) лечились консервативным методом, в 4 применяли радикальную гайморотомию (вскрывалась пазуха), в 7 – соустье закрывали лоскутом. Ни одного случая рецидива.
Прогноз
Благоприятный прогноз: при своевременной диагностике патологии и полноценном лечении больного.
Неблагоприятный: если у пациента есть сопутствующие заболевания, наблюдается снижение иммунитета, организм плохо борется с недугом.
Если из-за неадекватного лечения у пациента случился рецидив или обнаружилось ранее не диагностированное соустье, высок риск осложнений. Обычно требуется продолжительное лечение.
Профилактика
Избежать перфорации гайморового синуса и других вытекающих осложнений помогут простые профилактические мероприятия:
Свищ на десне, где имплант
Свищ как осложнение после имплантации: что становится причиной появления, каковы последствия воспаления и в чем заключается лечение
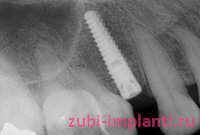
Осложнения после имплантации в современных условиях и профессионализме врачей – редкое явление. Однако исключения бывают, и среди распространенных осложнений имплантации выделяют инфекционные воспалительные процессы – мукозит и периимплантит, повреждение лицевого нерва, потерю фиксации импланта, гнойное воспаление со свищом. Появление свища возле импланта свидетельствует о развивающемся патологическом процессе в мягких тканях. Как можно определить наличие свища, по каким причинам он возникает, какой протокол лечения в этом случае предстоит пациенту, рассмотрим в этой статье.
Что такое свищ, или фистула
Применяя медицинскую терминологию, свищ называют фистулой (от лат. fistula – «трубка»). Она представляет собой канал, образованный эпителиальной или грануляционной тканью, связывающий патологическую полость с внешней средой или с другой полостью. Патологическая полость внутри мягких тканей или кости в свою очередь образуется из-за развития длительного гнойного воспаления и образования гнойного очага. Гной возникает вследствие распада тканей и, накапливаясь со временем, ищет выход из полости. Если воспалительный процесс не устранен и продолжается, то ход, через который гной вышел, не зарастает, а формирует гнойную фистулу – патологическое отверстие.
Свищ иногда путают с флюсом (периоститом). Чем отличается флюс, можно узнать из статьи на нашем сайте «Лечение зубов и полости рта перед имплантацией».
В полости рта появление свищевого хода возможно на десне в районе корней зубов, как на верхней, так и на нижней челюсти. Выглядит он как округлое уплотнение, ярко-красная шишка с белесой верхушкой. Диаметр образования, как правило, не превышает 1 сантиметра. Зуб, возле которого образуется свищ, обычно больной (глубокий кариес, пульпит, периодонтит) или некачественно вылеченный (воспаление развилось под пломбой в каналах, возникло на верхушке корня). Также свищ может образоваться на десне около импланта как следствие развития воспалительного процесса.

Важно помнить, что выход гнойного содержимого возможен не только в полость рта, но и во внутренние ткани и органы. Это очень опасно, так как ведет к инфицированию здоровых областей, заражение может проникнуть в кровеносную и лимфатическую системы. Усугубляет ситуацию близость разветвленной сети подчелюстных и шейных лимфоузлов.
Какие симптомы сопутствуют образованию свища
Сам свищ на десне сложно спутать с чем-то другим: воспаленная область ярко выделяется на фоне здоровых десен. Главным признаком является патологическое отверстие, через которое при надавливании может выходить гнойный экссудат с примесью крови. Сопутствующими симптомами являются:
- ноющая боль в пораженной области, которая усиливается при жевании и гигиенических процедурах,
- сильное покраснение, отек слизистой в области появления свища,
- появление неприятного гнилостного запаха изо рта,
- попадание гноя в полость рта, изменение вкусовых ощущений из-за этого,
- чувство инородного тела и распирания в десне,
- появление подвижности установленного импланта или соседних зубов,
- общее недомогание,
- повышение температуры тела до 38°С,
- припухлость близлежащих лимфоузлов,
- изредка возможен небольшой отек лица.
После прорыва полости пациент обычно чувствует облегчение и уменьшение боли, однако без антисептической обработки и лечения воспаление продолжится и может привести к еще большим осложнениям.
По каким причинам свищ может возникнуть в области имплантата
Появление свища на десне после установки зубного импланта (как сразу, так и в любой период времени после) говорит о возникновении осложнения после хирургического вмешательства или развитии воспаления на фоне имеющихся заболеваний пародонта. Это опасное состояние, которое требует незамедлительного обращения к стоматологу. По-хорошему, пациент должен насторожиться еще до появления свищевого хода, когда его начинают беспокоить боль, припухлость и покраснение на десне, и не доводить до крайности.
Возбудителями патологического процесса являются стрептококки, гонококки, золотистый стафилококк. От образования гнойника до появления свищевого хода может пройти неделя.
Появление свища после имплантации – редкость. На фото можно увидеть, как он выглядит. Причины такого состояния подразделяют на две больших группы – те, которые вызваны ошибками имплантолога, и те, которые своими действиями спровоцировал сам пациент.
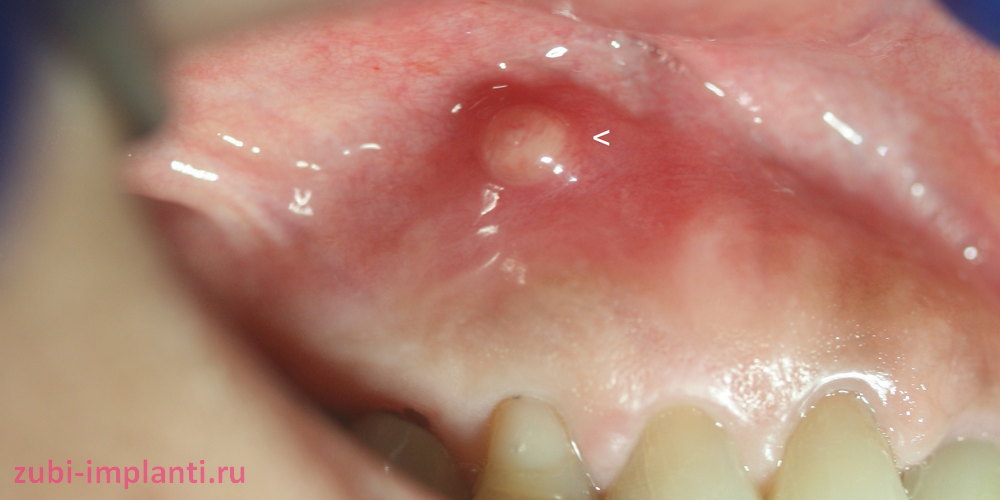
Причины по вине имплантолога:
- выбор некачественного импланта,
- неправильно подобранная конструкция, которая не соответствует размеру и форме костного ложа,
- ошибки при установке,
- нарушение асептических и антисептических правил во время хирургических манипуляций: попадание инфекции на имплант, заражение лунки,
- игнорирование или несвоевременное выявление воспалительных процессов в деснах и соседних зубах, недостаточная, некачественная подготовка к имплантации и санация полости рта,
- неполный сбор анамнеза, неучитывание сопутствующих болезней и состояний, влияющих на остеоинтеграцию импланта.
Вторую группу причин (со стороны пациента) составляют:
- превышение нагрузки на имплант и травмирование тканей в период реабилитации и в дальнейшем,
- несоблюдение рекомендаций врача по приему лекарств и обработке полости рта (особенно на фоне пародонтита),
- недостаточная гигиена после имплантации, нерегулярные профилактические визиты к стоматологу.
В чем заключается опасность свища рядом с имплантом
Сам по себе свищевой ход не опасен, в какой-то степени он даже помогает остановить на время разрастание полости с гноем, так как через него выходит избыточно скопившийся экссудат. Однако его появление говорит об обширном гнойном воспалении. Долго ограничиваться локальной полостью оно не может и распространятся дальше. Это может привести, помимо поражения мягких тканей, к деструкции челюстной кости. В дальнейшем свищ при имплантации зуба грозит серьезными осложнениями:
- обширное воспаление надкостницы,
- подвижность живых единиц и установленных имплантов,
- полная потеря зубов и выпадение искусственных конструкций,
- разрастание очага воспаления в близлежащие структуры: внутреннее ухо, пазухи,
- появление множественных кист в челюсти,
- сепсис – заражение крови и лимфы,
- полиорганная недостаточность: поражение внутренних органов вследствие сепсиса.
Подробнее о самом опасном осложнении после имплантации читайте в материале «Отторжение зубного импланта».
Как проходит лечение патологии
Так как развитие воспалительного процесса происходит довольно быстро, то обращаться к врачу нужно, как только появятся первые признаки. Свищ опасен тем, что трудно предсказать, в каком месте (во внутренние ткани или в полость рта) возникнет отверстие и выйдет гной. Однако воспаление в принципе можно увидеть в результате осмотра и проведения КТ/панорамного снимка на регулярных профилактических осмотрах.
Лечение свища предполагает использование комплекса методов – консервативного медикаментозного лечения и хирургического. Алгоритм устранения патологии состоит из нескольких этапов: экстренное удаление гноя из полости где, образовался свищ, снятие воспаления, сохранение установленного импланта и расположенных по соседству единиц, запуск регенеративных процессов для восстановления пораженных тканей. Вылечить свищ после установки импланта возможно, главное, не затягивать с лечением и не ждать прорыва полости.
«Несколько лет назад мне установили импланты на верхней челюсти, всего 4 штуки. До этого проводили синус-лифтинг. Через месяц после операции около одного появилась небольшая темная шишка, несколько миллиметров. На рентгене врач увидел воспаление возле импланта, и там уже появился гной. Стоматолог вскрыл шишку, все оттуда вычистил и снова зашил, а на дом выписал, что нужно делать. Я долго полоскала, и шишка начала заживать, а потом осталась небольшая крапинка. Скоро и полностью исчезла, и проблемы больше не возвращались».
Алена, отзыв с портала topdent.ru
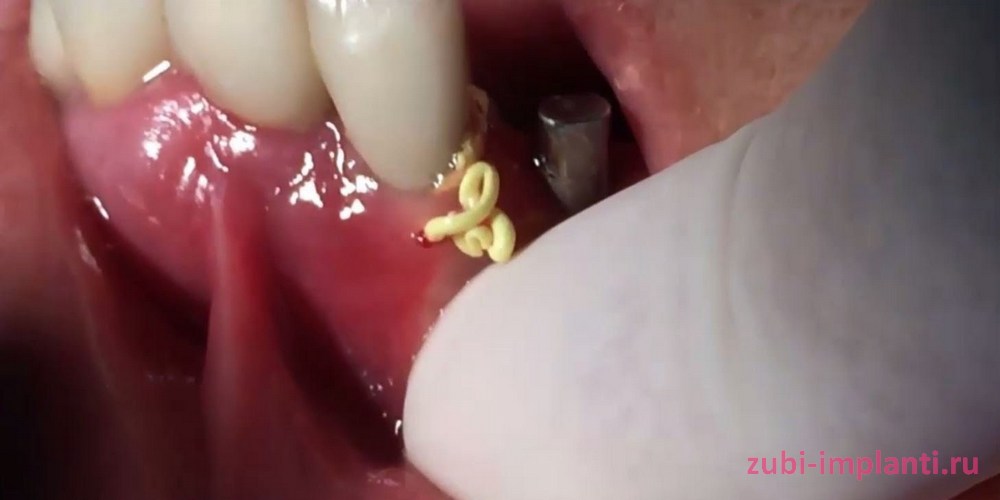
Если свищ появился над имплантом или рядом с ним, то нет необходимости в удалении конструкции. В этом случае стоматолог первым делом удаляет из полости гной, делая разрез в десне, где имплант, по шишечке. Контролируемый отход гноя завершается установкой дренажа – тонкой резиновой ленты. Она к тому же не позволяет ране закрыться и оставить внутри себя болезнетворные жидкости. Через 2–3 дня закладывается антисептическое средство для очищения полости от патогенов. Если свищ большой по размеру, врач может наложить швы. К этому добавляется местная антибактериальная терапия в виде ванночек и полосканий полости рта, мазей, а также назначаются антибиотики. В целом, лечение занимает около 2–3 недель.
Если патологическая полость затронула металлический стержень (что чаще случается на нижней челюсти), то необходимо его извлечение и следование всему лечебному алгоритму. Полость очищают от гноя и грануляций, некротизированных тканей, обрабатывают антисептиками. В этом случае при поражении костной ткани потребуется ее восстановление[1]. Повторная имплантация возможна не ранее чем, через 6–12 месяцев.
[1] Мусиенко А.И. [и др.] Предупреждение оромаксиллярных свищей с помощью стимуляции репаративного остеогенеза фактором роста / Уральский медицинский журнал. – 2015.
Источник https://clinic-neomed.ru/article/sinus-lifting-posledstvia
Источник https://me-dent.ru/lechenie-zubov/info/perforaciya-verhnechelyustnoj-pazuhi
Источник https://www.zubi-implanti.ru/implanti/read/svisch-na-desne-vozle-implanta.html