Внебольничная пневмония у детей
Категории МКБ: Вирусная пневмония, не классифицированная в других рубриках (J12), Пневмония без уточнения возбудителя (J18), Пневмония, вызванная haemophilus influenzae [палочкой Афанасьева-Пфейффера] (J14), Пневмония, вызванная klebsiella pneumoniae (J15.0), Пневмония, вызванная streptococcus pneumoniae (J13), Пневмония, вызванная другими инфекционными возбудителями, не классифицированная в других рубриках (J16)
Общая информация
Краткое описание
Одобрено Научно-практическим Советом Минздрава РФ
Пневмония (внебольничная)
В российской педиатрии, как и в большинстве стран мира, пневмония определяется как «острое инфекционное заболевание легочной паренхимы, диагностируемое по синдрому дыхательных расстройств и/или физикальным данным, а также инфильтративным изменениям на рентгенограмме» [1,2]. Такое определение предполагает диагноз пневмонии только в «рентгенположительных» случаях инфекций нижних дыхательных путей. Данный подход позволяет исключить такие заболевания, как бронхит и бронхиолит, являющиеся в большинстве случаев вирусными и не требующими антибактериального лечения.
Следует отметить, что рекомендации Всемирной Организации Здравоохранения (ВОЗ) также допускают возможность диагностики пневмонии только на основании клинических данных по результатам осмотра ребенка и подсчета частоты дыхания [3]. Это обусловлено отсутствием возможности рутинного проведения рентгенодиагностики в странах с развивающимся здравоохранением.
Пневмония – острое инфекционное заболевание, различное по этиологии (преимущественно бактериальное), характеризующееся очаговыми поражениями легких с внутриальвеолярной экссудацией, что проявляется выраженными в различной степени интоксикацией, респираторными нарушениями, локальными физикальными изменениями со стороны легких и наличием инфильтративной тени на рентгенограмме грудной клетки [4].
Наиболее важный с клинической точки зрения принцип предусматривает подразделение пневмонии на внебольничную (ВП) и нозокомиальную. Внебольничная (амбулаторная) пневмония – это пневмония, развившаяся вне стационара, в т.ч. диагностированная в первые 48 часов с момента госпитализация.
Внебольничная пневмония является острым инфекционным заболеванием, поэтому определение «острая» перед диагнозом «пневмония» является излишним.
Особой формой пневмонии в детской популяции является врожденная пневмония, которая возникает в первые 24 часа после рождения. В связи с особенностями этиопатогенеза и лечения врожденной пневмонии эта форма болезни рассматривается в соответствующих клинических рекомендациях.
ВП у пациентов с выраженной иммуносупрессией (дети с ВИЧ-инфекцией, врожденными иммунодефицитами, получающие химиотерапию и/или иммуносупрессивную терапию, реципиенты трансплантатов донорских органов и тканей) отличаются от общей популяции по этиологии, характеру течения и прогнозу и не рассматриваются в рамках данных рекомендаций.
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статической класификации болезней и проблем, связанных со здоровьем
МКБ классифицирует пневмонии по этиологическому принципу, приводя соответствующие рубрики для вирусных, бактериальных, паразитарных, неуточненных пневмоний:

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 5500 KZT / 27 BYN — 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
МКБ классифицирует пневмонии по этиологии (см. выше). Однако объективные трудности получения биоматериала непосредственно из очага воспаления, значительная продолжительность микробиологических исследований, распространенная практика приема антибактериальных препаратов до обращения за медицинской помощью или до проведения диагностических мероприятий являются причиной отсутствия этиологического диагноза у 50—70% пациентов. Бактериальные пневмонии в клинической практике также нередко классифицируют на «типичные», т.е. вызванные «типичной» бактериальной флорой, прежде всего Streptococcus pneumoniae, Haemophilus influenzae, реже Staphylococcus aureus и Streptococcus pyogenes, и «атипичные», вызванные «атипичными» возбудителями — Mycoplasma pneumoniae, Chlamydophila pneumoniae, Legionella pneumophila, Bordetella pertussis.
На основании рентгенологической картины выделяют очаговые, очагово-сливные, долевые (крупозные), сегментарные, полисегментарные и интерстициальные пневмонии (Таблица 2).
По тяжести течения выделяют нетяжелые и тяжелые пневмонии (Таблица 2). Критерии тяжести основываются на выраженности дыхательной недостаточности и наличии общих опасных признаков у пациента. Подобная классификация тяжести пневмоний рекомендована ВОЗ и считается оптимальной с точки зрения организации эффективной медицинской помощи [35,36].

Пневмонии могут быть осложненными и неосложненными. Выделяют легочные, и системные осложнения пневмоний (Таблица 3). Наиболее частыми осложнениями ВП являются плеврит (синпневмонический и метапневмонический) и деструкция легочной ткани (приводящая к развитию некротизирующей пневмонии или абсцесса легкого) [37].

Таблица 3. Осложнения, ассоциированные с ВП
При адекватном лечении большинство неосложненных пневмоний разрешается за 2—4 недели, осложненных — за 1—2 месяца. Затяжным течением пневмонии считается ее длительность более 6 недель. Хронический вариант течения пневмонии в настоящее время не рассматривается.
Этиология и патогенез
Этиологическая структура пневмоний у детей весьма разнообразна, и зависит от возраста ребенка (Таблица 1). Данные об этиологии ВП у детей сильно разнятся, что может быть объяснено различными эпидемическими условиями, в которых проводились исследования, а также их методологией. Наиболее часто возбудителями ВП у детей являются различные бактерии и вирусы, однако в большинстве случаев ВП этиология остается неустановленной [2]. В проспективном многоцентровом исследовании 154 госпитализированных детей с ВП, у которых был проведен тщательный этиологический поиск, патоген был выявлен у 79% детей [5]. Бактериальная этиология ВП установлена в 60%, из которых в 73% был выделен Streptococcus pneumoniae; Mycoplasma pneumoniae и Chlamydophila pneumoniae были обнаружены в 14% и 9% случаев соответственно. Вирусы идентифицированы у 45% детей. Примечательно, что у 23% детей диагностирована вирусно-бактериальная ко-инфекция.
По данным проведенного в США крупномасштабного популяционного исследования у детей до 18 лет, госпитализированных с клиникой ВП, имевших рентгенологическое подтверждение ВП и у которых были получены образцы для этиологического исследования (n=2222), вирусы были выявлены у 66,2%: респираторно-синцитиальный вирус (РСВ) (28,0%), риновирус (27,3%) и метапневмовирус (12,8%). Следует отметить, что РСВ наиболее часто выделялся у детей до 5 лет по сравнению с пациентами более старшего возраста (37% vs 8%), аналогичная ситуация с аденовирусом (15% vs 3%) и метапневмовирусом (15% vs 8%). Типичные бактериальные возбудители – у 7,3% детей: S.pneumoniae – 3,6%, S.aureus – 1,0%, S.pyogenes – 0,7%, M.pneumoniae – 8,0% (микоплазмы чаще выделялись у детей старше 5 лет по сравнению с более младшими детьми – 19% vs 3%) [6]. Еще в одном исследовании с участием 441 ребенка в возрасте от 2 месяцев до 18 лет с ВП (13,8% получали лечение амбулаторно, 86,2% были госпитализированы) вирусы были выявлены у 55,6%, типичные бактериальные патогены в 3,6% случаев, атипичные возбудители – в 8,8% [7].
Следует учитывать, что вирусы часто (45-80%) выделяются из носоглотки как у детей с пневмонией, в т.ч. вместе с бактериальной флорой, так и у здоровых детей [8, 9]. Вирусы обычно выступают как факторы, способствующие инфицированию нижних дыхательных путей бактериальной флорой. О такой ассоциации может говорить более частое выделение вируса у больных ВП, чем у здоровых детей. Это наблюдается в отношении вирусов гриппа, метапневмо- и РС-вируса: они выделяются в 10 раз чаще, чем у здоровых (ОР >10). Рино-, энтеро- и парагриппозные вирусы выявляются при ВП столь же часто, что и у здоровых (отсутствие ассоциации), тогда как с бока- и коронавирусами («старыми») ассоциация была отрицательной [10].
Респираторные вирусы чаще предшествуют пневмонии у детей первых лет жизни, с возрастом их триггерная роль снижается [11]. Клиника собственно пневмонии мало зависит от наличия ОРВИ, если не считать катарального синдрома и гриппозной интоксикации. Это делает малообоснованным термин «вирусно-бактериальная пневмония», хотя естественно следует отмечать признаки вирусной ко-инфекции при их наличии.
«Чисто» вирусные поражения легкого наблюдаются при гриппе, парагриппе, РС-, адено-, энтеро-, риновирусной и SARS-CoV-2 инфекциях. В отличие от бактериальных вобудителей вирусы поражают преимущественно интерстиций с отеком альвеол, отложением фибрина и формированием гиалиновых мембран при отсутствии альвеолярного и полинуклеарного выпота [12]. Вирус SARS-CoV-2 поражает также капилляры и ветви легочных артерий с развитием тромбоза, нередко с присоединением бактериального инфильтрата – в т.ч. как результат внутрибольничной инфекции [13]. Отличия вирусных поражений легких от бактериальных дало повод обозначать их термином «пневмонит».
У детей первых месяцев жизни возбудителями пневмонии могут явиться патогены, приобретенные в перинатальном периоде, но растет частота внебольничных бактериальных патогенов (S. pneumoniae, S. aureus, нетипируемые штаммы H. influenzaе). S. pneumoniae является лидером в этиологической структуре пневмоний в этой возрастной группе. S. pneumoniae и S. aureus, нередко обусловливают осложненное течение пневмоний у младенцев [15]. Спектр возбудителей внебольничных пневмоний в этом возрасте определяется в числе прочих факторов незавершенной вакцинацией от пневмококка и гемофильной инфекции тип В. В этой возрастной группе также значительное место принадлежит вирусам, прежде всего РСВ, вирусам гриппа и парагриппа, аденовирусам и метапневмовирусу человека. Атипичные микроорганизмы в этом возрасте встречаются редко. Однако пневмония, обусловленная B. pertussis, может развиваться у 20% детей, заболевших в этом возрасте коклюшем. Обсуждается роль таких патогенов как U. urealyticum и U. parvum, выявляющихся в аспиратах из трахеи детей с экстремально низкой массой тела при рождении и детей с бронхолегочной дисплазией [16]. Также в очень редких случаях пневмония может быть вызвана C.tracomatis (перинатальное заражение) [1].
Основным этиологическим фактором ИНДП в этой возрастной группе являются вирусы [2]. Нередко вирусы выступают как фактор, способствующий бактериальному инфицированию.
В структуре бактериальных пневмоний в этом возрасте лидирует S. pneumoniae, составляя по разным данным 21—44% [5, 18]. Другими патогенами являются H. influenzaе типа В (крайне редкая причина ВП у иммунизированных детей), S. pyogenes и очень редко S.aureus [19]. В последние годы на фоне массовой вакцинации от пневмококковых инфекций растет удельный вес микоплазменной пневмонии и в этой возрастной группе.
M. pneumoniae — наиболее частый этиологический агент в данной возрастной группе, являясь причиной 14—35% госпитализаций. Эпидемиологической особенностью M. pneumoniae является возможность вызывать вспышки инфекций ИНДП (в том числе и ВП) в организованных коллективах с тесными контактами (в дошкольных, школьных и студенческих группах, у военнослужащих и др.), возможны семейные случаи инфекции.
Значимую роль играет и S. pneumoniae, особенной у пациентов с ВП, требующей госпитализации. Очень редко пневмонию у детей может вызывать S. pyogenes. Пневмонии, обусловленные S. аureus, обычно ассоциированы с иммунодефицитными состояниями у детей [15]. Вирусные пневмонии редки, обычно протекают относительно легко [20,21], обусловлены РС-вирусами, вирусами паарагриппа и гриппа, аденовирусами и метапневмовирусом человека.
У детей в странах со средним и низким уровнем дохода B.pertussis также является одним из этиологических факторов пневмоний. Факторами риска коклюша являются низкий охват вакцинацией от этой инфекции, неполная вакцинация, дефицит массы тела, ВИЧ-инфекция [22].

++++ очень часто, +++ часто, ++ относительно нечасто, + редко, ± очень редко, — нет.
Ситуация с АБР респираторных патогенов, выделенных у детей, в РФ за период с 2016 по 2018 гг. рассмотрена по данным on-line проекта «Карта антибиотикорезистентности России» — AMRmap (map.antibiotic.ru), который разработан совместно НИИ антимикробной химиотерапии и Межрегиональной ассоциацией по клинической микробиологии и антимикробной химиотерапии (МАКМАХ) [24], а также по другим публикациям по этой проблематике за указанный период времени.
S. pneumoniae (пневмококк) – наиболее клинически значимый возбудитель ВП, в отношении которого должна проводиться максимально эффективная АБТ [25]. Устойчивая тенденция, наблюдаемая в течение последних 10-15 лет, – повсеместное снижение чувствительности пневмококков к макролидам, а также появление и распространение в последние 10 лет штаммов со сниженной чувствительностью и резистентных к бензилпенициллину** и цефтриаксону** изолятов.
При анализе данных «Карты антибиотикорезистентности России» за 2016-18 гг. отмечены существенные изменения в АБР клинических штаммов пневмококков, выделенных в педиатрической популяции пациентов, по сравнению с более ранними периодами времени. Существенно выросли показатели устойчивости S. pneumoniae к бензилпенициллину**: в среднем по России частота умереннорезистентных штаммов составляет около 25%, а резистентных – почти 7%. Распространение пенициллинорезистентных пневмококков сопровождается увеличением числа изолятов, нечувствительных к парентеральным цефалоспоринам 3-го поколения (цефтриаксону**) — 12,7% умереннорезистентных и 5,7% резистентных штаммов. Частота резистентности S. pneumoniae к макролидам по РФ превысила 25%. Особенно неблагоприятная ситуация с устойчивостью пневмококков (умереннорезистентные + резистентные штаммы) сложилась в Уральском и Приволжском ФО: к бензилпенициллину** – 36,4% и 43,6% протестированных штаммов, соответственно, к эритромицину – 31,8% и 28,9%, соответственно, к цефтриаксону** – 25,4% (Уральский ФО) [26].
По данным опубликованного в 2018 г. международного исследования АБР SOAR (Survey of Antibiotic Resistance), в ходе которого были протестированы 279 штаммов S. pneumoniae, выделенных у пациентов в 3 городах РФ (Москве, Санкт-Петербурге и Смоленске) в 2014-16 гг., уровень нечувствительности к бензилпенициллину** составил 33%, к макролидам были устойчивы 31,2% штаммов. В тоже время подавляющее большинство выделенных штаммов пневмококка (95%) были чувствительны к амоксициллину+клавулановой кислоте** [27].
В исследовании SOAR (2014-16 гг.) также тестировались 279 штаммов H.influenzae, выделенных у пациентов в РФ [27]. Нечувствительными к амоксициллину** были 19% изолятов, при этом продукция β-лактамаз была обнаружена у 15,4% штаммов. Чувствительными к амоксициллину+клавулановой кислоте** оказались ≥97,5% изолятов гемофильной палочки [27].
Таким образом, выявлены тревожные тенденции, в частности, увеличение числа b-лактамазапродуцирующих штаммов H.influenzae, резистентных к препаратам группы пенициллинов, чувствительных к бета-лактамазам (незащищенным аминопенициллинам) (15-20%), рост резистентности пневмококков к макролидам (~25-30%), распространение штаммов со сниженной чувствительностью и резистентных к бензилпенициллину** (>30%), а также в отдельных регионах — изолятов S. pneumoniae со сниженной чувствительностью к парентеральным цефалоспоринам 3-го поколения (цефотаксиму** и цефтриаксону**). M. pneumoniae и C. pneumoniae природно высокочувствительны к макролидам и тетрациклинам, однако в последнее время появляются публикации о распространении среди микоплазм генетических детерминант резистентности к макролидам (мутации в домене V гена 23S рРНК) [28]. Так, по данным исследования DeMaRes, из 1154 штаммов M. pneumoniae, выделенных за период 2016-2020 гг. у пациентов в возрасте до 18 лет, частота выявления генов резистентности к макролидам составила 20,62%, однако клиническое значение данного феномена до конца не изучено (в частности, клиническая эффективность макролидов при ИНДП у детей, вызванных M. pneumoniae, не зависела от выявленного гена резистентности) [29].
Пневмония характеризуется воспалительным процессом легочной ткани, инфекционного происхождения с преимущественным поражением альвеол и/или интерстициальной ткани. Инфекционный возбудитель попадает в легкие ингаляционно, при аспирации или гематогенным и лимфогенным путем. Возникают нарушения эластичности легких, альвеолярной вентиляции и перфузии. Эти процессы могут существенно снижать газообмен в легких. Как при любом инфекционном заболевании, важными условиями являются вирулентность микроорганизма и адекватность иммунных и неиммунных механизмов защиты человека.
Особенности патогенеза и течения поражения легких при новой коронавирусной инфекции (COVID-19) см. в соответствующих временных методических рекомендациях Минздрава России.
Пневмония у детей
Пневмония у детей – острый инфекционный процесс в легочной паренхиме с вовлечением в воспаление всех структурно-функциональных единиц респираторного отдела легких. Пневмония у детей протекает с признаками интоксикации, кашлем, дыхательной недостаточностью. Диагноз пневмонии у детей ставится на основе характерной аускультативной, клинико-лабораторной и рентгенологической картины. Лечение пневмонии у детей требует назначения антибиотикотерапии, бронхолитиков, жаропонижающих, отхаркивающих, антигистаминных средств; в стадии разрешения – физиотерапии, ЛФК, массажа.
Общие сведения
Пневмония у детей — острое инфекционное поражения легких, сопровождающееся наличием инфильтративных изменений на рентгенограммах и симптомов поражения нижних дыхательных путей. Распространенность пневмонии составляет 5-20 случаев на 1000 детей раннего возраста и 5–6 случаев на 1000 детей в возрасте старше 3 лет. Заболеваемость пневмонией среди детей ежегодно повышается в период сезонной эпидемии гриппа. Среди различных поражений респираторного тракта у детей доля пневмонии составляет 1-1,5%. Несмотря на достижения диагностики и фармакотерапии, показатели заболеваемости, осложнений и смертности от пневмонии среди детей остаются стабильно высокими. Все это делает изучение пневмонии у детей актуальным вопросом педиатрии и детской пульмонологии.

Причины
Этиология пневмонии у детей зависит от возраста и условий инфицирования ребенка. Пневмонии новорожденных обычно связаны с внутриутробным или внутрибольничным инфицированием. Врожденные пневмонии у детей часто вызываются вирусом простого герпеса типов 1 и 2 типов, ветряной оспы, цитомегаловирусом, хламидией. Среди внутригоспитальных патогенов ведущая роль принадлежит стрептококкам группы В, золотистому стафилококку, кишечной палочке, клебсиелле. У недоношенных и доношенных новорожденных велика этиологическая роль вирусов – гриппа, РСВ, парагриппа, кори и др.
У детей первого года жизни преобладающим возбудителем внебольничной пневмонии выступает пневмококк (до 70-80% случаев), реже — гемофильная палочка, моракселла и др. Традиционными патогенами для детей дошкольного возраста служат гемофильная палочка, кишечная палочка, протей, клебсиелла, энтеробактер, синегнойная палочка, золотистый стафилококк. У детей школьного возраста, наряду с типичным воспалением легких, возрастает число атипичных пневмоний, вызванных микоплазменной и хламидийной инфекцией. Факторами, предрасполагающими к развитию пневмонии у детей, служат недоношенность, гипотрофия, иммунодефицит, стресс, охлаждение, хронические очаги инфекции (кариес зубов, гайморит, тонзиллит).
В легкие инфекция проникает преимущественно аэрогенным путем. Внутриутробная инфекция в сочетании с аспирацией околоплодных вод приводят к возникновению внутриутробной пневмонии. Развитие аспирационной пневмонии у детей раннего возраста может происходить вследствие микроаспирации секрета носоглотки, привычной аспирации пищи при срыгиваниях, гастроэзофагеальном рефлюксе, рвоте, дисфагии. Возможно гематогенное распространение патогенов из внелегочных очагов инфекции. Инфицирование госпитальной флорой нередко происходит при проведении ребенку трахеальной аспирации и бронхоальвеолярного лаважа, ингаляции, бронхоскопии, ИВЛ.
«Проводником» бактериальной инфекции обычно выступают вирусы, поражающие слизистую респираторного тракта, нарушающие барьерную функцию эпителия и мукоцилиарный клиренс, увеличивающие продукцию слизи, снижающие местную иммунологическую защиту и облегчающие проникновение возбудителей в терминальные бронхиолы. Там происходит интенсивное размножение микроорганизмов и развитие воспаления, в которое вовлекаются прилегающие участки легочной паренхимы. При кашле инфицированная мокрота забрасывается в крупные бронхи, откуда попадает в другие респираторные бронхиолы, обусловливая образование новых воспалительных очагов.
Организации очага воспаления способствует бронхиальная обструкция и формирование участков гиповентиляции легочной ткани. Вследствие нарушения микроциркуляции, воспалительной инфильтрации и интерстициального отека нарушается перфузия газов, развивается гипоксемия, респираторный ацидоз и гиперкапния, что клинически выражается признаками дыхательной недостаточности.
Классификация
В используемой в клинической практике классификации учитываются условия инфицирования, рентгеноморфологические признаки различных форм пневмонии у детей, тяжесть, длительность, этиология заболевания и т. д.
По условиям, в которых произошло инфицирование ребенка, выделяют внебольничные (домашние), внутрибольничные (госпитальные) и врожденные (внутриутробные) пневмонии у детей. Внебольничная пневмония развивается в домашних условиях, вне лечебного учреждения, главным образом, как осложнение ОРВИ. Внутрибольничной считается пневмония, возникшая спустя 72 часа после госпитализации ребенка и в течение 72 часов после его выписки. Госпитальные пневмонии у детей имеют наиболее тяжелые течение и исход, поскольку у внутрибольничной флоры нередко развивается резистентность к большинству антибиотиков. Отдельную группу составляют врожденные пневмонии, развивающиеся у детей с иммунодефицитом в первые 72 часа после рождения и неонатальные пневмонии у детей первого месяца жизни.
С учетом рентгеноморфологических признаков пневмония у детей может быть:
- Очаговой (очагово-сливной) – с очагами инфильтрации диаметром 0,5-1 см, расположенными в одном либо нескольких сегментах легкого, иногда – билатерально. Воспаление легочной ткани носит катаральный характер с образованием в просвете альвеол серозного экссудата. При очагово-сливной форме происходит слияние отдельных участков инфильтрации с образованием большого очага, нередко занимающего целую долю.
- Сегментарной – с вовлечением в воспаление целого сегмента легкого и его ателектазом. Сегментарное поражение часто протекает в виде затяжной пневмонии у детей с исходом в легочный фиброз или деформирующий бронхит.
- Крупозной – с гиперергическим воспалением, проходящим стадии прилива, красного опеченения, серого опеченения и разрешения. Воспалительный процесс имеет лобарную или сублобарную локализацию с вовлечением плевры (плевропневмония).
- Интерстициальной – с инфильтрацией и пролиферацией интерстициальной (соединительной) ткани легких очагового или диффузного характера. Интерстициальная пневмония у детей обычно вызывается пневмоцистами, вирусами, грибами.
По тяжести течения различают неосложненные и осложненные формы пневмонии у детей. В последнем случае возможно развитие дыхательной недостаточности, отека легких, плеврита, деструкции легочной паренхимы (абсцесса, гангрены легкого), экстрапульмональных септических очагов, сердечно-сосудистых нарушений и т. д.
Течение пневмонии у детей может быть острым или затяжным. Острая пневмония разрешается в сроки 4-6 недель; при затяжной пневмонии клинико-рентгенологические признаки воспаления сохраняются более 1,5 месяцев. По этиологии выделяются вирусную, бактериальную, грибковую, паразитарную, микоплазменную, хламидийную, смешанную формы пневмонии у детей.
Симптомы пневмонии у детей
Клиника очаговой пневмонии у детей обычно развивается на 5-7-й день ОРВИ. Общеинфекционная симптоматика характеризуется фебрильной температурой тела (>38°С), признаками интоксикации (вялостью, нарушением сна, бледностью кожных покровов, расстройством аппетита; у грудных детей — срыгиваниями и рвотой). Респираторные симптомы пневмонии у ребенка включают кашель (влажный или сухой), одышку, периоральный цианоз; иногда — участие в дыхании вспомогательной мускулатуры, втяжение межреберий. Течение очагово-сливной пневмония у детей всегда более тяжелое; нередко с дыхательной недостаточностью, токсическим синдромом, развитием плеврита или деструкции легочной ткани.
Сегментарные пневмонии у детей протекают с лихорадкой, интоксикацией и дыхательной недостаточностью различной степени выраженности. Процесс восстановления может затягиваться до 2-3 месяцев. В дальнейшем на месте воспаления может формироваться сегментарный фиброателектаз или бронхоэктазы.
Клиника крупозной пневмонии у детей отличается бурным началом, высокой лихорадкой с ознобами, болью при кашле и дыхании в грудной клетке, откашливанием «ржавой» мокроты, выраженной дыхательной недостаточностью. Нередко при пневмонии у детей развивается абдоминальный синдром с рвотой, болями в животе с симптомами раздражения брюшины.
Интерстициальная пневмония у детей характеризуется преобладанием симптомов нарастающей дыхательной недостаточности: одышки, цианоза, мучительного кашля со скудной мокротой, ослабления дыхания; нередко — признаками правожелудочковой сердечной недостаточности.
Диагностика
Основу клинической диагностики пневмонии у детей составляет общая симптоматика, аускультативные изменения в легких и рентгенологические данные. При физикальном обследовании ребенка определяется укорочение перкуторного звука, ослабление дыхания, мелкопузырчатые или крепитирующие хрипы. «Золотым стандартом» выявления пневмонии у детей остается рентгенография легких, позволяющая обнаружить инфильтративные или интерстициальные воспалительные изменения.
Этиологическая диагностика включает вирусологические и бактериологические исследования слизи из носа и зева, бакпосев мокроты; ИФА и ПЦР-методы выявления внутриклеточных возбудителей.
Гемограмма отражает изменения воспалительного характера (нейтрофильный лейкоцитоз, увеличение СОЭ). Детям с тяжелой пневмонией необходимо проводить исследование биохимических показателей крови (печеночных ферментов, электролитов, креатинина и мочевины, КОС), пульсоксиметрию.
Пневмонию у детей необходимо отличать от ОРВИ, острого бронхита, бронхиолита, туберкулеза, муковисцидоза. В типичных случаях диагностика пневмонии у детей проводится участковым педиатром; в сомнительных ситуациях ребенку требуется консультация детского пульмонолога или фтизиатра, проведение КТ легких, фибробронхоскопии и др.
Лечение пневмонии у детей
Основаниями для госпитализации ребенка, заболевшего пневмонией, являются: возраст до 3-х лет, вовлечение в воспаление двух и более долей легких, тяжелая дыхательная недостаточность, плеврит, тяжелые энцефалопатии, гипотрофия, врожденные пороки сердца и сосудов, хроническая патология легких (бронхиальная астма, бронхолегочная дисплазия и др.), почек (гломерулонефрит, пиелонефрит), состояния иммунодефицита. В лихорадочном периоде ребенку показан постельный режим, рациональное питание и питьевая нагрузка.
Основным методом лечения пневмонии у детей является эмпирическая, а затем этиотропная антибактериальная терапия, для которой могут использоваться бета-лактамы (амоксициллин+клавулановая кислота и др.), цефалоспорины (цефуроксим, цефамандол), макролиды (мидекамицин, азитромицин, кларитромицин), фторхинолоны (ципрофлоксацин, офлоксацин), имипенемы (имипенем) и др. При неэффективности терапии в течение 36-48 часов стартовый антибиотик заменяют на препарат из другой группы.
Симптоматическая и патогенетическая терапия пневмонии у детей включает назначение препаратов жаропонижающего, муколитического, бронхолитического, антигистаминного действия. После стихания лихорадки показано физиолечение: СВЧ, индуктотермия, электрофорез, ингаляции, массаж грудной клетки, перкуторный массаж, ЛФК.
Прогноз и профилактика
При своевременном распознавании и лечении исход пневмонии у детей благоприятный. Неблагоприятный прогноз имеют пневмонии, вызванные высоковирулентной флорой, осложненные гнойно-деструктивными процессами; протекающие на фоне тяжелых соматических заболеваний, иммунодефицитных состояний. Затяжное течение пневмонии у детей раннего возраста чревато формированием хронических бронхолегочных заболеваний.
Профилактика пневмонии у детей заключается в организации хорошего ухода за ребенком, его закаливании, предупреждении ОРВИ, лечении ЛОР-патологии, вакцинации против гриппа, пневмококковой инфекции, гемофильной инфекции. Все дети, переболевшие пневмонией, подлежат диспансерному учету у педиатра в течение 1 года с проведением контрольной рентгенографии грудной клетки, ОАК, осмотра ребенка детским пульмонологом, детским аллергологом-иммунологом и детским отоларингологом.
Внебольничная пневмония
Внебольничная пневмония – инфекционное заболевание, которое характеризуется воспалительным процессом в лёгких. Заболевание чаще всего развивается во время эпидемий гриппа и острых респираторно-вирусных инфекций. Пациентов с легким течением воспаления легких можно лечить амбулаторно. При средней и тяжелой степени пневмонии их госпитализируют в клинику терапии.

Причины внебольничной пневмонии
Внебольничные пневмонии условно разделяют на 3 группы:
- воспаление лёгких, не требующее госпитализации;
- пневмонии, требующие госпитализации больных в стационар;
- пневмонии, требующие госпитализации пациентов в отделения интенсивной терапии.
В зависимости от особенностей инфицирования различают следующие формы воспаления легких:
- Внебольничная пневмония (развивается вне лечебного учреждения);
- Внутригоспитальная пневмония (возникает спустя 48 часов после поступления в стационар при отсутствии инфекционного заболевания в инкубационном периоде на момент госпитализации);
- Аспирационная пневмония (развивается у лиц с тяжелыми нарушениями иммунитета).
Виды внебольничных пневмоний
В зависимости от типа возбудителя, вызвавшего патологический процесс, различают следующие виды внебольничной пневмонии:
- Бактериальную – воспаление дыхательных путей вызывает пневмококк (бактерия пневмонии), стафилококки, гемофильная палочка, хламидии, микоплазмы;
- Вирусную – возникает под воздействием вируса гриппа, парагриппа, аденовирусов, риновирусов, респираторно-синцитиальные вирусов, возбудителей кори, коклюша, краснухи, вируса эпштейна-барр, цитомегаловирусной инфекции;
- Грибковую – вызывают грибки рода кандида, аспергилл;
- Пневмонию, вызванную простейшими микроорганизмами.
- Смешанная пневмония является одним из сложных видов воспаления лёгких. Её вызывают ассоциации различных микроорганизмов.
- Внегоспитальная пневмония появляется и развивается в домашних условиях. О госпитальной пневмонии говорят в том случае, когда воспаление лёгких развилось у пациента, который пребывает в стационаре не менее 48 часов.
По локализации бактериальная пневмония может быть правосторонней, левосторонней, или двухсторонней. При очаговом воспалении поражается небольшой участок легкого. Сливная бактериальная пневмония характеризуется объединением нескольких мелких очагов в крупные. Долевая пневмония характеризуется бактериальным воспалением одной доли легкого, при сегментарной пневмонии воспалительный процесс находится в пределах одного или нескольких сегментов. Воспалительный процесс может локализоваться в сегменте или доле легкого. Очаговая пневмония часто развивается на фоне болезней дыхательных путей.
При сегментарной пневмонии происходит воспаление бронхолегочного сегмента. Этот вид пневмонии начинается выраженными клиническими проявлениями: высокой температурой тела, сильной лихорадкой, кашлем, выраженной интоксикацией организма, болью в области грудной клетки и живота.
Долевая пневмония может быть верхнедолевой, центральной и нижнедолевой. Наиболее тяжелое течение заболевания при верхнедолевой пневмонии. Долевая пневмония характеризуется острым началом заболевания, сильным ознобом, высокой температурой, лихорадкой, головной болью, потливостью, одышкой, сильным кашлем, болью в области груди со стороны пораженного органа дыхания.
Кашель в начальной стадии заболевания сухой, с развитием воспалительного процесса усиливается выделение мокроты, которая приобретает вязкую слизистую консистенцию, может иметь примесь крови. При тяжелом течении заболевания развивается острая дыхательная недостаточность, интоксикация организма, цианоз носогубного треугольника.
Симптомы и диагностика внебольничной пневмонии
Воспаление лёгких (внебольничная пневмония) проявляется такими клиническими симптомами, как слабость, утомляемость, тошнота, отсутствие аппетита, нарушение сознания. Пациентов беспокоит кашель с выделением мокроты, боль в грудной клетке.
- Внебольничная пневмония проявляется следующими основными симптомами:
- Кашлевыми позывами и расслаблением дыхательных путей;
- Повышением температуры тела;
- Выделением мокроты различной интенсивности;
- Болезненными ощущениями в области грудины;
- Общей слабостью;
- Повышением потоотделения, преимущественно в ночные часы.
Внебольничная полисегментарная пневмония отличается более острым течением, чем очаговая, продолжительным инкубационным периодом. Данная форма заболевания требует незамедлительного лечения, так как осложняется развитием дыхательной недостаточности.
При осмотре пациента врач может выявить цианоз, отставание одной половины грудной клетки во время дыхания. Во время перкуссии определяется укорочение звука над очагом поражения. При аускультации выслушивается ослабленное или бронхиальное дыхание, крепитация, сухие или влажные хрипы.
Диагноз пневмонии считается установленным, если у пациента на фоне выявления на рентгенограмме инфильтрата в легочной ткани имеется не менее двух клинических признаков:
- острое начало заболевания с высокой температурой тела;
- кашель с отделением мокроты;
- физикальные признаки уплотнения легочной ткани;
- лейкоцитоз.

Особенности клинического течения
Симптомы и лечение бактериальной пневмонии находятся в прямой зависимости от возбудителя воспаления лёгких. Клиническая картина пневмококковой пневмонии складывается из следующих синдромов:
- Интоксикационного;
- Общевоспалительного;
- Бронхолегочного;
- Плеврального.
Воспаление лёгких, обусловленное пневмококковой инфекцией, обычно протекает в виде крупозной и очаговой пневмонии. Крупозная бактериальная пневмония начинается остро, с внезапного повышения температуры тела до 38-40°С, потрясающего озноба, лихорадочного румянца на щеках. Выражены признаки интоксикации: слабость, боль в мышцах, головная боль, потеря аппетита. Учащается сердцебиение, появляется одышка.
Пациенты отмечают боль в груди на стороне поражения при кашле и дыхании. Кашель сначала сухой, а затем становится влажным, с отделением коричневой мокроты. Крупозная пневмония характеризуется тяжелым течением. Часто встречаются следующие осложнения:
- Острая дыхательная недостаточность;
- Плеврит;
- Абсцесс лёгкого;
- Эмпиема плевры.
- Реже развиваются внелегочные и генерализованные осложнения: эндокардит, менингит, нефрит, сепсис.
Началу очаговой пневмококковой пневмонии предшествует острое респираторное вирусное заболевание. Сохраняется высокая утомляемость, общая слабость, сильная потливость. Симптоматика выражена слабее, чем при крупозном воспалении легких. Лихорадка не высокая и менее продолжительная, кашель умеренный и не столь болезненный. Течение очаговой бактериальной пневмонии обычно среднетяжелое, редко возникают осложнения.
Для стафилококковой пневмонии характерны деструктивные поражения легких с образованием отдельных полостей. Различают следующие формы стафилококкового воспаления лёгких:
- Первичное (бронхогенное);
- Лёгочно-плевральное;
- Абсцедирующее;
- Инфильтративно-буллезное;
- Метастатическую деструкцию легких.
Заболевание начинается остро, с повышения температуры тела до высоких цифр. Пациентов беспокоит озноб, кашель с выделением гнойной или кровянистой мокроты, боль в грудной клетке. Появляется цианоз и одышка.
В зависимости от возраста пациента причиной воспаления легких могут быть различные возбудители:
- У малышей до полугода наиболее частой причиной развития пневмонии становится заражение пневмококком, реже смешанные инфекции – пневмококки и гемофильная палочка. Очень редко развиваются атипичные пневмонии, вызываемые нетипичным возбудителем и отличающиеся течением заболевания;
- У детей школьного возраста наиболее часто развивается атипичная пневмония, вызванная хламидиями, микоплазмами. Реже встречается пневмония пневмококковая. Вирусная пневмония на фоне гриппа чаще диагностируется у детей;
- У взрослых пациентов заболевание вызывается различными бактериальными возбудителями, реже встречается вирусная пневмония.
- Предрасположенностью к заболеванию страдают люди с ослабленным иммунитетом, часто переутомляющиеся, подвергаемые стрессу, находящиеся в состоянии депрессии, болезненные, плохо питающиеся.
Клиническая картина пневмонии зависит от уровня поражения легкого и распространенности патологического процесса. Наиболее часто врачи сталкиваются с очаговыми пневмониями. Они начинаются постепенно, в течение 3-5 дней. Вначале появляются следующие симптомы:
- Малопродуктивный кашель;
- Выраженная общая слабость;
- Головная боль;
- Повышение температуры до субфебрильных цифр;
- Потливость;
- Разбитость в теле;
- Боли в грудной клетке, связанные с дыханием.
При осмотре терапевты выявляют достаточно скудные физикальные данные. Кожа приобретает бледно-серый оттенок, становится влажной. При пальпации над очагом поражения может определяться усиление голосового дрожания, а при перкуссии – притупление легочного звука.

Особенности иммунной системы при воспалении легких
Организм человека более устойчив к внешним раздражителям при условии нормально функционирующей иммунной системы. Иммунная система является защитным барьером между организмом и чужеродными агентами извне. Несмотря на то, что ежедневно человек сталкивается с тысячей инфекционных агентов, лишь некоторые люди, контактирующие с ними, подвержены развитию заболеваний. К ним относятся:
- Люди пожилого возраста и дети до 3-х лет. У этих категорий людей развитие пневмонии обусловлено физиологическим снижением иммунитета;
- Пациенты с врожденными заболеваниями (синдромом Ди Джорджи, болезнью Брутона, гипогаммаглобулинемией, пороками сердца);
- Лица с вторичным иммунодефицитом (ВИЧ- инфекцией). Самые тяжелые атипичные виды пневмонии (микоплазменная, пневмоцистная) протекают у людей с этим диагнозом. Лечение может затянуться на месяц и более, а последствия могут быть неблагоприятными и абсолютно непредвиденными;
- Неблагополучные слои населения. Люди этого класса предрасположены к болезни в связи с неудовлетворительными условиями проживания, отсутствием сбалансированного питания и средств на лечение недуга.
Группы пациентов, страдающих внебольничной пневмонией
Выделяют 4 группы пациентов с пневмонией. К первой группе относятся больные с легким течением заболевания, не требующие госпитализации, не имеющие сопутствующих заболеваний, не принимавшие ранее антибиотики. У них возбудителями заболевания являются пневмококк, микоплазма, клостридии, гемофильная палочка и респираторные вирусы.
Ко второй группе относятся пациенты с легким течением воспаления лёгких, не требующие госпитализации, имеющие сопутствующую патологию (застойную сердечную недостаточность, хроническую обструктивную болезнь лёгких, сахарный диабет, диффузные заболевания печени или почек с нарушением функции, психические расстройства, хронический алкоголизм, опухоли) и принимающие антибиотики в течение последних трёх месяцев. У данной группы пациентов пневмонию преимущественно вызывают антибиотикоустойчивые штаммы пневмококков, гемофильная палочка, золотистый стафилококк.
Пациентов ІІІ группы с воспалением лёгких средней степени тяжести госпитализируют в клинику терапии. Пневмония у них обусловлена пневмококком, гемофильной палочкой, атипичными возбудителями или смешанной микрофлорой.
К четвёртой группе относятся больные тяжёлой пневмонией. Их госпитализируют в отделение реанимации и интенсивной терапии. Спектр микробной флоры у пациентов включает пневмококк, гемофильную палочку, золотистый стафилококк, микоплазму пневмонии.
Пневмония без лечения антибактериальными препаратами заканчивается осложнениями. Антибиотики назначают сразу же после установки диагноза, не дожидаясь результатов бактериологического исследования. Антибактериальный препарат выбирают эмпирическим путём, основываясь на данных физикального и рентгенологического обследования. Для пациентов І группы достаточным является приём антибиотиков через рот. Им проводят монотерапию аминопенициллинами или макролидами. При невозможности применения амоксициллина или макролидов назначают альтернативные антибиотики – фторхинолоны III–IV поколения. При неэффективности амоксициллина в качестве резервного препарата применяют макролид или доксициклин. В случае малой эффективности макролида в качестве стартовой терапии используют амоксициллин или фторхинолоны III–IV поколения. Если установлена микоплазменная или хламидийная природа заболевания препаратами выбора являются макролидные антибиотики (Сумамед).
Пациентам второй группы также назначают антибиотики для приёма внутрь:
- Защищённый аминопенициллин (амоксициллин клавуланат);
- Цефалоспорин II поколения (цефуроксим аксетил);
- Фторхинолоны III–IV поколения.
Если у пациента нарушено всасывание препарата в желудочно-кишечном тракте, антибиотики вводят внутривенно или внутримышечно.
Оценку эффективности терапии антибиотиками первого ряда проводят через 48-72 часа. При позитивной динамике заболевания назначенную антибактериальную терапию продолжают. Наличие отрицательной динамики или отсутствие улучшения является основанием считать лечение неэффективным.
Лечение пациентов третьей группы проводят в клинике терапии. Им назначают комбинированную антибиотикотерапию, состоящую из парентерального введения, бета-лактамов в комбинации с макролидом. У большинства пациентов при отсутствии нарушения всасывания в пищеварительном тракте макролидный антибиотик применяют перорально. При отсутствии клинического эффекта бета-лактамный антибиотик заменяют фторхинолоном III–IV поколения или карбапенемом.
Лечение больных IV группы проводят в отделении реанимации и интенсивной терапии. Если у пациента отсутствуют факторы риска инфицирования синегнойной палочкой, назначают защищённые аминопенициллины или цефалоспорины III поколения в комбинации с макролидным препаратом. На первом этапе лечения антибиотики вводят внутримышечно или внутривенно. После стабилизации состояния пациентам эти же препараты назначают внутрь. Продолжительность терапии в этой группе составляет 7-14 дней.
Лечение и профилактика внебольничной пневмонии
Большая часть пациентов имеющих признаки внебольничной пневмонии может лечиться в амбулаторных условиях. Антибиотик выбирают эмпирически, до получения результатов микробиологического исследования, поскольку любая задержка антибактериальной терапии пневмоний сопровождается повышенным риском развития осложнений.
Выбор стартовой терапии зависит от тяжести заболевания и клинических признаков воспаления лёгких. Для лечения лёгкой формы пневмонии в амбулаторных условиях врачи назначают пероральный амоксициллин и амоксициллина клавуланат. При подозрении на пневмонию, вызванную атипичными возбудителями, используют пероральные макролиды или респираторные фторхинолоны (левофлоксацин, моксифлоксацин).
В клинике терапии пульмонологи назначают комплексное лечение внебольничной пневмонии. Показаниями к парентеральной антибактериальной терапии являются:
- нарушение сознания;
- тяжёлая пневмония;
- нарушение глотательного рефлекса;
- функциональные или анатомические причины нарушенного всасывания.
При нетяжелой пневмонии врачи используют амоксициллина клавуланат, ампициллин, парентеральные цефалоспорины II и III поколений. Альтернативными препаратами являются внутривенные макролиды и респираторные фторхинолоны. При подозрении на аспирационную пневмонию назначают амоксициллина клавуланат или комбинацию b-лактамов с клиндамицином или метронидазолом.
При тяжёлой пневмонии применяют комбинацию цефалоспоринов III поколения и макролидов. Альтернативным режимом является сочетание фторхинолонов с цефалоспоринами III поколения. После получения адекватного ответа на парентеральное введение антибактериальных препаратов переходят на пероральные антибиотики.
Продолжительность антибиотикотерапии
Протокол лечения пневмонии у взрослых определяет критерии эффективности и продолжительность лечения антибиотиками. Лечение считается эффективным, если в течение 48-72 часов снижается температура тела, уменьшается интоксикация и дыхательная недостаточность. При тяжёлом течении пневмонии в случае положительной динамики лечение антибиотиками завершают в течение 7-10 дней. Пациентам с тяжелым течением воспаления лёгких антибактериальные препараты вводят не менее 10 дней. Если есть доказательства, что возбудителем пневмонии является микоплазма или хламидии, антибактериальную терапию проводят в течение 14 дней.
Согласно протоколам лечения пневмонии, у взрослых критериями эффективности антибиотикотерапии являются:
- Отсутствие интоксикации;
- Температура тела ниже 37,5 о С;
- Отсутствие гнойной мокроты;
- Количество лейкоцитов в периферической крови меньше 10×10 9 /л;
- Отсутствие отрицательной динамики на рентгенограммах.
Патогенетическая и симптоматическая терапия
Пневмония часто развивается на фоне выраженного иммунодефицита. Реактивность организма снижают некоторые антибиотики. Пациентам с тяжелым и затяжным течением пневмонии пульмонологи Юсуповской больницы назначают препараты иммуномодулирующего действия:
- Интерферон;
- Левамизол;
- Зимозан;
- Т-активин.
Больным вирусной пневмонией вводят противогриппозный γ-глобулин, назначают противовирусные препараты. Пациенты могут делать ингаляции фитонцидов (сок чеснока или лука готовят непосредственно перед процедурой и разбавляют изотоническим раствором хлорида натрия).
Для восстановления бронхиальной проходимости применяют средства, разжижающие бронхиальный секрет (внутрь N-ацетилцистеин, амброксол, бромгексин) и бронхолитические препараты. Бронхолитики вводят с помощью ультразвуковых ингаляторов (небулайзеров). При затяжном течении воспаления лёгких восстанавливают бронхиальный дренаж с помощью бронхоскопической санации.
Симптоматическая терапия при пневмонии заключается в назначении следующих лекарственных средств:
- Противокашлевых препаратов (кодеина, либексина, тусупрекс, стоптуссина);
- Отхаркивающих средств (настоя травы термопсиса, корня алтея);
- Муколитических препаратов (мукалтина, лазолвана, флуимуцила).
В случае плохой переносимости высокой температуры тела назначают жаропонижающие средства (анальгин, ацетилсалициловую кислоту, нестероидные противовоспалительные препараты). Больным с сопутствующей патологией сердечно-сосудистой системы делают инъекции сульфокамфокаина, кордиамина, а при сердечной недостаточности применяют сердечные гликозиды.
В случае деструкции легочного инфильтрата и выраженной интоксикации проводят дезинтоксикационную терапию (внутривенно вводят реополиглюкин, гемодез и другие растворы).
Внебольничная пневмония у детей
Внебольничные пневмонии часто встречаются в педиатрической практике. Воспаление лёгких у детей вызывают бактерии, вирусы, грибы, паразиты. Довольно часто в мокроте встречается смешанная микрофлора. По распространённости патологического процесса различают очаговую, очагово-сливную, сегментарную, полисегментарную, долевую и интерстициальную пневмонию.
Наиболее частыми симптомами пневмонии у детей является повышение температуры тела, озноб, потеря аппетита, кашель, учащение или нарушение дыхания. Иногда детей беспокоит боль в грудной клетке, возникает рвота.
В анализе крови определяется выраженный лейкоцитоз и высокая скорость оседания эритроцитов. На рентгенограмме видна однородная инфильтрация. Для пневмококковой пневмонии характерна гомогенная тень, имеющая четкие границы, а при воспалении легких, вызванном микоплазмой, тень неоднородная, без чётких границ.
Лечение внебольничной пневмонии у большинства детей может быть организовано дома. Показаниями для госпитализации являются:
- возраст до 6 месяцев;
- тяжелое течение внебольничной пневмонии;
- наличие тяжелых фоновых заболеваний;
- отсутствие условий для лечения на дому;
- отсутствие положительной динамики в течение 48 часов антибактериальной терапии.
Выбор антибактериальной терапии проводится индивидуально. После установки диагноза врачи назначают наиболее эффективные и безопасные антибиотики в возрастных дозах.
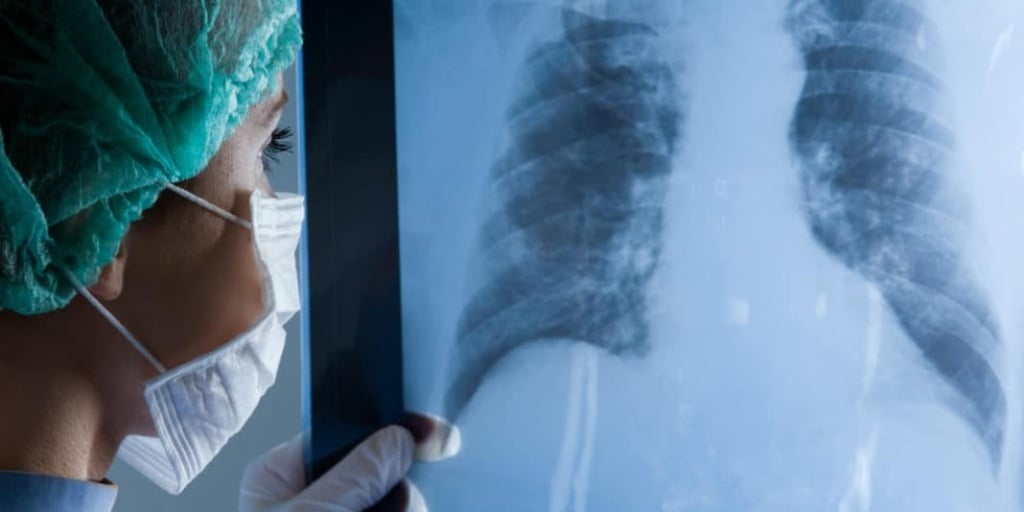
Последствия внебольничной пневмонии
Пневмония может вызывать осложнения со стороны органов дыхания и внелегочной локализации. К легочным последствиям пневмонии относят:
- Плевриты;
- Кровотечения;
- Гангрена и абсцесс лёгкого;
- Дыхательная недостаточность;
- Бронхообструктивный синдром.
К внелегочным последствиям пневмонии относятся патология сердечно-сосудистой системы, синдром диссеминированного внутрисосудистого свертывания, инфекционно-токсический шок, менингит, энцефалит, отклонения в психическом здоровье. Наиболее тяжелым осложнением пневмонии является сепсис.
Причины неблагоприятных последствий
Неблагоприятные последствия пневмонии чаще развиваются у пациентов, которые поздно обратились в больницу или имеют сопутствующие заболевания. Наиболее часто осложнения воспаления лёгких развиваются у людей следующих категорий:
- Детей;
- Лиц пожилого и преклонного возраста;
- Пациентов с иммунодефицитными состояниями, в том числе ВИЧ-инфицированных;
- Лиц без определённого места жительства;
- Больных сахарным диабетом, бронхиальной астмой, пороками сердца;
- Людей, которые не имеют возможности самостоятельно передвигаться.
Неблагоприятные последствия воспаления легких могут быть после тотальной пневмонии.
Лечение и профилактика последствий
Лечение пациентов с осложнениями пневмонии врачи Юсуповской больницы проводят, придерживаясь федеральных и европейских рекомендаций. Стартовую антибактериальную терапию пневмонии начинают сразу же после установки диагноза. Для лечения пациентов, которые входят в группу риска развития осложнений, применяют новейшие антибиотики, к которым чувствительны возбудители пневмонии. Если в течение 3-4 дней не наблюдается положительной динамики, схему лечения антибиотиками меняют. Антибактериальные препараты вводят внутримышечно и внутривенно капельно или струйно.
Внебольничная пневмония – это серьезное заболевание, которое ежегодно уносит жизни тысяч людей, по большей части вследствие несвоевременного обращения к специалисту или несоблюдения прописанных врачом правил. Важно не пренебрегать своим здоровьем, а найти доктора, которому можно доверить его без страха за свою жизнь. Врачи Юсуповской больницы помогут пациенту побороть болезнь и приложат все силы, для того чтобы процесс выздоровления прошел в краткие сроки и без осложнений. Записаться на консультацию возможно онлайн или позвонив по номеру телефона контакт-центра.
Источник https://diseases.medelement.com/disease/%D0%B2%D0%BD%D0%B5%D0%B1%D0%BE%D0%BB%D1%8C%D0%BD%D0%B8%D1%87%D0%BD%D0%B0%D1%8F-%D0%BF%D0%BD%D0%B5%D0%B2%D0%BC%D0%BE%D0%BD%D0%B8%D1%8F-%D1%83-%D0%B4%D0%B5%D1%82%D0%B5%D0%B9-%D0%BA%D1%80-%D1%80%D1%84-2022/17036
Источник https://www.krasotaimedicina.ru/diseases/children/pneumonia
Источник https://yusupovs.com/articles/terapia/vnebolnichnaya-pnevmoniya-/