Псориатический артрит
В последнее время во всем мире отмечается тенденция к раннему появлению суставных симптомов и быстрому прогрессирующему течению псориатического артрита с последующей инвалидизацией. Современная медицина может приостановить прогрессирование болезни, поэтому так важно вовремя обращаться за медицинской помощью. Клиника «Парамита» в Москве окажет помощь пациентам на любой стадии заболевания.
Общие сведения
Псориатический артрит (ПсА) или псориатическая артропатия – это хроническое системное заболевание костно-суставной системы, ассоциированное с псориазом, то есть, сопутствующее ему. Коды по международной классификации болезней 10-го пересмотра (МКБ-10) — L 40.5, M07.0 — M07.3.
По данным статистики заболеваемость ПсА составляет 3 – 8 на 100000 населения. Воспалительные процессы в суставах при псориазе чаще появляются у людей на фоне уже имеющихся кожных высыпаний (70% от всех заболевших). Но бывает и наоборот, когда псориатический артрит является единственным проявлением заболевания, что значительно осложняет своевременную диагностику. Таких больных около 15%, у стольких же заболевших имели место одновременно кожные и суставные симптомы.
Почему и как развивается болезнь
Причины развития псориаза полностью не установлены. Считается, что в развитии псориатического артрита основная роль отводится иммунной системе и наследственной предрасположенности. Установлено, что около 40% больных ПсА имеют близких родственников, страдающих псориазом.
Под действием каких-либо пусковых факторов-триггеров (нервного стресса, инфекции, переохлаждения, злоупотребления спиртным и др.) у генетически предрасположенных лиц происходит сбой в работе иммунной системы. В норме иммунные клетки вырабатывают информационные молекулы – цитокины, регулирующие воспалительные реакции. Сбой в работе иммунитета приводит тому, что нормальное соотношение цитокинов, поддерживающих и подавляющих воспаление, нарушается, развивается цитокиновый шторм, и воспаление приобретает неконтролируемый характер.
Генетическая предрасположенность проявляется в наличии в организме определенных антигенов. Так, при наличии антигена В38 псориатический артрит быстро прогрессирует с развитием деструктивного процесса, разрушающего суставную поверхность. Наличие антигенов В17 и Cw6 говорит о возможном вовлечении в процесс небольшого количества суставов, а антигена В57 — множественного поражения.
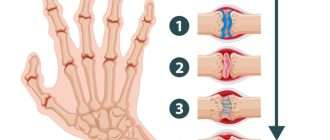
Патогенез заболевания связан с выработкой к антигенам антител. Комплексы антиген-антитело откладываются в синовиальной оболочке, вызывая воспалительный процесс, который длительное время поддерживается при помощи цитокинового шторма. Продолжительно протекающий псориатический артрит разрушает хрящевую ткань, вызывает разрежение костной ткани (остеопороз) и ее разрастание с развитием деформации сустава, его неподвижности (анкилоза) и утратой функции.
Клинические формы псориатического артрита
Выделяют следующие варианты ПсА:
- Дистальный. В патологический процесс вовлекаются конечные суставы пальцев. Встречается в 5% случаев.
- Асимметричное поражение одного или нескольких (не более четырех) крупных суставов, а также проксимальных (расположенных ближе к конечности) суставов пальцев. Встречается у двух третей пациентов.
- Симметричное поражение (ревматоидоподобная форма) встречается у пятой части пациентов.
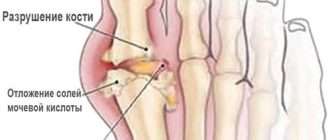
- Остеолитический. Проявляется растворением (лизисом) костной суставной ткани с уменьшением длины и подвывихами пальцев. Появление остеолиза возможно при всех формах псориатического артрита.
- Спондилоартритический. Поражаются крестцово-подвздошные суставы и суставы позвоночника. Встречается в половине случаев. Сочетание с псориатическим артритом суставов конечностей развивается гораздо реже.
Симптомы псориатического артрита
Признаки псориатического артрита зависят от характера его течения.
Первые признаки
Псориатический артрит начинается в среднем через 6 лет после появления изменений на кожных покровах. Но в последние годы все чаще ПсА предшествует кожным высыпаниям.
Заболевание обычно начинается с появления лихорадки, недомогания, покраснения и отека дистальных межфаланговых суставчиков пальцев рук и ног с развитием редискообразной деформации кончиков пальцев. Поражение сразу нескольких межфаланговых суставчиков пальца с вовлечением в процесс мягких тканей носит название дактилита (воспаления пальца). Палец опухает, приобретает красновато-синюшный цвет и внешне напоминает сосиску. Все это сопровождается сильными болями.

Отек, покраснение сустава и лихорадка — первые признаки псориатического артрита
Гораздо реже первые симптомы псориатического артрита появляются в одном-двух крупных суставах. Поражения асимметричные, чаще всего поражаются голеностопы, а затем воспаление поднимается как по лестнице с поражением колена. Характерна утренняя скованность движений, которая через некоторое время проходит. Реже происходит симметричное поражение крупных суставов, чаще всего, коленных – ревматоидоподобная форма.
При появлении первых симптомов псориатического артрита следует немедленно обращаться к врачу, чтобы как можно быстрее остановить прогрессирование заболевания.
Явные симптомы
К характерным признакам псориатического артрита относятся:
- дистальные поражения пальцев с одновременным поражением ногтей; развитие дактилитов с сосискообразными пальцами;
- асимметричное поражение 2 – 3 крупных суставов с формированием моно- и олигоартритов (поражений одного или нескольких суставов) и энтезитов (воспаления места прикрепления сухожилий); боли при псориатическом артрите усиливаются утром и уменьшаются после начала двигательной активности; особенно часто в патологический процесс вовлекаются суставы нижних конечностей (коленные, голеностопные); иногда воспаление распространяется на множественные сочленения;
- в процесс вовлекаются также суставы пояснично-крестцового отдела позвоночника и крестцово-подвздошные сочленения; это сопровождается болями и нарушениями движений: спина не разгибается;
- течение заболевания волнообразное: обострения чередуются с частичными (реже полными) ремиссиями; часто псориатический артрит обостряется на фоне прогрессирования кожных симптомов псориаза.
При появлении явных симптомов псориатического артрита еще не поздно обращаться за медицинской помощью: помочь пациенту можно в любом случае.
Опасные симптомы, рекомендации
К врачу нужно обращаться немедленно, если:
- воспаляется сразу множество суставов – признак генерализации процесса;
- появляются болевой синдром в пояснице — симптом псориатического артрита суставов позвоночника;
- появление суставных вывихов и подвывихов.
Эти симптомы псориатического артрита говорят о неблагоприятном течении заболевания и требуют немедленной медицинской помощи.
Чем опасен ПсА
Псориатический артрит протекает по-разному. Но даже незаметное течение может привести со временем к стойкой утрате трудоспособности. Чтобы выяснить степень опасности заболевания, нужно пройти обследование.
Степени псориатического артрита
В течении заболевания выделяют следующие степени активности:
- Незначительная. Проявляется небольшой болезненностью в пораженных суставах в период двигательной активности. Скованность движений утром после сна длится не более получаса или совсем отсутствует. Лихорадка отсутствует, лабораторные признаки воспалительного процесса минимальные: СОЭ не выше 20 мм/час.
- Средняя. Во время обострений появляется небольшая лихорадка, суставы могут слегка опухать, боли умеренные, появляются и в покое, и в движении. Скованность после сна держится до трех часов, проходит на фоне двигательной активности. Лабораторные показатели изменены значительно: СОЭ до 40 мм/час, повышенное количество лейкоцитов.
- Выраженная. Выраженная лихорадка во время обострения, суставы отекают, кожа над ними краснеет, боли очень сильные, постоянные. Скованность после сна держится больше трех часов. Лабораторные показатели сигнализируют о наличии тяжелой воспалительной реакции.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Возможные осложнения
Нелеченный псориатический артрит может прогрессировать и приводить к полной утрате суставной функции и инвалидности. Во время обострения в некоторых случаях возникают следующие осложнения:
- возникновение суставных подвывихов и вывихов;
- расплавление (лизис) дистальных концов костей пальцев кисти и стопы;
- генерализация процесса — тяжелое прогрессирующее течение с множественным поражением суставов;
- анкилоз — полная утрата суставной функции, нарушение подвижности конечности.
Что делать во время обострения псориатического артрита
При обострении, сопровождающемся высокой температурой, отеком, покраснением, суставными болями, необходимо выполнить следующие рекомендации:
- принять внутрь таблетку лекарства из группы нестероидных противовоспалительных препаратов (НПВП) – Найз, Диклофенак, Мелоксикам, Целебрекс;
- наносить несколько раз в день на больные суставы гель или крем с этими же средствами;
- для уменьшения отека можно принять антигистаминное средство – Кларитин, Зодак и др.;
- вызвать врача на дом.
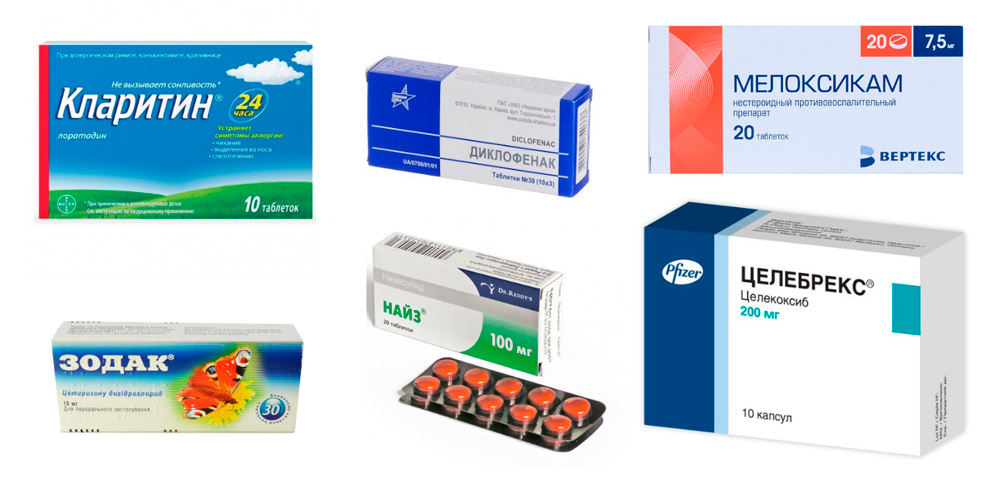
При обострении заболевания можно принять противовоспалительные средства Найз, Диклофенак, Мелоксикам, Целебрекс, а также антигистаминное средство Кларитин или Зодак
Возможные локализации воспалительного процесса
Псориатический артрит может поражать разные суставы:
- Артрит нижних конечностей – самая частая локализация. Поражаются суставы:
- тазобедренный – редкая локализация, проявляется болями и скованностью движений; отечность и покраснение не характерны;
- коленный – из крупных суставных сочленений поражается чаще всего; поражения часто асимметричны и появляются или сразу в одном колене, или развиваются после первичного псориатического артрита суставов стопы (признак лестницы); – очень часто поражение начинается именно с него; выраженные воспаление и отек сопровождается сильными болями и нарушением движений;
- пятка – в области пятки при артрите голеностопа развивается энтезит – воспаление на внутреннем участке прикрепления к пяточной кости ахиллова сухожилия и подошвенного апоневроза; появляется небольшая припухлость и сильные боли в области пятки;
- межфаланговые суставчики – могут поражаться в первую очередь сразу несколько на одном или нескольких пальцах; развивается дактилит – воспаление пальца, и он приобретает вид сосиски; характерно также поражение конечных отделов пальцев и ногтей.
- Артрит верхних конечностей – встречается также часто. Поражаются суставы:
- плечевой – частая локализация; иногда это единственный пораженных сустав; отек, покраснение, болезненность и утренняя скованность зависят от степени активности патологического процесса;
- локтевой – чаще поражается после мелких суставчиков кисти (симптом лестницы);в области локтя часто развиваются энтезиты, усиливающие болезненность;
- мелкие суставчики кисти и пальцев – псориатический артрит суставов пальцев поражает сразу несколько их на одном пальце, и они приобретают вид сосисок; поражаются также дистальные концы пальцев и ногтевые пластины;.
- Пояснично-крестцовый артрит – поражаются суставы пояснично-крестцового отдела позвоночника. Появляются боли в пояснице и в области ягодиц, нарушается функция позвоночника – сгибание и разгибание сначала невозможно из-за боли, а затем из-за развития анкилоза.
- Крестцово-подвздошный артрит – развивается достаточно часто, имеет асимметричный характер, проявляется болями в одной стороне спины, отдающими в паховую область.
Все об артрите и его симптомах читайте тут.
Как установить правильный диагноз?
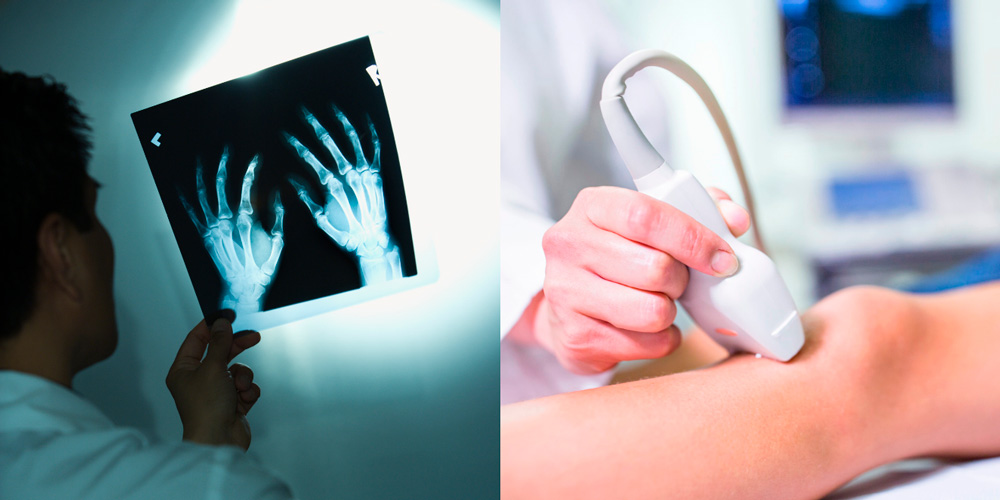
Для диагностики псориатического артрита часто используют УЗИ и рентгенографику
Диагностика псориатического артрита проводится по данным анамнеза (опроса пациента) и характерных признаков заболевания. Подтверждается диагноз лабораторными и инструментальными исследованиями:
- Лабораторные. Проводятся анализы крови – общеклинические, биохимические, генетические – выявляют признаки воспалительного процесса, наличие или отсутствие ревматоидного фактора (для исключения ревматоидного артрита), антигены, поддерживающие воспалительный процесс.
- Инструментальная диагностика:
- рентгенография — кистей, стоп, таза, пояснично-крестцового отдела позвоночника и всех остальных заинтересованных суставов;
- УЗИ – определение объема суставной жидкости и энтезитов;
- МРТ – для раннего выявления суставных изменений позвоночника и крестцово-подвздошных сочленениях.
Лечение псориатического артрита
После установление окончательного диагноза проводится лечение псориатического артрита. Оно должно быть комплексным и подбираться для каждого больного индивидуально. Цель лечения:
- подавление активности воспаления и прогрессирования заболевания;
- предупреждение разрушения суставных сочленений и утраты им своей функции.
Полностью вылечить псориатический артрит невозможно. Но современная медицина располагает возможностями контроля и управления этим заболеванием при условии проведения лечения по назначению и под контролем лечащего врача. Значительное увеличение продолжительности ремиссии вполне реально.
Применяются медикаментозные и немедикаментозные методы лечения псориатического артрита. При необходимости используют народные средства и хирургические методы.
Симптомы и лечение псориатического артрита суставов
Диагностические методики при артрите и артрозе Причины развития псориатического артрита Медикаментозное лечение псориатического артрита Классификация псориатического артрита Как выглядит псориатический артрит?
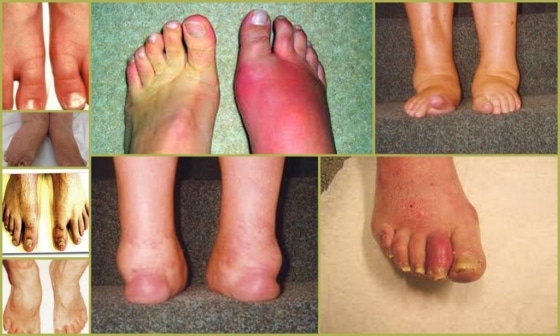
Одной из разновидностей аутоиммунной патологии суставов является псориатический артрит, развивающийся почти у 30% больных псориазом. Заболевание суставов поражает преимущественно людей от 20 до 50 лет и почти никогда не встречается у детей и подростков. Очаги воспаления чаще всего локализуются в коленных или голеностопных суставах, а также в области фаланговых сочленений верхних и нижних конечностей. Патология имеет хронический характер, требует постоянного лечения и часто приводит к инвалидности.
Механизм развития
Развитие псориатического артрита связано с псориазом – хроническим неинфекционным заболеванием, поражающим кожные покровы. Установлено, что дерматоз является аутоиммунной патологией, при которой вырабатываемые иммунной системой Т-лимфоциты атакуют эпидермис, вызывая воспаление и аномально быстрый рост клеток. В результате на теле больного образуются выступающие над поверхностью кожи бляшки красного цвета с чрезмерно сухой чешуйчатой поверхностью.
Почти у трети пациентов воспалительный процесс распространяется на соединительную ткань, приводя к поражению суставов. В подавляющем большинстве случаев артрит развивается на фоне уже диагностированного псориаза. Однако примерно у 20% пациентов первые признаки патологии появляются за 10 и более лет до формирования характерных бляшек (псориатический артрит без кожных проявлений). Несмотря на многочисленные исследования, точная этиология псориаза и связанного с ним артрита до сих пор не установлена.
Причины болезни
Установлено, что пусковым механизмом развития псориатического поражения суставов являются следующие факторы:
- Стресс и психоэмоциональное потрясение (почти в 30% случаев);
- Наследственная предрасположенность;
- Перенесенные инфекции (ветряная оспа, корь, герпес, опоясывающий лишай, стрептококковая ангина);
- Травмы, ушибы, последствия хирургического вмешательства;
- Нарушения обмена веществ;
- Сердечно-сосудистые патологии;
- Заболевания соединительной ткани;
- Длительный прием некоторых медикаментов (гормональные и нестероидные противовоспалительные средства, препараты для нормализации артериального давления).
Классификация и формы патологии
Согласно классификации по МКБ-10 код псориатического артрита М07. В зависимости от локализации очагов поражения выделяют несколько форм заболевания:
- Ассиметричный псориатический олигоартрит. Наиболее распространенная форма патологии, встречающаяся почти у 70% пациентов, и имеющая относительно легкий характер течения по сравнению с другими разновидностями. Воспалительный процесс развивается в одном или нескольких суставах только с одной стороны тела;
- Генерализованный ревматоидоподобный псориатический полиартрит. Диагностируется примерно у 15% пациентов и характеризуется симметричным поражением суставов с обеих сторон по аналогии с ревматоидным артритом;
- Спондилит. Болезнь поражает позвоночник преимущественно в поясничном или шейном отделе. При отсутствии своевременно начатого медикаментозного лечения происходит срастание костной ткани с полной потерей подвижности, восстановить которую может только хирургическая операция;
- Дистальный артрит. Воспаление локализуется в межфаланговых суставах стоп или кистей рук, часто сопровождается поражением ногтевых пластин;
- Мутилирующий артрит. Заболевание сопровождается тяжелой деформацией костей и соединительной ткани, преимущественно в верхних конечностях. Часто сочетается со спондилитом и другими формами патологии. В большинстве случаев мутилирующая форма артрита быстро приводит к инвалидности и полной потере подвижности рук или ног.
Основные симптомы и лечение псориатического артрита зависят от его вида и степени тяжести. Хуже всего поддается медицинской коррекции злокачественная форма болезни, сочетающаяся с тяжелыми поражениями кожи и часто приводящая к летальному исходу.
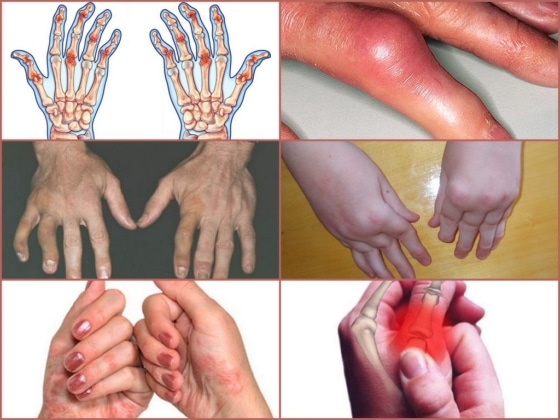
Признаки заболевания
К характерным симптомам псориатического артрита относятся:
- Ноющая боль в пораженных суставах, особенно сильно ощущаемая при пальпации;
- Отечность сустава и окружающих его тканей;
- Кожа в области воспаления более горячая на ощупь, имеет синюшный или бордовый оттенок;
- Пальцы на ногах и руках значительно утолщены, их подвижность затруднена;
- Поражения ногтевых пластин (изменение цвета, появление наростов, шероховатостей и мелких ямок, отделение ногтя от поверхности кожи).
На ранней стадии многие симптомы могут не проявляться. Насторожить должно ощущение скованности в суставах конечностей, усиливающееся в утреннее время, и изменение формы пальцев: на фото псориатический артрит выглядит, как «сосископодобное» утолщение.
Злокачественный псориазный артрит развивается преимущественно мужчин и сопровождается выраженным болевым синдромом, формированием обширных бляшек на коже, лихорадкой, увеличением лимфатических узлов, ухудшением общего состояния. За счет поражения внутренних органов (сердца, почек, печени) высока вероятность летального исхода.
Важно!
Всем пациентам с псориазом следует внимательно относиться к состоянию своих суставов и проходить ежегодные обследования даже при отсутствии признаков воспаления.
Диагностика
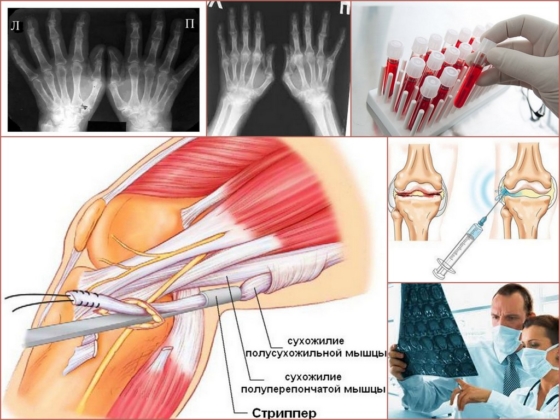
При первичном осмотре врач обращает внимание на характерные симптомы патологии (боль, деформацию пальцев ног и рук, видимые изменения суставов), собирает информацию о наследственном анамнезе пациента и наличии сопутствующих заболеваний. Лабораторная и инструментальная диагностика псориатического артрита включает в себя:
- Общий анализ крови с показателями содержания лейкоцитов, СОЭ, ревматоидного фактора (для подтверждения острого воспалительного процесса и исключения ревматоидного артрита);
- Анализ синовиальной жидкости на содержание лейкоцитов и нейтрофилов;
- Рентгенографическое исследование пораженных участков тела.
К основным рентгенологическим признакам псориатического артрита относятся:
- Деструкция и деформация суставов, преимущественно асимметричная;
- Сужение суставного хряща;
- Наличие кальцификатов (отложения солей кальция в соединительной ткани);
- Эрозия, разрастания (остеофиты) и кистовидные просветления костной ткани;
- Утолщение и уплотнение окружающих сустав мягких тканей.
Методы лечения
Хроническое аутоиммунное заболевание невозможно вылечить, для предотвращения дальнейшей деформации и разрушения соединительной ткани требуется пожизненное лечение и постоянное наблюдение у специалиста. Однозначно ответить на вопрос, какой врач лечит псориатический артрит, нельзя. В большинстве случаев требуется многопрофильная помощь терапевта, дерматолога, ортопеда, иммунолога, ревматолога и других узких специалистов в зависимости от клинической картины и сопутствующих патологий.
Лекарственная терапия
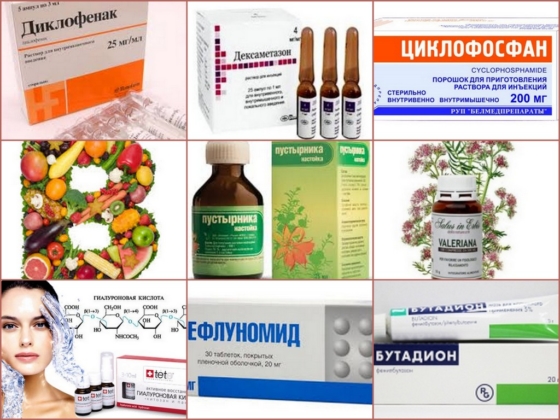
Медикаментозное лечение псориатического артрита включает в себя прием следующих групп препаратов:
- Нестероидные противовоспалительные средства, подавляющие патологические процессы в пораженных тканях (Метиндол, Диклофенак, Бутадион);
- Кортикостероиды – гормональные противовоспалительные лекарства (Дексаметазон, Преднизолон, Диапропионат);
- Иммунодепрессанты для подавления патологической аутоиммунной реакции (Метотрексат, Циклофосфан, Азатиоприн, Лефлуномид);
- Препараты золота (Кризанол);
- Хондропротекторы, восстанавливающие поврежденную структуру костной ткани (гликозамина сульфат, гиалуроновая кислота);
- Витамины группы В и А, ускоряющие регенерацию тканей;
- Седативные препараты (настойка корня валерианы, пустырник).
Наблюдающий специалист решает, как лечить псориатический артрит, на основании общей клинической картины, наличия сопутствующих заболеваний и осложнений.
Важно!
Бесконтрольный прием лекарственных средств или нарушение схемы лечения недопустимы. Большинство применяемых медикаментов имеют множество побочных эффектов, приводящих к ухудшению общего состояния и усилению симптомов псориаза, поэтому лечение проводится под наблюдением врача.
Другие способы лечения
Немедикаментозные методы лечения псориатического артрита включают в себя:
- Физиотерапия (лечение ультразвуком, помещение в барокамеру, бальнеолечение);
- Лечебная физкультура, направленная на восстановление подвижности суставов;
- Особая диета.
Во время лечения пациентам рекомендуется употреблять малые порции пищи несколько раз в день, выпивать не менее одного литра чистой воды в сутки. Ежедневное питание должно быть калорийным и сбалансированным. В рацион следует ввести молочные и кисломолочные продукты, нежирные сорта мяса, орехи, овощи. В период обострений необходимо исключить сладости, консервы, соль и другие специи, красное мясо, цитрусовые и бобовые. Соблюдение диеты при псориатическом артрите суставов позволяет улучшить общее состояние пациента, снизить частоту обострений.
Всем группам пациентов во время лечения и ремиссии категорически запрещен алкоголь. Продукты переработки этилового спирта выводятся через печень и кожные покровы, значительно ухудшая их состояние и провоцируя дальнейшее развитие псориаза и артрита. Также алкогольные напитки несовместимы с большинством применяемых при этих заболеваниях медикаментов.
Народная медицина
Хорошо зарекомендовало себя лечение псориатического артрита народными средствами:
- Настой петрушки. Зелень вместе с корнем измельчить с помощью мясорубки, залить кипятком и настоять в течение 12 часов. Принимать трижды в день по одной трети стакана;
- Настойка сабельника. Примерно 100 г травы залить бутылкой водки и выдержать в темном прохладном месте 2 недели. Пить по одной чайной ложке в день до еды, курс лечения составляет 2 месяца;
- Отвар из листьев брусники. Две столовые ложки растительного сырья залить 200 мл горячей воды и подогреть в течение 10-15 минут. Отфильтрованную жидкость остудить, выпить в течение дня. Продолжительность лечения устанавливается индивидуально.
Перед применением средств народной медицины следует проконсультироваться со специалистом. На вопрос, чем лечить артрит при псориазе в конкретном случае, может ответить только врач.
Прогноз
К основным последствиям псориатического артрита относится разрушение суставов и сращивание костей, необратимые поражения внутренних органов. Прогноз заболевания зависит от его формы и времени начала лечения. Течение воспалительного процесса непредсказуемо, у некоторых пациентов он развивается стремительно и приводит к необратимым последствиям и инвалидности.
О неблагоприятном прогнозе для жизни можно говорить при злокачественной разновидности псориатической патологии, множественном поражении суставов, нарушениях работы сердца, почек и печени. Нередко причиной летального исхода становятся побочные эффекты, вызываемые приемом средств, используемых при лечении заболевания.
Псориатический артрит — симптомы, диагностика, лечение

Псориатический артрит (ПСА) как отдельная субъект патология был выделен Американской ревматологической ассоциацией только в 1964 году. Хотя первые случаи псориатического артрита были описаны уч. Рейнером, Казенаве, Девергре и Гилбертом в середине XIX века.
Что такое псориатический артрит
Псориатический артрит (ПСА) — серонегативный воспалительный спондилоартрит, при котором артрит возникает одновременно с псориазом. В ходе заболевания могут развиться внесуставные изменения.
Распространенность псориатического артрита среди жителей Кавказа составляет 0,05-0,24%. Патология обнаруживается более, чем у трети больных псориазом. Частота возникновения этого воспаления у обоих полов одинакова. Частота возникновения псориаза — 1-3%.
Патофизиология — причины заболевания
Патогенез псориатического артрита неизвестен. Предполагается влияние генетических факторов на фоне иммунологического и экологического факторов.
Патомеханизм
В развитии псориатического артрита важную роль играет:
- влияние генов HLA (HLA-B27, HLA-DR7, HLA-B17, HLA-Cw6, HLA-DR4);
- влияние определенных микроорганизмов, воспалительных процессов и травм на инициирование аномального ответа Т-клеток.
- те же механизмы, что отвечают за поражение кожи при течении псориаза;
- некоторые цитокины (TNF-α, интерлейкин 1β, интерлейкин 6, интерлейкин 10), вызывающие пролиферацию синовиоцитов.
Предрасполагающие факторы, триггеры и факторы риска
Псориатический артрит часто встречается у близких родственников. Поражения кожи могут вызвать:
- вирусные, бактериальные инфекции;
- химические вещества, лекарственные средства (соли лития, β-адреноблокаторы, противомалярийные препараты и др.;
- механические травмы;
- ВИЧ-инфекция.
Возможно, те же факторы предрасполагают к развитию псориатического артрита.
Доказана связь между псориазом, псориатическим артритом и генами HLA: HLA-Cw *0602, HLA-B13, HLA-B17 и HLA-B57. Связь между HLA-Cw*0602 и ПСА особенно сильна у пациентов с ранним началом псориаза. В свою очередь, антиген HLA-B27 обнаруживается у более, чем 40% пациентов с ПА.
Некоторые гены, не относящиеся к HLA, особенно из области 16q, включая CARD15, связаны с восприимчивостью к псориатическому артриту. Развитие псориатического артрита чаще всего связано с полиморфизмами аллелей ТМФ в микросателлитных областях a, c и d (гаплотип TMF a6c1d3) и полиморфизмом в позиции 308 промотора.
Клинические формы псориатического артрита
Существует 5 форм псориатического артрита:
- Олигоартикулярная асимметричная форма. В этом случае обычно одновременно задействовано менее 5 суставов. Чаще поражаются суставы пальцев рук и ног. Из-за сопровождающего воспаления пальцев рук, в диагностике эту картину называют «колбасными пальцами» — дактилитом.
- Симметричная полиартикулярная форма. Похожа на ревматоидный артрит (РА) (наиболее распространенная). Поражаются суставы рук, запястья, лодыжки и суставы стопы. В отличие от РА, при псориатическом артрите часто вовлекаются дистальные межфаланговые суставы, а деформации суставов обычно обнаруживаются реже, чем в ходе ПА.
- Форма с вовлечением только дистальных межфаланговых суставов. Встречается у 5-10% больных, чаще у мужчин.
- Осевая форма с вовлечением спинномозгового и крестцово-подвздошного суставов. Встречается примерно у 5% больных, чаще у мужчин.
- Калечащая форма. Приводит к разрушению суставов (артрит mutilans) – с вовлечением проксимальных и дистальных межфаланговых суставов. В это случае происходит разрушение суставов и образование «телескопических пальцев».
Клиническая картина — симптомы псориатического артрита
Особое внимание следует уделить возникновению псориаза у родственников 1 линии. Это один из критериев диагностики заболевания, очень важный для пациентов с артритом без симптомов псориаза.
У пациентов возможны следующие жалобы:
- боль и отек суставов; чаще всего асимметрично с вовлечением дистальных межфаланговых суставов;
- утренняя скованность;
- боль и отек в месте прикрепления сухожилия к кости;
- отек и покраснение целых пальцев (дактилит);
- псориатические поражения на коже и ногтях;
- воспалительные боли в пояснице;
- симптомы конъюнктивита;
- симптомы увеита.
Диагностика псориатического артрита
При диагностике патологии в первую очередь важное подробно опросить больного с учетом семейной распространенности псориаза. Однако это заболевание диагностируется и у людей без псориаза. Следует детально обследовать кожу и ногти на наличие признаков псориаза.
Лабораторный параметр для диагностики псориатического артрита отсутствует. Также важно учитывать, что изменения костей при рентгенологическом исследовании не являются критерием диагностики псориатического артрита.
Симптомы патологии суставов зависят от формы псориатического артрита. Наиболее распространенные:
- периферический артрит, обычно асимметричный;
- боль и воспаление в месте прикрепления связок и сухожилий, чаще всего прикрепление ахиллова сухожилия;
- воспаление пальцев;
- компенсация поясничного лордоза.
Симптомы, характерные для воспаления крестцово-подвздошных суставов и позвоночника, иногда встречающиеся при ПСА (в отличие от анкилозирующего спондилоартрита – не являются критерием диагностики):
- симптомы крестцово-подвздошного артрита, обычно односторонние (положительный симптом Патрика, Генслена или Меннелла);
- ограничение подвижности поясничного отдела позвоночника: сгибание вперед (проба Шобера, норма >5 см) и боковое сгибание (норма >10 см);
- ограничение дыхательного расширения грудной клетки на уровне 4 межреберного пространства; оценивается разница между максимальным вдохом и выдохом (норма >5 см);
- уменьшение вращения в шейном отделе позвоночника вправо и влево (норма >70°);
- обострение лордоза шейки матки оценивается на основании измерения затылочной стенки (норма 0 см);
- ограничение подвижности тазобедренных суставов оценивается на основании измерения расстояния между медиальными лодыжками нижних конечностей при похищении (норма >100 см).
Важнейший внесуставный симптом при течении псориатического артрита — псориатические поражения на коже и ногтях.
Псориатические поражения кожи представляют собой бугристые, красные высыпания, покрытые серебристыми чешуйками. Высыпания возникают на сгибах локтей, колен, на коже головы, туловища, конечностей, ягодиц, в пупке. Они могут быть небольшими или покрывать до нескольких десятков процентов поверхности кожи.
На ногтях появляются углубления внутри ногтей (симптом наперстка), продольные или поперечные борозды, белого цвета. Также наблюдается чрезмерный подногтевой кератоз с образованием желтых полупрозрачных пятен или поднимающий ноготь так, что он отделяется от ложи. Симптомы ногтей встречаются у 80% больных псориатическим артритом и только у 20% больных неосложненным псориазом. У некоторых пациентов изменения ногтей — один из симптомов псориаза.
Другие внесуставные симптомы псориатического артрита включают:
- конъюнктивит (у 20% больных) и увеит (у 7% больных) – активный или анамнезный;
- редко склерит или сухой кератоконъюнктивит;
- изменения в системе кровообращения, например, воспаление восходящей аорты, митральная недостаточность и др.
Течение болезни зависит от пола. У мужчин чаще встречается псориатический артрит с поражением позвоночника, у женщин — форма, напоминающая ревматоидный артрит.
Заболевания обычно начинается в 35-55 лет. У каждого пятого больного артрит предшествует появлению псориатических поражений, в остальном изменения суставов развиваются после начала псориаза или одновременно с поражениями кожи. Начало заболевания иногда острое, с недомоганием и лихорадкой, болью и отечностью суставов (обычно асимметричной). У некоторых пациентов единственный симптом псориаза — изменения на ногтях, поэтому особое внимание при физикальном осмотре следует уделить ногтям. Иногда начало заболевания путают с приступом подагры.
Позже суставные симптомы могут сопровождаться изменениями органов.
Заболевание протекает с периодами обострения и ремиссии. Тяжесть артрита обычно не коррелирует со степенью поражения кожи. Однако тяжелые деформации суставов рук и ног обычно связаны с изменениями ногтей.
Диагностическая стратегия при оценке псориатического артрита — подтверждение диагноза
- оценка болезненных и опухших суставов и внесуставных поражений;
- оценка псориатических поражений кожи и ногтей;
- лабораторные исследования: оценка воспалительных показателей;
- визуальные исследования суставов: рентгенологические снимки, УЗИ.
Псориатический артрит дифференцируется от следующих заболеваний:
- подагра;
- остеоартрит; ;
- инфекционный артрит.
При детальной дифференциации псориатического артрита учитываются и другие серонегативные воспалительные спондилоартриты, такие как:
- анкилозирующий спондилоартрит; ;
- артрит, сопровождающий воспалительные заболевания кишечника.
Из-за отсутствия диагностических критериев диагностики псориатического артрита используются последние критерии CASPAR (Classification Criteria for Psoriatic Arthritis), с чувствительностью 91,4% и специфичностью 98,7%.
Псориатический артрит диагностируется у человека с артритом, если обнаружены хотя бы три из следующих факторов:
- наличие псориаза;
- диагноз псориаз в семье;
- дактилит;
- околосуставное новообразование костной ткани;
- отсутствие ревматоидного фактора;
- дистрофия ногтей.
Хотя псориатический артрит входит в группу серонегативного воспалительного спондилоартрита, для его диагностики нет необходимости подтверждать крестцово-подвздошный артрит, как при анкилозирующем спондилите.
Дополнительные исследования
При оценке суставных и внесуставных изменений учитываются следующие факторы:
- количество болезненных и опухших суставов;
- количество воспаленных пальцев;
- Оценка по шкале MASES;
- степень воспринимаемой усталости – с использованием шкалы VAS 100 мм.
Оценка по шкале MASES — оценка 13 участков прикрепления сухожилий. Максимальное значение, которое можно получить, составляет 13 (безболезненное место – 0, а болезненное – 1). Расположение тестовых точек включает в себя:
- первый реберно-хрящевой сустав, правый и левый;
- седьмой реберно-хрящевой сустав, правый и левый;
- задний, верхний подвздошный отдел позвоночника, правый и левый;
- передний, верхний подвздошный шип, правый и левый;
- подвздошный, правый и левый гребень;
- остистый отросток пятого поясничного позвонка;
- проксимальное прикрепление ахилловых сухожилий, правое и левое.
Стадия поражений кожи и ногтей
Тяжесть псориатических поражений кожи определяется на основании индекса PASI (Psoriasis Area and Severity Index). Степень поражения кожи и выраженность эритемы, мозолей и шелушения кожи оцениваются по пятибалльной шкале, а значение этого показателя колеблется от 0 до 72 (наиболее тяжелая форма).
Изменения ногтя определяются на основании индекса NPSI (Nail Psoriasis Severity Index). Оцениваются псориатические поражения в матрице (0-4) и ногтевом ложе (0-4). Значение индекса составляет от 0 до 80, если исследуются только пальцы, или от 0 до 160, если также исследуются пальцы ног.
Биохимические исследования
В лабораторных исследованиях нет отклонений, позволяющих диагностировать псориатический артрит. Уровни С-реактивного белка и значения СОЭ — гораздо менее чувствительные маркеры активности заболевания, чем при ревматоидном артрите. В лабораторных исследованиях чаще всего встречаются следующие изменения:
- увеличение СОЭ;
- повышенная концентрация С-реактивного белка;
- повышенная мочевая кислота (у пациентов с генерализованными поражениями кожи);
- повышенный уровень иммуноглобулина класса А;
- синовиальная жидкость воспалительного характера;
- редко — антитела к циклическому цитруллинированному пептиду (анти-КХП) (примерно у 7% пациентов).
Визуальные тесты
Визуальные тесты используются в диагностике псориатического артрита, хотя критерии диагностики CASPAR не включают радиологические изменения.
- Рентгенограмма рук и ног. Демонстрирует: эрозивные поражения дистальных межфаланговых суставов, деструктивные изменения дистальных межфаланговых суставов, кальцинаты в месте прикрепления связок с очагами ремоделирования кости в области суставов.
- Рентгенограмма позвоночника и крестцово-подвздошных суставов. Показывает: воспаление позвоночника или крестцово-подвздошный артрит (сакроилиит).
- УЗИ суставов. Ультразвуковые исследования полезны при диагностике энтезита сухожильной энтезии. Затем обнаруживаются истончение и дефекты прикрепления сухожилий или отек в месте прикрепления к кости, опухоль костной ткани. Обследование также показывает признаки воспаления в крупных суставах.
- Изотопные исследования. Скелетная сцинтиграфия показывает, что преобладающий симптом при псориатическом артрите — остеоартроз, не наблюдающийся при ревматоидном артрите.
- Эхокардиография. На эхокардиографии выявляются изменения кровеносной системы: регургитация аорты и восходящее воспаление аорты.
Оценка тяжести и риска заболевания
В большинстве случаев псориатический артрит протекает мягче, чем ревматоидный. Тяжелые деформации костей возникают в основном у пациентов с артритом мутиланс.
Факторы, увеличивающие вероятность тяжелого псориатического артрита:
- форма заболевания — мутилирующий артрит (остеолиз с формированием «телекопической формы» пальцев) или калечащая симметричная полиартикулярная форма);
- раннее начало заболевания;
- наследственный артрит;
- артрит у женщин;
- наличие антигенов HLA-B27.
Лечение псориатического артрита
Лечение комплексное и зависит от формы заболевания. Медикаментозное лечение псориатического артрита также зависит от формы заболевания.
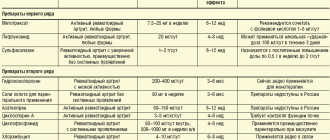
При осевой форме с вовлечением позвоночника и крестцово-подвздошных суставов лечение начинают с нестероидных противовоспалительных препаратов (НПВП). Если в течение трех месяцев нет ответа на два отдельно применяемых препарата этой группы, вводят препараты из группы антагонистов ФНО-α.
При форме с поражением периферического сустава лечение также начинают с НПВС, и при отсутствии ответа на два препарата из этой группы используются препараты, модифицирующие воспалительный процесс, например:
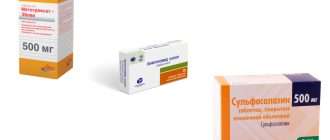
- сульфасалазин в дозе 2-4 г/24 ч;
- метотрексат (максимальная доза 25 мг один раз в неделю);
- циклоспорин А в дозе 2,5-5 мг/кг/24 ч.
Если лечение препаратами, модифицирующими воспалительный процесс, неэффективно, применяются биологические препараты:
- инфликсимаб 5 мг/кг – инфузии на 0, 2 и 6 неделе и каждые 8 недель после этого;
- этанерцепт 50 мг подкожно один раз в неделю;
- адалимумаб 40 мг подкожно каждые 2 недели;
- голимумаб 50 мг подкожно один раз в месяц;
- цертолизумаб пегол – начальная доза составляет 400 мг на 0, 2 и 4 неделе. За этим следует поддерживающая доза 200 мг каждые две недели (с 6-й недели) или 400 мг каждые 4 недели (начиная с 8-й недели).
Лечение при обширном поражении кожи
В случае обширных поражений кожи необходимо дерматологическое лечение. Дополнительно используются ретиноиды, псоралены (класс кумаринов) и фототерапия. Наиболее эффективный метод — ПУВА (фотохимиотерапия), заключающаяся в применении пероральных средств, усиливающих действие световых лучей, и УВА облучения. На кожу благоприятно влияет высокогорный и морской климат, пребывание в солнечных климатических зонах и серные ванны.
Немедикаментозное лечение
Основа немедикаментозного лечения псориатического артрита — физическая реабилитация и физиотерапия. Для уменьшения боли в суставах и отека проводится термо- или криотерапия.
Ортопедическое хирургическое лечение
Синовэктомия артроскопическая или изотопная (операция на суставах) эффективна при рецидивирующем воспалении одного сустава. В редких случаях необходима артропластика.
Принципы лечения сопутствующих патологий
Так как псориатический артрит дает осложнения, важно следить за здоровьем.
- Больным с прогрессирующей регургитацией аорты необходимо кардиохирургическое лечение.
- Для лечения увеита используются местные глюкокортикоиды (в виде капель или инъекций), пероральные глюкокортикоиды (например, преднизолон до 60 мг/24 ч), метотрексат, азатиоприн, циклоспорин А, микофенолат мофетил, циклофосфамид и антагонисты TNF-α.
- Вторичный амилоидоз лечат колхицином и циклофосфамидом.
- Приступы подагры лечат колхицином.
Мониторинг реакции на терапию
Критерии PsARC (Psoriatic Arthritis Responce Criteria) для оценки ответа на лечение псориатического артрита включают следующее:
- общая оценка активности заболевания пациента (шкала Ликерта);
- общая оценка врачом активности заболевания (шкала Ликерта);
- боль в суставах (по шкале от 0 до 3);
- отек суставов (по шкале от 0 до 3).
Улучшением считается лучший показатель, по крайней мере, в двух из четырех перечисленных пунктах, включая боль в суставах или отек.
Профилактика
Принципы первичной профилактики не разработаны. Вторичная профилактика псориатического артрита включает:
- систематический осмотр у невролога, ревматолога, дерматолога;
- систематическая физическая реабилитация;
- периодический кардиологический осмотр для мониторинга работы системы кровообращения;
- раннее лечение поражений глаз.
Осложнения
Псориатический артрит считается относительно легким заболеванием. Тяжелые деформации суставов появляются у 5% пациентов. Но болезнь нужно лечить, так как без лечения можно легко попасть в группу больных с тяжелыми последствиями.
Наиболее опасные осложнения:
- вторичный амилоидоз;
- потеря зрения в результате повторного увеита;
- сердечная недостаточность у пациентов с прогрессирующей аортальной регургитацией.
Также стоит помнить о том что прогрессирующие изменения костей в позвоночнике и периферических суставах затруднят, а затем и сделают невозможным вождение автомобиля. Для поддержания физической формы важно поддержание физической активности.
Источник https://clinica-paramita.ru/info/psoriaticheskij-artrit/
Источник https://tulrb.ru/info/interesnoe/psoriaticheskij-artrit
Источник https://buduzdorov.ru/psoriaticheskij-artrit-simptomy-diagnostika-lechenie/