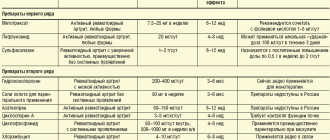
Ювенильный ревматоидный артрит
Хронические воспалительные заболевания у детей и подростков являются одной из самых актуальных проблем в медицине, так как часто приводят к инвалидности. Самым распространенным среди них является ювенильный ревматоидный артрит, отличающийся прогрессирующим течением и частым вовлечением в патологический процесс внутренних органов.
В московской клинике «Парамита» есть квалифицированные специалисты и положительный опыт лечения этого заболевания.
Статистика заболеваемости
Ювенильный ревматоидный артрит (ЮРА) – это особая форма ревматоидного артрита, развивающаяся в возрасте до 16 лет. Он характеризуется острым началом, хроническим прогрессирующим течением, поражением одного-двух крупных суставов и внутренних органов.
- распространенность этой патологии в мире — 0,05 — 0,6%;
- число случаев заболевания в год на 100000 детского населения:
- в мире — 2- 19;
- в России 16,2.
В группе риска девочки-подростки 14 — 16 лет.
В России официально придерживаются классификации юношеского ревматоидного артрита по МКБ-10 (код М08).
Этиология (причины)
Этиология болезни полностью не изучена, но считается, что основной ее причиной является наследственная предрасположенность. Это доказывается случаями семейных заболеваний. Имеет значение также окружающая среда, в которой живет заболевший, особенности климата. Чаще развитие болезни происходит в сыром холодном климате. Но климат все же больше играет роль пускового фактора. Им являются и:
- инфекционные возбудители – бактерии, грибки, вирусы (ЮРА развивается через некоторое время после перенесенной инфекции);
- прививки – в ряде случаев заболевание началось начался после прививок от кори, краснухи и паротита;
- суставные травмы;
- переохлаждения;
- длительное пребывание под прямыми солнечными лучами, солнечные ожоги.
Что происходит в организме больного – патогенез
Ювенильный ревматоидный артрит – это патология, при которой в организме преобладают аутовоспалительные процессы, тогда как у взрослых процессы имеют в основном аутоиммунный характер. Под воздействием пусковых факторов происходит разбалансировка иммунной системы и возникает:
- дисбаланс между цитокинами (информационными молекулами на поверхности клеток, которые в норме регулируют все физиологические процессы), активизирующими и подавляющими воспалительные реакции; преобладают провоспалительные цитокины, усиливающие воспаление;
- большое количество специфических антител, направленных на разрушение различных органов и тканей.
Это приводит к тому, что клетки суставной синовиальной оболочки воспаляются, разрушаются, воспаление переходит на хрящевую ткань, на ней образуются эрозии, костная ткань разрушается и теряет кальций (остеопороз). Суставная щель сначала суживается, а затем совсем исчезает, кости срастаются (анкилоз), наблюдается полная неподвижность. Так же формируется патогенез внесуставных (системных) поражений внутренних органов – сердца, почек и др.
Симптомы
Особенностью ювенильного ревматоидного артрита является многообразие клинических форм и симптомов заболевания.
По каким признакам можно заподозрить ювенильный артрит
Своевременное выявление ЮРА играет большую роль, так как позволяет предотвратить инвалидизацию ребенка.
Начальные признаки ювенильного артрита:
- слабость, недомогание, небольшое повышение температуры тела, плохой аппетит, иногда температура по утрам поднимается до высоких цифр, а затем спадает, подросток покрывается холодным потом;
- сыпь самого разного характера в области пораженных суставов, не сопровождается зудом;
- скованность движений по утрам, исчезающая днем, но чем младше пациент, тем труднее у него выявить этот симптом;
- припухлость и болезненность одного или нескольких крупных суставов (коленных, локтевых), болезненность выражена не так сильно, как у взрослых пациентов;
- жалобы на сердечные боли и одышку.
Симптомы разгара заболевания

Симптомы ювенильного ревматоидного артрита
В разгар ювенильного ревматоидного артрита у детей и подростков может длительно держаться лихорадка, сменяющаяся проливным потом.
Суставной синдром проявляется в виде поражения одного-двух крупных суставов. Над ними можно увидеть болезненную припухлость. Реже ювенильный ревматоидный артрит протекает с вовлечением в процесс мелких суставов. Они опухшие, но покраснения нет. Возможно воспаление шейных позвонков с болями в шее и нарушением ее подвижности.
Характерно поражение лимфатических узлов, они увеличиваются в размере, становятся плотными, безболезненными. Увеличение лимфоузлов часто сопровождается появлением сыпи в области коленей и локтей, а также по всему телу. Сыпь разнообразная, то появляется, то исчезает. Значительно ускоряется СОЭ.
Проявления системных (общих) поражений:
- сердце – возникают ноющие боли в левой половине грудной клетки и в животе, одышка, легкая синюшность кожных покровов;
- легкие – кашель, затрудненное дыхание;
- появляются боли в животе – признак вовлечения в процесс желудка и кишечника;
- печень, селезенка увеличены в объеме, безболезненны;
- почки – поражение протекает безболезненно, но со временем может нарушаться их функция;
- органы зрения – воспаление сосудистой оболочки глаз (увеит);
- замедление роста.
Самые опасные симптомы ювенильного артрита
К таким симптомам относятся:
- быстрое поражение суставов и утрата ими функций;
- боли в сердце и выраженная одышка;
- длительный лихорадочный период.
Стадии ювенильного ревматоидного артрита
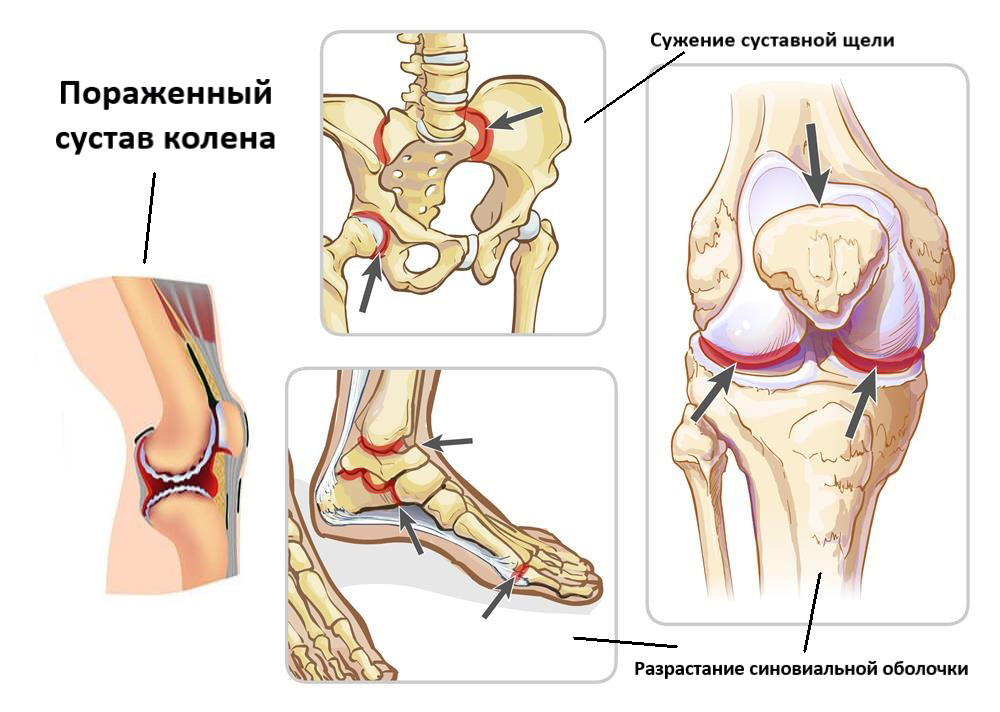
Стадии ювенильного ревматоидного артрита
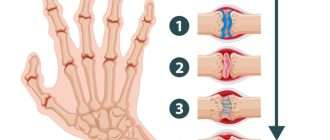
Суставные поражения при ювенильном ревматоидном артрите протекают в 4 стадии, что хорошо видно на рентгеновских снимках:
- Остеопороз суставных костей.
- Присоединяется разволокнение хряща, разрастание синовиальной оболочки, сужение суставной щели.
- Эрозии хрящевой и костной ткани, подвывихи.
- Сращение костей (анкилоз) и неподвижность конечности.
По продолжительности течения ювенильного поражения суставов:
- начальная – до 6 месяцев; появляются первые признаки суставных поражений, чаще это один крупный сустав;
- ранняя – от 6 до 12 месяцев, присоединяется поражение еще одного-двух суставов, они могут быть симметричными;
- развернутая – до двух лет, нарушаются функции конечностей;
- поздняя – более двух лет, может развиваться анкилоз, приводящий к инвалидности.
Течение и возможные осложнения
Выделяют несколько вариантов течения. У большинства детей ювенильный артрит протекает без осложнений, и наступает длительная ремиссия. При неблагоприятных обстоятельствах в дальнейшем могут быть рецидивы. Иногда юношеский ревматоидный артрит имеет непрерывно-рецидивирующее течение. Но своевременно назначенное лечение приводит к развитию стойкой ремиссии.
Если больному вовремя не будет назначено адекватное лечение, то возможно развитие серьезных осложнений:
- стойкого нарушения подвижности конечности с последующей инвалидностью;
- сердечно-легочной недостаточности;
- тяжелых нарушений зрения вплоть до слепоты, чаще встречается у девочек школьного возраста;
- амилоидоза внутренних органов, в результате длительно протекающего воспалительного процесса нарушается обмен веществ, в органах и тканях происходят изменения — в них откладывается амилоид – белково-сахаридный комплекс, приводящий к утрате органом своей функции (в наше время амилоидоз является редким осложнением);
- инфекционные осложнения – бактериальные и вирусные генерализованные поражения.
Формы ювенильного артрита
По характеру течения и преобладанию тех или иных симптомов выделяют следующие формы:
- Пауциартикулярный ювенильный ревматоидный артрит у детей в возрасте от года до 6 лет. Самая частая суставная форма. Встречается в основном у девочек. Асимметрично поражаются один – два крупных сустава (почти всегда коленные). Характерно развитие уевита, появление в крови антинуклеарного фактора (АНФ) – антител к белкам клеточного ядра и специфических антител к тканям – ревматоидного фактора (РФ). Часто протекает благоприятно с длительными ремиссиями, но иногда переходит в полиартрит. У 40% детей возможны тяжелые суставные поражения.
- Юношеский ревматоидный полиартрит серопозитивный. Развивается в основном у девочек старше 8 лет. Поражаются суставы разного калибра. Чем ранее начинается заболевание, тем серьезнее прогноз, возможна инвалидизация. В крови обнаруживают РФ и АНФ.
- Юношеский ревматоидный полиартрит серонегативный. Встречается преимущественно у девочек в возрасте до 15 лет. Поражения суставов многочисленные, часто вовлекаются суставы шейного отдела и височно-челюстные. РФ в крови не обнаруживается. По течению эта форма похожа на взрослый вариант заболевания. Чаще протекает благоприятно, но иногда появляются стойкие нарушения функции конечностей.
- Ювенильный ревматоидный артрит с системным началом. Заболеваемость не зависит от пола и возраста. Начало острое с поражением суставов, лимфоузлов и внутренних органов. При системном ювенильном ревматоидном артрите могут одновременно поражаться любые суставы. Высокие концентрации РФ в крови.
- Ювенильный идиопатический артрит. Ззаболевание неустановленной этиологии. Одно из самых частых заболеваний. Диагноз ставится после исключения других форм ЮРА.

Диагностика ювенильных поражений суставов
Диагностика ювенильных поражений суставов
Диагноз ювенильного ревматоидного артрита ставится на основании симптомов и подтверждается данными дополнительных исследований:
- Лабораторная диагностика: клинические, биохимические и иммунологические исследования;
- Инструментальная диагностика: рентгенологические, ультразвуковые исследования, компьютерная и магнитно-резонансная томография (КТ, МРТ).
Лечение ювенильного артрита
Лечение ювенильного ревматоидного артрита комплексное, назначаются индивидуально подобранные лекарственные препараты и методы лечения:
- режим, диета;
- курсы лечебной физкультуры (ЛФК) и массажа;
- ортопедическая коррекция;
- медикаментозная терапия;
- народная медицина;
- физиотерапевтические процедуры;
- хирургическое лечение.
Двигательная активность и питание
В период обострения ювенильного ревматоидного артрита движения становятся ограниченными, но постепенно, по мере улучшения состояния ребенка, двигательная активность увеличивается. Назначаются курсы ЛФК, благоприятно воздействуют пешие прогулки, плавание, езда на велосипеде. Для предупреждения атрофии мышц врач дает рекомендации проводить курсы массажа.
Полноценное питание – основа правильного обмена веществ. Очень важно, чтобы в рационе ребенка было много молочных продуктов как источника кальция, а также продуктов, богатых витамином D для профилактики остеопороза.
Ортопедическая коррекция
Для предупреждения деформации конечностей пациентам назначают ношение ортезов – приспособлений, удерживающих сустав в нужном положении. Ортезы носят по нескольку часов в день, снимая во время сеансов ЛФК и других видов двигательной активности.

Лечение ювенильного артрита
Медикаментозная терапия
Для уменьшения воспаления и боли в период обострения ювенильного артрита назначают нестероидные противовоспалительные препараты (НПВП – Нурофен, Нимесулид), которые снимают воспаление и боль. Если лекарства из группы НПВП не помогают, а воспаление и боли очень сильные, назначают глюкокортикоидные средства (ГКС — Бетаметазон). Их вводят в виде инъекций, капельниц, внутрисуставно. Эти препараты быстро снимают воспаление и боль, но дают много побочных эффектов, поэтому их назначают короткими курсами, а также стараются не назначать детям до 5 лет из-за риска подавления роста.
Следующая группа препаратов – иммунодепрессанты, назначается для подавления чрезмерной активности иммунитета. С этой целью применяют Метотрексат, Сульфасалазин, Лефлуномид, а также их комбинации. Эти препараты достаточно токсичны, поэтому лечение проводится под контролем лабораторных исследований крови.
В последние годы появились препараты нового вида, получившие название биологических агентов (Инфликсимаб, Ритуксимаб). В состав этих лекарств входят антитела, цитокины и другие активные вещества, оказывающие регулирующее действие на иммунную систему детского организма.
Народные средства
К народным средствам следует подходить с осторожностью, большинство из них имеют растительное происхождение и часто вызывают аллергические реакции. Для больных детей с повышенной активностью иммунной системы это нежелательно.
Иногда врачи вводят народные средства в состав медикаментозной терапии с целью снижения степени лекарственной нагрузки.
Физиотерапевтические процедуры
Курсы физиотерапевтических процедур назначают для быстрого устранения воспаления и боли. Это электрофорез с лекарствами из групп НПВП и ГКС, ультрафиолетовое облучение, магнито- и лазеротерапия и др.
Хирургические операции
При запущенных формах ЮРА проводятся операции эндопротезирования (замены сустава на искусственный) и частичного иссечения чрезмерно разросшейся суставной капсулы.
Лечение в клинике «Парамита»
В Москве заболевание можно эффективно пролечить в клинике «Парамита». Особенностью лечения детей и подростков с ЮРА здесь является умелое сочетание самых современных западных и традиционных восточных (древнекитайских, тибетских) методов. Перед назначением терапии проводится полное обследование пациента. Применяются следующие методы лечения:
- медикаментозная терапия с индивидуальным подбором самых современных лекарственных препаратов;
- фитотерапия – врачи активно используют фитопрепараты для снижения лекарственной нагрузки на организм больного;
- физиотерапевтические процедуры – позволяют значительно быстрее снять воспаление, боль, восстановить функцию конечности; – новейший метод, связанный со стимуляцией восстановительных способностей организма путем введения специально обработанных собственных тромбоцитов пациента;
- рефлексотерапия – воздействие различными методами на активные точки на поверхности тела, рефлекторно связанные с внутренними органами, воздействие проводится иглоукалыванием, прижиганием, точечным массажем; – сочетание рефлексотерапии с точечным введением растворов новейших лекарственных препаратов.
Такой клинический подход позволяет быстро избавить детей от боли и добиться продолжительной ремиссии. Пациенты с ювенильным артритом, прошедшие первичный курс лечения, обычно возвращаются в клинику не для лечения обострений, а для их предупреждения. Об эффективности лечебных мероприятий в клинике «Парамита» говорят многочисленные положительные отзывы больных и их родителей.

Лечение ювенильного ревматоидного артрита
Как предупредить рецидив ювенильного артрита
Для профилактики рецидивов необходимо соблюдать следующие рекомендации:
- правильно питаться;
- ежедневно выполнять рекомендованные упражнения ЛФК, плавать, ходить пешком, ездить на велосипеде;
- отказаться от прыжков, игры в футбол и других слишком активных движений;
- избегать слишком высоких физических и нервно-психических нагрузок;
- своевременно лечить все сопутствующие болезни;
- проводить курсы противорецидивного лечения для предупреждения обострений.
Ювенильный ревматоидный артрит — тяжелое заболевание, которое может привести ребенка к инвалидности. Чтобы этого не допустить, нужно своевременно обращаться за квалифицированной медицинской помощью. В Москве такую помощь вашему ребенку окажут в клинике «Парамита».
- Аничков Д. А. Взаимосвязь вариабельности сердечного ритма и активность заболевания у больных ревматоидным артритом / Д. А. Аничков, Д. С. Иванова, Н.А Шостак // Научно-практическая ревматология, 2004. № 2. — С. 122.
- Балабанова Р. M. Ревматоидный артрит с системными проявлениями (клиника, лечение, прогноз): дисс. докт. мед наук / Р. М. Балабанова; Инст. ревматол. РАМН. М.; 1990.-238с.
- Столярова Е. Ю., Бедулева Л. В., Меньшиков И. В., Храмова Т. В., Никонова Ю. В. Специфичность регуляторной популяции ревматоидного фактора // Вестн. Удм. ун-та. Сер. Биология. Науки о Земле. 2012. Вып. 3. С. 85–92.
- Ибрагимова Д. Т. Клинические особенности ювенильного ревматоидного артрита // Молодой ученый. — 2019. — №22. — С. 221-223. — URL https://moluch.ru/archive/260/59888/ (дата обращения: 29.03.2020).
- Woo P, Wedderburn LR. Juvenile chronic arthritis. Lancet 1998;351:969-73.
Суставы, Боли, Лечение без операции
Дата публикации: 09.04.2020
Дата обновления: 12.11.2020
Артрит коленного сустава у детей — симптомы и лечение
Методы лечения заболевания суставов у детей Медикаментозное устранение артрита у ребенка Заболевание составов ревматоидного типа у деток Физиотерапевтическое устранение артрита у детей Ревматоидный и реактивный артриты у детей
Артрит – патология в основном пожилого возраста. Однако иногда наблюдаются случаи заболевания у детей, чаще всего у школьников. Детский артрит коленного сустава в большинстве случаев является ревматоидным, и возникает после перенесенной ангины. Заболевание необходимо лечить как можно раньше. Несвоевременное и неполноценное лечение может привести к тяжёлым последствиям в будущем.
Причины
Артрит, развивающийся в детском возрасте, в большинстве случаев имеет инфекционное происхождение. Выделяют два типа такого артрита, которые несколько различаются по механизму развития и причинам:
- Ревматоидный. Этот артрит является следствием перенесенной стрептококковой ангины. Также на его развитие оказывает влияние аутоиммунный процесс. Организм малыша вырабатывает антитела против суставной ткани, в результате чего начинается воспаление;
- Реактивный. Это следствие хламидийной или микоплазменной инфекции. Такой артрит коленного сустава у детей встречается реже. В этом случае сустав подвергается воздействию антител, образовавшихся для уничтожения инфекции.
К развитию артрита коленного сустава у ребёнка предрасполагают некоторые факторы – переохлаждение, снижение иммунитета, наследственность.
Проявления
Симптомы артрита коленного сустава у детей практически не отличаются от таковых у взрослых. Основные признаки – это боль и нарушение функции конечности. Реактивный и ревматоидный артрит имеют несколько отличий в клинической картине.
Реактивный
Проявления болезни начинаются через 3-4 недели после перенесенной инфекции. Сначала ребёнок жалуется на боль в колене. Она появляется при совершении движений, ходьбе. По мере развития заболевания болевые ощущения имеются и в покое. Боль носит ноющий или тянущий характер, умеренной интенсивности.
Сустав увеличен в размере по сравнению со здоровым. Кожа над ним красная и горячая на ощупь, из-за отека выглядит натянутой. При ощупывании коленного сустава отмечается усиление болей.
Интересно!
Чаще поражается один коленный сустав, но через некоторое время после воспаления одного процесс может переходить на другой.
Заболевание длится 1-2 недели, затем самостоятельно проходит или развивается хроническая форма.
Ревматоидный
Это заболевание может развиваться через две недели после перенесенной ангины, либо через больший промежуток времени. В последнем случае проследить связь между ангиной и артритом бывает довольно сложно. Ревматоидный артрит колена у ребёнка развивается не сразу. Первоначально страдают мелкие суставы кистей и стоп. Позднее воспаление переходит на более крупные суставы, в том числе и коленный.
Ревматоидный артрит – хроническое заболевание. Оно протекает с периодами ремиссии и обострения. Вместе с тем наблюдается постепенное прогрессирование патологии с каждым обострением.
Основной симптом артрита колена у ребёнка – боли. Первоначально они наблюдаются лишь при значительной физической нагрузке, по мере прогрессирования болезни беспокоят ребёнка постоянно.
Поражение коленного сустава имеет и внешние проявления, которые наблюдаются в период обострения. Колено опухшее, кожа над ним красная и горячая. Ощупывание колена вызывает усиление болей. В период ремиссии выраженных изменений нет.
На заметку!
При ревматоидном артрите поражение суставов симметричное, то есть страдают оба колена одновременно.
Длительное течение болезни приводит к образованию деформаций коленных суставов. Они приобретают неестественную форму. Ноги становятся малоподвижными, изменяется походка.
Диагностика
При появлении указанных жалоб ребёнка должен осмотреть педиатр, ортопед, ревматолог. Диагностика артрита включает общий осмотр, проведение лабораторных и инструментальных методов исследования:
- Из лабораторной диагностики имеет значение определение ревматоидного фактора в крови. Общий анализ крови изменяется незначительно, только в период обострения завышаются воспалительные показатели. Определенное значение имеет исследование суставной жидкости. Она изменяет свой состав, становится мутной, содержит большое количество белка;
- Наиболее информативным методом инструментальной диагностики является рентгенологическое исследование. С его помощью определяется степень изменения суставных структур. При необходимости более точной диагностики применяют компьютерную томографию.
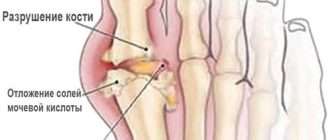
Реактивный артрит у ребенка не сопровождается ярко выраженными изменениями. В развитии ревматоидного артрита выделяют несколько стадий, которые определяют по данным рентгенологического исследования:
- Первая стадия характеризуется незначительным отеком суставных структур. Видимых деформаций не обнаруживается;
- На второй стадии появляются единичные костные эрозии (узуры) по краям суставной щели;
- Для третьей стадии характерно увеличение количества узур, сужение расстояния между костными поверхностями сустава;
- Четвёртая стадия характеризуется образованием деформаций и неподвижных костных сращений – анкилозов.
Важно!
Четвёртая стадия артрита является необратимой. Ребёнок становится инвалидом из-за нарушения функции конечности.
Методы лечения
Лечение артрита коленного сустава у детей осуществляется в зависимости от причины его возникновения. Главным принципом терапии является максимально раннее начало. Чем быстрее будет начато лечение, тем ниже риск развития осложнений и лучше прогноз. Осуществляется лечение медикаментозными и немедикаментозными методами, при необходимости используется хирургическое вмешательство.

Диета и режим
Специальная диета при артритах не требуется. В период обострения показано лёгкое питание. Исключается жирное мясо, консервированные продукты, мясные и рыбные деликатесы, газированные напитки. Рацион состоит из фруктов и овощей, отварного мяса.
В период обострения показан постельный режим. Он продолжается до исчезновения болевого синдрома в покое.
Медикаментозное лечение
Терапия реактивного и ревматоидного артрита проводится разными препаратами.
Реактивный артрит необходимо лечить на фоне основного заболевания. Для подавления хламидийной и микоплазменной инфекции назначают антибиотики из группы макролидов. Препараты применяют в соответствующих возрасту дозировках. Для устранения болевых ощущений и воспалительного процесса используют группу НПВС – Ибупрофен, Диклофенак, Мелоксикам. Лучшая переносимость наблюдается у Ибупрофена. Курс лечения продолжается две недели.
Лечение ревматоидного артрита более сложное. Оно проводится несколькими группами лекарственных препаратов. Их назначают поочередно, смена группы проводится в случае неэффективности предыдущей.
НПВС — базовая группа средств для лечения артрита. Назначают их на длительное время. Переносимость препаратов хорошая. Используют НПВС для приёма внутрь и для нанесения на коленный сустав в виде мазей или кремов.
Глюкокортикоиды. Препараты этой группы обладают более выраженным противовоспалительным и противоотечным эффектом. Для приёма внутрь используют Метипред — один раз в неделю. Существует также суспензия для введения непосредственно в полость коленного сустава — Дипроспан.
Цитостатики. Препарат Метотрексат назначают при тяжёлом течении артрита. Он подавляет быстрый рост тканей, замедляя образование деформаций.
Пеницилламин. Замедляет образование коллагена и предотвращает рост спаек в коленном суставе.
Кроме специфических препаратов, назначают витаминно-минеральные комплексы, хондроитин, кальций.

ЛФК и массаж
Эти методы лечения применяют в периоды ремиссии артрита. Цель массажа и гимнастики – снизить риск развития осложнений, замедлить процесс деформирования суставов.
Лечебный массаж улучшает микроциркуляцию в околосуставных тканях, устраняет мышечный спазм. За счёт усиления кровотока улучшается питание хрящевой и костной ткани, нормализуется процесс обмена веществ.
Лечебная гимнастика позволяет вернуть коленному суставу гибкость и эластичность, восстанавливает объём движений. Выполняется ежедневно, уделять процедуре достаточно 15 минут. Примерный комплекс упражнений при артрите коленного сустава:
- Пробежка по кругу или на месте;
- Вращение согнутым коленным суставом;
- Махи ногами вперёд и назад;
- Ходьба с высоким подниманием коленей;
- Медленные приседания.
Упражнения выполняют до появления дискомфорта в коленях.
Физиопроцедуры
Активно используются в лечении артрита у ребенка, как в период ремиссии, так и во время обострения. Физиопроцедуры способствуют нормализации кровообращения, облегчению болевых ощущений, подавлению воспалительного процесса. В период ремиссии применяются следующие методы:
- Магнитотерапия;
- Парафиновые и озокеритовые аппликации;
- Импульсные токи;
- Ультрафиолетовое облучение;
- Электрофорез.
Во время обострения у ребёнка применяют только ультрафиолетовое облучение до покраснения кожи над коленным суставом.
Домашние средства
Использовать рецепты народной медицины для лечения коленного артрита у ребёнка можно только по разрешению педиатра. Наиболее безопасными являются компрессы, используемые для облегчения болевых ощущений. Пример наиболее простого средства – капустный компресс. Свежий капустный лист немного разминают и прикладывают к коленному суставу ребенка. Фиксируют тканью и оставляют на несколько часов.
На заметку!
Народные средства могут быть только вспомогательными в лечении артрита. Нельзя отказываться от медикаментозного лечения, даже если домашние средства эффективно облегчают боль.
Хирургическое лечение
Применяют редко, только при развитии тяжёлых деформаций. Выполняют артропластику, а если коленный сустав у ребенка полностью разрушен, то используют эндопротезирование.
Последствия и прогноз
Осложнения заболевания связаны с образованием деформаций. Из-за них теряется функция конечности, и ребёнок может стать инвалидом. При своевременном лечении прогноз относительно благоприятный. Реактивный артрит протекает легче и заканчивается полным выздоровлением в большинстве случаев. Ревматоидное воспаление является хроническим и приводит к необратимым изменениям.
Артрит у ребёнка развивается нечасто. Если заболевание все же появилось, его определяют по наличию болевого синдрома и нарушению функции конечности. Быстрота развития осложнений определяет необходимость как можно более раннего лечения.
Ювенильный ревматоидный артрит — симптомы и лечение
Что такое ювенильный ревматоидный артрит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Чуриловой Веры Олеговны, детского ревматолога со стажем в 17 лет.
Над статьей доктора Чуриловой Веры Олеговны работали литературный редактор Вера Васина , научный редактор Елена Беляева и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Ювенильный артрит (Juvenile arthritis) — это поражение одного или нескольких суставов, которое развивается у детей до 16 лет по неустановленной причине и длится больше 6 недель [1] .
Заболевание проявляется припухлостью, болью, ограничением подвижности и увеличением окружности сустава. C возрастом болезнь прогрессирует, приводит к разрушению сустава и формированию контрактур (ограничению пассивных движений в суставе, из-за чего руку или ногу не получается полностью согнуть или разогнуть) [2] [4] .
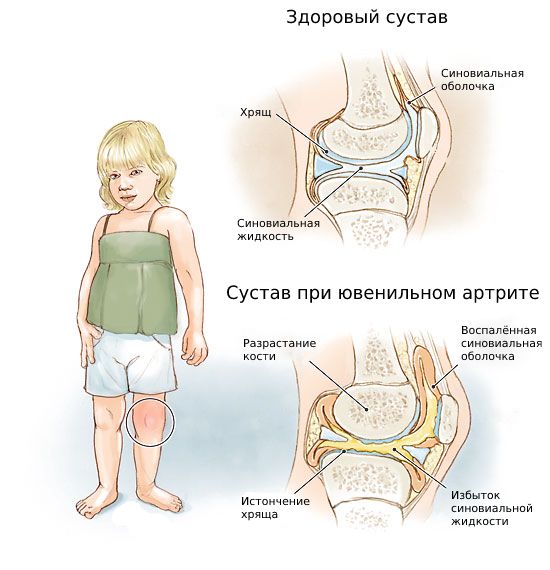
Некоторые врачи ещё используют такие термины, как «ювенильный ревматоидный артрит» и «ювенильный хронический артрит», но эти формулировки постепенно отходят на второй план и считаются устаревшими. Согласно общепринятой классификации Международной лиги антиревматических ассоциаций (ILAR), с 2007 года принято название «Ювенильный идиопатический артрит (ЮИА)» [11] .
Распространённость ювенильного артрита
Ювенильный идиопатический артрит — одно из самых частых и инвалидизирующих ревматических заболеваний, встречающихся у детей. Его выявляют у 16–150 детей на 100 тыс., чаще у девочек. Смертность от ЮИА составляет 0,5–1 % [1] [2] .
По сути ювенильный идиопатический артрит — это группа заболеваний весьма разнородных по причинам развития и клинической картине.
Выделяют семь подтипов ЮИА:
- системный артрит;
- олигоартрит;
- RF-отрицательный полиартрит;
- RF-положительный полиартрит; ;
- энтезит-ассоциированный артрит;
- недифференцированный артрит.
Олигоартрит является самым распространённым подтипом, на него приходится примерно половина всех случаев, на полиартрит — 30–35 %, на системный артрит — 10–20 %, на псориатический артрит — 2–15 %, на энтезит-ассоциированный артрит — 1–7 % [21] .
Причины ювенильного артрита
Причины ювенильного идиопатического артрита до конца не известны, единой теории его происхождения не существует. За более 100 лет исследований учёными были выявлены многочисленные этиологические факторы, разработаны теории происхождения заболевания, однако ни одна из них полностью не доказана.
Известно, что ЮИА возникает под влиянием факторов внешней среды на генетически восприимчивых детей, что приводит к нарушению взаимодействия врождённой и приобретённой иммунной системы [22] .
Предрасполагающими факторами являются:
- Семейная предрасположенность — генетические нарушения, причём как связанные, так и не связанные с системой HLA (важной частью иммунной системы).
- Факторы внешней среды — вирусные (вирус Эпштейна — Барр, краснухи, гепатита В, парвовирус В) и бактериальные инфекции (S. pyogenes, B. henselae, M. pneumoniae, C. pneumonia, а также перенесённая стрептококковая инфекция), травма, вакцинация, чаще «живыми» вакцинами, постоянное воздействие прямых солнечных лучей, острая кишечная инфекция, например сальмонеллёз и дизентерия[13] .
Когда предрасположенность связана с системой HLA, то речь идёт о нарушении в комплексе генов, контролирующих иммунный ответ и взаимодействие клеток, которые его реализуют. Существуют HLA-аллели, ассоциированные с различными подтипами ЮИА, например выявлена предрасположенность к развитию в раннем детстве:
- олигоартрита у носителей генов HLA-A2, DRB108, DRB111, HLA-DR5, HLA-DR8;
- полиартрита — HLA-DW4, HLA-DR1, HLADR4;
- спондилоартрита — HLA-B27.
Также выявлена связь ЮИА с 33 генами за пределами области HLA [21] . Такая генетическая предрасположенность играет ключевую роль в появлении воспалительной реакции, которая приводит к повреждению тканей. Она связана с генами, кодирующими такие звенья иммунной системы, как цитокины TNF, ИЛ-2, ИЛ-10, ИЛ-6, фактор ингибирования миграции макрофагов (MIF), протеин-тирозинфосфатаза (PTPN22), преобразователь сигнала и активатор транскрипции-4 (STAT4) [12] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы ювенильного ревматоидного артрита
В зависимости от формы заболевания в начале болезни может возникать поражение от одного до нескольких суставов, ограничение движений в них, припухлость и боль. При поражении мелких суставов кистей и стоп часто возникает скованность по утрам — ребёнку сложно выполнять элементарные бытовые действия, например есть ложкой, чистить зубы, застёгивать пуговицы и завязывать шнурки.
Общие симптомы ювениального артрита:
- боль и припухлость в области поражённого сустава или суставов;
- увеличение сустава в объёме;
- ограничение подвижности в суставах;
- формирование вынужденного согнутого или разогнутого положения сустава — сгибательной или разгибательной контрактуры;
- при некоторых вариантах течения может повышаться температура тела — так, системный артрит протекает со стойкой фебрильной лихорадкой (38–39 °С), а RF-положительный полиартрит — с субфебрильной температурой (37,1—38,0 °C);
- снижение массы тела;
- хромота из-за поражения суставов ног.
![Припухлость и увеличение сустава в объеме при ЮИА [23]](https://probolezny.ru/media/bolezny/yuvenilnyy-revmatoidnyy-artrit/pripuhlost-i-uvelichenie-sustava-v-obeme-pri-yuia-23_s.jpeg)
Варианты клинических проявлений разнообразны и варьируются от лёгкого поражения одного сустава до тяжёлого артрита с поражением многих суставов, из-за чего ребёнок может стать инвалидом.
Симптомы ЮИА и ревматоидного артрита у взрослых существенно отличаются. Боль при ЮИА, как правило, возникает исключительно в крайних положениях сустава и при активных, и при пассивных движениях; в покое дети на боль в суставах не жалуются. Также для ЮИА не характерно сильное ограничение движений в суставах в начале заболевания. Классическим проявлением хронического воспаления при ЮИА является утренняя скованность — кратковременная хромота с онемением и болезненностью в одном или нескольких суставах [22] .
Патогенез ювенильного ревматоидного артрита
Механизм развития ювенильного идиопатического артрита сложен и многогранен.
Основные этапы развития болезни:
- Чужеродный агент перерабатывается специальными клетками, далее происходит презентация антигена на Т-лимфоциты, т. е. антигенпрезентирующие клетки как бы разоблачают чужеродное вещество и передают его защитным клеткам организма — Т-лимфоцитам.
- Антигенпрезентирующая клетка взаимодействует с CD4+-лимфоцитами. В результате эти клетки вырабатывают цитокины, которые направляют иммунитет бороться с обнаруженным чужеродным агентом. Интерлейкин-2 (ИЛ-2), вырабатывающийся при активации цитокинов Th1, взаимодействует со специфическими ИЛ-2 рецепторами на иммунных клетках, что повышает количество Т-лимфоцитов и стимулирует рост В-лимфоцитов. В-лимфоциты запускают выработку антител — иммуноглобулинов (Ig) — и запоминают антиген. За счёт этого при следующем контакте с чужеродным агентом организм быстрее запускает иммунный ответ.
- Массовый синтез IgG активирует натуральных киллеров (NК), уничтожающих поражённые клетки и макрофаги, которые захватывают и перерабатывают остатки погибших клеток и других чужеродных, токсичных для организма частиц.
- Синтезируются провоспалительные цитокины ИЛ-1, ИЛ-6, ИЛ-8, ИЛ-17, фактор некроза опухоли α (ФНО-α) и др. Они запускают и поддерживают системное аутоиммунное воспаление.
- Запускается избыточная выработка разрушительных ферментов (металлопротеиназ, коллагеназ и аггреканаз), что способствует повреждению синовиальной оболочки и хряща и формированию эрозивно-деструктивных изменений в суставе [8] .
Активность В-лимфоцитов, описанная во втором пункте, может стать аномальной и спровоцировать развитие аутоиммунной реакции, при которой организм будет принимать свои клетки, в данном случае клетки суставов, за чужеродные и атаковать их.
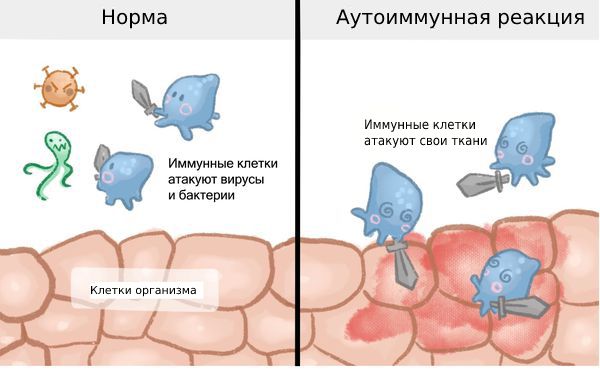
В патогенезе всех вариантов ЮИА центральную роль играет активация иммунной системы, продукция провоспалительных цитокинов активированными Т-лимфоцитами и макрофагами и развитие хронического воспаления. Но механизмы активации иммунного ответа при разных субтипах ЮИА будут отличаться.
Так, системный ювенильный идиопатический артрит (сЮИА) сейчас рассматривают в большей степени не как аутоиммунное, а как аутовоспалительное заболевание. В развитии сЮИА ведущую роль играет активация врождённого иммунитета. При этом не выявляются аутоантитела и эффекторные клетки (макрофаги и нейтрофилы). Эффекторными клетками, в отличие от регуляторных, называют клетки, непосредственно выполняющие задачи иммунитета: обнаружение, распознавание и уничтожение патогенов.
Внесуставные проявления, такие как лихорадка, сыпь, увеличение количества тромбоцитов , анемия, остеопороз, а также синтез острофазовых белков (СРБ и амилоида), при системном артрите связывают с избыточной выработкой интерлейкинов ИЛ-6 и ИЛ-1.
При других вариантах ЮИА активируется приобретённый иммунитет. Ведущую роль в развитии клинических симптомов при ЮИА без системных проявлений (синовита, разрушения хрящевой и костной ткани) играет фактор некроза опухоли и синтез аутоантител. Аутоантитела наиболее часто выявляют при олигоартикулярном ЮИА (антинуклеарный фактор, АНФ) и полиартикулярном RF-позитивном ЮИА (ревматоидный фактор класса IgM, антитела к циклическому цитруллиновому пептиду). Это свидетельствует о том, что активация гуморального иммунитета является центральным звеном в патогенезе этих форм заболевания.
При энтезит-ассоциированном и псориатическом артрите выработка аутоантител не выражена, но наблюдается сильная ассоциация с HLA [14] .
Классификация и стадии развития ювенильного ревматоидного артрита
Согласно классификации ILAR 2007 года, выделяют семь форм ЮИА:
- олигоартрит;
- RF-отрицательный полиартрит;
- RF-положительный полиартрит;
- псориатический артрит;
- энтезит-ассоциированный артрит;
- системный артрит;
- недифференцированный артрит.
Олигоартикулярный артрит
Олигоартикулярный артрит (олигоартрит, пауциартикулярный ювенильный артрит) — артрит с поражением 1–4 суставов. На его долю приходится 50 % всех случаев ЮИА. Развивается в основном у детей 1–5 лет, чаще в 3 года. Как правило, начинается остро. Чаще, в 85 % случаев, болеют девочки [14] .
Особенностью олигоартикулярного артрита является поражение коленных, тазобедренных и голеностопных суставов, которое развивается в первые шесть месяцев болезни. У половины пациентов в дебюте заболевания поражается коленный сустав. За несколько лет до этого может развиться передний увеит, чаще у девочек. Поначалу он протекает бессимптомно. Его обнаруживают только при снижении зрения и образовании катаракты [14] .
Основные жалобы ребёнка при олигоартикулярном артрите:
- Боль, припухлость и ограничение движения в поражённом суставе.
- Болезненная скованность по утрам, из-за которой ребёнок не может выполнить простые бытовые действия, например встать с кровати — ему нужно время, чтобы расходиться. В редких случаях становится сложно чистить зубы, пользоваться столовыми приборами. Такая скованность может длиться несколько минут или часов и сильно мешает ребёнку.
- Изменение походки — быстрый перенос веса с больной ноги на здоровую из-за поражения основных суставов ног. Ребёнок встаёт сразу на всю стопу или носок либо ходит «утиной», переваливающейся походкой.
RF-отрицательный полиартрит
При RF-отрицательном полиартрите в крови не повышен уровень ревматоидного фактора. Ревматоидный фактор (ревмофактор, РФ) — это антитела IgM, т. е. белки иммунной системы. Они атакуют собственные ткани организма, принимая их за чужеродные. Ревматоидный фактор может повышаться не только при аутоиммунном заболевании, но и при других патологических процессах в организме, например инфекциях, сепсисе и некоторых онкологических заболеваниях [12] .
RF-отрицательный полиартрит составляет меньше 20–30 % всех случаев ЮИА. Развивается у детей в возрасте от года до 15 лет. В 90 % случаев болеют девочки [14] .
Болезнь может начаться остро, но в основном протекает постепенно, с поражением всё новых суставов. Они опухают, иногда становятся тёплыми на ощупь, но цвет кожи над ними не меняется. Мелкие суставы рук и ног могут поражаться как на ранних, так и на поздних стадиях болезни. Также в начале заболевания может развиться увеит.
При серонегативном полиартрите дети жалуются:
- на боль и ограничение движения в поражённых суставах;
- скованность по утрам или в течение всего дня.
Наиболее часто при RF-отрицательном полиартрите ассиметрично поражаются коленные, лучезапястные, голеностопные и мелкие суставы кистей и стоп. Чаще всего поражаются 2 и 3-й пястно-фаланговые и проксимальные межфаланговые суставы. У 20 % пациентов в начале болезни развивается коксит, при котором нарушается подвижность тазобедренного сустава [14] .
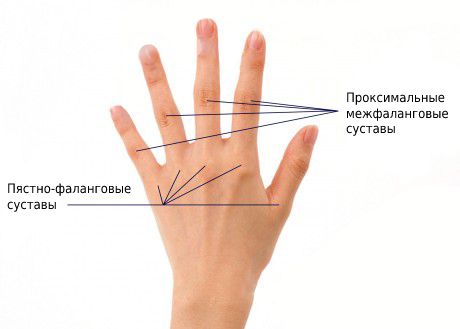
Также может развиться поражение височно-нижнечелюстного сустава, при этом формируется «птичья челюсть». Ребёнку при этом трудно широко открыть рот, возникает боль в проекции сустава, а при ощупывании чувствуется припухлость.
Также при этой форме ЮИА могут ослабляться и уменьшаться мышцы, возникать задержка роста (особенно при раннем начале и выраженной болезни), увеличиваться лимфоузлы и повышаться температура до 37,1–38,0 °C.
У некоторых пациентов болезнь проявляется только скованностью в движениях и лабораторными признаками воспаления. Такое состояние называют сухим синовитом.
RF-положительный полиартрит
При RF-положительном полиартрите повышен уровень ревматоидного фактора. На долю такого артрита приходится 3–10 % всех случаев ЮИА. Он развивается в возрасте от 8 до 15 лет, в 80 % случаев болеют девочки [14] .
Заболевание может начаться остро, но, как правило, развивается постепенно, с поражением новых суставов.
Основные симптомы RF-положительного полиартрита :
- Поражаются крупные и мелкие суставы рук и ног, суставы челюсти и шеи. Как правило, поражение симметричное.
- В области поражённых суставов возникает боль, припухлость и ограничение движения.
- Быстро нарушается форма и структура сустава, например деформируются пальцы рук по типу «шеи лебедя» и «бутоньерки», окружающие ткани отекают, появляется выпот.
![Деформация по типу «шеи лебедя» [26]](https://probolezny.ru/media/bolezny/yuvenilnyy-revmatoidnyy-artrit/deformaciya-po-tipu-_shei-lebedya_-26_s_ehWpKOO.jpeg)
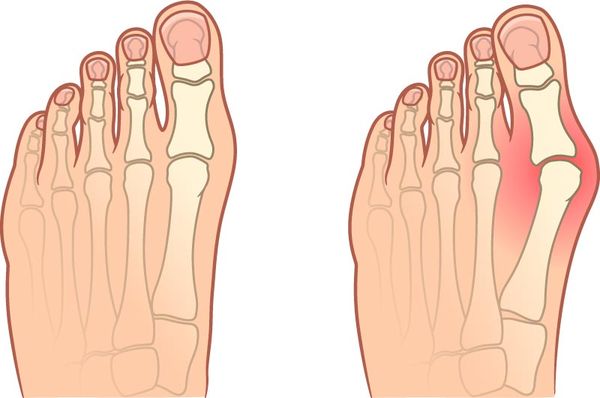
- Могут деформироваться стопы и пальцы ног, например развивается вальгусная деформация большого пальца или молотообразное искривление пальцев.
При таком артрите может возникать слабость, потеря веса и повышение температуры тела до 38 °C [1] [5] . Наиболее частыми внесуставными проявлениями являются ревматоидные узелки, которые могут возникать, например, на локтях. Узелки плотные, подвижные и безболезненные, но надавливание может вызвать боль. В первый год болезни они появляются у 30 % пациентов.
В редких случаях развивается васкулит и синдром Фелти, что проявляется пониженным уровнем нейтрофилов и увеличенной селезёнкой . Также может возникать недостаточность аортального клапана. Симптомы обычно появляются через 4–17 лет после начала болезни.
Также может развиться поражение лёгких. Симптомы обычно появляются через 10–20 лет после начала заболевания и включают: учащённое поверхностное дыхание, одышку, кашель без мокроты и лихорадку.
Псориатический артрит
Ювениальный псориатрический артрит (ЮПсА) — это хроническое системное прогрессирующее заболевание.
Оно протекает с артритом и псориазом или артритом в сочетании хотя бы с двумя из следующих симптомов:
- Дактилитом — воспаление одного или нескольких пальцев, которое сопровождается болью, посинением кожи и плотным отёком, но может протекать и бессимптомно. Дактилит развивается у 20–40 % детей с ЮПсА.
- Изменением ногтей — вдавлением, отслоением ногтя, горизонтальными выступами и изменением цвета. По изменениям ногтей ЮПсА можно отличить от псориаза без поражения суставов.
- Псориазом у родителей, братьев или сестёр.
У большинства пациентов с ЮПсА наблюдается классический псориаз, у 40–60 % из них он выраженный, реже — каплевидный, редко — пустулёзный и эритродермальный.
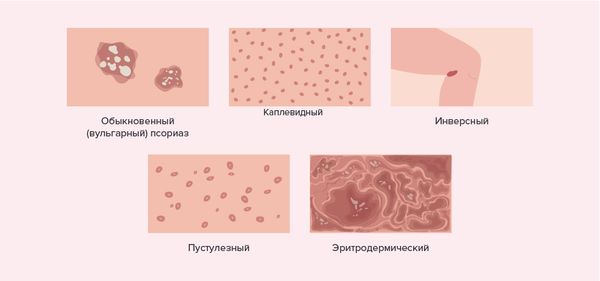
Псориаз у детей трудно диагностировать: он проявляется тонкими мягкими бляшками, которые периодически появляются и исчезают. Поражение кожи может быть ограничено волосистой частью головы, областью пупка, заушными областями или межъягодичной складкой.
Также заболевание может проявляться энтезитом — воспалением участка сухожилия, крепящегося к костям. У пациентов с дебютом ЮПсА в старшем возрасте энтезиты развиваются чаще, чем у детей помладше.
К внесуставным проявлениям относятся анорексия, анемия и отставание в росте. Также может воспаляться тонкий и толстый кишечник (энтерит и колит). У 10–15 % детей с ЮПсА развивается хронический увеит.
Приблизительно у 80 % детей заболевание начинается как олигоартрит (воспаление 2–3 суставов). В дебюте часто развивается поражение одного сустава, чаще коленного и голеностопного. Полиартрит в начале болезни возникает только у 20 % детей, но без лечения со временем он развивается у большинства пациентов.
У 10–30 % пациентов с ЮпсА, преимущественно с дебютом заболевания в старшем возрасте, развивается поражение позвоночника — сакроилеит [14] .
Энтезит-ассоциированный артрит
На энтезит-ассоциированный артрит приходится 1–7 % случаев ЮИА. При этой форме артрита возникает асимметричное поражение суставов ног и воспаляются места прикрепления связок, сухожилий и фасций к костям.
Воспаление проявляется сильной болью и выраженным нарушением работы суставов. При первых симптомах дети плохо понимают, где именно болит, и могут жаловаться на боль в ягодицах, бёдрах, пятках, области паха и вокруг плечевых суставов. Боль может спонтанно проходить, поэтому на ранних стадиях трудно поставить диагноз.
Для энтезит-ассоциированного артрита характерно воспаление одного или обоих коленных суставов, голеностопных суставов, мелких суставов стоп и пальцев ног, например сустава большого пальца с вальгусной деформацией. Может развиваться тарзит, что сопровождается болью, скованностью и нарушением походки.
Также часто поражены и болят плечевые, челюстно-височные и грудинно-ключичные суставы, редко — тазобедренные, крайне редко — мелкие суставы кистей рук. Примерно у каждого четвёртого ребёнка возникает боль, скованность или ограничение движений в районе поясницы, крестца и нижних боковых частей живота (подвздошной области).
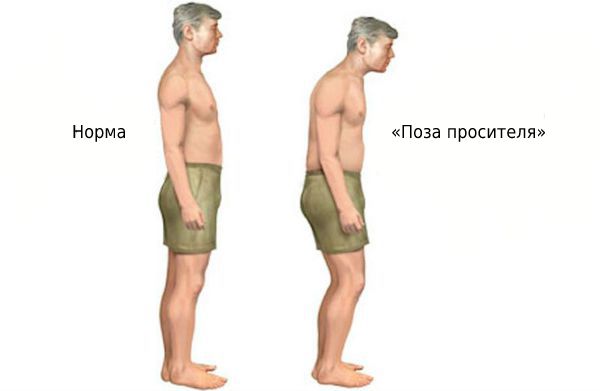
В зрелом возрасте может поражаться осевой скелет. На поздних стадиях болезни развивается «поза просителя».
К внесуставным проявлениям относится увеит, обычно односторонний, острый, с рецидивами. Он проявляется покраснением глаз, болью, светобоязнью и слезотечением.
Поражения сердца, сосудов, лёгких, почек и нервной системы у детей с энтезит-ассоциированным артритом встречаются редко. Большинство из этих проявлений развиваются после многих лет болезни. Общие проявления, как правило, минимальны и включают слабость, нарушение сна, температуру 37,1–38 °С.
Системный артрит
Системный артрит (сЮИА) составляет 10–20 % от всех ЮИА [14] .
- развивается в любом возрасте;
- мальчики и девочки болеют одинаково часто;
- начинается остро или подостро;
- протекает с температурой 38–39 °С; температура поднимается в основном по утрам и сопровождается ознобом, а её снижение — проливным потом;
- возникает сыпь, которая быстро появляется и исчезает, усиливается на пике лихорадки, возникает в основном в области суставов, на лице, боках, ягодицах, руках и ногах.
При сЮИА может возникать множественное поражение суставов, боль и слабость в мышцах, потеря мышечной массы, контрактуры. Также могут развиваться нарушения и других органов: сердца, лёгких, воспаление сосудов и серозных оболочек (например, перикардит и плеврит). Могут увеличиться лимфоузлы, печень и селезёнка.
Основными осложнениями сЮИА являются сердечно-лёгочная недостаточность и синдром активации макрофагов — опасное для жизни состояние, проявляющееся нарушениями крови, работы печени и нервной системы.
Недифференцированный артрит
Недифференцированный артрит — это воспаление суставов, которое полностью не соответствует ни одному из описанных видов или, наоборот, похоже одновременно на несколько из них [6] .
Осложнения ювенильного ревматоидного артрита
К возможным осложнениям ювенильного артрита относятся:
- Ревматоидные узелки — встречаются у 5–12 % пациентов, чаще при RF-положительный полиартрит. Наличие таких узелков говорит о неблагоприятном прогнозе [16] .
- Поражение глаз — встречается у 8–10 % детей, чаще сопровождает олигоартрит , более распространено у девочек [17] . В некоторых случаях поражение суставов несколько запаздывает и сперва возникает поражение глаз. Специфическим проявлением ЮИА является развитие у детей младшего возраста иридоциклита, лентовидной дистрофии роговицы и катаракты.
- Поражение сердца — при суставной форме, как правило, протекает в форме бради-, тахикардии и систолического шума на верхушке. Если суставная форма сочетается с поражением внутренних органов, чаще при системном ювенильном артрите, может развиваться миокардит и перикардит, утяжеляющие течение болезни.
- Поражение почек — грозное осложнение ювенильного ревматоидного артрита. Проявляется отёками, в том числе отёком век по утрам, в некоторых случаях повышением артериального давления. Может возникать гломерулонефрит, межуточный нефрит и амилоидоз — накопление нерастворимого белка-амилоида, наиболее грозное осложнение ЮИА, так как оно затрагивает практически весь организм и сказывается на работе внутренних органов.
- Задержка роста (наиболее выражена, если ребёнок заболел до 5 лет).
- Ревматоидная сыпь — умеренно выраженное воспаление сосудов с немногочисленными воспалительными клетками, окружающими мелкие сосуды в тканях под эпителием .
- Асептический некроз. Осложнение может привести к эрозии костной ткани, сужению суставного пространства, разрушению и сращиванию костей, деформациям, подвывихам или ограничению подвижности в суставах. Чаще всего поражается тазобедренный сустав, что проявляется болью и выраженными нарушениями ходьбы, и может потребовать эндопротезирования даже в детском возрасте. Применение Метотрексата и других препаратов улучшило прогноз заболевания, но разрушение суставов, в первую очередь тазобедренных, всё же встречается [18] .
- Костно-суставные осложнения — формирование контрактур, ограничение активности в суставах [3] (при серопозитивном полиартипулярном варианте — это скорее симптом, а при моноартикулярном серонегативном варианте — осложнение), вторичный коксартроз и гонартроз [7] . Ювенильный остеопороз может возникнуть как следствие основного заболевания, так и в результате терапии — как побочный эффект приёма глюкокортикостероидов и иммуносупрессивных препаратов.
Диагностика ювенильного ревматоидного артрита
Диагноз «ювенильный идиопатический артрит» является диагнозом исключения. Ребёнка сперва обследует педиатр, и если суставной синдром длится больше 6 недель, то его направляют на консультацию к врачу-ревматологу, желательно детскому.
Опрос и осмотр
При опросе врач спросит о ревматологических заболеваниях в семье, перенесённых ребёнком инфекционных болезнях и вакцинации. Если есть документы о диагностированных заболеваниях и других результатах обследований, можно показать их врачу напрямую или открыть доступ к своей электронной медкарте .
Осмотр включает ощупывание 28 суставов, периферических лимфоузлов и живота, выслушивание лёгких и сердца.
Лабораторная диагностика
- Общий анализ крови — позволяет выявить анемию, которая часто встречается при ювениальном артрите.
- Биохимический анализ крови — позволяет определить активность воспаления.
- Коагулограмма при активном воспалении — повышен уровень общего фибриногена. Развёрнутая коагулограмма рекомендована при системном ювенильном артрите.
- Иммунологический и иммуногенетический анализ крови — показан всем пациентам, чтобы установить диагноз, определить подтип ювениального артрита и исключить другие ревматические болезни. Определяют уровень IgG и IgM, С-реактивный белок, антинуклеарный (количественный) и ревматоидный фактор.
- Анализ крови на АЦЦП (антитела к циклическому цитруллинсодержащему пептиду) — выявляют только у пациентов с полиартритом в дебюте заболевания. АЦЦП обнаруживаются у 57–90 % пациентов с RF-позитивным полиартритом и у 17 % с RF-негативным полиартритом [1] . Как и у взрослых, АЦЦП ассоциируются с HLA-DR4 антигеном и развитием эрозий.
- Анализ крови на антитела к двуспиральной ДНК, ANCA, SLc70; HLA-B27 — при ювениальном артрите эти анализы отрицательные.
- Общий анализ мочи — позволяет оценить работу почек.
- Проба Манту илиДиаскинтест — тест для исключения туберкулёзной инфекции [1][4] .
Инструментальная диагностика
- Комплексное ультразвуковое исследование (УЗИ) внутренних органов — показано всем пациентам.
- Эхокардиография (ЭхоКГ) и электрокардиография (ЭКГ).
- УЗИ поражённых суставов.
- Рентген или компьютерная томография (КТ) поражённых суставов. Рентген необходим, чтобы уточнить диагноз при первом обращении с жалобами на боль и припухлость в области суставов. Также его проводят при диспансерном наблюдении детей с ювенильным артритом. КТ позволяет определить, где именно поражён сустав.
Консультации других специалистов
Могут потребоваться консультации:
- офтальмолога;
- гематолога и онколога;
- травматолога-ортопеда — для исключения ортопедической патологии;
- ЛОРа — для исключения и лечения очагов хронической инфекции;
- фтизиатра — при положительных туберкулиновых пробах, очаговых, инфильтративных изменениях в лёгких и деструктивных изменениях в костях, чтобы исключить туберкулёз лёгких, костей и суставов [1][4] .
Дифференциальная диагностика
Ювениальный идиопатический артрит следует отличать:
- от реактивного и септического артрита;
- поражения суставов при туберкулёзе;
- остеохондропатии; ;
- хронического мультифокального остеомиелита;
- травмы;
- болезни Пертеса;
- доброкачественных опухолей мягких тканей;
- злокачественных новообразований;
- лейкозов;
- диффузных заболеваний соединительной ткани (ювенильного дерматомиозита, ювенильного полимиозита, системной красной волчанки);
- геморрагического васкулита; ; [1] .
Лечение ювенильного ревматоидного артрита
Основные цели лечения: достичь ремиссии, уменьшить побочные эффекты терапии, предотвратить или замедлить разрушение суставов, улучшить качество жизни ребёнка и его семьи.
Немедикаментозное лечение
В период обострения нужно ограничить движение в поражённых суставах, но категорически противопоказана полная неподвижность суставов, так как она приводит к атрофии мышц и формированию контрактур [4] [10] . Поэтому важно, чтобы ребёнок двигался и делал это правильно. Чтобы помочь ему сформировать правильные стереотипы движений, нужно проводить лечебную физкультуру (ЛФК) и соблюдать все рекомендации специалистов.
Лечебная физкультура — это важнейший элемент лечения ювенильного идиопатического артрита. Необходимо ежедневно выполнять упражнения, чтобы увеличить объём движения в суставах. Регулярные занятия ЛФК не дают сформироваться контрактурам, помогают сохранить и увеличить мышечную массу, предупреждают развитие вторичного остеопороза. Лечебную физкультуру проводят с учётом индивидуальных возможностей пациента на каждом этапе развития заболевания.
При формировании у ребёнка асептического некроза головки бедренной кости и в период активного воспаления тазобедренного сустава (коксита) нельзя передвигаться без костылей [1] .
Также важно, чтобы ребёнку было удобно спать — матрас должен быть не слишком мягким и не слишком жёстким. Если ЮИА затронул ноги, то обязательно нужно носить ортопедическую обувь с жёстким задником [24] .
Медикаментозное лечение
В период уточнения диагноза и при болевом синдроме всем пациентам рекомендован приём нестероидных противовоспалительных препаратов (НПВС).
На любом этапе болезни при наличии показаний в качестве сопутствующей терапии может быть назначено внутрисуставное введение глюкокортикостероидов (ГКС). В период обострения не рекомендуется применять препараты чаще одного раза в четыре месяца.
При подтверждении диагноза рекомендован приём иммуносупрессивной терапии: Метотрексата, Лефлуномида.
При неэффективности лечения этими лекарствами показана терапия генно-инженерными биологическими препаратами (ГИБП):
- ингибиторами фактора некроза опухоли альфа (Адалимумабом, Голимумабом, Этанерцептом);
- ингибиторами интелейкина-6 (Тоцилизумабом);
- блокатором ко-стимуляции Т-лимфоцитов (Абатацептом);
- таргетными синтетическими препаратами — ингибитором JAK-киназ (Тофацитинибом) [1][2] ; в инструкции указано, что препарат нельзя применять до 18 лет, но в 2019 году были опубликованы результаты клинических исследований о возможности применения Тофацитиниба у пациентов с ЮИА [25] .
Прогноз. Профилактика
У каждой формы ЮИА свой прогноз и факторы риска, которые могут на него повлиять.
Олигоартикулярный артрит иногда приводит к полиартирту, но в 40 % случаев лечение заканчивается ремиссией. При длительной болезни после ремиссии может развиться остеоартрит — повреждение хрящей и окружающих тканей . Также может развиться увеит, который приводит к слепоте у 10 % пациентов [14] .
Признаки неблагоприятного прогноза:
- поражение тазобедренных, голеностопных, лучезапястных суставов и суставов шеи;
- выраженная или длительная активность болезни по анализам;
- эрозии суставов или сужение межсуставных щелей.
RF-отрицательный полиартрит протекает относительно благоприятно, но если болезнь началась рано, то пациенты могут стать инвалидами из-за серьёзного поражения тазобедренных суставов. Тяжёлое поражение суставов, в основном в тазобедренных и челюстно-височных, развивается у 10 % детей [14] .
RF-положительный полиартрит часто приводит к тяжёлому деструктивному артриту, ребёнок может стать инвалидом по состоянию опорно-двигательного аппарата. Ремиссии возникают реже, чем при других вариантах ЮИА, но при своевременной адекватной терапии их частота составляет до 65 % [14] .
Признаки неблагоприятного прогноза:
- наличие ревматоидных узелков;
- поражение тазобедренных суставов;
- положительный РФ или наличие АЦЦП.
Псориатический артрит. Через 5 лет наблюдения у 70 % больных сохраняется активность болезни, у 30 % нарушается подвижность суставов. Со временем она ухудшается сильнее, чем у детей с олиго- и полиартритом. Примерно каждый третий пациент нуждается в лечении иммунодепрессантами [14] .
Признаки неблагоприятного прогноза такие же, как при олигоартикулярном артрите, но достаточно хотя бы одного критерия.
Ювенильный артрит с энтезитом. При начале заболевания в возрасте до 5 лет часто возникают ремиссии, у половины из этих пациентов поражено четыре и менее суставов. Ограничение подвижности в суставах и позвоночнике, как правило, не прогрессирует. Плохими прогностическими признаками являются поражение тазобедренных суставов, эрозии суставных поверхностей или сужение межсуставных щелей.
Профилактика ювениального артрита
Специфическая и первичная профилактика не разработаны, так как точные причины заболевания неизвестны. Вторичная профилактика включает диспансерное наблюдение и профилактику обострений:
- врача-ревматолога нужно посещать раз в три месяца, врача-офтальмолога при отсутствии увеита — раз в шесть месяцев, при неактивном увеите — раз в три месяца;
- длительно принимать поддерживающую терапию;
- контролировать безопасность иммуносупрессивной терапии — делать рентген грудной клетки, анализ на ВГВ и ВГС, Диаскинтест раз в полгода; при необходимости показана консультация фтизиатра;
- поддерживать приверженность к терапии пациентов и членов их семей: детям сложно самим следовать назначенному лечению, поэтому им нужна помощь и поддержка родителей (например, можно вместе заниматься лечебной физкультурой и напоминать о приёме лекарств);
- своевременно корректировать лечение — на необходимость этого могут указывать частые обострения и формирование осложнений;
- оберегать ребёнка от психоэмоционального стресса, вместе с учителем помочь ему влиться в коллектив учеников, участвовать во всех школьных мероприятиях, при необходимости учиться по индивидуальному плану;
- избегать постоянного воздействия прямых солнечных лучей;
- вакцинироваться по индивидуальному календарю, который предоставит врач после подтверждения диагноза [1] .
В 1966 году выдающийся детский ревматолог Эрик Джордж Лэпторн Байуотерс сформулировал основную черту ювенильного артрита: «Каждый ребёнок страдает собственной болезнью» [9] . Ювенильный артрит многогранен и сложен для лечения. Для достижения стойкой ремиссии и предотвращения осложнений необходимо наблюдаться у врача-ревматолога.
Источник https://clinica-paramita.ru/info/yuvenilnyj-revmatoidnyj-artrit/
Источник https://tulrb.ru/info/interesnoe/artrit-kolennogo-sustava-u-detej
Источник https://probolezny.ru/yuvenilnyy-revmatoidnyy-artrit/