Пародонтит: симптомы и лечение, фото
Пародонтит – это воспалительное заболевание десен, которое сопровождается нарастающим разрушением прикрепления зубов к костной ткани и мягким тканям десны, что со временем приводит к появлению подвижности зубов. Пародонтит может появиться в области всего 1-2 зубов – в этом случае его называют локализованным, либо он может иметь генерализованный характер (в области большинства зубов).
Чаще всего к врачам обращаются пациенты именно с хроническим генерализованным пародонтитом, при котором десны воспалены практически у всех зубов. Как правило, большинство таких пациентов имеют длительный опыт самолечения болезненности и кровоточивости десен (т.е. симптомов катарального гингивита). Причем, именно неэффективное лечение или вообще отсутствие лечения гингивита и приводит – к его постепенной трансформации в генерализованный пародонтит.
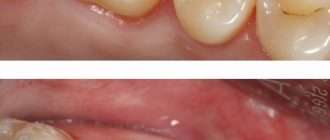
Пародонтит: генерализованный (рис.1) и локализованный (рис.2-3)
Причинами возникновения локализованной формы пародонтита являются местные травматические факторы. Это может быть нависающий край пломбы или искусственной коронки, травмирующие десну в межзубном промежутке. Причиной могут быть и «преждевременные контакты» между верхними и нижними зубами, которые могут появиться – как от естественных причин, так и если пломба на жевательной поверхности или коронка сделаны немного выше, чем нужно.
Другая частая причина: когда стоматолог при восстановлении пломбой разрушенного зуба – неправильно формирует в межзубном промежутке контактный пункт между зубами. Отсутствие плотного контакта приводит к постоянному застреванию пищи в межзубном промежутке и развитию воспаления. При локализованной форме (в отличие от генерализованной формы) – симптомы пародонтита возникают только у зубов, подверженных действию травматического фактора.
Симптомы хронического пародонтита:
Но практически во всех случаях – к пародонтологу обращаются пациенты именно с хроническим генерализованным воспалением десен, и история болезни всегда одинакова. Сначала недостаточная гигиена полости рта приводит к скоплению на зубах микробного зубного налета, патогенные бактерии в составе которого выделяют «токсины», запускающие в деснах воспаление. Воспаление сначала носит только поверхностный характер, и проявляется кровоточивостью и болезненностью при чистке зубов, а также отеком, покраснением или синюшностью десневого края.
На этом этапе еще нет разрушения зубодесневого прикрепления, разрушения костной ткани или разрушения волокон периодонта, за счет которого зуб прикрепляется к костной ткани. Такое воспаление десен называют катаральным гингивитом. При его неправильном лечении или отсутствии лечения – гингивит рано или поздно трансформируется в следующую форму воспаления десен, т.е. в пародонтит. Отправной точкой развития пародонтита является разрушение зубодесневого прикрепления (т.е. прикрепления мягких тканей десны к шейке зубов).
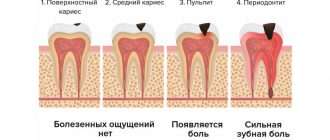
Зубодесневое (эмалевое) прикрепление является анатомическим барьером, который препятствует проникновению патогенных бактерий ниже уровня десны. Как только этот барьер оказывается разрушенным – воспаление захватывает уже не только мягкие ткани десны, но и костную ткань, а также волокна периодонта, за счет которых корень зуба крепится к костной ткани. Это и приводит к их постепенному разрушению. Симптомы и лечение пародонтита будут зависеть от его тяжести (т.е. от степени разрушения тканей вокруг зубов). Выделяют легкую, среднюю и тяжелую формы этого заболевания.
1. Пародонтит легкой степени тяжести –
При легкой форме пародонтита, во-первых, будут сохраняться все симптомы катарального гингивита, т.е. пациент будет по-прежнему жаловаться на периодическую болезненность и кровоточивость при чистке зубов. Кроме того по-прежнему будет наблюдаться отек, синюшность или покраснение десневого края, а также скопления микробного зубного налета или зубного камня в области шеек зубов (рис.4-5).
Как выглядит пародонтит: фото
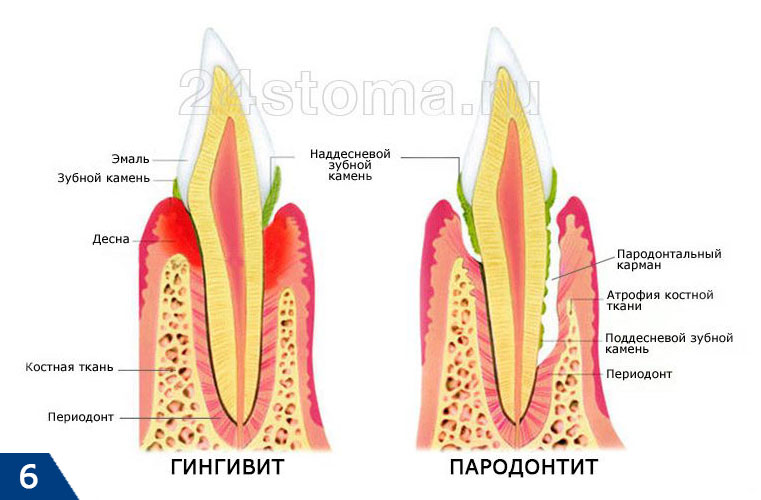
Главным диагностическим критерием, отличающим симптомы начальной стадии пародонтита от симптомов катарального гингивита, является образование пародонтальных карманов (зубодесневых карманов) – глубиной до 3,5 мм. Такие карманы образуются вследствие разрушения прикрепления мягких тканей десны к шейкам зубов, что приводит к проникновению патогенных бактерий ниже уровня десны. Как только это происходит – воспаление и патогенные бактерии приводят к разрушению периодонта и костной ткани рядом с корнем зуба (рис.6).
На поверхности корня зуба (в глубине пародонтального кармана) – располагаются твердые зубные отложения, а просвет кармана заполнен серозно-гнойным отделяемым. В период снижения иммунитета пациент может заметить, что из пародонтальных карманов может выделяться гнойное отделяемое – особенно это становится заметным при нажатии на десну в проекции пародонтального кармана. У пациентов с этой стадией пародонтита на панорамной рентгенограмме можно заметить снижение уровня костной ткани (межзубных перегородок) – до 1/3 длины корней зубов, причем может быть 2 типа воспалительной резорбции кости:
- Горизонтальная резорбция кости –
характерна для пожилых и относительно пожилых людей, обычно происходит медленное прогрессирование заболевания (с равномерным снижением высоты костной ткани в области всех зубов). Таким образом, у этой группы пациентов иногда можно и не увидеть пародонтальных карманов глубиной 3,0-3,5 мм, но присутствует равномерное снижение уровня кости в области всех зубов.
- Вертикальная резорбция кости –
характерна для молодых и относительно молодых людей. Характер течения воспаления обычно агрессивный (с быстрым прогрессированием). Разрушение кости имеет место быть только в области пародонтальных карманов, образующихся вдоль поверхностей корней зубов. При этом как такового снижения высоты межзубных костных перегородок – не наблюдается. Эта форма самая тяжелая для лечения.
Важно : при пародонтите легкой степени тяжести еще не наблюдается подвижности зубов, а также их смещения под действием жевательного давления (все это характерно для пародонтита средней и особенно тяжелой степени).
2. Пародонтит средней степени тяжести –
Эту стадию воспалительного процесса отличает то, что значительно увеличивается количество пародонтальных карманов, а их глубина может достигать уже 5,0 мм. Увеличение глубины карманов создает отличные условия для размножения патогенных гноеродных бактерий, и поэтому выделение из карманов серозно-гнойного экссудата становится скорее нормой (что особенно видно при надавливании на десну в проекции пародонтального кармана). Помимо патогенных бактерий – пародонтальные карманы на этой стадии могут содержать также и грибковую флору, что имеет важно значение в выборе препаратов для лечения пародонтита.
Увеличение глубины пародонтальных карманов до 5,0 мм – означает снижение уровня кости примерно на 1/3-1/2 длины корней. Визуально это может выражаться в снижении десневого края относительно шеек зубов, т.е. может происходить уже оголение корней. Кроме того, при такой степени разрушения кости возникает – 1) подвижность зубов 1-2 степени, 2) может появиться наклон некоторых зубов, 3) может начать появляться веерообразное расхождение передних зубов. Последнее особенно характерно для пациентов – с отсутствием большого количества боковых жевательных зубов.
Пародонтит средней степени тяжести –
На этом этапе воспаления пациенты часто жалуются на ухудшение общего состояния – появляется повышенная утомляемость, слабость, также происходит снижение иммунитета + частые простудные заболевания. Это связано с тем, что в пародонтальных карманах всегда присутствует серозно-гнойное отделяемое, из которого токсины и патогены всасываются в кровь и разносятся по всему организму, влияя прежде всего на иммунную систему.
Очень важно : еще раз обратим ваше внимание, что на этой стадии пародонтита уже возникают «вторичные деформации зубных рядов», т.е. зубы начинают «разъезжаться» (меняя свое положение в зависимости от направления привычного жевательного давления). Поэтому лечение пародонтита средней степени тяжести уже намного более сложное – в сравнении с пародонтитом легкой степени, и потребует от вас уже весьма значительных финансовых затрат на шинирование и протезирование зубов. Поэтому важно не доводить до такого состояния, и не заниматься самолечением.
3. Пародонтит тяжелой степени –
Тяжелая форма пародонтита характеризуется дальнейшим ухудшением всех симптомов. Глубина пародонтальных карманов может достигать уже 6,0 и более. Соответственно, снижение уровня костной ткани в области межзубных перегородок – достигает уже 2/3 и более длины корня. Подвижность наблюдается у большинства зубов, причем у отдельных зубов она достигает уже 3-4 степени. При этой степени тяжести пародонтита часто возникают обострения воспалительного процесса, которые сопровождаются образованием абсцессов, резким припуханием десен, болями в них, резким увеличением подвижности зубов.
Пародонтит тяжелой степени: фото
Нужно отметить, что при тяжелой форме больные начинают страдать не только от местных симптомов в полости рта, но также жалуются на слабость, недомогание, плохой сон, аппетит (24stoma.ru). Тяжелое хроническое воспаление десен также может влиять на частоту обострений хронических заболеваний внутренних органов. Особенно сильно ухудшается состояние больных сахарным диабетом, сердечно-сосудистыми, гормональными, ревматоидными заболеваниями.
Обострения пародонтита –
существует также такое понятие, как «течение заболевания». Как правило, для пародонтита свойственно вялое хроническое течение, т.е. когда симптоматика сглажена (нет острых явлений воспаления), но при этом периодически могут возникать обострения воспалительного процесса. Во время обострений симптомы становятся значительно более выраженными – увеличиваются подвижность зубов и кровоточивость десен, может происходить припухание десен и формирование гнойных абсцессов, а также может появиться гнойное отделяемое из пародонтальных карманов. Развитие обострения может быть связано как с истощением местных защитных механизмов полости рта, так и со снижением иммунитета организма. Далее мы расскажем о том – как лечить пародонтит.
Как лечить пародонтит правильно:
Лечение пародонтита будет зависеть в первую очередь – от степени тяжести воспалительного процесса у конкретного пациента. Чем значительней уровень потери костной ткани и степень подвижности зубов, чем больше у вас отсутствующих зубов – тем сложнее, длительнее и дороже будет лечение. Все начинается с консультации, причем вы должны идти не к обычному стоматологу-терапевту, а только к врачу-пародонтологу (это врач, специализирующийся на лечении воспаления десен).
Автор этой статьи более 10-ти лет проработал пародонтологом, и поэтому все наши рекомендации, которые вы увидите ниже – действительно работают (документы государственного образца о повышении квалификации по программе «Пародонтология» – можно посмотреть в разделе редакция).
1. Консультация врача-пародонтолога –
Первое, что нужно сделать – это составить план лечения. Сделать это не так просто, как может показаться на самом деле. Если заболевание имеет легкую степень тяжести, то может потребоваться консультация только врача-пародонтолога. Однако при подвижности и расхождении зубов, нарушениях прикуса, когда есть уже отсутствующие зубы или те, которые безусловно придется удалять – необходима совместная консультация со стоматологом-ортопедом (протезистом).
Рентген-диагностика –
для полноценной консультации будет необходим рентгеновский панорамный снимок, позволяющий оценить уровень разрушения костной ткани, локализацию и глубину пародонтальных карманов. Снимок позволит поставить правильный диагноз, в котором будет фигурировать степень тяжести вашего заболевания. У пациента (чей панорамный снимок показан ниже) – диагноз будет выглядеть следующим образом: «Хронический генерализованный пародонтит тяжелой степени».
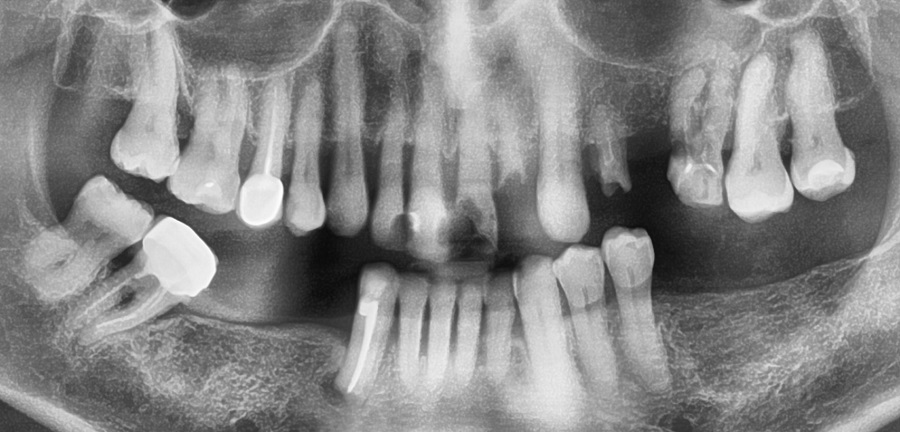
Обратите внимание на снимок. Можно заметить, что уровень костной ткани (выглядит на снимке как светлая мелко-петлистая ячеистая ткань) – снижен у некоторых зубов на 2/3 длины корня, а у небольшого количества зубов – только на 1/4. У пациента есть корни на удаление, а также требующий лечения кариес. Особенно заметно, что уровень кости максимально снижен именно у передних зубов верхней и нижней челюсти, что в том числе связано и с их жевательной перегрузкой (по причине отсутствия большого количества боковых зубов).
В похожих ситуациях, если принимается решение о сохранении передних зубов – необходимо как можно быстрее изготовить временный съемный протез. Он заместит отсутствующие зубы и снимет повышенную жевательную нагрузку с передних зубов.
2. Удаление над- и поддесневых зубных отложений –
Причина пародонтита – это мягкий микробный зубной налет, а также над- и поддесневые зубные отложения. Лечение не может быть эффективным без удаления причинного фактора, и поэтому основа лечения воспалительных заболеваний десен – это качественное удаление зубных отложений. Существуют 2 основные методики, которые могут быть использованы у пациентов с пародонтитом:
Как проводится ультразвуковая чистка зубов (видео) –
Между ультразвуковыми скалерами и системой Vector – есть принципиальные отличия, но мы не хотим перегружать эту статью лишней информацией (поэтому подробнее о системе Вектор вы можете прочитать по ссылке выше). Единственное, что тут стоить добавить – на 1 этапе лечения в любом случае нужно применять только классическую ультразвуковую методику. А так сказать «полировку результата» – можно сделать примерно через 4-6 недель уже на аппарате Vector-Paro, но это будет стоить в 3-4 раза дороже обычной ультразвуковой чистки.
Важно : у пациентов с пародонтитом просто невозможно снять все зубные отложения – всего за 1 посещение, и обычно приходится назначать на прием пациентов несколько раз. Связано это с тем, что поиск и удаление поддесневых зубных отложений требует больших затрат времени. Кроме того, на второй прием пациент приходит уже с менее отечной и воспаленной десной, что приводит к уменьшению ее объема, а также в том числе – в небольшой степени и глубины пародонтальных карманов. Соответственно, благодаря этому мы и сможем во 2-ое посещение – заглянуть глубже и увидеть поддесневой зубной камень, который мы ранее не заметили и пропустили.
Кроме того, важно не только снять поддесневой зубной камень, но и по возможности отполировать обнаженную поверхность корней зубов в глубине пародонтальных карманов. Последнее делается аккуратными движениями насадки ультразвукового наконечника, используя специальные насадки на малой мощности. В противном случае – шершавая поверхность корня будет способствовать быстрому образованию новой порции поддесневого зубного камня. В общем, снятие зубных отложений при пародонтите – это непросто, небыстро, и требует терпения и усидчивости врача, ну и это по определению не может быть дешево. Дешево будет – только если снимать зубной камень «по-быстрому».
3. Противовоспалительная терапия при пародонтите –
Курс противовоспалительной терапии при пародонтите обычно длится 10 дней. Назначается он врачом-пародонтологом сразу после 1-го сеанса снятия зубных отложений. Курс будет обязательно включать в себя препараты для местного применения в полости рта – это антисептические полоскания и противовоспалительный гель для десен, которые пациент будет использовать дома. Кроме того, при наличии гнойного или серозно-гнойного отделяемого из пародонтальных карманов – внутрь назначаются антибиотики.
СХЕМА ПРОТИВОВОСПАЛИТЕЛЬНОЙ ТЕРАПИИ:
Назначается стоматологом, а провести такое противовоспалительное лечение пародонтита самостоятельно – совсем несложно. Стандартный курс лечения длится всего 10 дней. Обработка десен должна проводиться пациентом 2 раза в день – утром и вечером. Выглядит это следующим образом… Утром обработка проводится после завтрака и гигиены полости рта (важно – сначала завтрак, а только потом чистка зубов, а не наоборот). Аналогично и вечером – сначала ужин, потом чистка зубов, и только потом проводятся антисептические полоскания и аппликации на десну геля.
Так вот, после завтрака/ ужина и гигиены полости рта – вы должны сначала выполнить антисептическое полоскание полости рта 0,2% раствором хлоргексидина (ниже в статье мы расскажем – почему стандартный 0,05% раствор не слишком эффективен для этих целей). Для этого вы должны набрать в рот примерно 10 мл раствора, что составляет 1 средний глоток. И далее, ничего не сплевывая, вы должны прополоскать рот ровно в течение 1 минуты. Важно – после антисептического полоскания нельзя споласкивать рот водой.
Нанесение на десну геля –
вторым этапом обработки является нанесение на десны противовоспалительного геля. За 10 лет работы пародонтологом я пробовал множество различных препаратов, но ответственно заявляю, что лучше всего работает гель Холисал. Важный момент – перед нанесением геля на десны желательно просушить их сухим марлевым тампоном (его можно сделать из бинта), т.к. любой гель лучше будет лучше фиксироваться именно на подсушенной слизистой оболочке.
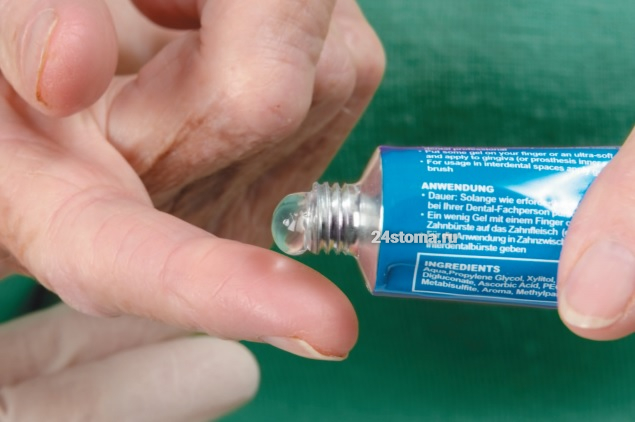
Нанесение геля на десну проводится перед зеркалом, причем вы должны скалиться так, чтобы в процессе процедуры вы видели край десны и куда именно вы наносите гель. Гель нужно наносить пальцем – именно на ту часть десны, которая расположена вокруг шеек зубов (десневой край), причем это нужно делать не только с передней поверхности зубного ряда, но и со стороны неба/ языка. Теперь давайте рассмотрим – как именно нужно наносить гель на дену.
Если речь идет об обработки десны со стороны передней поверхности зубов, то ее лучше сделать двухэтапной. Сначала вы несколько раз выдавливаете немного геля на палец и втираете его в десневой край легкими массирующими движениями. Потом снова выдавливаете гель на палец, и далее наносите его на десневой край, уже не втирая. Что касается обработки десны со стороны языка/ неба, то ее можно сделать однократной – только втерев небольшие порции геля легкими массирующими движениями.
Важно : в процессе нанесения геля всегда будет выделяться слюна, и ее не нужно копить или сплевывать. Вы должны проглатывать ее – как вы обычно и делаете. Кроме того, после аппликации геля на десну желательно – ничего не пить в течение 30-60 минут, а также не стоит принимать пищу или полоскать рот в течение 2-3 часов. Вторая обработка за день – проводится уже вечером по аналогичной схеме (ужин → чистка зубов → антисептическое полоскание → аппликация геля). И так все 10 дней.
Важный вопрос по концентрации хлоргексидина –
Существуют клинические исследования (источник), которые показывают сравнительную эффективность разных видов антисептиков и их различных концентраций – при лечении хронического генерализованного пародонтита. Дело в том, что у большинства пациентов с пародонтитом – в пародонтальных карманах обитают уже не только патогенные бактерии, но и присутствует грибковая флора. Наличие грибковой флоры в пародонтальных карманах – имеет очень важное влияние на эффективность противовоспалительной терапии десен в целом.
Не смотря на то, что воспаление десен при пародонтите вызывается непосредственно патогенными бактериями – наличие грибковой флоры делает эти бактерии менее чувствительными к антисептикам и антибиотикам. Соответственно, это требует применения более высоких концентраций антисептиков и антибиотиков, которые при этом должны быть эффективны как против бактериальной микрофлоры, так и против грибковой. Этими свойствами обладают только 2 антисептика – либо 0,2% хлоргексидин, либо 0,1% гексетидин (0,1% раствор Гексорал).
Примеры отличных средств для полоскания рта –
Важно : чаще всего сопутствующая грибковая флора при пародонтите встречается у следующих категорий пациентов. Например, если воспаление десен носит у вас длительный хронический характер, либо вы курите, либо употребляете в пищу много углеводов, либо при наличии сопутствующего хронического тонзиллита, либо у вас есть заболевания ЖКТ, либо у вас в прошлом был хотя бы 1 случай развития кандидоза (молочницы) любой локализации.
Во всех этих случаях для полоскания рта при пародонтите не стоит использовать 0,05% хлоргексидин, а необходимо приобрести 0,2-0,25% раствор хлоргексидина (в таких концентрациях он имеет высокую эффективность в том числе и в отношении грибов рода Candida). Такие концентрации хлоргексидина содержат ополаскиватели – «Parodontax Extra», «Lacalut Activ» и «PresiDent Professional». Подробнее о выборе средств для лечения пародонтита – читайте в статьях по ссылкам ниже.
4. Системная антибиотикотерапия –
Нельзя при пародонтите вот просто взять и начать пить любой антибиотик, т.к. нужно учитывать характер микрофлоры в пародонтальных карманах. Здесь есть 2 варианта: либо назначать антибиотик широкого спектра действия, либо сначала провести посев содержимого пародонтального кармана на микрофлору. Тем не менее, посев всегда рекомендуется делать пациентам с агрессивным течением пародонтита и вертикальным типом резорбции костной ткани. Подробнее о выборе антибиотиков и схемах их приема – читайте в статье:
5. Санация полости рта и депульпирование зубов –
Параллельно со снятием зубных отложений и противовоспалительной терапией необходимо начинать лечение кариозных зубов, удаление разрушенных зубов. На этом этом этапе может быть проведено временное шинирование подвижных зубов, а также восстановление отсутствующих зубов временным съемным протезом (чтобы срочно разгрузить подвижные зубы). Кроме того, очень важным моментом является необходимость депульпирования зубов.
Например, необходимо удалить нервы из зубов с глубокими пародонтальными карманами (имеющими глубину более 1/2 длины корня). Идеально, когда перед пломбированием корневых каналов в этих зубах проводится еще и методика «депофореза меди-кальция», но такую процедуру желательно делать только у тех зубов, которые имеют подвижность. Это позволяет дезинфицировать все микроскопические ответвления корневых каналов, заселенные патогенными бактериями. Сочетание «депульпирование + депофорез» – позволяет значительно уменьшить подвижность зубов (при условии, что будет нейтрализован и травматический прикус).
Все, о чем мы сказали выше – является только базовым лечением. В зависимости от конкретной клинической ситуации в полости рта – могут применяться и другие методы лечения пародонтита. Это может быть шинирование подвижных зубов стекловолокном, хирургические методики (кюретаж и лоскутные операции), изготовление временных и постоянных зубных протезов, а также проведение избирательного пришлифовывания зубов.
6. Шинирование при пародонтите –
Шинирование подвижных зубов обычно проводят при наличии их подвижности. Эта методика позволяет укрепить зубы, быстрее снизить воспаление, а также остановить прогрессирование разрушения костной ткани вокруг этих зубов. Шинирование может быть временным и постоянным, и проводиться при помощи стекловолокна или «спаянных» друг с другом искусственных коронок. На рис.12-14 вы можете увидеть начало процесса шинирования, и уложенную с язычной поверхности нижних зубов – стекловолоконную ленту (далее она еще будет покрываться световым композитом).
Об особенностях этого метода и его стоимости читайте в статье:
→ Шинирование подвижных зубов при пародонтите
7. Хирургическое лечение пародонтита –
Нужно сказать, что это один из самых важных методов, использующихся в комплексной терапии пародонтита, применение которого действительно может позволить остановить прогрессирование данного заболевания. Существует несколько методик хирургического лечения, к которым можно отнести – открытый кюретаж, а также лоскутные операции. Цель оперативного вмешательства – убрать из под десны все зубные отложения, вычистить все воспалительные грануляции (которые образуются на месте разрушенной костной ткани), и в конечном итоге – ликвидировать пародонтальные карманы.
Такие операции делают хирурги-стоматологи со специализацией по пародонтологии. Операции сложны, требуют усердия и мастерства от врача, поэтому хороших специалистов в этой области очень мало. На рис.15-16 вы можете увидеть фрагмент операции открытого кюретажа. Десна отслоена от зубов, немного обнажен край костной ткани, воспалительные грануляции уже вычищены, но при этом хорошо виден глубокий пародонтальный карман в области клыка (который на второй фотографии заполнен костно-пластическим материалом, что позволит частично восстановить уровень кости).
Подробнее об этом методе лечения читайте в нашей статье:
→ Проведение кюретажа при пародонтите
8. Протезирование при пародонтите –
Ортопедическое лечение пародонтита проводится у тех пациентов, у которых есть отсутствующие зубы, либо выбран метод шинирования подвижных зубов при помощи искусственных коронок. Этот этап лечения является по сути заключительным (не считая последующей периодической поддерживающей терапии), и от него во многом будет зависеть прогноз зубов. Цель ортопедического этапа лечения – восстановить жевательную эффективность зубных рядов, снизить жевательную нагрузку на ослабленные зубы, предотвратив этим смещение, выдвижение или веерообразное расхождение зубов.
Как мы уже сказали выше – протезирование может быть временным и постоянным. Временное протезирование съемным протезом необходимо, когда отсутствует большая группа зубов. Такой протез позволит снизить нагрузку на оставшиеся зубы, повысить эффективность противовоспалительной терапии, уменьшить подвижность зубов, а также остановить разрушение кости. Кроме того, если планируется кюретаж или лоскутная операция, то игнорирование необходимости временного протезирования в такой ситуации может привести – только к увеличению подвижности зубов, а также к стимулированию горизонтальной резорбции кости в зоне операции.
Почему нельзя заниматься самолечением пародонтита
Чтобы понять насколько «эффективно» лечение пародонтита «бабушкиными» средствами дома – достаточно обратиться к личному опыту пациентов. Пациенты пытаются годами лечить дома кровоточивость и воспаление десен – разными полосканиями, гелями, зубными пастами. Но при этом они не борются с исходной причиной воспаления десен (зубными отложениями), и в результате легкое воспаление десны медленно превращается в тяжелый хронический пародонтит, протекающий с подвижностью зубов и необходимостью их удаления.
Во время работы пародонтологом – я проконсультировал тысячи пациентов, приходящих ко мне с пародонтитом. Они спрашивали меня о том – как вылечить пародонтит, но при этом большинство требовало от меня быстрого и простого лечения – не сложнее того к чему они привыкли дома (они думали, что для этого достаточно назначить ПРАВИЛЬНЫЙ гель или ПРАВИЛЬНОЕ полоскание, ну или чудо-пасту для десен). С трудом соглашаясь на снятие зубных отложений (основную причину пародонтита) – они не верили, что причиной воспаления десен являются зубные отложения и плохая гигиена полости рта.
Но свято верили, что единственно правильное лечение – когда доктор будет регулярно мазать им десны специальной мазью. Информацию о необходимости шинирования зубов, применении хирургических методов лечения, о навыках использования зубной нити и правилах гигиены – такие пациенты пропускали мимо ушей. Говорили, что это им не нужно, дорого, что уверены в неэффективности такого-то метода («Дяде Коле вот не помогло» – говорили они). И далее пропадали на несколько лет или чуть больше. Все это время они по-прежнему применяли привычные им народные способы – полоскали рот, мазали десны средствами из рекламы, верили в пасты от пародонтита, и самое главное – по-прежнему плохо чистили зубы.
Через несколько лет они всегда возвращались с высокой подвижностью и/или веерообразным расхождением передних зубов, гнойным отделяемым из пародонтальных карманов… Они уже были готовы на все, и вопрос цены их интересовал значительно меньше. Но часто момент был уже упущен, и при пародонтите тяжелой степени уже нельзя что-то кардинально изменить, кроме как порекомендовать удалить зубы и сделать съемные протезы. Безусловно, что от полосканий ромашкой или корой дуба вам хуже не станет. Самый главный вред от этих средств в том, что человек верит, что это и есть лечение – в то время как пародонтит продолжает прогрессировать. Надеемся, что наша статья на тему: Симптомы и лечение пародонтита – оказалась Вам полезной!
Источники:
1. Стоматологическое образование автора статьи,
2. На основе личного опыта работы пародонтологом,
3. National Library of Medicine (USA),
4. «Нехирургическое пародонтологическое лечение» (Ронкати М.),
5. «Оптимизация консервативного лечения больных пародонтитом» (Комлева А.С.).
Воспаление десен: что такое и как избавиться
В этой статье рассказываем о симптомах, причинах, методах лечения и профилактике десневого воспаления.
Что это вообще?
Воспаление десен — это поверхностное или глубокое поражение тканей пародонта, в которые попадают бактерии или налет.
Болячка возникает в основном на фоне гингивита, в более запущенном случае — пародонтита, но еще ее может спровоцировать химический ожог или травма.
При гингивите или генерализованном пародонтите воспалительный процесс обычно охватывает всю десну верхней или нижней челюсти. Ограниченные поражения слизистой в области 1-2 зубов возникают из-за локализованного пародонтита или флюса на фоне периодонтита.
И правда опасно?
Если не обратиться к стоматологу, начнется увеличение пародонтальных карманов, оголение корней и разрушение костной ткани. От этого уже не далеко до удаления
По каким симптомам можно определить?
Первые признаки воспаления можно определить в домашних условиях. Если вы ощущаете боль или замечаете кровянистые выделения во время еды и чистки зубов, не откладывайте запись к стоматологу. Не игнорируйте:
- Покраснение, формирование белого налета на деснах.
- Отек слизистой оболочки полости рта.
- Кровоточивость десен, привкус металла.
- Неравномерность высоты десневого края, оголение шеек зубов.
- Появление неприятного запаха изо рта.
Локализация воспаления
- Около зуба
- Под коронкой
- В области большинства зубов
- Возле зуба мудрости

Воспаление слизистой может начаться сразу или через какое-то время после протезирования. В апикальной части корня образуется периодонтальный абсцесс, а в десневом кармане скапливается гной.
В другом случае воспаление может затрагивать только краевую десну или десневой сосочек. Воспалительный процесс ограничен проблемной зубной единицей.
Причины: корневые каналы зуба под коронкой плохо запломбированы, в апикальной части зуба имеется очаг инфекции.
Некачественная коронка с нависающим краем может травмировать мягкие ткани.

Если воспалилась десна около зуба, причиной может быть локализованный пародонтит, периодонтит или травмирующий фактор (острый край пломбы).
При периодонтите пациент ощущает боли при надавливании, а рядом с проблемным зубом образуется болезненная шишка на десне. Пародонтит вызывает припухлость десневого кармана, при осторожном нажатии выделяется гной, оголяется шейка корня, зубная единица начинает расшатываться.

В области большинства зубов
Воспаление десневого края охватывает весь ряд или большую часть зубов. Как правило, это происходит на фоне зубного камня. Во время чистки в проблемной области появляется кровоточивость
Причина: неудовлетворительная гигиена полости рта. Бактерии скапливаются на зубах и образуют твердые отложения, которые раздражают десна и разрушают костную ткань. Развивается хронический гингивит, при отсутствии лечения — пародонтит.

Возле зуба мудрости
Опухает «капюшон» над единицами в конце ряда. Чаще всего это происходит на нижней челюсти.
Причина: опухание десны над зубом мудрости (перикоронит). Воспаление начинается, если между слизистой оболочкой и жевательной частью скапливается налет или остатки пищи.
Причины воспалительных процессов в десне
Десенные заболевания развиваются по следующим причинам:
- Естественная микрофлора. Главный виновник болезни — бактерии в полости рта. В нормальных условиях микроорганизмы безопасны. Если иммунитет ослаблен сильным стрессом, несбалансированным питанием, химиотерапией, системными заболеваниями, развивается патогенная микрофлора. Она вызывает воспалительный процесс в мягких тканях десны.
- Неправильный уход за полостью рта. Из-за нерегулярной или неправильной чистки на зубах скапливается мягкий налет, который затвердевает и образуют зубной камень. Бактерии в зубном камне вызывают гингивит, а при отсутствии лечения — хронический пародонтит.
- Хроническое травмирование. Механическая травма возникает после ошибки в ходе ортопедической процедуры. Если кламмер протеза, нависающий край пломбы или коронки задевает мягкие ткани, десна начнет опухать. Пациент не обращает внимания на симптомы, потому что привыкает к ортопедической конструкции. Если не обратиться к стоматологу, начнутся патологии.
- Травматический прикус (окклюзионный контакт). Патология возникает, если зубы неравномерно смыкаются. Часть зубных единиц при жевании перегружаются, из-за чего в этой области челюсти воспаляется десневой край и разрушается костная ткань. Неправильный прикус может быть врожденным или приобретенным вследствие неплотного прилегания пломбы или коронки.
- Относительные причины. Воспалительные процессы мягких тканей активизируются на фоне снижения иммунитета при гормональных перестройках во время беременности, подросткового периода. Некоторые болезни также способствуют воспалению десен (диабет, аутоиммунные нарушения, заболевания ЖКТ). Курение тоже провоцирует воспалительные процессы из-за раздражения слизистой оболочки.
Консультация, снимок и план лечения бесплатно
Укажите свой номер телефона, мы перезвоним и подберём для вас удобное время приёма. Или позвоните нам сами — +7 495 401-68-55
Уже получили вашу заявку
Мы обязательно свяжемся с вами в ближайшее время и проконсультируем по всем имеющимся вопросам.
Нет времени ждать? Позвоните:

Какие заболевания вызывают воспаления десен?
Рассмотрим основные десенные болезни, их симптомы, последствия для пациента, способы устранения.
- Гингивит
- Пародонтит
- Флюс (на фоне периодонтита)
Гингивит
Воспалительное заболевание краевой части слизистой оболочки. Десна начинают кровоточить, отекают, меняют цвет, появляется дискомфорт, зуд. Изменяется форма десневого края, но не затрагиваются костные ткани альвеолярного отростка.
Первые симптомы: кровоточивость, покраснение и припухлость десен, незначительная боль до/после чистки зубов. При прогрессировании заболевания появляется неприятный запах изо рта, увеличиваются межзубные сосочки.
Подход к лечению: в начальной стадии лечение гингивита заключается в профессиональной гигиене полости рта. После процедуры стоматолог выпишет противовоспалительный курс (антисептик, гель, ополаскиватель) для домашнего лечения.
Хирургическое вмешательство понадобится только в запущенной стадии. При гормональных нарушениях, лечение гингивита направлено на устранение системной причины заболевания.
Пародонтит
Пародонтит поражает глубокие слои альвеолярного отростка. Как правило, является осложнением хронического гингивита. Помимо кровоточивости и отеков начинается углубление пародонтальных карманов, уменьшение высоты десневого края, оголяется шейка зуба. Со временем происходит разрушение связочного аппарата и надкостницы, зубные единицы теряют опору, расшатываются и выпадают.
Подход к лечению: лечение пародонтита проводят строго в стоматологической клинике. Воспалительный процесс останавливают с помощью десневого кюретажа (открытого/закрытого). Во время этой процедуры пародонтальные карманы очищаются от гноя и отложений. После этого пациент проходит курс противовоспалительной терапии. Чтобы восстановить зубодесневые соединения, проводят наращивание костной ткани и шинирование зубных единиц.
Эффективное лечение пародонтита аппаратом Вектор
Лечение хронического пародонтита системой Vector позволяет эффективно очистить пародонтальные карманы с минимальным травмированием десен!
Прибор досконально очищает зубную эмаль от мягкого налета и зубных камней в поддесневых карманах. Аппарат очищает поверхность и защищает от рецидива воспаления. Бактериальные отложения смываются, а для защиты от инфекции полируется поверхность корня.
Флюс (на фоне периодонтита)
Это гнойное воспаление, поражающее надкостницу. Флюс (периостит) визуально напоминает шишку, наполненную гнойным экссудатом. У пациента начинает отекать щека, нос, губы или участок под челюстью. Поднимается температура тела, увеличиваются лимфатические узлы, усиливается дискомфорт в пораженной зоне.
В стоматологии используются два метода лечения флюса:
Консервативный: после препарирования и очистки корневых каналов врач назначает противовоспалительные препараты, антибиотики, полоскания.
Хирургический: В более сложных клинических случаях требуется хирургическое вмешательство. Проводят вскрытие десневого лоскута, удаляют гной методом дренирования с последующей антисептической обработкой апикальной области зубного корня.
Воспалилась десна — как и чем лечить?
Каждый клинический случай воспаления ротовой полости требует разного лечения. Лучше всего пройти профессиональное обследование, чем пытаться снять боль самостоятельно. Это поможет исключить опасные патологии, которые можно не заметить при самообследовании дома.
Когда нужно обратиться сразу в стоматологию?
Не стоит дожидаться явных болей или дискомфорта, чтобы пойти в стоматологическую клинику. Вы можете забежать на бесплатную консультацию к стоматологу в любой свободный для вас день. После стоматологической диагностики, лечение можно продолжить дома.
Этапы лечения воспаления десен
Осмотр и обследование
Врач-пародонтолог осмотрит ротовую полость. При необходимости направит пациента на рентген-диагностику (панорамный снимок и КТ), чтобы проверить, насколько сильно затронуты твердые ткани пародонта.
Устранение причины воспаления
Если причина в неправильном пломбировании (протезировании) проводят корректировку. Нависающий острый край пломбы или коронки стачивают бором. Иногда ортопедическую конструкцию заменяют.
При неправильном прикусе, необходима консультация врача-ортопеда и коррекция дефекта. Травматический прикус устраняется избирательной шлифовкой зубов.
Воспаление на фоне гормонального сбоя (беременность, сахарный диабет) требует дополнительного обследования и консультации эндокринолога.
При апикальном периодонтите проводится антисептическая обработка и перепломбировка корневых каналов проблемного зуба.
Для снятия воспаления слизистой при гингивите, начальном пародонтите проводят профессиональную чистку. Для устранения гингивита, как правило, достаточно одной процедуры в клинике и недельного курса антисептических полосканий на дому.
Пародонтит требует дополнительного лечения — проводится кюретаж пародонтальных карманов по открытой или закрытой методике после гигиенической чистки. Хорошие результаты дает лечение аппаратом Вектор. В запущенных случаях может потребоваться наращивание десны, костная пластика. Если зубы расшатаны, их удаляют и проводят имплантацию.
Врач назначает препараты для проведения домашнего лечения. Обучает пациента правилам гигиены полости рта.
Чем снять воспаление в домашних условиях?
Ополаскиватели с антисептическим действием помогают провести дезинфекцию полости рта от налета, бактерий. О чем нужно помнить? Важна правильная концентрация, раствор после полоскания нельзя глотать, у всех антисептиков разный курс приема.
В состав гелей для лечения пародонтита и гингивита входит антисептик для уничтожения патогенных бактерий. Мази стоит комбинировать с полосканиями полости рта. После процедуры полоскания проводят аппликацию геля на десну — средство наносят пальцем на внутреннюю/внешнюю сторону пародонта.
Лечебные зубные пасты уменьшают боль, дискомфорт, снижают кровоточивость тканей пародонта, обеспечивают противовоспалительный эффект. Паста помогает провести профилактику пародонтоза, гингивита или гнойника. В состав лечебной зубной пасты входит антисептик, вяжущие компоненты (лактаты цинка или алюминия), минеральные соли, экстракты лекарственных трав.
Тщательные манипуляции на деснах активизируют кровообращение, насыщают ткани кислородом, снимают отек, укрепляют. Процедуру проводят два раза в день щеткой или пальцами. Техника массажа по этапам: поглаживание здоровых участков, растирание круговыми движениями тканей пародонта, надавливание, сжимание пальцами отдельных участков.
Чтобы защитить полость рта от бактерий, необходимо укрепить иммунитет. Воспаление чаще всего связано с дефицитом витаминов комплекса: A, D, B или минеральных компонентов: кальций, фосфор.
Чем лечить — медикаментозные препараты и народные средства
В качестве медикаментозной терапии стоматологи рекомендуют использовать быстродействующие недорогие противовоспалительные средства.
Чем полоскать рот?
В домашних условиях можно воспользоваться доступными антисептическими растворами:
- Хлоргексидин. Эффективный антисептик для устранения инфекции, защищает слизистую до 8 часов с момента полоскания. Для полосканий используются растворы с концентрацией: 0,1-0,2%. Раствор нельзя глотать.
- Мирамистин. Универсальное средство против бактерий и вирусной инфекции. Концентрация: 0,01%.
- Фурацилин. Антибактериальный раствор для полосканий каждые 2 часа.
- Ротокан. При воспалении десен обезболивает мягкие ткани пародонта на основе растительных компонентов. Полоскать рот 3 раза в день.
Какие мази подходят для лечения десен?
Наиболее эффективны противовоспалительные мази (гели):
- Холисал. Мазь для десен с обезболивающим и дезинфицирующим действием. Применяется после полоскания: наносится с внешней/внутренней стороны десен. В течение 10 дней (утром/вечером).
- Пародонтоцид. На основе эфирного масла растительного происхождения. Наносится 2-3 раза в день сроком до 2 недель.
- Curasept. Швейцарская мазь, более дорогая, но содержит в составе в 10 раз больше хлоргексидина, а гамамелис создает противовоспалительный эффект
Какой антибиотик подходит?
Антибактериальные препараты снижают распространение патогенных бактерий. Стоматолог может назначить антибиотик при лечении периостита, пародонтита, а также для профилактики инфекционного процесса.
- Амоксициллин. Эффективный недорогой препарат при флюсе или опухании корней. Дозировка: 500 мг 3 раза в день периорально в течение недели.
- Азитромицин. Альтернативный препарат если у пациента аллергия на бета-лактамные антибиотики. Обладает накопительным эффектом (сохраняется в организме несколько дней по окончании приема). Дозировка: первый день 1000 мг, затем 1 раз в день по 500 мг до 3 суток.
- Метронидазол. Принимается с другими антибиотиками для лучшего эффекта. Назначается для комплексного лечения пародонтита, не влияет на микрофлору полости рта. Дозировка: 500 мг/3 раза в сутки в течение 10 дней.
Прием антибиотиков строго по назначению доктора!
Не принимайте антибиотики самостоятельно, обязательно проконсультируйтесь с врачом! Применяйте антибактериальные препараты по рекомендованной доктором схеме.
Чем снимают воспаление в народной медицине?
Народные средства предполагают использование растворов на основе трав для полоскания. Такие средства лучше всего совместить с профессиональным лечением. Народные антисептики:
- Отвар на коре дуба/аптечной ромашке. Создает вяжущий эффект при гингивите. Как заварить? Один пакетик или столовая ложка на стакан кипятка, остудить. Полоскать до 6 раз в день.
- Настойка прополиса. Пчелиный воск применяется для полосканий (антисептик) в растворенном виде или для компрессов (прикладывать как жвачку).
- Раствор соды/соли. Обеззараживающее действие. Но нельзя применять при открытых ранах или гнойных выделениях. В стакан кипяченой воды (250 мл) положить чайную ложку соды (можно добавить щепотку соли).
Какие зубные пасты помогут при воспалении?
Лечебные зубные пасты следует использовать только в профилактических целях с ограниченным сроком (до 3 недель).
- LACALUT Aktiv Herbal — немецкая паста на основе лекарственных трав. Останавливает кровотечение, укрепляет эмаль, обеззараживает.
- PARODONTAX — минеральные компоненты и экстракт трав снимает воспалительную реакцию и отечность.
- «Лесной бальзам при кровоточивости». Паста на основе трав с экстрактом коры дуба, пихты, с отваром лечебных трав. Оказывает противовоспалительное действие, а также используется в качестве бальзама после основной чистки зубов.
Как провести профилактические мероприятия?
Чтобы предупредить воспалительный процесс:
- Чистите зубы правильно. Регулярность+правильная зубная щетка с пастой.
- Не забывайте очищать рот после еды. Достаточно прополоскать полость рта обычной водой или слабым солевым раствором.
- Используйте дополнительные средства гигиены. Зубная нить+ ершик для очищения межзубных промежутков, ирригатор.
- Составьте полноценный рацион питания (профилактика заболеваний ЖКТ). Потребляйте больше свежих овощей и фруктов, меньше углеводов и сахаров.
Возьмите за правило регулярно посещать стоматолога. Это поможет выявить проблему заранее и устранить ее на начальной стадии. Тем более во многих стоматологических клиниках консультация стоматолога бесплатная.
Пародонтит

Пародонтит — воспалительное заболевание (пародонтоз — невоспалительное поражение), характеризующееся нарушением целостности зубодесневого соединения. Первоначально он проявляется только кровоточивостью дёсен при механическом воздействии (например,при чистке или приёме твёрдой пищи) и незначительным дискомфортом, но на поздних стадиях развития может приводить к расшатыванию и даже выпадению зубов.
Формы и стадии заболевания

МКБ–11 различает несколько видов пародонтита в зависимости от его локализации, скорости протекания, наличия гнойного содержимого в зубодесневых карманах:
- очаговый (затрагивающий только 1–2 зуба, как правило, возникает по причине травмирования десны — например, протезом);
- генерализированный пародонтит (поражены все ткани, встречается наиболее часто);
- гнойный — характеризуется выделением гнойного отделяемого, может привести к абсцессу;
- агрессивные формы (язвенно-некротический, пародонтит взрослых, препубертатный, быстро прогрессирующий).
Пародонтит может быть острым или хроническим, обостряющимся периодами. По степени тяжести пародонтита стоматологи выделяют три стадии:
- лёгкая — с незначительной убылью костной ткани, небольшой кровоточивостью, без расшатывания зубов;
- среднетяжёлая — ткань убывает наполовину, присутствуют пародонтальные карманы (полости) до 5 мм глубиной, зубы слегка шатаются;
- тяжёлая — глубина карманов более 5 мм, зубы существенно расшатаны или выпадают, дёсны сильно кровоточат.
Чем более ранняя стадия болезни диагностирована, тем проще вылечить пациента и тем быстрее будет лечение пародонтита. При сильной подвижности зубов порой не остаётся другого выхода, кроме протезирования — длительного и дорогостоящего, поэтому рекомендуется обращаться к врачу ещё на этапе первых первично выявленных симптомов.
Причины развития пародонтита

Самая распространённая причина заболевания — неудовлетворительная гигиена полости рта, неполное удаление зубного налёта. Ткани инфицируются быстро размножающимися бактериями (стафилококками, стрептококками) и воспаляются, что приводит к образованию пародонтального кармана, обнажающего корни зубов.
Есть и другие факторы риска, увеличивающие вероятность развития пародонтита дёсен:
- курение, провоцирующее повышенное образования зубного налёта;
- генетическая предрасположенность;
- период беременности и лактации;
- сахарный диабет;
- постоянный приём препаратов, снижающих продукцию слюны (противовоспалительных, противосудорожных, антидепрессантов);
- неправильный прикус;
- аутоиммунные заболевания;
- травмы (в частности, при плохо установленных пломбах, ортодонтических конструкциях, некачественном протезировании);
- болезни мочевыделительной системы;
- употребление иммуносупрессоров;
- гормональный дисбаланс.
Дополнительная информация! Болезнь начинается с воспаления дёсен — гингивита, после чего может перейти в более тяжёлую форму. Если ранее у пациента был гингивит, это повышает риск развития пародонтита в будущем.
Симптомы и диагностика заболевания

На ранних стадиях патология проявляет себя только кровоточивостью и покраснением дёсен, в некоторых случаях температура тела пациента повышается из-за воспалительного процесса. По мере течения болезни появляются и другие симптомы пародонтита:
- неприятный запах изо рта и привкус;
- гнойное отделяемое;
- отёчность тканей;
- расшатывание зубов (иногда они даже могут полностью проворачиваться вокруг своей оси).
При диагностике стоматолог проводит визуальный осмотр и собирает анамнез (историю болезни со слов пациента). Также бывают необходимы дополнительные процедуры:
- рентгенография;
- анализ крови и мочи;
- реопародонтография (методика, предназначенная для оценки функционального состояния пародонтальных сосудов);
- хемилюминесценция слюны (анализ с применением световой методики);
- ПЦР и бактериальный посев (анализ содержимого зубодесневых карманов).
Врач на приёме оценивает индекс кровоточивости зубодесневой борозды и величину пародонтального кармана. Диагноз «пародонтит» ставится на основании всего комплекса исследований.
Возможные осложнения

Самое неприятное последствие отсутствия грамотного лечения — выпадение зубов и необходимость протезирования. Часто используются бюгельные протезы, поскольку имплантация в условиях сильного убывания костной ткани не всегда применима. Это влечёт за собой серьёзные финансовые затраты и дискомфорт для пациента, связанный с привыканием к протезам и отсутствием привычных ощущений при пережёвывании пищи.
Если не лечить воспаление, существует риск, что разовьются побочные заболевания:
- остеомиелит челюсти — деструкция костной ткани;
- свищи и абсцессы;
- сепсис — «заражение крови»; — воспаление надкостницы;
- лимфаденит — поражение лимфатических узлов.
Когда в организме присутствует инфекция, страдает не только полость рта. Воспалиться могут почти любые органы и ткани: желудок и кишечник (из-за попадания болезнетворных бактерий в ЖКТ со слюной и пищей), почки, сердечно-сосудистая система. Повышается риск развития ишемической болезни.
Пародонтит зуба не всегда сопровождается сильной болезненностью, но на поздних стадиях болевой синдром, как правило, становится выраженным и существенно снижает качество жизни.
Лечение пародонтита

Если воспаление незначительное, в некоторых случаях с ним можно справиться даже народными методами в сочетании с хорошей гигиеной. Также стоматолог может назначать отвары, вытяжки и примочки в качестве дополнения к традиционному лечению. Применяются полоскания естественными антисептическими средствами: отваром коры дуба, растворами соли и соды, настоем чеснока.
Неплохие результаты показывает применения мёда и прополиса, пихтового масла, шафрана и некоторых других продуктов, однако, использовать народные средства допустимо только после консультации с лечащим врачом.
Консервативное лечение

Применяются антисептические мази и гели для дёсен и противовоспалительные препараты, принимаемые внутрь. Возможно назначение антибиотиков в сочетании с пробиотическими препаратами (восстанавливающими здоровую микрофлору ЖКТ).
Важно! Если врач прописал антибиотики, пациенту необходимо полностью принять курс, не останавливаясь, даже если симптомы болезни пропали. Приверженность терапии при приёме антибиотиков — залог того, что к лекарству не разовьётся резистентность, которая впоследствии может привести к неэффективности лечения.
Другие лекарственные формы, помогающие вылечить пародонтит:
- ополаскиватели для полости рта;
- лекарственные примочки и компрессы;
- витаминные комплексы для заживления ранок и язв на поражённых тканях (используются как внутрь, так и местно).
В составе комплексной терапии часто используются физиотерапевтические методики: дарсонвализация, лечение ультразвуком, бальнеолечение (гидротерапия), электрофорез. Эти процедуры активизируют обмен веществ в тканях пародонта, укрепляют их, способствуют быстрому восстановлению.
Оперативное вмешательство

Хирургическая операция может помочь сохранить подвижные зубы, если поражение не достигло критических масштабов. Применяются различные методики и их сочетания:
- лоскутные операции (десна надрезается по вертикали, удаляются глубокие зубные отложения, очаг инфекции и некротические ткани, после чего лоскут пришивается обратно, ликвидируя зубодесневой карман);
- костная пластика (направленная тканевая регенерация), в ходе которой полости заполняются трансплантационным материалом;
- открытый (с разрезом десны) и закрытый (без повреждения тканей) кюретаж (очищение пародонтальных карманов механическим способом);
- шинирование — укрепление шатающихся зубов при помощи фиксирующих конструкций.
Точно сказать, какая именно процедура потребуется, может только врач после личного осмотра. Если заболевание спровоцировано нездоровым образом жизни (отсутствием полноценной гигиены полости рта, курением, неправильной диетой и т. д.), стоматолог порекомендует изменить бытовые привычки, чтобы предотвратить рецидив пародонтита. В первую очередь необходима профессиональная чистка полости рта.
Другие методики

Существуют малоинвазивные способы лечения, показывающие хорошие результаты. В первую очередь это плазмолифтинг — введение собственной (полученной из крови) плазмы пациента в поражённые ткани. Процедура стимулирует кровообращение и регенерацию мягких тканей, воздействуя на клетки. Для терапии пародонтита в среднетяжёлой стадии требуется курс из 7–10 сеансов, интервал между которыми определяет врач.
Для облегчения состояния пациента рекомендуется использовать массажные техники. Применяются:
- поглаживающие движения, которые стимулируют кровообращение;
- сдавливание дёсен для стимуляции обмена веществ.
Массаж активизирует обменные процессы, устраняет застойные явления, уменьшает отёки и предупреждает осложнения. Лучше проконсультироваться со стоматологом перед началом курса самомассажа — это будет залогом его эффективности.
Массаж производится мягкой зубной щёткой или пальцами. Для массажа часто советуют применять масло чайного дерева, отвар репейника, морскую соль. Однако любые средства стоит использовать с осторожностью, предварительно проконсультировавшись со специалистом.
Профилактика и сохранение здоровья полости рта

Эти советы полезны и для людей, уже заболевших пародонтитом, и для пациентов, которые хотят сохранить здоровье полости рта. Необходимо:
- обеспечивать качественную ежедневную гигиену (применять мягкие щётки , зубную нить — флосс— и регулярно чистить язык, чтобы патологические микроорганизмы не попадали в ЖКТ);
- по возможности пользоваться ирригатором — системой, очищающей зубные щели при помощи направленного потока воды, также ирригатор производит массаж десен. В него можно заливать различные антисептические растворы.
- избегать стрессов;
- укреплять иммунитет витаминами и минералами (по согласованию с врачом);
- соблюдать грамотную диету;
- регулярно наблюдаться у стоматолога-терапевта.
Правильная терапия — возможность для больного сохранить зубной ряд и не прибегать к имплантационным услугам. Если же зубы уже потеряны, необходимо установить импланты: это воспрепятствует смещению зубов и позволит вылечить воспаление десны с минимальным вмешательством. В противном случае нагрузка во время жевания на остальные зубы возрастёт, что приведет к быстрой потере оставшихся.
Источник https://24stoma.ru/parodontit-lechenie.html
Источник https://legstom.ru/zhurnal/vospalenie-desen/
Источник https://orbital-dent.ru/blog/parodontit/