Холецистит и панкреатит: общее и различия

Холецистит, панкреатит — оба этих недуга представляют собой серьезную патологию пищеварительного тракта. При холецистите воспалительный процесс поражает желчный пузырь, а при панкреатите — поджелудочную железу. Заболевания эти часто возникают в результате одних и тех же причин одновременно и взаимно отягощают течение друг друга. Нередко эти недуги объединяют единым термином — холецистопанкреатит. В чем общие черты и отличия этих заболеваний?

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
Причины холецистита и панкреатита
Хронический холецистит, панкреатит часто вызываются одними и теми же причинами. Среди них нездоровое питание, чрезмерное пристрастие к жирной, копченной, острой пище, нерегулярный прием пищевых продуктов с длительными интервалами. Однако холецистит также может быть вызван появлением камней в желчном пузыре, которые, в свою очередь, образуются там при нарушении обменных процессов в организме. Погрешности в питании могут стать лишь пусковым звеном для обострения калькулезного холецистита, в то время, как в случае с панкреатитом они часто играют главную роль. Помимо этого, обострения панкреатита провоцируются приемом алкоголя, но в случае с воспалением желчного пузыря такой четкой связи нет.
Проявления холецистита и панкреатита
Для обоих этих заболеваний характерны боли в верхней части живота, которые усиливаются после приема пищи, особенно жирной, копченой или острой. Однако при панкреатите боли носят опоясывающий характер, а при холецистите боль локализуется в конкретной точке в области правого подреберья. Так же для обострения панкреатита характерны диспептические симптомы — вздутие живота, тяжесть, нарушение стула. А при обострении холецистита, особенно калькулезного, могут возникнуть признаки желтухи. При этом кожа, слизистые и склеры приобретают желтый оттенок, возможно появление кала белого цвета и потемнение мочи. При панкреатите таких симптомов не бывает.
Лечение холецистита и панкреатита
Если у больного диагностирован холецистит или панкреатит, лечение подбирает в индивидуальном порядке врач-терапевт или врач-гастроэнтеролог. Главным аспектом в терапии этих состояний является диета. В период обострения в первые дни рекомендуют голод или щадящую диету, при которой желательно принимать протертую измельченную отварную пищу (картофель, каши, мясные пюре). В дальнейшем человеку рекомендуют избегать жарки, копчения, консервирования, добавления специй, перца, большого количества соли. В лечении для купирования боли могут быть назначены спазмолитические средства (Но-шпа, Бускопан).
Однако лекарственная терапия обоих заболеваний отличается. При панкреатите доктор выбирает различные ферментные препараты, которые разгружают поджелудочную железу и помогают в процессе переваривания пищи (Креон, Мезим, Панкреатин и т.д.), ингибиторы протонного насоса (Омепразол, Пантопразол). При лечении холецистита предпочтение отдается препаратам, усиливающим выработку желчи или желчегонным препаратам. Это будет зависеть от особенностей холецистита.
Таким образом, холецистит и панкреатит имеют много как общих черт, так и различий.
Признаки, патогенез и методы лечения холецистопанкреатита
При одновременно включении в патологический процесс желчного пузыря и поджелудочной диагностируют холецистопанкреатит. Из-за тесной анатомической связи между этими органами при поражении одно из органов патология может перейти на другой.
Код МКБ-10
В международной классификации болезней холецистопанкреатиту отведено место в классе 11 (болезни органов пищеварения). Заболевание находится в группе K80-K87 — Болезни желчного пузыря, желчевыводящих путей и поджелудочной железы.
В МКБ имеет собственный код K87.0 «Поражения желчного пузыря, желчевыводящих путей и поджелудочной железы при болезнях, классифицированных в других рубриках».
Общие сведения

Возникновение холецистопанкреатита обусловлено анатомической близостью и функциональным взаимодействием поджелудочной железы (ПЖ) и желчного пузыря. Сбой саморегуляции сфинктерной системы фатерова соска при заболевании одного из органов рано или поздно приводит к патологическим изменениям в другом. По данным исследований в сфере клинической гастроэнтерологии, у 69-70% пациентов с острым холециститом патологически изменена паренхима железы, при хроническом холецистите показатель достигает 85-88%.
У 38-39% людей, страдающих острым панкреатитом, диагностируется холецистит, при хроническом воспалении поджелудочной железы желчный пузырь поражается в 62-63% случаев. При такой болезни, как острый холецистопанкреатит, часто в процесс вовлекается печень – она воспаляется, и в ней происходят дистрофические и некротические изменения.
Особенности у женщин
Количество больных женщин резко возросло. Если недавно наибольшая распространенность холецистопанкреатита была среди людей 45-50 лет, то сейчас воспаление чаще всего выявляется в 30-35 лет. Острая форма заболевания чаще диагностируется у женщин, нежели у мужчин. Существует теория том, что острое воспаление обусловлено изменением гормонального фона.
Специфика у мужчин
У мужчин данная патология более чем в половине случаев обусловлена алкоголизмом. При этом имеет большое значение стаж. У мужчин фактором риска является курение. У них холецистопанкреатит чаще приводит к осложнениям.
Причины
Возникновение сочетанного воспаления поджелудочной железы, желчного пузыря связано с первичным поражением одного из указанных органов. У 85% пациентов начальным звеном заболевания становится холецистит, ассоциированный с желчнокаменной болезнью. В 15% случаев воспалительный процесс развивается в поджелудочной железе и осложняется вторичным ферментативным холециститом. Ведущая роль ЖКБ в развитии холецистопанкреатита обусловлена действием таких факторов, как:
Механическая обтурация фатерова сосочка. При блокаде путей выделения панкреатического сока, желчи возникает билиарный застой, провоцирующий накопление критического количества кишечной флоры внутри желчного пузыря, воспаление органа. Одновременное повышение внутрипротокового давления в панкреатической железе приводит к попаданию в ткани органа собственных энзимов и началу воспалительно-деструктивных изменений.
Дисфункция сфинктера Одди. Постоянное раздражение небольшими конкрементами вызывает дискинезию гладких мышц фатерова сосочка. Возникающие билиарно-панкреатический и панкреато-билиарный рефлюксы способствуют попаданию желчи, в том числе инфицированной, в поджелудочную железу, а панкреатических ферментов – в желчные пути. Усугубляющим фактором становится внутрипротоковая гипертензия на фоне гипертонуса сфинктера Одди.
Кроме этого причины могут быть такими:
- инфекционные болезни;
- сахарный диабет;
- язва желудка;
- нарушения обмена веществ;
- желчнокаменная болезнь;
- воспаление в жёлчном пузыре;
- онкологические патологии;
- наличие в организме паразитов.
Конечно же, неправильное питание и вредные привычки тоже часто могут спровоцировать возникновение этого заболевания. Кроме того, от такой патологии, как холецистопанкреатит, часто страдают лица, злоупотребляющие алкогольными напитками и много курящие. Ещё к воспалительным изменениям в жёлчном пузыре и поджелудочной могут приводить различные медикаменты, которые принимаются людьми бесконтрольно, без учёта побочных эффектов.
Стресс и чрезмерные эмоциональные нагрузки тоже являются провоцирующим фактором для этого заболевания, а так как сегодня стрессу подвержены все слои общества, то болезнь является довольно распространённой, и количество заболевших с каждый годом растёт. Если у человека в организме есть очаги бактериальной инфекции, например, невылеченный кариес, или гайморит и т. д., то эти очаги также могут спровоцировать развитие острого холецистопанкреатита.
Классификация
Существуют следующие типы воспаления:
- острое и хроническое;
- инфекционное и неинфекционное;
- калькулезное и бескаменное;
- со сниженной или усиленной моторикой желчного пузыря;
- осложненное и неосложненное;
- первичное и вторичное;
- гиперферментное (с усиленной выработкой панкреатических ферментов) и гипоферментное;
- легкой, средней и тяжелой степени.
Систематизируя формы заболевания, учитывают особенности его течения и характер гистологических изменений.
С учетом основных морфологических изменений определяются такие формы холецистопанкреатита:
- гнойный;
- экссудативный;
- некротически-деструктивный;
- атрофический.
По характеру течения различают:
- Острый холецистопанкреатит. Как правило, возникает внезапно при наличии механической обструкции или грубых погрешностей в питании. Отличается выраженными болевым и регургитационным синдромами. При отсутствии адекватной терапии летальность составляет 31,5-55,5%.
- Хронический холецистопанкреатит. Заболевание развивается постепенно и обычно связано с ЖКБ. Преобладают диспепсические симптомы, дискомфорт в эпигастральной и подреберных областях, прогрессирующее нарушение процессов пищеварения из-за дегенерации ПЖ.
- Хронический рецидивирующий холецистопанкреатит. Чаще является исходом острой формы патологии, реже наблюдается при предшествующем персистирующем течении. Рецидивы зачастую провоцируются алиментарными нарушениями. Уровень летальности при обострениях достигает 3,5-7%.
Патогенез
Механизм развития холецистопанкреатита основан на нарушении физиологического пассажа желчи и сока поджелудочной железы в двенадцатиперстную кишку. В нормальных условиях собственные сфинктеры панкреатического и общего желчного протоков предотвращают обратный заброс секрета. При внутрипротоковой гипертензии, возникшей из-за механической обтурации фатерова сосочка или дискинезии сфинктера Одди, становится возможным попадание желчи в проток ПЖ.
Это приводит к активации фосфолипазы, других панкреатических энзимов, образованию из компонентов желчи высокотоксичных веществ, разрушающих орган. Реже на фоне существующего панкреатита происходит заброс ферментов в желчевыводящие пути, провоцирующий развитие холецистита. Дополнительным фактором становится рефлюксное, гематогенное и лимфогенное распространение патогенной флоры. При острых формах холецистопанкреатита воспаление является катаральным или гнойно-некротическим, при хронических преобладают фиброзно-дегенеративные процессы.
Симптомы

Холецистопанкреатит имеет симптомы схожие с симптомами других заболеваний желудочно-кишечного тракта. В частности, это диспептические расстройства, тошнота (а иногда и рвота) после приёма пищи, чувство тяжести или даже боль в правом подреберье. Различают острый и хронический холецистопанкреатит. Острая форма возникает непосредственно сразу после еды, при употреблении человеком жареной или жирной пищи.
Пациенты жалуются на боль, опоясывающего характера, мучительную рвоту, вздутие живота, отрыжку и горечь во рту. Может отмечаться бессонница из-за постоянных болевых ощущений, развивается понос или запор. У человека с диагнозом хронический холецистопанкреатит, болезнь протекает с периодами обострений и ремиссии. В период обострения симптомы заболевания аналогичны вышеописанным, а в период ремиссии врач определяет увеличение печени, которая при пальпации болезненна, и боль в области жёлчного пузыря.
Течение такой болезни, как хронический холецистопанкреатит длительное и лечение требует комплексного подхода, который включает в себя медикаментозную терапию, физиотерапию, народные методы и диету. Иногда холецистопанкреатит принимает тяжёлую форму – обструктивную. При такой форме болезни протоки поджелудочной железы закупориваются, что ведёт к нарушению пищеварительных процессов и развитию воспалительных явлений в других органах системы ЖКТ.
Существуют и редкие симптомы этого заболевания, которые проявляются у некоторых людей:
- развитие асцита;
- пожелтение кожных покровов;
- поражения мелких суставов;
- возникновение ложных кист.
В тех случаях, когда не проведено своевременное лечение болезни, вероятность развития осложнений возрастает. Среди самых частых осложнений данной патологии, следует выделить обструкцию жёлчного протока, тромбоз вен, болезни эндокринной системы, а также поражение периферических нервов и перитонит.
Диагностика
Диагноз холецистопанкреатит ставится на основании жалоб пациентов и визуального осмотра.

Заподозрить холецистопанкреатит можно при наличии типичных жалоб и физикальных симптомов (Кера, Мерфи, Мейо-Робсона, Мюсси-Георгиевского). Для подтверждения диагноза необходимо комплексное обследование с применением лабораторных и инструментальных исследований.
Наиболее информативными в диагностическом плане являются такие методы, как:
- Биохимический анализ крови. Характерными признаками заболевания являются значительное повышение показателей щелочной фосфатазы и прямого билирубина, при некрозе поджелудочной железы увеличивается уровень АСТ и АЛТ. Также обнаруживают гипоальбуминемию и диспротеинемию, что связано с недостаточностью пищеварения.
- Микроскопический анализ кала. В случае холецистопанкреатита в копрограмме определяют остатки непереваренной пищи, большое количество неисчерченных мышечных волокон и зерен крахмала. Дополнительно выполняют ИФА кала на альфа-амилазу — повышение уровня фермента в 3-4 раза позволяет подтвердить диагноз.
- Ультразвуковое исследование брюшной полости. УЗИ желчного пузыря, поджелудочной железы выявляет признаки поражения органов. Характерно утолщение стенок и отечность желчного пузыря, наличие конкрементов в его полости и желчных протоках, неоднородность паренхимы поджелудочной железы, деформация ее контуров.
- Томография. Магнитно-резонансная панкреатохолангиография используется при недостаточной информативности других методов и помогает детально изучить структуру ПЖ и билиарной системы. Метод необходим для обнаружения кист и участков некроза, диагностики патологий печени и головки поджелудочной железы.
- РХПГ. Ретроградная холангиопанкреатография применяется для визуализации состояния желчевыводящих путей и панкреатических протоков. Метод позволяет выявить рентгенонегативные конкременты, оценить диаметр желчных протоков, состояние сфинктера Одди. По показаниям может осуществляться папиллосфинктеротомия.
В общем анализе крови при обострении холецистопанкреатита отмечают незначительный лейкоцитоз, повышение СОЭ. В биохимическом анализе мочи могут присутствовать билирубин и уробилин. При подозрении на гельминтоз проводят иммуноферментные исследования крови. С целью исключения патологий других органов ЖКТ производят обзорные рентгенограммы и рентгенологическое исследование с пероральным контрастированием.
Прежде всего, острый или обострившийся хронический холецистопанкреатит дифференцируют с острым аппендицитом. Основными диагностическими критериями являются локализация боли в эпигастрии или левом подреберье, УЗИ-признаки поражения ПЖ и билиарного тракта, положительные симптомы Мейо-Робсона и Кера. Обращают внимание на анамнез и длительность течения заболевания — быстрое нарастание симптомов на фоне общего благополучия свидетельствует в пользу острой хирургической патологии. Для обследования пациента привлекают гастроэнтеролога, гепатолога и хирурга.
Лечение
Препараты, которые пациенту при этом заболевании назначаются, это: антибиотики; обезболивающие средства (баралгин, анальгин); метаболические препараты (метилурацил); ферментативные средства (панкреатин, фестал); средства угнетения секреции сока (циметидин, омепразол). Питание при недуге должно быть нормализовано, а также должны быть исключены некоторые категории продуктов. Поэтому питание при данной болезни требует внимательного подхода – человеку необходимо полностью перестроить свой рацион, чтобы избежать повторных обострений заболевания.
Народные средства оказывают хорошее воздействие на органы пищеварения, поэтому лечение ими вполне оправдано, но только в комплексе с диетой и медикаментозной терапией. Что касается физиотерапии, то она назначается сугубо индивидуально, в зависимости от тяжести процесса и формы заболевания. Причём в стадии обострения она противопоказана, и при хроническом холецистопанкреатите её проводят лишь в стадии ремиссии. Иногда единственным возможным методом устранения патологии является хирургическое лечение.
Медикаментозное лечение
При хроническом холецистите и панкреатите назначаются медикаменты: антибиотики, обезболивающие, метаболические средства и ферментативные:
- Чтобы снять боль и улучшить работу желчного пузыря назначают спазмолитические средства. Это Папаверин, Анальгин.
- Для улучшения пищеварения и выработки достаточного количества ферментов – Креон, Панкреатин.
- Чтобы уменьшить выработку секрета железы – Омепразол.
- Антибактериальные препараты – Метронидазол.
- Для восстановления микрофлоры кишечника – Хилак.
Все эти средства нельзя использовать самостоятельно, они обязательно согласовываются предварительно с врачом.
Физиотерапия
В лечении холецистопанкреатита часто применяются физиопроцедуры.
- лекарственный электрофорез;
- рефлексотерапия (воздействие на активные точки);
- воздействие переменным током;
- магнитотерапия.
Физиопроцедуры проводятся после исчезновения болевого синдрома в фазу ремиссии. При воспалении желчного пузыря и поджелудочной железы полезны грязелечение, гидротерапия и санаторно-курортное лечение.
Хирургическое вмешательство

При неоднократном воспалении целесообразно проведение операции. Это означает, что операцию на желчном пузыре необходимо провести в течение 24 часов после госпитализации.
Острое воспаление желчного пузыря можно вылечить и без оперативного вмешательства. Однако после консервативной терапии часто возникают осложнения. В 30% случаев лечения хронического холецистопанкреатита врач назначает проведение операции.
После удаления органа, промывают брюшную полость, чтобы полностью убрать вытекшую желчь.
Пожилым людям или при повышенном хирургическом риске из-за сопутствующих заболеваний, хирургическое вмешательство могут отложить на более поздний срок.
Диетотерапия при холецистопанкреатите
Взрослым людям обязательно следует соблюдать правильное питание. При патологии хронический холецистопанкреатит диета — это образ жизни.
При острой форме заболевания врачи иногда разрешают отходить от установленных ими правил в плане питания, однако злоупотреблять этим не стоит.
Что подразумевает соблюдение диеты? Прежде всего это исключение вредных продуктов. Для составления рациона питания обращаются к лечащему доктору. Здесь важно учитывать течение болезни, наличие сопутствующих недугов, результаты анализов и вкусовые качества пациента.
Соблюдение диеты — важный этап лечения. Однако, этот метод не может выступать в качестве монотерапии. Одна диета не поможет вылечить холецистопанкреатит.
График приема питания следует рассчитать сразу. Принимать пищу рекомендуется каждые 2,5–3 часа. Например, завтрак должен составлять 30% от суточного рациона, второй завтрак — 10%, обед — 30%, полдник — 15%, ужин — 10%.
Соблюдение диеты помогает не переедать, полноценно питаться, не нагружать желудок и остановить воспалительный процесс.
Меню примерного рациона питания:
| Понедельник | Вторник | Среда | Четверг | Пятница | Суббота | Воскресенье |
| 3 яичных белка, овсянка на воде, слабый чай, крекеры или галетное печенье | овсяная каша, крекеры и ромашковый настой | омлет из картофеля, котлета на пару, яйцо всмятку, чай | яйцо всмятку, макароны с сыром, чай с молоком | паровой омлет с овощным салатом, гречневая каша с молоком, стакан теплого чая с лимоном | манная каша, зеленый чай, сырники в медовом соусе | порция овсянки, творог и крекер, кисель |
| стакан кефира или нежирный творог | пастила и мятный чай | отвар шиповника с карамелью | ромашковый чай с сухим бисквитом | галетное печенье и нежирное молоко | фрукты | овощной салат, безе |
| овощной суп, кусочек крольчатины или другого нежирного мяса, манка | морковное пюре, говяжья котлета, настой шиповника | суп с фрикадельками, запеченная рыба в лимонном соусе, зеленый чай | запеченные яблоки, суп вегетарианский, молоко | кисель или сухари с кефиром, картофельное пюре со сливочным маслом, простокваша | сельдерейный суп, рыба на пару, гречневая каша и овощной салат | тыквенный суп-пюре, компот, безе |
| стакан кефира с бисквитом | варенье из некислых ягод с кусочком вчерашнего хлеба и чаем | полдник — запеченные яблоки | творожная запеканка | творожное суфле, кисель | чай с лимоном и паровой омлет | яблоки, запеченные с творогом |
| компот из сухофруктов, не сладкое варенье | стакан нежирного домашнего йогурта, галетное печенье | 200 мл нежирного кефира или молока | овощной салат из помидор и огурцов, чай с лимоном | чашка кефира | простокваша и печеный пирог с мясом | нежирный творог, чай с лимоном |
Для составления рациона питания на неделю нужно знать какие продукты запрещено использовать и в каком виде готовят еду.
Пациентам с холецистопанкреатитом рекомендуется принимать протертую пищу. Готовить на пару, запекать, варить. Мясные бульоны использовать нежелательно.
Нельзя острые блюда, копчености, соления, готовые покупные продукты (супы в брикетах, каши быстрого приготовления). Запрещено кушать свежий хлеб, жирное мясо, сливки, бобовые, употреблять кофе и алкоголь.
Также в список запрещенных продуктов входят маринованные блюда, жиры животного происхождения, сдоба и грибы.
Народные методы

Поможет лечение хронического холецистита и панкреатита с помощью народных методов.
Самыми распространенными из них являются:
- Настои из полыни и тысячелистника. Для этого берется 1 ч. л. каждой из трав, заливается стаканом кипятка. Настаивать отвар нужно около 30 мин, после процедить и принимать по половине 3-4 раза в день.
- Настои из фиалки, мяты, липы, зверобоя, ромашки. Для этого потребуется взять по 1 ч. л. каждого из них и залить 500 мл кипяченой воды. Настоять полчаса, процедить и принимать перед едой по 1 стакану 3 раза в день.
- Настои из полыни, зверобоя и мяты. Эти травы обладают высокими лечебными свойствами. Они отлично себя зарекомендовали при лечении холецистопанкреатита. Для этого потребуется взять 1 ч. л. каждой травы и залить все 0,5 литров кипятка. Настоять минут 20, процедить и принимать по 1 стакану 2 раза в день натощак.
- Листья Золотого уса. Измельчить 2-3 листа растения, залить 500 мл кипятка, на среднем огне кипятить 10-15 минут. Настаивать 8 часов. Пить рекомендуется тёплую настойку 3 раза в день до еды, 50 мл. Курс 30 дней. Такое лечение помогает снять воспаление желчных путей, применяется при болезнях желчного пузыря.
- Земляника. Корни лесной земляники (1 ст. ложка) залить кипятком (250 мл). Дать настояться 1 час. Пить утром и вечером по 100 мл. Применяют при холецистите, гастрите, от панкреатита.
- Укроп. Укропная вода употребляется при проблемах с работой желудочно-кишечного тракта. Семена укропа залить кипятком, дать настояться. Пить 3 раза в день по 100 мл. Готовую укропную воду можно приобрести в аптеке.
В дополнение к медикаментозному лечению хронического холецистопанкреатита используется отвар шиповника, льняное масло, смесь касторки с любым свежевыжатым соком. Все это необходимо принимать за 30 минут до еды. Чтобы очистить ЖКТ, в еду добавляется женьшень, мускатный орех и базилик.
Осложнения
При холецистопанкреатите формируется выраженная недостаточность пищеварения, связанная с нарушением выделения желчи, отсутствием необходимых панкреатических ферментов. У пациентов возникает стеаторея и лиентерея, наблюдается значительное снижение веса. Вследствие вовлечения в патологический процесс островков Лангерганса может развиваться панкреатогенный сахарный диабет. Инфицирование прилежащих участков тонкого кишечника приводит к возникновению дуоденита.
Тяжелым осложнением холецистопанкреатита является панкреонекроз, который выявляется при активации ферментов внутри протоков ПЖ. У больных часто обнаруживается поражение желчного пузыря в виде перихолецистита и эмпиемы. Без лечения может произойти перфорация органа и выход инфицированного содержимого в свободную брюшную полость. При этом существует риск желчного перитонита. При обострении может формироваться полиорганная недостаточность, которая иногда приводит к летальному исходу.
Рекомендации по облегчению симптомов
Чтобы облегчить симптомы хронического панкреатита и холецистита, выполните следующие рекомендации:
- Выпивать минимум 2 литра воды в день.
- Включить в рацион: чеснок, женьшень, мускатный орех. Они помогут улучшить работу желчного пузыря и вывести оттуда вредные вещества.
- Уменьшите употребление жирных сортов мяса, куриных яиц, картофеля и всего остального, что сильно повышает холестерин.
- Чаще включать в рацион продукты, богатые витамином С, так как в них содержится много аскорбиновой кислоты. К таким продуктам относится: цветная капуста и брокколи, киви, цитрусовые, земляника, хрен, шпинат, чеснок, смородина черная.
- Отличный способ очистить желчный пузырь, это принимать касторовое масло с любым свежевыжатым соком.
Профилактические меры
Во время медикаментозного лечения хронического холецистопанкреатита, главное, это отказаться от спиртного и курения. Один из симптомов заболевания, это боли в верхней части живота, поэтому, откажитесь от тех продуктов, которые эту боль усиливают. Питание сделайте дробным, лучше всего прием пищи разделить на несколько раз, употребляя за один присест около 60 грамм еды. Количество жиров уменьшите, а вот витаминов, наоборот, увеличить.
Во время медикаментозного лечения хронического холецистопанкреатита назначается диета 5 которая предполагает ограничение в приеме жирного, жареного, копченого, соленого, мучного и сладкого. А также для лечения этого заболевания откажитесь от кофе, алкогольных напитков и курения. В целях профилактики острого течения заболевания принимайте минеральную воду по 250 мл до 6 раз в день. Во время диеты при хроническом панкреатите и холецистите больному разрешается есть рыбу и нежирное мясо только в отварном виде, супы из овощей, кисломолочные продукты, и каши.
Помимо всего, для лечения хронического холецистопанкреатита очень важно соблюдать установленные правила, вести здоровый образ жизни и избегать стрессов. Любое заболевание излечимо, если следить за собой и выполнять рекомендации врача.
Панкреатит

Пищеварительная система человека состоит из нескольких крупных отделов, тесно связанных между собой. На первый взгляд может показаться, что основную роль в переработке продуктов играет желудок, однако это не совсем так. Для полноценного обмена веществ необходимо воздействие ферментов и жидкостей, выделяемых другими органами — печенью, желчным пузырем, поджелудочной железой. Наиболее часто проблемы возникают с последней, особенно у людей пожилого возраста. Это происходит из-за воспалительного процесса, возникающего вследствие закупорки протоков.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.

Симптомы
Обычно заболевание проявляется за достаточно долгий период — чаще всего им страдают люди преклонного возраста, у которых накопились проблемы желудочно-кишечного тракта и желчевыводящих путей. Механизм развития панкреатита заключается в том, что активные пищеварительные ферменты перестают выводиться из органа и начинают разрушать его изнутри. Железа, по сути, переваривает сама себя. Этот процесс сопровождается разрушением близлежащих соединительных тканей и сосудов. Кроме того, ярко проявляются симптомы интоксикации организма. Для острого панкреатита характеры такие симптомы:
- непрерывная сильная боль — тупая или режущая, — локализующаяся в правой или левой части подреберья, в области желудка или же имеет опоясывающий характер;
- повышение температуры до 38-40 градусов;
- резкие перепады артериального давления;
- изменение цвета кожи от нормального до бледно-серого или землистого;
- заострение черт лица, резкая потеря веса;
- тошнота, икота, отрыжка, сухость во рту;
- рвота, не приносящая облегчения, имеющая выраженный горький желчный вкус.
Признаки панкреатита могут усилиться в течение 2-3 дней до критического состояния. Без оказания своевременной помощи приступ может закончиться летальным исходом. Скорость нагнетания симптомов зависит от общей тяжести течения болезни и осложняющих факторов. Часто первичные проявления дополняются вторичными, связанными с нарушением работы всей пищеварительной системы:
- запор, который затем может смениться сильной диареей;
- одышка, вызванная обильной рвотой;
- появление желтого налета на языке;
- сильное вздутие живота и затвердение его мышц;
- проступание сине-зеленых пятен в области пупка, паха и на пояснице;
- пожелтение белков глаз и кожи, чаще всего — при развитии склерозирующего панкреатита.
Боль при панкреатите считается одной из наиболее сильных среди всех видов заболеваний. Случается так, что ее степень приводит к потере сознания. Локализация будет зависеть от того, какой отдел органа поврежден — головка, тело или хвост.
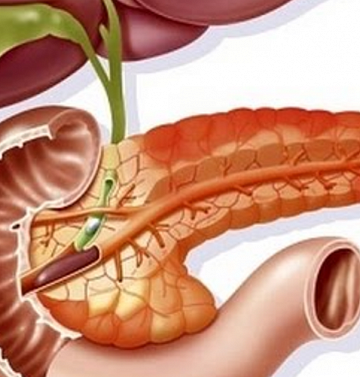
Причины возникновения панкреатита
Заболевания поджелудочной железы крайне редко носят изолированный характер. В подавляющем большинстве случаев они связаны с нарушениями работы желчного пузыря, в особенности, если человек страдает от образования камней в нем. При этом воздействие на поджелудочную железу оказывается очень агрессивно: ткани повреждаются из-за влияния ферментов и желчи. Причинами таких нарушений могут быть:
- патологии желчного пузыря и протоков;
- заболевания желудка и двенадцатиперстной кишки;
- отравления различного характера;
- хроническая гипертония;
- заболевания сосудов;
- атеросклероз; .
Одной из наиболее распространенных причин появления сбоев в работе органов является неправильное питание. Жирная, острая пища, а также продукты, содержащие вредные химические примеси — все это постепенно ослабляет защитные силы поджелудочной железы. Кроме того, по статистике, 40 % случаев обнаруживается у пьющих людей. Симптомы панкреатита могут появиться также по таким причинам:
- патологическая беременность;
- регулярное переедание;
- агрессивное медикаментозное воздействие;
- травмы живота;
- острые аллергические реакции;
- инфекционное и бактериальное воздействие;
- наследственность.
На состоянии желудочной железы сказываются все травмирующие обстоятельства, даже если их действие было направлено на другие органы. Так, среди причин можно назвать химические отравления, аллергию, ряд тяжелых заболеваний других отделов организма — печеночная и почечная недостаточность, атеросклероз, гепатит. Нередко проблемы с поджелудочной железой возникают во время вынашивания ребенка.
К какому врачу обратиться?
Чем раньше начнется компетентное лечение заболевания, тем легче будет его устранить. Панкреатит обычно начинает проявляться незначительно, ухудшение состояния занимает достаточно долгий период. Своевременный поход к специалисту предотвратит критическую ситуацию. Выявит симптомы панкреатита и назначит лечение врач:
Наши специалисты





Указанные на сайте цены не являются публичной офертой. Для уточнения стоимости услуг и записи на прием к врачу обращайтесь по телефону 8 (495) 255-37-37.
Цены на услуги
| Прием (осмотр, консультация) врача-гастроэнтеролога первичный | от 2 530 руб. |
Для того, чтобы правильно поставить диагноз, доктор начнет прием с конкретизации клинической картины. Обстоятельства, при которых развивается болезнь, помогают задать верное направление последующему лечению и сделать акценты на первостепенных проблемах. К тому же, на течение болезни оказывают влияние сопутствующие недуги. Для выяснения необходимых сведений врач задаст пациенту такие вопросы:
- Какие именно симптомы причиняют беспокойство?
- Давно ли они дают о себе знать?
- Были ли раньше подобные проблемы?
- Есть ли у пациента другие заболевания пищеварительной системы?
- Какие еще острые или хронические патологии у него диагностированы?
- Проводилось ли в недавнем времени какое-либо медикаментозное лечение?
- Страдает ли пациент от аллергии?
После этого будет проведен внешний осмотр и пальпация живота. Обязательным является проведение УЗИ и лабораторных анализов мочи, крови и кала. При необходимости проводят компьютерную или магнитно-резонансную томографию.
Лучшие методы лечения
Терапевтическое воздействие на заболевание оказывается на фоне соблюдение так называемой «триады»: голодания, холода и покоя. Отказ от пищи на определенный срок или употребление минимальных порций является обязательным условием выздоровления. При этом проводится обязательное воздействие медицинскими препаратами. Для лечения панкреатита применяют такие группы медикаментов:
- спазмолитики;
- обезболивающие;
- противовоспалительные;
- стимулирующие отток желчи;
- снижающие уровень ферментов.
Нередко в обезболивающих целях специалисты назначают наркотические анальгетики. В первые три дня критически необходим полный отказ от еды, пить можно только воду в неограниченных количествах. Для уменьшения отека и боли применяют холодные сухие компрессы — лучше всего в этих целях использовать грелку, наполненную льдом. Хирургическое лечение панкреатита может понадобиться в таких случаях:
- закупорка двенадцатиперстной кишки;
- перитонит, вызванный отравлением ферментами;
- отторжение отмерших тканей поджелудочной железы;
- при неэффективности консервативного лечения;
- при распространении воспалительного процесса на другие органы.
Операции бывают трех видов: срочные, отсроченные и плановые. Тип зависит от тяжести конкретного случая и индивидуальных показаний. Среди методик выделяют полное или частичное удаление органа, дренаж жидкости из новообразований, воздействие на поврежденные участки. По возможности операцию проводят эндоскопическими малоинвазивными способами, в тяжелых случаях осуществляется рассечение тканей.
Особенности приема пищи при панкреатите
Для заболевания этого типа крайне важно строгое соблюдение диеты. Для минимальной нагрузки на пищеварительную систему составляют специальное легкоусвояемое меню. Лучшее лечение панкреатита — это голодание. После приступа болезни его нужно соблюдать как минимум три дня. После этого порции нужно увеличивать постепенно, при этом пища не должна быть слишком горячей. Употребляют такие блюда:
- жидкие каши на воде — овсяная, рисовая, перловая;
- овощные пюре без соли и масла — картофельное, тыквенное, кабачковое, морковное;
- подсушенный хлеб с несладким слабым чаем, предпочтительно зеленым;
- фруктовые кисели и пудинги без добавления сахара.
Категорически запрещено употреблять пищу в других видах — жареном, печеном, вареном. Пищу следует измельчать до кашицеобразного состояния, остужать до температуры 35-40 градусов. Нужно отказаться от соли, растительных и животных жиров, сахара, любых приправ. Необходимо есть 8 раз в день маленькими порциями. Такая диета длится не менее недели. После этого можно постепенно добавлять:
- белков — 80 гр.;
- жиров — 60 гр.;
- углеводов — 280 гр.
При тяжелых симптомах и течении панкреатита лечение диетой должно проводиться крайне ответственно. Ослабленному органу необходимы максимально облегченные условия для восстановления. При этом нельзя совсем отказываться от пищи на длительный срок — в сочетании с приемом лекарственных средств это пагубно скажется на состоянии слизистой оболочки желудка.
Диагностика заболевания
Своевременное выявление проблемы не только ускорит процесс выздоровления, но даже может спасти жизнь пациенту. Панкреатит является патологией, которая при постепенном ухудшении состояния способна провоцировать очень тяжелые обострения. Постоянный контроль над ситуацией, особенно если проблема была обнаружена ранее, крайне необходим. Для этого используют такие методы диагностики:
- Анализы крови. Применяют общий клинический и биохимический метод. Цена одного анализа — от 600 рублей, точность — от 70 %.
- Исследование мочи. Цена — от 120 рублей. Точность — около 60 %.
- Копрограмма — анализ кала на содержание жиров. Стоимость — от 300 рублей. Точность при диагностике — около 70 %.
- При симптомах панкреатита проводят УЗИ органов брюшной полости. Точность результатов — свыше 80 %, стоимость обследования — от 800 рублей.
- МРТ. Проводится, когда результатов ультразвукового исследования недостаточно. Точность — свыше 95 %, стоимость процедуры — от 4 000 рублей.
- Гастроскопия. Необходима для изучения состояния двенадцатиперстной кишки и взятия образцов жидкостей и тканей. Эффективность — около 90 %, стоимость — от 1 100 рублей.
- Рентгенография. Необходима для оценки общего состояния брюшной полости. Точность — около 75 %, стоимость — от 400 рублей.
Дополнительным способом диагностики служит холецистохолангиография — рентгенологический метод обследования желчного пузыря с применением контрастирующих веществ. Еще один способ — эндоскопическая ретроградная холангиопанкреатография, которая позволяет получать точные сведения о состоянии двенадцатиперстной кишки и дуоденального сосочка.
Что делать, если симптомы не проходят?
При соблюдении всех врачебных рекомендации и своевременном начале терапии заметный результат появляется уже через 4-6 недель. Однако далеко не всегда удается добиться желаемого эффекта, особенно если заболевание протекает в хронической форме. Даже если основные опасные симптомы удалось устранить, пациента еще долго могут мучить такие проявления болезни:
- тяжесть в боку;
- снижение аппетита;
- тошнота;
- общая слабость;
- проблемы со стулом;
- боль в животе, особенно после еды;
- повышенная утомляемость.
Такие осложнения всегда носят индивидуальный характер. Нельзя пытаться самостоятельно изменить схему лечения или принимать препараты, не рекомендованные специалистом. Только врач может определить, какие методы лечения панкреатита будут наиболее эффективными. В зависимости от тяжести случая могут быть рекомендованы такие способы лечения панкреатита:
- переход к более строгой диете;
- смена схемы приема лекарственных препаратов;
- переход с домашнего лечения на стационарное;
- хирургическое вмешательство.
Очень важно, чтобы терапевтические меры носили комплексный характер. Выздоровление возможно только при соблюдении правильного режима питания, большом количестве отдыха, своевременном приеме лекарств. На время курса следует также отказаться от курения и соблюдать распорядок дня. Выполнение этих мер поможет в кратчайшие сроки почувствовать значительное улучшение ситуации.
Контроль эффективности лечения
Для того, чтобы оценить эффективность терапии, необходимо постоянно проводить мониторинг общего состояния. Если улучшения не наступают в течение 3-6 недель с момента начала лечения, это может являться поводом для перехода к более радикальным методам лечения — госпитализации или хирургическому вмешательству. Средства контроля результативности лечения служат:
- лабораторные анализы мочи;
- биохимическое и клиническое исследование крови;
- копрограмма;
- УЗИ, при необходимости — МРТ;
- гастроскопия.
Лабораторные анализы могут проводиться регулярно, для мониторинга изменений в химическом балансе систем организма, а аппаратное исследование — по показаниям, для получения промежуточных результатов. Важным фактором служит также самочувствие пациента. Однако очень важно, чтобы лечение не прекращалось с наступлением улучшений. Для выздоровления необходимо пройти полноценный курс.
Когда нужно лечь в больницу?
Лучшее лечение панкреатита возможно только в стационарных условиях. Постоянный контроль персонала, правильная диета, постельный режим — все это благоприятно сказывается на сроках выздоровления. Однако пребывание в стационаре часто негативно сказывается на настроении пациентов и требует дополнительных затрат. Госпитализация при панкреатите рекомендована в таких случаях:
- затяжное течение болезни;
- появление осложнений;
- комплексная природа заболевания — панкреатит в совокупности с холециститом, печеночной недостаточностью, язвой двенадцатиперстной кишки;
- неэффективность амбулаторного лечения;
- необходимость подготовки к операции;
- частые рецидивы болезни при ее хронической природе;
- острый приступ патологии.
Лечение панкреатита в больнице может иметь две разновидности: срочное и плановое. Первое заключается в неотложной госпитализации при обострении хронического типа или внезапном первичном приступе, а также перед неотложной операцией. Второе рассматривается как терапевтическая мера для улучшения общего самочувствия или усиления эффективности медикаментозного воздействия.
Чем опасен панкреатит?
Взаимосвязь работы всех органов пищеварительной системы приводит к тому, что выведение из строя даже одного компонента может иметь серьезные последствия. На первый взгляд, поджелудочная железа не имеет такого значения в переработке пищи, как желудок или кишечник, однако это впечатление обманчиво. Максимальное усвоение полезных веществ из пищи возможно благодаря таким функциям органа:
- выработка ферментов;
- преобразование желчи для целей пищеварение;
- производство инсулина;
- выработка других гормонов — глюкагона, гастрина, тиролиберина и других.
Симптомы панкреатита, его причины и лечение — это тесно взаимосвязанные понятия. Терапевтическое воздействие необходимо начинать оказывать незамедлительно, как только первые признаки заболевания были выявлены. При промедлении или неправильном лечении больной может столкнуться с отдаленными последствиями. К ним относятся:
- нагноение поджелудочной железы;
- эрозии и образование кист;
- непроходимость кишечника;
- сахарный диабет;
- тахикардия;
- одышка в результате застоя жидкости в плевральной области;
- появление злокачественных опухолей.
Даже если до развития смертельно опасных осложнений дело не дойдет, не вылеченный панкреатит все равно значительно снизит качество жизни. Он влияет на общее состояние пищеварительной системы, снижает самочувствие, замедляет процессы, происходящие в организме. Часто последствиями заболевания становятся проблемы с желудком, желчным пузырем, кишечником, печенью, ухудшается работа сердечно-сосудистой системы.
Как проявляется панкреатит у пожилых?
Наиболее часто у людей преклонного возраста встречается хроническая форма заболевания. Это обусловлено тем, что в течение жизни поджелудочная железа испытывает сильное негативное влияние со стороны внешних и внутренних факторов. Происходит ее постепенное истощение, что приводит к хронизации патологии. Наиболее часто встречаются такие формы панкреатита:
- рецидивирующая;
- псевдоопухолевая;
- латентная;
- с хроническим болевым синдромом.
Наиболее частым подвидом заболевания является латентная форма. Она обусловлена незначительным болевым синдромом в эпигастральной области в сочетании с общими признаками интоксикации — тошнотой, вздутием, расстройством пищеварения, диареей и запорами. Признаки панкреатита в преклонном возрасте вообще носят менее выраженный болевой характер, чем в молодости. Причины его развития таковы:
- хронические заболевания печени, желчного пузыря и протоков;
- гастрит и язва желудка и двенадцатиперстной кишки;
- рефлюксы — ослабление сфинктеров пищеварительных органов;
- употребление алкоголя и курение;
- частые переедания;
- несбалансированное питание с большим количеством сахара, углеводов, животных и растительных жиров, веществ химического происхождения.
Преклонный возраст больных оказывает влияние и на то, какими методами будет вестись борьба с заболеванием. При назначении препаратов обязательно учитываются сопутствующие проблемы со здоровьем, среди которых чаще всего встречаются нарушения работы сердечно-сосудистой системы. Лечение панкреатита будет осуществляться по такой схеме:
- обеспечение полного покоя;
- голодание в течение 3-5 дней после приступа;
- прикладывание резиновой грелки со льдом к области живота;
- введение при помощи капельницы обезболивающих и антигистаминных препаратов, панкреатических и кишечных ферментов;
- соблюдение строгой диеты.
Соблюдение оздоровительного режима питания является одним из наиболее значимых этапов лечения. Питание должно быть дробным, приниматься восемь раз в день порциями по 250-300 граммов. Важно соблюдать диетический состав продуктов и способ их обработки — овощные пюре, перетертые супы, фруктовые кисели, со временем — домашние паштеты из нежирных сортов птицы и рыбы, паровые омлеты и яйца всмятку.
Источник https://medaboutme.ru/articles/kholetsistit_i_pankreatit_obshchee_i_razlichiya/
Источник https://clinic-a-plus.ru/articles/gastroenterologiya/20604-priznaki-patogenez-i-metody-lecheniya-kholetsistopankreatita.html
Источник https://openclinics.ru/bolezni/pankreatit/