Причины отсутствия овуляции

Менструальные циклы обусловлены ростом фолликула и выходом из него яйцеклетки. Это явление называется овуляцией. Дальше яйцеклетка попадает в просвет маточной трубы, где может быть оплодотворена сперматозоидом. Зачатия не может произойти, если встреча этих двух половых клеток не состоится. Поэтому далеко не каждый половой акт заканчивается оплодотворением. Необходимо одновременное совпадение нескольких условий, один из которых, – произошедшая накануне овуляция.
Ановуляция – состояние, при котором по разным причинам не происходит выход яйцеклетки. Наступление беременности естественным путем при этом невозможно. Но это не означает, что у здоровой женщины уже через месяц половой жизни без предохранения обязательно должно произойти зачатие. Момент разрыва фолликула теоретически просчитывается, но на практике овуляция может наступить как раньше так и позже срока (может зависеть от внешних факторов), могут быть циклы без овуляции (4 раза в год такие циклы это норма), не каждая яйцеклетка способна к оплодотворению. Считается, что у здоровых пар 25 лет, планирующих беременность процент её наступления (именно из-за непредсказуемости цикла) составляет около 30-35 %, который немного отличается от процента при ЭКО при тех же условиях. Причиной могут быть значительнее отклонения, связываемые с патологиями. О бесплодии можно говорить, если беременность не наступает в течение года жизни с партнером без использования контрацепции до 35 лет и в течение 6 месяцев если партнерше больше 35 лет.
Одной из причин может оказаться ановуляция. Этот диагноз ставится после целевого обследования.

Физиологические причины отсутствия овуляции
Есть ряд состояний, при которых здоровый женский организм не предоставляет яйцеклетку в течение одного или целого ряда циклов. И это совершенно нормально с точки зрения физиологии. Так, овуляция прекращается сразу после наступления беременности и возобновляется только после окончания лактации. Перестройка организма происходит за счет естественной реакции эндокринной системы.
Овуляция не всегда наступает одновременно с началом менструаций у девочек-подростков. Отсрочка половозрелости может растянуться до двух лет. И это тоже считается физиологической нормой.
В детородном возрасте вне периодов беременности и лактации у женщин могут наступать паузы так называемого отдыха, в которые овуляции не происходят по физиологическим причинам. Такие состояния наступают периодически и могут иметь протяженность несколько циклов. В норме на протяжении года происходит от одного до 5 раз пропуска выхода ооцита.
Количество яйцеклеток у женщин ограничено, поэтому при исчерпании их лимита наступает естественная менопауза. К концу детородного возраста овуляция может происходить нерегулярно.
Какие заболевания могут быть причиной ановуляции
К патологической ановуляции приводят, прежде всего, заболевания эндокринной системы. Большую роль в управлении процессами, происходящими в яичниках, играют так называемые мозговые железы – гипофиз и гипоталамус. Они вырабатывают важные гормоны, влияющие на созревание половых клеток. Нарушение кровообращения мозга или его опухоли часто становятся причиной ановуляции. Для нормальной работы яичников опасность представляют:
- поражение гипофиза опухолью;
- нарушение функции гипоталамуса;
- повышенный уровень пролактина;
- повышение уровня андрогенов;
- стрессы.
Отсутствие овуляции также может возникнуть на фоне:
- воспаления придатков;
- поликистоза яичников;
- нарушения работы щитовидной железы;
- заболевания печени;
- травм и патологий внутренних половых органов;
- недостаточного или избыточного веса;
- приема препаратов гормональной контрацепции;
- неконтролируемый прием стероидных препаратов.
Названные заболевания и патологические состояния не обязательно сопровождаются полным отсутствием овуляции. Но если ановуляция имеет место, то она связана с одной из этих причин либо их комплексом.
Симптомы и диагностика
При нормальном менструальном цикле, который длится 28-30 дней, овуляция происходит между 9-м и 14-м днем. Выход яйцеклетки можно отследить в домашних условиях при помощи овуляторного теста, который можно купить в любой аптеке. Если тест положителен, то это означает, что наступил самый благоприятный момент для зачатия. К косвенным признакам приближения и наступления момента созревания и выхода ооцита относится изменения характера вагинальных выделений – они становятся прозрачными. Если у женщины понижен болевой порог, то она может почувствовать тянущую боль в области яичника в момент разрыва доминантного фолликула.
Об отсутствии овуляции могут свидетельствовать многие нарушения функции яичников, в том числе и поликистоз. Они проявляются как сбой цикла, задержки менструации или полное их отсутствие. Явные признаки ановуляции:
- отсутствие естественного повышения ректальной температуры, наблюдаемое в середине цикла;
- не изменяется характер выделений из влагалища в период между менструациями;
- резкое ухудшение состояния кожи и волос;
- отрицательный тест на овуляцию в вероятные дни.
Чтобы более точно установить факт ановуляции, ее необходимо контролировать 3-4 менструальных цикла подряд.
Даже если женщина не планирует беременность в ближайшее время, при симптомах ановуляции ей необходимо обратиться к гинекологу, чтобы предотвратить развитие первичных заболеваний.
Диагноз ановуляция может поставить только врач. Для этого ему необходимо провести динамический анализ менструальных циклов на основе наблюдений. Пациентка проходит обследование:
- сбор анамнеза и гинекологический осмотр;
- УЗИ органов малого таза, щитовидной железы;
- УЗИ молочных желез;
- исследование головного мозга (МРТ, КТ) при необходимости.
Лечение при отсутствии овуляции
На основании результатов обследования устанавливается причина отсутствия овуляции у женщины детородного возраста. Но нередко данное нарушение связано с образом жизни, стрессами, нездоровым питанием и различными злоупотреблениями. В таком случае бывает достаточно прийти к здоровому образу жизни, устранить факторы стресса (возможно, пройти курс психотерапии) и овуляция восстанавливается. Если в ходе обследования были выявлены нарушения гормонального фона, то лечение состоит в его стабилизации. Врач может назначить гормональные или метаболические препараты.
При поликистозе яичники увеличиваются в размерах и уплотняются, что затрудняет выход яйцеклетки. Кроме того, они начинают продуцировать излишек андрогенных гормонов, что подавляет созревания женских половых клеток внутри фолликулов. Бесплодие, возникающее из-за поликистоза, лечится терапевтически или хирургически, путем резекции яичников.
При различных патологиях, приведших к состоянию, когда яйцеклетка не выходит, в гинекологии выбирается соответствующая стратегия лечения. Само по себе отсутствие овуляции – это всего лишь симптом первичного заболевания или целого комплекса. Поэтому очень важным этапом при восстановлении функции яичников и нормализации менструального цикла является диагностика.

Если нет овуляции: что делать, чтобы забеременеть?
Прежде всего, необходимо удостовериться, что причина не наступления зачатия имеет женский фактор. Первичный диагноз бесплодия ставят паре, если она не может забеременеть при регулярных половых контактах без использования методов контрацепции. Проблема может крыться совсем не в ановуляции, а, например, в низком качестве мужской спермы. К тому же отсутствие зрелых яйцеклеток и их выход в просвет фаллопиевой трубы не единственная причина бесплодия. Существует целый ряд причин, по которым зачатие естественным образом наступить не может.
Если желанная беременность не наступает, можно самостоятельно проверить наличие овуляции при помощи теста, который продается в аптеке. С 11-го по 15-й день менструального цикла (считать с первого дня менструации) проводится тест в домашних условиях. Наиболее подходящую дату замера можно вычислить, отсчитав 17 дней от даты наступления будущей менструации. Тест покажет пик созревания яйцеклетки, сопровождающийся ростом лютеинизирующего гормона (ЛГ). Через 1-2 дня фолликул разрывается, высвобождая яйцеклетку.
Чтобы определить истинную причину фактического бесплодия, женщине необходимо обратиться к врачу. Женский фактор бесплодия имеет в настоящий момент практически такую же статистику как и мужской фактор, поэтому даже если у мужчины нет явных признаков низкой фертильности и есть признаки женского фактора (ановуляция, признаки спаечного процесса) все равно параллельно с обследованием женщины необходимо исключить мужской фактор бесплодия. Для этого делается анализ спермы, которую мужчина сдает в медицинском учреждении.
По результатам обследования женщины определяется причина имеющейся дисфункции яичников. Далее следует лечение, которое может занять от нескольких недель, до нескольких месяцев, в зависимости от диагноза. Состояние патологической ановуляции – не приговор. В большинстве случаев оно преодолевается терапевтическим или хирургическим путем, и женщина с большой вероятностью может забеременеть естественным образом. Во многих сложных случаях поможет вспомогательные репродуктивные технологии (ЭКО).
Профилактика проблем, связанных с ановуляцией
Причины отсутствия нормального созревания и выхода яйцеклеток, не относящиеся к врожденным патологиям и наследственным факторам, могут быть предупреждены с помощью профилактики. Каждая женщина должна вести дневник менструаций. В случаях сбоев цикла необходимо внепланово обратиться к гинекологу. Своевременное обследование поможет определить причину сбоя и не допустить осложнений. Женщина должна следить за рационом питания, не допускать отклонения массы тела от ее возрастной нормы. Ожирение или анорексия – состояния, при которых гормональная система дает сбой, непременно отражающийся на функции детородных органов. Иметь нормальный индекс массы тела полезно не только для зачатия, но и для нормального вынашивания плода.
Женщинам не рекомендуется самостоятельно выбирать гормональные препараты и принимать их бесконтрольно. Это может привести к целому комплексу проблем, в числе которых и бесплодие по причине дисфункции яичников.
Женское бесплодие — симптомы и лечение
Что такое женское бесплодие? Причины возникновения, диагностику и методы лечения разберем в статье доктора Титова Сергея Юрьевича, гинеколога со стажем в 27 лет.
Над статьей доктора Титова Сергея Юрьевича работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Бесплодие (Female infertility) — это заболевание, при котором беременность не наступает после 12 месяцев регулярной половой жизни без использования контрацептивов. Для женщин старше 35 лет диагноз «бесплодие» ставят через шесть месяцев.
Диагностика и лечение по поводу бесплодия могут быть начаты не ранее, чем через год после первых попыток забеременеть. Для женщин старше 35 лет срок сокращается до полугода.
Распространённость
Среди женщин 15-44 лет, когда-либо бывших замужем, диагноз «бесплодие» был поставлен:
- в 20-24 года — 1,7 %;
- в 25-29 лет — 3,3 %;
- в 30-34 года — 6,3 %;
- в 35-39 лет — 6 %;
- в 40-44 лет — 5,8 % [14] .
В Российской Федерации, по разным данным, бесплодны от 15 до 24 % браков. Точных данных нет, но врачи даже на основе имеющихся бьют тревогу [1] [3] [4] [6] .
Основные причины бесплодия у женщин
К бесплодию могут приводить как врождённые, так и приобретённые заболевания:
- Врождённые заболевания (пороки развития половых органов):
- гипоплазия матки (размеры матки меньше, чем должны быть в норме);
- удвоение матки;
- перегородки полости и шейки матки.
- Воспалительные заболевания, приводящие к непроходимости маточных труб (самая частая причина бесплодия): ;
- воспаление полости матки; — воспаление придатков матки; или хламидиозная инфекция.
- Другие заболевания и операции:
- новообразования матки и эндометрия — миомы матки, полипы эндометрия и цервикального канала;
- нарушение работы органов, вырабатывающих гормоны (гипофиза, гипоталамуса, яичников, щитовидной железы, надпочечников);
- аборты и операции на матке и придатках [1][3][4][6] .
Вторичное бесплодие — это состояние, когда женщине не удаётся зачать ребёнка, хотя раньше она была беременна. Причины вторичного бесплодия зачастую связаны с возрастом и перенесёнными заболеваниями.
Бесплодие от противозачаточных таблеток
В подавляющем большинстве случаев комбинированные оральные контрацептивы (КОК) к бесплодию не приводят. Осложнения после их приёма развиваются крайне редко и выражаются в том, что у женщины прогрессируют заболевания, которые были до приёма КОК: эндометриоз, миома матки и гипоплазия эндометрия.
Также может развиться синдром гиперторможения гонадотропной функции гипофиза (СГГФГ) — гормональная дисфункция, из-за которой прекращаются менструации. СГГФГ — это одна из наиболее распространённых форм вторичной аменореи. После приёма КОК в течение года и более СГГФГ возникает у 1–2 % пациенток [12] .
Психологические причины бесплодия
Стресс может повлиять на либидо и сексуальную функцию и снизить возможность женщины забеременеть. Сильные нервные потрясения способны нарушить менструальный цикл, при этом может не происходить овуляция, что также приводит к бесплодию.
Генетические факторы бесплодия
Генетическое бесплодие возникает, если нарушается структура генов яйцеклеток.
Хромосомы у взрослого человека могут повредиться:
- под воздействием радиации и химикатов;
- из-за загрязнений окружающей среды и неправильного образа жизни, например при употреблении наркотиков.
Причины генетического бесплодия у женщин:
- Нарушение механизмов расхождения хромосом при созревании яйцеклетки. После 40 лет около 80 % яйцеклеток имеют хромосомную патологию.
- Врождённые хромосомные нарушения, например слияние хромосом или инверсия, при которой поворачивается участок хромосомы.
- Врождённые аномалии числа половых хромосом: синдромы Шерешевского — Тёрнера и Свайера, а также трисомия Х-хромосомы — синдром, при котором развивается недостаточность функции яичников и возрастают риски внутриутробной гибели плода.
- Синдром Нунан (Ульриха — Тёрнера) — женщина не может забеременеть из-за первичной недостаточности функций яичников.
Молекулярно-генетические нарушения:
- Мутации в генах, отвечающих за свёртывающую систему крови. Избыток гомоцистеина, повышенная свёртываемость крови и склонность к образованию тромбов могут привести к бесплодию и невынашиванию беременности.
- Нарушенная способность эндометрия к имплантации и смещение времени имплантационного окна.
- Синдром Мартина — Белл (синдром ломкой X-хромосомы). У женщин-носительниц предмутационного состояния в 15–25 % случаев развивается синдром раннего истощения яичников.
- Синдром Каллмана — мутации в генах, из-за которых развилась вторичная недостаточность функции яичников, или гипогонадотропный гипогонадизм (нарушения в работе гипоталамо-гипофизарной системы).
Генетические аномалии при бесплодии встречаются не чаще, чем в 10 % случаев, и преобладают у мужчин. У женщин нарушения в основном связаны с изменением числа и структуры хромосом, мутациями генов. Такие патологии чаще возникают после 40 лет [13] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы женского бесплодия
Основной признак бесплодия у женщин — это отсутствие беременности при регулярной половой жизни без применения методов контрацепции. Также бесплодие проявляется симптомами тех заболеваний, из-за которых беременность не наступает.
При воспалительных заболеваниях и инфекционных процессах:
- неприятные выделения из половых путей;
- боли в животе;
- зуд и дискомфорт в наружных половых органах;
- повышение температуры тела.
При миоме матки и эндометриозе:
- боли внизу живота и при половых актах;
- обильные менструации;
- нарушения менструального цикла — менструации продолжительностью более 7 дней и чаще, чем через 21 день;
При гормональной дисфункции и заболеваниях органов, вырабатывающих гормоны:
- нарушения менструального цикла;
- перерывы между менструациями более 35 дней или отсутствие менструаций [1][3][4][6] .
Патогенез женского бесплодия
Женское бесплодие возникает в результате заболеваний репродуктивной системы, при которых нарушаются следующие процессы:
- Созревание яйцеклетки.
- Оплодотворение яйцеклетки.
- Имплантация оплодотворённой яйцеклетки.
- Развитие плодного яйца и дальнейшее вынашивание беременности [2] .
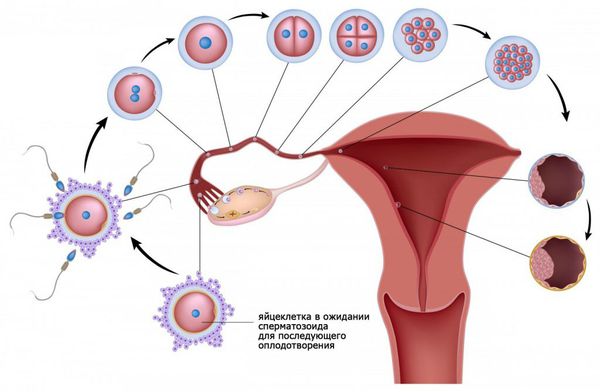
При половом акте миллионы сперматозоидов, содержащиеся в сперме мужчины, попадают во влагалище женщины. Недостаточное количество здоровых сперматозоидов или их отсутствие препятствует возникновению беременности и называется мужским фактором бесплодия.
Через два часа после полового акта большинство сперматозоидов погибает во влагалище. Только самые «сильные и здоровые» сперматозоиды проникают через шейку матки в матку. Бесплодие может возникнуть, если сперматозоиды не могут преодолеть цервикальный канал (шеечный фактор бесплодия).
Причины непроходимости цервикального канала:
- полип шейки матки — это опухолевидное образование, растущее из стенки цервикального канала в его просвет, имеющее ножку или широкое основание;
- рубцовая деформация шейки матки, появляющиеся, в основном после родов или хирургических вмешательств на органах половой системы;
- аномальное положение матки (резкий загиб кзади или кпереди);
- иммунологические причины (сперматозоиды теряют подвижность в слизи канала).
Из матки сперматозоиды проникают в маточные (фаллопиевы) трубы. Непроходимость маточных труб определяет трубный фактор бесплодия. Основная причина непроходимости маточных труб — спаечный процесс после перенесённых воспалительных заболеваний.
Сперматозоиды стремятся оплодотворить созревшую яйцеклетку, которая выходит из доминантного фолликула в одном из яичников. Нарушение овуляции и отсутствие созревшей яйцеклетки называется ановуляцией. Это состояние является причиной эндокринного бесплодия.
Причины отсутствия овуляции:
- нарушение работы органов, вырабатывающих гормоны (гипофиза, гипоталамуса, яичников, щитовидной железы, надпочечников);
- преждевременное истощение (старение) яичников — отсутствие примордиальных фолликулов (мелких фолликулов, находящихся в начальной стадии своего развития), из которых созревает яйцеклетка [1][3][4][6] .
Оплодотворение яйцеклетки происходит в просвете маточной трубы. Далее оплодотворённая яйцеклетка движется по маточной трубе в сторону матки. При непроходимости маточных труб перемещение яйцеклетки к матке затруднено или становиться невозможным.
После того как произойдёт овуляция , яичники начинают вырабатывать прогестерон. Под действием гормона утолщается внутренняя слизистая оболочка тела матки ( эндометрий ) , и оплодотворённая яйцеклетка полностью погружается в него. Хронические воспалительные заболевания (эндометрит, инфекции, эндометриоз, гормональная дисфункция, миома матки) и другие патологические процессы мешают продвижению яйцеклетки и её имплантации в эндометрий. Это может приводить к присоединению бластоцисты ( ранняя стадия развития зародыша ) к маточной трубе и развитию внематочной беременности.
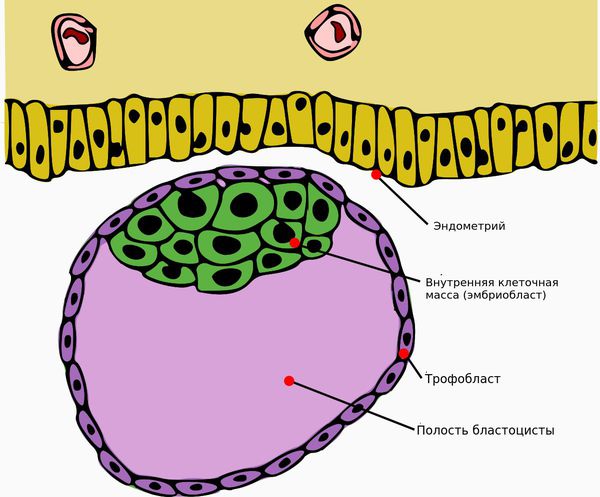
К остановке развития зародыша и выкидышу может привести неправильное прикрепление яйцеклетки к эндометрию. [1] [3] [4] [6] . Мутации генов в сперматозоидах, яйцеклетке или уже в оплодотворённой яйцеклетке также могут стать причиной неразвивающейся беременности [2] [5] .
Классификация и стадии развития женского бесплодия
Согласно рекомендациям ВОЗ и Министерства здравоохранения РФ, женское бесплодие классифицируется по МКБ-10 как «N97 Женское бесплодие (неспособность забеременеть, стерильность женская)». Её подразделяют на 10 типов:
1. (N97.0) Женское бесплодие, связанное с отсутствием овуляции.
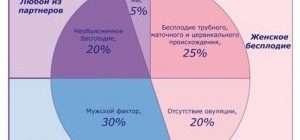
Овуляция — это выход яйцеклетки из яичника в маточную трубу с возможностью последующего оплодотворения сперматозоидами. Без овуляции зачатие естественным путём невозможно. Овуляция может отсутствовать из-за нарушения работы органов, выделяющих гормоны (гипоталамуса, гипофиза, яичников, щитовидной железы, надпочечников). Такую форму называют «эндокринное бесплодие», оно составляет около 25 % в структуре всех причин женского бесплодия. Эндокринное бесплодие возникает на фоне заболеваний, вызванных различными причинами. Например, функциональная гипоталамическая аменорея возникает из-за нервных потрясений, потери массы тела или при тяжёлых физических нагрузках [1] [3] [4] [6] .
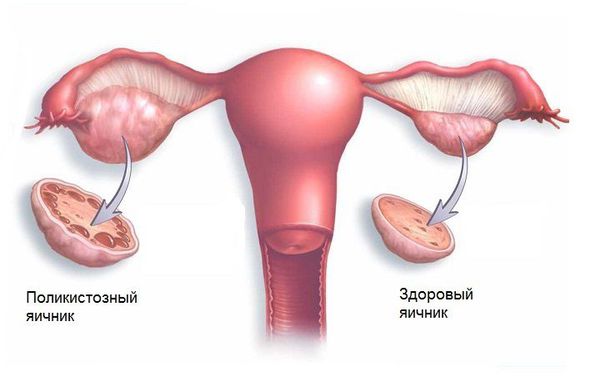
2. (Е28.2) Синдром поликистозных яичников (СПКЯ) характеризуется избытком мужских половых гормонов (тестостерона, андростендиона, дегидроэпиандростерона и других) и отсутствием овуляции. Иногда увеличена масса тела и нарушен менструальный цикл. СПКЯ передаётся по наследству, его частота в популяции составляет 8-13 % [1] [3] [4] [6] .
3. (Е28.3) Гипергонадотропная гипоэстрогенная ановуляция — преждевременное истощение яичников («старение»). Основной причиной возникновения заболевания являются генетические факторы. Также к истощению яичников могут привести эндометриоз и операции на придатках. Заболевание проявляется скудными менструациями или их отсутствием (аменорея) в течение 4-6 месяцев. При заболевании количество первичных фолликулов снижено, или они отсутствуют полностью. Распространённость в популяции достигает 1-2 %.
4. (Е22.1) Гиперпролактинемия — заболевание, при котором повышен уровень гормона пролактина. При гиперпролактинемии менструации становятся редкими или отсутствуют, из сосков выделяется молозиво.
Гиперпролактинемия в 40 % случаев возникает при росте опухоли в головном мозге (в гипофизе). Также заболевание может возникать при болезнях почек, щитовидной железы и при приёме некоторых лекарств [1] [3] [4] [6] . Гиперпролактинемия чаще всего диагностируется у женщин в возрасте 25-34 лет.
5. (N97.1) Женское бесплодие трубного происхождения связано с врождённой аномалией маточных труб или трубной непроходимостью. Маточные трубы могут быть непроходимы из-за врождённой аномалии развития или в результате воспаления (сальпингита, сальпингоофорита) и после перенесённой гонорейной, хламидийной и другой инфекции. Заболевания приводят к тому, что в брюшной полости образуются спаечные сращения. В спаечный процесс вовлекаются яичники, маточные трубы и брюшина малого таза. Причиной воспаления внутренних половых органов могут быть аборты, выскабливания стенок полости матки, операции на органах малого таза и брюшной полости, эндометриоз, туберкулёз половых органов. Трубное бесплодие в России составляет 25-70 % от всех случаев бесплодия [1] [3] [4] [6] .
6. (N97.2) Женское бесплодие маточного происхождения связано с врождённой аномалией матки и нарушениями при имплантации яйцеклетки.
К бесплодию маточного происхождения приводят:
- врождённые аномалии половых органов: удвоение тела матки с удвоением влагалища и шейки матки, изменение формы полости матки (двурогая матка, однорогая матка);
- воспалительные болезни матки;
- полипы тела и шейки матки; и другие доброкачественные новообразования матки;
- эндометриоз;
- внутриматочные синехии (спайки).
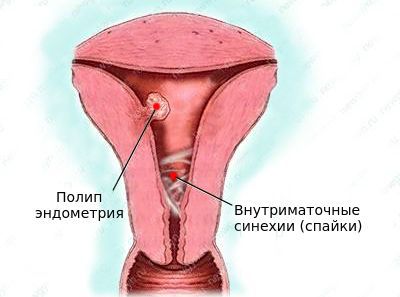
Внутриматочные сращения (синехии) — патология, при которой в полости матки образуются спайки. Появление внутриматочных синехий может произойти после аборта, неразвивающейся беременности, пузырного заноса, послеродового кровотечения. Формированию внутриматочных синехий также способствует наложение компрессионных швов при послеродовом кровотечении.
Частыми жалобами при бесплодии, обусловленном заболеваниями матки, являются кровяные выделения из половых путей вне менструального цикла и боли в нижних отделах живота. Причиной бесплодия маточного происхождения также могут быть перенесённые инфекции половых путей и операции на матке [1] [3] [4] [6] .
7. (N97.3) Женское бесплодие цервикального происхождения возникает из-за деформации шейки матки. К цервикальным формам бесплодия приводят травмы и хирургические вмешательства на шейке матки.
8. (N80) Эндометриоз — заболевание, при котором в разных органах и тканях разрастается ткань, подобная эндометрию из полости матки. На данных момент причины и патогенез эндометриоза до конца не ясны.
- эндометриоз яичников (кисты эндометриоидные);
- поражение мышцы матки (аденомиоз);
- наружный генитальный эндометриоз (поражение брюшины);
- ретроцервикальный эндометриоз (разрастание эндометриоидной ткани в шейке матки с возможным поражением прямой кишки) [1][3][6][9] .
9. (N97.8) Бесплодие «неясного генеза» — при обследовании причины бесплодия не выявлены ни у мужчины, ни у женщины, встречается в 10 % от всех случаев бесплодия.
10. (N97.4) Женское бесплодие, комбинированное с мужскими факторами — состояние, вызванное одновременно женскими и мужскими факторами. Способность к зачатию у мужчин может снижаться по следующим причинам:
- пороки развития мочеполовых органов;
- злокачественные новообразования;
- инфекции мочеполовой системы;
- расширение вен семевыносящего протока (варикоцеле);
- эндокринные нарушения;
- генетические дефекты.
У 30-40 % мужчин причину бесплодия выявить не удаётся. При этом в анализе спермы мужчины выявляются патологические изменения, причины которых не ясны. К таким изменениям относятся уменьшение количества сперматозоидов, их слабая подвижность и нарушения в строении сперматозоидов, заметные визуально.
Не все причины мужского бесплодия могут быть диагностированы и устранены. Чтобы своевременно подобрать методы лечения, обследование следует начинать с мужчины [1] [6] [7] [8] .
Стадии бесплодия
Cтадий бесплодия не существует. Выделяют только первичное бесплодие, когда женщина никогда не была беременна. И вторичное бесплодие — женщина ранее была беременна, но сейчас беременность не наступает.
Осложнения женского бесплодия
Осложнения бесплодия — это патологии, которые могут возникнуть у нерожавших женщин. Отсутствие родов и грудного вскармливания способствует появлению опухолей молочных желёз. Проведённые исследования с участием 50 302 женщин из 30 стран подтвердили это заключение [11] .
У пациенток, которые лечатся от бесплодия, чаще чем у женщин, имеющих детей, возникают психические нарушения. Это подтверждено исследованием, в которое входило 7148 женщин, проходивших лечение от бесплодия [11] .
Диагностика женского бесплодия
Для уточнения причины бесплодия разработан алгоритм обследования, который подходит для направления на ЭКО (экстракорпоральное оплодотворение) и применения ВРТ (вспомогательных репродуктивных технологий):
1. Физикальное обследование. К бесплодию может привести множество заболеваний, поэтому пациентку осматривают полностью. Врач оценивает состояние кожи, волос и молочных желёз, затем переходит к осмотру половых органов.
2. Микроскопическое исследование мазка из цервикального канала и влагалища методом ПЦР для выявления в соскобе из цервикального канала следующих бактерий:
- Neisseria gonorrhoeae (гонорея);
- Chlamydia trachomatis (хламидия);
- Ureaplasma spp. (виды уреаплазмы);
- Mycoplasma hominis (микоплазма хоминис);
- Mycoplasma genitalium (микоплазма гениталиум);
- Trichomonas vaginalis ( влагалищная трихомонада) .
3. Оценка овуляции. Овуляторную функцию можно определить одним их следующих методов:
- исследование уровня прогестерона в крови (за 7 дней до менструации);
- проведение мочевого теста на овуляцию;
- ультразвуковой мониторинг овуляции (УЗИ), который позволяет оценить созревание фолликулов, произошедшую овуляцию и формирование жёлтого тела;
- биопсия эндометрия с гистологическим исследованием биоптата (материала, полученного путём биопсии) показана при подозрении на патологические процессы эндометрия, например при хроническом эндометрите, полипах и гиперплазии.
4. Оценка овариального резерва при УЗИ — это подсчёт числа фолликулов в яичниках. Низкий овариальный резерв — это менее трёх антральных фолликулов (фолликулов на последней стадии созревания).
5. Определение гормонов в крови проводится на 2-5 день менструального цикла. При отсутствии менструаций (аменорее) анализы можно сдавать в любой день. Определяют концентрацию следующих гормонов:
- ФСГ (фолликулостимулирущего);
- АМГ (антимюллерова);
- ПРЛ (пролактина);
- ЛГ (лютеинизирующего);
- Е2 (эстрадиола);
- Т (тестостерона);
- ТТГ (тиреотропного).
- антител к тиреопероксидазе [1][6][7][8] .
6. Инструментальная диагностика бесплодия у женщин:
- УЗИ малого таза рекомендовано всем женщинам с бесплодием для оценки размеров матки и яичников и выявления образований матки и придатков. УЗИ покажет аномалии развития внутренних половых органов, патологии эндометрия (полипы, гиперплазия, хронический эндометрит) и поможет определить толщину эндометрия и количество антральных фолликулов. УЗИ рекомендовано при подозрении на СПКЯ — при заболевании яичники увеличены, и присутствует более 12 фолликулов.
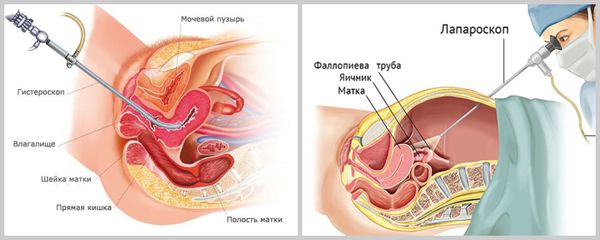
- Оценка проходимости маточных труб проводится методами гистеросальпингографии (ГСГ, исследование при помощи рентген-аппарата с введением контрастных веществ) и/или соногистеросальпингографии (УЗИ с контрастным веществом), по показаниям — лапароскопии ( операция через небольшие разрезы ). С помощью ГСГ и соногистеросальпингографии также определяют размер и форму матки, её врождённые и приобретённые аномалии. К приобретённым аномалиям относятся субмукозная миома, полипы, внутриматочные синехии.
- Магнитно-резонансная томография (МРТ) выявляет пороки развития внутренних половых органов, новообразования, очаги эндометриоза, опухоль гипофиза.
- Гистероскопия позволяет оценить состояние канала шейки матки, полости матки, а также устья фаллопиевых труб.
- Лапароскопию выполняют при подозрении на трубный фактор бесплодия: спайки в малом тазу, эндометриоз, пороки развития внутренних половых органов.
7. Обследование мужчины. Основной метод оценки фертильности мужчины — спермограмма (оценка показателей эякулята). При уменьшении количества сперматозоидов, их слабой подвижности и нарушениях в строении рекомендованы консультации генетика и уролога [1] [6] [7] [8] .
7. Консультации других специалистов:
- терапевта — при соматических заболеваниях;
- эндокринолога — при заболеваниях эндокринной системы;
- консультация нейрохирурга — при подозрении на аденому гипофиза;
- консультация онколога — при подозрении на опухоли молочных желёз;
- консультации других специалистов при выявлении соответствующей патологии [1][3][4] .
Лечение женского бесплодия
Какой врач лечит бесплодие
Бесплодие лечит гинеколог. Но могут потребоваться консультации и других специалистов: терапевта, эндокринолога, андролога, онколога, генетика и др.
Методы лечения бесплодия
Выделяют три вида лечения бесплодия:
- Консервативные методы — медикаментозная коррекция гормональных нарушений и воспалительных заболеваний.
- Хирургические методы — оперативное лечение патологий репродуктивной системы: удаление узлов миомы и полипов эндометрия и цервикального канала, рассечение спаечных сращений в брюшной полости, восстановление проходимости маточных труб [1][3][6] .
- Методы ВРТ — применение вспомогательных репродуктивных технологий.
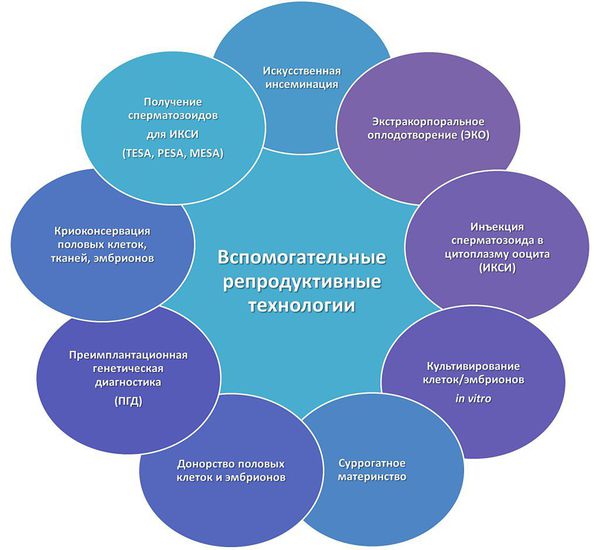
Основным и самым эффективным методом лечения бесплодия является ЭКО. Во время ЭКО яйцеклетку извлекают из организма женщины и оплодотворяют искусственно в условиях «in vitro» («в пробирке»). Полученный эмбрион содержат в условиях инкубатора, где он развивается в течение 2—5 дней, после чего эмбрион переносят в полость матки для дальнейшего развития.
Лечение каждого конкретного бесплодия имеет свои особенности, рассмотрим их подробнее.
N97.0 Женское бесплодие, связанное с отсутствием овуляции. Для лечения проводят стимуляцию овуляции с помощью лекарственных средств. При неэффективности медикаментозного лечения рекомендовано ЭКО. Если причина бесплодия в эндокринных нарушениях, то нормализуют работу больного органа — щитовидной железы, надпочечников, гипофиза и др. При расстройствах пищевого поведения рекомендована консультация диетолога и психотерапевта.
Е28.2 Синдром поликистозных яичников (СПКЯ). При бесплодии, обусловленном СПКЯ, рекомендована уменьшение массы тела до нормы. Оперативное лечение малоэффективно, показана стимуляция овуляции и проведение программ ЭКО.
Е28.3 Гипергонадотропная гипоэстрогенная ановуляция. Пациенткам с преждевременной недостаточностью яичников рекомендованы программы ВРТ с использованием донорских яйцеклеток или эмбрионов.
Е22.1 Гиперпролактинемия. Заболевание лечат лекарствами, снижающими уровень пролактина и уменьшающими размеры опухоли. При больших размерах опухоли и отсутствии эффекта от медикаментозной терапии рекомендовано удаление опухоли гипофиза. Такую операцию можно сделать через носовые ходы, не разрезая кости черепа.
N97.1 Женское бесплодие трубного происхождения. Консервативное лечение неэффективно, к действенным методам относятся программы ВРТ, ЭКО [1] [3] [4] [6] . Операции по восстановлению проходимости маточных труб признаны менее эффективными, чем ЭКО, но могут быть рекомендованы женщинам в возрасте до 35 лет при сохранённом овариальном резерве, наличие овуляции и нормальных показателях спермы у партнёра. При подготовке к ЭКО показано удаление гидросальпинксов ( скопление секрета в полости трубы ) и сактосальпинксов ( водянистое содержимое в просвете маточной трубы ). [1] [3] .
N97.2 Женское бесплодие маточного происхождения. Для лечения маточной формы бесплодия применяют хирургические методы: удаляют полипы и узлы при миоме, разъединяют сращения в полости матки и восстанавливают нормальную анатомию при пороках полости матки.
Методы ВРТ показаны при непроходимости маточных труб, отсутствии овуляции, сниженном овариальном резерве и патологиях спермы. Консервативное лечение лейомиомы не рекомендуются, но может применяться для предоперационной подготовки у пациенток с анемией. Операция при миоме матки поможет восстановить естественную фертильность и подготовить пациентку к программам ЭКО.
Показания к хирургическому лечению миомы матки:
- субмукозная лейомиома матки (под слизистой оболочкой полости матки);
- миома, деформирующая полость матки;
- миома с признаками нарушения питания;
- миома матки с перешеечным расположением узла или при размерах узла более 5 см.
Программы ЭКО, ВРТ применяют при наличии миоматозных узлов до 4-5 см в диаметре, не деформирующих полость матки и не имеющих признаков нарушения питания.
Основной метод лечения внутриматочных синехий — гистероскопическое разрушение сращений. Репродуктивная функция после операции восстанавливается в 60 % случаев.
N97.3 Женское бесплодие цервикального происхождения. При наличии полипов цервикального канала и сращений рекомендована операция. При невозможности сперматозоидов преодолеть слизь в цервикальном канале используют внутриматочную инсеминацию спермой партнёра или донора. При отсутствии эффекта прибегают к методам ВРТ [1] [3] [4] [6] .
N80 Эндометриоз. При заболевании рекомендована лапароскопия для удаления поражённой ткани с максимальным сохранением яичниковой. При отсутствии беременности после шести месяцев регулярной половой жизни показано применение программ ВРТ. В некоторых случаях при эндометриоидных кистах (когда ранее уже проводилось оперативное лечение по поводу эндометриоза) использовать программы ВРТ можно сразу. При поражении мышцы матки эндометриозом (аденомиоз) операция показана только при образовании больших очагов (узловой формы заболевания). Эти узлы похожи на узлы миомы матки и на УЗИ и МРТ не всегда удаётся сразу поставить диагноз [1] [3] [6] [9] .
Аденомиоз — коварное заболевание, не всегда поддающееся лечению. При этом заболевании ткань матки (эндометрий) разрастается за пределы её слизистой оболочки. Беременности у женщин с аденомиозом 3-4 стадии наступают не чаще, чем в 10-15 % случаев. Женщинам с 3-4 стадией эндометриоза рекомендовано рассмотреть возможности суррогатного материнства.
N97.8 Бесплодие «неясного генеза». Если причины бесплодия определить не удаётся, применяют методы ВРТ. Хирургическое лечение оправдано только по показаниям и при безуспешных попытках лечения с помощью ВРТ [1] [3] [6] [9] .
N97.4 Женское бесплодие, комбинированное с мужскими факторами. Показано применение ВРТ, ЭКО [1] [6] [7] [8] .
Народные средства для лечения бесплодия у женщин
Лечение бесплодия у женщин народными средствами недопустимо: в лучшем случае они бесполезны, но могут и ухудшить здоровье.
Прогноз. Профилактика
По данным Американской ассоциации здравоохранения, лечение методами ЭКО привело к рождению здоровых детей:
- у 31 % женщин моложе 35 лет;
- у 24 % женщин 35—37 лет;
- у 16 % женщин 38—40 лет;
- у 8 % женщин 41—42 лет;
- у 3 % женщин 43 лет и старше.
Процент успеха отличается в разных клиниках и зависит от причины бесплодия и сопутствующих заболеваний [12] .
Профилактика женского бесплодия
Специфической профилактики бесплодия не существует, но можно предотвратить приводящие к нему заболевания. Для этого нужно соблюдать следующие правила:
- ежегодно посещать гинеколога;
- до планирования беременности использовать презервативы, которые помогут избежать заражения инфекциями и станут профилактикой абортов;
- своевременно лечить воспалительные заболевания и инфекции, передающиеся половым путём;
- соблюдать правила личной гигиены;
- не курить и ограничить употребление алкоголя;
- нормализовать менструальную функцию с помощью препаратов, назначенных врачом;
- контролировать вес тела;
- исключить чрезмерные физические и психоэмоциональные нагрузки;
- вести регулярную половую жизнь [1][3][4][6] .
При планировании беременности важно правильно питаться и поддерживать нормальный вес (индекс массы тела от 19 до 30). Беременность наступает в два раза реже у женщин с ИМТ > 35 и в четыре раза реже при ИМТ < 18. Употребление алкогольных напитков (более 20 г этанола в день) увеличивает риск бесплодия на 60 %. Мужчинам в период планирования беременности рекомендуется воздержаться от тепловых воздействий на яички [1] [3] [4] [6] [7] [8] .
После 35 лет способность женщин к зачатию значительно снижается. У мужчин параметры спермы после 35 лет также ухудшаются, но способность к зачатию остаётся высокой до 50 лет [1] [6] [7] [8] .
Частота половых актов для максимальной вероятности зачатия составляет 3-4 раза в неделю. Наилучшее время для зачатия — это 2-3 дня до овуляции и день овуляции.
Использование интимных лубрикантов (увлажнителей) ухудшает подвижность сперматозоидов и снижает вероятность наступления беременности.
В чём причины бесплодия





Одним из самых распространенных причин женского бесплодия является непроходимость маточных труб. Это парный орган женской половой системы, который соединяет матку и яичники, в, которые через него проходит сперматозоид к яйцеклетке. Главная функция маточных труб — это доставка оплодотворенной яйцеклетки в матку. Учитывая тот факт, что маточные трубы обладают способностью к сокращению, т. е. проходимостью, неудивительно, что патология в их работе приводит к неспособности зачать ребенка.

Одним из самых распространенных причин женского бесплодия является непроходимость маточных труб. Это парный орган женской половой системы, который соединяет матку и яичники, в, которые через него проходит сперматозоид к яйцеклетке. Главная функция маточных труб — это доставка оплодотворенной яйцеклетки в матку. Учитывая тот факт, что маточные трубы обладают способностью к сокращению, т. е. проходимостью, неудивительно, что патология в их работе приводит к неспособности зачать ребенка.
В гинекологии выделяют два вида непроходимости труб, это:
- Полная непроходимость, при таком диагнозе лечение просто необходимо, так как зачать ребенка естественным образом не получится. Гинекологи зачастую прибегают к помощи вспомогательных технологий репродукции.
- Частичная непроходимость труб, в таких случаях сперматозоид может добраться до яйцеклетки и оплодотворить ее, но уже оплодотворенная она может не попасть в матку, в результате чего образуется внематочная беременность . Главной причиной при таком диагнозе обычно выступает воспалительный процесс, вызванный абортом, хирургическим вмешательством, заболеванием половых органов и др. Бывают случаи непроходимости, вызванные не диагностируемыми заболеваниями, к примеру, хламидиоз или пониженный иммунитет, постоянный стресс. Все это крайне негативно влияет на женский организм.
Причины женского бесплодия можно и нужно найти, если вы хотите ребенка. Ведь современная медицина предоставляет немалые возможности для этого. Например, при полной непроходимости труб и даже при их отсутствии вполне возможно искусственное оплодотворение, которое может быть очень успешным.
Нарушение овуляции
Обычно специалисты при обнаружении бесплодия, в первую очередь, рекомендуют проверять овуляцию. Этот процесс практически не заметен для женщин, поэтому можно использовать специальные гормональные тесты для определения или же УЗИ . Также определить время овуляции можно по участившимся слизистым выделениям, это не сложно, так как овуляция проходит примерно раз в месяц. Женская яйцеклетка во время этого процесса готова к оплодотворению и если есть нарушение, соответственно, уменьшается шанс забеременеть.
Существует много факторов, вызывающих нарушение овуляции, к ним относятся:
- Вредные привычки и неправильный образ жизни; ;
- Нарушение гормонального фона;
- Индивидуальное анатомическое расположение; ;
- Предрасположенность на генетическом уровне.
Каждая из этих проблем оказывает свое влияние на овуляцию, зачастую их возникает несколько одновременно, вследствие чего необходимо обращаться сразу к нескольким врачам: гинекологу , терапевту , психологу, иммунологу и эндокринологу . Однако бывают ситуации, в которых пара не может завести ребенка, при этом у женщины нет проблем с нарушением овуляции.
Каковы причины бесплодия при наличии овуляции?
Желание родить возникает абсолютно у каждой женщины, в разном возрасте, в разных местах, при разных обстоятельствах, но каждая женщина стремится к материнству. Она следит за своим здоровьем, делает регулярные гормональные тесты, измеряет температуру, понимает, что овуляция есть, но забеременеть не получается. В таком случае стоит учитывать несколько причин, по которым может быть бесплодие при наличии овуляции.
Для исключения подобного фактора мужчина должен пройти обследование у уролога и сдать ряд анализов: посев, чтобы исключить инфекцию, спермаграмму, сдать анализы на антиспермальные антитела и УЗИ с доплером.
Гинекологи выявили еще один вид бесплодия пары — психологическое бесплодие. Этот диагноз зачастую ставят парам, у которых нет физических причин, мешающих забеременеть. На сегодняшний день таких пар очень много. Психологические причины бесплодия у женщин вызваны хроническими стрессами, проблемами на работе и в семье, а также нарушением нервной системы. При этом самая распространенная проблема бесплодия заключается в том, что концентрация на проблеме не дает ни покоя, ни радости, превращаясь в одержимость, откуда и берут свое начало психосоматические причины бесплодия у женщин.
Не забывайте, что бесплодие может быть не только женское, но и мужское. Оно может быть вызвано различными болезнями и травмами, воспалительным процессом в области малого таза, нарушением гормонального фона, аномальным строением половых органов, злоупотреблением тесным бельем или перегревом яичек.
В случае такой проблемы стоит внимательно проанализировать образ своей жизни, что именно мешает вам расслабиться, будь это работа, тогда нужно ее поменять или переехать от свекрови на другой конец города. При психологическом бесплодии необходимо постараться избавиться от негативных мыслей, стрессов, можно использовать какие-нибудь специальные упражнения, возродить близкие отношения с любимым, пусть весь процесс будет направлен не на беременность, а на удовольствие и радость.
Причиной бесплодия может также являться наличие у женщины или мужчины антиспермальных антител, у женщины этот диагноз вызывает иммунологическое бесплодие, а у мужчин аутоиммунные нарушения, которые влекут за собой ухудшение движения сперматозоидов, мешающее процессу оплодотворения.
Чтобы выявить наличие антител, сдается анализ крови, кроме того у женщины берут мазок, а мужчина сдает сперму.
Самая сложная причина бесплодия — это генетическая несовместимость партнеров. Она очень тяжело лечится и в крайне редких случаях наблюдается успех. Это обусловлено тем, что женский организм после зачатия воспринимает плод, как инородное тело и начинает вырабатывать антитела, уничтожающие зародыш. С таким диагнозом необходима консультация генетика. Также стоит запомнить, что чем больше сходства генов между партнерами, тем больше вероятность возникновения несовместимости.
Самая, пожалуй, банальная причина того, что женщина не может забеременеть, заключается в злоупотреблении вредными привычками. Это может привести к бесплодию обоих партнеров, поэтому если вы хотите ребенка, необходимо отказаться от алкоголя и курения хотя бы за полгода до беременности.
Следите за своим здоровьем, не только физическим, но и моральным. Если вы хотите ребенка, старайтесь придерживаться советов специалистов.
Не забывайте, если вы считаете, что овуляция проходит у вас каждый месяц, со здоровьем, по вашему мнению, все в порядке, но вы все равно не можете забеременеть, обратитесь обязательно к врачу.
Причины проявления мужского бесплодия
Мужское бесплодие — это физиологическое состояние организма мужчин, когда при регулярных сексуальных контактах с женщиной не происходит оплодотворение яйцеклетки и, соответственно, зачатие ребенка. Для постановки диагноза такая клиническая картина должна фиксироваться минимум на протяжении года.
Причины, вызывающие бесплодие у мужчин, достаточно разнообразны, как и его признаки. Многие пытаются лечить эту патологию народными средствами, то есть без обращения к урологу (андрологу). Это в корне неверно, ведь для правильного избавления от недуга нужно знать, как проверить мужчину на бесплодие.
Итак, давайте более подробно разберемся, каковы симптомы нарушения, какое лечение можно применять, как сдать анализы на бесплодие у мужчины и можно ли избавиться от недуга народными средствами.
Общие сведения
На протяжении многих лет бытовало мнение, что причины отсутствия потомства у мужчин и женщин, регулярно занимающихся сексом, кроются в репродуктивной системе представительницы слабой половины человечества. То есть, такое понятие, как мужское бесплодие, не рассматривалось медициной вовсе.
Все специалисты искали симптомы каких-либо нарушений лишь у дам и лечение проводилось исключительно в этом направлении.
Кстати, и в настоящее время при отсутствии беременности в течение длительного времени для выяснения причины явления первой идет к врачу женщина. Даже несмотря на то, что у ее партнера налицо признаки, указывающие на мужское бесплодие. И лишь после того, как гинеколог подтвердит отсутствие нарушений в детородной системе пациентки, глава семьи начинает задумываться, как определить бесплодие у мужчин.
Ведь до этого он лишь со стороны наблюдал, как его вторая половина посещала различных узкоспециализированных врачей, сдавала огромное количество анализов, пользовалась какими-то народными средствами и так далее. В то время как лечить нужно было именно мужское бесплодие.
Согласно проведенным статистическим исследованиям, практически в половине случаев отсутствия потомства у супружеских пар виноватыми следует признавать мужчин.
То есть, лечение мужского бесплодия — не настолько редкая процедура, как кажется изначально.
Как правило, причины рассматриваемого нарушения кроются в дисфункциях различного характера, происходящих со сперматозоидами, из которых и состоит мужское семя. Они бывают двух видов:
- количественные;
- качественные.
На нормальное состояние мужских половых клеток может оказывать влияние множество факторов: воспаления мочеполовой системы, инфекционные и хронические заболевания, воздействие на организм вредных веществ, химических элементов и других негативных процессов техногенного и природного характера. Когда причинами мужского бесплодия является именно это, необходимо обязательно обращаться к медицинскому специалисту, так как лечение в этом случае будет более эффективным — не следует пытаться устранить бесплодие народными средствами.
Но иногда неспособность зачать потомство вызвана не какими-то патологиями в репродуктивной системе мужчин и женщин, признаки которых рассмотрены ниже. Причины могут быть в несовместимости между партнерами на уровне иммунной системы. В этом случае лечение не сможет устранить бесплодие и паре следует обратить внимание на альтернативные способы заиметь детей. Подобная клиническая картина наблюдается в 15% случаев.
Говоря о том, лечится ли бесплодие у мужчины, а также описывая симптомы патологии, нельзя не упомянуть и о таких случаях, когда докопаться до причины нарушения не представляется возможным. Речь идет про идиопатическое бесплодие. Встречается чрезвычайно редко, современной медицине неизвестны методы для борьбы с ним.
Мужская репродуктивная система
Для того чтобы лучше понять, почему возникает мужское бесплодие, кратко рассмотрим строение и процесс функционирования детородной системы представителей сильного пола.
В отличие от женщин, репродуктивные органы у мужчин находятся как внутри тела, так и снаружи. Развитие у человека мужского пола соответствующих отличительных признаков происходит благодаря тестостерону — половому гормону, вырабатываемому яичками. Кроме того, этому же органу обязано своим появлением и мужское семя, содержащее сперматозоиды.
Из яичек сперма поступает в так называемые эпидимисные канальцы, которые обеспечивают ее хранение и питание на каждой стадии созревания. В конце процесса готовое семя направляется на хранение в семенные пузырьки.
Все стадии образования и созревания семени у мужчин занимают около двух с половиной месяцев.
При эякуляции хранящаяся сперма перемешивается со специальной жидкостью, за выделение которой несет ответственность простата. Последняя имеет очень густую консистенцию, что придает семени присущую ему вязкость.
Признаки бесплодия у мужчин появляются в том случае, когда в процессе сперматогенеза — образования, созревания и эякуляции спермы — происходят какие-либо нарушения. Наличие фертильности у представителей сильного пола, а также лечение недуга связаны с нормализацией описанного физиологического явления.
Его регулированием в организме занимаются три гормона, выделяемые различными органами внутренней секреции:
- тестостерон;
- фолликулостимулирующий гормон (ФСГ);
- лютеинизирующий гормон (ЛГ).
Последние два вещества воздействуют на отдельные клетки яичек и способствуют выработке тестостерона (в клетках Лейдига) и спермы (в тканях Сертоли).
В начале своего жизненного цикла, мужское семя находится в незрелом состоянии. При дальнейшем развитии в нем и образуются сперматозоиды, которые оплодотворяют яйцеклетку. Свою подвижность мужские половые клетки обретают после прохождения эпидимиса.
Зрелый продукт хранится в организме до момента семяизвержения.
Симптомы, указывающие на бесплодие у мужчин, появляются при нарушении на каком-либо из этапов процесса. От того, на какой стадии присутствует патология, зависит лечение мужского бесплодия.
Возможные причины недуга
Исходя из информации, изложенной в предыдущем разделе, можно сделать вывод о том, что признаки бесплодия у мужчин могут возникать в двух случаях:
- Непроходимость канала, который предназначен для поступления созревшей спермы в мочеиспускательный канал перед эякуляцией. В медицине подобная клиническая картина имеет название обтурация. Ее лечение с помощью современных методик вполне успешно.
- Патологии в секреторных функциях, проходящих на различных этапах образования спермы. Это вызывает бесплодие у большого количества мужчин. Лечить недуг можно с помощью медикаментозной терапии .
Кроме того, проведение анализов на бесплодие у мужчин может выявить следующие заболевания, которые нельзя отнести ни к обутрационной, ни к секреторной форме:
- астеноспермия — слабая подвижность сперматозоидов в сперме;
- азооспермия — отсутствие живых мужских клеток в семенной жидкости;
- полиспермия — большое количество спермы, выделяемой организмом у некоторых мужчин (как ни странно, тоже вызывает бесплодие);
- тератоспермия — неправильное строение сперматозоидов, то есть нарушение их структуры;
- некроспермия — большой процент отмерших мужских половых клеток в составе семени.
Выявить эти состояния можно во время анализов спермы, после чего врачом назначается лечение бесплодия у мужчины.
Остановимся немного на процессе оплодотворения, так как это поможет понять механизм возникновения заболевания.
Попав в организм женщины после полового контакта, завершившегося эякуляцией, нормальные сперматозоиды продолжают свою жизнедеятельность и могут оплодотворить появившуюся в процессе овуляции яйцеклетку в течение двух-трех суток. Именно этим и обусловлены рекомендации лечащих врачей, которые советуют заниматься сексом каждые 48-72 часа в овуляторную фазу женского репродуктивного цикла.
Бесплодие у мужчин может быть вызвано не только отсутствием либо повреждением сперматозоидов в семени, но и их слабой подвижностью. Например, при малом их количестве представитель сильной половины человечества не утрачивает своей фертильности, однако, лишь в том случае, когда каждая из клеток в отдельности обладает достаточной подвижностью.
Факторы, влияющие на возможность зачатия
Существуют дополнительные причины, которые вызывают бесплодие. Лечение рассматриваемой патологии у мужчин зависит от того, какие симптомы выявил врач в процессе диагностики.
Выделим следующие факторы:
- недостаточное количество тестостерона, возникающие вследствие различных негативных процессов;
- нарушения, причинами которых стала генетическая предрасположенность (лечение в подобном случае невозможно);
- воспалительные процессы, затрагивающие детородную систему мужчин;
- отсутствие эякуляции (часто бесплодие, вызванное этим фактором, бывает при сахарном диабете, лечить его можно лишь параллельно с основным заболеванием);
- отсутствие эректильного процесса (иногда лечить нужно психологические состояния, вызванные стрессами);
- нарушения в развитии внешних и внутренних половых органов пациента;
- свинка (даже если ее лечение дало положительный результат);
- гидроцел ;
- крипторхимз (бесплодие вызывается патологией в развитии яичка, которое не опустилось в мошонку);
- опухоли и другие подобные образования в семенниках (как доброкачественного, так и злокачественного характера);
- следствие проведенной химиотерапии или облучения, с помощью которого проводилось лечение раковых опухолей;
- нарушения, вызванные приемом различных лекарств;
- чрезмерное употребление алкоголя, прием наркотиков, курение;
- стрессовые состояния;
- ведение малоподвижного образа жизни;
- большие физические нагрузки;
- авитаминоз;
- систематический перегрев органов таза.
Лечение
Избавление от обнаруженной патологии обычно возможно во время консервативного лечения с помощью различных фармакологических средств:
- антагонисты гормона эстрогена (лечение секреторного бесплодия);
- препараты гонадотропина;
- заменители тестостерона;
- глукокордикоиды.
В том случае, когда невозможность зачатия вызвана непроходимость семявыводящего канала, производится операционное вмешательство. Кроме того, могут помочь инъекции коллагена в указанную область.
Иногда проблему бесплодия, вызванную проблемами с эякуляцией, можно решить следующим способом. Производится искусственный забор спермы пациента, которая в дальнейшем используется для оплодотворения женской яйцеклетки. Изъятие семенной жидкости производится путем пункции либо небольшого хирургического вмешательства.
Заключение
Современная медицина предлагает множество способов, с помощью которых можно лечить бесплодие. Применение новейших технологий в сочетании со вспомогательными физиологическими процедурами позволяет иметь детей даже в тех случаях, когда диагностируются тяжелейшие патологии в половой сфере. Вплоть до проведения внутриматочного осеменения.
При возникновении подобных проблем, не следует стыдиться нанести визит в наш медицинский центр .
Чем быстрее обнаружится причина, тем быстрее ее можно начать лечить. И через 9 месяцев вы будете наблюдать за появлением на свет вашего первенца!
Опасны ли приливы для здоровья сердца?
В последних исследованиях стали больше обращать внимания на сердечно-сосудистые факторы риска у женщин с ранней менопаузой (до 40 лет) и некоторыми осложнениями беременности. Большое исследование было акцентировано на общем симптоме менопаузы, который затрагивает до 85% женщин: приливы.
Выживаемость больных с тяжелой степенью коронавирусной болезни улучшилась с помощью кортикостероидов
В рамках совместных международных исследований ученые-клиницисты объединили данные из 121 больницы в восьми странах и выявили, что недорогие и широко доступные препараты – стероиды повышают вероятность того, что больные коронавирусом COVID-19 переживут болезнь.
Менопауза и психическое здоровье
Менопауза и годы, предшествующие ей, могут привести к изменениям в организме. Но менопауза может оказывать влияние и на психическое здоровье.
Безопасен ли тестостерон? Что ожидать от приема тестостерона?
В настоящее время мужчины используют таблетки, гель тестостерона или инъекции, чтобы восстановить нормальный уровень мужского гормона. Непрерывный блиц-маркетинг в области фармацевтики обещает, что такое лечение «низкого тестостерона» позволит мужчин чувствовать себя более бодрыми, энергичными и сексуальными. Однако сохраняются побочные эффекты. Например, некоторые пожилые мужчины, принимающие тестостерон, могут столкнуться с повышенным риском для сердца.
Почему увеличивается грудь у мужчин?
Почему происходит увеличение мужской груди?
Алкогольная болезнь печени
Алкогольная болезнь печени подразделяется на три основные формы:
Борьба с гипертонией – основные стратегии
По данным ВОЗ, у каждого четвертого мужчины и каждой пятой женщины в мире есть высокое артериальное давление (гипертония).
Какие скрытые риски вызывают сердечно-сосудистые заболевания?
Риски сердечно-сосудистых заболеваний увеличиваются с возрастом. Известно, как снизить общие риски сердечно-сосудистых заболеваний:
В чём причины бесплодия
Одним из самых распространенных причин женского бесплодия является непроходимость маточных труб. Это парный орган женской половой системы, который соединяет матку и яичники, в, которые через него проходит сперматозоид к яйцеклетке. Главная функция маточных труб — это доставка оплодотворенной яйцеклетки в матку. Учитывая тот факт, что маточные трубы обладают способностью к сокращению, т. е. проходимостью, неудивительно, что патология в их работе приводит к неспособности зачать ребенка.
Как сохранить здоровье в жару
Летняя жара может вызвать проблемы со здоровьем. Это и тепловой удар, и обезвоживание и другие проблемы, связанные с жарой.
Источник https://krmed.ru/articles/prichiny_otsutstviya_ovulyacii.html
Источник https://probolezny.ru/zhenskoe-besplodie/
Источник https://altea.clinic/articles/v-chjom-prichiny-besplodiya