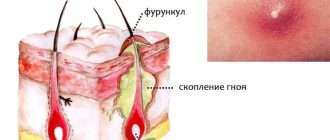
Аппендицит: как отличить от других болей

Боль относится к самым распространенным симптомам, которые встречаются в хирургической и терапевтической практике. Она встречается при патологии органов , мочевыделительной и других систем организма.
Записаться на прием
к врачу терапевту
можно по телефону
или с помощью системы онлайн-записи на сайте
или с помощью системы онлайн-записи на сайте
Причины появления болей

Среди патологий, при которых встречаются абдоминальные боли, выделяют следующие группы:
- заболевания желудка, печени, тонкой и толстой кишки, а также других органов брюшной полости;
- нарушения работы и функционирования сердца, легких и других органов, которые находятся вне брюшной полости;
- системные нарушения (васкулиты, порфирии и др.).
Чаще встречается первая группа. К ней относят такие патологии, как острый аппендицит, дивертикулит, панкреатит, холецистит и другие заболевания.
Аппендицит
Аппендицит представляет собой воспаление червеобразного отростка. Встречается чаще в детском и подростковом возрасте. Ведущий симптом заболевания — это выраженная боль в правой подвздошной области, иногда около пупка.
Среди других клинических признаков аппендицита выделяют следующие:
- потеря аппетита;
- рвота;
- повышение температуры тела;
- ощущение вздутия живота.
При резких движениях и кашле болезненность в области живота усиливается. Пациенты занимают вынужденную позу на боку, ноги приведены к животу.
Как отличить аппендицит от других болей? При воспалении червеобразного отростка сначала пациент не предъявляет никаких жалоб. Болезненность при этом не имеет четкой локализации, выражена умеренно. При прогрессировании патологии боль по характеру тупая, ноющая.
Холецистит
Холецистит представляет собой воспалительное поражение стенок желчного пузыря. У женщин встречается чаще. В большинстве случаев патологический очаг развивается на фоне желчнокаменной болезни (ЖКБ).
Возникает заболевание внезапно. Сначала пациенты жалуются на боли в области правого подреберья. Иногда они могут иррадиировать в область ключицы или лопатки. Далее присоединяются такие симптомы, как тошнота и рвота, повышается температура тела.
Как отличить колики от аппендицита? При остром холецистите боли возникают чаще при погрешности в диете. По характеру они схваткообразные, очень интенсивные.
Другие заболевания
Резкий, выраженный и внезапный болевой синдром возникает при прободной язве желудка или двенадцатиперстной кишки. Среди других клинических симптомов выделяют:
При кишечной непроходимости беспокоит схваткообразная болезненность, наблюдается задержка стула и газов. Абдоминальная болезненность не имеет четкой локализации. Чаще диагностируется у пациентов 30–60 лет.
Чтобы понять как отличить боль живота от аппендицита рекомендуется посетить больницу и провести диагностику, которая позволит определить точный диагноз. Для проведения дифференциальной диагностики требуется проведение дополнительных лабораторных и инструментальных методов исследования. Связано это с тем, что аппендицит может иметь атипичную клиническую картину.
Диагностика
Боль в животе может появляться при заболеваниях, которые требуют срочной госпитализации в хирургический стационар для врачебного наблюдения. Именно поэтому при ухудшении самочувствия следует немедленно обратиться за помощью к специалистам. Медицинский центр «Гармония» приглашает на консультацию к специалистам различного профиля. Наши врачи проведут необходимые диагностические и лечебные мероприятия, чтобы снять боль и воспаление с использованием современных методов, которые отличаются высокой эффективностью и безопасностью.
Читайте также: Боли в левом боку
Помните, что поставить точный диагноз, определить причины и характер заболевания, назначить эффективное лечение может только квалифицированный врач. Записаться на прием к нашим специалистам или вызвать врача на дом Вы можете по телефону
Будьте здоровыми и счастливыми!

Боли в животе могут встречаться при патологии органов желудочно-кишечной, мочевыделительной и других систем организма
© 2012-2022 ООО медицинский центр
«Клиника мужского и женского здоровья»
Боли в животе, похожие на аппендицит: когда нужна запись к врачу?

Практически всех людей время от времени тревожит боль в области живота. Но причины тому могут быть разными. Аппендицит — далеко не единственный срочный повод набрать телефон доктора и пройти подробное медицинское обследование. Некоторые болезни умеют маскироваться под воспаление аппендикса и требуют совсем иного лечения. Чтобы исключить неправильную терапию и ухудшение состояния организма, требуется срочная запись к врачу для установления точного диагноза.

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
Распространенные болезни, вызывающие боль в животе

Ряд состояний организма могут вызывать боль в нижней правой области живота, что очень напоминает аппендицит. Эта болезнь развивается, когда аппендикс — небольшой мешочек, прикрепленный к толстой кишке — воспаляется. Острые боли в животе, особенно в правой его части, являются основным признаком заболевания, но подобный симптом может сопровождать также другие заболевания и состояния тела. Вот несколько из распространенных причин болей в животе, напоминающих аппендицит:
- проблемы с желчным пузырем,
- синдром раздраженного кишечника,
- кисты яичников,
- болезнь Крона,
- инфекции мочеполовой системы,
- диспепсия,
- пептические язвы,
- гастроэнтерит,
- инфекции почек,
- длительные запоры,
- непереносимость лактозы или пищевая аллергия
- грыжа,
- внематочная беременность и др.
Зачем нужна медицинская помощь и запись к врачу?
Интенсивность боли не всегда соответствует серьезности состояния. Некоторые опасные для жизни заболевания, в том числе рак толстой кишки, могут спровоцировать только легкую боль, в то время как незначительный приступ газообразования может вызвать сильные болезненные спазмы. Профессиональный и комплексный анализ конкретного типа боли может помочь определить ее причины. Поэтому запись к врачу и проведение подробного обследования организма необходимы для скорейшего решения проблемы. Первое, чем может поинтересоваться врач — характер боли.
К примеру, боль при овуляции возникает с правой или левой стороны нижней части живота и может быть довольно острой, как и при аппендиците. Но эти ощущения не начинаются в области пупка и не ухудшаются при движении.
Инфекция почек тоже может стать виновницей боли в нижней части живота, если правая почка инфицирована. Но это дополнительно провоцирует боль и дискомфорт в области паха, спины и проблемы с мочеиспусканием.
Боли в нижней правой части живота бывают из-за запора. Болезненным становится и процесс дефекации. Однако все эти симптомы начинаются после нарушения режима опорожнения кишечника, а не до, как в случае с аппендицитом. Но при этом запор относится к одному из возможных признаков воспаления аппендикса.
Боль от камней в почках тоже может распространяться на нижнюю правую часть живота, хотя и не начинается в области пупка. Обычно она ощущается чуть ниже ребер на одном из боков или спине. Боль в таких случаях часто волнообразная, а аппендицит, как правило, начинается остро.
Наличие кист яичников в большинстве случаев не вызывает заметных симптомов. Но иногда они могут провоцировать болезненные ощущения внизу живота. Боль бывает тупой, ноющей и прерывистой, а не острой и постоянной, как чаще бывает при воспалении аппендикса.
Еще одна проблема, о которой сигнализируют боли в животе с правой стороны, — внематочная беременность, когда оплодотворенная яйцеклетка имплантируется за пределы матки. Это состояние очень опасно и требует скорейшей медицинской помощи. Но, в отличие от аппендицита, внематочная беременность часто сопровождается судорогой, а иногда боль переходит в область плеч и шеи. Важный симптом такого недуга — вагинальное кровотечение.
Если боль не локализована в определенной области и чувствуется практически во всех частях или более чем на половине живота, то это может быть желудочный грипп, отравление, расстройство желудка или метеоризм. Обычно это не вызвано чем-то серьезным и может сопровождаться кратковременной диареей. Иногда стресс или повышенная тревожность вызывают неопределенную, нелокализованную боль в животе и расстройство пищеварительной системы. Если болезненные ощущения со временем становятся более интенсивными и живот опухает, то вполне возможно, что нарушена или заблокирована работа толстой кишки, или у пациента асцит.
Помимо характера боли, важно проанализировать то, как она развивается с течением времени. Определенные состояния и болезни способны вызывать острую боль в период нескольких часов или дней, в то время как другие провоцируют боли, которые приходят и уходят, но не обязательно ухудшаются со временем.
Как определить аппендицит?
Точный диагноз можно поставить только с помощью профессионалов в больнице, вот почему при малейшем подозрении на аппендицит нужна срочная запись к врачу или вызов скорой помощи по телефону. Чаще всего симптомы, которые сопровождают воспаление аппендикса, начинаются как тупая боль возле пупка, которая постепенно переходит в нижнюю правую часть живота, где и расположен аппендикс. Вот еще несколько характерных признаков подобных болей:
- начинаются внезапно и могут нарушить ночной сон,
- становятся значительно острее в течение нескольких часов,
- предшествуют появлению других сопутствующих симптомов (лихорадка, тошнота и рвота),
- провоцируют снижение аппетита,
- ухудшаются в процессе движения, глубокого дыхания, кашля или чихания, прыжках или внезапных толчках.
Чтобы диагностировать аппендицит, врач проведет подробный медицинский осмотр, изучая тонкости симптомов брюшной полости. В частности, он должен обратить внимание на следующие нюансы:
- наличие боли после надавливания рукой и резкого ее сбрасывания с нижней правой части живота,
- высокая чувствительность и боль в нижней правой части живота при надавливании и резком сбрасывании руки с нижней левой части живота,
- неосознанное желание пациента огородить от прикосновений нижнюю правую область живота,
- ощущение боли при оказании сопротивления правому колену, когда пациент пытается поднять правую ногу, лежа на спине,
- боли в животе при движении согнутым правым коленом влево и вправо, лежа на спине.
Но даже такое подробное внешнее исследование организма и характера боли недостаточны, и для постановки диагноза требуется сдача необходимых анализов крови и мочи, проведение УЗИ, компьютерной томографии, а иногда и МРТ.
Аппендицит — симптомы и лечение
Что такое аппендицит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Свечкарь И. Ю., хирурга со стажем в 16 лет.
Над статьей доктора Свечкарь И. Ю. работали литературный редактор Елена Бережная , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Острый аппендицит (Appendicitis) — это быстро развивающееся воспаление червеобразного отростка слепой кишки (аппендикса).
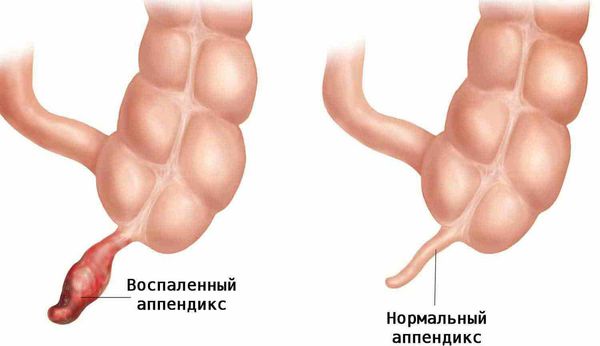
В хирургии нет более известного заболевания, чем острый аппендицит, но эта «известность» не делает его простым в выявлении и лечении. Любой хирург, часто сталкивающийся в своей профессиональной деятельности с этим заболеванием, скажет, что установка диагноза острого аппендицита в каждом конкретном случае — задача нелёгкая, вариативная и основана прежде всего на опыте и интуиции врача.
С какой стороны находится аппендикс
Червеобразный отросток, или аппендикс (лат. appendix), представляет собой трубчатую структуру длиной 4-10 см, диаметром 0,5-0,7 см, которая отходит от стенки слепой кишки и слепо заканчивается. Аппендикс расположен внизу живота, в правой части.
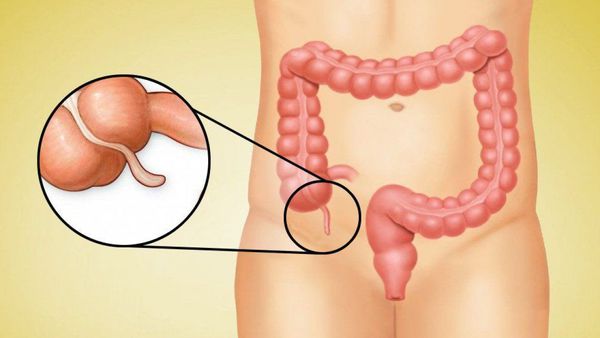
Стенка аппендикса состоит из тех же четырёх слоёв, что и другие отделы кишечника, и толщина её примерно такая же. Но хотя червеобразный отросток является частью кишечника, в функциях переваривания пищи он практически не участвует [1] .
Роль аппендикса в организме
Менее столетия назад в научных кругах аппендикс считался бесполезной частью организма, к тому же весьма опасной и непредсказуемой, так как воспаление аппендикса может произойти с любым человеком в любой момент. Развитие болезни возможно даже на фоне полного здоровья, что может разрушить все планы человека.
Возникает логичный и оправданный вопрос: если этот отросток не нужен, не лучше ли его удалять всем заранее в определённом возрасте, например в детстве. Нет, не лучше. Опыт профилактической плановой аппендэктомии (удаления аппендикса) военнослужащим нацистской Германии в 30-х годах XX века показал, что после этой операции люди чаще остальных страдали от хронических заболеваний кишечника и инфекционных заболеваний в целом.
Как выяснилось при дальнейших исследованиях, в аппендиксе имеется повышенное содержание лимфоидных тканей [2] . С учётом его расположения на границе тонкого и толстого кишечника, вероятнее всего, он является органом иммунной системы — «стражем» тонкокишечной микрофлоры. Ненужных органов в организме человека нет, и червеобразный отросток не исключение.
Эпидемиология
Заболеваемость острым аппендицитом составляет 4-6 человек на 1000 населения в год. Ранее он считался самым частым острым хирургическим заболеванием, но в последние годы уступает по частоте острому панкреатиту и острому холециститу. Чаще развивается в возрасте 18-42 лет. Почти в два раза чаще им заболевают женщины. Может развиваться в детском возрасте, чаще в 6-12 лет [1] .
Причины аппендицита
Одной явной и безусловной причины развития острого аппендицита нет. Определённую роль может играть алиментарный фактор, то есть характер питания. Замечено, что в странах с более высоким потреблением мяса частота заболеваемости острым аппендицитом выше [9] . Объяснением служит тот факт, что мясная пища в большей степени служит причиной возникновения гнилостных процессов в кишечнике и нарушения эвакуации.
Существует мнение, что частое употребление жареных подсолнечных семечек может вызвать аппендицит, однако нет данных, которые могут это подтвердить.
В редких случаях причиной аппендицита могут стать инородные тела в аппендиксе, например случайно проглоченная зубная пломба, семена фруктов и овощей или непереваренные остатки растительной пищи. 95% веществ, которые не перевариваются желудочно-кишечным трактом, без проблем проходят через пищеварительную систему. Однако более тяжёлые вещества из нижней части слепой кишки могут легко попасть в просвет аппендикса. Перистальтическая активность аппендикса не может вывести содержимое обратно в слепую кишку, поэтому накопление инородных тел может привести к закупорке просвета и, следовательно, к воспалению [10] .
В детском возрасте причиной заболевания может стать наличие гельминтов в толстой кишке с проникновением их в аппендикс и нарушением эвакуации из последнего. [2]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы аппендицита
Характерные признаки аппендицита:
1. Боль. Самый главный, частый и важный симптом острого аппендицита. Чаще всего возникает в ночное время или ранним утром. В первые часы заболевания локализуется в эпигастральной области, то есть в верхней центральной части живота, под грудиной. Также могут быть нечётко выраженные боли по всему животу.
Сначала болезненные ощущения редко бывают интенсивными, могут носить спастический характер, на некоторое время стихать. Через 2-3 часа развивается так называемый симптом Кохера — смещение болей и локализация их в правой подвздошной области (правой нижней части живота, примерно на середине расстояния между паховой складкой и пупком).
Вышеописанный характер боли возникает при типичном анатомическом расположении аппендикса.
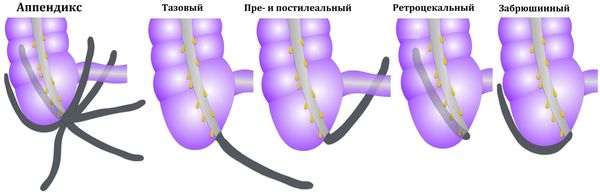
Атипичные формы и симптомы
Возможны и другие варианты расположения аппендикса: под печенью, в малом тазу, позади слепой кишки, забрюшинно, а также в редких случаях — в левой нижней части брюшной полости при situs viscerum inversus (зеркальном расположении внутренних органов). В этих случаях боль может отмечаться соответственно в правом подреберье, правой поясничной области, над лобком, в правом бедре, в области заднего прохода или в левой половине живота. Атипичные формы составляют 5-8 % от всех случаев острого аппендицита.
Существует ряд симптомов, которые связаны с болью при аппендиците и названы в честь открывших их врачей:
- симптом Ровзинга — появление или усиление болей в правой подвздошной области, когда врач совершает толчковые движения в зоне нисходящей кишки в левой подвздошной области;
- симптом Ситковского — появление или усиление болей в правой нижней части живота, если пациент лежит на левом боку;
- симптом Воскресенского (симптом «рубашки» или «скольжения») — врач через рубашку кончиками пальцев делает быстрое и лёгкое скользящее движение сверху вниз по направлению к правой подвздошной области, при этом боль усиливается в конечной точке движения;
- симптом Образцова — появление боли в правой подвздошной области, когда пациент поднимает выпрямленную правую ногу;
- симптом Коупа — появление боли в глубине таза справа и над лоном, когда больной в положении лежа на спине сгибает правую ногу в коленном суставе и поворачивает кнаружи.
Когда пациент попадает в больницу, дежурный хирург приёмного покоя обязательно выполняет некоторые из этих манипуляций, чтобы проверить наличие характерных для аппендицита болевых симптомов.
2.Тошнота и рвота. Возникают не всегда, примерно в 2/3 случаев. Обычно вскоре после появления первоначальных болей появляется тошнота, а затем и однократная или двухкратная рвота, которая редко бывает обильной. Рвота носит рефлекторный характер, она является результатом раздражения нервных окончаний брюшины в области развивающегося воспаления. Если не обратиться за помощью, через двое суток от момента начала заболевания рвота может возобновиться, но уже на фоне развивающегося перитонита и общей интоксикации организма.
3. Повышение температуры тела. В первые 12 часов при начальной стадии воспалительного процесса температура тела обычно составляет 37,2-37,5 °C . В 3-7 % случаев в первые часы температура может достигать 38 °C и больше. В дальнейшем после 12 часов и до двух суток температура обычно достигает фебрильных цифр — 38 °C и выше, появляется чувство жара или озноба.
4. Нарушение стула. Нечасто, но может наблюдаться жидкий стул, 1-3 раза. Происходит при тазовом расположении аппендикса и прилежании его к прямой кишке или раздражении нервных окончаний тазовой брюшины.
5. Частое мочеиспускание. Этот симптом аппендицита чаще наблюдается у женщин, что связано или с вышеописанным раздражением тазовой брюшины, или с воздействием воспалённого аппендикса на мочевой пузырь или правый мочеточник при их близком расположении.
6. Общая слабость и недомогание. Связаны с развивающейся интоксикацией организма [2] .
Почему может болеть с другой стороны
При остром аппендиците боль часто возникает и в других частях живота, что связано с распространением воспаления по брюшине. В начальных фазах развития острого аппендицита боль может «отдавать» в область над лобком и в промежность, иногда — в правое бедро. При атипичном забрюшинном расположении аппендикса боль может локализоваться в правой поясничной области. При развитии острого воспалительного процесса боль будет распространяться по всё большему числу областей.
Признаки аппендицита у женщин
Аппендицит у мужчин и женщин протекает практически одинаково.
Острый аппендицит у беременных
При беременности изменяется расположение органов брюшной полости — они оттесняются увеличивающейся маткой в стороны и кверху. Слепая кишка с аппендиксом также оттесняются кверху. Частота острого аппендицита у беременных и небеременных женщин одного возраста одинакова.
Но в случае возникновения острого аппендицита при беременности клиническая картина может быть нехарактерной — боль локализуется тем выше, чем больше срок беременности. Кроме того, многие беременные часто сталкиваются с тянущими неприятными ощущениями внизу живота, в поясничной области, с тошнотой и рвотой. Всё это может привести к тому, что острый аппендицит у них будет выявлен в более поздней фазе заболевания.
Оперативное лечение в первом и втором триместрах при неосложнённых формах — лапароскопическое. В третьем триместре чаще применяются открытые вмешательства, так как большая матка препятствует безопасному проведению лапароскопии. Очень важно не допустить развития перитонита, так как в этом случае повышается вероятность неблагоприятных последствий для матери и плода.
Острый аппендицит у ребёнка
Острый аппендицит чаще встречается у детей в возрасте 6-12 лет. Возможно, это связано с особенностями быстрого роста и физиологической перестройкой детского организма в данный период. Анатомической особенностью детей является то, что большой сальник у них менее развит и выполняет свою защитную функцию хуже, чем у взрослых. Поэтому распространение воспалительного процесса по брюшной полости происходит быстрее.
У детей симптомы острого аппендицита, как правило, ярко выражены и диагноз устанавливается при первом обращении к специалисту.
Патогенез аппендицита
Как развивается аппендицит
Воспаление в аппендиксе почти всегда начинается изнутри — со слизистой. В последующем оно распространяется на наружные слои. Порядок может быть нарушен в случае закупорки (тромбоза) аппендикулярного питающего кровеносного сосуда, в этом случае наступает гангрена (омертвление) всех слоёв органа.
Основной путь развития острого воспаления — энтерогенный, что подразумевает инфицирование определёнными видами бактерий со стороны просвета слепой кишки. В 90 % случаев источником острого воспаления служит анаэробная флора, для развития которой не требуется кислород, в остальных — аэробные микроорганизмы, которые нуждаются в кислороде, в том числе широко известная всем кишечная палочка.
Существует также теория гематогенного (через кровеносное русло) и лимфогенного (через лимфатические протоки и узлы) путей инфицирования стенки аппендикса из других очагов воспаления. Но вероятность этих событий низкая, такое возможно только у ослабленных пациентов и лиц с иммунодефицитом. Важным фактором в патогенезе и развитии острого аппендицита служит нарушение эвакуации из него: при закупорке устья калом, гельминтами или отёчных явлениях при воспалительных заболеваниях кишечника.
Классификация и стадии развития аппендицита
В нашей стране принята классификация профессора В. С. Савельева. Она отражает стадии течения острого аппендицита, которые следуют одна за другой по ходу прогрессирования воспалительного процесса [3] .
Формы острого типичного аппендицита:
- катаральный аппендицит (простой, поверхностный) — затрагивает только слизистую оболочку аппендикса;
- флегмонозный аппендицит — затрагивает все слои, на серозной оболочке появляется белок фибрин;
- гангренозный аппендицит — омертвение всех слоёв аппендикса;
- перфоративный аппендицит — прорыв стенки аппендикса;
- эмпиема червеобразного отростка — р азновидность флегмонозного воспаления, при котором в результате рубцового процесса или закупорки каловым камнем в просвете отростка образуется замкнутая полость, заполненная гноем.
К атипичным формам острого аппендицита относят варианты его расположения:
- ретроцекальный аппендикс — расположен вдоль задней поверхности стенки кишечника ;
- подпечёночный — расположен под печенью ;
- тазовый — расположен в малом тазу ;
- левосторонний — расположен слева.
Осложнения аппендицита
При несвоевременном обращении за медицинской помощью или неправильном её оказании через 2-3 суток после начала заболевания могут развиваться жизнеугрожающие осложнения [2] [4] :
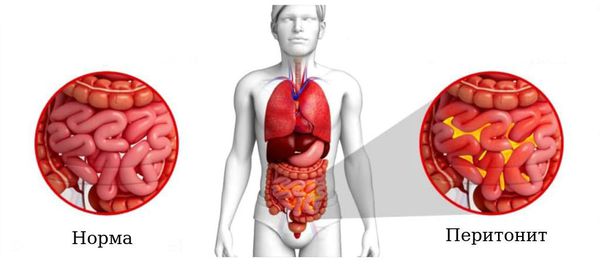
- Перитонит — острое воспаление брюшины. Местный перитонит в зоне первичного воспалительного очага (аппендикса) начинает развиваться с флегмонозной формы. В дальнейшем, если не происходит отграничения процесса, он прогрессирует, распространяется на остальные отделы брюшной полости и через 3-4 суток приобретает гнойный характер. При отсутствии лечения наступает летальный исход.
- Периаппендикулярный инфильтрат. Биологическим смыслом образования инфильтрата является отграничение острого воспалительного очага от остальных органов брюшной полости и попытка организма уберечься от перитонита. Инфильтрат представляет собой спаянные вокруг аппендикса петли тонкого кишечника и толстую кишку с их брыжейками, жировую ткань брюшной полости и прилежащую брюшную стенку.
- Аппендикулярный абсцесс — внутрибрюшной отграниченный гнойник, возникающий вследствие разрыва аппендикса. Часто является следующей фазой процесса после образования инфильтрата.
- Абсцессы брюшной полости — отграниченные внутрибрюшные гнойники на фоне перитонита.
- Флегмона брюшной стенки — разлитое гнойное воспаление тканей, которое р азвивается в случае близкого расположения аппендикса или абсцесса к брюшной стенке. Забрюшинная флегмона — распространение воспалительного процесса по забрюшинной клетчатке при соответствующем расположении червеобразного отростка.
- Пилефлебит. Редкое, но крайне тяжёлое осложнение, которое представляет собой септический тромбофлебит крупных висцеральных вен брюшной полости — верхнебрыжеечной и воротной вен. Путь распространения гнойного воспаления — сосудистый, от аппендикулярных сосудов [4] .
- Сепсис — заражение крови инфекционными агентами и их токсинами.
Диагностика аппендицита
Попытка самодиагностики и дальнейшего самолечения при остром аппендиците может быть опасной. При сохраняющихся более 1,5-2 часов болях в животе и наличии прочих перечисленных симптомов аппендицита лучшим решением будет обращение в приёмный покой клиники, имеющей лицензию на оказание соответствующей помощи. Как правило, это крупные государственные муниципальные клиники, в составе которых есть хирургические отделения (центральные районные, городские и краевые больницы). Большинство частных клиник помощь при аппендиците не оказывает и перенаправляет пациентов в соответствующие учреждения.
Диагностика при остром аппендиците основана на результатах проведения осмотра, общего анализа крови, УЗИ органов брюшной полости и КТ брюшной полости.
Осмотр и сбор анамнеза
Осмотр дежурного врача, сбор анамнеза у пациента подразумевают выяснение характерных особенностей и симптомов аппендицита, проведение термометрии, пальпации живота с выявлением зоны болезненности, выявление симптомов раздражения брюшины, проверку так называемых «аппендикулярных симптомов». Имеются клинические шкалы, которые по совокупности симптомов показывают вероятность наличия острого аппендицита. Например, в западных странах распространена шкала Alvarado.

- 0-4 балла — низкая вероятность аппендицита;
- 5-6 баллов — неопределённая вероятность аппендицита;
- 7-8 баллов — средняя вероятность аппендицита;
- 9-10 баллов — высокая вероятность аппендицита.
Что может спросить врач:
- где болит;
- как болит;
- как давно болит и с какого места началась боль;
- обстоятельства появления боли (связь с приёмом пищи, физической нагрузкой, стрессом);
- не было ли тошноты, рвоты, повышения температуры;
- не нарушен ли стул и мочеиспускание;
- проводились ли ранее хирургические операции (в том числе аппендэктомия);
- у женщин — фаза менструального цикла и вероятность беременности;
- наличие сопутствующих заболеваний.
Лабораторные анализы при апендиците
Общий анализ крови может выявить: повышение уровня лейкоцитов (в первые сутки до 11-15 тысмкл, в дальнейшем уровень может быть ещё выше); сдвиг лейкоцитарной формулы влево — феномен появления незрелых форм лейкоцитов; также может наблюдаться эозинофилия ( повышение числа эозинофилов ).
Инструментальная диагностика
УЗИ органов брюшной полости. Не обладает 100 % чувствительностью и специфичностью в диагностике острого аппендицита, но должно выполняться всегда при абдоминальном болевом синдроме неясного происхождения, чтобы отличить аппендицит от других заболеваний. Если УЗИ выполняет опытный специалист на аппаратуре высокого разрешения, информативность ультразвуковой диагностики острого аппендицита может достигать 90 %.
КТ брюшной полости. Применяется в сложных для диагностики случаях, в том числе при атипичных формах заболевания. Информативность достигает 95 %.
Можно ли сразу точно поставить диагноз
Даже при проведении всех обследований сомнения в правильном диагнозе могут остаться и у опытного врача. В таком случае показана госпитализация в хирургический стационар и выполнение диагностической лапароскопии под общим наркозом.
Как отличить аппендицит от других заболеваний
Ряд заболеваний имеет сходную с острым аппендицитом картину, например почечная колика, острый пиелонефрит, острый холецистит, острый панкреатит, язвенная болезнь, болезнь Крона, острый гастроэнтерит, апоплексия яичника, сальпингит и прочие. Чтобы отличить аппендицит от других заболеваний, проводят дифференциальную диагностику, в ходе которой сопоставляют характерные признаки. Для этого могут потребоваться дополнительные обследования: биохимический анализ крови, ЭГДС, УЗИ органов малого таза и почек, обзорная и экскреторная урография, осмотр гинеколога и уролога и др. [4] [5]
Лечение аппендицита
Первая помощь при развитии аппендицита
Специфическая первая помощь при аппендиците не требуется. При подозрении на аппендицит следует обратиться к врачу.
К какому врачу обращаться
Лечением аппендицита занимается хирург.
Показания для операции
Острый аппендицит без лечения чреват тяжелейшими последствиями, поэтому диагностированное воспаление аппендикса — достаточное показание для операции.
При установке диагноза «острый аппендицит» показано экстренное хирургическое вмешательство: удаление аппендикса, или аппендэктомия. Первые 24-48 часов от начала заболевания протекают, как правило, без развития осложнений, поэтому операция ограничивается только объёмом удаления аппендикса. Операция может быть выполнена путём разреза брюшной стенки в правой подвздошной области длиной 5-7 см (доступ по МакБурнею — Волковичу — Дьяконову).
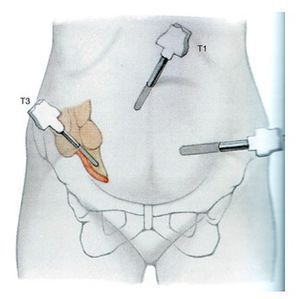
Лапароскопия при аппендиците
Более современна и предпочтительна лапароскопическая операция. Лапароскопия — более универсальная методика, которая позволяет провести вначале диагностический этап — осмотр органов брюшной полости, червеобразного отростка. При подтверждении диагноза острого аппендицита возможно выполнение аппендэктомии лапароскопическим путём. Если диагноз не подтверждается, лапароскопия позволяет избежать ненужного разреза брюшной стенки. В любом случае этот метод более щадящий и косметически выгодный, чем разрез [5] .
В случае выявления распространённого гнойного перитонита, который развивается с 3-4 суток заболевания, операция производится уже в объёме большого разреза брюшной стенки — срединной лапаротомии. Это необходимо не только для удаления аппендикса, но и для полноценной санации брюшной полости.
При катаральной форме аппендицита назначение антибиотиков не обязательно. При флегмонозной и гангренозной форме и перитоните — обязательно назначение антибактериальных препаратов, начиная с момента проведения операции. Также из зоны вмешательства производится бактериологический посев для возможной дальнейшей коррекции терапии.
При выявлении аппендикулярного инфильтрата немедленная аппендэктомия не показана, так как она связана с повышенной травматичностью из-за риска повреждения вовлечённых в инфильтрат органов. Как правило, назначается антибактериальная терапия до уменьшения воспалительных явлений.
При выявлении аппендикулярного абсцесса производится малоинвазивное дренирование гнойника — установка трубки в просвет гнойника с целью его опорожнения и устранения очага воспаления. Дренаж может быть оставлен в полости абсцесса на срок до 2-3 месяцев.
При аппендикулярном абсцессе, как и при аппендикулярном инфильтрате, показана отсроченная операция (через 1-3 месяца после первичного лечения) в объёме аппендэктомии. Это время требуется для уменьшения воспалительных явлений и выполнения вмешательства в относительно благоприятном «холодном» периоде.
Диагноз «хронический аппендицит» вызывает сомнения своей правомочностью у многих исследователей. Обычно это состояние после ранее перенесённого острого аппендицита, пролеченного не оперативным путём, а посредством антибактериальной терапии. Хронический аппендицит требует оперативного лечения в плановом порядке.
Противопоказания к операции при остром аппендиците
- аппендикулярный инфильтрат (выявляется при пальпации живота, а также по данным УЗИ и КТ брюшной полости) — при такой форме острого аппендицита процесс отграничен и требует применения антибактериальных препаратов;
- тяжёлые сопутствующие заболевания, которые значительно увеличивают риск послеоперационных осложнений и летальности — в таких случаях также допустимо начинать лечение с приёма антибиотиков.
Восстановление после удаления аппендицита
Первые 5-7 дней после операции следует придерживаться щадящей диеты. Физическую активность как после лапароскопии, так и после «разреза» рекомендуется ограничить на один месяц. Тяжёлые физические нагрузки и спортивные тренировки следует отменить на 2-3 месяца.
Никаких особенных пунктов реабилитации (к примеру, лечения минеральными водами Кисловодска или грязевыми ваннами) не требуется. При восстановлении после обширной полостной операции при перитоните необходим строго индивидуальный подход.
Можно ли вылечить аппендицит народными средствами
При аппендиците показана экстренная операция, лечение народными средствами может привести к смерти пациента.
Прогноз. Профилактика
При неосложнённом течении острого аппендицита и выполнении операции в течение первых суток прогноз благоприятный, пациент обычно проводит в клинике 2-3 суток. При проведении операции в течение двух суток заболевания прогноз в целом также благоприятный, однако вероятность осложнений чуть выше и длительность пребывания в стационаре увеличивается за счёт проведения курса антибактериальной терапии — до 5-7 дней. При перитоните и других осложнённых формах острого аппендицита успех и продолжительность лечения будут зависеть от многих факторов: объёма операции, наличия и степени распространённости перитонита, возраста пациента и наличия сопутствующих заболеваний. Поэтому при появлении симптомов необходимо сразу обратиться к врачу.
Проверенного способа предотвратить аппендицит не существует. В качестве первичной профилактики можно рекомендовать питание с высоким содержанием клетчатки: фрукты, овощи, бобовые, овсянка, коричневый рис, цельная пшеница и другие цельнозерновые продукты. О днако нет достоверных данных, что такое питание предупреждает развитие воспаления аппендикса.
Согласно исследованиям, в редких случаях причиной аппендицита может стать накопление инородных тел в аппендиксе. В связи с этим рекомендуется, не употреблять семена фруктов и овощей, а также тщательно пережёвывать растительную пищу [10] .
Источник https://garmonia-clinic.ru/encyclopedia/hirurgiya/appendicit-otlichie-boley
Источник https://medaboutme.ru/articles/boli_v_zhivote_pokhozhie_na_appenditsit_kogda_nuzhna_zapis_k_vrachu/
Источник https://probolezny.ru/appendicit/