Грипп у взрослых
Одобрено Научно-практическим Советом Минздрава РФ 27 декабря 2022 г.
В соответствии с Правилами поэтапного перехода медицинских организаций к оказанию медицинской помощи на основе клинических рекомендаций, разработанных и утвержденных в соответствии с частями 3, 4, 6 –9 и 11 статьи 37 Федерального закона «Об основах охраны здоровья граждан в Российской Федерации», утвержденных постановлением Правительства Российской Федерации от 19.11.2021 № 1968, клинические рекомендации применяются следующим образом:
– размещенные в Рубрикаторе после 1 июня 2022 года – с 1 января 2024 года.
Клинические рекомендации
Грипп у взрослых
Статус: Действует
ID: 749
Грипп (Grippus, Influenza) — острая инфекционная болезнь с аэрозольным механизмом передачи возбудителя, характеризующаяся массовым распространением, кратковременной лихорадкой, интоксикацией и поражением респираторного тракта [1−5, 62].
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 5500 KZT / 27 BYN — 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Классификация заболевания или состояния (группы заболеваний или состояний)
1. Типичное (манифестное);
2. Атипичное (бессимптомное, стертое).
По тяжести (Приложение А3):
1. Легкая степень тяжести;
2. Средняя степень тяжести;
3. Тяжелая степень тяжести;
4. Очень тяжелая степень тяжести (гипертоксическая).
По характеру течения:
2.1 Специфические осложнения (вирус-ассоциированные)
2.2 Неспецифические осложнения:
2.2.1 Бактериальные осложнения
2.2.2. Обострение/декомпенсация хронических заболеваний.
Этиология и патогенез
Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Возбудителями гриппа являются РНК-содержащие вирусы, которые входят в семейство ортомиксовирусов (Оrthomyxoviridae). Семейство включает несколько родов, в том числе поражающие человека [1 – 3, 62]:
1. Род Influenzavirus A – вирусы гриппа типа A,
2. Род Influenzavirus B – вирусы гриппа типа B,
3. Род Influenza С – представлен вирусом гриппа типа С.
Основные поверхностные белки представлены:
- Гемагглютинином (НА) – ответственным за прикрепление и проникновение вируса в клетку, а также за «раздевание» вируса, то есть освобождение рибонуклеиновой кислоты. НА состоит из двух субъединиц НА1 и НА2. Изменения в сайте расщепления НА приводят к изменению инфекционной активности вируса. Гемагглютинин является основным иммуногеном и вызывает индукцию вирус-нейтрализующих, антигемагглютинирующих антител.
- Нейраминидазой (NА) – белком, ответственным за инвазию вируса в слизистые оболочки дыхательных путей и отделение почкующихся вирионов от клеточной стенки. Определенные изменения (мутации) в структуре белка приводят к формированию резистентности к селективным ингибиторам нейраминидазы.
В настоящее время на основе свойств гемагглютинина выделяют 18 подтипов вируса гриппа А (обозначаемые как Н1, Н2, …, Н18). Белок нейраминидазы имеет и 11 вариантов (N1, N2, …, N11) [7 – 12, 62]. Вирусы гриппа А широко распространены в природе среди разных видов птиц и млекопитающих. Характерной особенностью вирусов гриппа, особенно типа A, является изменчивость поверхностных гликопротеинов НА и NА.
Для вируса гриппа типа A возможны два вида изменчивости: дрейф – точечные мутации в вирусном геноме с соответствующими изменениями в гемагглютинине или нейраминидазе и шифт- реассортация РНК сегментов, что происходит, благодаря сегментированному строению РНК при одновременном заражении клетки разными субтипами вирусов гриппа [4,12, 23, 62].
Все известные пандемии гриппа были вызваны шифтовыми вариантами вируса гриппа А, имеющими антигенные формулы: A/H1N1, A/H2N2 и A/H3N2.
Заболевания, вызываемые вирусами гриппа типов B и C, встречаются только в популяции людей. Антигенная структура вирусов гриппа типа B изменяется только путем дрейфа [24 – 28]. Вирусы гриппа B не вызывают пандемии, но являются возбудителями крупных вспышек и эпидемий.
Вирус гриппа типа C, имеет только один поверхностный антиген (гликопротеин гемагглютинин-эстераза) [29, 30]. Грипп C не приводит к эпидемическим вспышкам, заболевания носят спорадический характер, но среди маленьких детей вирус гриппа C вызывает локальные вспышки. Наиболее тяжело инфекция протекает у детей младшего возраста.
Даже минимальные изменения в структуре нейраминидазы и/или гемагглютинина, приводят к возникновению заболевания, т.к. анамнестические антитела против новых вирусов не активны. Этой способностью к изменчивости определяется возникновение гриппозных эпидемий и пандемий.
Вирус гриппа избирательно поражает эпителиальные клетки респираторного тракта (преимущественно трахеи). Ведущее значение в патогенезе гриппа имеют эпителиотропные и токсические свойства вирусов гриппа, а также аллергизация макроорганизма антигенами возбудителя.
Соответствие клинических синдромов патогенетическим механизмам и морфологическому субстрату [48] представлено в Приложении А3.
Высокая патогенность вируса гриппа А может быть обусловлена и наличием мутаций, в частности в гене гемагглютинина H D222G, что приводит к увеличению сродства H вируса гриппа к альфа-(2-3)-сиалогалактазидам нижних отделов дыхательных путей и легких, расширению рецепторной специфичности, развитию поражения легких [43, 44, 49].
Эпидемиология
Эпидемиология заболевания или состояния (группы заболеваний или состояний)
Источником инфекции является больной человек в остром периоде заболевания (первые 5 – 7 дней болезни), в том числе с легкой или бессимптомной формой, реже – реконвалесцент, выделяющий вирус, в среднем, в течение двух недель от начала заболевания.
Механизмы и пути передачи вируса гриппа:
1. Аэрогенный механизм реализуется воздушно-капельным и воздушно-пылевым путями передачи. Возбудитель вируса гриппа распространяется при разговоре, кашле, чихании. Максимальное его количество содержится в крупнокапельной фазе аэрозоля, выделяемого больным. Радиус рассеивания вируса составляет 2 – 3 м.
2. Контактно-бытовой механизм имеет значительно меньшее эпидемиологическое значение. Реализуется через предметы обихода, соски, игрушки, белье, посуду.
Длительность выживания возбудителей во внешней среде с сохранением вирулентных и патогенных свойств зависит от условий внешней среды: для вирусов гриппа она варьирует от нескольких часов до 7 – 12 дней.
Восприимчивость к вирусу гриппа всеобщая. В течение жизни человек многократно встречается с вирусами гриппа, что не исключает восприимчивость к появляющимся новым штаммам.
По интенсивности проявлений эпидемического процесса принято выделять следующие варианты: спорадическая заболеваемость, вспышки, эпидемии и пандемии.
Продолжительность эпидемий гриппа в крупных городах в среднем составляет 8 недель. При этом переболевает 4 – 8 % населения.
Пандемии вызываются, как правило, новыми шифтовыми вариантами вируса гриппа, к которым восприимчива подавляющая часть населения. Пандемический вирус имеет глобальное распространение и поражает 10 и более процентов населения и вызывает заболевания в очень тяжелой форме.
По данным Всемирной организации здравоохранения (ВОЗ), во всем мире ежегодные эпидемии гриппа приводят примерно к 3 – 5 млн. случаев тяжелых форм заболевания и к 250 – 500 тыс. случаев смерти.
Оценку влияния эпидемий гриппа на смертность населения принято проводить по показателю «дополнительной» смертности.
Показатель «дополнительной» смертности населения изменяется ежегодно в зависимости от особенностей прошедшей эпидемии [57, 58]. Этот показатель рекомендуется ВОЗ использовать в качестве оценочного показателя прошедшего эпидсезона гриппа в каждой стране [59, 60]. Среди всех классов заболеваний основное место в структуре «дополнительной» смертности от гриппа занимает класс болезней органов кровообращения (ишемическая болезнь сердца (ИБС), гипертоническая болезнь (ГБ), гнойный миокардит, перикардит, септический эндокардит), а затем класс болезней органов дыхания (внебольничная пневмония, хронический бронхит, эмфизема, хронические обструктивные болезни легких (ХОБЛ), бронхиальная астма). Среди других классов болезней можно отметить влияние эпидемий гриппа на повышение смертности от злокачественных новообразований (преимущественно в группе лиц старше 50 лет), энцефалитов и менингоэнцефалитов, сахарного диабета, болезни Паркинсона и иммунодефицитных заболеваний. Наиболее высокий показатель «дополнительной» смертности встречается у пациентов с сочетанной патологией: сердечно-сосудистыми заболеваниями и с заболеваниями легких (870 на 100 тыс. населения), сахарным диабетом и заболеваниями сердца (481 на 100 тыс. населения), против 2 на 100 тыс. населения среди здоровых взрослых без соматической патологии [58, 61].
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния (группы заболеваний или состояний)
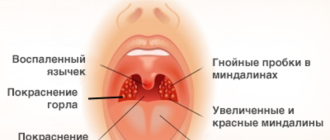
Симптомы и признаки гриппа
Инкубационный период гриппа составляет от 1 до 4 дней, в среднем около 48 часов. В легких случаях многие симптомы похожи на симптомы простуды (например, боль в горле, ринорея); Также может возникнуть легкий конъюнктивит.
Типичный грипп у взрослых характеризуется внезапным появлением озноба, лихорадки, прострации, кашля и генерализованных болей (особенно в спине и ногах). Сильная головная боль, часто со светобоязнью и ретробульбарной болью. Вначале респираторные симптомы могут быть легкими, с перхотью в горле, жжением за грудиной, непродуктивным кашлем и иногда насморком. Позже заболевание нижних дыхательных путей становится преобладающим; кашель может быть стойким, хриплым и продуктивным.
Могут возникать желудочно-кишечные симптомы, которые, по-видимому, чаще встречаются у пандемического штамма H1N1 2009 года. У детей может быть выраженная тошнота, рвота или боль в животе, а у младенцев может быть синдром, подобный сепсису.
Через 2–3 дня острые симптомы быстро проходят, хотя лихорадка может длиться до 5 дней. Кашель, слабость, потливость и утомляемость могут сохраняться в течение нескольких дней, а иногда и недель.
При неосложненном гриппе характерны лейкопения с нейтропенией, а также относительный лимфоцитоз и моноцитоз. СОЭ у большинства больных нормальная. При рентгенологическом исследовании легких в остром периоде заболевания выявляют усиление сосудистого рисунка.
Группы высокого риска
Некоторые пациенты подвержены высокому риску осложнений от гриппа:
Взрослые > 65 лет
Люди с хроническими заболеваниями (например, сердечно-легочными заболеваниями, сахарным диабетом, почечной или печеночной недостаточностью, гемоглобинопатиями, иммунодефицитом)
Женщины во 2 или 3 триместре беременности
Пациенты с расстройствами, нарушающими обработку респираторных секретов (например, когнитивная дисфункция, нервно-мышечные расстройства, инсульт, судорожные расстройства)
Пациенты ≤ 18 лет, принимающие аспирин (поскольку синдром Рея представляет собой риск)
Заболеваемость и смертность у этих пациентов могут быть связаны с обострением основного заболевания, острым респираторным дистресс-синдромом, первичной гриппозной пневмонией или вторичной бактериальной пневмонией.
Осложнения
Пневмония — одно из частых осложнений гриппа. Развившиеся на фоне вирусной инфекции пневмонии относят к первичным вирусно-бактериальным (чаще всего стрептококковой и стафилококковой этиологии). Они чаще развиваются у пациентов группы «высокого риска»: с хроническими заболеваниями легких и сердца, лиц пожилого возраста. Постгриппозные пневмонии развиваются в конце 1-й — начале 2-й недели болезни. Антибактериальное лечение дает хорошие результаты. Пневмонии могут иметь как интерстициальный, так и очаговый характер.
Тяжелое осложнение гриппа — ОНГМ. Для него характерны: сильная головная боль, рвота, судороги, оглушенность, потеря сознания, повышение АД, одышка, тахикардия, менингеальный синдром, застойные явления на глазном дне.
Частые осложнения гриппа — синуситы и отиты; реже — пиелонефрит и пиелоцистит. Возможны и другие осложнения: диэнцефальный синдром, менингоэнцефалит и астеновегетативный синдром. На тяжесть течения и исход болезни оказывают влияние сопутствующая хроническая патология и нейроэндокринные нарушения.
В период крупных эпидемий летальность не превышает 1–2%. Причиной смерти при тяжелой форме гриппа могут быть: отек мозга, геморрагический отек легких, острая сосудистая недостаточность.
Диагностика
Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Критерии установления диагноза
Диагностика гриппа у взрослых производится на основании данных эпидемиологического и клинического анамнеза, клинического осмотра, лабораторных и специальных методов обследования и направлена на определение нозологии и клинической формы, тяжести состояния, выявление осложнений и показаний к терапии.
В период эпидемических подъемов заболеваемости гриппом окончательный диагноз «грипп» может быть установлен как на основании лабораторного подтверждения, так и на основании клинических и эпидемиологических данных[1].
[1] СанПиН 3.3686-21 «Санитарно-эпидемиологические требования по профилактике инфекционных болезней». XXXIV. Профилактика гриппа и других острых респираторных вирусных инфекций (постановление Главного государственного санитарного врача РФ от 28.01.2021 г. № 2).
Жалобы и анамнез
Рекомендуется обратить внимание на наличие сроки появления повышенной температуры тела, интоксикации (слабость, снижение аппетита), жалоб на ломоту в мышцах и суставах, боль при движении глазных яблок, катаральные явления (насморк, боли в горле, кашель, царапающие боли за грудиной), боль в грудной клетке для определения тяжести и длительности заболевания [3, 50−52, 62−65].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4).
Рекомендуется обратить внимание на сведения эпидемиологического анамнеза о пребывание в очаге ОРВИ в период, соответствующий инкубационному периоду гриппа, на наличие контакта с пациентом гриппоподобным заболеванием (ГПЗ) или с пациентом (умершим) с лабораторно подтвержденным диагнозом грипп в течение срока менее чем 7 дней до появления первых клинических признаков болезни; оценить степень контакта с учетом состоявшегося механизма и пути передачи инфекции [1] [3, 50−52, 62−65].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Рекомендовано обратить внимание на наличие эпидемического подъема заболеваемости гриппом для клинической диагностики заболевания [3, 50−52, 62−65].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Рекомендуется обратить внимание на наличие вакцинопрофилактики гриппа у пациента для выявления риска тяжелого и осложненного течения заболевания [3, 50−52, 62−65].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Рекомендуется обратить внимание на прием противовирусных препаратов для системного применения до обращения за медицинской помощью для решения вопроса о необходимости коррекции терапии [3, 50−52, 62−65].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Рекомендуется обратить внимание на наличие сопутствующих хронических заболеваний или иных состояний (беременность) для выявления факторов риска развития тяжелого и осложненного течения заболевания [3, 50−52, 62−65].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
[1] Методические рекомендации N 01/7161–9–34 «Организация и проведение лабораторной диагностики заболеваний, вызванных высокопатогенными штаммами вируса гриппа А (H1N1), у людей» (утв. Главным государственным санитарным врачом Российской Федерации 24.05.2009) (Письмо Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека от 25 мая 2009 г. N 01/7170-9-32)
Физикальное обследование
Рекомендовано начать с общего осмотра с оценкой состояние кожных покровов и видимых слизистых оболочек: цвет (гиперемия, бледность, цианоз), влажность, отечность, инъекция сосудов склер; обращают внимание на наличие и характер одышки, мокроты, дистанционных хрипов, положение и поведение пациента для диагностики степени тяжести и характера течения заболевания [3, 50−52, 62−65].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Рекомендовано оценить жизненно-важные показатели – частоту дыхательных движений (ЧДД), артериальное давление (АД), частоту сердечных сокращений (ЧСС), выполнить термометрию для определения степени тяжести заболевания, наличия осложнений и сопутствующих заболеваний [3, 35, 40, 42, 46, 50−52, 62−65].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Лабораторные диагностические исследования
1. Неспецифическая лабораторная диагностика
Рекомендовано выполнение общего (клинического) анализа крови с определением уровня эритроцитов, гематокрита, лейкоцитов, тромбоцитов, лейкоцитарной формулы для диагностики, комплексной оценки степени тяжести болезни, своевременного выявления осложнений и неотложных состояний всем пациентам с подозрением на грипп [50−52, 62, 63, 66, 67, 68, 71].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарии: при неосложненном течении гриппа характерны нормоцитоз или лейкопения, нейтропения, эозинопения, относительный лимфо- и моноцитоз. При бактериальных осложнениях (пневмония, синусит и т.д.) в крови нарастает лейкоцитоз, палочкоядерный нейтрофилез, увеличивается скорость оседания эритроцитов (СОЭ). При интерстициальном вирусном поражении легких характерны лейкопения, нейтрофилез с палочкоядерным сдвигом, анемия и тромбоцитопения.
Рекомендовано выполнение общего (клинического) анализа мочи для выявления наличия почечной дисфункции, декомпенсации сопутствующих заболеваний всем пациентам с подозрением на грипп [50−52, 62, 63, 66, 67, 68, 71].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарии: при неосложненном течении гриппа патологических изменений нет; при выраженной лихорадке, интоксикационном синдроме – увеличение плотности мочи, невыраженные лейкоцитурия, протеинурия, цилиндрурия, носящие транзиторный характер, исчезают при нормализации температуры тела и купировании проявлений общей инфекционной интоксикации.
2. Специфическая лабораторная диагностика
Лабораторное обследование в целях идентификации возбудителя гриппа проводится в обязательном порядке при [1] :
− госпитализации больного по поводу ОРВИ верхних и нижних дыхательных путей (тяжелые и необычные формы заболевания);
− заболевании лиц с высоким риском неблагоприятного исхода гриппа и ОРВИ (в том числе беременных, лиц с хроническими заболеваниями сердца, легких, метаболическим синдромом и других);
− регистрации очагов ОРВИ с множественными случаями заболеваний в организованных коллективах взрослых с числом пострадавших 5 и более человек в один инкубационный период, заболевании лиц из организаций с круглосуточным пребыванием.
Рекомендуется вышеперечисленным группам пациентов с подозрением на грипп произвести забор клинического материала для [2] [50−52, 62, 63, 66–82]:
— Молекулярно-биологического исследования мазков со слизистой оболочки носоглотки и ротоглотки на вирус гриппа (Influenza virus)
— Молекулярно-биологического исследования бронхоальвеолярной лаважной жидкости, мокроты (индуцированной мокроты, фаринго-трахеальных аспиратов) на вирус гриппа (Influenza virus)
— Иммунохроматографического экспресс-исследования носоглоточного мазка, эндотрахеального аспирата, бронхоальвеолярной лаважной жидкости на вирусы гриппа A и B.
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарии: оптимальный срок сбора клинического материала – в течение 3 суток после манифестации болезни1 или в первый день госпитализации (в более поздние сроки не исключена возможность суперинфекции при контакте с другими пациентами в стационаре), предпочтительно до начала противовирусной терапии. От одного больного забирается не менее трех видов клинического материала, обязательно -мазки из полости носа и ротоглотки, и носоглоточное отделяемое1. От одного больного отбирают две пробы: одну пробу для проведения первичного исследования материала методами ПЦР, вторую – для проведения вирусологического исследования. Все виды работ проводят с соблюдением противоэпидемического режима, в строгом соответствии с требованиями действующих нормативно-методических документов.
Правила забора материала для исследований представлены в Приложении А3
Рекомендовано иммунохроматографическое экспресс-исследование носоглоточного мазка на вирус гриппа А и B (обнаружение антигенов вируса гриппа) для ранней диагностики и скрининга гриппа на амбулаторном и стационарном этапах оказания помощи пациентам по клинико-эпидемиологическим показаниям и пациентам из групп риска с целью своевременного назначения этиотропной терапии [81, 83, 84, 199-204].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 2)
Комментарии: для обнаружения антигенов вирусов гриппа А и В используется также метод ИФА. Тесты на основе иммунофлуоресценции (РИФ, ПИФ, РПИФ и др.) применяют для обнаружения в мазках из респираторного тракта антигенов вирусов, находящихся внутри клеток слизистой оболочки. Тесты используются только в эпидемиологических целях для массового скрининга, поскольку их аналитические характеристики могут варьировать в широких пределах, давать ложноотрицательные результаты (недостаточная чувствительность по сравнению с культуральными методами и ПЦР), и давать ложноположительные результаты в межэпидемический период (в силу недостаточной специфичности и субъективности интерпретации анализа) [1],[2]
Рекомендовано лицам с симптомами ОРВИ проведение молекулярно-биологического исследования мазков со слизистой оболочки носоглотки и ротоглотки на вирусы гриппа А, В (Influenza virus А, В) с целью своевременного назначения этиотропной терапии [50−52, 62, 63, 74–82].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарии: ПЦР наиболее эффективный метод, который позволяет обнаружить нуклеиновые кислоты вируса в среднем до 7 дней, и максимум – до 2 недель от начала заболевания (при условии сохранении признаков поражения верхних дыхательных путей). Результаты получают в течение 4–6 часов после представления образца.
Рекомендовано всем лицам с симптомами ОРВИ проведение молекулярно-биологического исследования мазков со слизистой оболочки носоглотки и ротоглотки или иммунохроматографическое экспресс-исследование носоглоточного мазка на коронавирус SARS-CoV-2 для проведения дифференциальной диагностики [250].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Рекомендовано пациентам с симптомами ОРВИ молекулярно-биологическое исследование мазков со слизистой оболочки носо – и ротоглотки на вирус парагриппа (Human Parainfluenza virus), риновирусы (Human Rhinovirus), аденовирус (Human Adenovirus), респираторно-синцитиальный вирус (Human Respiratory Syncytial virus), коронавирусы 229E, OC43, NL63, HKUI (Human Coronavirus), бокавирус (Human Bocavirus), метапневмовирус (Human Metapneumo virus) на амбулаторном этапе по клинико-эпидемиологическим показаниям ( тяжелое течение, эпидемический очаг, пожилой возраст, угроза развития ОРДС) , в стационаре — всем заболевшим для проведения дифференциальной диагностики [50−52, 62, 63, 83, 84].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарии: ПЦР наиболее эффективный метод, который позволяет обнаружить нуклеиновые кислоты вируса в среднем до 7 дней, и максимум – до 2 недель от начала заболевания (при условии сохранении признаков поражения верхних дыхательных путей). Результаты получают в течение 4–6 часов после представления образца.
Рекомендовано произвести исследование на антитела к вирусу гриппа в стандартных серологических тестах парных сывороток крови пациента (при условии соблюдения сроков сбора сывороток крови: первая – в день постановки диагноза, вторая – через 2 – 3 недели) на стационарном этапе оказания помощи при невозможности проведения молекулярно-генетического исследования для ретроспективной диагностики2 [50−52, 62, 63, 83, 84].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарии: выявление специфических антител в сыворотках крови выполняют с использованием РТГА, ИФА и РСК. Достоверность результата увеличивается в случае выявления 4-кратного и более нарастания титра специфических антител в парных сыворотках с соблюдением сроков исследования. Обнаружение антител к вирусам гриппа методом ИФА уступает по чувствительности и специфичности РТГА.
Рекомендовано пациентам с поражением нижних дыхательных путей обследование и лечение, согласно утвержденным клиническим рекомендациям: Внебольничная пневмония у взрослых [251].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
3. Специальная лабораторная диагностика
Рекомендовано выполнение анализа крови биохимического общетерапевтического (исследование уровня общего билирубина, альбумин, мочевины, креатинина, глюкозы, определение активности аспартатаминотрансферазы, аланинаминотрансферазы, исследование уровня тропонинов I, T в крови ) у пациентов с тяжелым и осложненным течением гриппа для выявления наличия органной дисфункции, декомпенсации сопутствующих заболеваний и развитие осложнений [50−52, 62, 63, 66, 67, 68, 71].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарии: биохимический анализ крови не дает какой-либо специфической информации, но обнаруживаемые отклонения имеют определенное прогностическое значение, оказывают влияние на выбор лекарственных средств и/или режим их дозирования.
Рекомендовано исследование кислотно-основного состояния и газов крови: парциальное давление кислорода (PO2), углекислого газа (PCO2), рН, содержание кислорода (O2CT), насыщение кислородом (SaO2), концентрация HCO3 у пациентов с дыхательной недостаточностью для комплексной оценки степени тяжести болезни, диагностики осложнений, неотложных состояний и обострения хронических заболеваний [50−52, 62, 63, 66, 67, 68, 71, 85, 86].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарий: при неосложненном течении гриппа патологических изменений нет.
Рекомендовано проведение коагулограммы (ориентировочное исследование системы гемостаза): активированное парциальное тромбопластиновое время (АПТВ), протромбиновое время по Квику, тромбиновое время и/или фибриноген пациентам с проявлениями геморрагического синдрома для комплексной оценки степени тяжести болезни и назначения терапии [50−52, 62, 63, 66, 67, 68, 71].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарий: при неосложненном течении гриппа патологических изменений нет.
Рекомендовано исследование электролитного состава крови (натрий, калий, кальций, магний, неорганический фосфор, хлориды) у пациентов с тяжелым и осложненным течением гриппа для комплексной оценки степени тяжести болезни, диагностики осложнений, неотложных состояний и обострения хронических заболеваний [50, 52, 62, 63, 66, 67, 68, 71].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарий: при неосложненном течении гриппа патологических изменений нет.
Рекомендовано исследование маркеров воспалительной реакции (фибриногена, протромбина, С–реактивного белка, прокальцитонина) пациентам с тяжелым и осложненным течением гриппа для оценки тяжести течения и прогноза заболевания [50–52, 62, 63, 66, 67, 68, 71].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарий: при неосложненном течении гриппа патологических изменений нет. Уровень СРБ коррелирует с тяжестью течения, распространенностью воспалительной инфильтрации и прогнозом при пневмонии.
[1] СанПиН 3.3686-21 «Санитарно-эпидемиологические требования по профилактике инфекционных болезней». XXXIV. Профилактика гриппа и других острых респираторных вирусных инфекций (постановление Главного государственного санитарного врача РФ от 28.01.2021 г. № 2).
[2] Методические рекомендации N 01/7161–9–34 «Организация и проведение лабораторной диагностики заболеваний, вызванных высокопатогенными штаммами вируса гриппа А (H1N1), у людей» (утв. Главным государственным санитарным врачом Российской Федерации 24.05.2009) (Письмо Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека от 25 мая 2009 г. N 01/7170-9-32)
Инструментальные диагностические исследования
Рекомендуется выполнение пульсоксиметрии с измерением SpO2 всем пациентам с подозрением на ГПЗ на всех этапах оказания медицинской помощи для ранней диагностики респираторных нарушений [50−52, 62, 63, 85, 86, 66, 67, 68, 71].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарии: пульсоксиметрия является простым и надежным скрининговым методом, позволяющим выявлять пациентов с гипоксемией, нуждающихся в респираторной поддержке и оценивать ее эффективность. Пациентам с признаками острой дыхательной недостаточности (ОДН) (SрO2 менее 90%) рекомендуется исследование газов артериальной крови с определением PaO2, PaCO2, pH, бикарбонатов, лактата.
Рекомендовано регистрация электрокардиограммы (ЭКГ) в стандартных отведениях пациентам при осложненном течении заболевания при наличии аускультативных изменений в сердце для уточнения нарушения функции проведения и трофики ткани сердца [50−52, 62, 63, 85, 86, 66, 67, 68, 71].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарии: данное исследование не несет в себе какой-либо специфической информации, однако в настоящее время известно, что вирусная инфекция и пневмония помимо декомпенсации хронических сопутствующих заболеваний увеличивают риск развития нарушений ритма и острого коронарного синдрома, своевременное выявление которых значимо влияет на прогноз. Кроме того, определенные изменения на ЭКГ (например, удлинение интервала QT) требуют внимания при оценке кардиотоксичности ряда назначаемых лекарственных препаратов. Для токсикоза характерны изменения: снижение и зазубренность зубца Р, снижение зубца Т в разных отведениях, относительное удлинение интервала Q-Т, удлинение интервала Р –Q. Изменения нестойкие и проходят в течение 1 2 недель.
Рекомендовано выполнение прицельной рентгенографии органов грудной клетки клетки пациентам с явлениями бронхита (для исключения очаговой пневмонии) и наличии физикальных признаков поражения легочной ткани (верификация пневмонии) [50–52, 62, 63, 85–87, 89].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4).
Комментарий: может быть выявлено усиление легочного рисунка, уплотнение бронхов. Рентгенологические признаки пневмонии зависят от типа возбудителя пневмонии.
Рекомендовано выполнение рентгенографии придаточных пазух носа пациентам с катаральными проявлениями в острый период гриппа или их появлением на фоне проводимой терапии, при подозрении на синусит, вызванный присоединением бактериальной флоры [50−52, 62, 63, 88, 89].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Рекомендовано выполнение спинномозговой пункции пациентам с наличием менингеальных симптомов с последующим микроскопическим исследованием СМЖ, подсчетом клеток в счетной камере (определение цитоза) для дифференциальной диагностики явлений менингизма и наличия менингита [50−52, 62, 63].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарий: при менингизме патологических изменений ликвора не обнаруживается. Необходимо помнить, что вирусы гриппа не обладают тропизмом к нервной ткани, менингеальная и даже энцефалитическая симптоматика носит дисциркуляторный и гипоксический генез, а все патологические изменения ликвора при гриппе или после него носят вторичный характер, например, при аутоиммунных поражениях нервной ткани (менингит, менингоэнцефалит, полирадикулонейропатия, синдром Гийена-Барре.
Иные диагностические исследования
Рекомендовано консультация смежных специалистов пациентам в случаях подозрения на осложнения: врача-невролога (при явлениях менингоэнцефалита), врача-пульмонолога (при наличии признаков пневмонии), врача-гематолога (при выраженных гематологических изменениях и геморрагическом синдроме), врача-кардиолога (при присоединении симптомов миокардита, острой сердечно-сосудистой недостаточности), врача-акушера-гинеколога (при развитии гриппа на фоне беременности) для определения дальнейшей тактики ведения [50−52, 62, 63].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Дифференциальный диагноз
Дифференциальная диагностика [1−4, 8–10, 28, 36–39].
Дифференциальную диагностику при гриппе проводят с двумя группами инфекционных заболеваний: протекающими с катарально-респираторным синдромом и характеризующимися ранним развитием лихорадочно-интоксикационного синдрома.
Дифференциальная диагностика гриппа с другими ОРВИ негриппозной этиологии, с острыми респираторными заболеваниями (ОРЗ)представлена в Приложении А3.
Лечение
Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
Сроки начала лечения больных с предполагаемым или вероятным случаями гриппа не зависят от отсутствия или задержки получения результата диагностического тестирования на грипп[1].
На выбор тактики лечения оказывают влияние следующие факторы [50–52, 62, 63, 85, 86]: возраст пациента; характер сопутствующих заболеваний; клиническая форма болезни; характер течения болезни (динамики нарастания симптомов); тяжесть заболевания; наличие и характер осложнений.
Информация, касающаяся доз, показаний к применению и способов применения лекарственных средств, содержащаяся в данных рекомендациях, может отличаться от информации, указанной в ИМП. Для получения полной информации о применении того или иного ЛС следует ознакомиться с ИМП. Персональная ответственность за интерпретацию и использование настоящих рекомендаций лежит на лечащем враче.
Диагностическое тестирование на грипп ни в коем случае не должно задерживать начало лечения противовирусными препаратами для системного применения и выполнения процедур по борьбе с инфекцией.
1. Консервативное лечение
Рекомендуется начать лечение противовирусными препаратами прямого действия не позднее 48 часов (занамивир – в первые 36 часов) после манифестации болезни всем пациентам с симптомами гриппа для прекращения репликации вируса [87, 88, 90, 91, 92, 95].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарии: лечение необходимо начинать немедленно, не дожидаясь лабораторного подтверждения диагноза, независимо от сведений о вакцинации против гриппа и степени тяжести болезни. Наилучший лечебный эффект достигается в случаях начала применения противовирусных препаратов прямого действия в первые 12 часов от начала болезни. При отсутствии лечения в ранние сроки прием противовирусных препаратов прямого действия может быть начат на любом этапе разгара болезни, когда предполагается или документально подтверждена возможность текущей репликации вируса гриппа.
Не рекомендуются для лечения гриппа производные адамантана и циклические амины (амантадин**, римантадин) [90, 93, 97, 98, 101].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарии: вследствие резистентности к данным препаратам большинства штаммов вируса гриппа.
1.1. Лечение легких и средне-тяжелых неосложненных форм гриппа в амбулаторных условиях
Рекомендуется использование противовирусных препаратов прямого действия всем пациентам с симптомами гриппа для прекращения репликации вируса:
— Осельтамивир** [[1], 52, 61, 90-115, 117].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 2).
Комментарии: является селективным ингибитором нейраминидазы вирусов гриппа А и В. Входит в международные клинические рекомендации по лечению и профилактике гриппа. Пациентам, которые не относятся к группе повышенного риска развития тяжелого и/или осложненного течения гриппа и у которых имеет место лабораторно подтвержденный грипп или с большой вероятностью подозрительный случай гриппа, протекающий без осложнений, не следует назначать препараты из группы селективных ингибиторов нейраминидазы. Осельтамивир** назначают внутрь по 75 мг 2 раза в сутки в течение 5 дней.
— Занамивир [1, 52, 61, 90, 91, 95, 96, 100, 105, 107–109, 111−124].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 1).
Комментарии: является селективным ингибитором нейраминидазы вирусов гриппа А и В. Входит в международные клинические рекомендации по лечению и профилактике гриппа. Пациентам, которые не относятся к группе повышенного риска развития тяжелого и/или осложненного течения гриппа и у которых имеет место лабораторно подтвержденный грипп или с большой вероятностью подозрительный случай гриппа, протекающий без осложнений, не следует назначать препараты из группы селективных ингибиторов нейраминидазы. Занамивир рекомендуется в случаях резистентности вируса A(H1N1) к осельтамивиру**, при отсутствии препарата, беременным и пациентам с тяжелой почечной недостаточностью. Назначают по 2 ингаляции (по 5 мг каждая) 2 раза в сутки в течение 5 дней. Резистентности к занамивиру не зарегистрировано. Занамивир в форме порошка для ингаляций не следует применять распылением с помощью аэрозольного ингалятора из-за присутствия лактозы, которая может поставить под угрозу дыхательную функцию. Развитие бронхоспазма и/или ухудшение функции дыхания возможно у пациентов без предшествующих заболеваний в анамнезе.
— Балоксавир марбоксил [125-129]
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1).
Комментарии: балоксавир марбоксил представляет собой пролекарство, которое в процессе гидролиза преобразуется в активный метаболит балоксавир марбоксил, обладающий действием в отношении вируса гриппа. Балоксавир марбоксил воздействует на кэп-зависимую эндонуклеазу (CEN) – специфичный для вируса гриппа фермент в полимеразной кислой субъединице комплекса вирусной РНК-полимеразы. Тем самым балоксавир марбоксил ингибирует транскрипцию генома вируса гриппа, приводя к подавлению вирусной репликации и прекращению выделения вируса в течение 1 суток после приема у больных без факторов риска, обладает активностью в отношении штаммов, резистентных к ингибитору нейраминидазы, включая следующие мутации: H274Y для вируса подтипа A/H1N1; E119V и R292K для вируса подтипа A/H3N2; R152K и D198E для вируса типа B; H274Y для вируса подтипа A/H5N1 и R292K для вируса подтипа A/H7N9.
Балоксавир марбоксил может быть назначен взрослым и детям старше 12 лет, как не имеющих дополнительных заболеваний, так и подверженных риску развития осложнений гриппа. Препарат применяется внутрь однократно, вне зависимости от приема пищи. При массе тела пациента от 40 кг до 80 кг – 40 мг, ≥80 кг – 80 мг.
— Умифеновир** [52, 131–135, 140-144].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 2).
Комментарии: умифеновир** специфически подавляет in vitro вирусы гриппа А и В (Influenza virus A, B), включая высокопатогенные подтипы A(H1N1)pdm09 и A(H5N1), а также другие вирусы – возбудители острых респираторных вирусных инфекций (ОРВИ) (коронавирус (Сoronavirus), ассоциированный с тяжелым острым респираторным синдромом (ТОРС), риновирус (Rhinovirus), аденовирус (Adenovirus), респираторно-синцитиальный вирус (Pneumovirus) и вирус парагриппа (Paramyxovirus)). В исследованиях in vitro специфически подавляет вирус SARS-CoV-2, вызывающий новую коронавирусную инфекцию (COVID-19). Рекомендован к применению Международным профессиональным сообществом по изучению гриппа и других респираторных вирусных заболеваний. Противопоказан при повышенной чувствительности к любому компоненту препарата, в первом триместре беременности.
Назначают внутрь до приема пищи по 200 мг 4 раза в сутки в течение 5 дней.
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 1).
Комментарии: риамиловир («предложенное МНН»; до решения осенней 65-ой сессии Консультативной группы экспертов ВОЗ по Международной фармакопее и фармацевтическим препаратам 17-20.10.2017 под наименованием действующего вещества – метилтионитрооксодигидротриазолотриазинид натрия) обладает широким спектром противовирусной активности в отношении РНК-содержащих вирусов, в том числе вирусов гриппа А и В, включая высокопатогенные подтипы A(H1N1)pdm09 и A(H5N1), благодаря подавлению синтеза вирусных РНК и репликации геномных фрагментов. Активное вещество является синтетическим аналогом оснований пуриновых нуклеозидов (гуанина). Не входит в перечень ЛС, рекомендуемых международными клиническими рекомендациями по лечению и профилактике гриппа. Показан в составе комплексной терапии гриппа и других острых респираторных вирусных инфекций у взрослых пациентов. Лечение необходимо начать не позднее 2-го дня от появления клинических симптомов болезни: внутрь независимо от приема пищи по 1 капсуле (250 мг) 3 раза в день (суточная доза – 750 мг) в течение 5 дней. Противопоказан при повышенной чувствительности к компонентам препарата; беременности, в период грудного вскармливания. У пациентов в возрасте до 18 лет и при почечной/печеночной недостаточности эффективность и безопасность не определены.
— Энисамия йодид [136−138].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 2).
Комментарий: рекомендованная схема назначения препарата по 500 мг 3 раза в сутки перорально, курс 5–7 дней. Противопоказан при повышенной чувствительности к компонентам препарата, дефиците лактазы, непереносимости лактозы, глюкозно-галактозной мальабсорбции, дефиците сахаразы/изомальтазы, непереносимости фруктозы, беременности и периоде грудного вскармливания, аллергических реакциях в анамнезе, тяжёлых органических поражениях печени и почек [136−138].
Рекомендовано использование препаратов с широким противовирусным действием пациентам с симптомами гриппа при наличии легкой и среднетяжелой формы иммунодефицитов c иммуномодулирующей и противовирусной целью
— Имидазолилэтанамид пентандиовой кислоты** [52, 160–168].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарии: механизм действия имидазолилэтанамид пентандиовой кислоты** реализуется на уровне инфицированных клеток за счет стимуляции факторов врожденного иммунитета, подавляемых вирусными белками. Вызывает повышение уровня интерферона в крови до физиологической нормы, обладает противовоспалительной активностью. Прием препарата начинают с момента появления первых симптомов заболевания, желательно не позднее 2 суток от начала болезни, внутрь независимо от приема пищи по 1 капсуле (90 мг) 1 раз в сутки в течение 5-7 дней. Противопоказан при повышенной чувствительности к любому компоненту препарата, дефиците лактазы, непереносимости лактозы, глюкозо-галактозной мальабсорбции, беременности и в период грудного вскармливания.
— Интерферон альфа-2b или интерферон гамма человеческий рекомбинантный** [52, 169–173, 187-196, 286-289].
Для интерферона гамма человеческого рекомбинантного**: Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2).
Для интерферона альфа-2b: Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4).
Комментарии: Интерферон альфа 2b и интерферон гамма человеческий рекомбинантный**, вводимые интраназально, обладают опосредованным противовирусным действием на вирусы гриппа. Используются в схемах комплексной терапии гриппа при первых признаках заболевания. Не входят в перечень ЛС, рекомендуемых международными клиническими рекомендациями по лечению и профилактике гриппа. При интраназальном применении концентрация действующего вещества, достигаемая в крови, не имеет клинической значимости. Интерферон альфа 2b назначают интраназально по 3 капли/дозы в каждый носовой ход 5 – 6 раз в день (разовая доза – 3000 ME, суточная доза – 15000 – 18000 ME) в течение 5 дней; интерферон гамма человеческий рекомбинантный** назначают интраназально по 2 капли в каждый носовой ход 5 раз в день (разовая доза – 4000 ME, суточная доза – 20000 ME) до 3 дня от начала болезни или в течение 5 – 7 дней в период реконвалесценции.
— Кагоцел** [52, 174–176].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарии: обладает опосредованным противовирусным действием на вирусы гриппа (индуктор интерферона). Не входит в перечень ЛС, рекомендуемых международными клиническими рекомендациями по лечению и профилактике гриппа. Применяется перорально по 24 мг (2 таблетки) 3 раза в сутки в первые 2 дня, затем по 12 мг (1 таблетка) 3 раза в сутки в течение 2 дней (курсовая доза 216 мг, 18 таблеток). Противопоказан при гиперчувствительности к компонентам препарата, беременности, в периоде лактации, дефиците лактазы, непереносимости лактозы, глюкозо-галактозной мальабсорбции.
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарии: обладает иммуномодулирующим и противовирусным эффектом. Индуктор интерферонов. Стимулирует образование в организме интерферонов всех типов (альфа, бета, гамма и лямбда), усиливает антителообразование, уменьшает степень иммунодепрессии, восстанавливает соотношения T-супрессоров и T-хелперов. Не входит в перечень ЛС, рекомендуемых международными клиническими рекомендациями по лечению и профилактике гриппа. Применяется перорально по 125 мг 1 раз в сутки в первые 2 дня, затем по 125 мг в сутки через день (курсовая доза 750 мг). Противопоказан при гиперчувствительности к компонентам препарата, беременности, в периоде лактации, детском возрасте до 18 лет.
— Меглюмина акридонацетат [234-243].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Комментарии: низкомолекулярный индуктор интерферона. Обладает прямым противовирусным действием, подавляя репродукцию вируса на ранних сроках (1–5-е сутки) инфекционного процесса, снижая инфекционность вирусного потомства, приводя к образованию дефектных вирусных частиц. Повышает неспецифическую резистентность организма в отношении вирусных и бактериальных инфекций.
Внутрь один раз в сутки за 30 минут до еды, не разжёвывая, запивая ½ стакана воды, взрослым и детям старше 12 лет: по 450–600 мг (3–4 таблетки) на приём, препарат принимают на 1, 2, 4, 6, 8-е сутки (курс лечения – 20 таблеток). Лечение необходимо начинать при первых симптомах заболевания. При тяжёлом течении гриппа в первый день принимают шесть таблеток.
— Азоксимера бромид** [259-264, 266, 267-269].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарии: обладает выраженной иммуномодулирующей (в том числе интерферонпродуцирующей) активностью, оказывает неспецифическое защитное действие в отношении широкого спектра патогенов, основанное на регуляции иммунитета макроорганизма. Кроме того, препарат имеет антитоксическое и антиоксидантное свойства. В острый период болезни препарат применяется в комплексе с этиотропной терапией, а в период реабилитации или с целью иммунопрофилактики респираторных инфекций — в качестве монотерапии.
Таблетки: по 1 таблетке сублингвально 2 раза в день 7 дней;
Раствор: по 6 мг ежедневно парентерально в течение 3-х дней, далее через день общим курсом 10 инъекций или интраназально или сублингвально 6 мг в сутки, суточная доза препарата (6 мг) вводится за 2-3 приема в сутки.
При отсутствии эффекта от приема интерферонов и иммуностимуляторов в течение 24 часов рекомендовано применение препаратов прямого противовирусного действия для прекращения репликации вируса[1], [52, 61, 90, 91, 95–117, 131-135, 139-143].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4).
Рекомендуется проведение пероральной дезинтоксикационной терапии в объеме 2–3 литров жидкости в сутки (некрепко заваренного чая с молоком, медом, вареньем, а также отвара шиповника, свежеприготовленных фруктовых и ягодных соков, компотов, щелочных минеральных вод) всем пациентам с гриппом для купирования синдрома интоксикации [52, 62].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Рекомендовано назначение нестероидных противовоспалительных и противоревматических препаратов или анилидов пациентам с гипертермией выше 38 С, мышечными и суставными болями с жаропонижающей, болеутоляющей и противовоспалительной целью [52, 62, 193, 252]
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарий: ибупрофен** перорально по 200–400 мг 3–4 раза в сутки в течение 3–10 дней (максимальная суточная доза — 1200 мг), парацетамол** перорально по 1–2 табл. (500–1000 мг) до 4 раз в сутки (максимальная суточная — 4000 мг.)
Рекомендовано назначение парацетамола в комбинации с другими препаратами, кроме психолептиков, пациентам с выраженными лихорадочно-интоксикационным и респираторным синдромами с анальгезирующей, жаропонижающей, противоаллергической, антиконгестивной целью :
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 2)
Комментарии: Внутрь. Содержимое 1 пакетика растворяют в 1 стакане кипяченой горячей воды. Принимают в горячем виде. Можно добавить сахар по вкусу. Повторную дозу можно принимать через каждые 4 ч (не более 3 доз в течение 24 ч).
Не рекомендуется назначение салициловой кислоты и ее производных пациентам с гипертермией с жаропонижающей целью, вследствие возможных побочных явлений в виде нарушения гемостаза и обострения язвенной болезни желудка и 12-ти перстной кишки [52, 62, 92, 193].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Рекомендовано пациентам с острым бронхитом, обусловленным вирусом гриппа сопровождающихся бронхообструкцией и влажным кашлем назначение отхаркивающих препаратов, кроме комбинаций с противокашлевыми средствами для разжижения и улучшения отхождения мокроты [52, 62, 258, 264-266].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарии: Ацетилцистеин** – по 1 таблетке по 200 мг – 2-3 раза в день, перорально, курс до 5 дней; Бромгексин – внутрь по 8 мг 3 (1–2 таблетки) 3–4 раза в сутки; Амброксол** – внутрь 30 мг, 90 мг/сут, курс до 5 дней; [110]. Бромгексин + Гвайфенезин + Сальбутамол – таблетки (2 мг сальбутамола сульфата + 8 мг бромгексина гидрохлорида + 100 мг гвайфенезина в 1 таблетке) внутрь по 1 таблетке 3 р./сут в течение 5.
Рекомендуется назначение симпатомиметиков и прочих противокашлевых препаратов при лечении гриппа у пациентов с сухим непродуктивным надсадным кашлем, значительно ухудшающим качество жизни [52, 62, 256, 258, 260, 270-273].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарии: Препаратами выбора являются противокашлевые препараты в комбинации с отхаркивающими препаратами, в состав которых состав которых входит активное вещество декстрометорфан:
— R05DB Другие противокашлевые препараты Бутамират – внутрь по 15 мл 4 раза в сутки (сироп)
— R05FB Другие противокашлевые средства в комбинации с отхаркивающими средствами Декстрометорфан+Терпингидрат+[Левоментол]– внутрь по 1 чайной ложке (5 мл) 3-4 раза в день.
— R01BA Симпатомиметики Декстрометорфан+Парацетамол+Псевдоэфедрин+[Аскорбиновая кислота] – по одной таблетке 4 раза в день
— R05X Другие препараты для лечения простудных заболеваний
Декстрометорфан+Фенилэфрин+Хлорфенамин 5 – 7,5 мл сиропа 3-4 раза в сутки.
Не рекомендовано одновременное применение отхаркивающих и противокашлевых средств пациентам с кашлем, что может способствовать застою мокроты за счет подавления кашлевого рефлекса [52, 62, 256-258].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Рекомендуется местное применение адреномиметиков пациентам с выраженным затруднением носового дыхания в комплексной терапии ринита, риносинусита для облегчения заложенности носа и восстановления проходимости слуховой трубы не более 5 дней [52, 62, 195, 196].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарии: Нафазолин – интраназально (в каждый носовой ход) по 1–3 капли 0,05–0,1% раствора 3–4 раза в сутки;
— Ксилометазолин** – интраназально (в каждый носовой ход), по 2–3 капли 0,1% раствора или одно впрыскивание из распылителя в каждую ноздрю 4 раза в день;
— Оксиметазолин – интраназально (в каждый носовой ход), по 1–2 капли 0,025–0,05% раствора 2–3 раза в сутки или по 2–3 впрыскивания 0,05% спрея.
1.2. Лечение осложненных среднетяжелых, тяжелых и крайне тяжелых форм гриппа в стационарных условиях
Рекомендована комплексная оценка клинических проявлений гриппа при госпитализации пациента в процессе его первичного обследования в условиях приёмного отделения стационара [50−52, 62, 85, 86, 90].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарии: При поступлении пациента в стационар:
— рекомендовано оценить характер поражения органов дыхания;
— рекомендовано определить степень компенсации сопутствующих болезней;
— рекомендовано измерить основные физиологические константы (ЧДД, ЧСС, АД, SаO2, диурез);
— рекомендовано провести рентгенографию (или широкоформатная флюорография) легких;
— рекомендовано проведение ЭКГ;
— рекомендовано взятие материала для специфической диагностики (ПЦР, серологические реакции).
Рекомендована госпитализация или перевод пациента в ОРИТ при наличии показаний [50–52, 62, 85, 86, 90].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарий: показания для перевода в отделение реанимации при установленном диагнозе гриппа представлены в Приложении А3.
Рекомендовано незамедлительно после поступления в стационар пациентам с симптомами гриппа начать лечение осельтамивиром** или занамивиром, как высокоэффективными селективными ингибиторами нейраминидазы вирусов гриппа типа А и В для прекращения репликации вируса [52, 61, 62, 90-124, 274].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 2).
Комментарии: осельтамивир** назначают внутрь по 75 мг 2 раза в сутки в течение 5 дней. Занамивир рекомендуется в случаях резистентности вируса A(H1N1) к осельтамивиру**, при отсутствии препарата, беременным и пациентам с тяжелой почечной недостаточностью. Назначают по 2 ингаляции (по 5 мг каждая) 2 раза в сутки в течение 5 дней. У пациентов с тяжелым или прогрессирующим заболеванием, а также с тяжелой иммуносупрессией, не отвечающих на стандартный режим лечения, целесообразно использование более высоких доз #осельтамивира** (150 мг два раза в сутки) и более длительного лечения (как минимум, 10 дней) [2] [274]. С осторожностью назначать увеличенные дозы осельтамивира** пациентам с почечной недостаточностью. В случаях, когда осельтамивира** нет в наличии или его невозможно использовать или если вирус устойчив к осельтамивиру**, пациенты с тяжелым или прогрессирующим заболеванием должны получать лечение занамивиром. Пациенты, подверженные повышенному риску развития тяжелого заболевания или заболевания, протекающего с осложнениями, но у которых имеет место заболевание в связи с инфекцией вирусом гриппа, протекающее без осложнений, должны получать лечение осельтамивиром** или занамивиром. Комбинация противовирусных препаратов прямого действия (осельтамивира** и занамивира) с другими препаратами опосредованного (непрямого) механизма действия не имеет достаточной доказательной базы и не внесена в ИМП.
Рекомендовано незамедлительно после поступления в стационар начать лечение балоксавиром марбоксилом пациентам с симптомами гриппа, как высокоэффективным селективными ингибитором РНК-полимеразы вирусов гриппа типа А и В для прекращения репликации вируса [125-129].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1).
Комментарии: балоксавир марбоксил может быть назначен взрослым и детям старше 12 лет, как не имеющих дополнительных заболеваний, так и подверженных риску развития осложнений гриппа. Препарат применяется внутрь однократно, вне зависимости от приема пищи. При массе тела пациента от 40 кг до 80 кг — 40 мг , ≥80 кг — 80 мг. Увеличение дозы препарата, как и комбинация его с другими препаратами прямого (ингибиторы нейраминиздазы, фузии) и непрямого противовирусного действия не имеет достаточной доказательной базы и не внесена в ИМП.
Рекомендовано в назначение Меглюмина натрия сукцината* пациентам со среднетяжелым и тяжелым течением, а также пациентам с наличием пневмонии с антигипоксической и антиоксидантной целью для купирования синдрома интоксикации [244-249].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 1).
Комментарии: вводят внутривенно капельно со скоростью 1-4,5 мл/мин (до 90 капель в минуту). Средняя суточная доза -10 мл/кг. Курс терапии – до 11 дней. Объем и длительность зависит от степени тяжести пациента.
Рекомендовано назначение нестероидных противовоспалительных и противоревматических препаратов или анилидов пациентам с гипертермией выше 38 С, мышечными и суставными болями с жаропонижающей, болеутоляющей и противовоспалительной целью [52, 62, 193]
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5)
Комментарий: ибупрофен** перорально по 200–400 мг 3–4 раза в 0 сутки в течение 3–10 дней (максимальная суточная доза — 1200 мг), парацетамол** перорально по 1–2 табл. (500–1000 мг) до 4 раз в сутки (максимальная суточная — 4000 мг.)
Рекомендовано назначение парацетамола в комбинации с другими препаратами, кроме психолептиков, пациентам с выраженными лихорадочно-интоксикационным и респираторным синдромами с анальгезирующей, жаропонижающей, противоаллергической, антиконгестивной целью :
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 2)
Комментарии: Внутрь. Содержимое 1 пакетика растворяют в 1 стакане кипяченой горячей воды. Принимают в горячем виде. Можно добавить сахар по вкусу. Повторную дозу можно принимать через каждые 4 ч (не более 3 доз в течение 24 ч).
Не рекомендуется назначение салициловой кислоты и ее производных пациентам с гипертермией с жаропонижающей целью, вследствие возможных побочных явлений в виде нарушения гемостаза и обострения язвенной болезни желудка и 12-ти перстной кишки [52, 62, 92, 193].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Рекомендовано пациентам с острым бронхитом, обусловленным вирусом гриппа сопровождающихся бронхообструкцией и влажным кашлем, назначение отхаркивающих препаратов, кроме комбинаций с противокашлевыми средствами для разжижения и улучшения отхождения мокроты [52, 62, 258, 264-266].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарии: Ацетилцистеин** – по 1 таблетке по 200 мг – 2-3 раза в день, перорально, курс до 5 дней; Бромгексин – внутрь по 8 мг 3 (1–2 таблетки) 3–4 раза в сутки; Амброксол** – внутрь 30 мг, 90 мг/сут, курс до 5 дней; [110]. Бромгексин + Гвайфенезин + Сальбутамол – таблетки (2 мг сальбутамола сульфата + 8 мг бромгексина гидрохлорида + 100 мг гвайфенезина в 1 таблетке) внутрь по 1 таблетке 3 р./сут в течение 5 дней.
Рекомендуется назначение симпатомиметиков и прочих противокашлевых препаратов при лечении гриппа у пациентов с сухим непродуктивным надсадным кашлем, значительно ухудшающим качество жизни [52, 62, 256, 258, 260, 270-273].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарии: Препаратами выбора являются противокашлевые препараты в комбинации с отхаркивающими препаратами, в состав которых состав которых входит активное вещество декстрометорфан:
— R05DB Другие противокашлевые препараты Бутамират – внутрь по 15 мл 4 раза в сутки (сироп)
— R05FB Другие противокашлевые средства в комбинации с отхаркивающими средствами Декстрометорфан+Терпингидрат+[Левоментол]– внутрь по 1 чайной ложке (5 мл) 3-4 раза в день.
— R01BA Симпатомиметики Декстрометорфан+Парацетамол+Псевдоэфедрин+[Аскорбиновая кислота] – по одной таблетке 4 раза в день
— R05X Другие препараты для лечения простудных заболеваний Декстрометорфан+Фенилэфрин+Хлорфенамин 5 – 7,5 мл сиропа 3-4 раза в сутки.
Не рекомендовано одновременное применение отхаркивающих и противокашлевых средств пациентам с кашлем, что может способствовать застою мокроты за счет подавления кашлевого рефлекса [52, 62, 256-258].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Рекомендуется местное применение адреномиметиков пациентам с выраженным затруднением носового дыхания в комплексной терапии ринита, риносинусита для облегчения заложенности носа и восстановления проходимости слуховой трубы не более 5 дней [52, 62, 195, 196].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарии: Нафазолин – интраназально (в каждый носовой ход) по 1–3 капли 0,05–0,1% раствора 3–4 раза в сутки;
— Ксилометазолин** – интраназально (в каждый носовой ход), по 2–3 капли 0,1% раствора или одно впрыскивание из распылителя в каждую ноздрю 4 раза в день;
— Оксиметазолин – интраназально (в каждый носовой ход), по 1–2 капли 0,025–0,05% раствора 2–3 раза в сутки или по 2–3 впрыскивания 0,05% спрея.
Дополнительно рекомендовано применение стрессовых (малых/средних) доз глюкокортикоидов для системного применения у больных с рефрактерным септическим шоком и с ранней фазой острого респираторного дистресс-синдрома с противовоспалительной целью (ОРДС) [52, 62, 87, 88, 95, 97, 101].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Комментарий: необходимо избегать применения данной группы препаратов, если только они не показаны по другим причинам. Продолжительный прием высоких доз кортикостероидов для системного применения у пациентов с текущей репликацией вируса гриппа может привести к серьезным отрицательным последствиям, включая оппортунистическую инфекцию и длительную репликацию вируса. При гриппе, вызванном высокопатогенным штаммом A(H1N1)pdm09, назначение от умеренной до высокой дозы глюкокортикоидовв качестве дополнительного средства лечения не рекомендуется (польза не доказана, воздействие может быть потенциально вредным)[1].
Рекомендовано проведение ингаляторное введение кислорода пациентам с наличием гипоксемии для обеспечения обеспечении адекватной оксигенации [50, 51, 52, 62, 87, 88, 95, 97, 101, 211, 212].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5).
Рекомендовано проведение интубации трахеи и искусственной вентиляции легких (ИВЛ) при наличии острой дыхательной недостаточности (ОДН) для обеспечения адекватного газообмена [50, 51, 52, 62, 87, 88, 95, 97, 101, 211, 212].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарии: Задачи респираторной поддержки больных с ОДН, вызванной гриппом:
— Коррекция нарушений газообмена (достижение PO2 в пределах 55 – 80 мм рт ст., SaO2 – 88 – 95%);
— Минимизация риска развития баро- и волюмотравмы;
— Оптимизация рекрутирования альвеол;
— Раннее отлучение больного от респиратора;
— Проведение комплекса специальных мероприятий, направленных на ограничение риска распространения вируса от больного к персоналу и другим больным.
Принципы респираторной поддержки при ОРДС, вызванном вирусом гриппа, представлены в Приложении А3.
При крайне тяжелых случаях ОРДС рекомендовано проведение экстракорпоральной мембранной оксигенации (ЭКМО) для обеспечения адекватного газообмена [50, 51, 52, 62, 87, 88, 95, 97, 101, 211, 212].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарии: Быстрота прогрессирования ОРДС у больных с гриппом диктует необходимость осуществить заблаговременный контакт с центром, располагающим возможностями проведения ЭКМО. ЭКМО проводится в отделениях, имеющих опыт использования данной технологии: стационары, в которых есть специалисты, в т.ч. хирурги, перфузиологи, владеющие техникой канюлизации, настройкой ЭКМО.
Потенциальные показания к ЭКМО:
— Рефрактерная гипоксемия: PO2/FiO2 < 50 мм рт. ст., персистирующая* (несмотря на FiO2 >80% + PEEP (≤ 20 см H2O) при Pplat = 32 см H2O + прональная позиция +/- ингаляционный NO);
— Давление плато ≥ 35 см H2O (несмотря на снижение PEEP до 5 см H2O и снижение VT до минимального значения (4 мл/кг) и pH ≥7,15).
* Характер персистирования зависит от динамики процесса (несколько часов для быстропрогрессирующих состояний и до 48 часов в случае стабилизации).
Противопоказания к ЭКМО:
— Тяжелые сопутствующие заболевания, с предсказанной продолжительностью жизни больного не более 5 лет;
— Полиорганная недостаточность и SAPS II > 90 баллов или SOFA >15 баллов;
— Немедикаментозная кома (вследствие инсульта);
— Решение об ограничении терапии;
— Техническая невозможность венозного или артериального доступа;
— Индекс массы тела >40 кг/м2.
Рекомендовано назначение легочных сурфактантов пациентам с ОРДС с заместительной целью [71, 72, 211, 212, 280-282].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4).
Рекомендовано назначение прочих противовирусных препаратов для профилактики бактериальных осложнений группам риска по развитию неблагоприятных осложнений (лица старше 60 лет; лица, страдающие заболеваниями эндокринной системы (диабет), нарушениями обмена веществ (ожирение), болезнями системы кровообращения (ГБ, ИБС), хроническими заболеваниями дыхательной системы (хронический бронхит, бронхиальная астма), хроническими заболеваниями печени и почек) [187, 190, 191, 192, 194].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
Комментарий: препаратом выбора является оксодигидроакридинилацетат натрия; применяется в/м, по 250 мг (4 – 6 мг/кг), курс лечения 5–7 инъекций с интервалом 48 часов; при необходимости в разовой дозе до 500 мг (курсовая доза зависит от характера заболевания) [197-198].
Рекомендовано проведение терапии антибактериальными препаратами системного действия (ампициллин**, амоксициллин+клавулановая кислота** или ампициллин+сульбактам**, цефалоспорины III поколения (цефотаксим**, цефтриаксон**), альтернативы – фторхинолоны у пациентов при подозрении на развитие вирусно-бактериальной пневмонии в соответствии с утвержденными рекомендациями по ведению больных с внебольничной пневмонией [208-212, 251, 283-285].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 5).
2. Хирургическое лечение
[1] Письмо Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека Российской Федерации от 26.11.2009 № 01/17863-9–32 «О направлении документа ВОЗ «Клинические методы ведения больных, инфицированных пандемическим вирусом гриппа (H1N1)2009»
[2] Письмо Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека от 23 декабря 2009 года № 01/19753-9–32″О направлении временного руководства CDC в отношении гриппа А(H1N1)2009 у пациентов с тяжелой иммуносупрессией».
Временные методические рекомендации по лечению и профилактики гриппа
(1).jpg)
Об актуальных изменениях в КС узнаете, став участником программы, разработанной совместно с АО »СБЕР А». Слушателям, успешно освоившим программу, выдаются удостоверения установленного образца.
Программа разработана совместно с АО »СБЕР А». Слушателям, успешно освоившим программу, выдаются удостоверения установленного образца.
Продукты и услуги Информационно-правовое обеспечение ПРАЙМ Документы ленты ПРАЙМ Методические рекомендации «Грипп и другие ОРВИ в период продолжающейся пандемии COVID-19: профилактика и лечение» (утв. Федеральным медико-биологическим агентством 10 ноября 2022 г.)

Обзор документа
Методические рекомендации «Грипп и другие ОРВИ в период продолжающейся пандемии COVID-19: профилактика и лечение» (утв. Федеральным медико-биологическим агентством 10 ноября 2022 г.)
Предисловие
Человечество почти 3 года ведет борьбу с новой коронавирусной инфекцией. Пандемию COVID-19 часто сравнивают с другой пандемией столетней давности — испанкой. Именно тогда, чтобы остановить распространение инфекции, впервые было применено ношение масок и ограничение массовых скоплений людей. Многолетний опыт борьбы с пандемиями показывает, что для обеспечения безопасности населения требуется укреплять основные эпидемиологические инструменты: охват вакцинацией, дистанцирование, использование масок по мере необходимости, контроль случаев распространения, эпиднадзор за новыми вариантами вирусов, отслеживание и изоляция больных.
Сегодня уже много известно о вирусе SARS-CoV-2, о механизмах заражения и путях его передачи, средствах защиты, разработаны методы диагностики и порядки оказания медицинской помощи больным, однако происхождение вируса по-прежнему неизвестно. Гипотезы об эволюции вируса естественным путем и об утечке из лаборатории имеют полное право на существование и требуют дальнейшего изучения. Установление происхождения вирусов поможет предотвратить будущие пандемии.
Сложность противодействия пандемиям состоит в том, что интенсивные социальные процессы, определяющие глобализацию общества, антропогенное преобразование окружающей среды, изменение климата, серьезные демографические изменения приводят к эволюционным изменениям и в инфекционной патологии, как новой, так и хорошо изученной. Ситуацию осложняет геополитическая обстановка в мире. Военные конфликты и социальные беспорядки увеличивают количество вспышек инфекционных заболеваний и влияют на системы эпиднадзора, тем самым усугубляя гуманитарные кризисы. Они способны изменить эпидемическую ситуацию до уровня ЧС биологического характера с созданием угрозы национальной безопасности.
Мир по-прежнему далек от готовности к будущим пандемиям. Уязвимость систем здравоохранения перед биологическими угрозами связана с ограниченными возможностями их своевременного обнаружения и принятия оперативных мер защиты населения в полном объеме. Необходим мониторинг и контроль инфекций для прогнозирования эпидемической ситуации и раннего предупреждения распространения инфекционных заболеваний.
Таким образом, существо проблемы обеспечения защиты населения от эпидемий состоит в реализации стратегии мониторирования и верификации таких ситуаций, эпидемиологическом прогнозировании и своевременном создании средств диагностики, лечения, профилактики, разработки своевременных и эффективных санитарно-противоэпидемических мероприятий.
Система подготовки к эпидемиям/пандемиям включает расширение сети современных лабораторий и медицинских организаций инфекционного профиля с целью ранней диагностики и лечения; внедрение программ обучения кадров здравоохранения, Роспотребнадзора по вопросам диагностики и профилактики опасных инфекций, мерам обеспечения эпидемиологической безопасности при оказании медицинской помощи, вопросам готовности медицинских учреждений к выявлению больного (подозрительного) инфекционными (или подозрительными на таковые) заболеваниями, представляющими опасность для населения и требующими проведения первичных противоэпидемических (профилактических) мероприятий; а также информационную работу с населением (формирование модели социально полезного поведения граждан).
В данных методических рекомендациях обобщен и проанализирован опыт работы медицинских организаций ФМБА России по профилактике, диагностике и лечению пациентов с COVID-19, гриппом и другими ОРВИ, а также проведения кампании по иммунизации против гриппа и COVID-19.
Авторский коллектив выражает надежду, что эти данные будут полезны врачам при оказании медицинской помощи больным.
1. Введение
Появление совершено нового, неизвестного ранее вирусного агента — коронавируса SARS-CoV-2, приведшее к развитию крупнейшей за последнее столетие пандемии, оказало серьезное влияние на эпидемический процесс гриппа и других ОРВИ.
Причинами сокращения передачи возбудителей гриппа и других ОРВИ были различные меры гигиены и социального дистанцирования, ношение масок и перчаток, проведение дезинфекционных мероприятий и использование населением антисептических растворов, введение дистанционного обучения и работы, ограничение проведения мероприятий и посещения общественных мест.
В условиях пандемии перестали циркулировать все подтипы вируса гриппа. Если в сезоне 2019/2020 гг. лидировал подтип А, в том числе A(H1N1)pdm09, и значительный вклад в заболеваемость вносил грипп В, то в сезоне 2020 — 2021 гг. ни один из подтипов не получил широкого распространения в мире, были зарегистрированы единичные случаи лабораторно подтвержденного гриппа.
Эпидемический сезон 2021 — 2022 гг. характеризовался ранним началом эпидемического подъема заболеваемости гриппом и ОРВИ, преимущественной циркуляцией на протяжении всего эпидемического сезона вируса гриппа А (H3N2), низкой заболеваемостью привитых против гриппа и отсутствием у них тяжелых форм заболевания, что подтверждает в целом эффективность иммунизации, а также низкой летальностью, обусловленной в основном поздним обращением за медицинской помощью и наличием у погибших сопутствующих хронических заболеваний.
Однако если грипп практически не регистрировали в первые годы пандемии COVID-19, это не означает, что он утратил свой пандемический потенциал. Грипп в сезоне 2022 — 2023 гг. может представлять бОльшую опасность, т.к. прогнозируется циркуляция тех штаммов, которые давно не были доминирующими.
2. Вакцинопрофилактика
Чрезвычайно важный этап в борьбе с пандемией — быстрое распространение научных знаний и фактических данных, особенно в области разработки и внедрения эффективных вакцин.
Опыт борьбы с пандемией COVID-19 в условиях отсутствия эффективных этиотропных препаратов показал, что эффективное противодействие распространению вируса SARS-CoV-2 возможно при формировании коллективного иммунитета. При высоком охвате населения вакцинацией и при невысокой скорости мутаций вируса COVID-19 превратится в сезонную инфекцию, а население в последующие годы будет регулярно прививаться, как это происходит с гриппом.
Из всего спектра возбудителей ОРВИ только в отношении гриппа и COVID-19 разработаны вакцины. Основная цель вакцинопрофилактики состоит в снижении рисков инфицирования, развития осложнений и смертности как у привитых, так и контактных лиц. Кроме того, вакцинация ограничивает риск формирования нового варианта возбудителя.
В понимании значимости иммунопрофилактики, в повышении приверженности населения вакцинации главную роль играют медицинские работники. Поэтому подготовка кадров здравоохранения по вопросам иммунопрофилактики является важным звеном в системе обеспечения биологической безопасности населения страны.
Оказывая помощь пациентам, медицинские работники рискуют своим здоровьем, а порой и жизнью. Пандемию COVID-19 обоснованно называют войной. COVID-19 — серьезнейшее испытание для всех медицинских работников, которые принимают участие в создании «санитарного щита» страны, в решении вопросов организации санитарно-противоэпидемических мероприятий, оказания медицинской помощи больным и их реабилитации. Последствия этой пандемии человечество будет ощущать на себе еще десятилетия.
Вакцинация против гриппа
Эффективность вакцинопрофилактики гриппа доказана многолетним мировым опытом. Анализ заболеваемости гриппом населения Российской Федерации за последние 20 лет показывает, что именно иммунопрофилактика гриппа приводит к существенному и достоверному снижению заболеваемости и смертности среди населения. По данным Роспотребнадзора, с 1996 года, когда впервые началась вакцинация против гриппа, показатель заболеваемости снизился почти в 200 раз.
В условиях пандемии COVID-19 вакцинация от гриппа имеет особое значение.
Для профилактики гриппа в мире применяют 2 основных типа вакцин: живые и инактивированные.
Различия между вакцинами:
Живые гриппозные вакцины содержат живой ослабленный вирус, способный заражать клетки человека, но неспособный эффективно размножаться в организме. В России живые вакцины практически не применяют.
Инактивированные гриппозные вакцины содержат инактивированные вирусные частицы или их отдельные белки. Выделяют цельновирионные вакцины, расщепленные, или сплит-вакцины, и субъединичные вакцины.
По наличию или отсутствию консерванта: вакцина для взрослых может быть с консервантом и без него. Вакцина для детей и вакцина для беременных — без консерванта;
По количеству антигенов — от 5 мкг до 15 мкг гемагглютинина каждого штамма вируса (Всемирной организацией здравоохранения рекомендуется 15 мкг).
По наличию иммуноадъюванта. Уменьшенное количество антигенов (от 5 до 11 мкг в дозе) компенсируется добавлением иммуноадъюванта с целью повышения иммуногенности и снижения реактогенности. В состав отечественных вакцин семейства Гриппол в иммуноадъювант входит азоксимера бромид. Другой иммуноадъювант — сополимер N-винилпирролидона и 2-метил-5-винилпиридина (Совидон) входит в состав гриппозной вакцины Совигрипп .
По числу антигенов: трехвалентные — 3 штамма вируса — типа А (подтипы A(H1N1)pdm09 и A(H3N2) и тип В (одной из двух эволюционных линий). Четырехвалентные вакцина — 4 штамма — добавлен штамм второй эволюционной линии вируса гриппа типа В.
Решением ВОЗ от 22 февраля 2018 года впервые установлено, что базовым типом вакцины для профилактики гриппа является четырехвалентная вакцина, включающая в себя следующие подтипы вируса гриппа: А H1N1, А H3N2 и две линии В; содержание в штаммовом составе вакцины не менее 15 мкг геммаглютинина вируса гриппа каждого из 4-х рекомендованных штаммов, всего не менее 60 мкг геммаглютинина вируса гриппа в одной дозе вакцины.
В РФ проводится вакцинация инактивированными вакцинами. Состав вакцин меняется каждый год. Это делается для обеспечения максимальной защиты от вируса гриппа. Данный процесс осуществляется по рекомендациям ВОЗ на основании прогноза, какие штаммы вируса гриппа будут циркулировать в ожидаемом сезоне.
ВОЗ объявила о рекомендациях по составу вакцин против гриппа для Северного полушария для эпидемического сезона 2022 — 2023 гг.( https://www.who.int/news/item/25-02-2022-recommendati.).
Рекомендации для четырехвалентных вакцин:
A/Darwin/9/2021 (H3N2) — (новый);
B/Austria/1359417/2021 (линия Victoria) — (новый);
B/Phuket/3073/2013 (линия Yamagata).
Изменения по двум штаммам из четырёх.
Рекомендации для трёхвалентных вакцин:
B/Austria/1359417/2021 (линия Victoria).
В настоящее время в Российской Федерации есть возможность производить и использовать отечественные гриппозные квадривалентные вакцины.
Россия — седьмая страна в мире, располагающая собственным независимым производством полного цикла четырехвалентных инактивированных гриппозных вакцин: Гриппол Квадривалент (РУ N ЛП-004951 от 23.07.2018), Ультрикс Квадри (РУ N ЛП-005594 от 19.06.2019) и Флю М Тетра (РУ N ЛП-00725 7 от 04.08.2021).
| Вакцина/форма выпуска/производитель | Номер рег. удостоверения, дата гос. регистрации | Показания к применению: вакцинация | Количество антигена A(H1N2), A(H3N2), B (Yamagata), B (Victoria) в дозе | Характеристики |
|---|---|---|---|---|
| Флю-М Тетра Флакон ФГУП СПбНИИВС ФМБА России | ЛП-007257 от 04.08.2021 | все возрастные группы, в том числе дети с 6 месяцев и беременные женщины | по 15 мкг каждого типа | Инактивированная расщепленная вакцина, содержит стабилизатор Тритон Х — 100 не более 100 мкг и консервант Тиомерсал (мертиолят) |
| Ультрикс Квадри шприц ФОРТ | ЛП-005594 от 19.06.2019 | все возрастные группы, в том числе дети с 6 месяцев и беременные женщины | по 15 мкг каждого типа | Инактивированная расщепленная вакцина, не содержит иммуномодуляторов, адъювантов и консервантов |
| Гриппол Квадривалент шприц Петровакс | ЛП-004951 от 23.07.2018 | — дети с 6 лет; — подростки; — взрослые до 60 лет | по 5 мкг каждого типа | Инактивированная субъединичная вакцина с полимерным адъювантом, азоксимера бромид — ПОЛИОКСИДОНИЙ |
Флю М Тетра — четырехвалентная инактивированная гриппозная вакцина, соответствует всем актуальным рекомендациям ВОЗ и рекомендована к применению для активной ежегодной профилактической иммунизации против сезонного гриппа детей с 6 месяцев, беременных и взрослого населения без возрастных ограничений. Гриппозную вакцину Флю М Тетра ФГУП СПбНИИВС ФМБА России производит по собственной оригинальной технологии полного цикла, в том числе обеспечивающей меньшее остаточное содержание куриного белка в сравнении с российскими и зарубежными аналогами, что особенно актуально для людей с аллергией. Более того, по параметрам реактогенности, безопасности и иммуногенности гриппозные вакцины СПбНИИВС ФМБА России превосходят отечественные и лучшие зарубежные аналоги, считающиеся эталоном гриппозных вакцин.
Ультрикс Квадри — вакцина гриппозная четырехвалентная инактивированная расщепленная, для иммунизации детей с 6 месяцев, беременных и взрослых без ограничения возраста. Для массовой иммунизации населения против сезонного гриппа в рамках Национального календаря профилактических прививок вакцина Ультрикс Квадри применяется с 2019 года.
Гриппол Квадривалент — гриппозная четырехвалентная инактивированная субъединичная вакцина адъювантная (содержащая азоксимера бромид 500 мкг) , разрешенная для иммунизации детей с 6 лет, беременных и взрослых до 60 лет. Вакцина Гриппол Квадривалент применяется целью профилактики гриппа в Российской Федерации и ряде стран СНГ с 2018 года.
В предстоящий эпидемический сезон 2022/2023 гг. запланировано привить не менее 60 % населения РФ, что особенно актуально в период начала сезона респираторных заболеваний и сохраняющейся угрозы распространения коронавируса. Целесообразно кампанию по вакцинации начать с октября для формирования и сохранения максимального протективного уровня антител в отношении вирусов гриппа в течение 4 — 6 месяцев. Крайне важен риск-ориентированный подход — привить не менее 75 % лиц из групп риска [2].
Согласно приказу Министерства здравоохранения Российской Федерации от 6.12.2021 г. N 1122н «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям» вакцинации против гриппа подлежат лица, относящиеся к категориям высокого риска заболевания гриппом и неблагоприятных осложнений при заболевании, к которым относятся:
Дети с 6 месяцев, учащиеся 1 — 11 классов;
обучающиеся в профессиональных образовательных организациях и образовательных организациях высшего образования;
взрослые, работающие по отдельным профессиям и должностям (работники медицинских и образовательных организаций, организаций торговли, социальной сферы, транспорта, коммунальной и социальной сферы);
лица, работающие вахтовым методом, сотрудники правоохранительных органов и государственных контрольных органов в пунктах пропуска через государственную границу РФ; работники организаций социального обслуживания и МФЦ; государственные гражданские и муниципальные служащие;
взрослые старше 60 лет;
лица, подлежащие призыву на военную службу;
лица с хроническими заболеваниями, в том числе с заболеваниями легких, сердечно-сосудистыми заболеваниями, метаболическими нарушениями и ожирением [3].
Кроме того, Постановлением Главного государственного санитарного врача от 28.07.2022 г. N 20 подлежащими обязательной вакцинации от гриппа дополнительно названы лица, работающие в организациях птицеводства, свиноводства, работники зоопарков, а также лица, занимающиеся разведением птицы и свиней для реализации населению [2]. Такой шаг обусловлен угрозой распространения гриппа птиц и возможностью преодоления межвидового барьера (птицы-человек, человек-человек) в организме свиней.
— аллергические реакции на предшествующие прививки гриппозными вакцинами;
— аллергические реакции на куриный белок и другие компоненты вакцины;
— сильная реакция (температура выше 40 °С, отек и гиперемия в месте введения свыше 8 см в диаметре) или осложнения на предыдущее введение гриппозных вакцин в анамнезе;
— острые инфекционные и неинфекционные заболевания, обострение хронических заболеваний — прививки проводят через 2 — 4 недели после выздоровления или в период 3 реконвалесценции или ремиссии;
— при нетяжелых ОРВИ, острых кишечных заболеваниях вакцинацию проводят после нормализации температуры;
— детский возраст до 6 мес.
Преимущества вакцинации от гриппа:
1) защищает от заболевания;
2) снижает риск осложнений, ассоциированных с гриппозной инфекцией, как у детей, так и у взрослых, включая пожилых;
3) защищает группы риска с сопутствующей хронической патологией от тяжелого течения болезни, снижает риск госпитализации у лиц с диабетом, с хроническими болезнями легких;
4) защищает беременных женщин и плод от гриппа и его осложнений. Дети, рожденные от вакцинированных беременных, защищены от гриппа на 6 месяцев после рождения;
5) вакцинация от гриппа существенно снижает смертность от гриппа;
6) снижает распространение в коллективе при высоком охвате прививками — защита непривитых.
Обращает на себя внимание, что Минздрав России 22.10.2021 г. разрешил одновременную вакцинацию от ковида и гриппа — соответствующие изменения внесены в инструкцию по медицинскому применению вакцины «Гам-Ковид-Вак» («Спутник V»). Взаимодействие «Спутника V» с вакциной для профилактики гриппа изучено в доклинических исследованиях, показано отсутствие снижения иммуногенности обеих вакцин при их одновременном введении. При одновременной вакцинации от ковида и гриппа препараты вводятся в разные части тела, например, в левое и правое плечо.
В условиях серьезного эпидподъема по ковиду и гриппу гражданам критически важно защитить себя — это относится как к людям старшего поколения, так и к молодежи, которая сегодня также находится в группе риска. Возможность одновременно вакцинироваться от ковида и гриппа позволяет сделать вакцинацию более удобной для граждан и должна стать дополнительным стимулом, чтобы принять в ней участие. Ранее сегодня одновременную вакцинацию от ковид и гриппа одобрила Всемирная организация здравоохранения.
Ежегодная вакцинация населения — лучшая и наиболее эффективная стратегия снижения заболеваемости и смертности от гриппа.
По данным Роспотребнадзора, широкомасштабная прививочная кампания и комплексные мероприятия по информированию населения и формированию приверженности вакцинации способствуют росту охвата населения профилактическими прививками против гриппа.
Благодаря ежегодной вакцинации снижается нагрузка на систему здравоохранения, так как уменьшается число пациентов с тяжелыми формами заболевания, нуждающихся в стационарном лечении.
Высокая стоимость препаратов для лечения гриппа, широкий круг побочных эффектов при их использовании, наличие противопоказаний, а также ограниченная доступность противовирусных средств при массовых вспышках делают еще более значимой роль вакцинопрофилактики.
Отдельно стоит вопрос о роли вакцины против гриппа в защите от COVID-19. Несколько эпидемиологических исследований подтвердили наличие перекрестной защиты между вакцинацией против гриппа и COVID-19. В ходе наблюдений в одной из крупных голландских больниц было установлено, что те сотрудники, которые прививались против гриппа, на 37 % реже заражались коронавирусом во время первой волны COVID-19 и на 49 % процентов — во время второй. Вероятно, это указывает на то, что вакцинация против гриппа в определенной степени защищает от инфекции SARS-CoV-2. Результаты исследования опубликованы на сервере препринтов medRxiv https://www.medrxiv.org/content/10.1101/2021.09.03.21.
По мнению авторов исследования, четырехвалентная инактивированная вакцина против гриппа усиливала врожденный иммунный ответ против различных вирусов, в т.ч. и против SARS-CoV-2. Кроме того, после прививки резко снижалась активность почти 370 воспалительных белков. В их число входят многие цитокины, ответственные за так называемый цитокиновый шторм — опасное состояние системного воспаления, часто осложняющее течение COVID-19. Учёные отмечают, что результаты их наблюдений в значительной степени согласуются с более ранними исследованиями, показывающими обратную корреляцию между вакцинацией против гриппа и серьезными заболеваниями и смертью, связанными с COVID-19.
Вакцинация против COVID-19
Новая коронавирусная инфекция COVID-19 была включена в перечень заболеваний, представляющих опасность для окружающих (постановление Правительства Российской Федерации от 31 января 2020 г. N 66). Сразу после расшифровки генома вируса SARS-CoV-2 в ведущих мировых научных центрах началась активная разработка вакцин. Несколько различных вакцинных препаратов были разработаны с рекордной скоростью, во многом благодаря многолетним исследованиям в создании вакцин.
В Российской Федерации для вакцинации против COVID-19 зарегистрированы следующие вакцины:
комбинированная векторная вакцина («Гам-КОВИД-Вак»), дата регистрации 11.08.2020 г.;
комбинированная векторная вакцина («Гам-КОВИД-Вак-Лио»), дата регистрации 25.08.2020 г.;
вакцина на основе пептидных антигенов («ЭпиВакКорона»), дата регистрации 13.10.2020 г.;
вакцина коронавирусная инактивированная цельновирионная концентрированная очищенная («КовиВак»), дата регистрации 19.02.2021 г.
вакцина для профилактики COVID-19 («Спутник Лайт»), дата регистрации 06.05.2021 г.;
вакцина на основе пептидных антигенов («АВРОРА-КоВ»), дата регистрации 26.08.2021 г., дата переоформления 12.04.2022 г.;
комбинированная векторная вакцина («Гам-КОВИД-Вак-М»),
дата регистрации 24.11.2021 г.;
Вакцина субъединичная рекомбинантная («Конвасэл»), дата регистрации 18.03.2022 г.;
Комбинированная векторная вакцина («Гам-КОВИД-Вак», капли назальные), дата регистрации 31.03.2022 г.;
Комбинированная векторная вакцина («Салнавак»), дата регистрации 04.07.2022 г. [1].
Вакцинация населения против COVID-19 проводится в соответствии с временными методическими рекомендациями Министерства здравоохранения Российской Федерации «Порядок проведения вакцинации против новой коронавирусной инфекции (COVID-19)».
Срок действия сертификата о профилактических прививках против новой коронавирусной инфекции (COVID-19) после введения второго компонента (в случае двухкомпонентной вакцины) или после завершения вакцинации однокомпонентной вакциной «Спутник Лайт» составляет 12 месяцев.
Вакцинация против новой коронавирусной инфекции COVID-19 различных категорий граждан, в том числе лиц, переболевших данной инфекцией, ранее вакцинированных, а также ранее вакцинированных и впоследствии переболевших, проводится любыми вакцинами для профилактики COVID-19, зарегистрированными в Российской Федерации в установленном порядке, в соответствии с инструкциями по медицинскому применению препаратов.
В Календаре профилактических прививок по эпидемическим показаниям определены категории граждан с учетом приоритетности получения вакцины против COVID-19, с расширением за счет детей 12 — 17 лет (включительно) и с дополнением добровольного ее проведения при наличии письменного заявления одного из родителей (или законного представителя), составленного в произвольной форме, дополнительно к подписываемому родителем (или законным представителем) детей до 14 лет и/или самим подростком 15 — 17 лет добровольному информированному согласию на медицинское вмешательство.
Противопоказания к вакцинации:
вакцинация другими прививками менее месяца назад;
в течение шести месяцев с момента выздоровления после перенесенного COVID-19;
непереносимость компонентов вакцины;
склонность к тяжелой аллергии;
острые инфекционные заболевания.
В настоящее время вакцинация от COVID-19 является добровольной. Однако работники некоторых отраслей обязаны прививаться — это работники здравоохранения и образования, общественного питания и торговли, социального обслуживания и МФЦ. Необходимо прививать работников транспорта, лиц, работающих вахтовым методом, военнослужащих, волонтеров и др.
Массовая вакцинация в России стартовала 18 января 2021 года. В настоящее время отработан порядок вакцинации против COVID-19 взрослого населения, направленный на обеспечение эффективности и безопасности вакцинации, а также достоверности учета проведенной вакцинации против COVID-19 взрослого населения. Разработана стандартная операционная процедура, определяющая правила организации работы медицинских организаций и медицинских работников, осуществляющих проведение вакцинации против COVID-19 у взрослых. Проводится мониторинг побочных проявлений после иммунизации. Как правило, регистрируют в течение 1 — 3 суток после введения вакцины озноб, лихорадку (до 38,5 °С), головную боль, болезненность, покраснение в месте инъекции, тошноту, снижение аппетита.
Вакцинацию против COVID-19 проводят без необходимости изучения и учета данных гуморального иммунитета. В настоящий момент не существует утвержденного маркера (определенного защитного уровня антител). Работы по выработке такого параметра находятся в стадии исследований и пока не приняты, в том числе ВОЗ. Имеющиеся в настоящий момент тест-системы для определения клеточного иммунитета не могут использоваться из-за отсутствия достоверных данных по интерпретации результатов исследования (длительность защиты, ее выраженность (протективность) и степень устойчивости иммунной системы к ответу на мутации вируса).
До достижения уровня коллективного иммунитета населения по истечении 6 месяцев после перенесенного заболевания (в том числе у ранее вакцинированных лиц) или после 6 месяцев после предыдущей первичной вакцинации («экстренная» вакцинация) требуется проводить вакцинацию зарегистрированными вакцинами в соответствии с инструкцией по медицинскому применению, исключая произвольное использование компонентов вакцины.
Вакцинация от коронавируса не гарантирует 100 %-ной защиты от инфицирования SARS-COV-2. У привитых существует риск инфицирования и заболевания. Во многом это обусловлено появлением и циркуляцией новых штаммов вируса, а также особенностями формирования иммунитета, продолжительность которого зависит от дефектов иммунитета пациента, от возраста и др. Но у вакцинированных пациентов заболевание, как правило, протекает в более легкой форме и без осложнений.
Вакцинопрофилактика COVID-19 — это предупреждение тяжелых форм заболевания, уменьшение числа обращений к врачам поликлиник, числа госпитализаций, в том числе в отделения интенсивной терапии, — значительное снижение нагрузки на систему здравоохранения.
3. Клиника и диагностика гриппа, COVID-19 и других ОРВИ.
Инкубационный период короткий — от нескольких часов до 1 — 1,5 сут. Начало болезни острое. Ведущим клиническим симптомом является интоксикация: сильная головная боль, головокружение, боль в глазных яблоках, миалгии, артралгии.
При гриппе A(H1N1) первым симптомом может быть кашель, который появляется до подъема температуры. Отмечаются озноб, быстрое развитие клинических симптомов лихорадки, которая достигает своего максимума (39 — 40 °С) уже в 1-е сут. Средняя длительность лихорадочного периода составляет около 4 сут. Снижается температура тела критически или ускоренным лизисом. Цианоз является одним из основных симптомов токсикоза. Характерен внешний вид больного — гиперемия и одутловатость лица, сосуды склер инъецированы, гиперемия конъюнктив.
На 2 — 3 день присоединяются катаральные симптомы в виде ринита, заложенности носа, сухого кашля являются постоянными симптомами гриппа, но бывают умеренными и возникают к концу первых суток. Характерна диффузная гиперемия слизистой оболочки мягкого неба, дужек, задней стенки глотки, у трети больных отмечается выраженный цианотичный оттенок.
Трахеит — один из важных симптомов гриппа. Геморрагический синдром, развивающийся при выраженной интоксикации, проявляется в виде носовых кровотечений, точечных кровоизлияний на коже и слизистых оболочках, микрогематурии. Грипп может проявляться и симптомами со стороны желудочно-кишечного тракта: тошнотой, рвотой, жидким учащенным стулом.
Диапазон клинических проявлений со стороны нервной системы достаточно широк: от легких функциональных расстройств до серозных менингитов и тяжелых менингоэнцефалитов. Функциональные расстройства имеются даже при легких формах болезни и проявляются вегетативно-сосудистыми расстройствами, лабильностью сосудистого тонуса, внутричерепной гипертензией. Выраженная интоксикация, бред, галлюцинации, потеря сознания, судороги, повторная рвота являются симптомами тяжелого течения гриппа и требуют немедленного обращения за медицинской помощью.
В периферической крови при неосложненном гриппе отмечается лейкопения, которая наиболее выражена на 3 — 4-й день болезни. Другие показатели, как правило, соответствуют нормальным значениям, отмечаются лишь небольшие моноцитоз и эозинопения. При присоединении осложнений появляется лейкоцитоз, нейтрофилез с палочкоядерным сдвигом.
респираторные: острый бронхит, круп;
острый средний отит;
пневмонии: первичная, вторичная бактериальная;
сердечно-сосудистые: сердечная недостаточность, миокардит и перикардит, кровоизлияние в сердечную мышцу и другие органы;
неврологические: вирусный энцефалит, энцефаломиелит;
синдром Рейе: энцефалопатия + жировая дистрофия печени (чаще у детей 5 — 14 лет; данное осложнение связывают с приемом салицилатов, частота от 0,2 до 4 на 100000 инфекционных больных);
Грипп приводит к обострению сопутствующих заболеваний, что чрезвычайно опасно для людей с хронической патологией сердечно-сосудистой системы, органов дыхания, поджелудочной железы, центральной нервной системы и др. Особенно опасен грипп для людей пожилого возраста, новорожденных и беременных. У многих пациентов, переболевших гриппом, сохраняется синдром послевирусной астении, который может продолжаться в течение одного — двух месяцев после выздоровления.
Острые респираторные вирусные инфекции являются самыми распространенными заболеваниями в мире. ОРВИ — это большая группа острозаразных заболеваний вирусной этиологии, характеризующейся, преимущественно катаральным воспалением верхних дыхательных путей, сопровождающимся лихорадкой, кашлем, болью в горле, чиханием, насморком и нарушением общего состояния разной степени выраженности. Этиологический профиль циркулирующих возбудителей ОРВИ может различаться в зависимости от природно-климатических зон страны. Ежегодно в России ОРВИ заболевают до 40 млн. человек — это около 90 % всех регистрируемых инфекционных болезней. Следует отметить, что реальная заболеваемость намного выше, чем приводится в официальной статистике. В среднем за год на одного взрослого приходится 2 — 4 случая заболевания ОРВИ.
Наиболее распространенными возбудителями ОРВИ являются вирус гриппа, парагриппа, аденовирусы, респираторно-синцитиальный вирус, коронавирусы, реовирусы, пикорнавирусы (энтеровирусы, риновирусы, коксаки и ECHO) и др. В 20 % случаев возбудитель ОРВИ не выявляют. Это связано не только с техническими проблемами верификации патогенов, но и с тем, что далеко не все респираторные вирусы известны, о чем свидетельствуют продолжающиеся открытия новых возбудителей ОРВИ у человека
Следует отметить, что у многих пациентов острые заболевания дыхательных путей являются следствием коинфицирования различными вирусами. Сочетание нескольких респираторных патогенов, как правило, утяжеляет течение ОРВИ. Микст-инфекции во многом объясняют, почему даже при раннем начале приема этиотропных препаратов у больных с лабораторно подтвержденным гриппом результат лечения не всегда удовлетворительный.
ОРВИ нередко осложняются развитием внебольничной пневмонии, которая характеризуется нетяжелым течением, однако у лиц пожилого и старческого возраста, при наличии сопутствующих бронхолегочных, сердечно-сосудистых заболеваний или иммунодефицита они могут ассоциироваться с развитием тяжелых, угрожающих жизни состояний. Частота выявления респираторных вирусов у пациентов с внебольничной пневмонией носит выраженный сезонный характер и возрастает в холодное время года. У 10 — 30 % пациентов с внебольничной пневмонией выявляется смешанная или ко-инфекция, вызванная ассоциацией различных бактериальных возбудителей (например, S. pneumoniae с H. influenzae или M. pneumoniae) с респираторными вирусами. Внебольничная пневмония, вызванная ассоциацией возбудителей, имеет тенденцию к более тяжелому течению и худшему прогнозу.
Клинические проявления ОРВИ:
— постепенное или острое начало болезни
— умеренная или слабая интоксикация
— субфебрильная температура тела
— небольшая или отсутствует головная боль
— редко миалгия, артралгия, боль в области глазниц
— поражение респираторного тракта — ринит, фарингит, ларингит, бронхит
— кашель — либо лающий, грубый, приступообразный, либо влажный
— катаральные проявления — выражены (насморк, першение в горле, осиплость голоса)
— инъекция сосудов склер, век, слезотечение, конъюнктивит.
Методы клинико-лабораторной диагностики ОРВИ:
эпидемиологический анализ заболеваемости ОРВИ и гриппом, оценка сезонности и информации о циркулирующих штаммах вирусов;
оценка жалоб, данных объективного осмотра, сбор эпидемиологического анамнеза и анамнеза заболевания;
молекулярно-биологическая диагностика с использованием ПЦР — обнаружение генетического материала (ДНК либо РНК в зависимости от возбудителя) в биоматериале, взятом у пациента;
метод флуоресцирующих антител, иммуноферментный и радиоиммунологический анализ, серологические методы исследования (РТГА, РСК) биоматериалов, взятых из носо- и ротоглотки (мазки);
иммунохроматографические тесты для массового скрининга и экспресс-диагностики гриппа с определением антигенов вируса;
при наличии бактериальных осложнений рекомендуется выполнение посева микрофлоры с дальнейшим определением чувствительности к антибиотикам.
Разные ОРВИ могут иметь свои клинические особенности.
Аденовирусная инфекции (ДНК-содежащий вирус) проявляется ринофаринготонзиллитом, фарингоконъюнктивальной лихорадкой, вирусной пневмонией, эпидемическим кератоконъюнктивитом. Инкубационный период составляет 6 дней, при фарингоконъюнктивальной лихорадке — 2 — 3 дня, при эпидемическом кератоконъюнктивите от 3 до 22 дней. Передача инфекции возможна аэрозольным (основной), контактным и алиментарным (фекально-оральным) механизмами передачи, которые реализуются воздушно-капельным, контактно-бытовым, водным и пищевым путями передачи. Начало болезни постепенное с последовательным появлением клинических симптомов. Интоксикация умеренно выражена. Температура, как правило, субфебрильная, при фарингоконъюнктивальной лихорадке температура может достигать 39 — 40 °С, принимая затяжное течение. Основные симптомы: фарингит, трахеит, бронхит, лимфаденопатия шейных и подчелюстных л/у, конъюнктивит, острый тонзиллит. При пищевом пути заражения — диарея. Осложнения: стенозирующий ларинготрахеит, бронхит, пневмония.
Парагрипп (РНК-содержащий вирус). Инкубационный период составляет от 2 до 7 дней. Начало болезни постепенное. Отмечается слабо выраженная интоксикация, субфебрильная температура в течении 2 — 3 дней. На первое место выступают катаральные симптомы: затрудненное носовое дыхание, выделения из носа серозного или серознослизистого характера, умеренно выражен фарингит. Одним из типичных симптомов парагриппа является ларингит, сопровождающийся болью в горле, сухим грубым кашлем, охриплостью голоса. Среди осложнений возможны бронхит, пневмония, гипоксия, асфиксия, развитие отека мозга. У детей вирус парагриппа может вызывать стенозирующий ларинготрахеит (ложный круп).
Респираторно-синцитиальная вирусная инфекция. Возбудитель — РНК-содержащий вирус, относящийся к роду ортопневмовирусов семейства пневмовирусов. Инкубационный период продолжается 4 — 5 дней. Начало заболевания острое или постепенное. Интоксикация умеренно выражена. Преобладают катаральные симптомы: назофарингит, ларингит, наиболее частый симптом в первые дни болезни — непродуктивный приступообразный мучительный кашель. Осложнения: бронхиты, бронхиолиты, пневмония, апноэ, круп, гепатоспленомегалия, отит. Респираторно-синцитиальные вирусы могут являться пусковым моментом для развития аллергической реакции с последующим развитием бронхиальной астмы.
Риновирусная инфекция. Возбудитель — РНК-содержащий вирус из семейства пикорновирусов. Инкубационный период продолжается 1 — 2 дня. Длительность заболевания от 4 до 9 дней. Интоксикация умеренная или отсутствует. Температура повышается редко и не превышает субфебрильных значений. Заболевание начинается с легкого недомогания, затем присоединяются инъекция сосудов склер, боль в горле, увеличение подчелюстных лимфатических узлов. Типичные симптомы: заложенность носа, нарушение обоняния и вкуса, чихание, обильная ринорея. Риновирусы чаще чем другие вирусы, вызывают обострение бронхиальной астмы, синуситы и средний отит, тяжелую инфекцию нижних дыхательных путей (пневмонии и бронхиолиты) у детей, взрослых и у иммунокомпрометированных лиц.
Метапневмовирусная инфекция. Возбудитель — РНК-содержащий вирус семейства пневмовирусов. Случаи МПВИ регистрируются в течение всего года, но пики заболеваемости отмечаются зимой и ранней весной. Вирус поражает людей всех возрастных групп, но чаще всего болеют дети до 5 лет. МПВ является второй причиной после РСВ возникновения бронхиолиолитов у детей. Наиболее частыми симптомами являются кашель, насморк, одышка, лихорадка, головная боль и общее недомогание. У части больных МПВИ отмечается симптомы кишечной дисфункции в виде рвоты и диареи.
Бокавирусная инфекция. Возбудитель — ДНК-содержащий вирус семейства парвовирусов. Бокавирусная инфекция сопровождается многообразием клинических проявлений (назофарингит, острый или обструктивный бронхит), и чаще протекает в среднетяжелой форме с острым началом.
Лабораторные методы, применяемые с целью этиологической диагностики вирусных инфекций верхних и нижних дыхательных путей, подразделяют на прямые (выделение возбудителя инфекции, обнаружение генома или антигенов возбудителя) и косвенные (обнаружение специфических антител к возбудителю).
Для выявления нуклеиновых кислот (РНК/ДНК) — фрагментов генома возбудителей острых инфекций дыхательных путей применяют МАНК (методы амплификации нуклеиновых кислот), которые наиболее эффективны и востребованы для ранней диагностики.
Внедрение методов ранней этиологической лабораторной диагностики вирусных инфекций позволяет врачам своевременно применять средства противовирусной терапии, разрабатывать эффективную тактику ведения пациентов с инфекцией определенной этиологии, и тем самым, предотвращать осложнения и летальные исходы [6, 7].
Новая коронавирусная инфекция COVID-19
COVID-19 имеет целый ряд особенностей, отличающих его от ОРВИ. Прежде всего, поражаются не только легкие и респираторный тракт, но и другие органы и системы (сердце, желудочно-кишечный тракт, почки, нервная система и др.). При этом после начального периода, похожего на таковой при других острых респираторных вирусных инфекциях, может наступить резкое, порой внезапное ухудшение состояния больных с обширным поражением легких и синдромом полиорганной недостаточности.
Инкубационный период COVID-19 до начала распространения варианта Омикрон составлял от 2 до 14 суток, в среднем 5 — 7 суток. Новая коронавирусная инфекция COVID-19, вызванная вариантом Омикрон, характеризуется более коротким инкубационным периодом (2 — 7 суток, в среднем 3 — 4-суток).
Для COVID-19 характерно наличие клинических симптомов ОРВИ:
Повышение t тела;
Кашель (сухой или с небольшим количеством мокроты) в 80 % случаев;
Ощущение заложенности в грудной клетке.
Также могут отмечаться боль в горле, насморк, снижение обоняния и вкуса, признаки конъюнктивита.
Наиболее тяжелая одышка развивается к 6 — 8-му дню от момента заболевания. Также установлено, что среди первых симптомов могут быть миалгия, спутанность сознания, головные боли, кровохарканье, диарея (3 %), тошнота, рвота, сердцебиение. Данные симптомы в начале болезни могут наблюдаться и при отсутствии повышения температуры тела.
Клинические варианты и проявления COVID-19:
ОРВИ (поражение только верхних отделов дыхательных путей);
Пневмония без дыхательной недостаточности;
ОРДС (пневмония с ОДН);
Сепсис, септический (инфекционно-токсический) шок;
ДВС-синдром, тромбозы и тромбоэмболии.
Классификация COVID-19 по степени тяжести
Отсутствие критериев среднетяжелого и тяжелого течения.
Одышка при физических нагрузках;
Изменения при КТ (рентгенографии), типичные для вирусного поражения;
СРБ сыворотки крови >10 мг/л.
PaO2 /FiO2 300 мм рт. ст.;
Снижение уровня сознания, ажитация;
Нестабильная гемодинамика (систолическое АД менее 90 мм рт. ст. или диастолическое АД менее 60 мм рт. ст., диурез менее 20 мл/час);
Изменения в легких при КТ (рентгенографии), типичные для вирусного поражения;
Лактат артериальной крови > 2 ммоль/л;
Крайне тяжелое течение
Стойкая фебрильная лихорадка;
ОДН с необходимостью респираторной поддержки (инвазивная вентиляции легких);
Изменения в легких при КТ (рентгенографии), типичные для вирусного поражения критической степени или картина ОРДС.
В среднем у 50 % инфицированных заболевание протекает бессимптомно. У 80 % пациентов с наличием клинических симптомов заболевание протекает в легкой форме ОРВИ.
При наличии факторов, свидетельствующих о случае, подозрительном на COVID-19, пациентам вне зависимости от вида оказания медицинской помощи проводится комплекс клинического обследования для определения степени тяжести состояния, включающий сбор анамнеза, физикальное обследование, исследование диагностического материала с применением МАНК, пульсоксиметрию.
По результатам проведенного комплекса клинического обследования решается вопрос о виде оказания медицинской помощи и объеме дополнительного обследования.
Диагноз устанавливается на основании клинического обследования, данных эпидемиологического анамнеза и результатов лабораторных исследований.
COVID-19 протекает с различной тяжестью у разных пациентов. Наиболее распространенным клиническим проявлением является пневмония (вирусное диффузное альвеолярное повреждение с микроангиопатией), у 3 — 4 % пациентов зарегистрировано развитие острого респираторного дистресс-синдрома (ОРДС).
У части больных развивается гиперкоагуляционный синдром с тромбозами и тромбоэмболиями, поражаются также другие органы и системы (центральная нервная система, миокард, почки, печень, желудочно-кишечный тракт, эндокринная и иммунная системы), возможно развитие сепсиса и септического шока.
Длительное течение COVID-19 может быть связано с поражением органов, персистенцией вируса в организме, персистенцией хронического воспаления или иммунного ответа (генерация аутоантител), осложнениями, связанными с сопутствующими заболеваниями, реактивацией вируса Эпштейна-Барр, вызванного воспалением, связанным с COVID-19, и побочными эффектами лекарств, среди прочих факторов.
Методы диагностики COVID-19
Основное значение для этиологической лабораторной диагностики COVID-19 имеет выявление РНК SARS-CoV-2 с помощью МАНК или антигенов коронавируса с помощью иммунохимических методов.
Методы лабораторного исследования при COVID-19:
— методы, направлены на обнаружение компонентов возбудителя COVID-19 — SARS-CoV-2.
1. Молекулярно-биологическая диагностика с использованием полимеразной цепной реакции (ПЦР), направленная на обнаружение РНК SARS-CoV-2 в биоматериале, взятом у пациента.
2. Экспресс-тесты на выявление вирусных антигенов SARS-CoV-2.
— непрямые методы этиологической диагностики
Выявление иммуноглобулинов классов А, M, G (IgA, IgM и IgG) к SARS-CoV-2 (в том числе к рецептор-связывающему домену поверхностного гликопротеина S).
Всем лицам с признаками ОРИ рекомендуется проводить лабораторное обследование на РНК SARS-CoV-2. Также возможно проведение лабораторного обследования с использованием теста на определение антигенов SARS-CoV-2 в мазках из носо- и ротоглотки, а также в образцах слюны иммунохимическими методами.
Интерпретация результатов исследований методами амплификации нуклеиновых кислот и иммунохимическими методами [1]
| Результаты исследования SARS-CoV-2 | Интерпретация * | |||
|---|---|---|---|---|
| РНК | Антиген | IgM/ IgA | IgG | |
| — | — | — | — | Отсутствие текущей и ранее перенесенной инфекции COVID-19 |
| + | + | — | — | Острая фаза инфекции. Серонегативный период. Результат может предшествовать появлению симптомов COVID-19 |
| + | + | + | — | Острая фаза инфекции, начало развития иммунного ответа |
| + | + | + | + | Острая фаза инфекции, выраженный иммунный ответ на инфекцию COVID-19 |
| — | — | + | + | Поздняя фаза заболевания или выздоровление, выраженный иммунный ответ |
| — | — | — | + | Наличие инфекции COVID-19 в прошлом или период выздоровления. Сформирован иммунитет к SARS-CoV-2 |
* — результаты исследований суммарных антител интерпретируются в соответствии с включенным в определение видом антител
Выявление антител к SARS-CoV-2 имеет вспомогательное значение для диагностики текущей инфекции и основное для оценки иммунного ответа на текущую или перенесенную инфекцию. Выявление антител к SARS-CoV-2 проводится с использованием иммунохимических методов. Решение о тестировании на антитела к SARS-CoV-2 принимается лечащим врачом индивидуально, исходя из клинической целесообразности.
Антитела класса А (IgA) начинают формироваться и доступны для детекции примерно со 2 дня от начала заболевания, достигают пика через 2 недели и сохраняются длительное время. Антитела класса М (IgM) начинают выявляться примерно на 7-е сутки от начала заражения, достигают пика через неделю и могут сохраняться в течение 2-х месяцев и более. Примерно с 3-й недели или ранее определяются антитела класса G (IgG) к SARS-CoV-2. Особенностью гуморального ответа на инфекцию является небольшой временной промежуток между появлением антител IgM и IgG, а иногда и одновременное их формирование.
4. Дифференциальная диагностика
Необходимо дифференцировать новую коронавирусную инфекцию с гриппом, острыми респираторными вирусными инфекциями, вызываемыми риновирусами, аденовирусами, РС-вирусом, метапневмовирусами человека, MERS-CoV, вирусом парагриппа, вирусными гастроэнтеритами, бактериальными возбудителями респираторных инфекций, туберкулезом [1, 6].
Длительность инкубационного периода COVID-19 до появления варианта Омикрон SARS-CoV-2 составляла от 2 до 14 дней (в среднем 5 — 7 дней). COVID-19, вызванная вариантом Омикрон, характеризуется более коротким инкубационным периодом (2 — 7 дней, в среднем 3 — 4 дня).
Длительность инкубационного периода гриппа и ОРВИ, как правило, не превышает 3 дней. При гриппе заболевание начинается резко, при COVID-19 и ОРВИ, как правило, постепенно. Как при COVID-19, так и при гриппе может отмечаться высокая лихорадка, кашель, слабость. При течении ОРВИ высокая лихорадка, слабость встречаются редко. При этом при гриппе и ОРВИ одышка и затрудненное дыхание отмечаются значительно реже, чем при COVID-19.
Симптомы COVID-19 и туберкулеза могут быть схожи (кашель, повышение температуры, слабость). При туберкулезе симптомы в большинстве случаев развиваются постепенно, но может быть и острое течение заболевания. Оба заболевания могут протекать одновременно, утяжеляя течение друг друга. Для исключения туберкулеза целесообразно проведение теста in vitro для выявления эффекторных Т клеток, реагирующих на стимуляцию антигеном Mycobacterium tuberculosis методом ELISPOT, 3х кратное исследование мокроты на наличие кислотоустойчивых бактерий (после получения отрицательного результата на наличие РНК SARS-CoV-2). При получении отрицательного результата микроскопического исследования мокроты проводится выявление маркеров ДНК Mycobacterium tuberculosis методом ПЦР, лучевое обследование.
При вирусных гастроэнтеритах ведущим будет поражение желудочно-кишечного тракта (ЖКТ), симптомы поражения дыхательных путей, как правило, выражены минимально.
При проведении дифференциальной диагностики необходимо учитывать данные эпидемиологического анамнеза, клинические симптомы и их динамику. Во всех подозрительных случаях показано обследование на SARS-COV-2 и возбудителей других респираторных инфекций с применением МАНК: вирусы гриппа типа А и В, парагриппа, респираторно-синцитиальный вирус, риновирусы, аденовирусы, человеческие метапневмовирусы. Также рекомендуется проведение микробиологической диагностики (культуральное исследование) и/или ПЦР-диагностики на Streptococcus pneumoniae, Haemophilus influenzae type B, Legionella pneumophila, а также иных возбудителей бактериальных респираторных инфекций нижних дыхательных путей.
Для экспресс-диагностики могут использоваться экспресс-тесты с целью выявления пневмококковой и легионеллезной антигенурии, антигенов гриппа А и В, совместного выявления антигенов SARS-CoV-2 и гриппа А и В.
5. Лечение гриппа, COVID-19 и других ОРВИ
Современные подходы к терапии гриппа, COVID-19 и других ОРВИ подразумевают использование как медикаментозных, так и немедикаментозных методов.
Основными задачами медикаментозной терапии являются:
— подавление репликации вирусов на ранних сроках болезни,
— купирование клинических проявлений вирусной инфекции,
— профилактика и лечение осложнений, когда необходимо обоснованное, грамотное, своевременное применение антибиотиков и препаратов патогенетического действия.
Терапия гриппа должна быть комплексной, адекватной тяжести течения заболевания и направленной на все звенья патогенеза заболевания. Особые требования должны предъявляться к этиотропным и патогенетическим средствам. Все противогриппозные препараты условно можно разделить на противовирусные и симптоматические средства. Лечение гриппа обязательно должно проводиться с использованием противовирусных препаратов.
Противовирусная терапия должна назначаться как можно раньше, с момента первых симптомов (в первые 48 часов болезни), и начинаться без ожидания лабораторной верификации диагноза. Эти рекомендации применимы ко всем группам пациентов, включая беременных женщин, детей раннего возраста, пожилых людей и пациентов с сопутствующими нарушениями здоровья.
Преимуществами своевременного назначения противовирусной терапии являются снижение риска развития осложнений, укорочение периода лихорадки и других симптомов, что доказано клинически. Противовирусная терапия показана даже при позднем обращении пациентов за медицинской помощью.
Лечение гриппа — легкие неосложненные формы
| Схема лечения | Экстренная профилактика (при контакте с больным гриппом) |
|---|---|
| Осельтамивир (Тамифлю ) | |
| 75 мг 2 раза/сут. в течение 5 дней (суточная доза 150 мг) | |
| Занамивир для ингаляций (Реленза ) | |
| По 2 ингаляции (2 х 5 мг) 2 раза/сут. в течение 5 дней (суточная доза 20 мг) | |
| Умифеновир (Арбидол ) | |
| 200 мг 4 раза/сут. в течение 5 — 7 дней (суточная доза 800 мг) (не показан взрослые и дети старше 12 лет, не показан беременным и кормящим) | |
| Имидазолилэтанамид пентандиовой кислоты (Ингавирин ) | |
| 90 мг 1 раз/сут. в течение 5 дней | |
| Кагоцел | |
| 24 мг 3 раза в сутки в первые 2 дня, в последующие 2 дня по 12 мг 3 раза в день (суточная доза 36 — 72 мг). | Проводится 7-дневными циклами: 2 дня по 2 табл. 1 раз в день, 5 дней перерыв, затем цикл повторить. Длительность профилактического курса от 1 недели до нескольких месяцев. |
| Аминодигидрофталазиндион натрия (Галавит /Тамерон ) | |
| по 25 мг 4 раза в день. Курс 5 дней. Или по одному суппозиторию 100 мг 1 раз в день. Курс 5 дней. Или по 1 инъекции 100 мг ежедневно в течение 5 дней, затем по 100 мг один раз в день через день в течение 10 — 15 дней. Курс 10 — 15 инъекций. | |
| Азоксимера бромид (Полиоксидоний ) | |
| По 12 мг 2 раза в день в течение 10 дней | По 12 мг (1 табл.) в день в течение 10 дней Или в форме раствора по 6 мг интраназально или сублингвально за 2 — 3 приема в сутки в течение 10 дней |
| Анаферон | |
| В 1-й день лечения 8 табл. по схеме: по 1 табл. каждые 30 мин. в первые 2 часа (всего 5 табл. за 2 часа), затем в течение этого же дня еще по 1 табл. 3 раза через равные промежутки времени. На 2-ой день и далее по 1 табл. 3 раза/день до полного выздоровления. | Ежедневно 1 раз в день в течение 1 — 3 месяцев |
| Эргоферон | |
| В 1-й день лечения 8 табл. по схеме: по 1 табл. каждые 30 мин. в первые 2 часа (всего 5 табл. за 2 часа), затем в течение этого же дня еще по 1 табл. 3 раза через равные промежутки времени. На 2-ой день и далее по 1 табл. 3 раза / день до полного выздоровления. | |
Лечение гриппа — среднетяжелые неосложненные формы
| Препарат | Схема лечения |
|---|---|
| Осельтамивир (Тамифлю ) | 75 мг 2 раза/сут. в течение 5 дней (суточная доза 150 мг) |
| Занамивир для ингаляций (Реленза ) | 2 ингаляции (2 х 5 мг) 2 раза/сут. в течение 5 — 7 дней (суточная доза 20 мг); |
| Умифеновир (Арбидол ) | 200 мг 4 раза/сут. в течение 5 — 7 дней (суточная доза 800 мг) |
| Имидазолилэтанамид пентандиовой кислоты (Ингавирин ) | 90 мг 1 раз/сут. в течение 5 — 7 дней |
| Кагоцел | 24 мг 3 раза в сутки в первые 2 дня, в последующие 2 дня по 12 мг 3 раза в день (суточная доза 36 — 72 мг). |
| Азоксимера бромид (Полиоксидоний ) | По 12 мг (1 табл.) 2 раза в день в течение 10 дней или В форме раствора по 6 мг ежедневно в течение 3-х дней, далее через день общим курсом 10 инъекций |
| Аминодигидрофталазинион натрия (Галавит /Тамерон ) | по 25 мг 4 раза в день. Курс 5 дней. Или по одному суппозиторию 100 мг 1 раз в день. Курс 5 дней. Или по 1 инъекции 100 мг ежедневно в течение 5 дней, затем по 100 мг один раз в день через день в течение 10 — 15 дней. Курс 10 — 15 инъекций. |
| Анаферон | В 1-й день лечения 8 табл. по схеме: по 1 табл. каждые 30 мин. в первые 2 часа (всего 5 табл. за 2 часа), затем в течение этого же дня еще по 1 табл. 3 раза через равные промежутки времени. На 2-ой день и далее по 1 табл. 3 раза/день до полного выздоровления. |
| Эргоферон | В 1-й день лечения 8 табл. по схеме: по 1 табл. каждые 30 мин. в первые 2 часа (всего 5 табл. за 2 часа), затем в течение этого же дня еще по 1 табл. 3 раза через равные промежутки времени. На 2-ой день и далее по 1 табл. 3 раза / день до полного выздоровления. |
Лечение гриппа — тяжелые и осложненные формы
| Препарат | Схема лечения |
|---|---|
| Осельтамивир (Тамифлю ) | 150 мг 2 раза/сут в течение 5 — 10 дней (суточная доза 300 мг) |
| Занамивир для ингаляций (Реленза ) | 2 ингаляции по 5 мг два раза в день в течение 5 дней (только у спонтанно дышащих пациентов!) |
| Осельтамивир (Тамифлю ) — перорально в комбинации с Умифеновиром (Арбидолом ) | по 75 мг два раза в сутки (суточная доза 150 мг) + по 200 мг каждые 6 часов (4 раза в сутки — суточная доза 800 мг) в течение 5 — 10 дней |
* Применение комбинированной (двойной) схемы лечения гриппа не имеет доказательной базы.
Немедикаментозные вмешательства включают режим, в том числе гигиенические мероприятия, диету, физические методы снижения температуры, санацию верхних дыхательных путей (носовых ходов), физиотерапию и проч.
Для уменьшения интоксикации показано введение достаточного количества жидкости (1500 — 1700 мл) и витаминов (особенно аскорбиновой кислоты). Положительное значение оказывает одновременное насыщение диеты продуктами, богатыми витаминами P (черноплодная рябина, шиповник, черная смородина, лимоны и др.). В первые дни болезни калорийность рациона снижают до 1600 — 1800 ккал. Назначают частый прием пищи (6 — 7 раз в сутки), преимущественно в жидком и в хорошо измельченном виде.
Пациентам с ОРВИ ингибиторы нейраминидазы не показаны ввиду отсутствия точки приложения их действия. Рекомендуется в качестве этиотропной терапии назначение умифеновира по 200 мг 4 раза в сутки в течение 5 дней (детям от 6 до 12 лет по 100 мг 4 раза в день, беременным в I триместре и детям, младше 6 лет, препарат противопоказан).
Арсенал препаратов для иммунотерапии вирусных инфекций все время дополняется и включает интерфероны и их индукторы. Интерфероны гамма блокируют репликацию вирусных ДНК и РНК, синтез вирусных белков, сборку зрелых вирусных частиц и оказывают цитотоксическое воздействие на инфицированные вирусом клетки. При этом являются важнейшими провоспалительными цитокинами, продуцентами которых в организме человека являются естественные киллерные клетки, CD4 Th1 клетки и CD8 цитотоксические супрессорные клетки. Кроме того, они активируют продукцию белков острой фазы воспаления и усиливают экспрессию генов C 2 и С 4 компонентов системы комплемента. Преимущества индукторов интерферонов в том, что они способствуют синтезу сбалансированного количества эндогенных интерферонов. Их однократное введение в терапевтических дозах приводит к длительной продукции эндогенных интерферонов. Однако следует помнить, что применение препаратов на основе интерферонов целесообразно только в первые 72 часа от начала заболевания.
Для лечения гриппа (в составе комплексной терапии) и ОРВИ широко используются интерферон альфа 2 b, вводимый интраназально и препараты — индукторы интерферонов: «Кагоцел» , Тилорон, Меглюмина акридонацетат, Оксодегидроакрединилацетат и др.
Некоторые индукторы интерферона обладают уникальной способностью стимулировать синтез эндогенных интерферонов в определенных органах и популяциях клеток, что имеет определенные преимущества перед поликлональной стимуляцией иммуноцитов экзогенными интерферонами. Так, «Кагоцел» обладает свойством индукции всех типов интерферонов в короткие сроки (в кишечнике через 4 часа после приема) и длительной эффективностью, что позволяет назначать его в поздние сроки заболевания. Препарат доказал свою безопасность на различных популяциях пациентов, в т.ч. и с точки зрения отсутствия влияния на фертильность.
Особую важность имеет иммунокоррекция. Так, препарат Азоксимера бромид (Полиоксидоний), включенный в ЖНВЛП, успешно применяется для лечения и профилактики инфекционно-воспалительных заболеваний органов дыхания, включая ОРВИ. Благодаря своему патогенетическому и иммунокорректорному действию, препарат оказывает клинически выраженное благоприятное воздействие на длительность и выраженность симптомов заболевания, ускоряя выздоровление пациентов, а также профилактирует развитие осложнений (в качестве иммуноадьюванта входит в состав гриппозной вакцины Гриппол Квадривалент)
Среди иммунотропных препаратов следует выделить Анаферон , обладающий иммуноопосредованным противовирусным действием в отношении широкого спектра возбудителей ОРВИ, и Эргоферон , который помимо противовирусного обладает противовоспалительным и антигистаминным действием, что позволяет клинически значимо уменьшать длительность лихорадочного периода, купировать катаральный синдром и, соответственно, укорачивать сроки заболевания.
Обладающий единым противовирусным и антибактериальным действием, препарат Рафамин может применяться для лечения ОРВИ у взрослых с целью сокращения продолжительности заболевания и профилактики бактериальных осложнений за счет влияния на процессы распознавания иммунокомпетентными клетками различных патогенов (как вирусов, так и бактерий) и активации гуморального и клеточного звеньев иммунитета.
Еще один иммуномодулятор с противовоспалительным действием Аминодигидрофталазиндион натрия (Галавит /Тамерон ) может применяться для лечения ОРВИ и гриппа (в составе комплексной терапии) для активации клеточного иммунитета и повышения резистентности к вирусной инфекции.
Патогенетическая и симптоматическая терапия
Патогенетическая терапия представлена противовоспалительными средствами, применение которых возможно в комплексе и при наличии выраженной интоксикации и фебрильной лихорадки.
Жаропонижающие средства необходимо назначать при подъеме температуры выше 38,5 °С. Лихорадка развивается при большинстве ОРВИ, ее функция — защитная, связанная со стимуляцией иммунной системы, снижением способности к размножению многих микроорганизмов. При температуре выше 39,5 °С могут возникнуть отрицательные эффекты лихорадки (повышение потребления кислорода, усиление потерь жидкости, дополнительная нагрузка на легкие, сердце). Снижение температуры жаропонижающими средствами не должно иметь целью нормализацию температуры, обычно достаточно снизить ее на 1 — 1,5 °С. Наиболее безопасным жаропонижающим препаратом является парацетамол. В случаях, когда нужно достичь и противовоспалительного эффекта, назначают ибупрофен.
При необходимости используют местные сосудосуживающие препараты: предпочтителен спрей, а не капли, наличие дозатора и меньшая концентрация (0,05 % вместо 0,1 %) помогают избежать побочных эффектов (Нафазолин, Ксилометазолин, Оксиметазолин).
В качестве антиоксидантной терапии рекомендуется назначение флавоноидов и витаминов (Рутозид, Дигидрокверцетин, Витамин E, Витамин С).
Симптоматически при кашле могут быть назначены противокашлевые и отхаркивающие препараты (Ацетилцистеин, Бромгексин, Амброксол, Ренгалин ).
В случае острого риносинусита при необходимости используют назальные сосудосуживающие препараты (включая комбинированные), предпочтительно — в форме спрея.
Препараты, содержащие фенилпропаноламин и псевдоэфедрин, противопоказаны при артериальной гипертензии (АГ) и других сердечно-сосудистых заболеваниях, гипертиреозе, сахарном диабете. Они существенно увеличивают риск геморрагического инсульта. В 2001 г. эти препараты решением Фармкомитета переведены из ряда безрецептурных в рецептурные.
Лечение бактериальных осложнений ОРВИ
Респираторные вирусы, ослабляя иммунную защиту, могут приводить к различным осложнениям, которые имеют особенности при каждом виде возбудителя.
К возбудителям ОРЗ бактериальной природы относятся микоплазмы, хламидии, пневмококки, стрептококки, реже — грамотрицательная флора. Нередко на фоне вирусного поражения респираторного тракта, сопряженного с иммунодефицитом, а также при наличии факторов риска (переохлаждение, большие физические нагрузки, эмоциональное напряжение и др.) происходит активация собственной условно — патогенной флоры и, как следствие, развитие осложнений в виде бронхитов и пневмоний. В 80 — 90 % случаев развиваются пневмонии. В этиологии пневмоний доминируют пневмококки.
Признаками развившегося осложнения являются: отсутствие положительной динамики от терапии заболевания, лихорадка более 5 дней без тенденции к снижению, вторая волна лихорадки, длительно сохраняющиеся или нарастающие симптомы интоксикации, присоединение потливости, изменение характера кашля, возвращение респираторных симптомов, присоединение новых симптомов, характерных для риносинусита, бронхита, пневмонии и других заболеваний.
При лечении ОРВИ, протекающих с бактериальными осложнениями, можно использовать препарат Рафамин, сочетающий противовирусное и антибактериальное действие, который, при совместном использовании с антибиотиками повышает эффективность антибиотикотерапии, в том числе в отношении резистентных бактерий.
При лечении пациента с COVID-19 чрезвычайно важным является определение стадии заболевания и степени тяжести пациента. Именно эти факторы определяют правильную тактику ведения пациента в каждый конкретный период развития заболевания.
Основным подходом к терапии COVID-19 должно быть упреждающее назначение лечения до развития полного симптомокомплекса жизнеугрожающих состояний, а именно пневмонии, ОРДС, сепсиса.
В настоящее время следует выделить несколько препаратов, которые могут быть использованы при лечении COVID-19: фавипиравир, молнупиравир, нирматрелвир + ритонавир, ремдесивир, синтетическая малая интерферирующая рибонуклеиновая кислота (миРНК) [двуцепочечная], умифеновир и интерферон-альфа.
Назначение лечения должно обязательно сопровождаться получением добровольного информированного согласия пациента (или его законного представителя).
Согласно современным представлениям о патогенезе COVID-19 применение препаратов, рекомендуемых для этиотропной терапии, целесообразно начинать в ранние сроки, не позднее 7 — 8 дня от начала болезни (появления первых симптомов).
Этиотропное лечение COVID-19, особенно у больных с сопутствующей патологией, требует внимания к возможным лекарственным взаимодействиям.
Принимая во внимание сходство клинической картины легких форм COVID-19 с клинической картиной сезонных ОРВИ, до подтверждения этиологического диагноза в схемы терапии следует включать препараты, рекомендованные для лечения сезонных ОРВИ в соответствии Клиническими рекомендациями «Острые респираторные вирусные инфекции (ОРВИ) у взрослых», одобренные Минздравом России.
Для терапии в амбулаторных условиях пациентам с легким течением COVID-19 в качестве дополнительной терапии возможно назначение ингаляционного будесонида (порошок для ингаляций дозированный) в дозе 800 мкг 2 раза в сутки до момента выздоровления, но не более 14 суток. Применение будесонида позволяет снизить частоту обращения за неотложной медицинской помощью, риск госпитализации и уменьшить время до выздоровления.
На амбулаторном этапе при среднетяжелом течении заболевания возможно назначение ингибиторов янус-киназ (барицитиниба или тофацитиниба или упадацитиниба). В течение первых 7 дней болезни и/или при положительном результате лабораторного исследования на РНК SARS-CoV-2 и/или антигены SARS-CoV-2 терапия ингибиторами янус-киназ проводится в сочетании с этиотропными препаратами (фавипиравиром и интерфероном-альфа), а также с пероральным приемом антикоагулянтов.
Не рекомендуется использовать ГКС для перорального и внутривенного введения при лечении легких форм COVID-19, в том числе в амбулаторно-поликлинических и стационарных условиях.
Симптоматическое лечение включает:
Купирование лихорадки (жаропонижающие препараты, например, парацетамол или ибупрофен);
Комплексную терапию ринита и/или ринофарингита (увлажняющие/ элиминационные препараты, назальные деконгестанты);
Комплексную терапию бронхита (мукоактивные, бронхолитические и прочие средства).
Жаропонижающие назначают при t тела > 38,0 — 38,5 °С. При плохой переносимости лихорадочного синдрома, головных болях, повышении артериального давления и выраженной тахикардии (особенно при наличии ишемических изменений или нарушениях ритма) жаропонижающие препараты используют и при более низких цифрах. Наиболее безопасным препаратом является парацетамол.
Для местного лечения ринита, фарингита, при заложенности и/или выделениях из носа начинают с солевых средств для местного применения на основе морской воды (изотонических, а при заложенности — гипертонических). В случае их неэффективности показаны назальные деконгенстанты. При неэффективности или выраженных симптомах могут быть использованы различные растворы с антисептическим действием. С целью купирования кашля при COVID-19 используются противокашлевые препараты: бутамират, леводропропизин.
Для лечения тяжелых больных стационаре применяют сложные многокомпонентные схемы комплексной терапии с использованием всех возможностей современной медицины.
За лицами, перенесшими неосложненные формы гриппа, диспансерное наблюдение не устанавливается. Перенесшие осложненные формы гриппа подлежат диспансеризации не менее 3 — 6 мес. В отношении лиц, перенесших такое осложнение гриппа, как пневмония, осуществляются реабилитационные мероприятия (в амбулаторно-поликлинических условиях), и они подлежат обязательной диспансеризации в течение 1 года (с контрольными клинико-лабораторными обследованиями через 1, 3, 6 и 12 месяцев после болезни).
Диспансеризация после COVID-19. Пациентам, которым длительно проводилась неинвазивная и/или искусственная вентиляция легких и у которых при выписке имелись признаки значительных функциональных/органических нарушений, рекомендовано дистанционное консультирование через 4 недели после выписки из медицинской организации для оценки общего состояния, выявления депрессии, симптомов подозрительных на тромбоэмболию или других синдромов и заболеваний, требующих внимания.
Планируемая дата проведения углубленной диспансеризации устанавливается не ранее 60 календарных дней после выздоровления гражданина, перенесшего новую коронавирусную инфекцию COVID-19, при оказании ему медицинской помощи в амбулаторных условиях или в условиях стационара.
Категории граждан, проходящих углубленную диспансеризацию в первоочередном порядке, определены в приложении к Порядку направления граждан на прохождение углубленной диспансеризации, включая категории граждан, проходящих углубленную диспансеризацию в первоочередном порядке, утвержденному приказом Минздрава России от 01.07.2021 N 698н.
6. Профилактика
Медикаментозная профилактика гриппа, COVID-19 и других ОРВИ включает:
— орошение слизистой оболочки полости носа изотоническим раствором хлорида натрия;
— использование лекарственных средств для местного применения, обладающих барьерными функциями (оксолиновая мазь и др.);
— применение препаратов: интерферонов, индукторов интерферонов, иммуномодуляторов и др.
Препараты для профилактики гриппа и ОРВИ
| Препарат | Схема назначения |
|---|---|
| Интерферон альфа 2b человеческий рекомбинантный | Капли или спрей в каждый носовой ход 2 раз в день (разовая доза — 3000 ME, суточная доза — 6000 ME) в течение 14 дней |
| Умифеновир (Арбидол ) (взрослые и дети старше 12 лет, не показан беременным и кормящим) | 200 мг 1 раз/сут. в течение 10 — 14 дней |
| Кагоцел | проводится 7-дневными циклами: 2 дня по 2 табл. 1 раз в день, 5 дней перерыв, затем цикл повторить. Длительность профилактического курса от 1 недели до нескольких месяцев. |
| Азоксимера бромид (Полиоксидоний ) | По 12 мг (1 табл.) в день в течение 10 дней или в форме раствора по 6 мг интраназально или сублингвально за 2 — 3 приема в сутки в течение 10 дней |
| Аминодигидрофталазиндион натрия (Галавит /Тамерон ) | по 1 табл. 2 раза в день. Курс 5 — 10 дней. или по 1 суппозиторию 1 раз в день. Курс 5 дней. Или по 1 инъекции 100 мг ежедневно в течение 5 дней, затем по 100 мг один раз в день через день в течение 10 — 15 дней. Курс 10 — 15 инъекций. |
| Анаферон | ежедневно 1 раз в день в течение 1 — 3 месяцев |
Рекомендованные схемы медикаментозной профилактики COVID-19
| Группа | Рекомендованная схема * |
|---|---|
| Здоровые лица и лица из группы риска (старше 60 лет или с сопутствующими хроническими заболеваниями) | ИФН- (интраназальные формы) ** в соответствии с инструкцией по применению препарата (спрей, капли, раствор, лиофилизат для приготовления раствора, гель или мазь) или Умифеновир по 200 мг 2 раза в неделю в течение 3 недель |
| Постконтактная профилактика у лиц при единичном контакте с подтвержденным случаем COVID-19, включая медицинских работников | ИФН- (интраназальные формы) ** в соответствии с инструкцией по применению препарата (спрей, капли, раствор, лиофилизат для приготовления раствора, гель или мазь) + Умифеновир по 200 мг 1 раз в день в течение 10 — 14 дней |
* При необходимости профилактические курсы повторяют
** Беременным назначают только рекомбинантный
Неспецифическая профилактика
— мероприятия, направленные на предотвращение распространения инфекции и проводится в отношении источника инфекции (больной человек), механизма передачи возбудителя инфекции, а также потенциально восприимчивого контингента (защита лиц, находящихся и/или находившихся в контакте с больным человеком).
Мероприятия в отношении источника инфекции:
ранняя диагностика и активное выявление инфицированных, в том числе с бессимптомными формами;
своевременное обращение пациента в медицинские организации в случае появления симптомов ОРИ;
соблюдение дистанции от 1,5 до 2 метров;
использование мер социального разобщения (временное прекращение работы предприятий общественного питания, розничной торговли (за исключением торговли товаров первой необходимости), переход на удаленный режим работы, перевод на дистанционное обучение образовательных организаций;
соблюдение правил личной гигиены (мыть руки с мылом, использовать одноразовые салфетки при чихании и кашле, прикасаться к лицу только чистыми салфетками или вымытыми руками);
использование средств индивидуальной защиты органов дыхания (одноразовые медицинские маски, респираторы);
Мероприятия, направленные на механизм передачи возбудителя инфекции:
соблюдение правил личной гигиены (мытье рук, использование антисептиков, медицинских масок, перчаток);
использование средств индивидуальной защиты;
проведение дезинфекционных мероприятий [1, 4].
В целях обеззараживания поверхностей в приемном отделении проводится дезинфекция, в том числе с помощью аэрозольного метода дезинфекции помещений. Для быстрого и эффективного обеззараживания воздушной среды и поверхностей в отсутствие людей применяются ультрафиолетовые бактерицидные облучатели открытого типа с высокими дозами УФ-облучения (не менее 25 мДж/см2) и суммарным бактерицидным потоком излучения не ниже 200 Вт; для обеззараживания воздуха в присутствии людей применяются ультрафиолетовые бактерицидные облучатели закрытого типа (рециркуляторы) с высокими дозами УФ-облучения (не менее 25 мДж/см2) и с достаточной производительностью (обеспечение рециркуляции всего объема воздуха в помещении не менее 4-х раз за 1 час). Количество необходимых облучателей рассчитывается в соответствии с инструкцией по их применению на кубатуру помещения, в котором они будут установлены.
В условиях высокой вероятности поступления пациента с новой коронавирусной инфекцией (наличие местной передачи инфекции на территории) необходимо реализовать следующие мероприятия:
— Запрет на посещения пациентов в медицинских организациях стационарного типа родственниками и другими лицами;
— Запрет посещения медицинских организаций стационарного типа лицами, не являющимися сотрудниками организации;
— Остановка и перенос плановой госпитализации;
— Проведение 2-кратного в течение суток медицинского осмотра и термометрии всех стационарных пациентов с записью результатов в листе наблюдения;
— Обучение и инструктаж медицинских сотрудников по вопросам предупреждения распространения COVID-19, проведения противоэпидемических мероприятий, использования СИЗ и мер личной профилактики;
— Разработка порядка действий при выявлении пациента с подозрением на инфекцию, вызванную новым коронавирусом.
Медицинские отходы, в том числе биологические выделения пациентов (мокрота, моча, кал и др.), относятся к чрезвычайно эпидемиологически опасным отходам класса В и подлежат обязательному обеззараживанию (дезинфекции)/обезвреживанию физическими методами (термические, микроволновые, радиационные и другие), для чего в медицинской организации необходимо предусмотреть наличие специализированной установки, работающей с использованием таких методов. Вывоз необеззараженных отходов класса В за пределы территории медицинской организации не допускается. После аппаратных способов обеззараживания с применением физических методов и изменения внешнего вида отходы класса В могут накапливаться, временно храниться, транспортироваться, уничтожаться и захораниваться совместно с отходами класса А. Применение химических методов дезинфекции возможно только для обеззараживания пищевых отходов и выделений больных, а также при организации противоэпидемических мероприятий в очагах. Утилизация медицинских отходов проводится в соответствии с принятым в учреждении регламентом, не противоречащим санитарно-эпидемиологическим правилам и нормам.
Обработка дезинфицирующими средствами всех поверхностей, находящихся в непосредственной близости с человеком, зараженным коронавирусом, и обработка рук — необходимый минимум профилактических мероприятий наряду с применением средств индивидуальной защиты.
Рекомендованы к использованию дезинфекционные средства из следующих химических групп:
Хлорактивные (натриевая соль дихлоризоциануровой кислоты, хлорамин Б). Гипохлорит кальция (натрия) в концентрации рабочего раствора не менее 0,5 % (по активному хлору) и средств на основе дихлорантина (не менее 0,05 %).
Кислородактивные (перекись водорода — в концентрации не менее 3 %).
Катионные поверхностные активные вещества: четвертичные аммониевые соединения в концентрации в рабочем растворе не менее 0,5 %; третичные амины (в концентрации в рабочем растворе не менее 0,05 %); полимерные производные гуанидина (в концентрации в рабочем растворе не менее 0,2 %).
Спирты — в качестве кожных антисептиков и дезинфицирующих средств (для обработки небольших по площади поверхностей): изопропиловый спирт в концентрации не менее 70 % по массе, этиловый спирт в концентрации не менее 75 % по массе.
Мероприятия, направленные на восприимчивый контингент:
режимно-ограничительные мероприятия, включая клиническое наблюдение и карантин [5, 8, 9].
7. Приложения
1. Алгоритм оказания медицинской помощи взрослым больным ОРВИ
Диагностические обследования проводятся при подозрении на осложнения после ОРВИ.
Лабораторные исследования: клинический анализ крови; клинический анализ мочи.
Обязательные инструментальные исследования:
Рентгенография органов грудной клетки (при подозрении на пневмонию);
Рентгенография придаточных пазух носа (при подозрении на развитие синусита);
ЭКГ (при наличии кардиальных симптомов).
При неосложненном течении ОРВИ — не назначаются.
Врача-оториноларинголога (при подозрении на развитие синусита, отита);
Врача-инфекциониста (при тяжелом/среднетяжелом течении ОРВИ, отказе больного от госпитализации, групповых случаях заболевания).
При неосложненной форме ОРВИ консультации не проводятся. В амбулаторных условиях проводится лечение легких и среднетяжелых форм ОРВИ.
| Показания к назначению | Препараты по МНН (примерный перечень) | Комментарии |
|---|---|---|
| Противовирусные средства | ||
| Клинические проявления ОРВИ | — Умифеновир 200 мг 4 раза в сутки 5 дней (суточная дозам 800 мг) — Имидазолилэтанамид пентандиовой кислоты (Ингавирин ) 90 мг 1 раз /сут. в течение 5 дней — Кагоцел 36 — 72 мг/сут 24 мг 3 раза в сутки в первые 2 дня, в последующие 2 дня по 12 мг 3 раза в день; — Полиоксидоний по 12 мг (табл.) 2 раза в день в течение 10 дней или в форме раствора по 6 мг интраназально или сублингвально за 2 — 3 приема в сутки в течение 10 дней — Аминодигидрофталазиндион натрия (Галавит /Тамерон ) По 25 мг 4 раза в день. Курс 5 дней. Или по одному суппозиторию 1 раз в день. Курс 5 дней. Или по 1 инъекции 100 мг ежедневно в течение 5 дней, затем по 100 мг один раз в день через день в течение 10 — 15 дней. Курс 10 — 15 инъекций. — Анаферон В 1-й день лечения 8 табл. по схеме: по 1 табл. каждые 30 мин. в первые 2 часа (всего 5 табл. за 2 часа), затем в течение этого же дня еще по 1 табл. 3 раза / сут. На 2-ой день и далее по 1 табл. 3 раза / день до полного выздоровления — Эргоферон В 1-й день лечения 8 табл. по схеме: по 1 табл. каждые 30 мин. в первые 2 часа (всего 5 табл. за 2 часа), затем в течение этого же дня еще по 1 табл. 3 раза / сут. На 2-ой день и далее по 1 табл. 3 раза / день до полного выздоровления. — Рафамин В 1-й день лечения 8 табл. по схеме: по 1 табл. каждые 30 минут в первые 2 часа (всего 5 табл. за 2 часа), затем в течение этого же дня еще по 1 табл. 3 раза / сут. На 2-ой день и далее принимают по 1 табл. 3 раза / сут. Длительность лечения составляет 5 дней. — Интерферон альфа-2b капли в нос/спрей интраназальный 15000 — 18000 ME/сут., суппозитории ректальные — 1 — 3 млн ЕД/сут. в прямую кишку | Противовирусные средства прямого и непрямого противовирусного действия |
| Средства патогенетической и симптоматической терапии | ||
| При повышении температуры тела > 38.5 °С, головной, мышечной боли | — Парацетамол 500 — 4000 мг/сут.; — Ибупрофен 1200 мг/сут.; — Диклофенак 100 — 150 мг/сут. внутрь или в/м | Не рекомендовано применение ацетилсалициловой кислоты и препаратов ее содержащих, т.к. они могут приводить к развитию геморрагического синдрома! |
| При затруднении носового дыхания | Сосудосуживающие капли в нос: — Ксилометазолин; по 2 — 3 капли 0,1 % раствора 3 — 4 раза в день | |
| — Оксиметазолин; по 1 — 2 капли 0,05 % раствора в каждый носовой ход 2 — 3 раза в день | ||
| — Нафазолин по 1 — 3 капли 0,1 % раствора 3 — 4 раза в сутки | ||
| При сухом кашле (препараты, устраняющие кашель) | — Декстрометорфан — Бутамират по 15 мг 4 раза в сут (сироп) — Ренгалин 1 — 2 табл. (5 — 10 мл) 3 — 6 раз в сутки. | |
| При влажном кашле с трудноотделяемой мокротой (препараты, повышающие эффективность кашля) | — Ацетилцистеин 600 — 1200 мг/сут. — Гвайфенезин 200 — 400 мг 3 — 4 раза в сут. — Бромгексин 8 мг/3 — 4 раза в сут — Карбоцистеин 250 — 750 мг/сут. — Амброксол 30 — 90 мг/сут. — Ренгалин 1 — 2 табл. (5 — 10 мл) 3 — 6 раз в сутки. | Не рекомендовано одновременное применение отхаркивающих и противокашлевых препаратов! |
| Общеукрепляющее, антиоксидантное действие | — Аскорбиновая кислота 500 мг/сут. | |
| Клинические проявления гриппа, в т.ч. у пациентов с отягощенным аллергоанамнезом | — Клемастин 2 мг/сут.; — Хлоропирамин 75 — 100 мг/сут. | |
Показания к экстренной госпитализации в инфекционное отделение (стационар):
тяжелая форма ОРВИ;
в случае отсутствия эффекта от амбулаторного лечения;
по эпидпоказаниям (отсутствие возможности изоляции — проживание в общежитии, гостинице и т.д.);
при обострении/декомпенсации сопутствующих заболеваний (заболевания сердечно-сосудистой системы, органов дыхания, сахарный диабет, заболевания желудочно-кишечного тракта, хроническая почечная недостаточность, хроническая печеночная недостаточность, выраженный дефицит массы тела и др.).
2. Алгоритм оказания медицинской помощи больным гриппом
Диагностические обследования проводятся при подозрении на осложнения.
Лабораторные исследования: клинический анализ крови; клинический анализ мочи.
Обязательные инструментальные исследования:
Пульсоксиметрия (выполняется на всех этапах оказания медицинской помощи для ранней диагностики респираторных нарушений при осложненном течении заболевания);
Рентгенография органов грудной клетки (при подозрении на пневмонию);
ЭКГ (при наличии кардиальных симптомов, сопутствующей сердечно сосудистой и бронхолегочной патологии).
При неосложненной форме гриппа — исследования не назначаются.
Врача-оториноларинголога (при подозрении на развитие синусита, отита);
Врача-инфекциониста (при тяжелом/среднетяжелом течении гриппа, отказе больного от госпитализации, групповых случаях заболевания).
При неосложненной форме консультации не проводятся. В амбулаторных условиях проводится лечение легких и неосложненных среднетяжелых форм гриппа.
строгий постельный режим;
обильное теплое питье на весь лихорадочный период;
рациональное питание (легкоусвояемые продукты — молочно-растительная диета — фрукты, овощи).
Показания к экстренной госпитализации в инфекционное отделение:
грипп с тяжелым и среднетяжелым течением;
подозрение на пневмонию;
признаки острой дыхательной недостаточности;
отсутствие эффекта от проводимого амбулаторного лечения;
по эпидпоказаниям — отсутствие возможности изоляции (проживание в общежитии, гостинице и т.д.);
при обострении/декомпенсации сопутствующих заболеваний сердечно-сосудистой системы и органов дыхания, нарушениями обмена веществ (сахарный диабет, ожирение 2 — 3 ст.), заболевания желудочно-кишечного тракта, хроническая почечная недостаточность, хроническая печеночная недостаточность; выраженный дефицит массы тела;
рекомендуется госпитализировать беременных (на любом сроке и в послеродовый период), лиц старше 65 лет, пациентов со злокачественными новообразованиями и пр.
| Показания к назначению | Препараты по МНН (примерный перечень) | Комментарии |
|---|---|---|
| Ингибиторы нейраминидазы | ||
| Лечение гриппа | — Осельтамивир — Занамивир | Этиотропные средства |
| Ингибитор гемагглютинина, ингибитор фузии/слияния | ||
| Лечение гриппа, COVID-19, ОРВИ | — Умифеновир — Энисамия йодид | Этиотропные средства |
| Ингибиторы эндонуклеазы | ||
| Лечение гриппа и ОРВИ | — Балоксавир марбоксил | Этиотропные средства |
| Ингибитор NP-белка | ||
| Лечение гриппа, COVID-19, ОРВИ | — Имидазолилэтанамид пентандиовой кислоты | Этиотропные средства |
| Ингибитор синтеза РНК вирусов и репликации геномных фрагментов | ||
| Лечение гриппа и ОРВИ | — Риамиловир | Этиотропные средства |
| Препараты интерферонов | ||
| Лечение гриппа, COVID-19, ОРВИ | — Рекомбинантные альфа/гамма интерфероны | Блокада трансляции вирусных мРНК, презентация вирусных антигенов |
| Иммунотропные препараты с различными механизмами действия | ||
| Лечение гриппа и ОРВИ | — Меглюмина акридонацетат | Повышение синтеза эндогенных интерферонов, активация клеточного иммунитета, стимуляция антителообразования, поликлональная стимуляция иммунного ответа и пр. |
| — Тилорон | ||
| — Азоксимера бромид | ||
| — Кагоцел | ||
| — Полиоксидоний | ||
| — Аминодигидрофталазиндион натрия (Галавит /Тамерон ) | ||
| — Рафамин | ||
| — Анаферон | ||
| — Эргоферон | ||
| Показания к назначению | Препараты по МНН (примерный перечень) | Комментарии |
| Средства патогенетической и симптоматической терапии | ||
| При повышении температуры тела > 38.5 °С, головной, мышечной боли | Нестероидные противовоспалительные — Парацетамол — Ибупрофен — Диклофенак | Не рекомендовано применение ацетилсалициловой кислоты и препаратов ее содержащих, т.к. они могут приводить к развитию геморрагического синдрома! |
| При затруднении носового дыхания | Сосудосуживающие капли в нос: — Ксилометазолин | |
| — Оксиметазолин; | ||
| — Нафазолин | ||
| При сухом кашле (препараты, устраняющие кашель) | Противокашлевые: — Декстрометорфан — Бутамират — Ренгалин | |
| При влажном кашле с трудноотделяемой мокротой (препараты, повышающие эффективность кашля) | Отхаркивающие: — Ацетилцистеин — Гвайфенезин — Бромгексин — Карбоцистеин — Амброксол — Ренгалин | Не рекомендовано одновременное применение отхаркивающих и противокашлевых препаратов! |
| Общеукрепляющее, антиоксидантное действие | — Аскорбиновая кислота | |
| Клинические проявления гриппа, в т.ч. у пациентов с отягощенным аллергоанамнезом | — Клемастин — Хлоропирамин | |
3. Алгоритм оказания медицинской помощи взрослым больным COVID-19
1. Сбор эпидемиологического анамнеза.
2. Физикальное обследование с установлением степени тяжести состояния пациента (оценка уровня сознания, осмотр, термометрия, аускультация, пальпация живота и лимфатических узлов, измерение ЧДД, ЧСС, АД, пульсоксиметрия.
3. Выявление РНК SARS-CoV-2 с применением МАНК.
4. Выявление иммуноглобулинов классов А, M, G.
6. Лабораторная диагностика: общий (клинический) анализ крови, гемоглобина, гематокрита, лейкоцитов, тромбоцитов, лейкоцитарной формулы, биохимический анализ крови (мочевина, креатинин, электролиты, глюкоза, АСТ, АЛТ, ЛДГ, билирубин, альбумин, тропонин, ферритин), С-реактивный белок, прокальцитонин, мозговой натрий-уретический пептид — NT-proBNP/BNP, коагулограмма).
7. Обзорная рентгенография легких (имеет низкую чувствительность).
8. Компьютерная томография легких (высокая чувствительность).
9. Ультразвуковое исследование легких и плевральных полостей.
Решение о необходимости госпитализации пациента принимается врачом на основании комплекса клинико-эпидемиологических данных с учетом тяжести состояния пациента (среднетяжелое/тяжелое течение заболевания) и требований, предусмотренных приказом Минздрава России от 19.03.2020 N 198н «О временном порядке организации работы медицинских организаций в целях реализации мер по профилактике и снижению рисков распространения новой коронавирусной инфекции COVID-19».
При подозрении на внебольничную пневмонию и тяжелое течение ОРВИ, гриппа и новой коронавирусной инфекции при оказании медицинской помощи в амбулаторных условиях кроме сбора анамнеза и физикального обследования пациента необходимо обратить внимание на такие объективные данные, как частота дыхательных движений, артериальное давление, пульс, сатурация кислорода, социальный статус пациента, группы риска среди населения по тяжелому течению пневмонии, ОРВИ, гриппа и новой коронавирусной инфекции.
Экстренная госпитализация пациентов в стационар осуществляется бригадой скорой медицинской помощи и показана в обязательном порядке при наличии следующих критериев:
— частота дыхательных движений более 25 в минуту;
— гипоксемия SaО 2 < 95 %);
— систолическое артериальное давление < 90 мм рт. ст.;
— диастолическое артериальное давление < 60 мм рт. ст.;
— пульс более 110 ударов в минуту;
— высокий риск декомпенсации или наличие декомпенсации сопутствующих заболеваний;
— пациенты группы риска по тяжелому течению пневмонии и новой коронавирусной инфекции;
— при повторном вызове к пациенту с новой коронавирусной инфекцией или подозрением на внебольничную пневмонию;
— нарастание температуры тела или сохранение лихорадки более 3 дней;
— кровянистая или окрашенная кровью мокрота.
Показания к госпитализации пациентов в круглосуточный стационар:
— тяжелое течение внебольничной пневмонии, ОРВИ, гриппа и новой коронавирусной инфекции;
— наличие тяжелых сопутствующих заболеваний, в том числе в стадии обострения, возраст старше 65 лет;
— неэффективность стартовой терапии (48 — 72 часа);
— желание пациента и/или членов его семьи.
Критерии тяжелого течения внебольничной пневмонии (при наличии хотя бы одного критерия внебольничная пневмония расценивается как тяжелая):
— ЧДД > 25 в минуту;
— РО2 в артериальной крови < 60 мм рт. ст.;
— повышение уровня креатинина, острая почечная недостаточность;
— двух- или многодолевое поражение легких;
— внелегочный очаг инфекции (менингит, перикардит и т.д.);
— пациенты с высоким риском декомпенсации или с наличием декомпенсации сопутствующих заболеваний.
К группам риска тяжелого течения внебольничной пневмонии, ОРВИ, гриппа и COVID-19 относятся следующие лица:
— лица любого возраста с хроническими заболеваниями легких;
— лица любого возраста с заболеваниями сердечно-сосудистой системы;
— лица с нарушениями обмена веществ (диабет, ожирение);
— лица с хроническим заболеванием почек, хроническими заболеваниями печени, определенными неврологическими состояниями (включая нейромышечные, нейрокогнитивные нарушения, эпилепсию), гемоглобинопатиями и иммунодефицитами (ВИЧ-инфекция, прием лекарств, подавляющих иммунитет, наличие злокачественных образований);
— лица, получающие длительную аспириновую терапию;
— лица в возрасте 65 лет и старше;
— лица с хроническим алкоголизмом, наркоманией, истощением.
8. Заключение
В условиях пандемии COVID-19 во время эпидемического сезона респираторных заболеваний и внебольничных пневмоний избежать роста заболеваемости и массовой госпитализации больных, значительно снизить нагрузку на систему здравоохранения возможно с помощью ограничительных мер и вакцинации против гриппа и COVID-19.
При выборе препаратов для лечения, при принятии решения о госпитализации пациентов с гриппом или COVID-19 чрезвычайно важным является установить степень тяжести и стадию заболевания. Именно эти факторы определяют правильную тактику ведения пациентов в каждый конкретный период болезни. От своевременности оказания медицинской помощи на дому, в амбулаторных и стационарных условиях, от компетентности врача зависит здоровье, а порой и жизнь пациента. Важно отметить, что знаниями и навыками оказания помощи больным COVID-19 или гриппом, в том числе в тяжелом состоянии, должны обладать не только инфекционисты, но и врачи других специальностей.
9. Список литературы
1. https://www.rosminzdrav.ru/ Временные методические рекомендации «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)» 16 версия (18.08.2022)
2. Постановление Главного государственного санитарного врача Российской Федерации от 28.07.2022 N 20 «О мероприятиях по профилактике гриппа и острых респираторных вирусных инфекций в эпидемическом сезоне 2022 — 2023 годов»
3. Приказ Министерства здравоохранения РФ от 6 декабря 2021 г. N 1122н «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям»
4. СП 3.1.3597-20 «Профилактика новой коронавирусной инфекции (COVID-19)»
5. Методические рекомендации МР 3.1.0229-21 «Рекомендации по организации противоэпидемических мероприятий в медицинских организациях, осуществляющих оказание медицинской помощи пациентам с новой коронавирусной инфекцией (COVID-19) (подозрением на заболевание) в стационарных условиях».
6. Орлова Н.В. Комплексный подход к дифференциальной диагностике синдромов и симптомов COVID-19 / Н.В. Орлова, В.В. Никифоров // Эпидемиология и инфекционные болезни. — 2021. — Т. 26. — N 2. — С. 44-56. — DOI 10.17816/EID106168. — EDNSMRICS.
7. Грипп и острые респираторные вирусные инфекции: современная этиотропная и патогенетическая терапия. Алгоритмы оказания медицинской помощи больным / В.В. Никифоров, Л.В. Колобухина, Т.Г. Суранова [и др.]; Академия постдипломного образования ФГБУ ФНКЦ ФМБА России; ГБОУ ВПО РНИМУ им. Н.И. Пирогова Минздрава России; ФГБУ «НИЦЭМ им. почетного академика Н.Ф. Гамалеи» Минздрава России; ГБУЗ «Инфекционная клиническая больница N 1 Департамента здравоохранения города Москвы». — Москва: Издательство «Спецкнига», 2019. — 26 с. — EDN TWZRFS.
8. Управление рисками при формировании приверженности к профилактическим мероприятиям в период пандемии COVID-19 (по результатам социологического опроса) / Н.В. Орлова, Т.В. Гололобова, Т.Г. Суранова [и др.] // Фундаментальные и прикладные аспекты анализа риска здоровью населения: Материалы всероссийской научно-практической интернет-конференции молодых ученых и специалистов Роспотребнадзора с международным участием, Пермь, 11 — 15 октября 2021 года / Под редакцией А.Ю. Поповой, Н.В. Зайцевой. — Пермь: Пермский национальный исследовательский политехнический университет, 2021. — С. 192-196. — EDN QJUBZS.
9. Меры противодействия заносу и распространению коронавирусной инфекции COVID-19 в медицинских организациях / В.В. Никифоров, Т.Г. Суранова, В.Н. Комаревцев [и др.] // Медицина экстремальных ситуаций. — 2020. — Т. 22. — N 3. — С. 77-82. — DOI 10.47183/mes.2020.008. — EDN TJJOHX.
Обзор документа
ФМБА выпустило рекомендации по профилактике и лечению гриппа и других ОРВИ в период продолжающейся пандемии коронавируса.
Для просмотра актуального текста документа и получения полной информации о вступлении в силу, изменениях и порядке применения документа, воспользуйтесь поиском в Интернет-версии системы ГАРАНТ:
Временные методические рекомендации по лечению и профилактики гриппа


Услуги Организации Врачи Болезни Лекарства Первая помощь Новости Публикации Галерея Связь
События
Анонс
У нас в гостях
Aктуальная тема







Рубрики
ПОСЛЕДНИЕ СТАТЬИ
Последние новости
НОВОСТИ. Инфекции
ФМБА опубликовало обновленные методические рекомендации по гриппу и другим ОРВИ
Федеральное медико-биологического агентство в октябре 2022 года опубликовало обновленные методические рекомендации «Грипп и другие ОРВИ в период продолжающейся пандемии COVID-19: профилактика и лечение», включив в них препарат Полиоксидоний® и четырехвалентную гриппозную вакцину Гриппол® Квадривалент.
Специалисты предупреждают о возможном всплеске заболеваемости гриппом в сезоне 2022–2023 гг. из-за прогнозируемой циркуляции новых штаммов. Справиться с ростом заболеваемости гриппом способна вакцинопрофилактика населения, направленная на снижение рисков инфицирования, развития осложнений и смертности от опасной инфекции. Иммунопрофилактика также ограничивает риск формирования нового штамма возбудителя. По мнению экспертов, прививаться от гриппа необходимо за 2—3 недели до начала эпидсезона, а именно, с сентября по ноябрь.
Согласно рекомендациям ВОЗ, оптимально использовать квадривалентные противогриппозные вакцины. Среди входящих в методические рекомендации ФМБА России отмечается российская четырехвалетная вакцина Гриппол® Квадривалент, которая содержит адъювант азоксимера бромид, и защищает от 2-х штаммов вируса гриппа типа А и вирусов типа В 2-х линий. Гриппол® Квадривалент разработан по технологии производства вакцин семейства Гриппол®, которые широко применяются в России и за рубежом, в том числе в рамках государственных программ иммунизации.
Обновленные рекомендации ФМБА по профилактике и лечению инфекционных заболеваний также включают и препараты для иммунокоррекции, среди которых представлен Полиоксидоний (МНН: азоксимера бромид).
17.11.2022 442 Показ
за содержание информации
Вопросы, ответы, комментарии
Уважаемый посетитель сайта, в связи с проведением работ по запуску нового проекта, временно приостанавливается возможность размещения вопросов. Данная возможность скоро будет доступна каждому. В связи с этим приносим свои извинения. На данный момент Вы можете обращаться к врачам (https://www.med-practic.com/arm/doctors.html), отправив Ваши вопросы на их электронную почту. На все уже поступившие вопросы наши специалисты дадут свои ответы. Следите за нашим сайтом.
Читайте также
Врачи из города Дюссельдорф в Германия заявили об излечении 53-летнего мужчины от ВИЧ, статья опубликована в журнале Nature. Исцеление произошло в результате довольно рискованной операции – пересадки стволовых.
22.02.2023 110 Показ
Исследование по поиску закономерностей в базах данных выявило ассоциации между распространенными вирусами, такими как вирус гриппа, и нейродегенеративными заболеваниями – болезнями Паркинсона и Альцгеймера.
20.02.2023 116 Показ
Фармгигант Pfizer и производитель вакцин Valneva приняли решение о досрочном закрытии большого числа центров, задействованных в клинических исследованиях вакцины против болезни Лайма.
20.02.2023 116 Показ
Компания Moderna сообщила, что при тщательном анализе результатов исследования противогриппозной вакцины на основе РНК наблюдался сильный иммунный ответ против штамма А, однако в отношении штамма.
20.02.2023 73 Показ
Российские ученые усовершенствовали метод лечения гепатита В с помощью «молекулярных ножниц» CRISPR/Cas9. Ранее считалось, что вылечить хронический гепатит В можно, убрав из клеток печени основную.
17.02.2023 130 Показ
Всемирная организация здравоохранения продлила режим чрезвычайной ситуации в мировом здравоохранении из-за mpox (оспа обезьян).
16.02.2023 218 Показ
Миланские неврологи описали симптом, возникший у 50-летней женщины после перенесенного коронавируса. Она обратилась в службу скорой помощи со странными жалобами. У нее появились сложности с письмом и речью.
15.02.2023 122 Показ
Исследование, выполненное в Университете Эмори (штат Джорджия, США), позволило выяснить, что известные всем дикорастущие растения обладают способностью блокировать вирус SARS-CoV-2 и не позволять.
14.02.2023 104 Показ
При заражении любым респираторным заболеванием, будь то грипп, ковид или простуда, больше всего нас донимает и тревожит кашель.
07.02.2023 92 Показ
Эксперт Всемирной организации здравоохранения (ВОЗ) Мария ван Керкхове сообщила, что в мире циркулирует более 600 подвидов штамма коронавируса «омикрон».
06.02.2023 250 Показ
Согласно новому исследованию, люди, госпитализированные с COVID-19, могут иметь повышенный риск повреждения сердца. Однако это не тот тип воспаления, о котором говорилось в предыдущих исследованиях.
01.02.2023 111 Показ
Тайский нфекционист Сопха назвал единственный способ заражения менингоэнцефалитом
Мозг, пораженный амебой Naegleria fowleri.
09.01.2023 136 Показ
Еще немного, и пробьют куранты, объявляя о приходе нового года и давая старт праздничному застолью. Однако тех, кому не посчастливилось заболеть перед праздником гриппом или ОРВИ, специалисты предупреждают.
09.01.2023 99 Показ
В США бушует подвид штамма омикрон коронавируса – кракен. Он быстро распространяется, вытесняя другие разновидности COVID-19. Ждут распространения нового вида и в Европе, пишет газета Politico.
09.01.2023 60 Показ
Экстракт одуванчика может подавить размножение SARS-CoV-2. Такой вывод сделали ученые в новой работе. Больше года специалисты изучали, как популярные растительные экстракты влияют на коронавирус. В одном из экспериментов.
30.12.2022 156 Показ
Notice: Undefined index: HTTP_X_FORWARDED_FOR in /sites/med-practic.com/classes/flud_class.php on line 33
Источник https://diseases.medelement.com/disease/%D0%B3%D1%80%D0%B8%D0%BF%D0%BF-%D1%83-%D0%B2%D0%B7%D1%80%D0%BE%D1%81%D0%BB%D1%8B%D1%85-%D0%BA%D0%BF-%D1%80%D1%84-2022/17526
Источник https://www.garant.ru/products/ipo/prime/doc/405623221/
Источник https://www.med-practic.com/rus/720/61853/%D0%A4%D0%9C%D0%91%D0%90%20%D0%BE%D0%BF%D1%83%D0%B1%D0%BB%D0%B8%D0%BA%D0%BE%D0%B2%D0%B0%D0%BB%D0%BE%20%D0%BE%D0%B1%D0%BD%D0%BE%D0%B2%D0%BB%D0%B5%D0%BD%D0%BD%D1%8B%D0%B5%20%D0%BC%D0%B5%D1%82%D0%BE%D0%B4%D0%B8%D1%87%D0%B5%D1%81%D0%BA%D0%B8%D0%B5%20%D1%80%D0%B5%D0%BA%D0%BE%D0%BC%D0%B5%D0%BD%D0%B4%D0%B0%D1%86%D0%B8%D0%B8/article.more.html