Причины, симптомы, диагностика на ЭКГ и лечение синусовой брадикардии
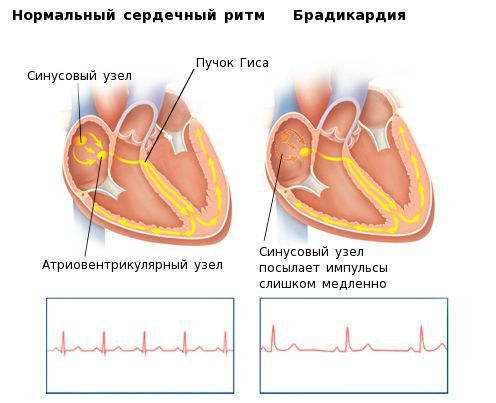
Нормальный пульс человека – от 60 до 90 ударов в минуту. Уменьшение частоты сокращений сердца говорит о синусовой (синусной) брадикардии.
Что это такое
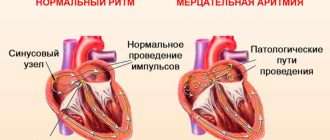
Сердце сокращается под влиянием волны возбуждения, которая возникает в нем самом, а именно в клетках синусового узла (водителя ритма), в правом предсердии. Брадикардия развивается из-за медленной выработки электрических импульсов.
Причины – усиление влияния на сердце парасимпатической нервной системы через блуждающий (вагусный) нерв, действие различных токсинов на синусовый узел, а также его повреждение.
Думаю, не стоит долго объяснять, чем плоха синусовая брадикардия. Замедление работы сердца приводит к неэффективному кровоснабжению всех органов тела. В результате клетки начинают испытывать кислородное голодание (гипоксию). Особенно это опасно для головного мозга: ему необходимо около 20% всего кислорода, потребляемого организмом. При выраженных брадикардиях есть риск полной остановки сердца.
Синусовая брадикардия может быть первым ранним проявлением опасного заболевания с аномально низкой частотой сокращений сердца и достаточно высоким процентом летальных исходов – синдрома слабости синусового узла (СССУ), который встречается в основном у пожилых людей.
Однако хочу отметить, что не всякое снижение частоты сердечных сокращений нужно считать патологией. Например, у каждого из нас ночью, когда мы крепко спим, биение сердца может замедлиться до 30–40 ударов в минуту. Это связано с тем, что во время сна организму требуется гораздо меньше кислорода, чем когда мы бодрствуем. Пользуясь моментом, сердце переходит в «энергосберегающий режим».
Также пульс от 40 до 55 ударов в минуту в спокойном состоянии считается абсолютной нормой для людей, занимающихся профессиональным спортом. Дело в том, что при регулярных интенсивных тренировках сердце постепенно приспосабливается к большим нагрузкам. Не углубляясь в тонкости биохимических процессов, это явление можно объяснить так: при постоянных физических упражнениях сердце (главным образом миокард левого желудочка), как и любая другая мышца, начинает постепенно утолщаться и с большей силой проталкивает кровь в аорту. Благодаря этому для адекватного кровоснабжения всего организма требуется меньшее число сокращений сердца.
Кроме того, относительно нормальной можно читать частоту сокращений сердца (ЧСС) от 55 и выше у людей, которые принимают специальные лекарственные препараты. Это так называемые пульсурежающие средства – бета-адреноблокаторы и блокаторы If-каналов. Они применяются тогда, когда необходимо максимально снизить частоту сокращений сердца, например, при хронической сердечной недостаточности.
Причины возникновения
Как уже было сказано, физиологическая, т. е. нормальная синусовая брадиаритмия возникает во сне и у профессиональных спортсменов.
Патологические причины синусовой брадикардии, как, впрочем, и любых других нарушений ритма, можно разделить на 2 основные группы: функциональные и органические.
Функциональные (внесердечные) причины синусовой брадикардии:
- сбой в работе эндокринных органов: гипотиреоз (ухудшение функционирования щитовидной железы), надпочечниковая недостаточность;
- нейроциркуляторная дистония с повышенным тонусом парасимпатической нервной системы;
- увеличение внутричерепного давления;
- передозировка лекарственных средств (в т. ч. и пульсурежающих) – антагонистов кальция, бета-адреноблокаторов, блокаторов If-каналов, сердечных гликозидов;
- значительное превышение концентрации калия в крови – такое случается на последних стадиях хронической почечной недостаточности или при совместном использовании калийсберегающих диуретиков, ингибиторов АПФ и препаратов калия.
Органические причины включают:
- инфаркт миокарда;
- порок сердца;
- миокардит;
- постинфарктный кардиосклероз;
- поражения сердца при системных болезнях – артритах, коллагенозах, васкулитах.
Симптомы
Клиническая картина патологии определяется степенью снижения ЧСС. При умеренной брадикардии жалобы могут вообще отсутствовать. При выраженном уменьшении ЧСС у человека появляются:
- быстро наступающая усталость, повышенная утомляемость;
- сонливость;
- головокружение;
- тошнота;
- потеря сознания (из-за сильной гипоксии мозга).
Признаки на ЭКГ
Электрокардиограмма выявит такие признаки синусовой брадикардии:
- уменьшение частоты сердечных сокращений – в виде увеличения интервала между комплексами PQRST;
- правильный синусовый ритм – одинаковое расстояние между зубцами R и наличие положительных зубцов P, имеющих нормальную форму в отведениях II, III и aVF.

При синусовых брадикардиях, вызванных функциональными (внесердечными) причинами, ЧСС возрастает при небольшой физической нагрузке или введении атропина, а также появляется дыхательная аритмия (учащение сердцебиения во время вдоха, урежение при выдохе).
При синусовой брадикардии, развившейся на фоне кардиологических заболеваний, в ответ на физические нагрузки и введение атропина ЧСС либо не изменяется, или увеличивается, но незначительно.
В случае если брадикардия выступает проявлением синдрома слабости синусового узла, на кардиограмме видны «проскакивающие» приступы пароксизмальной суправентрикулярной тахикардии, мерцания или трепетания предсердий.

Принципы лечения
Прежде чем начать лечение синусовой брадикардии, я ориентируюсь на следующие моменты:
- чем вызвана брадикардия – функциональными нарушениями или уже имеющимся кардиологическим заболеванием;
- степень брадикардии;
- тяжесть симптоматики (постоянные обмороки);
- наличие признаков синдрома слабости синусового узла.
В случае функциональной синусовой брадикардии достаточно устранить причину – нормализовать уровень гормонов щитовидки или концентрацию калия в крови, снизить внутричерепное давление, скорректировать дозировку лекарственных препаратов и т. д. А для этого необходимо пройти тщательное обследование.
В качестве медикаментозной терапии я использую препараты, ускоряющие частоту сердечных сокращений через ослабление влияния блуждающего нерва. Такие лекарства называются холиноблокаторами. Наиболее яркий представитель данной группы – Атропин. Иногда я применяю медикаменты, воздействующие на те же рецепторы в сердце, что и адреналин – бета-адреноблокаторы (Изадрин).
Однако они не подходят для постоянного лечения. Эти препараты являются лишь временной мерой для восстановления нормального ритма и стабилизации состояния пациента.
Ознакомиться с народными средствами лечения брадикардии можно здесь. Однако хочу предупредить, что их эффективность не доказана.
В случае наличия у пациента приступов фибрилляции предсердий, для профилактики тромбообразования я назначаю препараты, разжижающие кровь (антикоагулянты) – Варфарин, Дабигатран.
Главным методом лечения тяжелых синусовых брадикардий является установка электрокардиостимулятора (ЭКС). Это небольшой прибор, который подает ритмичные электрические сигналы и в буквальном смысле заставляет сердце биться в правильном ритме и с нормальной частотой.
Операция установки ЭКС выполняется в несколько этапов. После местного обезболивания разрезается кожа под ключицей и вставляется кардиостимулятор. Провода от него через подключичную вену достигают сердца. Подаются пробные электрические импульсы. Параллельно ведется запись кардиограммы. Если сердце работает в нормальном режиме, процедура считается успешной.
Помимо стойкой брадикардии и синдрома слабости синусового узла, ЭКС устанавливается при атриовентрикулярных блокадах II и III степени, когда нарушено проведение волны возбуждения от предсердий к желудочкам, а также при тяжелой сердечной недостаточности.
Пожилой возраст не является противопоказанием к данной операции.
Более подробную информацию об электрокардиостимуляции можно получить здесь.
Случай из практики
Хочу привести интересный пример из моей практики. Ко мне на прием обратилась женщина 54 лет, которая в последнее время стала отмечать, что она очень быстро устает и у нее кружится голова. Страдает гипертонической болезнью и хронической сердечной недостаточностью, принимает Спиронолактон, Периндоприл и Амлодипин. При общем осмотре отмечались уменьшение ЧСС до 48 ударов в минуту, давление в норме. Я назначил ЭКГ, которая показала синусовую брадикардию, а также высокие и остроконечные зубцы Т, что указывало на завышенную концентрацию калия в крови. Анализ крови подтвердил гиперкалиемию. Дозировка принимаемых препаратов не могла вызвать повышение калия, функция почек была сохранной. При более подробном расспросе мне удалось выяснить, что пациентка по совету родственников «для улучшения питания сердца» принимала биодобавки, содержащие калий. Я рекомендовал прекратить их прием. После отмены этих медикаментов пульс пришел в норму, уровень калия в крови снизился, голова перестала кружиться.
Советы специалиста
При редком пульсе нужно обязательно посетить врача. Но если вы или ваш родственник стали себя очень плохо чувствовать, надо вызывать скорую помощь. До приезда врачей можно выпить чашку кофе или крепкого чая, что на время повысит частоту сердечных сокращений. Также помогает выполнение простых упражнений – приседания, отжимание от пола. В ответ на физическую активность вырабатывается адреналин, стимулирующий работу сердца. Если вы или ваш близкий чувствуете, что слишком слабы, прилягте так, чтобы ноги были немного выше уровня головы. Под действием силы тяжести кровь начнет приливать к мозгу, это позволит не потерять сознание. Больше о том, как в домашних условиях оказать помощь при брадикардии, читайте здесь.
Для подготовки материала использовались следующие источники информации.
Брадикардия — симптомы и лечение
Что такое брадикардия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Алексеевой Юлии Михайловны, кардиолога со стажем в 24 года.
Над статьей доктора Алексеевой Юлии Михайловны работали литературный редактор Вера Васина , научный редактор Виталий Зафираки и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
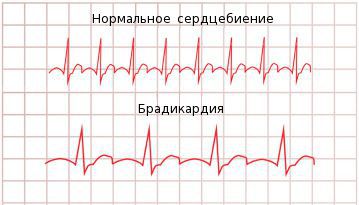
Брадикардия — это ритм сердца с частотой сердечных сокращений (ЧСС) менее 60 ударов в минуту.
Краткое содержание статьи — в видео:
Термин «брадикардия» образован от греческих слов: «брадис» — медленный и «кардиа» — сердце. Само по себе уменьшение ЧСС не является самостоятельным заболеванием — это лишь симптом либо даже вариант нормы. Появление брадикардии может быть связано как с особенностями физиологического состояния в данный момент (сон, покой), так и обусловлено кардиологической или внесердечной патологией.
Даже выраженная брадикардия с ЧСС менее 50 ударов в минуту в покое — распространённое явление у спортсменов и физически тренированных людей [11] . Регулярные физические нагрузки улучшают способность сердца перекачивать кровь. Как в покое, так и при нагрузке сердце тренированного человека способно обеспечить необходимый кровоток с помощью меньшего количества сердечных сокращений за единицу времени. Например, у тренированных бегунов-марафонцев, пловцов на длинные дистанции, лыжников пульс в покое даже в дневное время может замедляться до 35-40 ударов в минуту.
Кроме того, к рефлекторному снижению ЧСС могут приводить:
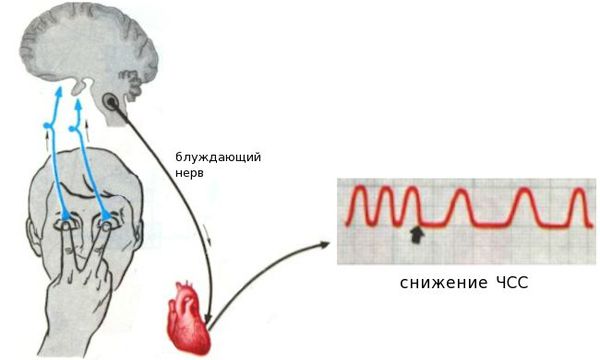
- давление на рефлексогенную зону сонных артерий, в том числе при туго повязанном галстуке или шарфе;
- надавливание на глазные яблоки (рефлекс Ашнера);
- тошнота и рвота;
- значительное повышение артериального давления (артериальный барорефлекс).
Иногда прослеживается наследственный фактор в развитии брадикардии или, точнее, заболеваний, сопровождающихся брадикардией (идиопатические заболевания проводящей системы сердца). Например, брадикардия отмечалась у Наполеона Бонапарта и членов его семьи. Частота пульса императора редко превышала 40 ударов в минуту [12] .
При физиологической брадикардии самочувствие обычно не нарушено, однако патологическое снижение ЧСС может сопровождаться определёнными клиническими проявлениями: слабостью, артериальной гипотензией, головокружениями, потемнением в глазах и даже обмороками.
В ряде случаев брадикардия может быть симптомом некоторых соматических заболеваний, в том числе эндокринных (патологии щитовидной железы и надпочечников) или, например, инфекционных (дифтерии, брюшного тифа и др.).
Брадикардия часто встречается у подростков, является для них вариантом нормы, обычно проходит со временем и не требует лечения.
Для женщин во время беременности брадикардия нехарактерна, но может возникать, например, у спортсменок. Чаще же при беременности ЧСС, наоборот, повышается до 90-120 ударов в минуту. Устойчивая брадикардия при беременности требует дополнительного диагностического обследования, чтобы исключить патологии сердца (например, дисфункцию синусового узла и предсердно-желудочковые блокады) и некоторые внесердечные заболевания (прежде всего гипотиреоз) [8] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы брадикардии
Симптомы, которыми может проявляться брадикардия:
- паузы в работе сердца;
- одышка и слабость при умеренных физических нагрузках; ;
- эпизоды потери сознания;
- эпизоды преходящего головокружения;
- частое беспричинное ощущение усталости, повышенная утомляемость и сонливость;
- редкий пульс (менее 50 в покое, если только человек не хорошо тренирован физически).
Перечисленные симптомы могут быть выражены в разной степени, от минимальной до выраженной, но обычно регистрируются лишь некоторые из них.
Более того, все перечисленные симптомы (кроме факта самой брадикардии) могут встречаться при многих других заболеваниях. Проявления брадикардии часто расцениваются пациентами как признаки старения или усталости. Обычно при умеренной брадикардии человек не ощущает каких-либо симптомов. При брадикардии менее 40 ударов в минуту может появиться слабость, утомляемость, ухудшиться память и внимание, возникнуть одышка, головокружение, отёки, бледность кожи.
Очень редкий пульс (менее 30 ударов в минуту) может приводить к потере сознания или предобморочному состоянию — потемнению в глазах, резкой слабости, падению артериального давления.
Обмороки на фоне выраженной брадикардии получили название «приступы Морганьи — Адамса — Стокса» и требуют срочной медицинской помощи, так как угрожают жизни пациента [1] .
Патогенез брадикардии
На частоту сердечных сокращений значительно влияет вегетативный отдел нервной системы. Это воздействие реализуется с помощью основных медиаторов: норадреналина и ацетилхолина. Баланс медиаторов обеспечивает адаптацию ЧСС к текущим физиологическим потребностям организма. Норадреналин увеличивает ЧСС, ацетилхолин — снижает.
Данные медиаторы влияют на электрическую активность основного водителя ритма сердца — синусового узла, изменяя её в нужном направлении. В каком ритме будет сокращаться сердце — зависит именно от синусового узла. Электрический импульс, зародившийся в синусовом узле, возбуждает ткань предсердий, затем поступает в атриовентрикулярный узел, а после задержки там, по стволу и ножкам пучка Гиса — двигается к желудочкам, вызывая их активацию и сокращение. Брадикардия возникает при нарушении автоматизма синусового узла, при блокаде выхода импульса из синусового узла либо при нарушениях проведения электрического импульса от предсердий к желудочкам (атриовентрикулярная блокада II-III степени).
К брадикардии могут приводить внесердечные (экстракардиальные) и сердечные (кардиальные) причины. Однако далеко не всегда при наличии причин, перечисленных ниже, брадикардия требует лечения.
Экстракардиальные — это факторы, не связанные с заболеваниями сердца:
- (снижение функции щитовидной железы);
- системные заболевания соединительной ткани (системная красная волчанка, склеродермия, ревматическая лихорадка);
- травмы головного мозга (ушиб и отёк);
- кровоизлияние в мозг;
- некоторые инфекционные заболевания (дифтерия, токсоплазмоз,болезнь Лайма);
- высокая концентрация кальция в крови; ;
- гипотермия (низкая температура тела);
- голодание;
- болезнь Меньера (патология вестибулярного аппарата, сопровождающаяся приступами головокружения и тошноты);
- отравление фосфорорганическими соединениями, которые могут применяться в садоводстве против вредителей растений и для борьбы с домашними насекомыми;
- синдром обструктивного апноэ сна (остановки дыхания во сне) — может стать причиной ночных эпизодов брадикардии.
Отдельно выделяют брадикардию, связанную с действием лекарств. Чаще всего к ней приводит приём:
- бета-адреноблокаторов (бисопролол, метопролол, небиволол);
- недигидропиридиновых антагонистов кальция (верапамил, дилтиазем);
- антиаритмических препаратов;
- ивабрадина.
Урежение сердечного ритма зачастую не побочный эффект лекарственных препаратов — бета-блокаторы, верапамил, дилтиазем, ивабрадин назначаются именно для того, чтобы снизить ЧСС. Например, при ишемической болезни сердца бета-адреноблокаторы назначают с целью снизить ЧСС в покое до 55-60 в минуту. Соответственно, при физической нагрузке прирост ЧСС тоже снижается.
Заболевания сердца могут приводить к брадикардии сами по себе, однако чёткой закономерности здесь нет. Например, инфаркт миокарда может сопровождаться тахикардией, но в ряде случаев инфаркт, обычно нижний, при котором поражается диафрагмальная стенка левого желудочка, приводит к обратимой рефлекторной брадикардии. При переднем инфаркте миокарда может возникать предсердно-желудочковая блокада, причём далеко не всегда проводимость восстанавливается. В таком случае может возникнуть необходимость в установке электрокардиостимулятора.
Перенесённые воспалительные заболевания миокарда (миокардиты) тоже могут стать причиной поражения проводящей системы сердца и привести к брадикардии.
Наиболее характерно возникновение брадикардии при так называемых первичных (идиопатических) заболеваниях проводящей системы сердца. При этих болезнях брадикардия и связанные с нею симптомы — зачастую единственное проявление заболевания. Наиболее значимы среди этих болезней — синдром слабости синусового узла (СССУ) и предсердно-желудочковые блокады (атриовентрикулярные блокады) [2] .
Хирургическая коррекция врождённых и приобретённых пороков сердца и радиочастотная абляция (введение катетеров-электродов через крупные сосуды в сердце) также может приводить к развитию предсердно-желудочковых блокад и, как следствие, к брадикардии, однако такие осложнения возникают нечасто.
Классификация и стадии развития брадикардии
Классификация заболеваний, приводящих к брадикардии:
- дисфункция синусового узла;
- предсердно-желудочковые блокады трёх степеней.
В зависимости от выраженности, брадикардия подразделяется на следующие виды:
- лёгкая — частота сердечных сокращений составляет от 50 до 60 ударов в минуту;
- умеренная — от 40 до 50 ударов в минуту;
- выраженная — менее 40 [4] .
Осложнения брадикардии
При умеренной и лёгкой брадикардии кровообращение обычно не нарушается, так как в покое такой ЧСС оказывается достаточно. Однако если при физической нагрузке ЧСС не увеличивается, может появиться одышка и слабость. Выраженная брадикардия с ЧСС менее 30-40 в минуту может приводить к потере сознания и предобморочным состояниям, так как головной мозг наиболее чувствителен к снижению кровоснабжения. Однако профессиональные спортсмены переносят выраженную брадикардию в покое, как правило, без каких-либо симптомов. Например, у велогонщика Мигеля Индурайна была зарегистрирована частота сердечных сокращений 28 ударов в минуту в покое.
Частыми осложнениями синдрома слабости синусового узла (СССУ) становятся различные наджелудочковые нарушения ритма, чаще всего это пароксизмальная фибрилляция предсердий, которая проявляется сердцебиением, перебоями в работе сердца, головокружением, слабостью и одышкой. Обмороки и предобморочные состояния при СССУ и при предсердно-желудочковых блокадах приводят к увеличению травматизма из-за падений [3] .
Диагностика брадикардии
Так как к брадикардии могут приводить как кардиальные, так и экстракардиальные заболевания, диагностика направлена на выявление не только заболеваний сердца.
Беседуя с пациентом, врач выявляет симптомы, которые могут быть связаны с брадикардией: обмороки, предобморочные состояния, эпизоды головокружения, одышку и слабость при физической нагрузке. Также доктор выясняет, какие лекарственные препараты принимает пациент, и какие заболевания он перенёс.
Стандартная электрокардиография (ЭКГ) в покое позволит оценить ритм сердца за то короткое время, в течение которого она записывается. При клинически значимой брадикардии этого бывает достаточно в тех ситуациях, когда нарушения, сопровождающиеся брадикардией (например, предсердно-желудочковая блокада или снижение активности синусового узла), регистрируются постоянно.
![Электрокардиография (ЭКГ) [14]](https://probolezny.ru/media/bolezny/bradikardiya/elektrokardiografiya-ekg-14_s.jpg)
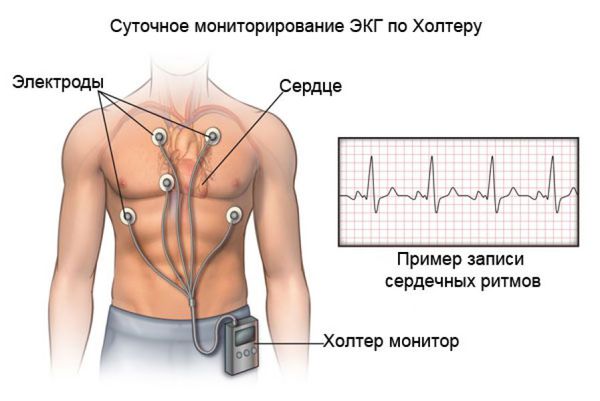
Другим важнейшим методом диагностики для оценки ритма сердца на протяжении суток (а с появлением многосуточных регистраторов — и нескольких дней) является холтеровское мониторирование ЭКГ. Его диагностические качества значительно превышают возможности стандартной ЭКГ. При выполнении холтеровского мониторирования ЭКГ:
- оценивают среднюю ЧСС в течение суток, днём, ночью;
- выявляют значимые паузы в ритме сердца, эпизоды синоатриальных и предсердно-желудочковых блокад, а также любые сердечные аритмии, возникшие во время ношения регистратора ЭКГ;
- сопоставляют симптомы и эпизоды брадикардии и аритмий.
Пациент ведёт дневник, в котором указывает свои симптомы и время их возникновения, а врач, просматривая сделанную в эти моменты запись ЭКГ, оценивает связь описанных симптомов и находок на ЭКГ. Именно такой подход позволяет выявить так называемую «симптомную брадикардию», которая является одним из важнейших показаний к установке электрокардиостимулятора (ЭКС).
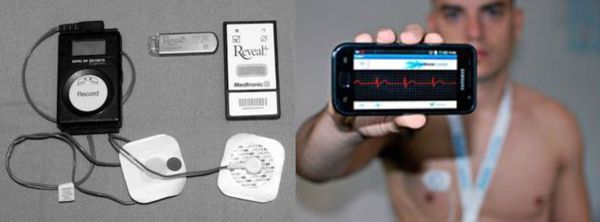
Если симптомы, предположительно связанные с брадикардией, возникают 1-2 раза в месяц, то применяют наружный петлевой регистратор. Принцип работы прибора состоит в том, что записанные данные через время удаляются из памяти, окончательная же запись производится лишь в тот момент, когда устройство автоматически распознаёт наличие аритмии или сам пациент активирует запись при возникновении симптомов.
Фармакологическая проба с атропином позволит оценить вклад вегетативной нервной системы в развитие брадикардии у пациента [5] .
Электрофизиологическое исследование (ЭФИ) в диагностике брадикардии имеет меньшее значение, так как спонтанно возникающие эпизоды брадикардии зачастую диагностируются с помощью холтеровского мониторирования ЭКГ.
Неинвазивным является чреспищеводный вариант ЭФИ — с помощью введённого в пищевод через нос тонкого зонда-электрода проводится электрическая стимуляция сердца, а затем оценивается время восстановления спонтанной активности синусового узла. Этот метод позволяет оценить нарушение предсердно-желудочковой проводимости.
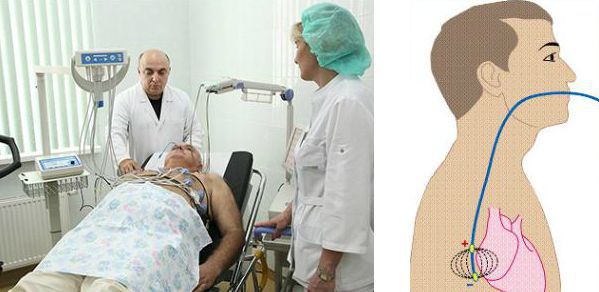
Инвазивное ЭФИ подразумевает регистрацию спонтанной электрической активности сердца в различных его отделах и электростимуляцию сердца через электроды, введённые в камеры сердца (предсердия и желудочки). Для этого приходится прокалывать бедренную артерию или вену и проводить электрод к сердцу. Однако диагностика брадикардии в большинстве случаев не требует выполнения инвазивного ЭФИ. Метод применяют лишь при неинформативности неинвазивных способов и для уточнения вопроса об имплантации электрокардиостимулятора.
В случаях, когда есть основания полагать, что блокады развиваются при физической нагрузке, либо имеется хронотропная недостаточность синусового узла (ЧСС не возрастает при нагрузка), может быть применён нагрузочный тест под контролем ЭКГ: пациент идет по движущейся дорожке тредмила, либо крутит педали велоэргометра, а параллельно ведётся запись ЭКГ, регистрация артериального давления и оценка симптомов.

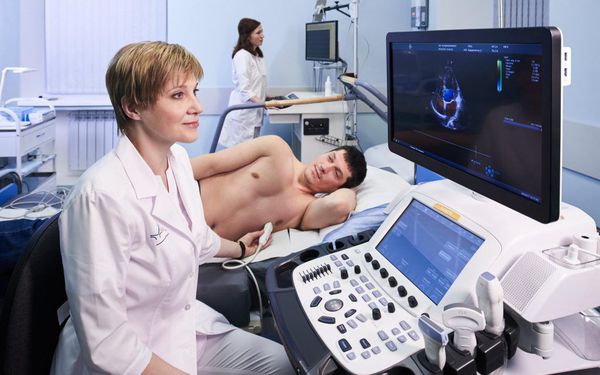
Эхокардиография обычно выполняется в рамках обследования почти всех кардиологических пациентов и позволяет оценить размеры полостей сердца, толщину стенок, состояние клапанов и сократимость миокарда, выявить ряд заболеваний, которые могут приводить к брадикардии.
Лечение брадикардии
Выбор способа лечения брадикардии зависит от вызвавших её причин в том случае, если эти факторы обратимы и можно надеяться, что после их устранения исчезнет и брадикардия. Например, отменяют все лекарства, которые способны замедлять сердечный ритм, если такая отмена не сопряжена с неоправданным риском.
Если же на причины возникновения брадикардии повлиять невозможно, и нет надежды на самостоятельное устранение брадикардии, рассматривается вопрос об установке электрокардиостимулятора. Однако делается это по строгим показаниям, которые чётко сформулированы. Если говорить кратко, то это все случаи брадикардии, при которых доказана связь между симптомами и эпизодами брадикардии [13] . В этом случае имплантация электрокардиостимулятора (ЭКС) проводится с целью улучшения качества жизни.
При предсердно-желудочковых блокадах III степени, II степени 2 типа и при зашедшей далеко атриовентрикулярной блокаде имплантация ЭКС проводится не только для повышения качества жизни, но и с целью улучшения прогноза, так как это увеличивает продолжительность жизни пациентов.
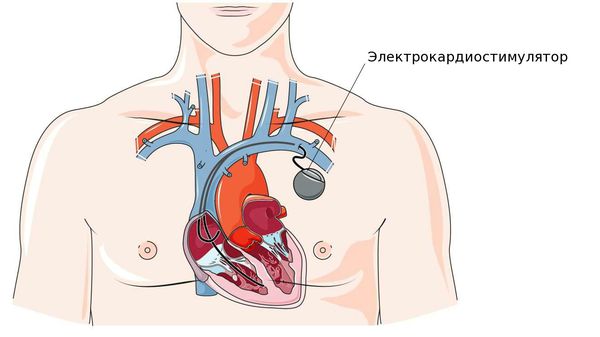
Противопоказаний или возрастных ограничений для этой операции нет. Более того, в большинстве случаев ЭКС устанавливают именно пожилым пациентам. ЭКС – это маленький электронный прибор, работающий от батареи, который может увеличивать частоту ритма сердца.
Он состоит из очень маленького источника питания и миниатюрной электронной схемы, заключённых вместе в металлический корпус. Электронная схема генерирует электрические импульсы, которые проводятся в сердце через изолированные проводники с электродами на их концах. Число импульсов в минуту, которые поступают через электрод к сердцу, называется “базовая частота”. Основной принцип работы кардиостимулятора сводится к двум процессам: восприятие собственной электрической активности сердца и стимуляция его в том случае, когда частота сердечных сокращений ниже установленной базовой частоты.
После небольшого разреза (чаще всего в области большой грудной мышцы слева) электрод вводится в вену, находящуюся под ключицей, и проводится до нужной камеры сердца (предсердия или желудочка) под рентгенологическим контролем. Затем ЭКС соединяют с электродами и устанавливают в специально создаваемое ложе в подключичной области. Операция малотравматична и проводится под местной анестезией.
После имплантации ЭКС пациент наблюдается у кардиолога и периодически проходит осмотр у хирурга-аритмолога для оценки работы ЭКС с помощью специального устройства — программатора. Этот прибор позволяет считывать данные о работе ЭКС и при необходимости перепрограммировать его.
Осложнения электрокардиостимуляции встречаются редко. Раньше, при имплантации ЭКС старого типа, иногда наблюдался «синдром ЭКС», проявлявшийся такими симптомами, как ощущение пульсации в голове и шее, гипотония, слабость, головокружение, плохая переносимость физических нагрузок. Имплантация современных, в большинстве случаев двухкамерных ЭКС с частотной адаптацией, в подавляющем большинстве случаев позволяет избежать развития данного симптомокомплекса. Другим редким осложнением после установки ЭКС является инфицирование ложа ЭКС, когда развиваются симптомы общего и местного воспаления: повышенная температура тела, боль и покраснение в месте имплантации [7] .
Прогноз. Профилактика
При своевременном лечении прогноз благоприятный. Профилактикой можно считать своевременное выявление и устранение тех факторов, которые приводят к брадикардии. Однако в случае изолированных заболеваний проводящей системы сердца профилактика невозможна: предотвратить эти болезни медицина пока не может.
Так как брадикардия — это не заболевание, а симптом, который может быть в ряде случаев физиологической особенностью, это состояние само по себе не является причиной освобождения от воинской службы. Тем не менее при выявлении брадикардии призывник должен пройти обследование, чтобы выявить или исключить внесердечную патологию или заболевания сердца, которые могли бы обусловливать брадикардию. Призыву не подлежат мужчины с атриовентрикулярной блокадой и СССУ [6] .
Что такое аритмия?

Аритмией называют нарушение частоты, ритмичности и/или последовательности сокращения отделов сердца. Термин объединяет различные по причинам, клиническим проявлениям и последствиям сбои сердцебиения: его учащение (> 100 уд./мин., тахикардия); замедление (< 60 уд./мин., брадикардия); нерегулярность (экстрасистолия).
Чтобы понять, что такое аритмия сердца и почему она возникает, нужно представлять себе, какие естественные механизмы непрерывно поддерживают сердечный ритм на протяжении всей жизни.

Что это такое?
Аритмия — это нарушения частоты, последовательности или силы сокращений сердечной мышцы, возникающие из-за патофизиологии основных свойств миокарда, а именно: возбудимости, проводимости, сократимости и автоматизма. Попросту говоря, это любой ритм сердца, отличающийся от нормального синусового ритма.
Причины возникновения аритмии сердца
У практически здоровых людей аритмия может наблюдаться при перегреве, нахождении в душном помещении, при переедании, а также в результате приема некоторых лекарств.
Высок риск возникновения данного заболевания у пациентов, страдающих сахарным диабетом, гипертонией, ожирением. У женщин аритмия часто констатируется во время климакса и беременности, что является временным состоянием.
Значительно более серьезными причинами являются заболевания сердца: миокардит, ишемическая болезнь, пороки сердца, инфаркт миокарда, злокачественные новообразования. В этих случаях аритмия является указателем, на который врач обязан обратить пристальное внимание, чтобы назначить верное своевременное лечение.
Классификация
В медицине различают несколько видов аритмий – каждый из них отличается симптомами и течением, поэтому диагностировать нужно не просто аритмию, а еще и конкретный ее вид – от результатов будет зависеть выбор терапевтической терапии.
- Синусовая аритмия. Чаще всего диагностируется в детском и подростковом возрасте, характеризуется неправильным чередованием сердечных ударов. При таком виде рассматриваемого нарушения никакого специфического лечения не требуется, состояние больного не нарушено, а быстро восстановить нормальный ритм биения сердца можно обычной задержкой дыхания на несколько секунд.
- Синусовая тахикардия устанавливается в виде диагноза, если частота сердечного ритма превышает 90 уд/мин, разумеется, без видимых на то причин (бег, физические упражнения, волнение). Обычно при такой тахикардии ЧСС не превышает 160 ударов в минуту в спокойных условиях и лишь при интенсивной нагрузке может доходить до 200 ударов. Вызывают ее многие факторы, связанные с патологическими процессами в организме, поэтому и лечение такой тахикардии направлено на основную болезнь;
- Синусовая брадикардия. Аритмия этого вида проявляется снижением частоты сердечных сокращений – у больного этот показатель может быть меньше 55 ударов в минуту.
- Пароксизмальная тахикардия, похожая на экстрасистолию, развивающаяся внезапно и также внезапно прекращающаяся, отличается правильной строгой ритмичностью, хотя частота сокращений может достигать 240 уд/мин (предсердная) или выраженными изменениями гемодинамики (желудочковая);
- Мерцающая аритмия. Врачи характеризуют такой вид аритмии, как трепетание в груди – сердце начинает сокращаться быстрее (до 150 ударов в минуту), затем еще быстрее (до 300 ударов в минуту), предсердия сокращаются не полностью, а желудочки делают это неритмично.
Трепетание и мерцание желудочков считается самым опасным для жизни человека проявлением аритмии. Обычно это происходит на фоне патологий сердца, удара электрическим током, приемом некоторых лекарственных средств.

Симптомы аритмии
Проявления изменений ритма могут либо быть совсем незаметными для пациента, либо иметь вполне ощутимые признаки:
- ощущения сердцебиений, перебоев;
- учащение либо замедление пульса;
- чувство замирания сердца;
- при нарушениях кровотока возникают головокружения, могут быть эпизоды потери сознания.
Нарушение ритма может носить постоянный характер, а может протекать в виде пароксизмов. При этом приступ аритмии возникает неожиданно и также внезапно прекращается.
Клинические признаки мерцательной аритмии
Фибрилляция предсердий, или мерцательная аритмия – это самое распространенное нарушение, характеризующееся увеличением частоты сердечных сокращений до 600 ударов в минуту.
Она может быть постоянной, персистирующей и пароксизмальной. К наиболее характерным симптомам мерцательной аритмии относят учащенное сердцебиение, одышку, дискомфорт или колющие боли в области сердца, повышенную потливость, учащенное мочеиспускание и мышечную слабость. Пациенты жалуются на чувство беспричинного страха, состояние паники, нередко наблюдаются головокружения и обмороки.

Симптомы экстрасистолии
Экстрасистолия – это нарушение сердечного ритма, характеризующееся возникновением одного или нескольких внеочередных сокращений сердечной мышцы. К наиболее характерным симптомам заболевания относят сильные удары сердца, кратковременную остановку и последующий ощутимый толчок.
Нередко пациенты жалуются на боли в груди, нехватку воздуха, чувство страха и беспричинной тревоги, повышенную потливость. В зависимости от локализации очага возбуждения экстрасистолические нарушения сердечного ритма бывают предсердными, желудочковыми и атриовентрикулярными (предсердно-желудочковые).

Симптомы синусовой брадикардии
Данный вид аритмии характеризуется частотой сердечных сокращений, не превышающей 60 ударов в минуту. Чаще всего брадикардия развивается на фоне органических поражений сердца. Нарушение сердечного ритма (ЧСС ниже 40 ударов в минуту) сопровождается слабостью, липким холодным потом, болями в области сердца, головокружением, нестабильностью артериального давления, возможна кратковременная потеря или спутанность сознания, нарушение памяти и концентрации внимания, непродолжительные зрительные расстройства.
Наиболее опасным состоянием при брадикардии являются судороги (приступы Морганьи-Адемса-Стокса), длящиеся около минуты. При отсутствии своевременной медицинской помощи приступ может затянуться и привести к остановке дыхания.

Симптомы пароксизмальной тахикардии
Пароксизмальная тахикардия – это патологическое состояние, сопровождающееся пароксизмами (приступами сердцебиения) с частотой сердечных сокращений 140-220 ударов в минуту. Внезапно развивающееся и также внезапно стихающее нарушение пульсации сердца, характеризующееся сохраненным регулярным ритмом, может иметь различную продолжительность (от нескольких секунд до нескольких суток).
В зависимости от места локализации очага возбуждения пароксизмальная тахикардия подразделяется на 3 формы: предесердную, желудочковую и предсердно-желудочковую. Приступы аритмии сопровождаются головокружением, чувством онемения и сжатия в груди, в области сердца, шумом в ушах. У некоторых пациентов может наблюдаться неврологическая симптоматика (ослабление произвольных движений (гемипарезы), нарушение речи). Также к характерным признакам пароксизмальной тахикардии относят незначительное повышение температуры тела, тошноту, скопление газов в кишечнике, повышенную потливость.
После приступа у пациента развивается полиурия (выделение большого количества мочи низкой плотности). При длительно текущей наджелудочковой аритмии отмечается падение артериального давления, развивается сильная слабость, возможны обмороки.

Диагностика
Симптомы предполагаемой аритмии нуждаются в тщательной проверке. К тревожным признакам можно отнести не только учащённое сердцебиение, но и внезапные замирания сердца, перепады давления, слабость, перемежающуюся с сонливостью.
Если у вас обнаружились приведённые выше симптомы, настало время обратиться к врачу и пройти полноценную диагностику. Обращаться следует к врачу-кардиологу — прежде всего он начнёт проверять щитовидную железу и выявлять возможные сердечные заболевания.
Разработано множество методов, позволяющих диагностировать аритмию. Обязательно записывается электрокардиограмма — она может быть короткой и длительной. Иногда врачи провоцируют аритмию, чтобы записать показания и точнее определить источник проблемы. Таким образом, диагностика делится на пассивную и активную. К пассивным методикам относятся:
| Эхокардиография | Здесь используется ультразвуковой датчик. Врач получает изображение сердечных камер, наблюдает за движением клапанов и стенок, уточняет их размеры. |
| Электрокардиография | Электроды крепятся к грудной клетке пациента, его рукам и ногам. Изучается длительность фаз сокращения сердечной мышцы, фиксируются интервалы. |
| Суточный мониторинг ЭКГ | Эту диагностику также называют методом Холтера. Пациент постоянно носит с собой портативный регистратор. Это происходит в течение суток. Врачи получают информацию о сердечных сокращениях в состоянии сна, покоя и активности. |
В некоторых случаях пассивных исследований недостаточно. Тогда врачи индуцируют аритмию искусственными способами. Для этого разработано несколько стандартных тестов. Вот они:
- физическая нагрузка;
- картирование;
- электрофизиологическое исследование;
- тест с применением наклонного стола.
Чем опасна аритмия?
Если речь идет о синусовой тахикардии или брадикардии, больной чаще всего испытывает сильный дискомфорт при неожиданных приступах: головокружение, учащенное или замедленное сердцебиение, тошноту, страх. Присутствует также общая слабость и недомогание.
Эти симптомы серьезно влияют на самочувствие, но при этом не являются опасными для жизни, а при правильном режиме и лечении приводят к полному выздоровлению. Более серьезного к себе отношения требует пароксизмальная аритмия, которая нарушает кровообращение и является показателем наличия болезни сердца. Экстрасистолия может быть смертельно опасной и указывать на инфаркт миокарда или другие серьезные патологии.

Лечение аритмии
Эффективное лечения нарушения правильной возбудимости и проводимости в сердце требует не только индивидуального подхода с учетом имеющейся патологии, но и комплексного обследования для целенаправленного воздействия на основную причину заболевания.
Самым худшим способом лечения аритмий считается совет знакомых, ведь противоаритмические препараты требуют индивидуального подбора, который зависит от формы аритмии, ответа организма больного на лечебные мероприятия, наличия сопутствующих заболеваний и просто своей собственной чувствительности к лекарству. Одному идет одно, другому-другое, поэтому назначать или советовать может только специалист в этих вопросах.
Однако на некоторых лекарствах все же следует остановиться, поскольку пациенты следят за новинками и очень интересуются их фармакологическим действием.
- При подавляющем виде брадикардий наиболее результативным будет имплантация кардиостимулятора. Его рекомендуют в тех случаях, когда есть признаки АВ-блокады или же сердечные сокращения опускаются ниже 40 раз в минуту. Если урежение сокращений не столь значительно, то лечение ограничивается медикаментозными средствами.
- При мерцательной аритмии возможно назначение лекарственных препаратов в период приступов, однако если она имеет постоянный характер, то требуется медикаментозная терапия на постоянной основе. Среди лекарственных средств наибольшей эффективностью обладают новокаинамид, хинидин, кордарон, пропанорм, препараты калия, седативные средства. В некоторых случаях возможно проведение электрической кардиоверсии. Она наиболее эффективна в первые 48 часов от момента развития мерцания и может быть медикаментозной или электрической. И в том, и в другом случае она направлена на координацию сокращений желудочков и предсердий в правильном ритме. В более поздние сроки попытки нормализовать работу сердца могут оказаться менее результативными в связи с развитием процессов тромбообразования в сосудах и неизбежным инсультом.
Что же касается дыхательной аритмии, то специального лечения она не требует, а в случае синусовой тахикардии не связанной с актом дыхания, лечение направлено на устранение основного заболевания, которое вызвало данную патологию.
Как лечить аритмию сердца в домашних условиях?
Можно попробовать лечить аритмию в домашних условиях, но при этом помнить, что аритмия аритмии – рознь. Некоторые формы даже медикаментозное лечение не берет, но в несложных случаях, возможно, и поможет сила растений.
- Начинать лечение аритмии в домашних условиях очень желательно с питания и режима дня. Как и при любой другой сердечной патологии, больному назначается диета № 10, исключающая жирное, жареное, маринованное, острое, соленое. Питание должно быть дробным, поскольку принимаемая с большими интервалами значительная по весу порция еды может сама спровоцировать аритмию (пищевая нагрузка). Увлечение крепким кофе и чаев, а тем более, напитками, содержащими алкоголь, к добру тоже не приведет, они могут стать источниками срыва ритма.
- Настоять 1с.л. высушенных цветков календулы в полулитре кипятка в течение часа. Принимать полстакана настоя за полчаса до еды три раза в день. Полезно употреблять до 20 капель спиртовой настойки на кусочке сахара через 2 часа после еды.
- Три стакана ягод калины растолочь и поместить в трехлитровую банку. Доверху залить кипятком, закрыть крышкой и поставить банку в теплое место. Через несколько часов процедить, добавить по вкусу мед. Хранить в погребе или холодильнике. Употреблять по 1/3 стакана за полчаса до еды в течение тридцати дней. Наиболее эффективно лечить сердечную аритмию тремя курсами, делая недельные перерывы.
- Аритмия сердца лечится семенами укропа. Треть стакана семян залить 200мл кипятка, настоять 15-20 минут. Принимать по 1/3 стакана за полчаса до еды.
- Настойка боярышника, приобретенная в аптеке, принимается по 30 капель до еды.
- Заварить 20-30 ягод боярышника стаканом кипятка, настоять 15 минут. Выпить в течение дня, разделив на равные порции.
- Заварить 1с.л. высушенных цветков или листьев боярышника стаканом кипятка, настоять два часа, процедить. Принимать по 50мл за полчаса до еды.
- Измельчить репу, 2с.л. заварить стаканом кипятка, томить на водяной бане 15 минут. Полчаса настоять, процедить. Принимать по половине стакана за полчаса до завтрака и обеда. Затем приготовить свежий отвар.
- Вымыть 5 лимонов, порезать, удалить косточки, пропустить через мясорубку. Добавить 30 измельченных ядрышек абрикосовых косточек, 300г меда. Тщательно перемешать, выждать при комнатной температуре 8-10 часов. Хранить в холодильнике. Принимать по 1с.л. после завтрака и ужина.
- Если нарушен сон и не удается заснуть, можно приготовить следующий состав. Листья мелиссы и корни валерианы, взятые равными частями, смешать с тремя частями травы тысячелистника. Полученную смесь залить 250мл холодной воды и настоять в течение 3-4 часов, потомить четверть часа на водяной бане, процедить. Лечиться полученным отваром, употребляя по несколько глотков каждый день.
- Заварить стаканом кипятка 4 цветка календулы и 1ч.л. чайную мяты, настоять. Принимать с медом четыре раза в день.
Замечательно, если с помощью народных средств, об аритмии забудется, но если она все же будет продолжать докучать, то с этой проблемой нужно идти прямо к врачу, чтобы выяснить ее происхождение, степень опасности и подобрать лечение.
Источник https://cardiograf.com/ritm/medlennyy/sinusovaya-bradikardiya.html
Источник https://probolezny.ru/bradikardiya/
Источник http://gb21perm.ru/aritmiya-serdtsa/