Бронхит у взрослых
Бронхит — воспаление бронхов различного происхождения, но преимущественно инфекционной природы. По месту локализации очага воспаления различают трахеобронхит (вовлекается трахея и крупные бронхи), бронхит, который поражает бронхи среднего и малого калибра, бронхиолит (процесс локализуется в бронхиолах).
| Подробнее о бронхите у детей — в нашей статье: https://rengalin.ru/articles/bronhit-u-detej/ |
Виды бронхита
Заболевание подразделяется на виды по нескольким критериям: по этиологии, течению, по типу нарушений вентиляционной способности легких. Причина, послужившая толчком для развития воспаления, может иметь инфекционную, аллергическую природу или возникнуть вследствие попадания в дыхательные пути токсических веществ. Инфекционный бронхит бывает вирусным, бактериальным или грибковым. Аллергический возникает под воздействием аллергена. Бронхит может возникнуть и в результате неблагоприятного воздействия химических и физических факторов, может быть связан с профессиональной деятельностью.
По клиническому принципу бронхит подразделяется на острый и хронический. Острый бронхит в Международной классификации болезней (МКБ) обозначается кодом J20. Это острое воспаление бронхов, которое при правильной терапии излечивается в течение двух, максимум трех недель. При хроническом бронхите (код J41) периоды рецидивов и ремиссии периодически сменяют друг друга.
По типу нарушений вентиляционной способности легких бронхит бывает обструктивным и необструктивным. Обструктивный бронхит сопровождается отеком бронхов и бронхоспазмом, и требует комплексной терапии. Помимо лекарственных средств из стандартного протокола лечения бронхита необходимы бронхоспазмолитики для купирования бронхиальной обструкции.
Симптомы бронхита
Первые признаки бронхита напоминают симптомы ОРВИ. Прежде всего, это хрипы и кашель: сухой или влажный с небольшим количеством мокроты. Сухой кашель характерен для вирусного бронхита, мокрота зеленоватого цвета при продуктивном кашле говорит о бактериальной природе заболевания. При аускультации слышны жесткое дыхание и хрипы.
В течение двух-трех дней увеличивается объем отделяемой мокроты. Температура повышается до уровня субфебрильной (37–38 °C). Подъем температуры зависит не столько от тяжести болезни, сколько от состояния иммунитета. Чем крепче иммунитет — тем ярче выражена температурная реакция. В некоторых случаях бронхит протекает без температуры.
Лечение бронхита у взрослых
Лечение бронхита представляет собой комплексный подход, включающий в себя прием лекарств, ингаляции, дыхательную гимнастику, диету с употреблением большого количества жидкости, теплым питьем. Заниматься самолечением нельзя. Лекарственные препараты назначает врач по результатам анализов, в том числе общего анализа крови и исследования мокроты. Клинические рекомендации помимо муколитиков и бронхорасширяющих препаратов включают средства для борьбы с возбудителями инфекции.
Антибиотики показаны только при бактериальном происхождении бронхита. При вирусном бронхите назначают антивирусные лекарства. Лечится острый бронхит, протекающий без осложнений, в домашних условиях. При этом нужно серьезно отнестись к соблюдению постельного или, по меньшей мере, щадящего режима.
Ингаляции при бронхите
Аэрозольная терапия — популярный метод лечения бронхита, но только при соблюдении правильной техники ингаляции. Преимущества ингаляций по сравнению с другими способами доставки лекарственного средства:
- в легких создается необходимая концентрация лекарственного вещества;
- лечебный результат достигается при меньшей дозе лекарства;
- при местном применении не отмечаются побочные явления, характерные для системного действия препаратов;
- при ингаляции возникает быстрый ответ организма на лекарственный препарат.
Но назначение ингаляций требует от пульмонолога квалификации, которой владеет не каждый врач. Он должен правильно назначить лечебный раствор, подобрать для пациента небулайзер подходящей для него конструкции и обучить технике ингаляции. По мнению специалистов Европейского респираторного общества, только 10% эффективности ингаляции приходится на лекарственное вещество, 90% — на правильную технику ингаляции.
Дыхательная гимнастика при бронхите
Занятия дыхательной гимнастикой — проверенный десятилетиями способ восстановления дыхательной системы. Дыхательные упражнения, введенные в ежедневную практику, помогут избавиться от многих заболеваний, в том числе от последствий бронхита. Для отхождения мокроты достаточно ежедневно заниматься по 15–30 минут.
Один из популярных комплексов дыхательных упражнений — дыхательная гимнастика Стрельниковой. Александра Николаевна Стрельникова испытала действие метода на себе. Проблема была ей знакома: будучи оперной певицей, из-за астмы она потеряла голос.
Лечебная гимнастика Стрельниковой — это сочетание определенной техники дыхания и комплекса движений, сжимающих грудную клетку и направляющих воздух в нижние доли легких. Возникает полное диафрагмальное дыхание, усиливается насыщение крови кислородом.
Лекарства при бронхите
При терапии бронхита решаются различные задачи:·
- Антивирусные препараты и антибиотики борются с вирусами и бактериями. Беременным женщинам подойдет далеко не каждый антибиотик.
- Нестероидные противовоспалительные препараты снижают температуру, борются с воспалением, уменьшают боль.
- Муколитики разжижают мокроту и помогают вывести ее из организма.
- Противокашлевые лекарства подавляют непродуктивный сухой кашель.
- Сосудосуживающие препараты уменьшают отек слизистой бронхов.
- Бронхолитики снимают бронхоспазм при обструктивном бронхите.
При лечении сухого кашля нельзя упустить момент, когда непродуктивный сухой кашель первых дней болезни сменится продуктивным с мокротой. На этом этапе противокашлевый препарат заменяют муколитиком. Если продолжить принимать противокашлевое средство, подавляющее кашлевый рефлекс, возникнут проблемы с выведением мокроты.
Универсальное средство Ренгалин может помочь в решении этой проблемы. Эти таблетки подходят для лечения и сухого, и влажного кашля. Препарат уже трижды был награжден национальной премией «Марка № 1 в России» в номинации «Лучшее средство от кашля». Подходит для лечения и взрослых, и детей с трех лет.
Профилактика бронхита
Самая распространенная причина бронхита — инфекционная. Для его профилактики принимают те же меры, что и для предотвращения вирусных и бактериальных инфекций. Помимо того, что воспаление бронхов — сама по себе серьезная болезнь, опасны ее осложнения. Для профилактики заражения избегайте контактов с заболевшими людьми. Регулярно мойте руки. В период сезонного обострения инфекций откажитесь от посещения массовых мероприятий.
Осенью часто обостряется рецидивирующий бронхит. Для профилактики обострения полезны упражнения ЛФК, в том числе, дыхательная гимнастика:
- улучшается функционирование бронхов;
- усиливается поступление кислорода;
- улучшается поступление крови в район плевральной области,
- разжижается и выводится мокрота;
- повышается усвоение лекарственных препаратов;
- регенерируют ткани бронхов;
- повышается иммунитет.
Часто задаваемые вопросы
Бывает бронхит при коронавирусе или нет?
Возбудители коронавируса размножаются в рецепторах, расположенных в носовых ходах и в бронхиолах: самых тонких ветвях бронхиального дерева. Таким образом, ковид вызывает бронхиолит, а не бронхит.
Как отличить бронхит от других болезней?
Главные отличия — в месте локализации очага воспаления и характере клинической картины. К примеру, трахеит развивается выше бронхов. При грамотном лечении нет угрозы развития воспаления легких, в отличие от бронхита, у которого пневмония — возможное осложнение. А от пневмонии бронхит отличается менее форсированным течением. Симптомы нарастают постепенно, в то время как пневмония развивается резко и агрессивно.
Заразен ли бронхит?
Аллергический бронхит не заразен. А воспаление бронхов бактериальной и вирусной природы так же опасно для окружающих, как любая другая инфекция.
Можно ли делать прививку от коронавируса при хроническом бронхите?
В период ремиссии можно. Хронический бронхит не является противопоказанием к вакцинации, если нет аллергии на компоненты вакцины.
Можно ли гулять при бронхите?
При нормальной температуре тела гулять можно. Но имейте в виду, что сильные порывы ветра провоцируют бронхоспазмы.
Можно ли ставить горчичники при бронхите?
Горчичники ставить можно, но есть противопоказания: сердечно-сосудистые заболевания, повышенная температура тела, воспаления на коже, аллергия на горчичный порошок. Людям преклонного возраста ставить горчичники можно только после консультации лечащего врача.
| Подробнее об использовании горчичников при кашле — в нашей статье: https://rengalin.ru/articles/gorcicniki-pri-kasle/ |
Можно ли в баню при бронхите?
На этапе выздоровления, когда температура тела ниже 37 °C, не только можно, но и нужно. Но пейте больше воды, не переедайте перед посещением бани и не допускайте переохлаждения после водных процедур.
Острый бронхит — симптомы и лечение
Что такое острый бронхит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Столяровой Елены Александровны, аллерголога со стажем в 17 лет.
Над статьей доктора Столяровой Елены Александровны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Острый бронхит (Acute bronchitis) — это воспаление бронхов, длящееся не более трёх недель. Бронхит проявляется кашлем, в том числе с отхождением мокроты или свистящим дыханием, возможна боль в грудной клетке. Как правило, присутствуют и другие симптомы респираторной инфекции: насморк, боль в горле, охриплость голоса. Часто больных беспокоят общие симптомы: головная боль и слабость, боль в мышцах.
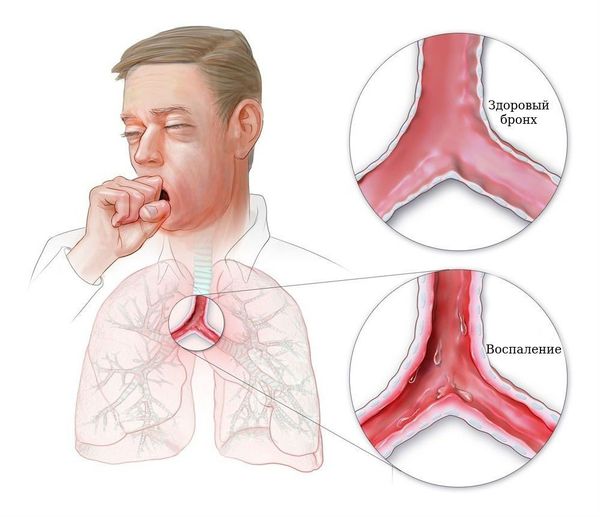
В отличие от пневмонии бронхит не имеет локальности (очага), воспаление диффузное (разлитое). Если изменение преобладает в трахее говорят о трахеобронхите [1] .
Распространённость острого бронхита
Острый бронхит — часто встречаемое заболевание. Например, в США в 1998 году было зарегистрировано 2,5 млн случаев обращений к врачу с бронхитом [2] . А сейчас более 10 млн человек ежегодно посещают врача по поводу этого заболевания. Согласно отечественным данным, среди детей распространённость острого бронхита составляет 100 на 1000 детей в год, у детей 1-3 лет — 200 на 1000, а у детей первого года жизни — 75 [4] .
Причины острого бронхита
Основная и самая частая причина острого бронхита — это вирусные инфекции. Чаще всего возбудителями являются следующие вирусы: грипп А и В, парагрипп, респираторно-синцитиальный вирус, коронавирус, аденовирус, риновирус и метапневмовирус [3] [23] [24] .
Меньшее количество случаев вызывают:
- бактерии: коклюш, легионелла, гемофильная палочка, пневмококк, стрептококк, стафилококк и моркаселла катаралис;
- атипичные возбудители: микоплазма и хламидия пневмония (около 10 % бронхитов у детей старше 5 лет, особенно в осенний период).
Также причиной острого бронхита могут стать аллергены (пыльца, пыль и пр.) и внешние раздражители (дым, загрязнённый воздух и др.) [24] .
Факторы риска
Основные факторы развития бронхита:
- Физические факторы: сырой и холодный климат, воздействие радиации, пыли и др.
- Химические факторы: загрязнённый воздух мегаполисов, содержащий оксид углерода, сероводород, аммиак, пары хлора, кислот и щелочей, табачного дыма и др.
- Вредные привычки: курение, злоупотребление алкоголем и наркотиками.
- Сопутствующие заболевания: сердечно-сосудистой системы, ЛОР-органов.
- Наследственность: аллергическая предрасположенность, врождённые нарушения бронхолёгочной системы, например нарушение мукоцилиарного клиренса (нарушение процесса очищения верхних и нижних дыхательных путей от патогенных агентов).
Пациент при возникновении бронхита на фоне ОРВИ заразен. Микробы, выделяющиеся в каплях при дыхании, кашле или чихании, способны разлетаться на значительные расстояния, задерживаться в воздухе и перемещаться за счёт своего крошечного размера, заражая окружающих. Инкубационный период при ОРВИ продолжается от 1 до 10 дней, обычно 3-5 дней. Период заразности больного достаточно короткий — от 3 до 5-7 дней.

При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы острого бронхита
Так как воспаление бронхов обычно вызывается вирусами, проявления бронхита (кашель, боли в грудной клетке) часто сочетаются с другими симптомами простуды, такими как плохое самочувствие, повышение температуры тела (лихорадка наблюдается у 10-30 % пациентов), насморк, заложенность носа, боли в горле.
Сначала отмечается сухой кашель, который часто нарушает сон. Сильный кашель может привести к боли за грудиной и затруднённому дыханию. При воздействии инфекции, неспецифических факторов (табачного дыма) или аллергена может возникнуть спазм бронхов, который приведёт к их обструкции (сужению или перекрытию) бронхов. Из-за спазма больному тяжело вдохнуть, могут появиться хрипы, которые слышны на расстоянии.
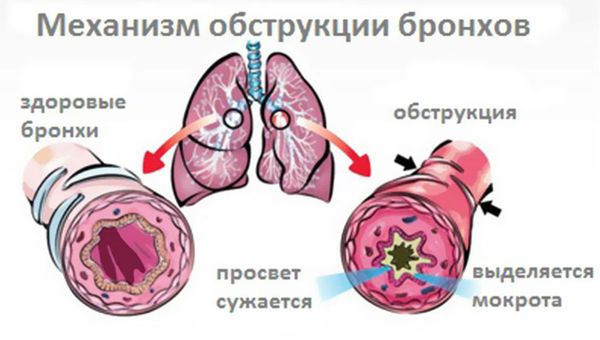
Через несколько дней кашель может перейти во влажный, с отхождением мокроты. Врачи называют этот вид кашля «продуктивным», т. к. идёт продукция — образование мокроты. Цвет мокроты может меняться в течение болезни от беловатого до зеленовато-жёлтого. В мокроте могут присутствовать прожилки крови, особенно при натужном кашле, такая жалоба требует обязательного осмотра врачом [23] . Цвет мокроты не является прогностическим признаком бактериальной инфекции у пациентов с острым кашлем и отсутствием хронической болезни лёгких [6] .
У большинства пациентов кашель продолжается около 2-3 недель. Если кашель длится более двух недель, можно заподозрить атипичную инфекцию или коклюш. Такие бронхиты проявляют себя затяжным течением. Кашель при этом сухой, навязчивый, иногда до рвоты, может сопровождаться свистящим дыханием, часто общее состояние не страдает, температура может повышаться незначительно или быть нормальной.
Одно из проявлений тяжёлого течения бронхита — это поражения бронхиального дерева, острый бронхиолит. Это воспаление самых мелких бронхов — бронхиол. Встречается в основном у маленьких детей (чаще всего до года). Причиной тоже является вирусная инфекция, чаще всего респираторно-синцитиальный вирус (60-70 %) или риновирус (до 40 %). Заболевание серьёзное, часто сопровождается гипоксией, кашлем и нарушением дыхания: тяжёлым, шумным дыханием, одышкой и хрипами в лёгких [7] .
Патогенез острого бронхита
Лёгкие — это парный орган дыхательной системы, расположенный в грудной полости. В лёгких осуществляется газообмен между воздухом, находящимся в ткани лёгких, и кровью, протекающей по лёгочным сосудам. Лёгкие состоят из долей, слева — 2, справа — 3.
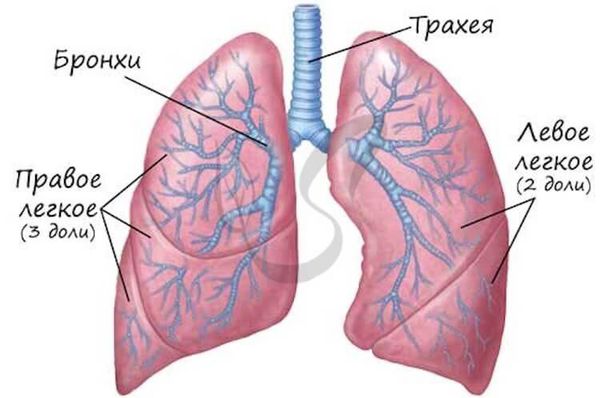
Основу лёгких составляют бронхи. Их строение очень напоминает дерево. Ствол — это главный бронх, он делится на ветви и веточки — вторичные бронхи, которые распадаются на более мелкие бронхи третьего и четвёртого порядка. Те, в свою очередь, переходят в дыхательные бронхиолы. Бронхиолы заканчиваются альвеолами, где и происходит основной газообмен лёгких.
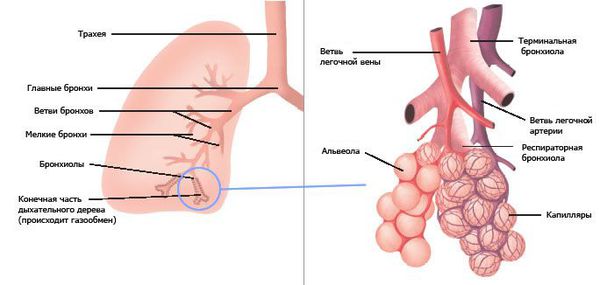
Вирус, проникший в организм при вдыхании воздуха, попадает на клетки эпителия дыхательных путей, начинает размножаться и повреждает их. К месту повреждения стягиваются клетки иммунной системы : специализированные лимфоциты киллеры — NK-клетки, которые в основном уничтожают клетки, заражённые вирусами. Другие клетки выделяют специальные вещества — цитокины, которые создают условия для развития воспалительной реакции. Цитокины извещают об опасности и подготавливают другие клетки к борьбе с возбудителем, угнетая барьерные свойства стенки бронхов. Воспалительная реакция вызывает отёк слизистой оболочки бронхов. Отёк, спазм мышц бронхов и скопление слизи в просвете бронха приводят к сужению дыхательных путей. В результате появляется шумное дыхание со свистящим выдохом и кашель [5] .
Классификация и стадии развития острого бронхита
По этиологическому фактору:
- Острые инфекционные бронхиты (вирусный, бактериальный, смешанный).
- Острые неинфекционные бронхиты, вызываемые химическими или физическими факторами (сигаретный дым, диоксид серы, диоксид азота).
- Острый аллергический бронхит. Развивается под воздействием причинно-значимого аллергена (пыли, клещей домашней пыли, шерсти животных, пыльцы). Обычно проявляется синдромом бронхиальной обструкции без признаков ОРВИ.
По характеру воспаления:
- Катаральный. Эта форма развивается в том случае, если заболевание вызвано вирусом. Катаральный бронхит связан с катаром — воспалением слизистых оболочек, которое протекает с обильным выделением слизи или мокроты. При катаральном бронхите мокрота слизистая.
- Гнойный. Возникает, если бронхит вызван бактериями. Отмечается отхождение гнойной мокроты.
- Гнойно-некротический. Тяжёлая форма воспаления бронхов, сопровождающаяся отхождением гнойной мокроты и разрушением стенок бронхов.
По преобладающей локализации поражения:
- Острый бронхит — поражение крупных бронхов.
- Острый бронхиолит — поражение мелких бронхов (бронхиол).
По клинической картине:
- Простой (необструктивный бронхит) — нарушений газообмена в лёгких нет.
- Обструктивный бронхит — сопровождается нарушениями газообмена в лёгких.
По течению болезни выделяют острый и рецидивирующий обструктивный бронхит. Рецидивирующим называют бронхит, который повторяется три и более раз в течение одного года. Симптомы обеих форм бронхита схожи, но при рецидивирующем бронхите они сохраняются дольше.
Острый обструктивный бронхит чаще всего встречается при ОРВИ. Рецидивирующий обструктивный бронхит — это повод провести углублённое обследование чтобы исключить патологии бронхолёгочной системы (бронхиальную астму, пороки развития, муковисцидоз).
Также по течению бронхит может быть:
- Осложнённый пневмонией.
- Неосложненный.
По наличию дыхательной недостаточности:
0 степень — нет проявлений дыхательной недостаточности.
1 степень (компенсированная стадия) — пациент ощущает беспокойство, нехватку воздуха, иногда эйфорию. Кожа бледная и немного влажная, отмечается лёгкая синюшность пальцев рук, губ, кончика носа. Объективно:
- Учащённое поверхностное дыхание: частота дыхания (ЧД) — 25-30 в минуту; : частота сердечных сокращений (ЧСС) — 100-110 в минуту;
- Умеренное повышение артериального давления (АД).
- Парциальное давление кислорода (рО2) в артериальной крови снижается до 70 мм рт. ст.
- Парциальное давление углекислого газа (рСО2) до 35 мм рт. ст.
2 степень (стадия неполной компенсации). Развивается психомоторное возбуждение, пациенты испытывают сильное удушье. Возможны спутанность сознания, галлюцинации, бред. Кожные покровы синюшные, иногда с гиперемией (покраснением), наблюдается обильное потоотделение. Объективно:
- Продолжают нарастать ЧД (до 30-40 в минуту) и ЧСС (до 120-140 в минуту).
- Отмечается артериальная гипертензия.
- рО2 снижается до 60 мм рт. ст.
- рСО2 увеличивается до 50 мм рт. ст.
3 степень (стадия декомпенсации) [4] . Развивается кома и судороги, свидетельствующие о тяжёлых расстройствах центральной нервной системы (ЦНС). Зрачки расширяются и не реагируют на свет, на кожных покровах появляется пятнистый цианоз (синюшность). Объективно:
- ЧД достигает 40 и более в минуту, дыхание поверхностное.
- Артериальное давление критически падает.
- ЧСС свыше 140 в минуту с явлениями аритмии.
- рО2 снижается до 50 мм рт. ст. и ниже,
- рСО2 увеличивается до 80-90 мм рт. ст. и выше.
Острая дыхательная недостаточность III степени является преагональной фазой терминального состояния и без своевременных реанимационных мероприятий приводит к быстрому летальному исходу.
Осложнения острого бронхита
Большинство вирусных бронхитов проходят без осложнений. Тем не менее в некоторых случаях происходит вторичное инфицирование бактериями, и развивается пневмония. Наступает выраженное ухудшение самочувствия, возможен резкий подъём температуры, усиление кашля с обильным выделением мокроты и болью в грудной клетке.
При тяжёлом течении заболевания возможна генерализация процесса (сепсис), поражение сердечно-сосудистой системы и почек. Сепсис — это системная воспалительная реакция, вызванная попаданием инфекции (вирусов, бактерий и их токсинов) в кровь. Сепсис является жизнеугрожающим состоянием, характеризуется воспалением не в каком-либо отдельном органе, а во всём организме. Поэтому проявления могут быть разнообразными — пневмония, отит, перитонит и пр.
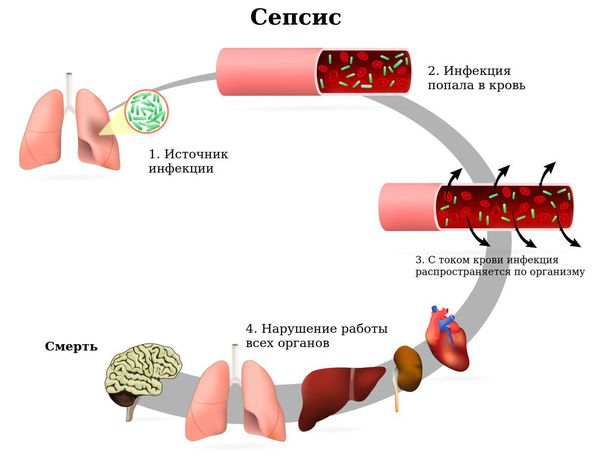
При наличии неблагоприятных факторов окружающей среды, наследственности, вредных привычек, сопутствующих заболеваний, а также при несвоевременной диагностике и лечении возможна хронизация процесса — переход из острой формы в хроническую (хронические заболевания лёгких) [22] .
Кашель длительностью более трёх недель считается хроническим. Кашель может быть единственным симптомом во всех этих случаях. Он может сохраняться длительное время после респираторных инфекций из-за гиперреактивности бронхов (выраженной реакции бронхов в виде бронхоспазма на различные раздражители). Однако кашель также может быть симптомом синусита или начальной стадии бронхиальной астмы. У курильщиков наиболее частая причина кашля — хроническая обструктивная болезнь лёгких (ХОБЛ) или хронический бронхит.
Диагностика острого бронхита
Диагноз бронхита обычно устанавливается клинически, т. е. на основе жалоб пациента и осмотра.
Сбор анамнеза
Врач обратит внимание на кашель, хрипы, симптомы сопутствующего ОРВИ, данные о контакте с аллергеном.
Физикальный осмотр
О наличии бронхита будет говорить отсутствие изменений лёгочного звука при перкуссии (простукивании), отсутствие выраженного токсикоза и локальности хрипов при прослушивании лёгких. При подозрении на пневмонию проводится рентгенография [8] .
Лабораторная диагностика
Проводится по показаниям, обычно включает в себя клинический анализ крови, анализ на С-реактивный белок (СРБ), на прокальцитонин (биохимический маркер для ранней диагностики, мониторинга тяжести течения сепсиса и оценки синдрома системной воспалительной реакции — ССВР). При подозрении на атипичную этиологию бронхита или коклюш проводят серологическое обследование и ПЦР диагностику. Эти обследования часто позволяют выявить причинный аллерген, но точность исследований не достигает 100 %.
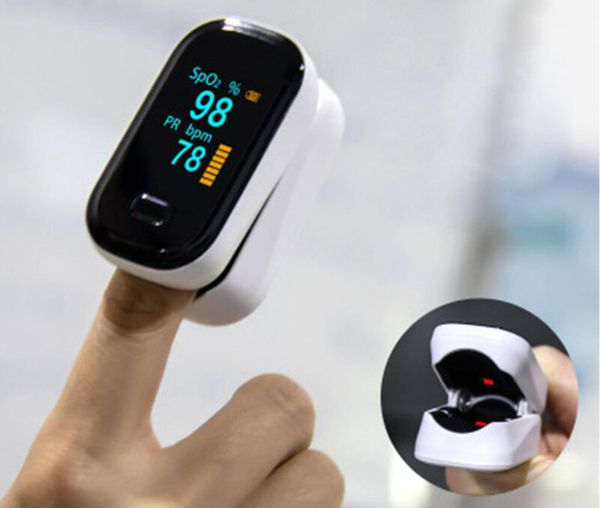
Контроль сатурации
Для исключения гипоксии (недостатка кислорода в органах и тканях), особенно при бронхиолите, рекомендуется контроль сатурации — насыщения крови кислородом. Проводится прибором, который называется «пульсоксиметр».
Дифференциальная диагностика
Дифференциальный диагноз проводят прежде всего с пневмонией. Опорными пунктами являются наличие дыхательной недостаточности, стойкости лихорадки, очаговость поражения лёгких (по данным рентген обследования).
Также острый бронхит нужно отличать от кашлевой астмы [23] . Она очень тяжело и плохо выявляется. Чаще всего провокаторами обострения выступают неспецифические причины (холодный воздух, физические упражнения, смех, плач и др.) и ОРВИ. Тщательно собранный анамнез с выявлением критериев групп риска, а также проведение исследования функции внешнего дыхания помогут правильно установить диагноз и провести лечение.
Лечение острого бронхита
Неосложнённые формы острого бронхита
Лечение неосложнённых форм острого бронхита проводится амбулаторно. Пациентам необходимо знать «красные флаги», т. е. симптомы, при появлении которых нужно срочно обратиться к врачу.
Госпитализация при бронхите потребуется в следующих случаях:
- Высокая температура, боли в груди или головные боли нарастают после 2-3 дней лечения.
- Возникают проблемы с дыханием, такие как хрипы или одышка.
- Кашель с отделением крови. Кровь может быть ярко-красной, но мокрота может быть тёмного или ржавого цвета.
- Выраженная слабость, вялость.
- Кашель длится дольше 3-4 недель.
- Малый возраст ребёнка и социальные показания (семья по каким-либо причинам не может ухаживать за ребёнком дома).
- Наличие сопутствующих серьёзных заболеваний (врождённые пороки развития лёгких, сердца, сахарный диабет, бронхиальная астма).
Эти симптомы могут свидетельствовать об осложнённом течении или развитии хронического бронхита.
В терапии не рекомендовано использовать:
- Антигистаминные препараты (применение оправдано только при проявлении аллергии при остром бронхите) и физиотерапевтическое лечение в связи с отсутствием доказательств их эффективности.
- Горчичники, перцовые пластыри, банки. Вред от их применения существенно превышает возможную пользу (есть вероятность аллергических реакций и термических ожогов).
- Антибиотики при вирусном, неосложнённом остром бронхите [9] .
- Лекарственные травы, так как недостаточно доказательств их эффективности и безопасности [10] .
Не существует «быстрого средства» от кашля при вирусной инфекции. Основной целью лечения бронхита является облегчение симптомов, пока иммунная система больного уничтожает инфекцию. Самые эффективные методы лечения острого вирусного бронхита:
- Назначение противовирусных препаратов (только при симптомах гриппа) [11] .
- Приём парацетамола, ибупрофена в возрастной дозировке для снижения высокой температуры и облегчения любых болей.
- Обильное питьё, чтобы предотвратить обезвоживание организма [12] .
- Частое проветривание помещения, создание оптимальных показателей влажности (40-50 %) и температуры 19-22 °C.
- Отказ от курения. Кашель и серьёзные заболевания лёгких чаще встречаются у курильщиков.
Больные, как правило, покупают в аптеке много разнообразных средств от простуды и кашля. Существует мало доказательств какого-либо их воздействия на инфекцию, но некоторые из них могут быть полезны для купирования определённых симптомов острого бронхита. Например, сосудосуживающие капли помогают облегчить симптомы заложенности носа.
В марте 2009 года Агентством по регулированию лекарственных средств и медицинской продукции (MHRA, Великобритания) было выпущено важное заявление, в котором говорится:
Родители и опекуны больше не должны использовать лекарства от кашля и простуды, отпускаемые без рецепта, у детей до 6 лет. Нет никаких доказательств того, что они работают, при этом они могут вызывать побочные эффекты, такие как аллергические реакции, нарушение сна и др. Для взрослых, которые ищут противокашлевое средство (только для краткосрочного применения), безрецептурными препаратами с некоторыми доказательствами эффективности являются декстрометорфан, гвайфенезин, дексбромфенирамин/псевдоэфедрин и бромгексин. Кодеин не является эффективным противокашлевым средством и его следует избегать. Препараты с экстрактом пеларгонии (Pelargonium sidoides), например «Umcka ColdCare», могут уменьшить симптомы и ускорить разрешение острого бронхита у взрослых. Значимые улучшения в облегчении кашля наблюдаются при приёме сиропа «Vicks Medinite» [13]
Рекомендации РФ
При сухом мучительном болезненном кашле, отсутствии хрипов в лёгких и других признаков бронхообструкции может быть использован бутамират. При вязкой, плохо отходящей мокроте возможно назначение препаратов амброксола, а с двухлетнего возраста — ацетилцистеина и карбоцистеина.
Острый обструктивный бронхит
Терапия острого обструктивного бронхита имеет свои особенности. Показано проведение лечения с помощью устройства, распыляющего препараты непосредственно в дыхательные пути — компресорного ингалятора (небулайзера). Детям до 5 лет — с использованием маски, старше 5 лет — мундштука.
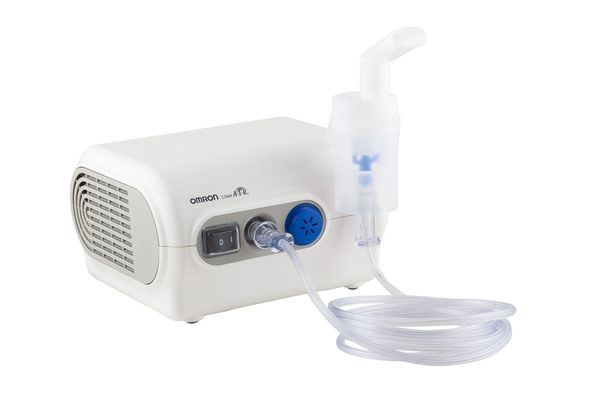
Используются следующие препараты:
- Ингаляционные β2-агонисты (сальбутамол/»Вентолин небулы») или комбинированные препараты (фенотерол + ипратропия бромид — «Беродуал») смешиваются с растворителем (0,9 % раствором натрия хлорида) и используются для расширения бронхов и купирования их отёка [14] .
- Ингаляционные кортикостероиды (ИГКС) — суспензия будесонид в небулах. Это эффективный противовоспалительный препарат с высоким уровнем безопасности.
Второй способ, менее предпочтительный, это введение этих же групп лекарственных средств через дозированный аэрозольный ингалятор (ДАИ) со спейсером (специальным переходником) и соответствующей лицевой маской или мундштуком. Длительность курса, дозы препаратов и кратность их применения устанавливает доктор.

Не рекомендованы сиропные формы бронхоспазмолитиков, в том числе аминофиллин, в связи с возможными побочными действиями [15] :
- Со стороны нервной системы: головная боль, головокружение, повышенная нервная возбудимость, нарушения сна, сонливость, тремор, судороги.
- Со стороны пищеварительной системы: тошнота, рвота, диарея, обострение язвенной болезни желудка и двенадцатиперстной кишки, повышение активности печёночных трансаминаз (ферментов, который отражают функциональность печени). Бывает крайне редко.
- Со стороны сердечно-сосудистой системы: тахикардия, снижение артериального давления, коллапс (жизнеугрожающее состояние, вызванное падением кровяного давления и ухудшением кровоснабжения жизненно важных органов).
- Со стороны мочевыделительной системы: окрашивание мочи в розовый цвет.
- Аллергические реакции: кожная сыпь, крапивница, парадоксальный бронхоспазм.
Лечение острого бронхиолита
- Использование общих принципов лечения острого бронхита.
- Рекомендуется терапия увлажнённым кислородом, если количество кислорода в крови (SpО2) меньше 92-94 % (норма 95-98 %). Чаще всего оксигенотерапию проводят путём инсуффляции кислорода через носовые катетеры (канюли) или маску.
- Небулайзерная терапия подбирается индивидуально, может включать в себя бронходилататоры (препараты, которые расслабляют мышечные элементы в стенке бронхов и тем самым увеличивают их просвет), 3% раствор натрия хлорида и др. Эффект терапии глюкокортикостероидами не имеет доказательств [16] .
Бактериальный бронхит
При бронхите, вызванном микоплазмой, хламидиями или коклюшем рекомендовано назначение антибактериальной терапии препаратами из группы макролидов (джозамицин, азитромицин, кларитромицин) [17] . При необходимости проводится небулайзерная терапия.
Антибактериальную терапию назначают более активно, если речь идёт о группах риска:
- пациенты старше 75 лет с высокой температурой;
- пациенты с сопутствующей тяжёлой хронической патологией (сахарный диабет, сердечная недостаточность, ХОБЛ);
- пациенты, получающие иммуносупрессивную терапию;
- пациенты с алкогольной зависимостью.
У этих людей изначально есть иммуносупрессивное состояние, поэтому риск развития осложнений выше, чем в общей популяции. Если принято решение о необходимости антибактериальной терапии, стартовым антибиотиком обычно является амоксициллин [18] .
Лечение бронхита народными средствами
Препараты с экстрактом пеларгонии (Pelargonium sidoides), например «Umcka ColdCare», могут уменьшить симптомы и ускорить разрешение острого бронхита у взрослых [13] . Однако перед приёмом препарата необходимо проконсультироваться с врачом.
Диета
Диета при бронхите не требуется. Достаточно соблюдать адекватный питьевой режим.
Прогноз. Профилактика
Прогноз благоприятный. Выздоровление наступает в течение 2-3 недель. Нужно отметить, что у 25 % пациентов, перенёсших острый бронхит, кашель может сохраняться ещё долго (1-2 месяца) [20] . Детей с повторяющимися бронхитами, в том числе с бронхиальной обструкцией, следует направить к аллергологу-иммунологу и пульмонологу для уточнения диагноза и тактики лечения [21] .
Профилактика:
1. Меры профилактики респираторных инфекций, которые должны выполняться регулярно: мытьё рук, промывание носа и зева солевыми растворами [25] [26] .
2. Вакцинация (против вируса гриппа, пневмококковой, гемофильной инфекции, коклюша и пр.).
3. Здоровый образ жизни: отказ от курения, в том числе пассивного; сбалансированное питание, богатое белком; регулярные занятия спортом; закаливание; создание оптимальных условий в помещении (проветривание каждые 1-2 часа, проведение влажной уборки, контроль над уровнем влажности и температуры с помощью климат-систем).
4. Обучение (например, с помощью постеров, плакатов или брошюр). Нужно научить пациентов видеть «красные флаги» заболевания и объяснить врачам, почему необходимо избегать неуместного назначения антибиотиков при острых респираторных инфекциях [19] .
Как лечить бронхит

Бронхи — часть дыхательной системы, по которой вдыхаемый воздух попадает в легкие. Их можно представить как систему трубочек, составляющих так называемое бронхиальное дерево — две главные, соединенные с трахеей, разветвляются на более мелкие, при прохождении которых воздух согревается. На выдохе бронхи выводят выдыхаемый воздух с углекислым газом.
Еще одна функция бронхов — очищение поступающего воздуха. Их внутренняя поверхность выстлана слизистой, которая не только механически «захватывает» частицы пыли и т. д., но и борется с микробами благодаря высокому содержанию иммуноглобулинов в вырабатываемой тканями бронхов слизи.
Причины, признаки и виды бронхитов
Это воспалительное заболевание может затрагивать как слизистую, выстилающую внутреннюю поверхность бронхов, так и все слои стенки. Наиболее часто вызывают воспаление вирусы и бактерии. При взаимодействии с домашней пылью, пыльцой растений и другими аллергенами может возникнуть аллергический бронхит. Химический связан с вредными веществами, находящимися в воздухе — это может приводить к хронической форме заболевания. Провоцировать болезнь также могут некоторые инфекции и грибки, хотя такие варианты встречаются относительно редко.
Причины могут комбинироваться — неинфекционные факторы, в первую очередь токсичные вещества, находящиеся во вдыхаемом воздухе и повреждающие ткани бронхов. Они негативно влияют на иммунитет и усиливают действие инфекций. Поэтому курение, вредные условия труда, нахождение в местах с сильной загазованностью и т. д. повышают риск проблем с бронхами. Падение иммунитета, например, связанное с переохлаждением, также может спровоцировать бронхит.
При бронхите ткани бронхов воспаляются и отекают, просветы сужаются, дышать становится тяжелее. Организм, пытаясь избавиться от чужеродных элементов и продуктов распада, усиливает выработку слизи, но она становится более густой и вязкой, затрудняя выведение. Это вызывает неприятные симптомы:
- затрудненность дыхания (обструкция);
- одышку;
- болезненность и дискомфорт в груди;
- кашель — в начале заболевания обычно сухой, через несколько дней — с мокротой;
- выделение мокроты, заложенность носа;
- повышение температуры, озноб, слабость.
По форме течения бронхит подразделяют на 2 основных вида:
- острый — длится около 2–4 недель, без признаков воспаления легких, впоследствии функции и структура тканей полностью восстанавливаются;
- хронический — такой диагноз ставят, если в течение года бронхит с выделением мокроты и другими симптомами наблюдался более 3 месяцев. Часто развивается при воздействии неблагоприятных факторов (например, у курильщиков или работников на вредном производстве), также может быть осложнением после острого бронхита. При этом чередуются периоды обострения с ярким проявлением симптомов заболевания и ремиссии, когда человек чувствует себя здоровым.
У детей также выделяют затяжной бронхит — он длится более 4 недель, то есть дольше, чем острый, но после лечения не приводит к осложнениям или другим негативным последствиям для здоровья или образа жизни.
Заметим, что симптоматика острого и хронического бронхитов несколько отличается — для первого характерны насморк и боль в горле, часто заметно увеличение миндалин, более выражено повышение температуры. Второй чаще сопровождается одышкой, а небольшое выделение слизи и покашливание возникают и во время ремиссии.
Также разделяют первичный и вторичный бронхит — возникающий самостоятельно или вследствие другого заболевания; обструктивный и необструктивный; гнойный или катаральный; другие классификации.
Диагностика
Для установления диагноза, чтобы исключить пневмонию, выяснить причины заболевания и т. д., назначают анализы крови, клинический и на антитела, мокроты, а также флюорографию, рентген, МРТ, при обструктивных формах — спирографию и т. д. Однако это характерно преимущественно для тяжелого течения болезни. В большинстве случаев достаточно измерения температуры тела, визуального осмотра, прослушивания стетоскопом.
Лечение бронхита
В тяжелых случаях, осложненных другими заболеваниями, может потребоваться госпитализация в стационар (отделение пульмонологии), при средней и легкой тяжести лечение можно проводить в домашних условиях. При острой форме важна комплексная терапия, чтобы добиться полного выздоровления и не дать болезни стать хронической. Постельный режим при высокой температуре, обильное питье, тепло — базовые рекомендации, которые дополняют и повышают эффективность терапии. Необходимо отказаться от курения и поддерживать в помещении достаточно высокую влажность, поскольку сухой воздух может усиливать кашель.
В зависимости от вызвавших воспаление бронхов причин назначают антибиотики, противоаллергические (антигистаминные) препараты, интерферон и другие противовирусные средства. Если говорить об устранении непосредственно проблем в бронхах, лекарства делятся на две основные группы:
- муколитики — средства для разжижения мокроты и улучшения отхаркивания (бромгексин, АЦЦ, амброксол, флуимуцил, мукодин и др.);
- бронхорасширяющие препараты (эуфиллин, дипрофиллин, теопэк, эуфилонг и др.)
Расширение просветов бронхов и более эффективное очищение от слизи облегчают процесс дыхания, ускоряют выведение патогенных элементов и продуктов распада и заметно улучшают самочувствие пациента. Принимают их обычно перорально, в виде таблеток, капсул, суспензий, а также в формате ингаляций. Поэтому применение не требует специальных навыков — такое лечение проводить дома достаточно просто.
В ряде случаев в комплексную терапию включают также препараты, снимающие спазм и расслабляющие гладкую мускулатуру, нестероидные противовоспалительные средства, обладающие обезболивающим и противоотечным действием. Если случаются тяжелые затяжные приступы кашля, назначают противокашлевые препараты (синекод, бронхолитин, либексин и др.) Если такой проблемы нет, избавляться от кашля полностью не рекомендуется, поскольку это естественный процесс, позволяющий организму вывести микробы из дыхательных путей и облегчить выздоровление. Хорошей альтернативой подобным медикаментам выступают рецепты с использованием лекарственных растений, компрессы, лечебная дыхательная гимнастика и другие методы.
Определяя схему лечения, врач учитывает также возможные побочные эффекты и старается нейтрализовать их. Например, если требуется прием антибиотиков, чаще всего в схему включаются препараты для восстановления микрофлоры кишечника и восстановления нормального пищеварения. Однако, если болезнь не зашла далеко, с ней зачастую можно справиться собственными силами, используя народные рецепты — обильное питье, отвары трав, полезные продукты питания, компрессы, тепло и покой.
Как лечить бронхит в домашних условиях
Как правило, заболевание не требует госпитализации — с ним вполне можно справиться дома при соблюдении несложных правил. Это не только назначенные лекарственные препараты — народные средства лечения бронхита рекомендуются врачами в составе комплексной терапии, а при легком течении заболевания способны полностью заменить собой медикаменты. В их число входят:
- горячие отвары мяты, девясила, подорожника, ромашки — они обладают смягчающим и легким антибактериальным действием и помогают при сильном кашле уменьшить першение, а также стимулируют восстановление слизистой;
- ингаляции с отварным картофелем и эфирными маслами (пихты, можжевельника, эвкалипта и т. д.) — способствуют разжижению слизи, облегчая ее выведение, а также обладают антисептическим эффектом;
- растирания — барсучий, свиной или гусиный жир, разбавленный касторовым или другим маслом скипидар, другие используемые средства оказывают местное разогревающее действие;
- мед, малина, брусника — могут использоваться с горячим чаем или в виде морсов. Содержат витамины, обладают антибактериальным действием, создают согревающий эффект.
- горячее молоко с медом, маслом или нутряным жиром — смягчает, разогревает, способствует разжижению мокроты, а также обладает антибактериальным действием.
Есть и другие рецепты и рекомендации — например, хрен, черная редька, лук и чеснок помогают бороться с бактериями, а цитрусовые, наряду с брусникой и квашеной капустой, благодаря высокому содержанию витамина С способствуют уменьшению выраженности симптомов и облегчению состояния. В народных рецептах используются шалфей, корень алтея, солодка, багульник, обладающие отхаркивающим действием.
Для достижения результата важно соблюдать рекомендации полностью. Например, после горячего чая или молока с медом или малиной необходимо избегать переохлаждения — больной должен находиться в тепле.
Средства для местного применения
Горчичники и компрессы при бронхите, как и растирания, используются довольно активно — они позволяют воздействовать непосредственно на источник проблемы, практически не задевая другие органы, способствуют расслаблению гладкой мускулатуры и устранению спазмов, вызывающих кашель, улучшают кровообращение и стимулируют местный иммунитет. Кроме того, такие способы подойдут и маленьким детям, не способным или отказывающимся принимать лекарства, и взрослым.
Перцовый пластырь, горчичники, выдержанные в горячей (до 50 ⁰С) воде или масле, разогревающие гели и мази, самостоятельно приготовленные смеси и растворы наносятся на грудь или спину в местах проекции бронхов и легких, а также на стопы. К противопоказаниям относятся высокая температура — компресс может усугубить ситуацию, сердечно-сосудистые заболевания, а также индивидуальная непереносимость каких-либо компонентов. Кроме того, некоторые из таких средств нельзя наносить непосредственно на кожу, чтобы не спровоцировать раздражение — например, горчичники накладывают через ткань.
Профилактика бронхитов
Чтобы реже сталкиваться с этим заболеванием, а при хронической форме — снизить частоту обострений, рекомендуется вести здоровый образ жизни: отказаться от курения и алкоголя, давать себе умеренные физические нагрузки, нормализовать питание. Также следует чаще бывать на свежем воздухе и по возможности избегать мест, где он загрязнен. В периоды сезонных простудных заболеваний рекомендуется тщательно следить за гигиеной — не касаться лица грязными руками, чаще их мыть, в общественных местах носить медицинскую маску. Если же вы чувствуете, что заболеваете, начинайте лечение своевременно.
Вся информация в статье носит рекомендательный характер. Перед применением лекарств проконсультируйтесь с врачом.
Источник https://rengalin.ru/articles/bronhit-u-vzroslyh/
Источник https://probolezny.ru/ostryy-bronhit/
Источник https://maksavit.ru/help/articles/kak-lechit-bronkhit/