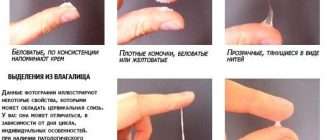
Гид по гормонам беременности: как они влияют и зачем нужны?

От изменчивого настроения до целого ряда проблем с кишечником – гормоны во время беременности влияют буквально на все! Эти химические вещества активно воздействуют на тело и разум в течение долгих девяти месяцев и виновны в самых разных неприятных ощущениях. Но мы им благодарны: без этих шести гормонов на свет не появлялись бы новые люди. MedAboutMe объясняет, что происходит с основными гормонами беременности.

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
Гормон ХГЧ во время беременности
ХГЧ (хорионический гонадотропин человека) является ключевым гормоном во время беременности. Главная задача ХГЧ – сообщить телу женщины, что в ее матке появилась новая жизнь, и что организму нужно создать для нее уютное гнездышко. ХГЧ также диктует яичникам, что пора отключить ежемесячное производство яйцеклеток, а еще отвечает за развитие плаценты.
Обратная сторона влияния ХГЧ
Хотя никто точно не знает, что вызывает тошноту при беременности, но многие врачи считают, что это, скорее всего, связано с повышением уровня ХГЧ. Женщины с более высоким уровнем ХГЧ часто испытывают более сильную тошноту и рвоту. И наоборот: российские ученые доказали, что низкие уровни этого гормона и отсутствие токсикоза первого триместра чаще коррелируют с выкидышем.
Уровни ХГЧ во время беременности
Количество этого гормона до зачатия практически равно нулю. Затем оно повышается через восемь дней после овуляции, достигает пика через 60-90 дней, немного снижается и остается на одном уровне до конца беременности. Обычно в течение первых 10 недель беременности уровень ХГЧ удваивается каждые два дня.
ХГЧ циркулирует по организму и выводится с мочой (именно на это и реагируют тесты на беременность: высокая концентрация бета-ХГЧ в моче указывает на то, что вы действительно беременны).
Прогестерон во время беременности

Прогестерон вырабатывается на ранних сроках беременности особым кистозным образованием яичника – желтым телом. Желтое тело продолжает вырабатывать прогестерон примерно до 10 недель, а потом его роль берет на себя плацента. Он влияет на иммунную систему, чтобы организм матери не отверг чужеродную ДНК (плод наполовину «чужой» материнскому телу из-за папиных генов), и помогает создавать то самое «гнездышко» для взращивания младенца.
Обратная сторона влияния прогестерона
Прогестерон расслабляет все гладкие мышцы в организме, чтобы матка могла расти. Он также вызывает снижение тонуса кровеносных сосудов по всему телу, что провоцирует более низкое, чем обычно, артериальное давление и иногда головокружение, а также неприятные желудочно-кишечные симптомы, такие как изжога, рефлюкс, отрыжка, тошнота, рвота, газы и запоры.
Прогестерон способен стимулировать рост волос, причем не только на голове! Из-за него, например, могут появиться новые волоски на груди и внизу живота.
Уровень прогестерона во время беременности
В первом триместре количество прогестерона растет крайне быстро, а затем выходит на уровень, который практически не меняется до конца вынашивания. При его нехватке назначают препараты-заменители естественного гормона, хотя российская практика назначать их без предварительных анализов беременным считается устаревшей и критикуется современными экспертами.
Есть также 5 безопасных способов помочь своему организму вырабатывать больше такого нужного прогестерона: о них мы рассказали в отдельной статье.
Эстроген во время беременности
Как и прогестерон, эстроген секретируется желтым телом до тех пор, пока плацента полностью не вырастет не вступит в свои права. Этот гормон беременности играет ключевую роль в развитии плода, запуская рост некоторых органов и систем его организма. Мамино тело тоже меняется под его воздействием.
Роль эстрогена очень важна: он помогает стимулировать выработку гормонов в надпочечниках плода, стимулирует рост надпочечников и улучшает состояние матки матери, позволяя ей реагировать на окситоцин (другой гормон беременности, о нем мы расскажем дальше). Он также подготавливает грудь к выработке молока за счет расширения молочных протоков.
Обратная сторона влияния эстрогена
Высокое количество эстрогена может вызвать появление сосудистых звездочек, тошноту, повышенный аппетит и изменения состояния кожи. Хотя он же помогает некоторым будущим мамам «сиять», улучшая состояние кожи и волос. В общем, тут все индивидуально.
Уровень эстрогена во время беременности
Когда беременность достигает конца первого триместра, в теле начинает циркулировать более высокий уровень эстрогена, а затем он выходит на плато и снижается только после рождения ребёнка.
Релаксин во время беременности
Еще один важный гормон вынашивания, о котором часто забывают – хотя он очень нужен в родах! Релаксин отвечает за ослабление связок, скрепляющих кости таза, и за расслабление мышц матки. Это готовит тело к прохождению ребёнка по родовым путям, обеспечивая ему больше места, а маме – меньше боли и травм.
Релаксин также расслабляюще влияет на тонус артерий, поэтому они могут справиться с повышенным объёмом крови во время беременности без повышения кровяного давления.
Обратная сторона влияния релаксина
Так как связки становятся слабее во всем теле, включая плечи, колени, бедра и лодыжки, это влияет на походку, может вызвать появление боли, воспалений и даже травм. Сочетание слабости связок, большого живота и смещенного центра тяжести довольно опасно, так что выбирайте удобную обувь и будьте особенно осторожны на скользких поверхностях и лестницах!
При недостатке кальция ослабление связок также может привести к симфизиту лонного сочленения, патологии, которая способна испортить здоровье и даже привести к инвалидности.
Уровень релаксина во время беременности
Во время вынашивания у женщины в организме вырабатывается в 10 раз больше релаксина.
Окситоцин во время беременности
Окситоцин – тот самый гормон, который размягчает шейку матки и стимулирует молочные железы выделять молоко, а не держать его внутри. После родов его резкий выброс можно ощутить при сосании ребёнком груди, а в первый месяц грудь начинает наполняться молоком и подтекать даже в ответ на плач малыша. Это все проделки окситоцина.
Обратная сторона влияния окситоцина
Она, в отличие от воздействия других гормонов, довольно приятная. В последние дни и недели перед родами многие женщины испытывают легкую эйфорию и появление «инстинкта гнездования», когда вдруг хочется вымыть стены, отремонтировать комнату или испечь сто кексов сразу. И это может быть связано с окситоцином, хотя и другие гормоны тоже играют свою роль.
Кроме того, во время родов происходит огромный выброс этого гормона, влияющего не только на тело, но и на мозг. Когда женщина держит на руках своего новорожденного, у нее возникает всепоглощающая и внезапная любовь к ребёнку (это необязательно и не говорит о вашем настоящем чувстве к малышу).
Эта страсть – следствие химической реакции, так как феромоны ребёнка и прикладывание его к груди стимулируют выработку дополнительного окситоцина, тем самым усиливая связь матери и новорожденного. Вот такой трюк матушки-природы, заставляющий нас сразу же привязываться к потомству!
Это интересно!
У мужчин окситоцин тоже вырабатывается, когда они берут своих наследников и наследниц на руки, особенно прижимая их к груди. Окситоцин помогает «включать» отцовский инстинкт и лучше понимать потребности грудничков.
Чем больше ребёнок будет бывать у папы на руках – тем сильнее будет развит инстинкт родителя. Не только мамы зависят от причуд гормонов!
Уровень окситоцина во время беременности
Многие женщины считают, что окситоцин – гормон, запускающий роды. На самом деле уровень окситоцина перед родами не повышается. Матка просто становится очень чувствительной и реагирующей на окситоцин по мере того, как приближается ПДР.
Пролактин во время беременности

Этот гормон в первую очередь отвечает за подготовку тканей груди к лактации: выработке и выделению грудного молока. Первые признаки его работы можно заметить по выделению капель прозрачной желтоватой жидкости из сосков – молозива.
Обратная сторона влияния пролактина
Пролактин также оказывает успокаивающее действие на организм и психику будущей мамы. Порой это действие избыточно: многие будущие мамы ощущают, что мысли вдруг стали медленными, а память – «дырявой». Все потому, что уровень пролактина во время беременности увеличивается в 10-20 раз.
Чтобы узнать точно, что происходит с настроением и памятью во время беременности и какие гормоны в этом виноваты, читайте статью «Эмоции беременных: что происходит с психикой будущей мамы?».
Читайте далее

Дом — место отдыха, красота, уют
Как создать уютный дом? Главное — вложить много денег? Вовсе нет. Есть секретные приемы, которые обойдутся недорого, при этом дадут большой эффект.
Планирование беременности для женщин

Планирование беременности – важный процесс, состоящий из множества этапов. Кроме сдачи анализов, женщине необходимо придерживаться рекомендаций врачей, принимать витамины и микроэлементы, отказаться от вредных привычек. Специалисты помогают разработать план комплексного обследования, проводят лечение хронических заболеваний, подготавливая к зачатию.
Польза планирования
Подготовка к зачатию включает целый комплекс диагностических процедур, лечебно-профилактических мероприятий, которые в дальнейшем обеспечивают женщине здоровую беременность без осложнений. В гинекологии такие процедуры называются «прегравидарной подготовкой».
При правильном планировании беременности и подготовке к зачатию проводится углубленная диагностика. Она оценивает состояние организма, здоровье репродуктивной системы, позволяет на ранней стадии выявить и устранить соматические заболевания, факторы риска, скрытые инфекции и воспаления.
Когда необходимо начать подготовку
Планирование беременности – сложный процесс, который лучше согласовать с опытным гинекологом или терапевтом. Оптимальный период для проведения диагностических и лечебных мероприятий – за 3 месяца до предполагаемой даты зачатия. За это время можно пройти терапию различных инфекций, скорректировать гормональный фон, отказаться от вредных привычек.
Планировать первую беременность врачи рекомендуют до 30 лет. В этот период у женщины редко наблюдаются тяжелые и хронические болезни, лишний вес, гипертония, способные привести к серьезным осложнениям. К тому же до 25−30 лет хрящевые ткани, сухожилия и мышцы тазового дна более эластичные, легко восстанавливаются после родов, хорошо растягиваются во время родоразрешения.
При зачатии ребенка до 30 лет значительно снижается вероятность наследственных патологий, генетических аномалий, синдрома Дауна. Если беременность планирует женщина старше 35 лет, необходимо более углубленное обследование, консультация генетиков, внимательное отношение к собственному здоровью.
Факторы, влияющие на зачатие
При беременности в организме происходят серьезные изменения, влияющие на работу всех внутренних органов и систем. В этот период обостряются хронические болезни, эндокринные нарушения, возникает риск диабета, гипертонии.
Основные факторы, способные повлиять на способность зачать ребенка:
- возраст – у женщин после 35 лет замедляется выработка гормонов, снижается репродуктивная функция и вероятность зачатия;
- лишний вес – при ожирении кардинально меняется гормональный фон, снижается выработка гормонов, которые поддерживают работу яичников, регулируют менструальный цикл;
- соматические заболевания – вероятность овуляции снижается при тяжелых эндокринных нарушениях, опухолях гипофиза, щитовидной железы;
- хронические патологии мочевыделительной системы;
- инфекции, передающиеся половым путем – при хламидиозе, сифилисе возникает воспаление, которое приводит к спаечному процессу, сальпингоофориту, эндометриозу;
- отравление при постоянной работе с химикатами, солями тяжелых металлов, радиоактивным излучением.
На овуляцию также влияет образ жизни женщины: стрессовые ситуации, постоянное переутомление, хроническая бессонница. Спровоцировать задержку менструального цикла могут побочные действия лекарственных препаратов, поездка в другой часовой или климатический пояс.
Основные анализы
На начальном этапе врачи рекомендуют пройти комплексную лабораторную диагностику, состоящую из нескольких анализов. Современные тесты и методики с высокой точностью выявляют скрытые воспаления, различные заболевания, нарушение свертываемости крови.
Анализ на определение резус-фактора
Перед беременностью необходимо проверить статус резус-фактора. Иногда в супружеской паре возникает резус-конфликт, который угрожает тяжелыми патологиями, невынашиванием беременности, выкидышем на позднем сроке и другими осложнениями.
При несовпадении резус-факторов партнеров организм женщины вырабатывает большое количество антител, которые подавляют систему кроветворения эмбриона. В такой ситуации будущей матери предварительно вводят иммуноглобулин. Он блокирует негативные реакции, предотвращает преждевременные роды и аномалии развития плода.
ToRCH-инфекции
Анализ включает целый ряд заболеваний, которые способны вызывать тяжелые патологии развития эмбриона:
- цитомегаловирус;
- герпес;
- краснуха;
- токсоплазмоз.
Заражение такими болезнями во время беременности приводит к гибели эмбриона, неизлечимым патологиям сердца, почек, мозга у ребенка.
На этапе планирования беременности рекомендовано сдать анализ на ToRCH-инфекции. Они показывают: подвергалась ли женщина ранее инфицированию одним из перечисленных вирусов. Они подтверждают наличие специфического иммунитета, предотвращающего повторное заражение.
При отсутствии антител к краснухе рекомендована повторная прививка, создающая защитный иммунитет.
Общий и клинический анализ крови
Необходим для раннего выявления анемии на фоне низкого гемоглобина, помогает диагностировать скрытое течение бактериальных и вирусных инфекций, характеристики эритроцитов. Он является базовым тестом, который следует повторять на разных триместрах беременности.
Исследование помогает врачу правильно оценить состояние здоровья женщины на этапе подготовки. Оно выявляет анемию, которая приводит к кислородному голоданию, может стать причиной осложнений: недоразвития плода, гестоза, отслойки плаценты.
Панель женских гормонов
При нерегулярной менструации и необходимости определения правильного периода для зачатия рекомендована панель женских гормонов. Это специальный тест, который включает несколько основных параметров:
- тиреотропный гормон – вырабатывается щитовидной железой, влияет на обменные процессы, метаболизм, повышает вероятность ожирения, снижает способность к зачатию;
- кортизол – анализ помогает исключить болезни Иценко-Кушинга, Аддисона и другие тяжелые патологии;
- фолликулостимулирующий – гормон регулирует менструальный цикл, влияет на овуляцию, способность к зачатию, определяет фазы цикла;
- лютеинизирующий – используется для оценки функциональности репродуктивной системы женщины, рекомендован при нарушении менструального цикла, фертильности, поликистозе яичников;
- пролактин – регулирует работу молочных желез, определяет способность к лактации, часто повышается при нарушении работы репродуктивной системы;
- эстрадиол – помогает на ранней стадии определить нарушение обмена стероидов при отсутствии овуляции, сбое цикла, невынашивании беременности;
- тестостерон – у женщин гормон часто завышен при снижении либидо, что негативно влияет на способность зачать ребенка, указывает на эндокринные нарушения.
Анализы на гормоны женщине необходимо сдавать с 5 по 7 сутки менструального цикла. При хронических заболеваниях репродуктивной системы пациентке дополнительно назначаются исследования, определяющие причину аменореи, гирсутизма, отсутствия полового влечения.
Анализ на ИППП
Существует большое количество инфекций, передающихся половым путем. Многие из них протекают практически бессимптомно, но могут запускать воспалительные процессы, приводить к образованию спаек и нагноения в маточных трубах, затрудняя зачатие.
Анализ на ИППП позволяет на ранней стадии выявить опасные заболевания, предотвратить осложнения и негативное влияние на плод. Наиболее опасные инфекции, способные навредить во время беременности:
- Сифилис – длительное время протекает без симптомов, но приводит к воспалительным процессам, поражает суставы, сосуды, повышая риск менингита, неврологических нарушений у ребенка и матери.
- Хламидиоз – легко передается половым путем даже при защищенном контакте. У женщин симптомы практически не проявляются, но опасный возбудитель провоцирует воспаление матки, придатков, яичников. Это приводит к внематочной беременности, женскому бесплодию, которое тяжело поддается лечению.
- Гонорея – инфекция проникает в репродуктивную систему через мочеиспускательный канал. Во время беременности повышает риск септического выкидыша, плацентарной недостаточности, воспаления плаценты и плодных оболочек. У новорожденных наблюдаются тяжелое и гнойное поражение глаз, способное привести к полной слепоте.
- Трихомониаз – инфекция не приводит к патологическим болезням плода, но создает агрессивную среду во влагалище и шейке матки. На поздних сроках она повреждает стенки плодного пузыря, провоцирует излитие околоплодных вод и преждевременные роды.
- Генитальный герпес – при внутриутробном заражении на первом семестре повышается риск аномалий нервной системы эмбриона, нарушений слуха и зрения, умственной отсталости. При инфицировании на поздних сроках приводит к смерти плода, воспалению его мозговых оболочек.
- Уреаплазмоз – высокий уровень возбудителя указывает на обострение инфекции. Он может вызывать выкидыш или преждевременные роды. На фоне его активности повышается вероятность фетоплацентарной недостаточности, рождения детей с маленьким весом, задержкой развития. Является распространенной причиной хронического бесплодия.
- Микоплазмоз – инфекция наиболее опасна на ранних сроках беременности, может привести к неправильному прикреплению плаценты, гибели эмбриона. На позднем сроке она повышает вероятность преждевременного излития вод, рождения ребенка с недостаточной массой тела.
В анализы обязательно включается исследование на вирус иммунодефицита человека (ВИЧ). Опасное и неизлечимое заболевание длительное время протекает без симптомов в латентной форме. Оно осложняет течение беременности лимфаденопатией, кандидозами, обострением герпеса. При внутриутробном инфицировании у плода повышается риск микроцефалии, диффузной энцефалии, атрофии мозжечка, перинатальной смертности.
Гепатит В и С
В обязательном порядке пациентки проходят диагностику на вирусные гепатиты. Это опасные заболевания, которые поражают печень, могут вызывать тяжелую интоксикацию, анемию, геморрагический шок и послеродовой сепсис.
Среди основных последствий беременности, которая протекает на фоне гепатита В или С:
- нарушение сна;
- повышенная утомляемость, слабость;
- гипертермия;
- артралгия;
- поражение костного мозга, щитовидной железы, почек.
У женщин на поздних сроках повышается риск преждевременных родов, гипоксии новорожденных, острой печеночной недостаточности. На фоне некроза печени возникает вероятность летального исхода во время родоразрешения.
Диагностика перед зачатием
В зависимости от состояния здоровья и хронических заболеваний, которые диагностированы у женщины ранее, назначаются различные диагностические процедуры. Наиболее эффективными являются ультразвуковые методики, позволяющие визуализировать опухоли, скопление жидкости, воспалительные процессы.
Направление на диагностику дает гинеколог, который предварительно проводит осмотр на кресле. Необходимо исключить следующие отклонения и патологии:
- полипы матки;
- истмико-цервикальную недостаточность;
- изменение структуры эпителия во влагалище или шейке матки;
- воспаление;
- эрозию.
При обнаружении воспаленных участков с измененной структурой эпителия назначается кольпоскопия. По наблюдениям гинекологов, неопластические процессы усиливаются во время беременности, нередко приводят к дисплазии, опухолям, раку шейки матки.
При нерегулярном менструальном цикле, подозрении на синдром поликистозных яичников врачи рекомендуют заранее пройти ультразвуковую диагностику. Она осуществляется на 7 день с начала менструального цикла: это связано с особенностями строения эндометрия.
По результатам ультразвуковой диагностики врачи могут обнаружить:
- нарушения функционирования яичников;
- рассчитать дату предполагаемой овуляции;
- определить наличие здоровых фолликулов, поликистоза и других патологий;
- разрастание эндометрия;
- опухоли, кисты, полипы, миомы;
- скопление экссудата в фаллопиевых трубах.
Если у женщины длительное время не наступает зачатие, рекомендуется УЗИ лютеиновой фазы. Оно определяет, насколько желтое тело может поддерживать жизнеспособность яйцеклетки после оплодотворения.
Диспансеризация
Перед беременностью важно пройти комплексное обследование у основных врачей:
- Стоматолог – кариес и другие воспаления ротовой полости являются причиной инфекционного поражения плаценты. К тому же, во 2−3 триместре повышается потребность организма и плода в кальции, что приводит к обострению болезней десен, зубов, разрушению эмали. Дантисты дают рекомендации по комплексному уходу, подбирают безопасную зубную пасту, проводят лечение.
- Отоларинголог – специалист определяет состояние горла, носоглотки при склонности женщины к простудным заболеваниям, отиту, гаймориту. Необходимо исключить скрытое течение тонзиллита, бронхита, которое приводит к осложнениям, понижает иммунную защиту.
- Терапевт – врач оценивает общее состояние здоровья, проводит предварительную диагностику сахарного диабета, гипертонии, болезней пищеварительного тракта и органов дыхания. По результатам лабораторных анализов и обследований он может подобрать витаминный комплекс, препараты для профилактики анемии.
При хронических заболеваниях в анамнезе требуется дополнительная консультация врачей узкого профиля: кардиолога, эндокринолога, ортопеда.
Генетическое обследование
Женщинам после 30−35 лет дополнительно рекомендуется консультация генетика. Основные показания к генетическому обследованию:
- наличие у партнеров тяжелых наследственных патологий;
- психические расстройства у близких родственников;
- рождение ранее ребенка с отклонениями в развитии;
- близкое кровное родство супругов.
Консультация генетика необходима женщинам, у которых ранее в анамнезе возникала замершая беременность, выкидыш.
Подготовка к беременности
Кроме целого ряда лабораторных анализов и диагностических тестов, необходимо правильно подготовить организм к зачатию. Основные рекомендации специалистов:
- коррекция питания и образа жизни;
- полный отказ от вредных привычек и употребления алкоголя;
- прием витаминов и микроэлементов;
- восстановление режима дня, здорового сна.
Необходимо за 3 месяца отменить прием гормональной контрацепции, чтобы полностью восстановить менструальный цикл, работу яичников. Последнее употребление антибиотиков должно быть за 2 месяца до предполагаемой даты зачатия.
Витаминотерапия
Во время беременности эмбрион потребляет витамины и микроэлементы, которые поступают из организма матери через плаценту. Иногда это приводит к авитаминозу, обострению хронических заболеваний у женщины, разрушению зубов и костной ткани.
Наиболее полезные витамины и микроэлементы на этапе планирования беременности:
- Токоферол – витамин Е регулирует работу репродуктивной системы женщины, восстанавливает правильный менструальный цикл, ускоряет выведение токсинов и обновление тканей изнутри.
- Витамин C – аскорбиновая кислота участвует во многих ферментативных процессах, ускоряет усвоение железа, предотвращая анемию. Укрепляет сосуды, снижая риск кровотечений во время родоразрешения, поддерживает иммунитет и эндокринную систему.
- Витамин А – препятствует развитию аномалий плода, аллергического дерматита у ребенка после рождения. Необходим для правильной выработки половых гормонов, поддерживает оплодотворение яйцеклетки.
- Кальций – укрепляет костную ткань, зубную эмаль, предотвращает перепады артериального давления и преэклампсию во время беременности.
- Железо – участвует в образовании гемоглобина, препятствует анемии, гипоксии мозга и тканей. При его недостатке часто наблюдается задержка развития и умственная отсталость у ребенка.
- Йод – ценный микроэлемент корректирует работу щитовидной железы, предотвращая пороки развития нервной, иммунной системы эмбриона. Является профилактикой выкидыша и преждевременных родов, поддерживает защитные силы организма матери.
Поливитаминные комплексы при подготовке к беременности также содержат цинк, селен, медь, кальций и калий, большое количество витаминов группы B.
Фолиевую кислоту (витамин B9) необходимо принимать до зачатия ребенка, чтобы создать определенный запас в организме матери. Она обеспечивает формирование нервной трубки эмбриона без дефектов, участвует в синтезе молекул ДНК, образовании эритроцитов. Это позволяет избежать тяжелых пороков развития, грыж головного мозга.
Регулярный прием фолиевой кислоты предотвращает выкидыш на ранних сроках, помогает плаценте формироваться без отслойки, улучшает общее самочувствие женщины.
Отказ от вредных привычек
Никотин, который поступает в организм будущей матери при курении, снижает уровень кислорода в крови, ускоряет выведение витаминов и микроэлементов. Это одна из основных причин невынашивания беременности, патологий развития эмбриона.
При курении в организм попадает большое количество опасных и канцерогенных смол, токсичных веществ, отравляющих соединений, повышающих риск аномалий развития, врожденных патологий, сосудистых заболеваний матери.
Врачи рекомендуют заранее бросить курить, чтобы организм полностью очистился от вредных веществ перед зачатием. В среднем на детоксикацию человеку требуется от 3 месяцев.
Контроль веса
Даже незначительное ожирение во время беременности может привести к осложнениям. У женщины повышается риск перепадов артериального давления, сильных отеков, поражения почек. Во время вынашивания ребенка масса дополнительно увеличивается на 7−9 кг за счет плаценты, растущей матки, веса малыша.
В сочетании с ожирением растущий вес создает сильные нагрузки на тазобедренные, коленные суставы, приводит к обострению остеохондроза, радикулита и других проблем. У женщин с лишним весом выше риск гестационного диабета и преэклампсии.
Правильное питание
За 2−3 месяца необходимо перестроиться на новый режим питания, полностью исключить из меню полуфабрикаты, газированные напитки. Рекомендуется значительно уменьшить употребление кофе, сладостей, сдобы.
Для поддержания оптимального веса и здоровья женщине необходимо употреблять больше белка, который содержится в молочных продуктах, яйцах, рыбе. Магазинные соусы лучше заменить на оливковое, льняное масло – источник ценных полиненасыщенных жирных кислот.
Правильное и рациональное питание насыщает ткани микроэлементами, помогает организму создать необходимый запас кальция, магния, йода. Это повышает иммунитет, снижает вероятность анемии, атеросклероза, улучшает состав крови.
План подготовки к беременности необходимо составлять совместно с врачом. Специалист подберет важные анализы, диагностические процедуры, скорректирует питание и витаминотерапию. Это сделает долгожданную беременность легкой без осложнений или неприятных ситуаций.
Автор статьи

Врач высшей категории, мама двух замечательных деток. Очень хочу, чтобы каждая моя пациентка могла испытать радость и счастье материнства!
Анализы на гормоны перед планированием беременности
Правильную подготовку к беременности лучше всего начать примерно за полгода до предполагаемого зачатия. Этого времени достаточно, чтобы выявить любые неблагоприятные факторы, которые могут повлиять на зачатие и развитие плода. Обязательно перед планированием беременности паре нужно сдать анализы крови на гормоны. С их помощью можно определить гормональный фон и нарушения в работе эндокринной системы.

Прием врача акушера-гинеколога, первичный от 2 500 руб.
Прием врача акушера-гинеколога, повторный от 2 500 руб.
В нашей Международной клинике Гемостаза вы сможете сделать необходимые тестирования крови и пройти другие диагностические мероприятия при планировании беременности. Мы имеем собственную лабораторию с научной базой, что позволяет выполнять любые анализы в максимально сжатые сроки.
Когда нужно сдать кровь на гормоны
Планирование беременности – важный и ответственный этап, который потребует от будущих родителей полного медицинского обследования. Некоторым парам обязательно потребуется сдать исследования на гормоны.
Прямыми показаниями к их проведению являются следующие факторы:
- Возраст супругов старше 35 лет.
- Нерегулярные менструации у женщины.
- Отсутствие зачатия в течение года регулярной половой жизни без контрацептивов.
- Выкидыши или замирания беременности в анамнезе.
- Подозрение на наличие доброкачественных и злокачественных образований.
- Ожирение у одного из партнеров.
- Снижение либидо.
Список анализов на гормоны для женщин
При планировании беременности рекомендуется сдать следующие исследования:
- Эстрадиол. Вырабатывается яичниками, является одним из самых значимых женских гормонов. Эстрадиол подготавливает матку и остальные половые органы к зачатию, а также обеспечивает правильное закрепление плода. Уровень этого гормона изменяется в зависимости от фазы менструального цикла, поэтому анализ рекомендуется сдавать на 2-5 или 21-23 дни цикла.
- Прогестерон. Это вещество необходимо для успешного протекания беременности. Недостаток гормона может спровоцировать выкидыш или замирание плода. Нормальные показатели прогестерона – 0,48-9,41 нмоль/л. Лучше всего сдавать исследование ближе к началу менструаций (то есть на 22-23 день цикла).
- Пролактин. Этот гормон вырабатывается в переднем отделе гипофиза, его основная функция – подготовка организма и молочных желез к выработке молока. Повышенный уровень гормона может свидетельствовать о ряде патологий и заболеваний: печеночной недостаточности, сахарном диабете, поликистозе яичников и т.д. Выполняют исследование на 21-25 день цикла. Показатели пролактина в норме – 6,3-49 пг/мл.
- Фолликулостимулирующий гормон (ФСГ). Это вещество синтезируется в гипофизе, а затем достигает яичников. Без такого гормона невозможно созревание яйцеклетки и ее выход в маточную трубу. Лучше всего сдавать исследование на 2-4 день цикла. Показатели в норме составляют примерно 1,39-9,9 Мед/мл.
- Лютеинизирующий гормон (ЛГ). Чаще всего исследование на этот гормон проводится совместно с ФСГ. Это вещество также способствует успешной овуляции и формированию желтого тела. Оптимальное время для проведения диагностики – с 3 по 8 или с 19 по 21 день менструаций. Показатели в норме – 14-95,6 МЕд/мл.
- Тестостерон. Мужской стероидный гормон, который в небольшом количестве присутствует и в женском организме. Повышение этого вещества приводит к оволосению по мужскому типу и огрублению голоса, также возникают проблемы с зачатием. Рекомендуется сдавать анализа на 6-7 день цикла. Показатели в норме – 0,45-3,17 пг/мл.
- АМГ(Антимюллеров гормон). Этот гормон вырабатывается фолликулами яичника и позволяет оценить репродуктивный потенциал женщины. Показатели в норме – 4-6,8.
- Гормоны щитовидной железы. Могут влиять на способность к зачатию, а также вызывать ряд других изменений в организме. Женщине рекомендуется обязательно сдать анализ на тиреотропный гормон (ТТГ). Его норма – 0,2-3,8 Мед/л. Также нередко назначается исследования на уровень тироксина, кортизола и 17-кетостероидов. Забор крови может осуществляться вне зависимости от менструального цикла.
Анализы на гормоны для мужчин
В период планирования беременности рекомендуется сдать ряд анализов и мужчинам. В частности, это:
- Тестостерон – главный мужской гормон, он отвечает за выработку спермы.
- Эстрадиол – гормон присутствует в мужском организме в небольших количествах, нужен для полноценного питания тканей и нормальной секреции семенной жидкости.
- Пролактин – этот гормон регулирует водно-солевой обмен, а также имеет прямое влияние на качество и количество сперматозоидов.
- ФСГ – гормон, отвечающий за выработку жизнеспособных сперматозоидов.
- ЛГ – это вещество поддерживает достаточную выработку тестостерона.
Подготовка к исследованиям
Анализы нужно сдавать натощак, после последнего приема пищи должно пройти примерно 8-10 часов. В течение 2-3 дней до диагностики следует отказаться от активных физических нагрузок и курения.
Для женщин каждый гормон рекомендуется сдавать в определенный день цикла. Подробные рекомендации пациентке даст врач-гинеколог или эндокринолог.
Запись в наш медцентр
В Международной клинике Гемостаза в Москве вы сможете сдать анализы на гормоны при планировании беременности по максимально доступным ценам. Мы проводим все необходимые исследования, которые помогут определить состояние репродуктивной системы и помочь в вопросе зачатия ребенка.
Будем ждать вас на консультации и диагностике по адресу: м. Арбатская / Кропоткинская, Б. Афанасьевский пер., д. 22. Записывайтесь при помощи онлайн-формы или по телефону: +7 (495) 106-91-83!
Источник https://medaboutme.ru/articles/gid_po_gormonam_beremennosti_kak_oni_vliyayut_i_zachem_nuzhny/
Источник https://institut-clinic.ru/planirovanie-beremennosti-dlya-zhenshhin/
Источник https://gemostaz.ru/uslugi/tsentr_ginekologii/vedenie_beremennosti_u_ginekologa/analizy-na-gormony/