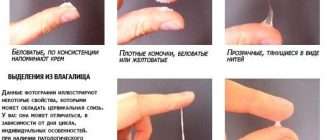
Токсоплазмоз и беременность: в чем опасность

Любое инфекционное заболевание представляет собой серьезный стресс для организма, и токсоплазмоз не является исключением. Эта болезнь входит в состав комплекса TORCH-инфекций, об опасности которого знает каждая беременная женщина. Огромную роль это заболевание играет в акушерстве и гинекологии, так как имеет трансплацентарный путь передачи. Информация, предоставленная статистиками, указывает на то, что около 25% всех женщин репродуктивного возраста инфицированы токсоплазмой. Что же представляет собой токсоплазмоз, последствия которого столь опасны для растущего в утробе малыша, и как же предотвратить инфицирование? Разбираемся на MedAboutMe.

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
Что такое токсоплазмоз и почему он возникает?
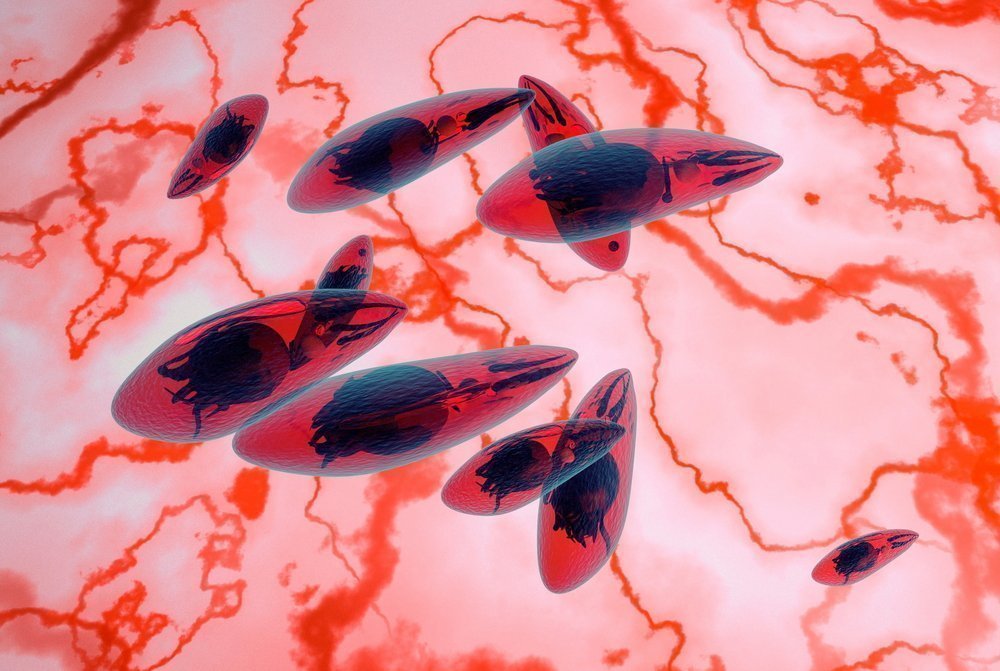
Токсоплазмоз — это паразитарное инфекционное заболевание, вызываемое микроорганизмом Toxoplasma gondii. Токсоплазма представляет собой мелкого паразита размерами от 3,5 до 9 мкм. Известно, что возбудитель может существовать в сразу нескольких формах, представленных ооцистой, цистой и тахизоитом. Ооциста и циста являются патогенными для человеческого организма. Принято считать, что единственным и основным переносчиком Toxoplasma gondii являются кошки: именно поэтому беременным женщинам советуют держаться подальше от усатых и хвостатых. Однако это утверждение не совсем верно: заражение действительно может произойти при контакте с испражнениями зараженного животного, но этот путь не является основным.
Нередко токсоплазмоз развивается при использовании загрязненных паразитами продуктов (в особенности мяса и мясных продуктов), а также при контакте с зараженной землей во время привычной работы на участке либо при потреблении овощей, ягод либо фруктов, не прошедших должную обработку. Токсоплазмы, представленные ооцистами, крайне жизнеспособны. Они способны долгое время провести в теплых и влажных условиях: это создает предпосылки для их передачи. После проникновения в организм беременной пациентки возбудитель трансформируется в тахизоит, который обуславливает появление основных признаков токсоплазмоза.
Таким образом, можно заключить, что существует несколько способов заражения: при употреблении инфицированного мяса, прошедшего плохую термическую обработку, при контакте с загрязненной землей или испражнениями больного животного, при трансплацентарной передаче от женщины к плоду и при переливании крови зараженного человека. До 70% всех случаев токсоплазмоза связано с потреблением загрязненных продуктов. Известно, что, если токсоплазма хотя бы один раз попадает в человеческий организм, информация о контакте с инфекцией в иммунной системе останется на всю жизнь.
Основные признаки токсоплазмоза
Токсоплазмоз, последствия которого крайне опасны для будущего ребёнка, протекает практически бессимптомно. Таким образом беременная женщина может даже не подозревать о развитии у нее такого опасного заболевания. Выраженная клиническая картина в большинстве случаев развивается на фоне пониженного иммунитета при ВИЧ, туберкулезе, сопутствующих бактериальных или вирусных патологиях. Длительность периода инкубации в этом случае составляет около 1,5-3 недель, после чего появляются первые признаки токсоплазмоза.
Острая форма болезни по своему течению может напоминать грипп: поднимается температура тела до фебрильных значений, развивается выраженное недомогание, общая слабость, головная боль, вялость и усталость, увеличиваются лимфатические узлы. Иногда пациентки жалуются на снижение аппетита, нарушения сна, легкую тошноту и расстройства стула, отмечают увеличение печени и селезенки. Признаки токсоплазмоза включают периодическое появление мышечных и суставных болей. У пациенток со сниженной активностью иммунитета также возрастает риск развития энцефалита, миокардита либо пневмонии.
Токсоплазмоз: последствия для плода
Токсоплазмоз недаром входит в состав группы TORCH-инфекций, оказывающих выраженное тератогенное воздействие. Крайне опасно для развивающегося плода заражение именно во время беременности (первичная форма недуга): хроническое заболевание довольно редко передается внутриутробно. Инфицирование в 90% случаев возникает в период с 1-го до 4-го месяца после проникновения возбудителя в плаценту. Известно, что чем раньше происходит заражение, тем более опасен токсоплазмоз, последствия которого могут сильно повлиять на дальнейшую жизнь малыша. Если токсоплазма попала в организм женщины в первом триместре беременности, это в 90% случаев приведет гибели плода и самопроизвольному выкидышу.
Если же малыш все же появится на свет, у него обнаруживаются тяжелые пороки развития: токсоплазма поражает центральную нервную систему, печень и органы зрения. Нередкими признаками недуга являются глухота, слепота, эпилепсия, ретинит, гепатит и миозит. Поздняя форма врожденного заболевания характеризуется развитием триады Сэбина: судорожным синдромом, внутричерепной кальцификацией, водянкой головного мозга и хориоретинитом. Реабилитировать и растить такого ребёнка довольно сложно: у него наблюдается выраженная задержка в развитии.
Лечение и прогнозы: возможно ли сохранить беременность?
Услышав страшный диагноз, каждая женщина задумывается о том, стоит ли сохранять беременность. В зависимости от наличия или отсутствия поражения плода рассматривают два основных направления терапии. Если при ПЦР-диагностике не было обнаружено признаков инфицирования, назначают макролиды (спирамицин). Препараты этой группы препятствуют накоплению токсоплазм в тканях плаценты: таким образом не осуществляется трансплацентарная передача.
Если же токсоплазмоз подтверждается, применяют антагонисты фолиевой кислоты и сульфаниламиды. Такая терапия направлена уменьшение тяжести последствий заболевания для ребёнка. Самой беременной женщине специфическое лечение не требуется: прогноз благоприятный. Прогноз же для будущего ребёнка определяется сроком инфицирования, своевременностью и адекватностью терапии. Решение о том, стоит ли делать прерывание беременности, принимает исключительно сама женщина. Профилактика заболевания включает мероприятия по обработке пищи и ограничению контакта с землей и домашними животными.
Читайте далее

Дом — место отдыха, красота, уют
Как создать уютный дом? Главное — вложить много денег? Вовсе нет. Есть секретные приемы, которые обойдутся недорого, при этом дадут большой эффект.
ОРВИ на разных сроках беременности

Производители товаров для будущих мам в своей рекламе часто рассказывают о том, что беременность – это самый счастливый период в жизни женщины. Для большинства женщин это так и есть. Но все же период вынашивания малыша – это еще и самые ответственные девять месяцев, когда будущей маме необходимо следить за образом жизни, питанием и отдыхом, а при возникновении каких-либо проблем со здоровьем – сразу же обращаться к врачу.
Чаще всего беременные женщины, так же как и все остальные, сталкиваются с ОРВИ. Согласно статистике, распространенность острых респираторных вирусных инфекций среди будущих мам может достигать 80%. Причем протекать заболевание может тяжелее, чем у других групп пациентов, ведь организм будущей мамы работает с повышенной нагрузкой. Давайте разберемся, как беременной женщине надо лечиться при заражении ОРВИ.
В группу острых респираторных вирусных заболеваний (ОРВИ, простуда) входит ряд инфекций, которые вызывают воспаление в области дыхательных путей – грипп, парагрипп (в отличие от гриппа, при этом заболевании обычно не наблюдается признаков тяжелой интоксикации и развития серьезных осложнений), аденовирусная, коронавирусная и другие инфекции.
Понятие «острые» в аббревиатуре ОРВИ указывает на то, что болезнь отличается повышенной интенсивностью протекания и активным выделением вирусов в окружающую среду, «респираторные» указывают на то, что заболевание поразило органы дыхательной системы, а термин «вирусные инфекции», соответственно, указывают на то, что к болезни привели именно вирусы. ОРИ – это острые респираторные инфекции, в которые входят ОРВИ. ОРИ могут вызывать не только вирусы, но и бактерии, грибы и другие возбудители.
Также существует аббревиатура ОРЗ – острые респираторные заболевания, в настоящее время этот термин не используется, на его место пришел упомянутый выше – ОРИ.
Чем опасны ОРВИ при беременности
Как уже упоминалось, ввиду большой нагрузки на организм у будущих мам повышены чувствительность и восприимчивость к инфекциям. У беременных женщин простуда и грипп чаще преобразуются в тяжелые и осложненные формы, которые нередко требуют госпитализации.
Высокую восприимчивость будущих мам к инфекциям можно объяснить наличием следующих специфических гестационных факторов:
- Ослабление иммунитета. Плод, который растет в матке, является чужеродным для женщины, ведь он на 50% состоит из генов отца. На этом фоне могут повыситься уровни прогестерона – «гормон беременности», который вырабатывается яичниками, надпочечниками и плацентой, а также кортизола – гормона, который защищает организм от стресса, вызванного фактом роста плода. Все это приводит к тому, что иммунная система работает не в полную силу и женщина может легко заразиться ОРВИ в ситуациях, в которых до беременности она бы не заболела.
- Повышенная легочная вентиляция. Беременность приводит к активации газо- и энергообмена. Рост плода требует много кислорода, поэтому у женщины увеличивается частота, глубина дыхания, а также изменяются легочные объемы. У нее меняется даже форма грудной клетки, которая становится слегка расширенной, при этом увеличивается реберный угол. Диафрагма располагается более высоко, что становится причиной уменьшения объема легких. Изменившееся дыхание женщины повышает риски проникновения вирусов в дыхательную систему.
- Набухание слизистой дыхательных органов. У беременных женщин наблюдается так называемое полнокровие капилляров, к которому приводит повышенный объем циркулирующей крови в организме, требующейся для нормального развития ребенка. Это приводит к тому, что слизистые становятся набухшими. Визуально это похоже на отек при воспалении. Набухание также способствует тому, что вирусы при попадании извне прочнее закрепляются в области дыхательных органов.
Как простуда и грипп влияют на беременность
Ученые доказали, что ОРВИ могут нарушать различные процессы в полости матки, например, изменять гормональный фон и препятствовать созреванию плаценты, которая играет решающую роль в обеспечении плода питательными веществами. Таким образом развивается фетоплацентарная недостаточность, способная привести к появлению множества проблем, в том числе самого страшного – гибели плода.
Пораженная вирусами плацента, в которой наблюдаются воспалительные и склеротические нарушения, на первых этапах развития заболевания приводит к тому, что плод начинает меньше двигаться. Можно сказать, что нерожденный малыш болеет вместе с мамой. Под влиянием вирусов у него может произойти задержка внутриутробного развития, которая не всегда компенсируется в дальнейшем. Также последствия ОРВИ могут стать причиной недоношенности и дефицита веса ребенка при рождении.
За ответом на вопрос, чем опасна простуда при беременности в вашем конкретном случае, необходимо обращаться к врачу. Ведь только он может дать рекомендации по лечению с учетом вашего анамнеза, возраста и вашего самочувствия на данный момент. Перед применением любых препаратов советуйтесь со специалистом, читайте инструкцию и убедитесь, что лекарство разрешено принимать во время беременности.
Как влияет на малыша простуда во время 1 триместра беременности
Во время первого триместра у ребенка уже формируются зачатки скелета и даже мышц, пищеварительный тракт, сердечно-сосудистая, нервная и мочевыделительная системы. Мозг координирует работу всех внутренних органов, а голова будущего малыша огромная по сравнению с размерами тела и занимает почти половину роста. Но даже такой крошечный плод к третьему месяцу вынашивания уже обладает мимикой и умеет двигать конечностями.
В начале своего роста плод очень «хрупкий», а воздействие ОРВИ может привести к нарушению деления клеток, что приводит к грубым порокам развития внутренних органов. Воспаление, которое вызывают вирусы, провоцирует образование биологически активных веществ, которые являются медиаторами воспаления. Эти вещества могут привести матку в тонус и негативно воздействуют на эндометрий – слизистую оболочку матки. Все это может стать причиной выкидыша на раннем сроке.
Простуда на ранних сроках беременности требует внимания самой будущей мамы и помощи специалистов после появления первых же симптомов.
Как ОРВИ влияет на плод во время 2 триместра беременности
Второй триместр многие будущие мамы называют «золотым периодом» беременности и считают его наиболее легким их всех трех. В это время происходит выравнивание гормонального фона, проходит токсикоз и у женщины появляется больше энергии, улучшает самочувствие. Плод в матке уже выглядит как маленький человечек, все его органы и системы почти сформированы, появились хватательный и сосательный рефлексы. У него уже есть двадцать зубов в деснах, активно развивается иммунная система, формируется кора головного мозга.
Во время второго триместра плацента уже более надежно защищает будущего малыша. Но ОРВИ по-прежнему могут нанести большой вред. Проникновение вирусов к плодным оболочкам и плаценте может привести к развитию воспалительных реакций, что создает угрозу прерывания беременности. У беременной женщины могут обостриться хронические заболевания, что в свою очередь усложнит процесс вынашивания.
Как ОРВИ влияет на течение беременности во время 3 триместра
Завершающий этап для будущей мамы и малыша обычно характеризуется существенным увеличением живота и груди у женщины. Наблюдается выраженная отечность, могут появиться одышка, частое мочеиспускание и выраженность вен на ногах, боли в спине. Ближе к сороковой неделе начинаются тренировочные схватки. Плод уже практически полностью сформировался.
В третьем триместре беременности существует высокий риск преждевременного излития околоплодных вод. ОРВИ и особенно грипп могут вызвать высокую температуру, которая может отрицательно повлиять на плацентарный кровоток. Результатом этого может стать кислородное голодание плода. Также вирус может проникнуть в легкие ребенка и привести к развитию внутриутробной пневмонии. В этом случае ребенку сразу после рождения будет требоваться помощь неонатолога и дыхательная поддержка.
Чем лечить ОРВИ при беременности
Организм здорового человека – это саморегулирующаяся живая система, которая способна защищать сама себя путем выработки высокоспецифичных антител. По этой причине большинство беременных женщин переживают грипп и простуду без серьезных осложнений и непоправимого влияния на здоровье будущего ребенка. Но далеко не все беременные женщины являются полностью здоровыми, к тому же определенные штаммы гриппа в некоторых случаях могут привести к нежелательным последствиям даже тех будущих мам, которые никогда не страдали никакими хроническими заболеваниями. Поэтому при первых клинических признаках ОРВИ и неприятных симптомах необходимо сразу записаться на прием к врачу.
Все женщины, вынашивающие ребенка, входят в группу повышенного риска по возможному развитию угрожающих жизни состояний. Для минимизации этого показано применение противовирусных препаратов. Всемирная организация здравоохранения рекомендует начинать подобное лечение как можно раньше, лучше всего – в течение сорока восьми часов после появления первых симптомов. Но даже если вы не успели в первые два дня – терапию можно начать и позже. Противовирусные и другие препараты при беременности можно принимать только после консультации врача.
Стоит признать, что сегодня не существует универсальных лекарственных средств, которые способны бороться со всеми патогенами, ответственными за развитие гриппа и простуды. Вирусы очень изменчивы, каждый сезон на планете появляются новые штаммы, которые через некоторое время исчезают, лекарство в столь короткий срок разработать невозможно [i] . В этой ситуации необходимы лекарства, которые действуют не на конкретные белки вирусов, а действующие комплексно на клеточные и гуморальные иммунные механизмы. Например, при беременности можно принимать ряд иммуномодуляторов [ii] . Пример такого препарата – это противовирусный препарат ВИФЕРОН.
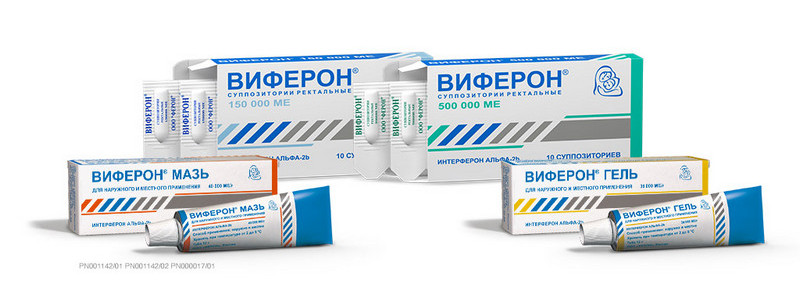
Как применять иммуномодулятор ВИФЕРОН при беременности
Препарат ВИФЕРОН содержит интерферон альфа-2b человеческий рекомбинантный и обладает противовирусными и иммуномодулирующими свойствами. Он помогает остановить размножение вируса в организме человека, что является важным фактором лечения и профилактики вирусных заболеваний. ВИФЕРОН выпускается в виде свечей (суппозиториев), мази или геля. Препарат можно применять в составе комплексной терапии, вместе с жаропонижающими и антибиотиками. Далеко не все противовирусные препараты подходят для беременных женщин, а ВИФЕРОН Свечи можно применять с 14-й недели, мазь и гель – на любом сроке.
Согласно исследованиям, применение препарата ВИФЕРОН у беременных женщин способствует сокращению продолжительности симптомов интоксикации (лихорадка выше 38,5°С, вялость/слабость, озноб, головная боль). При анализе осложнений ОРВИ в группе этих пациенток, получающих ВИФЕРОН, пневмония и одышка встречались достоверно реже по сравнению с группой беременных, находящихся лишь на симптоматической терапии. Установлено, что применение противовирусной терапии в лечении беременных с ОРВИ достоверно снижало частоту обострений хронической патологии (хронический гайморит, хронический бронхит, бронхиальная астма, хронический пиелонефрит), что может быть обусловлено иммуномодулирующим действием рекомбинантного интерферона альфа. В группе новорожденных от матерей, получавших только симптоматическую терапию по ОРВИ, была достоверно выше частота рождения маловесных детей (масса при рождении [iii] .
Схема применения препарата ВИФЕРОН Суппозитории при беременности
Суппозитории ректальные 500 000 МЕ применяют по одному суппозиторию 2 раза в сутки через 12 часов ежедневно в течение 5 суток, начиная с 14-й недели беременности. По клиническим показаниям терапия может быть продолжена.
Схема применения препарата ВИФЕРОН Гель при беременности
| Заболевание | Кратность / длительность применения | Способ применения |
|---|---|---|
| ОРВИ и грипп (лечение) | 3-5 раз в день / 5 дней | Полоску геля длиной не более 0,5 см наносят на предварительно подсушенную поверхность слизистой оболочки носа |
| ОРВИ и грипп (профилактика) | 2 раза в день / 2-4 недели |
Схема применения препарата ВИФЕРОН Мазь при беременности
| Заболевание | Кратность / длительность применения | Способ применения |
|---|---|---|
| ОРВИ и грипп (лечение) | 3-4 раза в день / 5 дней | Мазь наносят тонким слоем на слизистую оболочку носовых ходов |
Кто находится в группе риска при простуде у беременных
ОРВИ особенно тяжело протекают у беременных женщин, которые столкнулись со следующими заболеваниями и состояниями:
- лишний вес и ожирение;
- сахарный диабет и другие заболевания эндокринной системы;
- заболевания сердечно-сосудистой системы;
- аллергии;
- аутоиммунные расстройства.
Повышенный риск развития осложнений наблюдается у будущих мам с любыми хроническими заболеваниями, в том числе с такими распространенными, как тонзиллит и фарингит. Строгие диеты перед беременностью с дефицитом питательных веществ, анемия, синдром хронической усталости и проблемы со сном тоже повышают риск развития ОРВИ и в дальнейшем различных осложнений.
Когда необходима госпитализация при гриппе у беременных женщин
Обращайтесь за срочной медицинской помощью в следующих случаях:
- затрудненное дыхание;
- спутанность сознания, головокружение, проблемы с передвижением;
- резкие боли в области головы, грудной клетки, живота, мышц;
- задержка мочеиспускания;
- резкое повторное повышение температуры после нормализации состояния;
- судороги всего тела;
- снижение двигательной активности плода.
Беременных женщин с симптомами гриппа госпитализируют в инфекционный стационар, где сразу же проводят лабораторные исследования и начинают лечить женщину с учетом выявленных штаммов инфекции.
Народные средства от простуды при беременности
Во время вынашивания малыша нежелательно применять многие популярные народные средства. Например, не рекомендуются к употреблению такие эфирные масла, как масло сосны, мяты, полыни, эвкалипта – все они могут вызвать аллергию и отек слизистой носа. При применении леденцов и пастилок от боли в горле предварительно уточняйте у врача, не содержат ли они ингредиентов, нежелательных для беременных женщин.
Травы тоже можно заваривать не все. Не экспериментируйте во время беременности, лучше отдайте предпочтение привычному горячему зеленому чаю с лимоном и медом, отвару шиповника и компоту из сухофруктов. Имбирь, если к нему нет аллергии, поможет не только облегчить состояние при катаральных симптомах, но и снимет утреннюю тошноту.
Парить ноги в горячей воде беременным женщинам нельзя. При желании согреться можно опустить в горячую воду руки. Можно укутаться, надеть теплые носки и забраться под одеяло: покой и достаточной сон помогают при ОРВИ наравне с лекарственными препаратами.
Токсоплазмоз и беременность

Токсоплазмоз — довольно опасное инфекционное заболевание, которое может повлечь серьезные патологии. При этом человек от человека заразиться не может. Инфицирование наступает вследствие пересадки органов, переливания крови или внутриутробно, то есть от матери к ребенку.
Профилактика токсомплазмоза
Беременность практически для каждой женщины – это ожидание долгожданного малыша. В связи с этим каждая будущая мама беспокоится о его здоровье еще в период своей планирования и беременности. Ведь довольно часто здоровью ребенка, который еще не родился, угрожает множество различных инфекций и мочеполовой системы в том числе.

Токсоплазмозом называют инфекционное заболевание, возбудителем которого выступает внутриклеточный паразит Toxoplasma gondii. Можно сказать, что для человека данное заболевание практически не представляет опасности.
Обычно, больной заражается при проглатывании этого внутриклеточного возбудителя. Для человека, зачастую, источником инфекции выступают кошки, которые инфицируются при поедании зараженного сырого мяса. В окружающую среду животные выделяют возбудитель с фекалиями, который сохраняет свои инфекционные свойства, как минимум один год.
Кроме того, человеку инфекция может передаваться также через непастеризованное молоко и мясо, которое прошло слабую термическую обработку. Человек, больной токсоплазмозом не является переносчиком инфекции, и поэтому другой человек не может от него заразиться. Исключение выступает пересадка органов, переливание крови и внутриутробное заражение (мать – плод).
Симптомы токсоплазмоза

Зачастую, заболевание протекает бессимптомно (80% случаев). Острая фаза токсоплазмоза, как правило, протекает генерализованно, другими словам затрагивает все органы и системы зараженного организма. У больного повышается температура, возникает слабость, сонливость и озноб, наблюдается увеличение печени и селезенки, появляется сыпь на теле, снижается тонус мышц и даже возможное косоглазие.
При постепенном протекании воспалительных процессов у плода развивается гидроцефалия либо водянка головного мозга, наблюдается изменения со стороны глаз. Хроническое течение токсоплазмоза вызывает довольно серьезные изменения центральной нервной системы, процесс которых необратим. Как правило, это слепота, умственное отставание ребенка и прочие патологии.
Последствия заражения токсоплазмозом беременной
В период беременности данному заболеванию врачи уделяют особое внимание. Если во время вынашивания ребенка женщина подхватила данную инфекцию, то высока вероятность того, что плод также будет инфицирован токсоплазмозом, потому что распространяется инфекция через плаценту.
Стоит отметить, что более тяжелые последствия имеет заражение заболеванием в первом триместре, нежели в третьем. Последствия различные, среди которых самопроизвольный выкидыш либо внутриутробная гибель. Если же плод выживает, то высока вероятность того, что ребенок родится с врожденным токсоплазмозом. У менее 25 % новорожденных, у которых установлен диагноз врожденный токсоплазмоз, наблюдаются видимые признаки наличия инфекции с самого рождения: низкий вес, увеличение селезенки и печени, анемия, желтуха и конвульсии. У остальных же детей при рождении не наблюдается никаких симптомов, однако, со временем возможное проявление слепоты, глухоты и задержки умственного развития.

Правда, не все женщины, которые в период беременности перенесли токсоплазмоз, рожают ребенка с данным врожденным заболеванием. Вероятность того, что инфекция матерью будет передана ребенку, составляет в среднем 45-50%.
К огромному счастью, что частота заражения токсоплазмозом во время беременности ничтожно мала и составляет на одну тысячу женщин в положении 1 – 5 случаев.
Если же когда-то в прошлом (до беременности) женщина переболела токсоплазмозом, то ее организм выработал защитные факторы, так называемые антитела, которые и сформировали иммунитет к данному возбудителю. Они то и обеспечивают защиту плоду от врожденной инфекции, если во время беременность будущая мать вновь встретится с Toxoplasma gondii. Можно смело сказать, что женщине, у которой к началу беременности, имеются антитела к токсоплазмозу, нет причин для волнения. Стоит подчеркнуть, что около 30% населения уже имеет иммунитет к данному заболеванию.
Диагностика токсоплазмоза
Как уже выше описывалось, наиболее тяжелые формы заболевания встречаются у детей, заразившихся во внутриутробный период развития. Именно по этой причине, очень важно во время беременности диагностировать данное заболевание.

При обнаружении у беременной в крови антител IgG и IgM, то, как правило, врачи рекомендуют провести тест на авидность IgG. На 12-14 недели беременности, в случае высокой авидности IgG, зачастую выше 40%, практически исключает вероятность заражения токсоплазмозом в период вынашивания ребенка и соответственно инфицирования плода. При этом низкая авидность – это не показатель того, что недавно человек был инфицирован. В этом случае рекомендуется повторить тест спустя две-три недели, по которому и определяется, растет ли количество титр антител.
Следует отметить, что об отсутствии хронических форм заболевания свидетельствует также наличие проб внутрикожных с токсоплазмином и отрицательных серологических реакций (при условии отсутствия ВИЧ). Наличие IgM без проявления клинических симптомов токсоплазмоза, говорит о том, что первичное инфицирование произошло перед этим в течение 13 месяцев.
Для установления факта инфицирования плода женщиной в положении, нередко проводят анализ околоплодных вод на ДНК токсоплазмы. Данный метод диагностики называют полимеразной цепной реакцией, сокращено ПЦР. В том случае если данный анализ отрицательный, то волноваться нет причин, так как плод совершено здоров.
Однако для уточнения диагноза, а также чтобы определить степень инфицирования еще не рожденного ребенка рекомендуется провести также дополнительное обследование.

Инструментальные методы диагностирования включают много различных способов, которые позволяют определить проявления Toxoplasma gondii. Таким образом, если существуют симптомы того, что была поражена центральная нервная система (головной мозг), проводят либо компьютерную томографию, либо магнитно-ядерный резонанс. Данное обследование дает возможность определить именно очаги воспаления мозга, которые были вызваны токсоплазмозом.
Еще одним вариантом исследования является биопсия, во время которой берут участок ткани, пораженный токсоплазмозом, и проводят его изучение под микроскопом. Стоит отметить, что этот метод обследования применяют весьма редко.
Если женщина, проводя исследования в период планирования ребенка, либо при первом визите к врачу относительно настоящее беременности, выясняет, что нет иммунитета к возбудителю Toxoplasma gondii (никогда ранее не болела данным заболеванием), то ей рекомендуется принять определенные меры, которые помогут избежать инфицирования в период вынашивания ребенка.
Основные рекомендации беременным женщинам, помогающие уберечься от токсоплазмоза

- Если в вашем доме живет кошка, то на улицу ее не стоит выпускать, так как и кормить животное сырым мясом. Очень важно не убирать за кошкой, а доверить данную процедуру другим членам вашей семьи. Кошку не прислоняйте к своему лицу и не впускайте в свою постель, так как возможное заражение токсоплазмозом при вдыхании возбудителя инфекции с поверхности шерсти. После кошки тщательно мойте руки.
- Все мясные продукты необходимо подвергайте хорошей термической обработки. Возбудитель Toxoplasma gondii в мясе погибает при его охлаждении до — 20 градусов на протяжении двух дней либо нагревании до + 66 градусов. Откажитесь от употребления в пищу мясных блюд с кровью.
- Молоко пейте только пастеризованное, а также чистую воду;
- Работая с почвой, будь-то в огороде либо в саду, обязательно надевайте перчатки;
Если вам требуется провести анализ на установления факта, болели ли вы токсоплазмозом до вашей беременности и опасно ли именно для вас данное заболевание рекомендуется записаться на прием к опытному врачу-гинекологу. Он с готовностью даст вам ответы на все волнующие вопросы и проведет необходимые анализы. О времени приема акушеров-гинекологов Диамед, а также по любым другим вопросам звоните в наши клиники, мы с радостью поможем вам!
Источник https://medaboutme.ru/articles/toksoplazmoz_i_beremennost_v_chem_opasnost/
Источник https://viferon.su/orvi-na-raznykh-srokakh-beremennosti/
Источник https://diamed.ru/articles/akusherstvo/toksoplazmoz-i-beremennost/