Бесплодие эндокринное
Эндокринное бесплодие (ЭБ) занимает почти 40% в структуре бесплодного брака.
Несмотря на большое разнообразие клинических и лабораторных проявлений его, существует единый признак для всех форм — ановуляция.
Ановуляция возникает при нарушении связей в системе «гипоталамус-гипофиз-яичники».
Симптомы эндокринного бесплодия
О наличии патологии свидетельствует 2 признака – нарушения менструального цикла и невозможность забеременеть. Задержки не всегда одинаковые по времени и в будущем цикл может полностью остановиться. Между менструациями часто появляются болевые спазмы с образованием мажущих кровянистых выделений. В редких случаях менструации прекращаются, а вместо них происходит маточное кровотечение. Дополнительно появляются следующие симптомы:
- Значительное увеличение количества пролактина и появление выделений из сосков, а также увеличение в размерах молочных желез.
- Острая боль внизу живота и в поясничном отделе.
- Во время ПМС появляются сильнейшие боли, и увеличивается температура тела.
- Нарушается метаболизм андрогенов, что приводит к появлению акне и облысению.
- Резко меняется вес тела (увеличивается или снижается).
Причины эндокринного бесплодия
Дисфункция гипофиза или гипоталамуса – образуется после повреждений грудной клетки или головного мозга и приводит к значительному увеличению пролактина. Это снижает количество ФСГ и ЛГ, что ухудшает работу яичников.
Нарушение метаболизма андрогенов – усиленная выработка тестостерона проводится в надпочечниках или яичниках. Нередко патология появляется на фоне поликистозных яичников. Дисбаланс мужских гормонов приводит к бесплодию.
Низкий уровень эстрогенов – падение эстрадиола, прогестерона и пролактина приводит к нарушениям при креплении плодного яйца к матке и ухудшает работу маточных т
Низкий или высокий вес – для нормального функционирования гормональной системы нужно поддерживать оптимальное количество жировой ткани и не допускать ожирения или дистрофии. Это приводит к нарушению функции яичников и снижению уровня гормонов, что становится причиной бесплодия.
Синдром резистентных яичников – это ухудшение связи между яичниками и гипофизом, что снижает чувствительность к ФСГ и ЛГ. Часто патология появляется после повреждения яичников из-за стресса, медикаментов, травм, недостаточного питания.
Истощение яичников – менопауза у женщин в возрасте 35-40 лет приводит к полному бесплодию из-за снижения выработки гормонов.
Формы эндокринного бесплодия

Выделяют несколько форм при ановуляторном бесплодии у женщин в зависимости от причины и клинических проявлений:
- недостаточность яичников;
- гипоталамо-гипофизарная недостаточность;
- гиперпролактинемия;
- синдром поликистозных яичников (СПКЯ) центрального генеза;
- СПКЯ надпочечникового генеза;
- СПКЯ яичникового генеза;
- гипотиреоз.
Диагностика эндокринного бесплодия
Правильная диагностика ЭБ возможна только после определения концентрации гормонов в плазме крови. На 5-7-й день менструального цикла (естественного или стимулированного) или на фоне аменореи изучают концентрации в крови гормонов — лютеинизирующего (ЛГ), фолликулостимулирующего (ФСГ), пролактина, тиреотропного (ТТГ), эстрадиола, прогестерона, тестостерона свободного, дигидротестостерона, 17-оксипрогестерона, дигидроэпиандростендиона, андростендиона, кортизола, свободного тироксина. Однократное исследование гормонов позволяет выявить лишь синдром резистентных яичников (синдром преждевременного истощения яичников). Для уточнения форм ЭБ проводят диагностические пробы (прогестероновую, дексаметазоновую, с гонадолиберином и др).
Наши врачи







Лечение эндокринного бесплодия
Принципом лечения эндокринного женского бесплодия является обеспечение овуляции. Соответственно выявленной форме проводится лечение препаратами, снижающими уровень пролактина, андрогенов; компенсирующими инсулинорезистентность и гипотиреоз. Вслед за чем переходят к стимуляции овуляции и суперовуляции.
Схемы стимуляции принципиально одинаковые и при ВРТ (вспомогательных репродуктивных технологиях). Индукция овуляция проводится под тщательным ультразвуковым и гормональным мониторингом фолликулогенеза.
При правильном определении причин ановуляторных нарушений и выборе соответствующего лечения с использованием современных индукторов овуляции можно добиться высокой эффективности реабилитации репродуктивной функции у женщин, страдающих эндокринным бесплодием.
Прогноз эндокринного бесплодия
Чтобы сделать точный прогноз и установить диагноз, требуется комплексная консультация эндокринолога и гинеколога. Более чем в 70% случаев можно избавиться от заболевания без хирургического вмешательства. При восстановлении овуляции и отсутствии тяжелых травм беременность наступает уже в течение 7-8 циклов употребления гормональных препаратов. Если беременность наступила, то проводится госпитализация для тщательного контроля (часто происходят нарушения координации и слабость родовой деятельности). При нарушениях в работе гипофиза и гипоталамуса и значительного снижения ЛГ и ФСГ достичь результатов исключительно при помощи гормональной терапии намного сложнее.
Профилактика
Приступить к профилактике эндокринного бесплодия нужно с ранних лет. В детском возрасте привести к развитию патологии могут следующие заболевания:
- Токсоплазма.
- Инфекции.
- Хронический тонзиллит.
- Грипп.
- Ревматизм.
Часто болезнь развивается на фоне дисбаланса в гормональной системе, который вызван сильнейшими стрессами и эмоциональными переживаниями. Поэтому физическому и эмоциональному воспитанию нужно уделять важное внимание.
В подростковом и взрослом возрасте бесплодие появляется по следующим причинам:
- Изнасилования и сексуальные травмы.
- Осложнения во время родов.
- Аборт.
- Воспалительные процессы в половой системе.
- Интоксикации.
Ведение здорового образа жизни, исключение физических и психологических травм, а также регулярное посещение гинеколога и эндокринолога позволят предупредить развитие патологии на раннем этапе и провести консервативное лечение.
Многопрофильная клиника ЦЭЛТ в Москве располагает широким спектром лабораторной и инструментальной диагностики эндокринного и других видов бесплодия, квалифицированные врачи-гинекологи всегда готовы прийти на помощь в лечении.
Наши услуги
Администрация АО «ЦЭЛТ» регулярно обновляет размещенный на сайте клиники прейскурант. Однако во избежание возможных недоразумений, просим вас уточнять стоимость услуг по телефону: +7 (495) 788 33 88
Гормональное бесплодие – помогут только гормоны?
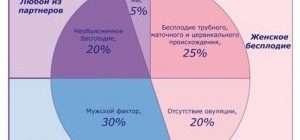
Женское бесплодие – это неспособность женщины к зачатию в репродуктивном возрасте, при этом до 15% причин связаны с редкими или вовсе отсутствующими овуляциями. О бесплодии говорят в том случае, если в течение 1 года регулярной половой жизни беременность не наступает. Это правило справедливо для женщин моложе 35 лет. Если партнерша старше 35 лет, то на самостоятельные попытки зачатия отводится не более полугода. Затем надо искать причины и действовать, т.к. с каждым годом овариальный резерв (количество фолликулов в яичниках) неуклонно снижается. Обследоваться начинает как женщина, так и мужчина.

Признаки гормонального бесплодия у женщин
Отсутствие овуляции не всегда имеет какие-то специфические проявления. У одних женщин эта форма гормонального бесплодия приводит к задержкам менструации или их длительному отсутствию, а у других – никак не отражается на менструальном цикле, то есть клинические симптомы отсутствуют.
Поставить правильный диагноз помогает ультразвуковая фолликулометрия, когда во второй фазе не определяется желтое тело, и гормональные тесты (низкий уровень прогестерона на 19-21-й день цикла). Это типичные признаки гормональных сбоев.
Помимо этого заподозрить эндокринную проблему бесплодия стоит в следующих случаях:
- избыточная масса тела и ожирение или, наоборот, дефицит веса;
- нерегулярный менструальный цикл;
- рост волос в нетипичных местах;
- чрезмерное выпадение волос, их ломкость и сухость кожи (могут быть признаками гипотиреоза);
- ранее (до 45 лет) прекращение менструаций у матери, бабушки или старшей сестры (может указывать на генетически предопределенный низкий овариальный резерв у женщин близкой степени родства).
Однако лечение проводится только после установки диагноза гормонального бесплодия и выявления конкретной причины, вызвавшей сбой в женском организме.
Причины гормонального бесплодия
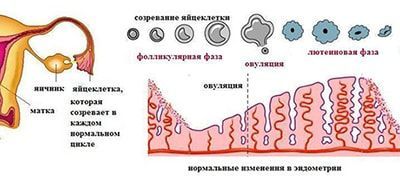
Механизм овуляции у женщины достаточно сложный и состоит из нескольких фаз:
- Процесс выбора доминантного фолликула. Так, в начале менструального цикла в яичниках начинают активно развиваться около 10-20 примордиальных фолликулов. Вскоре основная их часть подвергнется обратному развитию, и только 1 (реже 2-3) продолжат развиваться дальше. Именно этот фолликул (ы) и называется доминантным.
Если менструальный цикл у женщины является ановуляторным, то имеются сбои на любом из этих этапов – либо нарушен процесс выбора доминантного фолликула, либо страдает процесс роста и развития, либо нарушено отделение яйценосного бугорка и т.д.. В результате в яичнике сохраняется множество маленьких фолликулов, которые выделяют мужские половые гормоны и при этом практически не синтезирует женские, в первую очередь эстрадиол. Зачастую эти патологические изменения происходят на клеточном уровне и связаны с разбалансировкой систем регуляции. На этапе обследования важно выяснить, какой механизм страдает, и какова наиболее вероятная причина, чтобы проводить целенаправленное лечение гормонального бесплодия.
Предрасполагают к сбою овуляции следующие факторы:
- недостаточная масса тела;
- психо-эмоциональные стрессы и потрясения;
- чрезмерные физические нагрузки;
- малая продолжительность ночного сна (менее 8 часов);
- воспалительные заболевания;
- травматические повреждения головного мозга;
- инфекции, которые могут поражать высшие центры регуляции менструального цикла;
- повышенный уровень пролактина функционального или органического происхождения;
- заболевания надпочечников и щитовидной железы;
- синдром поликистоза яичников;
- искусственные прерывания беременности;
- послеродовые осложнения, в первую очередь обильные кровотечения;
- истощение фолликулярного аппарата, которое развивается с возрастом;
- хронические заболевания внутренних органов;
- эндометриоз с нарушением процесса овуляции;
- прием нестероидных противовоспалительных препаратов в повышенных дозах.
У некоторых женщин может быть сочетание нескольких причин. Такие формы гормонального бесплодия требуют более сложного лечения.
Лечение гормонального бесплодия у женщин
Цель терапии гормонального (ановуляторного) бесплодия состоит в том, чтобы индуцировать рост фолликула и подобрать оптимальные сроки для зачатия. Целенаправленно действующий препарат подбирает гинеколог на основании установленного диагноза, уровня эстрогенов в крови и причины выявленных расстройств.

Гормональная терапия при бесплодии
Стимуляционная терапия может приводить к росту большого числа фолликулов и тем самым повышать вероятность многоплодной беременности, особенно в первые 1-2 цикла ее приема. Иногда, даже несмотря на правильное применение схем стимуляции овуляции с использованием самых современных препаратов, так и не удается добиться желаемого результата. Это еще раз доказывает, что механизм овуляции достаточно сложный и многогранный, и зачастую нарушения развиваются на уровне клетки или ее рецепторного аппарата, что практически невозможно выявить объективными методами диагностики, даже самыми передовыми. В результате для женщины остается единственный шанс лечения гормонального бесплодия – программа ЭКО. Но и здесь бывают неудачи, скорее всего, связанные с отсутствием коррекции исходного состояния фолликулов и продолжающимся действием невыявленных функциональных причин.
Тонкие клеточные и молекулярные механизмы регуляции менструального цикла могут легко выйти из строя под влиянием стресса, вредных привычек, несбалансированного питания, плохой экологической обстановки, малоподвижного образа жизни, недосыпания и еще ряда причинных факторов, которые практически постоянно присутствуют в жизни современной женщины. Да, и возраст вносит свои коррективы, снижая с каждым годом шансы на успешное зачатие.
Методы аллопатической медицины широко применяются в лечении эндокринного бесплодия у женщин. С помощью фармакологических препаратов гинекологи «пытаются» заставить яйцеклетку созреть, выйти из фолликула и оплодотвориться. Но не всегда эти процессы могут быть осуществлены так, как задумано. Даже при комплексной поэтапной терапии и правильно поставленном диагнозе эффективность стимуляции овуляции составляет 60-70%. Все это в очередной раз подчеркивает, что до сих пор неизвестны детали всех этапов успешного фолликуло- и овогенеза.
Препараты при гормональном бесплодии
Многие нарушения начинают развиваться на уровне молекул и клеточного взаимодействия. Поэтому парадигма лечения гормонального бесплодия может быть дополнена нутрицевтической медициной, в рамках которой отдельно выделяется система биорегуляции. Это научное направление, которое изучает молекулярные и клеточные механизмы, позволяющие восстанавливать физиологические функции организма с помощью введения комплексов органоспецифичных белков (при гормональном бесплодии они должны действовать на уровне яичников).
Наш организм на 20% состоит из белков, многие из которых специфичны для определенных органов и отвечают за определенные функции. Оказывается, белки-биорегуляторы делают наш организм единой системой. Когда развивается белковый дефицит, происходит разбалансировка в работе всех систем организма (где-то более явная, где-то менее явная), и репродуктивная – не исключение. Со временем этом может стать причиной гормонального бесплодия.
Еще больший толчок к изучению механизмов биорегуляции дало открытие Нобелевского призера Гюнтера Блобела. Ученый в 1999 году сделал сенсационное научно-обоснованное заявление о том, что белки имеют собственные сигналы, управляющие транспортом и собственной локализацией в клетке. Этот транспортный код зашифрован непосредственно в белковой молекуле. Когда нарушается процесс саморегуляции, клетки становятся особенно уязвимыми перед воздействием неблагоприятных факторов, которые с легкостью их повреждают. В сочетании с расстроенными процессами самовосстановления это создает фон для развития сначала функциональных расстройств, а затем органических. Поэтому чтобы защитить органы от повреждения естественным образом, важно восстановить систему собственной биорегуляции и тем самым убрать невидимую невооруженным глазом причину гормонального бесплодия.
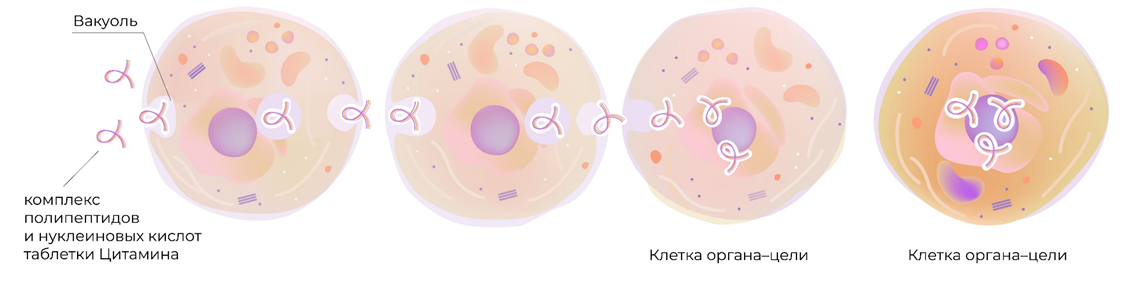
Все развитые страны мира занимаются разработкой биорегуляторных пептидов (цитаминов), которые представляют собой оптимальное белковое «меню» для определенных органов. Российские ученые разработали уникальное средство для поддержания сбалансированной работы яичников на должном уровне. Это Овариамин, который содержит пептиды, нуклеиновые кислоты, витамины и минералы. Такая терапия помогает в устранении причин гормональных расстройств.
Овариамин проявляет «адресность» воздействия, действуя точно в цель. Благодаря процессам трансцитоза, таблетки, принятые внутрь, достигают яичников в неизменном виде. Трансцитоз состоит из 2 этапов. При эндоцитозе клеточная мембрана углубляется внутрь клетки с образованием пузырька, в котором и содержится комплекс биорегуляторных пептидов. Не изменяя своей химической формулы и пространственной ориентации, вещество достигает противоположного полюса клетки. Пузырек сливается с мембраной и комплекс полезных соединений поступает во внеклеточное пространство, то есть реализуется процесс экзоцитоза. Так один механизм поэтапно сменяет другой, пока поступившие биорегуляторы в составе Овариамина не достигнут цели – яичников.

Средство рекомендуется в рамках комплексной терапии гормонального бесплодия у женщин для повышения шансов успешного зачатия, как в программах ЭКО, так и в естественном цикле.
- натуральный состав, представленный комплексами природного происхождения, содержащими пептиды, нуклеиновые кислоты, микроэлементы и витамины;
- высокая безопасность – отсутствие вреда для организма подтверждено серией исследований и выданы соответствующие свидетельства о регистрации;
- результативность – эффективность в восстановлении работы яичников подтверждена Решением Экспертов Института Питания РАМН.
Овариамин помогает защитить яичники от повреждения и позволяет улучшить процессы выбора, роста и созревания фолликулов, создавая оптимальные условия для овуляции. Рекомендуется применять как на этапе подготовки к ЭКО, так и для повышения шансов естественного зачатия. Применяется в составе комплексного лечения гормонального бесплодия.
— Вернуться в оглавление раздела «Гинекология»
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Эндокринное бесплодие у женщин и мужчин
Если женщина не может зачать более года, то необходимо обратиться к специалисту и пройти обследование, так как нередко причиной ненаступления беременности становится неправильная работа органов эндокринной системы.

Характеристика заболевания
Первичное бесплодие эндокринного генеза — это заболевание, которое характеризуется дисфункцией гормонального фона, влияющей на репродуктивную функцию.
По данным Всемирной организации здравоохранения у более половины пар, которые не могут зачать ребенка это происходит по причине мужского бесплодия. Поэтому прежде, чем женщине проходить обследования, мужчине необходимо сделать спермотограмму для определения количества и подвижности спермотозоидов.
Стоит понимать, что в организме человека все процессы взаимосвязаны и нарушения в работе одних органов могут влиять на функции других органов, в том числе и репродуктивную функцию.
Эндокринное бесплодие — это собирательное название нарушений в работе гормональной системы, которые приводят к нарушениям репродуктивной функции. Такое состояние может быть вызвано различными причинами, но основной проблемой становится дисфункция яичников: нерегулярное наступление овуляции или ее полное отсутствие.

Специалисты выделяют два типа эндокринного бесплодия:
- первичное — обозначает нарушение, когда при регулярной половой жизни без предохранения со здоровым партнерам у женщины более года не наступает беременность и ранее ее никогда не было;
- вторичное — состояние, когда в прошлом у женщины имелись беременности, однако, в данный период времени при регулярной половой жизни со здоровым партнерам беременности не наступает.
Если взять все случаи бесплодия у женщин, то 40% из них возникают вследствие нарушения работы эндокринной системы.
Причины вызывающие эндокринное бесплодие
Существует несколько причин, которые вызывают патологию. Большинство из них связаны с дисфункцией органов эндокринной системы, а также последствиями этой дисфункции.
Нарушения работы щитовидной железы
У щитовидной железы есть ряд заболеваний, которые изменяют выработку ее гормонов. Например, при гипотиреозе вырабатывается недостаточно гормонов, а при тиреотоксикозе их излишек, а это все напрямую влияет на репродуктивную функцию.
Гиперандрогения
Данное заболевание характеризуется избытком выработки мужских половых гормонов в организме женщин. Патология выражается излишним ростом волос на теле (по мужскому типу), часто наблюдается поликистоз яичников, может наблюдаться ожирение, расстройство цикла.
Гипоталамо-гипофизарные нарушения
Наиболее часто нарушения данных органов происходят вследствие различных черепно-мозговых травм, из-за присутствия новообразований вблизи них, либо в них. При дисфункции гипоталамуса или гипофиза может в больших количествах образовываться гормон пролактин, который будет нарушать выработку других половых гормонов, что влияет на работу яичников у женщины. Если нарушается функция яичников, то овуляция может быть затруднена или отсутствовать.

Синдром резистентных яичников
Патология возникает из-за разрушения связи между гипофизом и яичниками. Яичники перестают реагировать на гормоны, выделяемые гипофизом (ЛГ и ФСГ). Такое часто происходит при хронических инфекциях, эмоциональных стрессах, а также стрессах физических, например, при жестких диетах, отказа от еды на длительный срок, при дефицитах витаминов и минералов в организме.
Малое количество женских половых гормонов
Эстрогены — это женские половые гормоны, при их недостаточной выработке, а также при малом количестве прогестерона, может как не наступить беременность, так и прерваться на ранних сроках.
Переизбыток или недостаток веса
Жировая ткань в норме должна присутствовать в организме женщины. Ее переизбыток, как и недостаток вызывает нарушение метаболических процессов во всем организме, и напрямую влияет на репродуктивную функцию.
Генетические мутации
Еще на этапе формирования, у человека могут происходить различные мутации генов, которые вызывают нарушения развития половых органов и др. Следствием генетических нарушений могут стать полное отсутствие овуляции, менструаций, нарушение выработки гормонов, эндокринное бесплодие.
Ранняя менопауза
Иногда случается так, что у женщин к 35-40 годам происходит истощение яичников, что выражается в невозможности созревания фолликула и наступает климакс в раннем возрасте, что ведет к эндокринологическому бесплодию.

Патологии органов
Нередко, нарушение репродуктивной функции наступает вследствие патологий других органов, обычно вызванных инфекционными заболеваниями: туберкулез, цирроз, аутоиммунные заболевания, при онкологии и т.д.
Эндокринологическое бесплодие — симптомы
Основным симптомом бесплодия служит ненаступление беременности длительный период времени. Кроме этого на проблемы с функцией зачатия могут указывать такие факторы:
- нерегулярность менструального цикла;
- частые боли в пояснице и нижней части живота, как в период менструации, так и в другое время цикла;
- длительное отсутствие менструаций (от полугода);
- обильные выделения во время менструаций;
- выделения с примесью крови вне времени менструаций;
- дискомфорт в области половых органов во время полового акта;
- хронический цистит;
- чувствительность или дискомфорт в молочных железах;
- нехарактерные выделения из молочных желез;
- угревая сыпь, акне;
- обильное выпадение волос, возможно алопеция;
- переизбыток волос на теле (оволосение по мужскому типу);
- лишний вес или ожирение.

Перечисленные симптомы могут как присутствовать поодиночке, или несколько, но также и отсутствовать вовсе. Это связано со степенью заболевания и особенностями организма.
Методы диагностики
При определении эндокринного бесплодия у женщин проводиться большой сбор информации, который в первую очередь включает сбор подробного анамнеза пациентки:
- может ли быть данное заболевание наследственным;
- были ли раньше беременности;
- проводились ли какие-либо гинекологические манипуляции, вмешательства, операции;
- какими методами предохранения пользовались ранее (оральные контрацептивы, маточные спирали и т.д.);
- необходимо точно определить характер менструаций (их обильность, болезненность, регулярность);
- как долго не наступает желанная беременность;
- также проводиться анализ общего здоровья пациентки (рост, вес, развитость груди, половых органов и др.).
В-первую очередь женщине необходимо посетить врача-гинеколога. Он проведет осмотр и нередко причину дисфункции можно определять уже на обычном осмотре (например, поликистоз). Если же по результатам осмотра не будет найдена причина, то врач назначит необходимые диагностические процедуры:
- анализ эндометрия (соскоб) — он отражает работу яичников, по данному анализу можно выявить такие нарушения как секреторная недостаточность или гиперплазия;
- сдача крови на гормоны — концентрация в крови половых гормонов ФСГ, ЛГ, тестостерона, эстрадиола, пролактина напрямую влияет на способность к зачатию, кроме этого проводится анализ гормонов щитовидной железы (Т3, Т4 и ТТГ);
Сдавать гормоны необходимо в определенный период цикла женщины, так как их концентрация значительно колеблется и не всегда отражает реальное значение.
- назначается диагностика на специальных аппаратах: ультразвуковое исследование органов малого таза и щитовидной железы с прилегающими лимфатическими узлами, может проводиться рентген или мрт, а также лапораскопические исследованиия.

Одной из важных диагностических процедур является выявление овуляции. Ее наступление определяется по графику базальной температуры. Суть данного исследования в том, что сначала цикла женщине необходимо каждый день утром до подъема из постели проводить замер температуры тела в прямой кишке. В норме существует две фазы цикла: в период овуляции обычная температура тела падает на несколько десятых градуса, а во второй фазе она поднимается в сравнении с предыдущей примерно на пол градуса и держится около 2 недель.

Базальная температура тела при не наступлении овуляции не меняется и держится стабильно ниже 37 градусов.
Стоит помнить, что такой диагноз, как эндокринное бесплодие у женщин, ставится после того, как мужское бесплодие было исключено, также были исключены заболевания матки и маточных труб.
Лечение эндокринного бесплодия
Лечение после постановки диагноза должно назначаться квалифицированным специалистом — самолечения в данном вопросе быть не может.
Лечение назначается с целью наступления беременности, эту цель можно достигнуть при стабилизации менструального цикла женщины, регулярного наступления овуляции.
Как будет достигнута данная цель зависит от многих факторов: причины бесплодия, сопутствующих заболеваний, пола пациента, его веса и возраста. На основании этих данных врач назначает медикаментозное лечение, а также дает советы по образу жизни.
При решении начать лечение, пациент должен понимать, что это процесс достаточно длительный и займет не менее полугода. Также весь период лечения должен сопровождаться постоянной диагностикой состояния пациента, чтобы быть уверенным в правильности назначенной терапии.
В некоторых случаях при эндокринном бесплодии применения медикаментов недостаточно, тогда пациенту назначается хирургическое вмешательство (опухоли, поликистоз).
Прогноз
В современном мире было хорошо изучено, что это такое эндокринное бесплодие у женщин, и сегодня существуют методы лечения такого состояния.
При совместной работе с гинекологом и эндокринологом практически у 80% пациенток наступает беременность, после прохождения курса медикаментозной терапии.
Однако после установления беременности необходим тщательный контроль за ее течением.
Если же медикаментозная терапия не помогла, то могут быть назначены дополнительные исследования. Редко, но встречается нарушение со стороны гипоталамуса или гипофиза (органов, регулирующих выработку некоторых гормонов), тогда наступление беременности слишком затруднено.
Профилактика
Даже, если присутствует наследственный фактор, то при грамотной профилактике эндокринное бесплодие можно победить. Для этого с детского возраста необходимо предупреждать и вовремя лечить инфекции (грипп, тонзиллит и т.п.) — это поможет избежать нарушений в работе гипоталамуса и гипофиза.
Так как стресс играет огромную роль при нарушениях выработки гормонов, то необходимо прививать правильное эмоциональное состояние, а также контролировать физическое развитие.

На возникновение эндокринного бесплодия у женщин влияют предыдущие беременности, половые инфекции, токсические отравления, поэтому необходимо проводить профилактику данных состояний и во время их лечить.
Если грамотно относиться к своему здоровью, вовремя лечить какие-либо заболевания, вести здоровый образ жизни, не поддаваться стрессам, то можно избежать многих патологий женской репродуктивной функции.
Эндокринное бесплодие у мужчин
Эндокринное бесплодие у мужчин встречается достаточно часто, его могут вызвать такие факторы:
- половые инфекции перенесенные и существующие;
- большую роль играет психологический фактор;
- злоупотребление алкоголем, наркотиками, сигаретами, а также вредные производственные токсины могут влиять на возникновение патологии;
- перенесенные травмы яичек;
- переизбыток женских половых гормонов;
- генетические патологии репродуктивной функции;
- нарушения в работе желез внутренней секреции (поджелудочная железа, гипофиз, эндокринная железа, гипоталамус);
- немалое влияние имеет применении препаратов для развития мышечной массы, они влияют на работу эндокринной системы и могут вызывать нарушение выработки гормонов, влияющих на сперматогенез.

Главным фактором бесплодия у мужчин является сниженный сперматогенез, что приводит к уменьшению или отсутствию в сперме активных сперматозоидов, которые могут оплодотворить яйцеклетку.
Для проверки состояния репродуктивной функции мужчины необходимо проведение спермаграммы.
Выявление эндокринного бесплодия
Для постановки верного диагноза. определения причины патологии и назначения эффективного лечения, необходимо обратиться к квалифицированному и опытному врачу. Романов Георгий Никитич — врач-эндокринолог со стажем работы более 20 лет. Одним из направлений работы является лечение эндокринного бесплодия у женщин и мужчин.
Романов Георгий проводит как консультации в г. Гомеле в медицинском центре “Амадей Клиник”, так и онлайн-консультации.
Записаться на онлайн консультацию к данному специалисту можно в любой из представленных социальных сетей или мессенджере:
- Вконтакте;
- instagram;
- viber;
- whatsap;
- telegram;
Обращение к опытному квалифицированному специалисту это половина успеха в лечении. При обращении к Романову Георгию Никитичу Вы сможете получить консультацию специалиста, индивидуальный подход, он соберет Ваш подробный анамнез, при необходимости назначит диагностические процедуры, на основании полученных данных поставит диагноз и назначит лечение, которое непосредственно будет контролировать.
Эндокринное бесплодие — это не приговор, а возможность пересмотреть образ жизни и не повторять совершенных ошибок.
Источник https://www.celt.ru/napravlenija/gynec/zabolevanija/besplodie-endokrinnoe/
Источник https://meduniver.com/Medical/Ginecologia/gormonalnoe_besplodie_genchin.html
Источник https://www.endocrinolog.by/to-patients/female-endocrinology/endocrine-sterility/