Черепно-мозговая травма у детей
В соответствии с Правилами поэтапного перехода медицинских организаций к оказанию медицинской помощи на основе клинических рекомендаций, разработанных и утвержденных в соответствии с частями 3, 4, 6 –9 и 11 статьи 37 Федерального закона «Об основах охраны здоровья граждан в Российской Федерации», утвержденных постановлением Правительства Российской Федерации от 19.11.2021 № 1968, клинические рекомендации применяются следующим образом:
– размещенные в Рубрикаторе после 1 июня 2022 года – с 1 января 2024 года.
Черепно-мозговая травма – это повреждение механической энергией черепа и внутричерепного содержимого, включающего в себя вещество мозга, сосуды мозга, черепно-мозговые нервы и мозговые оболочки. Диагноз устанавливается при наличии четкого указания на травму головы (травматический анамнез).
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статической класификации болезней и проблем, связанных со здоровьем

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 5500 KZT / 27 BYN — 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Классификацию ЧМТ основана на ее биомеханике, виде, типе, характере, форме, тяжести повреждений, клинической фазе, периоде течения, а также исходе травмы [Потапов А.А. и соавт., 2003; Коновалов А.Н. и соавт., 1998 – 2002].
Легкая ЧМТ (ЛЧМТ) – остро развившееся нарушение функции мозга, являющееся следствием травматического воздействия, при котором может отмечаться кратковременная потеря сознания (до 30 минут) и/или амнезия (до 24 часов). Она включает в себя одну нозологию — сотрясения головного мозга.
Сотрясение головного мозга (СГМ) — наиболее лёгкая клиническая форма диффузного транзиторного повреждения мозга, в основе которого лежат метаболические, ионные, нейротрансмиттерные нарушения и нейровоспаление, характеризующаяся отсутствием видимых изменений на компьютерной томографии (КТ).
Средне-тяжелая ЧМТ включает в себя ушиб мозга легкой и средней степени тяжести, эпидурально-поднадкостничные гематомы без сдавления мозга.
· внутричерепные гематомы со сдавлением (острая эпидуральная, субдуральная, внутримозговая гематома),
· диффузно-аксональное повреждение [1,3,7].
В оценке тяжести черепно-мозговой травмы в мировом сообществе широкое применение получила шкала комы Глазго (ШКГ) (Приложение Г1), разработанная в 1974 г. G.Teasdale и B.Jennet. Значимость ШКГ определяется возможностью объективной оценки тяжести повреждения мозга с использованием количественной шкалы. Для пациентов детского возраста с учетом возрастных особенностей разработана педиатрическая шкала (Приложение Г2).
1. Легкая ЧМТ — 13–15 баллов ШКГ (соответствует сотрясению головного мозга и ушибу мозга легкой степени).
Одна и другая классификация хорошо совместимы [3].
По генезу повреждения мозга при ЧМТ дифференцируют:
1) первичные повреждения, которые возникают в результате непосредственного воздействия травмирующих факторов –очаговые ушибы и размозжения мозга, диффузные аксональные повреждения, первичные внутричерепные гематомы, их сочетания;
2) вторичные интракраниальные повреждения являются результатом воздействия таких факторов, как нарушение проницаемости ГЭБ, увеличения объема мозга или его набухания вследствие отека, гиперемии или венозного полнокровия, повышения интракраниального давления, смещений и деформаций мозга, отсроченных гематом (эписубдуральных, внутримозговых), нарушения гемо- и ликвороциркуляции в результате субарахноидального или внутри желудочкового кровоизлияния, внутричерепной инфекции и др. б) вторичные экстракраниальные факторы: артериальная гипотензия, гипоксемия, гиперкапния, анемия и др.[Reilly P., Bullock R., 2005]. Вторичные факторы могут быть предупреждены или излечены, что зависит от своевременной и правильной диагностики, организации и качества нейрохирургической помощи.
Выделяют следующие клинические формы ЧМТ: 1) сотрясение мозга, 2) ушиб мозга легкой степени, 3) ушиб мозга средней степени, 4) ушиб мозга тяжелой степени, 5) диффузное аксональное повреждение, 6) сдавление мозга, 7) сдавление головы.
При ЧМТ выделяют три базисных периода в течение травматической болезни головного мозга [Лихтерман Л.Б. и соавт., 2012]: 1) острый, 2) промежуточный, 3) отдаленный.
Острый период – это промежуток времени от момента повреждающего воздействия механической энергии на головной мозг с внезапным расстройством его интегративно регуляторных и локальных функций до стабилизации на том или ином уровне нарушенных общемозговых и общеорганизменных функций, либо смерти пострадавшего. Временная протяженность острого периода от 2 до 10 недель в зависимости от клинической формы ЧМТ. Примерные сроки острого периода ЧМТ при сотрясении мозга – до 2 недели легком ушибе мозга – до 3 недели, средне- тяжелом ушибе мозга – до 4 – 5 неделей, тяжелом ушибе мозга – до 6 – 8 неделей, диффузном аксональном повреждении – до 8 –10 неделей, сдавлении мозга – от 3 до 10 неделей (в зависимости от фона).
Промежуточный период – это промежуток времени от стабилизации нарушенных травмой общеорганизменных, общемозговых, очаговых функций до их полного или частичного восстановления или устойчивой компенсации. Временная протяженность промежуточного периода: при легкой ЧМТ – до 2 месяцев, при среднетяжелой ЧМТ – до 4 месяцев, при тяжелой ЧМТ – до 6 месяцев.
Отдаленный период – это период клинического выздоровления, либо максимально достижимой реабилитации нарушенных функций, либо возникновения и/или прогрессирования обусловленных перенесенной ЧМТ новых патологических состояний. Временная протяженность отдаленного периода: при клиническом выздоровлении – до 2 лет, при проградиентном течении – не ограничена [Лихтерман Л.Б. и соавт., 2012].
Рекомендуется при первичной оценке состояния установить ее характер. По наличию повреждений мягких тканей выделяют закрытую тяжелую ЧМТ (с повреждением мягких тканей до апоневроза) и открытую (с повреждением мягких тканей глубже апоневроза).
По наличию повреждений ТМО выделяют проникающую (ТМО повреждена) и непроникающую (ТМО не повреждена) тяжелую ЧМТ.
Среди типов ЧМТ различают: изолированную (если отсутствуют какие-либо внечерепные повреждения), сочетанную (если механическая энергия одновременно вызывает внечерепные повреждения) и комбинированную (если одновременно воздействуют различные виды энергии— механическая и термическая или лучевая, или химическая) травмы [1, 3].
Этиология и патогенез
Черепно-мозговая травма (ЧМТ) у детей встречается чаще, чем у взрослых. Смертность среди детей с тяжелой ЧМТ колеблется по разным регионам от 12 до 30% и более [2,9]. Результаты опроса, проведенного в НИИ НДХиТ в 2008г в различных федеральных округах, показали, что частота встречаемости ЧМТ среди детского населения весьма вариабельна, что в значительной степени может быть связано с отсутствием единой системы отчетности и регистрации. Вместе с тем статистический анализ показал, что среди госпитализированных детей с нейротравмой удельный вес тяжелой черепно-мозговой травмы составляет 6%, а это – порядка 4000 инвалидов ежегодно [2].
Эпидемиология
Современная концепция повреждения мозга при черепно-мозговой травме основана на концепции первичных и вторичных факторов повреждения. Травмирующий фактор в течение миллисекунд вызывает первичные (необратимые) повреждения, которые запускают каскад вторичных деструктивных биохимических и иммунологических реакций. Факторы вторичного повреждения мозга подразделяются на внутричерепные (отек мозга, внутричерепные гематомы и кровоизлияния, интракраниальная инфекция и др.) и внечерепные (гипоксия, артериальная гипотензия, гипо-, гиперкапния, гипо-, гипергликемия, гипертермия, артериальная гипертензия, инфекция и др.)
Вторичные повреждения в совокупности с первичными структурными повреждениями вещества мозга существенно усугубляют тяжесть состояния пострадавших и могут быть причиной неблагоприятного исхода. Вторичное повреждение мозга рассматривается как потенциально обратимый процесс при своевременном вмешательстве.
Основные звенья патогенеза ЧМТ развиваются независимо от возраста пострадавшего. Вместе с тем, чем младше ребенок, тем ярче представлены анатомо-физиологические отличия, обуславливающие особенности механизма реакции мозга на травму- это интенсивность обменных процессов; низкая толерантность к кровопотере; низкая толерантность к гипоксии и гипотонии; склонность к отёку и набуханию мозга; низкая толерантность к гипертермии; преобладание общемозговых генерализованных реакций над очаговыми местными проявлениями; высокие компенсаторные возможности с внезапной и быстрой декомпенсацией функций.
Клиническая картина
Cимптомы, течение
При осмотре головы могут быть выявлены признаки, указывающие на факт перенесенной травмы (ушибы, ссадины, раны) и перелом костей основания черепа (кровоподтеки в области сосцевидного отростка (симптом Беттла), периорбитальные гематомы (симптом «очков»), истечение жидкости из наружных слуховых проходов, носа, рта), эмфизема лица, подвижность костей лицевого скелета, экзофтальм, гематомы мягких тканей. После общего осмотра проводится оценка неврологического статуса пациента, включающая:
1) оценку уровня сознания по шкале комы Глазго (Приложения Г1, Г2),
2) состояния зрачков (диаметр, симметричность, фотореакции),
3) двигательного ответа на болевое раздражение (локализация боли, сгибательная реакция, разгибательная реакция, отсутствие двигательной реакции)
4) функций черепных нервов,
5) состояние рефлексов,
6) менингеального синдрома,
7) глазодвигательных нарушений.
Все пациенты с ЧМТ требуют повторного динамического неврологического осмотра.
При неврологическом осмотре необходимо учитывать, что острая эпидуральная гематома в 10% случаев, а острая субдуральная – в 5% может характеризоваться трехфазным течением –первичная утрата сознания, далее светлый промежуток и повторное ухудшение состояния с развитием снижения уровня сознания до сопора или комы (Коновалов А.Н., 2001; Крылов В.В.и соавт., 2019). Следует иметь в виду, что помимо классического «светлого» промежутка после первичной утраты сознания может отмечаться редуцированный «светлый» промежуток или его отсутствие.
Острая субдуральная гематома может быть как изолированной, так и сочетаться с контузионными очагами повреждения головного мозга. Ушиб головного мозга тяжелой степени характеризуется утратой сознания на срок от нескольких часов до нескольких суток, развивается снижение бодрствования до сопора или комы, может отмечаться психомоторное возбуждение, стволовые симптомы, горметония, менингеальные знаки, эпилептические приступы, нарушение витальных функций. Появление брадикардии при ЧМТ обусловлено рефлекторным раздражением ядер блуждающего нерва вследствие ВЧГ и дислокации. Анизокория чаще развивается на стороне гематомы при начальной фазе височно-тенториальной дислокации, чаще при острых субдуральных гематомах, однако не во всех случаях (до 30% по данным НИИ СП им. Склифосовского, 2019). При наличии анизокории в 82% случаев она отмечалась на стороне гематомы, в 18% на противоположной стороне (Крылов В.В. и соавт., 2019).
Клиническая картина острой эпидуральной гематомы зависит от темпа ее развития и локализации, при быстром развитии дислокационного синдрома пациенты могут поступать в стационар в тяжелом состоянии, при этом частота сопора и комы доходит до 60% (Коновалов А.Н. и соавт., 2001; Крылов В.В. и соавт., 2019). Часто при данном виде гематом отмечается отсутствие светлого промежутка до 40% случаев.
При прогрессировании дислокационного синдрома развивается общемозговая, гипертензионная, менингеальная симптоматика, сонливость, психомоторное возбуждение, брадикардия и последующее снижение уровня бодрствования. У 7% пациентов возможны судороги (Крылов В.В. и соавт., 2019). Особенностью клинического течения ОЭГ является возможность их отсроченного нарастания в динамике, в связи с этим всем пострадавшим с тяжелой ЧМТ при ухудшении состояния или при выявлении ОЭГ небольшого объема необходимо проведение повторной СКТ головного мозга. До 90% пациентов с ОЭГ имеет перелом костей черепа. В отличие от эпидуральных, субдуральные гематомы не ограничены в своем распространении и могут располагаться над 2 долями мозга и более, при этом переломы костей черепа при ОСГ встречаются реже, чем при ОЭГ – до 45% (Крылов В.В. и соавт., 2019).
В отличие от ОЭГ при ОСГ дислокационный синдром развивается медленнее, в клинической картине преобладают общемозговые симптомы и психические нарушения, несколько чаще встречаются эпилептические приступы (до 12%). Трехфазное течение при ОСГ встречается редко, однако чаще выражена анизокория (до 56%) и брадикардия (50%), до 28% пациентов имеет контралатеральную пирамидную недостаточность. Тяжесть состояния пациента с ОСГ обусловлена ее объемом, так при объеме гематомы до 50 см 3 пациенты не имеют грубого нарушения уровня бодрствования.
Диффузное аксональное повреждение головного мозга характеризуется длительным (до 2—3 нед.) коматозным состоянием, выраженными стволовыми симптомами (парез взора вверх, разностояние глаз по вертикальной оси, двустороннее угнетение или выпадение световой реакции зрачков, нарушение или отсутствие окулоцефалического рефлекса и др.). Часто наблюдаются нарушения частоты и ритма дыхания, нестабильность гемодинамики. Характерной особенностью клинического течения диффузного аксонального повреждения является переход из длительной комы в стойкое или транзиторное вегетативное состояние, о наступлении которого свидетельствует появление ранее отсутствовавшего открывания глаз спонтанно либо в ответ на различные раздражения. При этом нет признаков слежения, фиксации взора или выполнения хотя бы элементарных инструкций (данное состояние называют апаллическим синдромом).
Вегетативное состояние у таких больных длится от нескольких суток до нескольких месяцев и характеризуется функциональным и/или анатомическим разобщением больших полушарий и ствола мозга. По мере выхода из вегетативного состояния неврологические симптомы разобщения сменяются преимущественно симптомами выпадения. Среди них доминирует экстрапирамидный синдром с выраженной мышечной скованностью, дискоординацией, брадикинезией, олигофазией, гипомимией, мелкими гиперкинезами, атаксией. Одновременно четко проявляются нарушения психики: резко выраженная аспонтанность (безразличие к окружающему, неопрятность в постели, отсутствие любых побуждений к какой-либо деятельности), амнестическая спутанность, слабоумие и др. Вместе с тем наблюдаются грубые аффективные расстройства в виде гневливости, агрессивности.
Диагностика
Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
· физикальное обследование: клиническая картина черепно-мозговой травмы (нарушение сознания, очаговая, менингеальная симптоматика, дислокационный синдром) наличие ран и ссадин, признаков перелома костей черепа, наличие кровотечения, ликвореи, выделения детрита через рану.
· инструментальное обследование: КТ головного мозга, рентгенография черепа
- Рекомендуется при оценке неврологического статуса на всех этапах оказания специализированной помощи использовать шкалу комы Глазго с учетом возрастных особенностей для определения тяжести состояния пострадавшего ребенка (Приложения Г1, Г2) [35].
- Рекомендуется всем пациентам с нарушением сознания дополнительно использовать шкалу FOUR (приложение Г8) и Питтсбургскую шкалу повреждения ствола мозга (Приложение Г9) для уточнения неврологического статуса и тяжести повреждения [117]
Уровень убедительности рекомендаций С (Уровень достоверности доказательств — 4)
- Рекомендовано всем пациентам с нарушением сознания как можно раньше начать проведение мониторинга АД, ЧСС, ЧД, пульсоксиметрии для контроля за состоянием пострадавшего [35, 106].
Комментарии: Оценка общего состояния пациента включает в себя оценку уровня бодрствования (ШКГ), состояния дыхательных путей и характера дыхания (свободное, затрудненное, поверхностное, патологическое, ритмичное, наличие или отсутствие пневмо-гемоторакса) и оценку состояния сердечно-сосудистой системы (характер пульса на сонной и лучевой артерии (при отсутствии пульса на лучевой и наличие его на сонной систолическое давление в пределах 50 – 70 мм. рт. столба), тоны сердца, ЧСС, АД), оценку уровня бодрствования.
На догоспитальном этапе, особенно у пациентов, находящихся в коматозном состоянии, важно оценить состояние стволовых функций, в структуре которых принципиальное значение имеет состояние зрачков (патология: ассимметрия зрачков (анизокория), фиксированое двустороннее расширение зрачков (мидриаз), отсутствие реакции на яркий свет).
Угнетение уровня бодрствования менее 9 баллов по ШКГ, симметричное или асимметричное увеличение диаметра зрачков (анизокория) с нарушением их реакции на свет, симметричное или асимметричное повышение мышечного тонуса вплоть до децеребрационной ригидности, нестабильность артериального давления, брадикардия, свидетельствуют о тяжелом и крайне тяжелом состоянии пострадавшего и развитии дислокационного синдрома.
Мониторинг состояния витальных функций продолжают в машине. Наряду с оценкой сердечно-сосудистой и дыхательной систем, обращают особое внимание на динамику нарушения сознания, состояния зрачков, наличие и прогрессирование двигательных нарушений (парезы и параличи) и мышечного тонуса для выявления возможного нарастания дислокационного синдрома.
- При сборе анамнеза рекомендовано определить механизм, место и время травмы. При сборе анамнеза важно учитывать особенности психомоторного развития ребенка. В связи с тем, что пациент с тяжелой ЧМТ находится в коматозном состоянии выяснение анамнеза и обстоятельств травмы необходимо при возможности проводить у родственников или сопровождающих лиц [36].
Уровень убедительности рекомендаций С (Уровень достоверности доказательств — 4)
- Рекомендуется осмотр врача-нейрохирурга (либо специалиста, оказывающего неотложную помощь) детям, получившим травму головы, либо имеющим подозрение на травму мозга [1,9,10].
- Рекомендуется консультация в условиях специализированного стационара для исключения внутричерепных гематом и других повреждений, представляющих угрозу для жизни [1,9,10]
Уровень убедительности рекомендаций С (Уровень достоверности доказательств — 5)
- Настоятельно рекомендован тщательный общий осмотр пациента с тяжелой ЧМТ, включая внешний осмотр, пальпацию позвоночника, грудной клетки и ребер, живота, лицевого скелета. Обязателен поиск внечерепных повреждений, поскольку любая ЧМТ может оказаться сочетанной [37-39].
Комментарии: При первичной оценке состояния пациента с тяжелой ЧМТ необходимо установить ее характер (закрытая/открытая; проникающая/непроникающая; изолированная/сочетанная/комбинированная) и субстрат повреждения (ДАП/очаги ушибов/оболочечные гематомы;повреждения костных структур; наличие или отсутствие субарахноидального кровоизлияния; а также подробно описать повреждение мягких тканей и экстракраниальных структур (грудная/брюшная полость; шейный отдел позвоночника; скелетная травма, таз).
- Рекомендуется использовать шкалу ISS (InjurySeverityScore) (Приложение Г10) для оценки тяжести сочетанных повреждений у пациентов с тяжелой сочетанной черепно-мозговой травмой [107]
Комментарии: При оценке неврологического статуса учитывается влияние медикаментозной седации. Особое внимание уделяется пациентам (дети, подростки) в состоянии алкогольного опьянения, у которых при легкой ЧМТ могут наблюдаться очаговые неврологические симптомы. Проводится отдельная оценка очаговых, общемозговых, менингеальных и стволовых симптомов поражения.
1) оценка реакцию на болевое раздражение (открывает-не открывает глаза, локализует/нелокализует боль/сгибательная/разгибательная реакция/отсутствие реакции);
4) оценка окулоцефалических и окуловестибулярных рефлексов (противопоказано при травме шейного отдела позвоночника),
5) оценка кашлевого рефлекса (при санации трахеи)
- Всем пациентам с тяжелой ЧМТ при поступлении рекомендовано провести:
1) общий (клинический) анализ крови с подсчетом уровня тромбоцитов проводится для выявления состояния [40]
Уровень убедительности рекомендаций С (Уровень достоверности доказательств — 4)
2) анализ крови общий (клинический) анализ крови, анализ крови биохимический общетерапевтический, коагулограмма (ориентировочное исследование системы гемостаза), общий (клинический) анализ мочи для оценки состояния внутренних органов (печени, почек, поджелудочной железы, желчного пузыря и др.), выявления/исключения активного воспалительного процесса, а также нарушений водно-солевого обмена. [141, 142]
Уровень убедительности рекомендаций С (Уровень достоверности доказательств — 4)
Уровень убедительности рекомендаций В (Уровень достоверности доказательств — 3)
- Рекомендуется компьютерная томография головного мозга (А06.23.004 номенклатура МУ) пострадавшим со среднетяжелой (ШКГ 12–9 баллов) и тяжелой ЧМТ (ШКГ 8–3 балла) как метод первого выбора в диагностике травматических повреждений головного мозга в условиях неотложной специализированной помощи, который позволяет объективно быстро оценить внутричерепную ситуацию. Показания к проведению КТ при травме головы с уровнем бодрствования 15-13 баллов ШКГ (легкая черепно-мозговая травма) основаны на наличии риск-факторов внутричерепных повреждений [14, 44, 143].
7. подозрение на открытую черепно-мозговую травму (профузное кровотечение/подозрение на ликворею из носоглотки, ушей, симптом «очков», кровоподтек в области сосцевидного отростка)
17. высоко-энергетичный механизм травмы
Данные КТ позволяют объективизировать объем повреждений и могут рассматриваться как предикторы исхода.
Неблагоприятные исходы коррелируют с нарастанием диффузной формы повреждения головного мозга от I до IV по КТ классификации Marshall (Приложение Г4), наличием крови в базальных цистернах, наличием внутричерепных гематом и очагов ушиба мозга, создающих масс-эффект. Сдавление или отсутствие базальных цистерн на КТ является высоким фактором риска внутричерепной гипертензии [3,7,10,11,18].
- При подозрении на краниовертебральную травму, перелом шейного отдела позвоночника (согласно Канадским критериям высокого риска повреждения ШОП) рекомендована компьютерная томография шейного отдела позвоночника, при невозможности ее проведения– рентгенография шейного отдела позвоночника в 2 проекциях [45].
3) После ДТП с высокой скоростью, при мотоциклетной травме или травме на самоходных аппаратах (скутер)
5) Дополнительно: лица в бессознательном состоянии с неизвестным анамнезом.
- При наличии переломов и подозрении на перелом костей свода черепа на краниограммах пострадавшие должны быть направлены на КТ головного мозга для исключения внутричерепных повреждений [46]
- Рекомендована рентгенография всего черепа, в 2-х проекциях всем пострадавшим с уровнем сознания 15–14 баллов ШКГ при подозрении на ЧМТ, подозрении на перелом основания и свода черепа, неясный анамнез травмы [9,14, 46]
Уровень убедительности рекомендаций С (Уровень достоверности доказательств — 5)
- Компьютерно-тоографический -мониторинг головного мозга (повторное исследование) рекомендован при нарастании неврологических нарушений, нарастании внутричерепной гипертензии/ при рефрактерной внутричерепной гипертензии, при отсутствии возможности оценить неврологический статус (длительная седация, релаксация) [47, 108, 109]
- Всем пациентам с тяжелой ЧМТ (ШКГ 3-8 Б.) при поступлении рекомендовано провести регистрацию электрокардиограммы для оценки состояния функции сердца [48]
- Всем пациентам с тяжелой ЧМТ при поступлении для исключения сочетанных повреждений рекомендована спиральная компьютерная томография легких или рентгенография легких[144]
Уровень убедительности рекомендаций С (Уровень достоверности доказательств — 5)
- Всем пациентам с тяжелой ЧМТ при поступлении рекомендовано КТ органов брюшной полости или УЗИ органов брюшной полости (комплексное) для исключения сочетанных повреждений [49, 51, 115]
- Рекомендуется ближняя инфракрасная спектроскопия головного мозга (БИКС, инфракрасное сканирование головного мозга) (А12.30.006 номенклатура МУ), как дополнительный к неврологическому осмотру, аппаратный метод обследования всем пострадавшим с уровнем сознания 15–14 баллов ШКГ с подозрением на ЧМТ, при оказании первичной медико-санитарной помощи, специализированной медицинской помощи, скорой медицинской помощи с целью исключения внутричерепных кровоизлияний (гематом) [16, 27, 29].
При необходимости БИКС (инфракрасное сканирование головного мозга) проводится в динамике через каждые 20 минут.
Легкая ЧМТ занимает 90% от всех травм головы. КТ исследование проводят только 25% пациентам, а 75% пострадавших детей остаются без аппаратного обследования. Визуальная диагностика кровоизлияния в мозг при легкой ЧМТ (ШКГ 14–15 балла) у детей затруднительна, а иногда невозможна, т. к. для детей характерно «атипичное» течение и отсутствие клинических проявлений. Поздняя диагностика кровоизлияния в мозг как правило приводит к осложнениям, длительному лечению, длительной реабилитации, летальному исходу.
- При отсутствии возможности проведения КТ/МРТ для детей 1 года жизни рекомендована нейросонография для исключения внутричерепных повреждений, представляющих угрозу для жизни, в том числе и с целью клинико-сонографического мониторинга [1, 52].
Уровень убедительности рекомендаций С (Уровень достоверности доказательств — 5)
- Рекомендуется проведение МРТ головного мозга как следующая опция для уточнения объема и характера повреждения в случаях диффузно-аксонального повреждения и ушибов мозга при доступности исследования [53, 54]
Показанием к проведению МРТ у детей может быть сам факт ЧМТ, сопровождающийся появлением очаговой неврологической симптоматики.
Результаты МРТ исследования могут быть использованы в прогнозе исходов ЧМТ у детей.
Объем исследования диктуется тяжестью состояния пострадавшего ребенка. Методика МРТ является компромиссом между максимально возможным качеством изображения, полноты и достоверности информации о состоянии исследуемой зоны с одной стороны и минимальным суммарным временем исследования. Это обусловлено низкой толерантностью больного с болевым синдромом или травматическим шоком, необходимостью многоплоскостного исследования из-за сложной конфигурации патологического процесса, необходимостью получения многопараметрических характеристик травматических повреждений. Возможно сокращения продолжительности протокола исследования до 5 — 10 минут за счет увеличения значений параметра фактора ускорения, изменения времени релаксации, размеров вокселя или матрицы, снижения значений параметра сигналшум.
1) ориентировочные быстрые программы для получения срезов головного мозга в сагиттальной, аксиальной и фронтальной плоскостях;
7) 3D ДВИ в основной аксиальной проекции
При анализе данных МРТ у пациентов ЧМТ, кроме визуальной оценки состояния головного мозга по изменению сигнальной характеристики мозговой ткани, для объективизации наличия или отсутствия объемных нарушений проводится ряд измерений. Измеряются следующие показатели: смещение срединных структур, объемы очагов ушибов и гематом, желудочков, степень деформации цистерн, линейные размеры.
Смещение срединных структур измеряется на уровне прозрачной перегородки. Площади вычисляются путем обвода контуров интересующей зоны. Объем определяется по формуле для вычисления объема эллипсоида:
При анализе ликворных пространств особое внимание необходимо уделять визуализации цистерн: охватывающей, базальной, боковых, поперечной, четверохолмной, мостовых, цистерны вены Галена и червя мозжечка.
Для суждения о степени деформации охватывающей цистерны оценивается ее конфигурация,соотношение с другими близлежащими образованиями мозга, ширина ее просвета и угол, образованный при пересечении плоскостей ее латеральных углов (в норме он варьирует от 90°до 105°).
- Общий (клинический) анализ спинномозговой жидкости рекомендовано проводить при подозрении на развивающиеся интракраниальные гнойно-воспалительные осложнения. Поясничную пункцию рекомендовано осуществлять при отсутствии клинических и КТ признаков дислокационного синдрома, сохраненной проходимости ликворо проводящих путей во избежание развития и нарастания процессов вклинения и дислокации головного мозга [145, 146]
Лечение
Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
Задержка в оказании помощи, развитие вторичных повреждений мозга, неполноценное обследование, неквалифицированная хирургическая помощь и неадекватная интенсивная терапия являются основными причинами летальных исходов и инвалидизации пациента.
Догоспитальный этап или этап первой медицинской помощи для пострадавших с тяжелой черепно-мозговой травмой является одним из наиболее важных и уязвимых. Эффективность оказанной помощи зависит от временного фактора и оптимального объема оказанной помощи, в связи с чем мы сочли необходимым включить этот раздел в данные рекомендации.
Основные задачи догоспитального этапа у детей с ЧМТ – оценка тяжести повреждения и тяжести общего состояния, определение и предоставление первоочередных потребностей пострадавшему ребенку с максимально скорой транспортировкой пострадавшего в специализированный стационар, располагающий соответствующими диагностическими и лечебными возможностями [5, 9,18, 19].
Для пострадавших детей с тяжелой ЧМТ (ШКГ 3–8 баллов) принципиальное значение имеет восстановление, поддержание витальных функций и профилактика вторичных повреждений мозга. При необходимости реанимационные мероприятия должны быть максимально приближены к месту получения травмы [1-3,5,10,17,18].
Специалистам скорой помощи следует иметь четкие представления об основных патогенетических звеньях формирования «травматической болезни» головного мозга.
Документация, заполняемая на догоспитальном этапе, должна отражать предварительный диагноз, состояние гемодинамики, динамику за время наблюдения, объем неотложной помощи на месте происшествия и в процессе транспортировки [5,10].
- Рекомендуется перемещение пострадавшего на носилки и в машину скорой помощи при стабильной фиксации шейного отдела позвоночника. Противопоказанием к перемещению в машину скорой помощи является остановка дыхания и сердечной деятельности, жизнеугрожающее наружное кровотечение. [5,7, 9, 11,19, 55, 56]
Комментарии: Инородные тела и костные отломки из полости черепа в случае проникающего ранения не извлекают.
- Для перемещения пострадавшего рекомендовано применение вакуумного матраса, позволяющего фиксировать весь опорно-двигательный аппарат. При отсутствии вакуумного матраса накладывают фиксирующий шейный воротник и иммобилизирующие травмированную конечность шины (при сочетанной травме) [56, 57].
Уровень убедительности рекомендаций С (Уровень достоверности доказательств — 5)
- Рекомендуется произвести предварительное обезболивание у пациентов с сочетанной травмой перед перемещением в реанимобиль. Вводят анальгетики центрального действия (при травме, сопровождающейся выраженным болевым синдромом – фентанил** 0,005%раствор код АТХ N01AH в возрастной дозировке (1-2 мкгкг). Противопоказан до 1 года) [9,11,18, 58, 150].
Уровень убедительности рекомендаций С (Уровень достоверности доказательств — 4)
Обеспечивается проходимость дыхательных путей. При необходимости санируется рото/носоглотка и устанавливается воздуховод. При признаках дыхательной недостаточности на фоне самостоятельного дыхания обеспечивается дыхание через кислородную маску. Адекватность оценивается по клиническим данным и показателям мониторинга.
- Рекомендуется на догоспитальном этапе интубацию трахеи пострадавшим с нарушением сознания до уровня комы I (менее 9 баллов по ШКГ) проводить только врачом-анестезиологом-реаниматологом или обученным врачом скорой помощи [3,7, 9,11,18,20,59].
Комментарии: Не допускать эпизодов гипоксии.
- Рекомендуется выполнять интубацию трахеи после введения атропина** (код АТХ А03ВА01 (алкалоиды белладонны, третичные амины)) 0,01% раствора из расчета 0,1 мл/ год жизни ребенка и предварительной обработки слизистых ротоглотки и интубационной трубки раствором местного анестетика (10% раствор лидокаина** (код АТХ D04AB (местноанестезирующие препараты)) (в виде спрея) в условиях фиксированного шейного отдела. Целесообразно использовать седативные препараты – мидазолам** (код АТХ N05CD (производные бензодиазепина) и мышечные релаксанты (код АТХ М03АС (Миорелаксанты периферического действия) [110, 111, 118, 119]
Уровень убедительности рекомендаций С (Уровень достоверности доказательств — 5)
- При невозможности выполнения интубации пострадавшим с нарушением сознания до уровня комы I (менее 9 баллов по ШКГ) рекомендована коникотомия [60]
- Рекомендуется при наличии напряженного пневмо-гемоторакса пункция плевральной полости [11].
- ИВЛ рекомендуется с ЧД 20 в 1 мин для детей старше 1 года и 30 в 1 мин для детей младше 1 года. Адекватность ИВЛ оценивается по клиническим данным и показателям мониторинга[11].
Уровень убедительности рекомендаций С (Уровень достоверности доказательств — 5)
У детей гипотензия определятся как систолическое кровяное давление ниже пятой процентили (5 percentile) возрастной нормы (приложение 3). Нижняя граница систолического кровяного давления (пятый процентиль) возрастной нормы может быть рассчитана по формуле: 70мм рт ст+ (2 Х возраст в годах) (2).
- Рекомендуется диагностировать и устранить гипотензию как можно быстрее путём восстановления объёма циркулирующей жидкости. [3,7, 9,11,14, 18,20, 61, 62].
- Рекомендуется применять симпатомиметики (код АТХ R01ВA) при снижении атериального давления детям с ТЧМТ в условиях нормоволемии [11, 120].
- При наличии гипотензии рекомендовано оценить наличие экстракраниальных повреждений (исключить шокогенную травму) [63].
- Рекомендуется пациентам с тяжелой ЧМТ как можно раньше осуществлять венозный доступ. При недоступности периферических вен используют внутрикостный доступ к сосудистому руслу [11]
Уровень убедительности рекомендаций С (Уровень достоверности доказательств — 5)
- Брадиаритмия, остановка сердца являются основанием к началу сердечной реанимации. Рекомендуется для искусственного поддержания кровообращения закрытый массаж сердца. Основной препарат, применяемый при сердечной реанимации – эпинефрин** код АТХ C01CA24. При отсутствии доступа к сосудистому руслу возможно эндотрахеальное введение препаратов или однократно в корень языка [11]
Уровень убедительности рекомендаций С (Уровень достоверности доказательств — 5)
- Рекомендуется использовать растворы, влияющие на водно-электролитный баланс для восстановления и поддержания водно-электролитного баланса код АТХ В05ВВ, натрия хлорид** (B05XA) в дозе не более 15 мл/кг. Скорость введения – 60–120 капель в 1 минуту под контролем АД и ЧСС. [11,18]
- Рекомендуются при развитии или нарастании гемодинамической нестабильности соснижением АД на фоне проводимой инфузионной терапии параллельно Адренергические и дофаминергические средства (допамин** ( код АТХ C01CA04) 4% 3 – 5 мкг/кг в минуту, при необходимости дозу увеличивают до 10 мкг/кг и более в 1 минуту; а при неэффективности — в комбинации с эпинефрином** (код АТХ C01CA24) возрастной дозе [9,11,120].
Уровень убедительности рекомендаций С (Уровень достоверности доказательств — 5)
Ответы на самые частые вопросы родителей о сотрясении мозга у детей

Это звучит неправдоподобно, но, казалось бы, даже безобидная с виду шишка может повлиять на мозг ребёнка. Однако сотрясения мозга встречаются чаще, чем думают родители, и могут быть очень серьезными. По оценкам недавнего исследования в области педиатрии, до 2 миллионов детей ежегодно получают сотрясения мозга в результате занятий спортом или игр. И последствия травм головы могут быть весьма серьезными.
Несмотря на то, что родители, а также детские спортивные тренеры теперь больше осведомлены о сотрясениях мозга, недостаток информации по-прежнему остается большой проблемой. Дети могут никому не говорить, что они плохо себя чувствуют, чтобы не прекращать играть, а маленькие дети могут даже не осознавать травму. Поскольку сотрясения мозга могут сбивать с толку, MedAboutMe собрал самые свежие факты о травмах головы.

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
Что такое сотрясение мозга?

Это легкая черепно-мозговая травма, вызванная ударом по голове или другим толчком, который сильно сотрясает мозг. На клеточном уровне ткань мозга и нейроны перестают правильно функционировать на короткое время, что вызывает соответствующую симптоматику.
Российские исследователи подчеркивают, что определение легкой черепно-мозговой травмы отличается у взрослых и детей. В особенности это относится к малышам.
Кроме различий в проявлениях диагностика переломов костей череп в грудном возрасте осложняется частым отсутствием характерных признаков в раннем периоде и выявляется только при рентгенографии. Причина – в наличии родничков, подвижности тонких черепных пластин, эластичности кровеносных сосудов и т. д.
Доказано, что на первом году жизни такие травмы чаще всего протекают без неврологической симптоматики и потери сознания, так что при черепно-мозговой травме у грудничка всем показано краниографическое исследование.
Какие могут быть симптомы при сотрясении головного мозга?
К серьезным симптомам сотрясения мозга относятся сильная головная боль, рвота, спутанность сознания, головокружение, неспособность ходить прямо или другие проблемы с равновесием, а также чувствительность к свету и звуку. Если у ребёнка после ушиба головы есть какие-либо из этих симптомов, вызывайте скорую помощь.
Но симптомы могут быть и не такими выраженными, например, незначительные изменения при ходьбе или равновесии (чуть-чуть пошатывает, ребёнок спотыкается, натыкается на углы), головная боль, один или два расширенных зрачка, усталость, внезапная рассеянность, трудности с концентрацией внимания или просто ощущение, что ребёнок ведет себя как-то не так.
Что делать, если вы не уверены?
Внимательно следите за ребёнком. Если он продолжает казаться здоровым в течение 24-48 часов после удара головой, причин для беспокойства нет (это не относится к грудничкам!). С малышами, которые обычно и так часто спотыкаются или капризничают, доверяйте своим инстинктам.
Позвоните в педиатрическую скорую помощь или посетите поликлинику, если у ребёнка появляются незначительные симптомы, его поведение кажется неправильным или вы просто хотите душевного спокойствия, даже если прошло два дня. И проверяйте его во время сна: хотя современные эксперты не советуют будить детей каждые 4 часа после ушиба головы, но отслеживать состояние нужно.
Совет «не будить» не относится к ситуации, когда ребёнок в течение пары часов после ушиба внезапно лег спать в неурочное время. Это – тревожный сигнал!
Как диагностируют сотрясение мозга у детей?
Раньше врачи предполагали, что ребёнок при сотрясении головного мозга должен обязательно потерять сознание, иначе сотрясения не было. Но теперь эксперты оценивают состояние по симптомам, а не по наличию или отсутствию утраты сознания. По данным исследования ученых Корнельского медцентра в Нью-Йорке, только каждый десятый ребёнок теряет сознание из-за сотрясения мозга.
Врачи проводят различные тесты для оценки равновесия, когнитивных функций и движения глаз. Пятьдесят процентов нормального функционирования мозга можно оценить по состоянию глаз.
Это интересно!
Новые технологии помогают быстрее ставить диагноз. Например, экспертами клиники Майо разработан тест Кинга-Девика, который можно запустить на планшете. Он достаточно прост в использовании, рекомендован для спортивных тренеров и подтвердил эффективность в диагностике 90% случаев сотрясений у детей.
Стоит ли настаивать на компьютерной томографии при подозрении на сотрясение мозга?
В большинстве случаев визуализация не требуется. КТ и МРТ еще недостаточно чувствительны, чтобы показать признаки сотрясения мозга, поэтому не стоит подвергать ребёнка облучению при КТ.
Однако в зависимости от тяжести симптомов в первые 12-24 часа после сотрясения мозга врач может предложить провести визуализацию, чтобы исключить более серьезную травму головного мозга. В отдельной статье мы рассказываем, что надо знать про КТ и МРТ у детей.
Как лечат сотрясение мозга у детей?
Серьезные состояния лечат, разумеется, только в клинике. А что делать, если врач разрешил оставаться дома или ребёнка уже выписали из больницы? В рекомендациях по сравнению с тем, что было раньше, тоже появились изменения.
Мозгу нужен отдых, а для восстановления важен как умственный, так и физический отдых. Раньше врачи рекомендовали оставаться в темной комнате без какой-либо стимуляции в течение нескольких дней, но теперь предупреждают, что это может сделать ребёнка еще более слабым и дезориентированным. Вместо этого попросите ребёнка как минимум не ходить в школу или детский сад, а также быть менее активным до тех пор, пока симптомы сохраняются и он чувствует себя неважно.
Большинство симптомов после легкого сотрясения головного мозга обычно проходят в течение недели или двух, хотя может потребоваться дополнительная неделя, чтобы концентрация внимания и память вернулись в норму.
Небольшая головная боль в период восстановления после сотрясения мозга – это сигнал отдохнуть. Примерно так мозг «просит» человека замедлиться.
Однако в случае, если все уже вроде бы прошло и ребёнок начал посещать занятия, но все еще жалуется на головную боль, обратитесь к неврологу. В подобных ситуациях возможно освобождение от уроков на один любой учебный день в неделю, пока здоровье не придет в норму.
Когда ребёнок снова сможет ходить на физкультуру и заниматься спортом?
Освобождение от занятий выписывают по состоянию ребёнка. Однако врачи также предупреждают, что не следует заниматься спортом и физкультурой до тех пор, пока симптомы не будут отсутствовать в течение двух недель. Это означает, что ребёнок может продержаться полный учебный день вместе с дополнительными занятиями и хорошо себя чувствовать. Почему?
Дети особенно уязвимы после сотрясения мозга. Если они снова получат травму до заживления первой, может развиться потенциально смертельный отек мозга, называемый синдромом второго удара, или еще один ушиб головы может вызвать долгосрочные когнитивные проблемы.
Если у ребёнка недавно было сотрясение мозга, у него больше риска получить новое. Чтобы вызвать второе сотрясение мозга, требуется меньше усилий, и симптомы могут быть более выраженными и продолжаться во второй раз дольше.
Как снизить риск для ребёнка, который занимается спортом?
Маленькие дети от природы склонны к ударам и падениям, а обложить ребёнка подушками или удерживать дома не удастся. Шлемы защищают от травм, таких как переломы черепа, но не обязательно предотвращают сотрясение мозга. Вы можете сделать четыре вещи:
- Спросите, проходят ли тренеры или учителя курсы по технике безопасности при сотрясении мозга. Они должны обучать детей способам оставаться в безопасности.
- Знайте, когда пора прекратить игру или тренировку ребёнка. Да, на соревнованиях надо следовать протоколам и правилам, но родители также должны руководствоваться своим мнением: если ребёнку достался серьезный удар, независимо от того, насколько это приемлемо в данном виде спорта или он сам говорит, что с ним все в порядке, вы можете настоять на том, чтобы он не доигрывал матч или тренировку.
- Поговорите с ребёнком об опасности сотрясения мозга и о том, что нельзя продолжать играть после травмы. Дети часто не хотят подводить своих товарищей по команде или тренеров, чтобы их не считали слабыми, или не выбирали больше играть, поэтому сообщите своему ребёнку, чем грозят ушибы головы, и поощряйте его рассказывать, если у него есть головокружение, слабость или боль.
- Следуйте рекомендациям экспертов по контактным и рискованным видам спорта. Читайте нашу статью-гид о видах спорта для детей, чтобы знать, в каком возрасте какие есть ограничения: некоторые частные секции ими пренебрегают, подвергая детей опасности.
Читайте далее

Дом — место отдыха, красота, уют
Как создать уютный дом? Главное — вложить много денег? Вовсе нет. Есть секретные приемы, которые обойдутся недорого, при этом дадут большой эффект.
Сотрясение головного мозга — симптомы и лечение
Что такое сотрясение головного мозга? Причины возникновения, диагностику и методы лечения разберем в статье доктора Попович Анны Мироновны, невролога со стажем в 35 лет.
Над статьей доктора Попович Анны Мироновны работали литературный редактор Елизавета Цыганок , научный редактор Роман Люкманов и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Сотрясение головного мозга (Brain concussion) — это закрытая травма головы, которая проявляется головными болями, головокружением, тошнотой и рвотой.
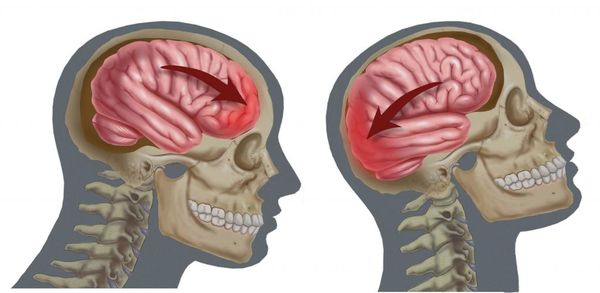
Мозг — это главный орган нервной системы, контролирующий работу всего организма. Его защищает оболочка черепа, а также твёрдая и мягкая оболочки, между которыми находится цереброспинальная жидкость (ликвор). Она смягчает повреждение мозга при ударе головы [6] .
Несмотря на такую защиту, процент травм головного мозга остаётся достаточно высоким. Лидирующую позицию среди них занимает сотрясение [6] .
Сотрясение головного мозга не очень опасно по сравнению с другими травмами черепа, так как через 2–3 недели симптомы проходят.
Причины сотрясения мозга
Причиной такой травмы может стать падение, уличная драка, дорожно-транспортное происшествие, занятие определёнными видами спорта (боксом, хоккеем, футболом, фигурным катанием и т. д.).
Также к факторам риска можно отнести пренебрежение правилами безопасности, пожилой и детский возраст.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы сотрясения головного мозга
Ведущим симптомом сотрясения головного мозга является потеря сознания. Причём чем дольше пациент находится без сознания, тем тяжелее сотрясение. Обычно человек приходит в себя в течение 10 минут [1] .
Ещё один важный признак, который помогает определить тяжесть полученной травмы, — потеря памяти. Выделяют три вида так называемой амнезии:
- ретроградная — пострадавший не помнит, что произошло за несколько минут или месяцев до травмы;
- конградная — пострадавший не помнит часть или все события, которые происходили во время острого периода болезни;
- антероградная — после травмы пациент теряет способность запоминать события.
После лечения память восстанавливается. Сначала возвращаются самые яркие эмоциональные впечатления, со временем восстанавливаются и более мелкие детали. Время и объём восстановления памяти зависит от тяжести травмы, а также от некоторых других факторов, например от состояния памяти до травмы [3] .
После того как пациент приходит в себя, появляются следующие симптомы:
- давящие боли в голове;
- головокружение, которое усиливается при смене положения тела;
- спутанность сознания, снижение внимания, растерянность, быстрая смена настроения (может возникнуть позже), иногда дезориентация во времени и пространстве;
- затуманивание зрения, расплывчатость, диплопия (раздвоение предметов); (ритмичные движения глаз);
- звон в ушах;
- невнятная речь;
- заторможенность действий;
- тошнота, рвота;
- фото- и фонофобия (повышенная свето- и звукочувствительность);
- быстрая смена цвета кожи от ярко-красного до бледного, слабость, потливость;
- колебание частоты пульса и артериального давления;
- подъём температуры до 37,5 °С [2] .
Через несколько дней после травмы или раньше возникают отложенные симптомы:
- сонливость, повышенная утомляемость;
- раздражительность, тревожность с возможным развитием эпизода депрессии (постоянная усталость, апатия и тоска) [2] ;
- плохой сон.
Симптомы могут проявляться вместе и по отдельности.
Часто клиническая картина сотрясения головного мозга зависит от возраста пострадавшего. Например, младенцы с черепно-мозговой травмой обычно не теряют сознание. В таких случаях следует обращать внимание на бледность кожи лица, заторможенность, беспокойный сон, рвоту и/или срыгивание после еды. Состояние улучшается через 2–3 дня. У детей дошкольного возраста, а также у пожилых людей симптомы смазаны, поэтому иногда потеря сознания может пройти незаметно.
Любая черепно-мозговая травма нуждается в лечении, поэтому после сотрясения, независимо от тяжести симптомов, необходимо проконсультироваться с травматологом.
Патогенез сотрясения головного мозга
В механизме развития черепно-мозговой травмы играют роль сразу несколько теорий. Например, есть теория, в которой основное значение придаётся расстройству обмена веществ, из-за чего нарушается деятельность нейрональных мембран. Это приводит к повреждению нервных волокон и в конечном итоге нарушает работу центральной нервной системы, после чего развиваются симптомы сотрясения.
Эту теорию подтвердило экспериментальное моделирование черепно-мозговой травмы у лабораторных животных.
Однако самыми распространёнными можно считать следующие: теория градиента давления и ротационная теория.
Теория градиента давления
При ударе или ушибе головы развивается деформация черепа, после чего повышается внутричерепное давление, мозг смещается и движение внутри черепа ускоряется. При этом давление повышается на стороне удара, а на противоположной, наоборот, понижается. Это приводит к тому, что в ткани мозга образуются полости и небольшие газовые пузыри.
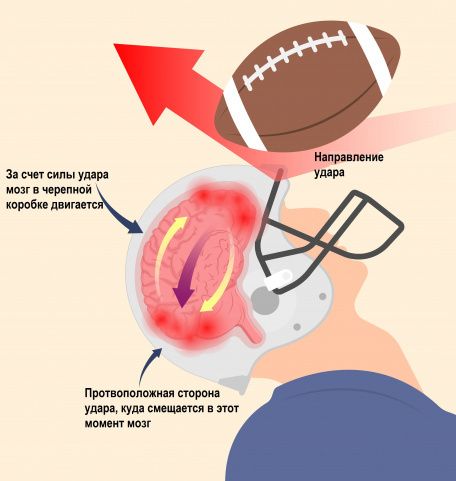
Отрицательное давление длится тысячную долю секунды, пузыри также быстро регрессируют. Нарушенное равновесие между давлением в сосудах и в окружающей их мозговой ткани повреждает капилляры и мозговые структуры. Происходит так называемый процесс кавитации, который обуславливает появление симптомов при сотрясении головного мозга.
Эта теория является наиболее распространённой.
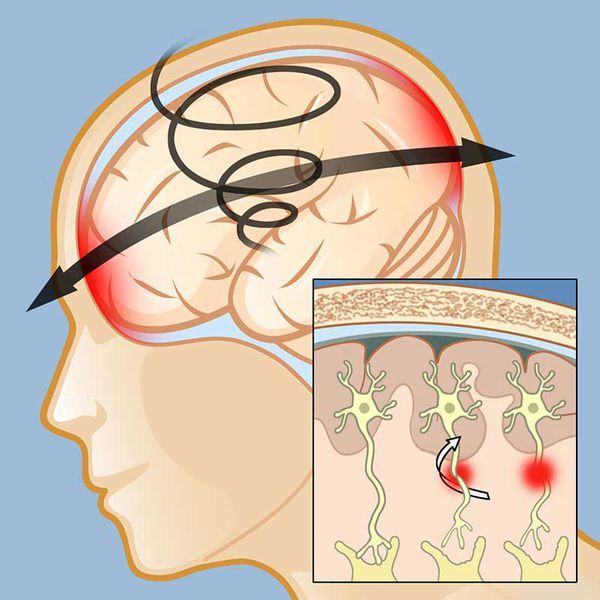
Ротационная теория
Получила подтверждение в эксперименте. Было установлено, что при ударе или ушибе головы одновременно в 2–3 плоскостях подвижные отделы мозга начинают вращаться, а зафиксированные стволовые отделы — перекручиваются. При этом некоторые участки мозга смещаются относительно друг друга. Всё это повреждает синапсы, нервные волокна и сосуды головного мозга, что приводит к развитию симптомов сотрясения, в том числе отложенных [8] [11] .
Классификация и стадии развития сотрясения головного мозга
Лёгкая черепно-мозговая травма делится на несколько степеней:
- лёгкая степень — протекает без потери сознания и памяти, с незначительной тошнотой, симптомы проходят в течение получаса;
- средняя степень — проявляется умеренной тошнотой, периодическими головными болями, головокружением, пошатыванием при ходьбе и фотофобией (неприятным ощущением при взгляде на яркий свет);
- тяжёлая степень — характерна утрата сознания до 10 минут, ярко выраженная потеря памяти, сильные головные боли, головокружение, фотофобия, шаткость походки, тошнота, многократная рвота и заторможенность [5] .
Осложнения сотрясения головного мозга
Все последствия черепно-мозговой травмы можно разделить на преходящие (краткосрочные) и отдалённые расстройства.
К преходящим можно отнести все симптомы, которые не прошли через месяц после получения травмы головы. Это головные боли, головокружение, пошатывание при ходьбе, слабость, утомляемость, повышенная потливость, снижение настроения или его перепады, плаксивость, раздражительность, плохой сон [10] .
К отдалённым последствиям, которые могу развиться через несколько месяцев и даже лет после перенесённой черепно-мозговой травмы, можно отнести:
- Посттравматическую эпилепсию — проявляется потерей сознания, судорогами, прикусом языка, пеной изо рта и упусканием мочи. Риск развития посттравматической эпилепсии зависит от тяжести перенесённой черепно-мозговой травмы и наличия повторных сотрясений головного мозга [13] .
- Посткоммоционный синдром — сопровождается утомляемостью, раздражительностью, головокружением, головной болью и апатией. Симптомы усиливаются на фоне психоэмоционального перенапряжения и неправильного режима дня.
- Синдром второго удара — отёк головного мозга. Появляется после повторной черепно-мозговой травмы, когда явления первой ещё не прошли. Проявляется головными болями, головокружением, нарушением речи, тошнотой и рвотой, не приносящими облегчения, снижением остроты зрения, судорогами и потерей сознания разной степени, вплоть до глубокой комы. Отёк головного мозга является неотложным состоянием и требует экстренной госпитализации.
- Синдром внутричерепной гипертензии — проявляется давящими головными болями, тошнотой и рвотой. Эти симптомы возникают ежедневно, могут по несколько раз в день. Иногда усиливаются из-за смены погоды и переутомления.
- Изменения личности — плаксивость, раздражительность, быстрая смена настроения. Обычно такие изменения замечают окружающие, но в тяжёлых случаях пациент также может обратить на это внимание.
Обычно память восстанавливается в течение нескольких недель или месяцев в зависимости от травмы. Однако в некоторых случаях проблемы с памятью остаются. Такие пациенты нуждаются в повторном лечении. В конечном счёте 80 % из них в течение полугода выходят на свой прежний уровень, остальным приходится менять вид деятельности или уменьшить количество рабочих часов [12] .
Диагностика сотрясения головного мозга
Сотрясение головного мозга диагностируют на основе жалоб и данных неврологического осмотра.
При обращении к врачу следует подробно объяснить обстоятельства травмы, механизм её получения, а также описать жалобы. Это поможет врачу быстрее поставить верный диагноз и раньше начать лечение.
В первые часы после сотрясения зрачки сильно сужаются или расширяются, также ухудшается реакция на свет. Полное отсутствие реакции говорит о тяжёлом повреждении мозга.
При осмотре зрачков обращают внимание на анизокорию (разницу в диаметре), которая также может указать на сторону поражения. Например, если повреждён левый зрачок, то нарушена работа правого полушария, и наоборот.

Дифференциальная диагностика
Дифференциальная диагностика основывается на жалобах пациента, истории болезни, данных осмотра, лабораторных и инструментальных исследований.
При сотрясении головного мозга важно исключить другие, более тяжёлые травмы черепа:
- ; ;
- переломы костей черепа.
При подозрении на сотрясение головного мозга необходимо провести следующие исследования:
- общий анализ крови и мочи — проводят, если поднялась температура, чтобы исключить другие причины её возникновения;
- краниографию (рентгенографию черепа) в двух проекциях — исключает костно-травматические изменения.
Дополнительно может потребоваться:
- эхоэнцефалоскопия — позволяет заподозрить внутримозговую гематому;
- компьютерная томография (КТ) головного мозга — проводят по показаниям при тяжёлой степени сотрясения головного мозга, по её результатам исключают перелом костей черепа, внутримозговые гематомы и посттравматические кровоизлияния в головной мозг [4][9] ;
- консультация окулиста — проводит осмотр глазного дна.
При необходимости пациента консультируют другие специалисты: терапевт осматривает пострадавшего с гипертонией или ишемической болезнью сердца, хирург или травматолог — при подозрении на травму внутренних органов и переломы [5] [10] .
Лечение сотрясения головного мозга
Даже при лёгком сотрясении головного мозга необходима госпитализация в травматологическое отделение. Это позволяет повысить эффективность лечения и улучшить прогноз. Стационарное лечение длится пять суток, после чего пациент проходит амбулаторное лечение у невролога.
Немедикаментозное лечение
В стационаре пациент соблюдает постельный режим. Пострадавший может переворачиваться в постели, сидеть на кровати со свешенными ногами, совершать утренний и вечерний туалет, принимать пищу в постели, однако ему нельзя читать книги, пользоваться мобильным телефоном и компьютером, слушать громкую музыку и смотреть телевизор. Если пациент не соблюдает запрет, симптомы усиливаются и период выздоровления затягивается.
На время лечения пациенту необходимо отказаться от употребления алкоголя, кофе, крепкого чая и энергетиков. При этом в рационе обязательно должны быть гречка, фасоль, яйца, печень, т. е. продукты, содержащие витамины группы В. Также желательно заменить хлеб из муки высшего сорта на хлеб из цельнозерновой муки. Необходимо соблюдать строгий баланс между углеводами, жирами и белками. Усреднённая формула соотношения белков, жиров, углеводов выглядит так:
- белки — 15–20 %;
- жиры — 30 %;
- углеводы — 55–60 %.
Медикаментозное лечение
Лекарства, которые назначают при лечении сотрясения головного мозга, делятся на основные и дополнительные.
К основным относятся:
- обезболивающие — нестероидные противовоспалительные препараты, другие ненаркотические анальгетики;
- препараты, стимулирующие микроциркуляцию и проницаемость капилляров внутреннего уха, а также препараты, которые стабилизируют давление эндолимфы в улитке и лабиринте уха — назначают при головокружении;
- дегидратирующие препараты — против отёков, применяют в течение трёх дней.
Дополнительные:
- сосудистые и метаболические препараты — способ введения зависит от тяжести состояния пострадавшего;
- противорвотные [3][5] .
Прогноз. Профилактика
Если соблюдать все рекомендации лечащего врача, вероятность благоприятного прогноза составляет 90 % [10] . В остальных случаях сохраняются проблемы с памятью и резкая смена настроения, которые со временем также сходят на нет [10] .
Прогноз также зависит от тяжести травмы и других факторов, в том числе от длительности потери сознания.
При черепно-мозговой травме важно сразу обратиться к врачу, пройти назначенный курс лечения и в течение года наблюдаться у невролога, чтобы снизить риск возможных осложнений.
Профилактика сотрясения мозга
Чтобы предупредить сотрясение головного мозга, необходимо соблюдать следующие правила:
Источник https://diseases.medelement.com/disease/%D1%87%D0%B5%D1%80%D0%B5%D0%BF%D0%BD%D0%BE-%D0%BC%D0%BE%D0%B7%D0%B3%D0%BE%D0%B2%D0%B0%D1%8F-%D1%82%D1%80%D0%B0%D0%B2%D0%BC%D0%B0-%D1%83-%D0%B4%D0%B5%D1%82%D0%B5%D0%B9-%D0%BA%D0%BF-%D1%80%D1%84-2022/17409
Источник https://medaboutme.ru/articles/otvety_na_samye_chastye_voprosy_roditeley_o_sotryasenii_mozga_u_detey/
Источник https://probolezny.ru/sotryasenie-golovnogo-mozga/