Декомпенсированный цирроз: симптомы, диагностика, лечение
Печень —важнейший орган, отвечающий за процесс очищения крови от токсинов и принимающий участие в пищеварении, а также во всех обменных процессах. Любые нарушения в функционировании органа отрицательно влияют на деятельность всех систем организма. Одно из тяжелейших заболеваний печени — цирроз, при котором печеночные клетки заменяются на патологическую рубцовую ткань. В результате нарушаются функции органа, развиваются тяжелые расстройства и осложнения, которые могут привести к полиорганной недостаточности и летальному исходу. Значительно повышает шансы на результативное лечение и продление жизни своевременное обращение к врачу и следование всем его предписаниям.
Определение заболевания
Декомпенсированный цирроз печени — прогрессирующее заболевание, характеризующееся значительным сокращением функционирующих гепатоцитов, перестройкой структуры паренхимы и сосудистой системы органа, нарастающим фиброзом с последующим развитием печеночной недостаточности и тяжелой портальной гипертензии. Является III стадией цирроза печени.
4 стадии цирроза печени
Этиология — основные причины развития
Согласно статистическим данным около 50% случаев цирроза вызваны систематическим употреблением алкоголя и наличием в анамнезе вирусных гепатитов В и С. Среди других значимых провоцирующих факторов развития заболевания можно выделить:
- аутоиммунные нарушения;
- обменные нарушения, связанные с чрезмерным накоплением железа, меди и иных элементов;
- сахарный диабет;
- заболевания сосудистой системы (например, синдром Бадда-Киари);
- ферментная недостаточность;
- травмы печени;
- тяжелая сердечная недостаточность;
- заболевания желчных протоков;
- операции на органах ЖКТ;
- паразитарные и глистные инвазии;
- жировая болезнь печени, имеющая неалкогольный генез;
- острые отравления ядовитыми и химическими веществами;
- длительный прием лекарственных средств, оказывающих токсическое действие на гепатоциты.
Также немаловажную роль в развитии декомпенсированного цирроза играет наследственный фактор: клинические случаи выявления заболевания у пациентов, чьи родственники страдали от цирроза выше, чем у людей без генетической предрасположенности.
Симптомы цирроза
Декомпенсированный цирроз является одной из самых тяжелых разновидностей цирроза печени, который протекает с выраженной клинической картиной. Ведущими синдромокомплексами являются:
- астеновегетативный синдром: чрезмерная слабость, повышенная утомляемость, нервозность, ипохондрия, нарушение сна;
- диспепсический синдром — снижение или отсутствие аппетита, извращение вкуса, упорный метеоризм, отрыжка, тошнота, возможна рвота. Отмечается нестабильный стул: короткие периоды запоров сменяются длительно текущей диареей;
- цитолитический синдром: значительное снижение веса (вплоть до анорексии), лихорадка, печеночный запах изо рта. Усиливаются внепеченочные симптомы: «печеночный язык и ладони», сосудистые звездочки, гинекомастия (феминизация облика, при котором у мужчины появляются некоторые женские черты — ложный рост молочных желез, концентрация жировой ткани в области живота, ягодиц, бедер, оскудение волосяного покрова, атрофия яичек);
- холестатический синдром: навязчивый кожный зуд, желтушность кожи и слизистых, пигментация кожи, потемнение мочи, побеление ногтевых пластин, осветление каловых масс, ксантелазмы (подкожное отложение холестерина, проявляющееся в виде возвышающихся над кожей бляшек желтоватого цвета);
- иммуновоспалительный синдром — выраженная лихорадка, спленомегалия, артралгии, миалгии, васкулиты, лимфаденопатия;
- геморрагический синдром — кожные геморрагии, носовые и десневые кровотечения, геморроидальные кровотечения в результате снижения факторов свертывания (иногда до критических значений);
- портальная гипертензия — на первый план выходит клиническая триада — асцит, спленомегалия, «голова медузы» (открытие портокавальных анастомозов с возможным кровотечением, внешне проявляется в виде извитых и расширенных венозных сосудов на брюшной стенке, расходящихся в разные стороны от пупка).
- печеночно-клеточная недостаточность — онкотические отеки, спровоцированные дефицитом альбумина, прогрессирование желтухи, интоксикации, асцита. С течением времени развиваются глубокие обменные нарушения, выраженные дистрофические процессы в печи и других структурах, кахексия, печеночная энцефалопатия, прекома и кома;
- гепаторенальный синдром — полидипсия (неутолимая жажда), олигурия, анурия, резкое нарастание асцита, выраженная артериальная гипотензия.
В ряде случаев у пациентов развивается контрактура Дюпюитрена. Патологический процесс представляет собой избыточное разрастание рубцовой ткани около фасций и укорочение сухожилий ладони, формируются контрактуры с невозможностью полноценного разгибания одного или нескольких пальцев.

Некоторые симптомы декомпенсированного цирроза
Патогенез цирроза
Ключевыми патогенетическими факторами выступают некроз паренхимы, регенеративные процессы в паренхиме, прогрессирующий фиброз и значительные изменения сосудистого русла органа.
Под прямым воздействием этиологического фактора и развивающегося в ответ на него иммунологического ответа происходит гибель гепатоцитов с массивным некрозом паренхимы. В результате некритического процесса выделяются цитокины, различные хемокины и факторы роста, которые стимулируют клеточную регенерацию и фиброз. При этом регенерация гепатоцитов происходит раскоординированно, формируются очаги избыточного продуцирование фиброзной ткани — узлов регенерации, сдавливающих сосуды и протоки, что приводит к нарушению микроциркуляции, холестазу и тяжелой портальной гипертензии.
По мере прогрессирования заболевания печеночная ткань все больше заменяется фиброзной, печень теряет свои функциональные способности, развивается полиорганная недостаточность и наступает летальный исход.
Классификация
Цирроз печени классифицируется по нескольким критериям:
- По этиопатогенетическому фактору:
- вирусный гепатитный;
- алкогольный;
- метаболический;
- билиарный;
- иммунный;
- лекарственный;
- токсический (токсико-аллергический);
- криптогенный (неуточненной этиологии).
- По характеру изменений в печени:
- мелкоузловой (микронодулярный) — при данной форме цирроза размер узлов регенерации не превышает 5 мл;
- крупноузловой (макронодулярный) — размер узлов может достигать 3 см;
- смешанный (микромакронодулярный) — выявляется одинаковое количество узлов разных размеров;
- септальный — в паренхиме выявляются септы, узлы полностью не сформированы.
- По тяжести патпроцесса (определяется по классификации Чайлд-Пью, оценивает вероятность летального исхода):
- Класс А — 6 баллов;
- Класс В — 9 баллов;
- Класс С — 15 баллов.
- По течению заболевания:
- вялотекущий;
- медленно прогрессирующий;
- быстро прогрессирующий.
Декомпенсированный цирроз с клинической позиции является III стадией цирроза печени, всего их IV:
- Компенсированная. Признаки заболевания отсутствуют, количество здоровых гепатоцитов превышает поврежденные, функционирование органа не нарушено.
- Субкомпенсированная. Резервы гепатоцитов истощены, при прогрессировании дегенеративных процессов нарушается работа печени, появляются видимые симптомы заболевания.
- Декомпенсированная. Диагностируется массивный некроз гепатоцитов, количество здоровых клеток минимально, развивается печеночная недостаточность и тяжелая портальная гипертензия. Ярко выражен характерный синдромокомплекс патологии.
- Терминальная. Характеризуется полным фиброзом и прекращением функционирования печени, что приводит к летальному исходу.
При отсутствии корректного лечения декомпенсированный цирроз быстро переходит в терминальный, поэтому крайне важно своевременно начать проведение базисной терапии и точно соблюдать предписанные назначения.
Возможные осложнения
Осложнения при декомпенсированном циррозе представляют реальную угрозу для жизни пациента, поэтому их диагностика является одной из первоочередных задач врача. Наиболее часто уже на момент выставления диагноза определяются следующие состояния:
- асцит — значительное скопление патологической жидкости (экссудата) в брюшной полости на фоне портальной гипертензии;
- обильное кровотечение из расширенных вен;
- печеночная энцефалопатия — неврологический симптомокомплекс, характеризующийся шаткой походкой, головокружениями, изнуряющими головными болями, снижением когнитивных способностей, возникновением миоклонусов — мышечных спазмов в ответ на внешний стимул (резкий звук, свет, движение). По мере снижения функциональных возможностей печени пациент может впасть в кому;
- бактериальный перитонит — развивается как следствие инфицирования экссудата в брюшной полости, сопровождается гипертермией, резким болевым синдромом, возможен сепсис;
- острая почечная недостаточность — развивается в результате нарушений в гепатобилиарной системе;
- гепатоцеллюлярная карцинома — озлокачествление (рак) при длительном течении заболевания.
Все осложнения являются опасными для жизни и требуют незамедлительного комплексного лечения, при отсутствии терапии наступит летальный исход.
Диагностические мероприятия
Диагноз «Декомпенсированный цирроз» выставляется на основании детализированного анамнеза, физикального осмотра и данных лабораторных и инструментальных обследований.
Консультативный прием
Диагностикой и дальнейшим лечением декомпенсированного цирроза занимается гепатолог, инфекционист или гастроэнтеролог. На первичной консультации врач акцентирует особое внимание на анамнезе жизни и заболевании пациента, детально осматривает больного, обязательно проводит пальпацию, перкуссию и аускультацию структур брюшной полости. После этого в целях подтверждения диагноза назначается ряд инструментальных и лабораторных исследований.
Последняя стадия цирроза печени
Цирроз самой большой железы внешней секреции представляет собой неизлечимую патологию, развитие которой происходит постепенно. Стадийность заболевания определяется тяжестью симптоматики и сопутствующими осложнениями. В исходном периоде болезни, признаки практически не проявляются. Поставить точный диагноз можно только на основе лабораторных анализов и по результатам аппаратного обследования.
Последняя стадия цирроза печени характеризуется ярко выраженными соматическими симптомами и внешними изменениями, на фоне полного отмирания органа. Заболевание не поддается эрадикации (полной ликвидации). Независимо от стадии развития, единственным способом продлить человеку жизнь является трансплантация донорской печени. Во всех остальных случаях патология неизменно приводит к летальному исходу.
Механизм развития
В зависимости от причины, повлиявшей на развитие патологии, различают несколько основных видов циррозного поражения печени:
- Вирусный. Возникает на фоне некорректного лечения (или его отсутствия) вирусных гепатитов (А, В, С).
- Лекарственный (фармакологический). Развивается из-за длительного приема медикаментов.
- Обменно-алиментарный. Является осложнением хронических эндокринных и гормональных патологий.
- Алкогольный или токсический. Прогрессирует вследствие регулярного неумеренного употребления спиртных напитков.
- Врождённый. Формируется у плода в период внутриутробного развития под воздействием тератогенных факторов или в силу неблагополучной генетики.
- Билиарный (первичный и вторичный). Развивается, в первом случае, из-за аутоиммунных процессов, во втором, на фоне тяжелых заболеваний органов гепатобилиарной системы.
- Криптогенный. Не имеет ясной причины возникновения.
По сути, цирроз печени – это трансформация рабочих живых клеток (гепатоцитов) в соединительную рубцовую ткань, под влиянием перечисленных выше негативных факторов. На вопрос можно ли вылечить цирроз и вернуть печеночным клеткам их функциональные возможности, медицина, к сожалению, дает отрицательный ответ. Процесс перерождения, следовательно, отмирания гепатоцитов является необратимым. Прогрессирование болезни приводит к полной утрате печенью дееспособности и смерти пациента.
Стадийность патологии
Стадии заболевания определяются масштабами поражения органа и степенью развития осложнений. Определение стадии болезни производится после комплексного обследования. Состояние оценивается по пяти параметрам, с присвоением определенного количества балов каждому. Сумма баллов сравнивается со шкалой Child-Turcotte-Pugh, где:
- класс А обозначает компенсацию болезни (исходный период),
- класс В – субкомпенсацию (среднетяжелая стадия),
- класс С – декомпенсация.

Оценочная шкала Child-Turcotte-Pugh Сумма баллов более 15 свидетельствует о четвертой терминальной стадии, отягощенной осложнениями, которая заканчивается неминуемой смертью.
Первоначальная или компенсированная стадия болезни может протекать бессимптомно. Основными ощущениями пациента являются дисания (расстройство сна), физическая слабость, утрата аппетита, тяжесть в эпигастральной области. Второй этап развития патологии или стадия субкомпенсации, характеризуется более выраженными симптомами. Часть гепатоцитов уже неспособны выполнять свои функции. У больного возникают болевые ощущения в правом подреберье, навязчивая тошнота. Желтеют глазные яблоки, моча приобретает темный цвет. Наблюдается отечность и потемнение языка.
В третьей стадии (декомпенсации) печеночные клетки полностью гипертрофируются в фиброзные рубцы, железа утрачивает возможность выполнять функциональные обязанности. Усиливается характерная симптоматика. Развиваются многочисленные тяжелые осложнения, не оставляющие пациенту шансов на выживание. Декомпенсированный цирроз печени, в большинстве случаев, заканчивается печеночной комой. Конечная (терминальная) стадия заболевания развивается в форсированном режиме из-за прогрессирующих осложнений. Итогом является смерть пациента.
Результаты диагностики 3 и 4 стадии
Диагностические мероприятия для подтверждения необратимой печеночной патологии включают:
- биохимический и общий клинический анализ крови,
- забор фрагмента органа для лабораторного исследования (биопсия),
- ультразвуковая диагностика с допплерографией (обследование сосудов).
В стадии декомпенсации и конечном периоде болезни, в анализах крови обнаруживается запредельно повышенный уровень печеночных ферментов АСТ (аспартатаминотрансферазы), АЛТ (аланинаминотрансферазы), Альфа-Амилазы, ЩФ (щелочная фосфатаза). На серьезный воспалительный процесс указывает высокий показатель СОЭ и лейкоцитов. В большом количестве в крови обнаруживаются специфические иммуноглобулины (антимитохондриальные антитела). Показатели белковых фракций и тромбоциты практически не обнаруживаются.
На УЗИ наблюдается:
- уменьшение печени в размерах (сжимание),
- высокая плотность железы,
- отсутствие эхогенности (способности отражать ультразвук),
- сильно деформированные очертания органа,
- узелковая структура,
- увеличение объема селезенки и диаметра селезеночной вены,
- варикоз портальных вен, доставляющих кровь к железе, повышение в них давления (портальная гипертензия),
- поражение почечного аппарата (гепаторенальный синдром),
- гепатогенная язва двенадцатиперстной кишки,
- асцит (скопление жидкости в брюшине),
- кровотечение органов желудочно-кишечного тракта (ЖКТ),
- печеночная недостаточность.
По результатам биопсии, присваивается шестая степень поражения клеток, для которой характерно отсутствие здоровых гепатоцитов. Печеночные клетки полностью перерождаются в соединительную рубцовую ткань. Для 4 стадии характерно обнаружение активности раковых клеток (гепатоцеллюлярная карцинома).

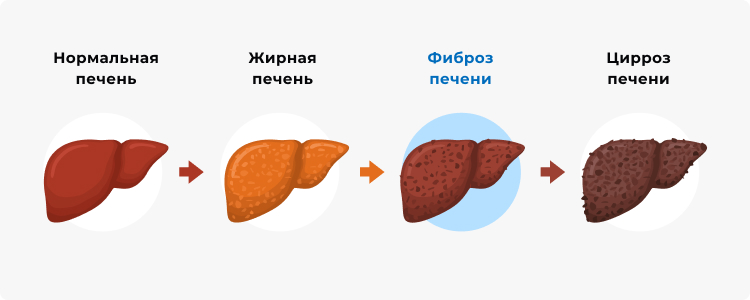
Изменение структуры печени по мере прогрессирования болезней
Тест: на определение риска сахарного диабета 2 типа

Результат:
Присоединяйтесь к нашей группе Telegram и узнавай о новых тестах первым! Перейти в Telegram
Поделиться в Facebook Поделиться в VK
Симптомы
Соматическая симптоматика и внешние признаки выражаются следующими изменениями:
- нарушение восприятия запаха и вкуса, отвращение к еде,
- расстройство приема пищи,
- боли в правой области живота и правом подреберье,
- вздутие живота,
- желтый цвет глазных яблок и кожи,
- темно-коричневый цвет мочи,
- обесцвечивание экскрементов,
- гипертермия (повышение температуры),
- отечность ног,
- отек и изменение цвета языка с желто-розового на фиолетовый («печеночный язык»),
- шершавость и сухость кожи, красный цвет ладоней,
- алопеция (выпадение волосков на теле и голове),
- геморроидальные шишки в прямой кишке и перианальной области,
- рост молочных желез у мужчин (гинекомастия),
- регулярные носовые кровотечения и кровоточивость десен.
В терминальную фазу болезни ярко проявляются симптомы не только самого цирроза, но и его осложнений.
Сопутствующие осложнения
Цирроз печени на последней стадии характеризуется прогрессирующими осложнениями на центральную нервную систему и головной мозг, почки, сердце и сосуды. Несвоевременное лечение или его отсутствие, а так же алкоголизм, и несоблюдение диетического питания усиливают симптомы, и ускоряют процесс развития осложнений. К основным последствиям циррозной патологии относятся следующие состояния.
Желудочно-кишечные кровотечения. Варикозное расширение пищеводных вен приводит к их закупорке (портальньному тромбозу). Венозные стенки становятся тонкими, тромбы препятствуют циркуляции крови, что провоцирует разрыв вен и кровоизлиянию в брюшную полость. Большая кровопотеря может быть несовместима с жизнью.
Водянка (асцит) брюшной полости. Развивается вследствие нарушения венозного кровоснабжения и питания тканей гепатобилиарной и пищеварительной системы организма. Нехватка кислорода приводит к избыточной аккумуляции лимфы в брюшной полости. При тяжелом асците, огромный живот давит на диафрагму, у пациента развивается дыхательная и сердечная недостаточность.
На фото наглядно представлены осложнения цирроза в терминальной стадии.

Асцит, сопровождаемый расширением и выпячиванием портальных вен
Печеночная энцефалопатия. Возникает вследствие интоксикации центральной нервной системы. Имеет выраженные симптомы нервно-психологического расстройства: атаксия (нарушение координации движений), нервные подергивания конечностей, замедленные реакции на происходящее, неспособность сконцентрировать внимание, расстройство речи, памяти и мозговой деятельности.
Печеночная кома
Длительная деструкция гепатоцитов и проникновение ядов и токсинов через гематоэнцифалогический барьер в ЦНС, провоцируют развитие коматозного состояния. Различают три стадии комы, для каждой из которых характерна определенная симптоматика. В состоянии прекомы наблюдаются признаки нарушения сознания, атаксия, нестабильность психоэмоционального состояния. В стадии угрожающей комы в слизистых оболочках аккумулируются кровяные сгустки, кожный покров окрашивается в желтый цвет.
У пациента резко меняется психоэмоциональное состояние: от агрессии и нервного возбуждения до летаргии (медлительность, вялость, индифферентность к происходящему). Из ротовой полости ощущается гнилостный запах с примесью аммиака («печеночный запах»). При глубокой коме отсутствуют реакции на звук, свет. Пациент теряет сознание, нередко задыхается. Резко падает артериальное давление на фоне учащения сердечных сокращений. Форсированное развитие коматозного состояния приводит к летальному исходу.
Возможности медицины при терминальном циррозе печени
Цирроз, априори, не лечится. При постановке диагноза на исходной стадии развития патологии, у пациента остается шанс продлить срок жизни посредством приема гепатопротекторных препаратов, строгого соблюдения диеты и полного отказа от спиртных напитков. В терминальной стадии приостановить процесс некротических изменений печени невозможно. При систематических внутренних кровотечениях желудочно-кишечного тракта проводится операция ПКШ (портокавальное шунтирование).

Операция по удалению жидкого содержимого в брюшной полости производится под непрерывным контролем аппарата ультразвука
Суть хирургического вмешательства состоит в создании шунта (искусственного кровяного русла) в пространстве между полой и портальной венами, для отвода венозной крови в обход печени. Операция направлена на понижение давления в печёночной и воротной венах. При тяжелом состоянии пациента риск закрытия шунта, развития печеночной недостаточности и смерти пациента варьируется от 5 до 50%. Облегчение болевых симптомов достигается посредством применения обезболивающих (иногда наркотических) медикаментов, мочегонных лекарственных средств и физиотерапевтических методов лечения.
Для людей с тяжелым асцитом, предусмотрена операция по удалению жидкости искусственным путем через прокол в брюшине (лапароцентез). Кардинальным и единственно действенным методом является пересадка (трансплантация) донорского органа. Однако при регулярных кровотечениях ЖКТ провести операцию становится невозможным. Кроме того, трансплантация сопровождается высоким риском смертности, поскольку пересажанная печень крайне сложно приживается. В большинстве случаев ослабленный и наполненный токсинами организм отторгает донорский орган.
Дальнейший прогноз конечной стадии цирроза крайне неблагоприятный. Согласно медицинской статистике, третья и четвертая стадия болезни, сопровождаемые асцитом, заканчиваются смертью в течение 1–2 лет. При печеночной энцефалопатии срок жизни человека составляет не более года. Коматозное состояние может закончиться летально за несколько часов. Стадийность развития циррозных изменений наглядно демонстрируется в видео по теме.
Симптомы последней стадии цирроза
Смежные специальности: гастроэнтеролог, терапевт.
Адрес: Санкт-Петербург, ул.Академика лебедева, д.4/2.
Цирроз печени — тяжелое заболевание, которое проходит через несколько стадий развития. Наиболее опасной является последняя (терминальная) стадия патологии. На данном этапе соединительная ткань практически полностью замещает паренхиму. Сколько живут с циррозом печени последней стадии? Поговорим об этом ниже.
Симптоматика
Симптомы последней стадии цирроза печени ярко выражены. На данном этапе заболевание характеризуется:
- кишечными расстройствами;
- слабостью;
- частой рвотой;
- снижением массы тела;
- истощением организма;
- атрофией мышц плечевого пояса и межреберной области;
- сильным повышением (в определенных случаях — понижением) температуры тела.
Последняя стадия цирроза может сопровождаться и другими, более тяжелыми симптомами: нарушением речи, нехарактерными движениями частей тела, непродолжительными периодами возбужденного состояния, на смену которым приходит сонливость.
Лечится ли цирроз печени на последней стадии? К сожалению, лечение на этом этапе уже неэффективно.
Все терапевтические мероприятия проводятся с целью поддержания жизненно важных функций организма больного.
Последствия заболевания
Цирроз печени на последней стадии сопровождается развитием следующих опасных осложнений:
- кровотечения пищеварительного тракта;
- асцитический синдром;
- печеночной комы;
- бактериального перитонита;
- рака.
Такие последствия, как печеночная кома и кровотечения пищеварительного тракта развиваются достаточно часто.
Рассмотрим данные нарушения более подробно.
Печеночная кома

Развитие комы и энцефалопатии крайне опасно. В этом случае наблюдаются разнообразные нейро-мышечные расстройства, нарушаются мыслительные процессы. Больные связывают такие проявления с депрессивным состоянием, при котором снижается внимание, ухудшается память, отсутствует интерес к происходящему вокруг.
Коматозное состояние развивается на фоне печеночной недостаточности, в такой ситуации нарушается детоксикационная функция органа. Больная печень не способна обезвреживать токсические вещества, образующиеся в ходе метаболизма. Самым опасным для нервной системы веществом является аммиак, который синтезируется в толстом кишечнике при распаде белков.
Здоровая печень образует из аммиака мочевину, тем самым обезвреживает его и выводит из организма естественным способом. При возникновении печеночной комы значительное количество аммиака и токсических веществ накапливается в печени. Аммиак оказывает негативное влияние на дыхательный центр, вследствие чего возникает гипервентиляция. В кровотоке и мозге повышается содержание ароматических кислот, количество аминокислот, наоборот, понижается. На фоне этого нервная система не может нормально функционировать.
Печеночная недостаточность, помимо признаков повреждения нервной системы, сопровождается характерным сладковатым запахом из ротовой полости. Такой симптом возникает на начальном этапе патологии и с развитием энцефалопатии становится более выраженным.
Развитие печеночной комы происходит постепенно — снижается аппетит, возникает тошнота, головные боли, болезненные ощущения в области правого подреберья и эпигастрии. Также могут развиваться головокружения, обморочные состояния, бессонница, кожный зуд.
Для диагностики нарушений функционирования печени проводят биохимический анализ крови. Кроме клинических проявлений, наблюдаются нехарактерные изменения электроэнцефалографии (ЭКГ) — появляются высокоамплитудные медленные трехфазные волны.
Лечение коматозного состояния при ярко выраженной симптоматике, как правило, не дает положительного результата. Интоксикация организма, нарушение ритма сердца, отек мозга, внутренние кровотечения становятся причиной летального исхода в 80% случаев.
Проведение интенсивной детоксикационной терапии в определенных случаях дает положительный результат. Поэтому немедленная госпитализация больного со стремительно нарастающей печеночной недостаточностью крайне необходима. При лечении используют средства, оказывающие слабительное действие и очистительные клизмы. Также применяют синтетический дисахарид, после разложения которого образуется молочная, муравьиная, уксусная кислоты. Помимо этого, важно придерживаться строгой диеты с полным исключением белков (мясных и рыбных продуктов, творога, яиц).
Внутренние кровотечения и портальный тромбоз

Варикозное расширение вен пищеварительного тракта — опасное осложнение последней стадии цирроза печени, встречается такое нарушение довольно часто — в 40% случаев. Проявления данного состояния длительное время отсутствуют; развитие кровотечений указывает на запущенность болезни.
Подобные осложнения возникают вследствие перепада давления в воротной вене и нарушения процесса свертываемости крови. Кроме этого, в такой ситуации расширены капилляры и венозные сосуды пищеварительного тракта, что также нарушает кровоток.
На фоне необратимых изменений в печени возникает портальный тромбоз — в воротной вене образуются тромбы, вследствие чего развивается портальная гипертензия. Такое нарушение встречается у 25% больных. Адекватные терапевтические мероприятия позволяют предотвратить возникновение асцитического синдрома и гиперспленизма.
Острое течение тромбоза наблюдается в очень редких случаях.
Для диагностики данного нарушения применяют доплеровское ультразвуковое исследование, которое позволяет выявить замедление или полное отсутствие венозного кровотока.
В этом случае проводят терапию кровотечений — применяется клипирование (эндоскопическая перевязка вен). Также внутривенным способом вводят синтетический аналог соматостатина — октреотид.
Прогноз
Сколько живут с циррозом печени на последней стадии, однозначно сказать довольно сложно. Продолжительность жизни зависит от поведения больного и развившихся осложнений. При возникновении асцита срок жизни 25% пациентов составляет не более 3-х лет. В случае развития печеночной энцефалопатии прогноз крайне неблагоприятный — длительность жизни большинства больных не превышает 12 месяцев. При алкогольном циррозе последней стадии 40% пациентов живут 3 года.
Длительность и качество жизни при циррозе печени напрямую зависит от того, насколько точно пациент соблюдает все предписания лечащего врача. Прежде всего, необходимо полностью отказаться от употребления спиртных напитков и других гепатотоксичных веществ. Соблюдение этого условия особенно важно при алкогольном циррозе. Исключение спиртного позволяет 60% больным прожить более 5-и лет. Не менее важно придерживаться строгой диеты — отказ от жирных, жареных, острых блюд.
Соблюдение остальных рекомендаций также способствует продлению жизни больного.
Необходимо проводить полные терапевтические курсы в стационарных условиях, регулярно проходить обследования в медицинских учреждениях и своевременно реагировать на любые изменения в организме.
Развитие тяжелых патологий других органов, в частности, онкологических заболеваний, значительно ухудшают прогноз.
Источник https://ventri.clinic/service/gastroenterologiya/dekompensirovannyy-tsirroz/
Источник https://clinic-a-plus.ru/articles/gastroenterologiya/21364-poslednyaya-stadiya-tsirroza-pecheni.html
Источник https://cardio-v.ru/tsirroz/poslednyaya-stadiya.html