Железистая гиперплазия эндометрия
Железистая гиперплазия эндометрия – избыточное разрастание железистой ткани эндометрия, характеризующееся его утолщением и увеличением объема. Железистая гиперплазия эндометрия проявляется обильными менструациями, дисфункциональными ановуляторными кровотечениями, анемией, бесплодием. Для определения гиперпластической трансформации эндометрия проводится УЗИ, гистероскопия, Эхо-ГСГ, биопсия эндометрия, гормональные исследования. Лечение железистой гиперплазии эндометрия включает выскабливание полости матки, гормонотерапию, при необходимости – резекцию или абляцию эндометрия.
МКБ-10
Общие сведения
В основе железистой гиперплазии эндометрия лежат чрезмерно активные пролиферативные процессы в железистой ткани матки. Основной опасностью гиперпластических изменений эндометрия служит возможность их прогрессирования и злокачественной трансформации. Поэтому важность диагностики и лечения железистой гиперплазии эндометрия диктуется актуальностью сохранения репродуктивного потенциала женщины и профилактики рака эндометрия. Диагноз железистой гиперплазии может быть поставлен только по результатам гистологического исследования образцов эндометрия.
Причины развития железистой гиперплазии эндометрия
Гиперпластическая трансформация эндометрия может возникать у женщин любого возраста при наличии факторов риска, но чаще встречается в переходные периоды, связанные с гормональными изменениями в организме (у подростков и пациенток пременопаузального возраста).
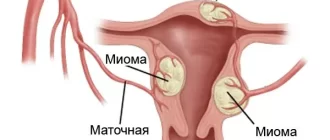
Фоновыми генитальными процессами, сопутствующими развитию железистой гиперплазии эндометрия, являются миома матки, синдром поликистозных яичников, эндометриоз, эндометриты. Развитию железистой гиперплазии эндометрия нередко предшествуют гинекологические операции, диагностические выскабливания эндометрия, аборты. Факторами риска гиперпластических процессов матки служит отсутствие в анамнезе у женщины родов, отказ от использования гормональной контрацепции, искусственное прерывание беременности, поздняя менопауза.
К экстрагенитальным сопутствующим заболеваниям относятся сахарный диабет, мастопатия, гипертония, ожирение, заболевания щитовидной железы, печени и надпочечников. Ведущим моментом возникновения железистой гиперплазии эндометрия служит гиперэстрогения или длительное воздействие эстрогенов при снижении сдерживающего влияния прогестерона.
Классификация гиперплазии эндометрия
По гистологическому варианту выделяют несколько видов гиперплазии эндометрия: железистую, железисто-кистозную, атипическую (аденоматоз) и очаговую (полипы эндометрия). Железистая гиперплазия эндометрия характеризуется исчезновением разделения эндометрия на функциональный и базальный слои. Граница между миометрием и эндометрием выражена четко, отмечается увеличенное количество желез, но их расположение неравномерно, а форма неодинакова. При железисто-кистозной форме гиперплазии часть желез приобретает кистозно-измененный вид.
Для аденоматоза (атипической гиперплазии) свойственны структурная перестройка и более интенсивная пролиферация элементов по сравнению с железистой гиперплазией эндометрия, полиморфизм ядер, уменьшение числа стромальных элементов. При локальной гиперплазии отмечается разрастание железистого и покровного эпителия вместе с подлежащими тканями, ведущее к образованию эндометриальных полипов (железистых, фиброзных, железисто-фиброзных).
Наибольшую онконастороженность в гинекологии вызывают атипическая и полипозная гиперплазия, которые расцениваются как предраковое состояние. Угроза перехода аденоматоза в рак эндометрия составляет около 10%. Железистая и железисто-кистозная гиперплазия эндометрия менее склонны к озлокачествлению. Такая вероятность возрастает при их рецидивирующем течении после выскабливания эндометрия и неадекватности гормонотерапии.
Симптомы железистой гиперплазии эндометрия
Характерным симптомом железистой гиперплазии эндометрия является расстройство менструальной функции, выражающееся патологическими маточными кровотечениями. Среди форм менструальной дисфункции встречаются меноррагии (циклические кровотечения, превышающие обычные месячные по кровопотере и длительности) и метроррагии (ациклические кровотечения различной продолжительности и обильности).
Кровотечения при железистой гиперплазии эндометрия возникают после незначительной задержки менструации или в межменструальный период. Для ювенильных кровотечений, возникающих при железистой гиперплазии эндометрия у подростков, характерен прорывной характер с выделением сгустков. Длительные и обильные кровотечения со временем способствуют развитию анемии, слабости, недомогания, головокружения. Ановуляторный цикл, отмечающийся при железистой гиперплазии эндометрия, сопровождается бесплодием.
Диагностика железистой гиперплазии эндометрия
Поскольку проявления железистой гиперплазии эндометрия не являются специфичными только для данной патологии, вопросы полноценной и точной диагностики приобретают особую важность. При изучении анамнеза гинеколог расспрашивает о наследственности, особенностях течения менструального цикла, состоянии детородной функции, используемых методах контрацепции, перенесенных общих и гинекологических заболеваниях.
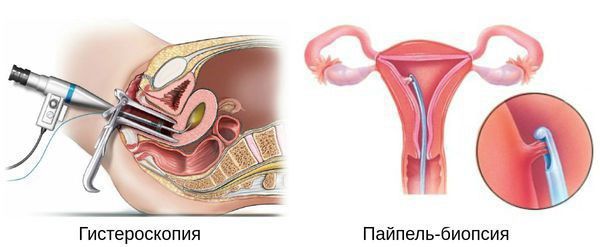
Кроме общего гинекологического осмотра, диагностика железистой гиперплазии эндометрия включает трансвагинальное УЗИ, в процессе которого определяется толщина эндометрия, наличие полипозных разрастаний. При помощи УЗИ-скрининга выявляется контингент женщин, нуждающихся в гистологическом подтверждении диагноза железистой гиперплазии эндометрия с помощью проведения аспирационной биопсии эндометрия либо раздельного диагностического выскабливания.
Диагностическое выскабливание выполняется накануне ожидаемой менструации или сразу после ее начала под контролем гистероскопии. Гистероскопия обеспечивает проведение адекватного кюретажа и полное удаление патологически измененного эндометрия. Соскобы эндометрия подвергаются гистологическому исследованию, позволяющему определить тип гиперплазии и установить морфологический диагноз. При железистой гиперплазии эндометрия информативность диагностической гистероскопии составляет 94,5%, тогда как трансвагинального УЗИ — 68,6%.
При железистой гиперплазии эндометрия у пациентки исследуются уровень прогестерона и эстрогенов, при необходимости – гормоны надпочечников и щитовидной железы. Вспомогательную диагностическую роль играют гистерография или радиоизотопное сканирование. Дифференциальную диагностику при кровотечениях, вызванных железистой гиперплазией эндометрия, проводят с внематочной беременностью, трофобластической болезнью, полипами или эрозией шейки матки, раком тела матки, миомой матки.
Лечение железистой гиперплазии эндометрия
Процедура раздельного диагностического выскабливания полости матки служит первым этапом лечения железистой гиперплазии эндометрия. В дальнейшем с учетом результатов гистологии подбирается схема гормонотерапии, направленная на подавление дальнейшей пролиферации эндометрия и устранение гормонального дисбаланса.
При железистой форме гиперплазии эндометрия могут назначаться КОК (Ярина, Жанин, Регулон), гестагены (Утрожестан, Дюфастон) на 3-6 месяцев. С успехом в лечении железистой гиперплазии эндометрия применяется гестагенсодержащая внутриматочная система «Мирена», оказывающая местное лечебное воздействие на эндометрий. Использование агонистов гонадотропин рилизинг-гормона (аГнРГ) эффективно у женщин старше 35 лет и перименопаузального периода. Данные препараты вызывают временное обратимое состояние искусственного климакса и аменореи.
Параллельно с гормональным лечением проводится витаминотерапия, коррекция анемии, иглорефлексотерапия, физиотерапия (электрофорез). Контрольное УЗИ в процессе терапии выполняется через три и шесть месяцев лечения; повторная биопсия эндометрия – по окончании курса. В целях стимуляции овуляторного цикла в дальнейшем применяются стимуляторы овуляции.
В случае рецидива железистой гиперплазии эндометрия на фоне гормонотерапии у пациенток, заинтересованных в деторождении, могут выполняться абляция или резекция эндометрия с помощью лазерных и электрохирургических методики под гистероскопическим контролем. При железистой гиперплазии эндометрии, осложненной эндометриозом, миомой матки, а также в период климакса методом выбора может являться удаление матки: надвлагалищная ампутация, гистерэктомия или пангистерэктомия.
Профилактика железистой гиперплазии эндометрия
После завершения курса лечения железистой гиперплазии эндометрия особую значимость приобретает вопрос предупреждения ее рецидива и рака эндометрия. В этих целях рекомендуется регулярные осмотры гинеколога, консультация гинеколога-эндокринолога и подбор контрацепции, профессиональная подготовка и ведение беременности у пациенток. От самой женщины, своевременности ее обращения к специалисту и выполнения предписаний врача, в значительной мере зависит прогноз железистой гиперплазии эндометрия.
Гиперплазия эндометрия — симптомы и лечение
Что такое гиперплазия эндометрия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Анькиной Анны Олеговны, врача УЗИ со стажем в 11 лет.
Над статьей доктора Анькиной Анны Олеговны работали литературный редактор Юлия Липовская , научный редактор Юлия Кондратенко и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Гиперплазия эндометрия (гиперпластические процессы эндометрия) — это патологическое разрастание желёз слизистой оболочки матки. Эндометрий состоит из желёз и стромы (основы). В норме строма занимает более половины площади эндометрия, при гиперплазии соотношение желёз к строме становится более 50 % [24] .
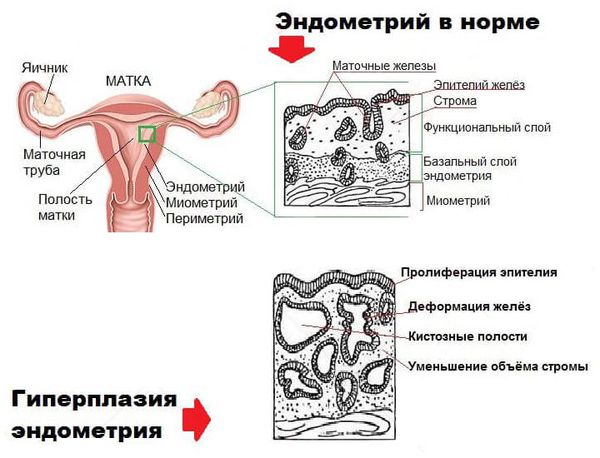
Диагноз « гиперплазия эндометрия » ставится только по заключению гистологического исследования. Без своевременной диагностики и целенаправленного лечения повышается риск развития рака эндометрия.
Гиперплазию нужно отличать от пролифелирующего эндометрия, при котором эндометрий растёт, но не имеет структурных особенностей, характерных для ранней, средней или поздней стадии пролиферации в нормальном менструальном цикле. Также он отличается наличием участков кровоизлияний, дистрофических изменений и распадом [22] .
Пролиферирующий эндометрий не является формой гиперплазии, так как соотношение желёз эндометрия к строме не изменяется. Однако если состояние не лечить, повышается риск развития гиперплазии [23] .
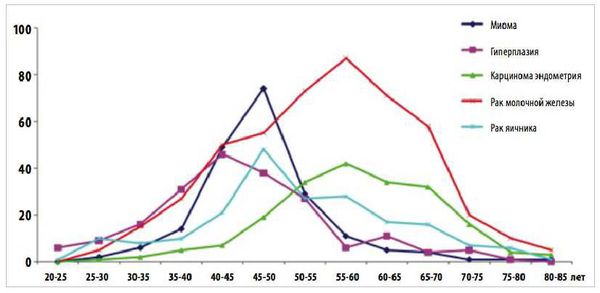
Распространённость заболевания составляет 15–50 % от всех гинекологических патологий [7] . Гиперплазия эндометрия может возникнуть у женщин всех возрастов, но чаще развивается в 40-44 года, когда происходит гормональная перестройка из-за приближения менопаузы [1] [6] .
В составе маточного эндометрия есть специфические рецепторы, которые делают его органом-мишенью для половых гормонов. При гормональном сбое нарушается рост и дифференцировка эндометриальных клеток, что приводит к разрастанию эндометрия.
Факторы риска развития гиперплазии эндометрия [1] [8] [11] :
- и связанное с ним избыточное образование эстрогенов из андрогенов в жировой ткани [3] ;
- возраст старше 35 лет;
- наследственность и генетические мутации;
- злостное курение табака;
- раннее менархе (начало менструации) — до 12 лет;
- поздняя менопауза — позже 55 лет;
- затянувшийся период менопаузального перехода;
- хроническая ановуляция (отсутствие овуляции у женщины репродуктивного возраста более шести циклов подряд);
- сопутствующие заболевания: сахарный диабет 2-го типа, ожирение, синдром Линча (наследственный неполипозный колоректальный рак), синдром поликистозных яичников (СПКЯ), гормональные опухоли яичников, бесплодие, а также заболевания пищеварительного тракта, иммунной системы и щитовидной железы;
- приём некоторых лекарственных препаратов: менопаузальная заместительная гормональная терапия (ЗГТ), содержащая только эстрогены; длительная терапия Тамоксифеном. Этот препарат применяется в составе комплексного лечения рака молочной железы. Его побочным эффектом является влияние на слизистую оболочку матки с развитием гиперплазии [14] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы гиперплазии эндометрия
В редких случаях гиперплазия эндометрия может протекать без симптомов [16] [17] . Но обычно для гиперпластических процессов эндометрия характерны нарушения менструального цикла:
- интервал между менструациями более 35 дней или менее 21 дня;
- затяжные, обильные менструации;
- кровянистые выделения из половых путей между менструациями;
- отсутствие менструаций более шести месяцев вне беременности и лактации.
Пациентки репродуктивного возраста иногда жалуются на отсутствие беременности при регулярной половой жизни [15] [18] .
В период перехода к менопаузе основным симптомом заболевания являются нерегулярные обильные менструации, сменяющиеся длительными мажущими кровянистыми выделениями.
Женщины менопаузального возраста жалуются на скудные кровянистые выделения из половых путей. Они могут проявляться эпизодически либо быть продолжительными.
Иногда пациенток беспокоят симптомы, характерные для обменных и эндокринных нарушений: головные боли, избыточная прибавка веса, нарушение сна, периодически возникающая жажда, утомляемость, пониженная работоспособность и раздражительность, чрезмерный рост волос (в том числе на участках кожи, для которых это несвойственно) [2] [11] .
Патогенез гиперплазии эндометрия
Состояние эндометрия зависит от фазы менструального цикла:
- I фаза (фаза пролиферации) — продолжается до 14-го дня (при 28-дневном цикле). Под воздействием эстрогенов происходит пролиферация (рост) эндометрия. Его железы увеличиваются, слегка извиваются, их просвет расширяется, но секрета они ещё не содержат [3] . Максимальный рост наблюдается к концу фазы, когда в яичнике созревает один из фолликулов и происходит овуляция. Толщина функционального слоя эндометрия в этот период составляет 4 – 5 мм.
- II фаза (фаза секреции, или лютеиновая фаза) — продолжается с 14-го по 28-й день, совпадает с развитием жёлтого тела в яичнике на месте лопнувшего фолликула. Под влиянием гормонов жёлтого тела, в том числе прогестерона, железы эндометрия ещё больше извиваются и заполняются секретом. В них откладывается гликоген, фосфор и кальций, необходимые для питания и последующей имплантации эмбриона в слизистую оболочку матки. Толщина функционального слоя эндометрия в позднюю стадию фазы секреции (при отсутствии беременности) составляет 15 мм. Когда происходит обратное развитие жёлтого тела, уровень прогестерона и эстрогенов снижается, функциональный слой эндометрия отторгается и начинается менструация.
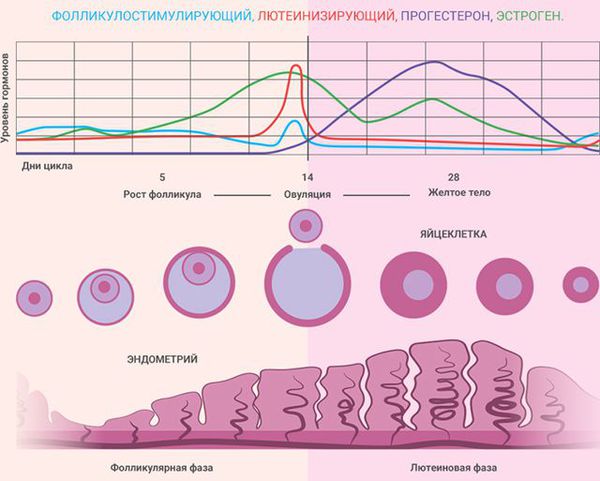
В патогенезе гиперплазии эндометрия выделяют два варианта развития событий:
- Гормонозависимый — избыточное влияние эстрогенов на слизистую оболочку матки при недостаточном воздействии прогестерона, который должен подавлять действие эстрогенов. Наблюдается при недостатке прогестерона или при избытке эстрогенов. В этом случае эстрогены провоцируют патологический рост эндометриальных желёз, при котором изменяется их форма и размер. Из-за недостатка прогестерона не наступает фаза секреции, поэтому эндометрий продолжает активно расти. Гиперплазия эндометрия почти всегда является гормонозависимой.
- Гормононезависимый — патологический ответ желёз и стромы эндометрия на нормальный уровень эстрогена. Может возникнуть из-за хронического воспаления эндометрия. В этом случае аномальное разрастание эндометрия связано с тем, что у рецепторов меняется структура и функции.
При гиперплазии эндометрия без клеточной атипии из-за гормонального дисбаланса увеличивается количество желёз. Их соотношение к строме эндометрия начинает превышать 50 % [3] [7] .
В случае гиперплазии эндометрия с атипией избыток желёз эндометрия сочетается с клеточными мутациями (атипическим перерождением). Атипическая гиперплазия эндометрия является предраковым состоянием.
Классификация и стадии развития гиперплазии эндометрия
Рассмотрим две основные международные классификации гиперплазии эндометрия, которые основаны на оценке строения ткани [4] [9] [12] .
Международная классификация болезней 10-го пересмотра (МКБ-10):
- N85.0 Железистая гиперплазия эндометрия (кистозная, железисто-кистозная, полипоидная).
- N85.1 Аденоматозная (атипическая) гиперплазия эндометрия.
Пересмотренная классификация ВОЗ 2014 года:
Основная цель этих классификаций — разграничить доброкачественную гиперплазию и гиперплазию с наличием атипических клеток. Это важно, чтобы определить дальнейшую тактику ведения пациенток, так как атипичная гиперплазия часто перерождается в рак [9] .
Осложнения гиперплазии эндометрия
Анемия. Для гиперплазии эндометрия характерны аномальные маточные кровотечения. В связи с этим женщины часто страдают от хронического малокровия разной степени выраженности.
Бесплодие. Гормональные изменения отражаются на качестве эндометрия, что создаёт риск неудачной имплантации эмбриона. Помимо этого, гиперплазия эндометрия часто выявляется на фоне хронической ановуляции, при которой зачатие невозможно.
Перерождение в рак эндометрия. Самое грозное осложнение гиперплазии эндометрия. Согласно исследованию 2006 года, атипическая гиперплазия эндометрия перерождается в аденокарциному эндометрия в 29 % случаев. Гиперплазия без атипии становится злокачественной менее чем в 5 % случаев [4] [10] .
Риск озлокачествления зависит в первую очередь от выраженности клеточного атипизма, т. е. от степени изменения клеток. Возраст, состояние яичников, сопутствующие эндокринные заболевания, ожирение и приём гормональных препаратов не так сильно влияют на риск перерождения [10] . Поэтому так важна своевременная диагностика гиперплазии эндометрия и последующее выделение пациенток с этой патологией в группу онкологического риска [13] .
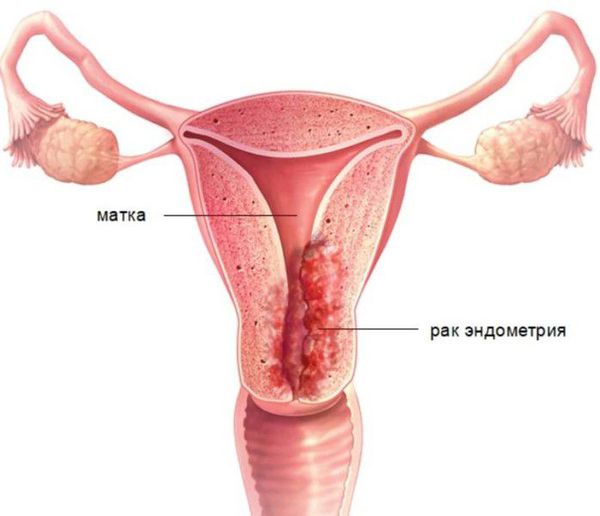
Диагностика гиперплазии эндометрия
Диагностика основана на анализе данных анамнеза пациентки (истории болезни), клинической картины заболевания (жалоб и физикального осмотра), а также на результатах ультразвукового и гистероскопического исследования с обязательным патоморфологическим анализом соскоба из полости матки.
Диагноз «гиперплазия эндометрия» ставится только на основании гистологического исследования материала, полученного при диагностическом выскабливании слизистой оболочки матки или удалении матки.
Анамнез и клиническая картина
При сборе анамнеза врач-гинеколог задаёт пациентке вопросы:
- Были ли гинекологические проблемы у мамы, бабушки или других родственников по женской линии.
- Какой образ жизни ведёт пациентка.
- Есть ли вредные привычки.
- Какой характер питания.
- Как проходят менструации: длина цикла, характер и продолжительность менструаций.
- Бывают ли аномальные маточные кровотечения. Если да, каков их характер и продолжительность.
- Была ли беременность и роды, планируется ли беременность в будущем. Невозможность зачать ребёнка и невынашивание могут быть симптомом гиперплазии эндометрия [18] .
- Есть ли сопутствующие заболевания из группы риска по развитию гиперплазии эндометрия.
- Принимает ли пациентка какие-либо гормональные препараты.
Физикальный осмотр включает в себя местный осмотр наружных половых органов, исследование влагалища и шейки матки в зеркалах, а также бимануальное (двумя руками) исследование матки и придатков. Осмотр проводится на первичном приёме, чтобы исключить воспалительные заболевания и/или объёмные опухолевые образования.
Инструментальная диагностика
Трансвагинальное ультразвуковое исследование (ТВУЗИ) органов малого таза. Толщина эндометрия по данным УЗИ не является надёжным критерием выявления гиперплазии эндометрия у женщин репродуктивного возраста [26] . Исследование проводят, чтобы исключить другие причины аномальных маточных кровотечений или оценить толщину эндометрия у женщин в постменопаузе [23] [27] .
У женщин репродуктивного и пременопаузального возрастов при подозрении на гиперплазию эндометрия ТВУЗИ органов малого таза проводится на 5 – 7-й день менструального цикла. В норме в это время толщина эндометрия не превышает 6 мм. Патологию эндометрия подозревают, когда его толщина не соответствует определённой фазе менструального цикла:
- на 5 – 7-й день цикла толщина эндометрия более 6 мм (в среднем 8 – 15 мм);
- в середине цикла (на 14 – 15-й день при 28-дневном цикле) толщина эндометрия более 15 мм [13][14] .
В постменопаузе толщина эндометрия в норме должна быть не более 4 – 5 мм. Патологическое утолщение диагностируют, когда этот показатель превышает 5 мм [12] . Допустимая толщина эндометрия на фоне приёма Тамоксифена не больше 9 мм.
Помимо измерения толщины врач ультразвуковой диагностики оценивает кровоснабжение эндометрия, а также его контуры, однородность и соответствие фазе цикла у женщин репродуктивного возраста. Для атипической гиперплазии характерно более выраженное утолщение слизистого слоя матки, его неоднородность, неровные извилистые контуры и более интенсивная васкуляризация (кровоснабжение) [2] [7] .
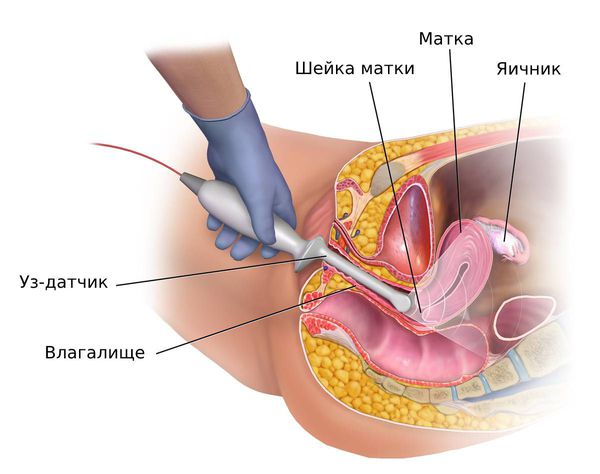
В некоторых случаях, например при обильном кровотечении, которое угрожает здоровью пациентки, ТВУЗИ не проводится. Сразу принимается решение об обоснованном диагностическом выскабливании по жизненным показаниям [19] .
Гистероскопия с раздельным диагностическим выскабливанием (РДВ) матки и цервикального канала — информативный метод в диагностике гиперпластических процессов эндометрия. При помощи гистероскопа (эндоскопического прибора для осмотра полости матки) врач оценивает состояние слизистой оболочки матки и цервикального канала. При необходимости удаляет локальные поражения и обязательно берёт материал для последующего гистологического исследования.
Если выскабливание проводят как лечебную процедуру при обильном маточном кровотечении, врач полностью удаляет слизистую оболочку матки под контролем гистероскопии.
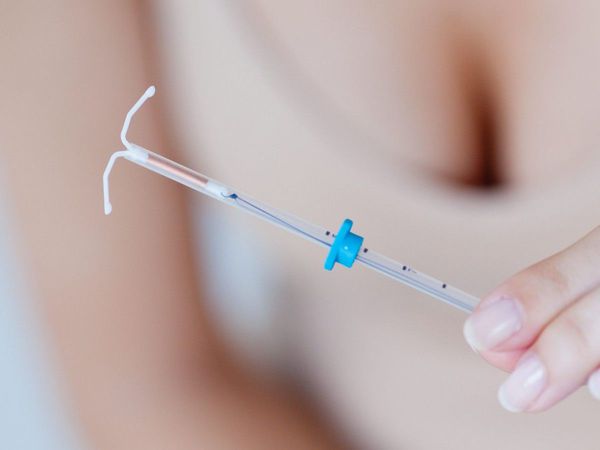
Цитологическое исследование аспирата из полости матки. Пайпель-биопсия. Специальный зонд, введённый в полость матки, «всасывает» фрагменты эндометрия. В последующем специалист оценивает выраженность его пролиферативных изменений (т. е. новообразований клеток и клеточных структур). Пайпель-биопсия эндометрия — высокочувствительный метод диагностики гиперплазии и рака эндометрия [28] .
У женщин репродуктивного возраста (15 – 49 лет) аспират берут на 2 – 26-й день менструального цикла. У женщин в пременопаузе (с 40 – 45 лет и до наступления менопаузы) и в менопаузальном возрасте (своевременная менопауза наступает в 46 – 54 года) пайпель-биопсию можно делать в любой день [20] [21] .
Дифференциальная диагностика гиперплазии эндометрия проводится с полипом эндометрия, субмукозной (подслизистой) миомой матки, эндометритом, прервавшейся беременностью и раком эндометрия.
Лечение гиперплазии эндометрия
Лечение патологии эндометрия основывается на трёх принципах:
- Предупредить развитие/прогрессирование злокачественного процесса эндометрия.
- Исключить сопутствующие злокачественные процессы в эндометрии.
- Выбрать наиболее подходящий пациентке план лечения [3] .
Тактика лечения будет зависеть от результата гистологического исследования эндометрия, полученного в ходе выскабливания, от возраста женщины, сопутствующих заболеваний и репродуктивных планов.
Лечебная тактика в зависимости от наличия или отсутствия атипии [27] [29] .
Гиперплазия эндометрия без атипии:
- Консервативное лечение:
- нормализация менструального цикла;
- снижение веса;
- пероральные контрацептивы;
- циклические гестагены;
- внутриматочная система «Мирена».
- Хирургическое (только в исключительных случаях).
Гиперплазия эндометрия с атипией:
- Консервативное лечение проводится только у женщин, желающих сохранить способность к деторождению. Назначаются высокие дозы гестагенов и гистологический мониторинг.
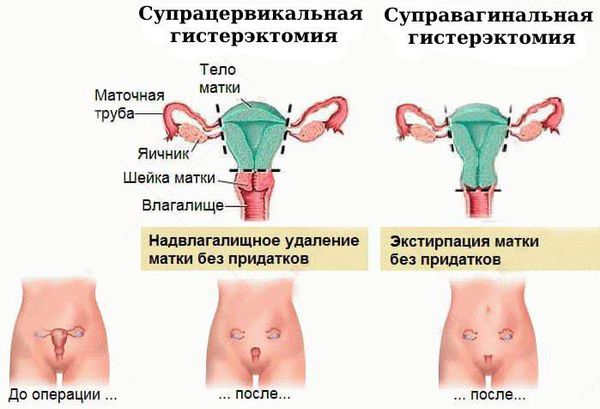
- Хирургическое лечение. Выполняется пангистерэктомия — радикальная операция, при которой тело, шейка матки, маточные трубы и яичники удаляются через разрез в брюшной полости.
Наблюдение. У 70–80 % пациенток наблюдается самостоятельное исчезновение признаков гиперплазии. Поэтому если у женщины нет никаких симптомов и факторов риска, то врач наблюдает за состоянием эндометрия с помощью контрольных биопсий один раз в 6 месяцев. При получении двух последовательных негативных биопсий пациентку снимают с учёта [12] .
Медикаментозное лечение гормональными препаратами проводится пациенткам репродуктивного возраста с неатипической гиперплазией эндометрия при наличии симптомов, факторов риска, отсутствии регресса за 6 месяцев наблюдения и при атипической гиперплазии эндометрия у женщин, планирующих беременность.
В периоды пери- и постменопаузы гормонотерапию проводят только при неатипических формах гиперплазии эндометрия [30] .
Гормональную терапию назначают не менее чем на 6 месяцев:
- Внутриматочная гормональная контрацепция (ЛНГ-ВМС): спираль «Мирена», LNG-20.
- Прогестагены в циклическом (у менструирующих женщин) или непрерывном режиме (при сложной гиперплазии и при наличии сопутствующей патологии матки): Норколут (Норэтистерон), Дюфастон (Дидрогестерон), Утрожестан.
- Агонисты гонадотропин рилизинг-гормона (аГнРГ) применяются у пациенток с рецидивирующей гиперплазией эндометрия и у женщин репродуктивного возраста с атипической гиперплазией: Бусерелин-депо ( Бусерелин) .
После курса медикаментозной терапии необходимо сделать не менее двух контрольных биопсии эндометрия с интервалом один раз в 6 месяцев [3] [11] . Критерием излеченности гиперплазии эндометрия будет отсутствие патологических изменений в биоптате.
В качестве негормональной терапии возможно применение препаратов:
- — негормональный лекарственный растительный препарат из плодов Витекса священного. Компоненты препарата нормализуют концентрацию половых гормонов. — комбинированный препарат на растительной основе [32] .
Лечение нужно сочетать с низкокалорийной диетой и достаточной физической нагрузкой согласно общему физическому развитию женщины. При необходимости врач назначает препараты, которые нормализуют метаболизм углеводов в организме: подавляют образование глюкозы клетками печени, повышают чувствительность тканей к инсулину, расщепляют сложные сахара.
Хирургическое лечение. Атипическая гиперплазия эндометрия на начальном этапе требует обязательной консультации онкогинеколога, который должен установить, нужна ли операция и в каком объёме.
Чаще всего выполняется надвлагалищная ампутация матки — суправагинальная гистерэктомия (удаление тела и шейки матки). Вопрос о сохранении яичников решается строго индивидуально, зависит от возраста пациентки и факторов риска.
Показания к гистерэктомии:
- Атипический гиперпластический процесс эндометрия у пациенток старше 50 лет.
- Атипическая гиперплазия эндометрия, развившаяся в ходе лечения неатипической гиперплазии.
- Рецидивирующая гиперплазия эндометрия, особенно в сочетании с миомой матки и аденомиозом (эндометриоз тела матки) [3][11] .
Прогноз. Профилактика
После успешного лечения пациентки должны находиться на диспансерном учёте: посещать гинеколога и делать ТВУЗИ органов малого таза один раз в пол года на протяжении пяти лет [11] [12] .
Применение прогестагенов в лечении гиперплазии эндометрия без атипии дают хорошие результаты: в 89–96 % случаев патологические изменения достаточно быстро регрессируют [3] [5] . Рецидив заболевания при неатипическом процессе выявляют в 6 % случаев.
В случае атипической гиперплазии эффективность лечения составляет 50 %. Рецидив регистрируется в 25 % случаев, ещё в 25 % выявляется рак эндометрия [10] .
Обследование для исключения гиперплазии или рака эндометрия показано в следующих случаях:
1. Если есть аномальные маточные кровотечения [29] [31] :
- В постменопаузальном периоде показанием является любое маточное кровотечение, независимо от объёма и длительности. Первый шаг в этом случае — измерение толщины эндометрия с помощью ТВУЗИ:
- если этот показатель менее 5 мм — риск атипии минимальный;
- если толщина эндометрия более 5 мм — показана биопсия эндометрия.
- В период перименопаузы (от 45 лет и до менопаузы) обследование необходимо при частых, длительных или обильных аномальных маточных кровотечениях.
- До 45 лет:
- Показания у женщин с ожирением: частые, длительные или обильные аномальные маточные кровотечения.
- У женщин без ожирения: длительные аномальные маточные кровотечения в сочетании с хронической ановуляцией, монотерапией эстрогенами, эстрогенпродуцирующей опухолью, отсутствием эффекта от лечения аномальных маточных кровотечений, высоким риском развития рака эндометрия (синдром Линча), отсутствием менструации в течение шести и более месяцев с хронической ановуляцией.
2. Если по результатам цитологического исследования соскоба шейки матки отмечается:
Железистая гиперплазия эндометрия

В основе данного заболевания лежат очень активные пролиферативные процессы, которые происходят в железистой ткани матки. Опасность патологии состоит прежде всего в том, что она может прогрессировать и привести к предраковому состоянию. Во время лечения заболевания врачи уделяют особое внимание предотвращению рака эндометрия и сохранению репродуктивной функции.
Классификация гиперплазии эндометрия
В основе классификации заболевания положено описание структуры эндометриальных желез. Очень важно правильно определить вид патологии, поскольку это поможет составить более детальный прогноз на развитие заболевания и подобрать оптимальный курс лечения. Железистая гиперплазия эндометрия может принимать следующие формы:
- Простая железистая гиперплазия эндометрия. Для этой патологии характерным является значительный рост количества желез. Но при этом архитектура их строения сохраняется. Статистические исследования указывают на то, что всего лишь в 1% случаев эта форма заболевания может прогрессировать в рак матки;
- Сложная гиперплазия. У больных с этой формой заболевания выявляют скопления желез на поверхности, которые очень неоднородные по своей структуре. Около 3% случаев этого заболевания заканчиваются раком;
- Простая гиперплазия с признаками атипии. Доказано, что около 8% женщин с таким диагнозом впоследствии начинают болеть раком;
- Атипическая железисто-кистозная гиперплазия эндометрия. Это самая сложная и опасная форма патологии, которая в 29% случаев приводит к развитию рака. Для нее характерны такие признаки, как полиморфизм ядер, структурная перестройка, пролиферация элементов. Кроме того, существенно увеличивается толщина эндометрия. Атипия появляется вследствие нарушения строение ядра клеток. Диагностировать атипию можно довольно легко под микроскопом.
Профилактика железистой гиперплазии эндометрия
Активная железистая гиперплазия эндометрия — серьезное заболевание, диагностировать которое необходимо своевременно, чтобы предупредить появление возможных осложнений. На фоне патологии могут развиться такие заболевания, как хронические анемии, рак эндометрия, бесплодие, осложненный рецидив болезни. Женщинам можно порекомендовать несколько профилактических мероприятий, которые помогут им предотвратить заболевание.
Очень важно регулярно проходить гинекологический осмотр — не меньше двух раз за год. В некоторых случаях больная может не заметить симптомы развивающейся железистой гиперплазии эндометрия. Часто только во время осмотра она узнает о патологии. Не менее важным профилактическим методом считается своевременное и тщательное лечение гинекологических заболеваний и инфекций. Следует также отказаться от абортов. Как видите, во многом предотвращение заболевания зависит от самой женщины, которая в случае обнаружения первых симптомов железистой гиперплазии эндометрия должна немедленно обратиться за консультацией к гинекологу. У нас на сайте вы найдете перечень самых лучших гинекологических клиник, которым действительно можно доверять.
Причины развития железистой гиперплазии эндометрия
Патологию диагностируют у женщин всех возрастов. Однако чаще всего железистая гиперплазия эндометрия встречается все же у подростков или женщин в возрасте. Таким образом в группе риска находятся женщины в переходных периодах, что связано с гормональными изменениями в их организме.
К самым вероятным причинам появления заболевания относят следующие:
- миома матки;
- эндометриоз и эндометриты;
- синдром поликистозных яичников;
- гинекологические операции, аборты и выскабливания;
- поздняя менопауза;
- отказ от гормональных контрацептивов;
- отсутствие родов.
Выделяют также ряд сопутствующих заболеваний, к которым относят сахарный диабет, ожирение, гипертонию, заболевание печени, мастопатию, болезни щитовидной железы.
Симптомы железистой гиперплазии эндометрия
Симптомы заболевания могут быть разнообразными. Одним из главных симптомов болезни является обильная менструация, для которой характерно очень интенсивное кровотечение. При этом длительность менструации может превышать неделю. Также гиперплазия проявляется такими симптомами, как кровянистые выделения не в период месячных и в период менопаузы.
Зачастую кровотечения появляются после небольшой задержки месячных. У подростков такие обильные выделения могут сопровождаться сгустками. Длительные кровотечения, которые превышают норму, приводят к развитию таких симптомов заболевания, как анемия, недомогание, тошнота, слабость, головокружение.
Диагностика железистой гиперплазии эндометрия
Своевременная диагностика заболевания крайне важна. Объясняется это тем, что клиническая картина заболевания очень похожа на симптоматику большого количества других болезней.
Гинекологический осмотр
Для выявления железистой гиперплазии эндометрия используют прежде всего такой метод, как гинекологический осмотр на кресле. Кроме того, во время приема врач расспрашивает пациентку о наследственности, состоянии детородной функции, особенностях ее менструаций, методах контрацепции, а также наличии гинекологических заболеваний.
УЗИ-диагностика
Не менее важным диагностическим методом в данном случае является и трансвагинальное УЗИ. Этот метод позволяет определить толщину эндометрия, а также выявить наличие или отсутствие полипозных разрастаний. Врач также может использовать для диагностики УЗИ-скрининг. Этот метод применяют, если необходимо подтвердить уместность проведения аспирационной биопсии или же раздельного выскабливания.
Гистероскопия
Если врач назначит выскабливание, в таком случае его необходимо будет проводить накануне менструации. Во время менструации процедура проводится только с помощью гистероскопии. Последняя процедура считается очень эффективной, поскольку она позволяет провести полное удаление всего патологического эндометрия. Взятые во время диагностики соскобы проверяются путем гистологического исследования. Данное исследование помогает выявить тип патологии и установить правильный диагноз.
Если сравнивать диагностические методы определения железистой гиперплазии эндометрия, то оказывается, что эффективность гистероскопии достигает 94,5%, тогда как тот же показатель для трансвагинального УЗИ равен 68,6%. Помимо этих методов обследования используют также исследование уровня эстрогенов и прогестерона, радиоизотопное сканирование, гистерографию. Особенное внимание во время диагностики следует уделять женщинам, которые входят в группу риска — больным с внематочной беременностью, эрозией шейки матки, полипами, миомой или раком матки.
Лечение железистой гиперплазии эндометрия
Лечение заболевание включает в себя несколько этапов. Прежде всего необходимо позаботиться о прекращении обильных маточных выделений. Для этой цели используют методику выскабливания стенок матки. Однако не стоит путать данную операцию с абортом, во время которого происходит слом гормонального баланса. Задачей выскабливания является исключительно остановка кровотечения путем устранения его источника. После того, как был сделан соскоб матки, его отправляют на исследование, которое должно установить степень поражения эндометрия. Именно от этих исследований в дальнейшем будет зависеть тактика врача.
На следующем этапе лечения необходимо восстановить нормальный цикл. Причины его сбоя могут быть:
- функциональными (гормональный сбой);
- медикаментозными (прием эстрагона без прогестерона);
- анатомическими (появляется препятствие для выхода яйцеклетки за пределы яичника).
Стимулируют овуляцию медикаментозными и хирургическими методами.
Лечение медикаментозными препаратами
Относительно медикаментозного лечения, то оно предполагает назначение таких препаратов, как Ярина, Регулон, Жанин, а также гестагены Дюфастон и Утрожестан сроком на 3-6 месяцев. Эффективным методом лечения также считается установка внутриматочной спирали Мирена. В лечении женщин в возрасте старше 30 лет нередко практикуется использование специальных препаратов, которые вызывают состояние временного искусственного климакса.
Помимо гормонального лечения врачи также активно используют возможности витаминотерапии, коррекции анемии, физиотерапии. Очень важно также регулярно проводить контрольные УЗИ — через 3-6 месяцев после окончания курса лечения. По окончанию курса также назначают биопсию. В некоторых случаях возможен рецидив заболевания. Для его устранения используются резекция эндометрия и абляция с помощью электрохирургических и лазерных инструментов.
Стоит отметить, что исчезновение овуляции на какой-либо срок может стать причиной сопутствующих заболеваний. Именно поэтому врачу также необходимо будет сосредоточить свое внимание на устранении состояний и заболеваний, которые способствуют ановуляции. А именно, к таким заболеваниям относятся опухоль гипофиза, поликистоз яичников, психическое перевозбуждение, ревматизм, метаболический синдром.
Многие женщины интересуются проблемами лечения железистой гиперплазии эндометрия. В первую очередь их интересует, насколько реально забеременеть после процедуры выскабливания. Врачи утверждают, что это вполне возможно в том случае, если не наблюдается нарушение менструального цикла. Частым вопросом является также возможность рецидива заболевания, поскольку у некоторых женщин оно может возвращаться несколько раз.
Если такое произошло, врач должен установить причину рецидива, которой скорее всего станут эндокринные нарушения. Волнует женщин также вопрос об условиях лечения. На самом деле лечение можно проводить как амбулаторно, так и стационарно. Однако лучше всего выбрать именно стационарное лечение, поскольку в случае какого-либо осложнения пациентка сможет получить своевременную экстренную помощь.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_gynaecology/glandular-endometrial-hyperplasia
Источник https://probolezny.ru/giperplaziya-endometriya/
Источник https://www.medcentrservis.ru/disease/zhelezistaya-giperplaziya-ehndometriya/