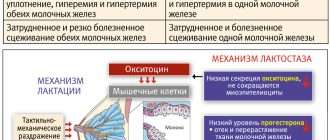
Заболевания молочных желез у подростков: ответы на вопросы

Молочная железа — это очень чувствительный и уязвимый орган женского организма, который является частью репродуктивной системы. Бережное и внимательное отношение к молочной железе должно быть еще с детства. Раннее выявление заболеваний молочной железы (в том числе злокачественных) помогает снизить количество их запущенных форм, спасти жизнь молодым пациенткам и дать шанс на здоровое будущее. Подробнее обсудить эту проблему мы хотим именно сегодня, потому что 23 сентября — Всемирный день борьбы с раком молочной железы.

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
Насколько сильно распространены заболевания молочных желез у женщин?
Если взять всех женщин репродуктивного возраста (возраст, при котором женщина может родить ребёнка) и обследовать у них молочные железы, то проблемы различного характера будут выявлены более чем у 90% пациенток. Причем у некоторых будут выявлены злокачественные процессы. Заболевания молочных желез очень часто сочетаются с гинекологическими проблемами.
Рак молочной железы ежедневно уносит женские жизни. В 2015 году зарегистрировано более 66 тысяч новых заболеваний раком молочной железы в нашей стране. Первое место в структуре смертности молодых женщин (от 19 до 34 лет) в развитых странах занимает именно рак молочной железы.
Проблема не возникает одномоментно. У многих женщин проблема тянется давно, нередко именно с подросткового возраста, начинаясь с доброкачественных гормонально зависимых заболеваний.
Правда ли, что у девушек болезни молочных желез бывают редко? Нет, это неправда. Заболевания молочных желез у девочек-подростков очень распространены, но не так часто диагностируются. Дело в том, что многие девочки стесняются рассказать маме или врачу о своих жалобах. Мамы, в свою очередь, не считают нужным профилактически показывать девочек гинекологу, который должен осматривать молочные железы у всех пациенток и направлять их к маммологу, если его что-то насторожило.
Боль в молочной железе у девочек-подростков: это нормально?

Очень часто девушки и женщины испытывают боли в молочных железах. Есть специальный термин у данного симптома — масталгия. У некоторых девушек боли бывают только перед менструацией, другие же испытывают неприятные ощущения в молочных железах почти постоянно. Является ли боль в молочных железах тревожным симптомом?
Более чем у половины девочек-подростков, которые испытывают боли в молочной железе, выявляется мастопатия при детальном обследовании. Помимо этого, более чем у 50% юных пациенток, обратившимся к врачу с масталгиями выявляются различные дисплазии молочных желез. У таких пациенток риск рака молочной железы выше в 25 и более раз!
Каждая девочка и каждая мама должны знать, что боль в молочной железе является поводом для обследования подростка. Не нужно относится к этому симптому небрежно, считая, что «ничего страшного нет, у всех болит».
Как понять термин «мастопатия»?
Это собирательный термин, который описывает кистозные и фиброзные изменения в молочных железах, происходящие из-за нарушения соотношения эпителиальной и соединительной ткани. На настоящий момент считается, что мастопатия возникает из-за гормонального дисбаланса.
Мастопатия встречается у 4-8% девочек-подростков. Существует множество классификаций мастопатий: по степени выраженности процесса, по стадии пролиферации эпителия, по преобладанию фиброзного или кистозного компонентов.
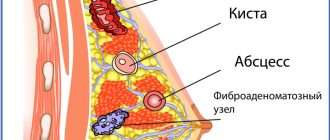
Бывают ли у подростков фиброаденомы и кисты?

Фиброаденомой называется доброкачественная опухоль молочной железы. Среди всех опухолей, выявляемых у детей и подростков, фиброаденома занимает второе место по частоте встречаемости. В 10-15% случаев встречаются множественные фиброаденомы. У 3-25% девочек-подростков обнаруживаются кисты молочных желез. Есть разные теории их возникновения, в том числе оказывают влияние нарушения гормонального фона.
Сама по себе фиброзно-кистозная мастопатия не является предраковым состоянием, однако у пациенток с данным диагнозом рак молочной железы встречается в 3-5 раз чаще, чем у здоровых девушек и женщин.
Мастит у подростков: нонсенс?
Маститом называется воспалительный процесс в молочной железе, вызванный попаданием в железу опасных микробов. Как правило, мастит бывает у лактирующих женщин, то есть, тех, которые кормят грудью своих малышей. Но и у подростков мастит тоже встречается. Особенно часто это бывает после пирсинга соска, что сейчас довольно-таки модно у подростков.

Пирсинг соска может привести не только к инфекционному процессу, но и дать старт болезни Педжета молочной железы. Такое название носит агрессивный рак, поражающий сосковую область. Кстати, мальчиков это тоже касается.
Выявлены ли факторы риска рака молочной железы у подростков?

Да, они есть. Риск тем выше, чем больше факторов сочетаются у одной девушки:
- Наследственная предрасположенность;
- Курение и употребление алкогольных напитков;
- Частые стрессы;
- Нарушения менструального цикла;
- Раннее начало менструаций;
- Болезни щитовидной железы, сахарный диабет;
- Ожирение;
- Низкая физическая активность;
- Воспалительные заболевания молочных желез;
- Аборты.
Совсем не обязательно, что даже при сочетании нескольких вышеперечисленных факторов у девочки-подростка возникнет злокачественная опухоль молочной железы. Однако этот риск сохраняется на долгие годы вперед. Поэтому необходимо очень внимательно относиться к состоянию молочных желез еще с подросткового возраста. По данным зарубежных авторов, рак или саркома молочной железы встречается у 1% молодых девушек. У 3-10% больных раком молочной железы развитие онкологического процесса обусловлено наличием мутаций в определенных генах.
Как профилактировать опасные заболевания молочных желез у девушек?
Врачам-педиатрам и подростковым гинекологам необходимо выявлять юных пациенток из группы риска по развитию заболеваний молочной железы и своевременно отправлять их на профилактические осмотры к маммологу.
Самим девушкам-подросткам стоит соблюдать здоровый образ жизни, отказаться от вредных привычек, регулярно посещать гинеколога и честно отвечать на его вопросы.
Каждая девушка должна уметь проводить самообследование молочных желез. В идеале стоит проводить такое обследование каждый месяц.
Как проводить самообследование молочных желез?
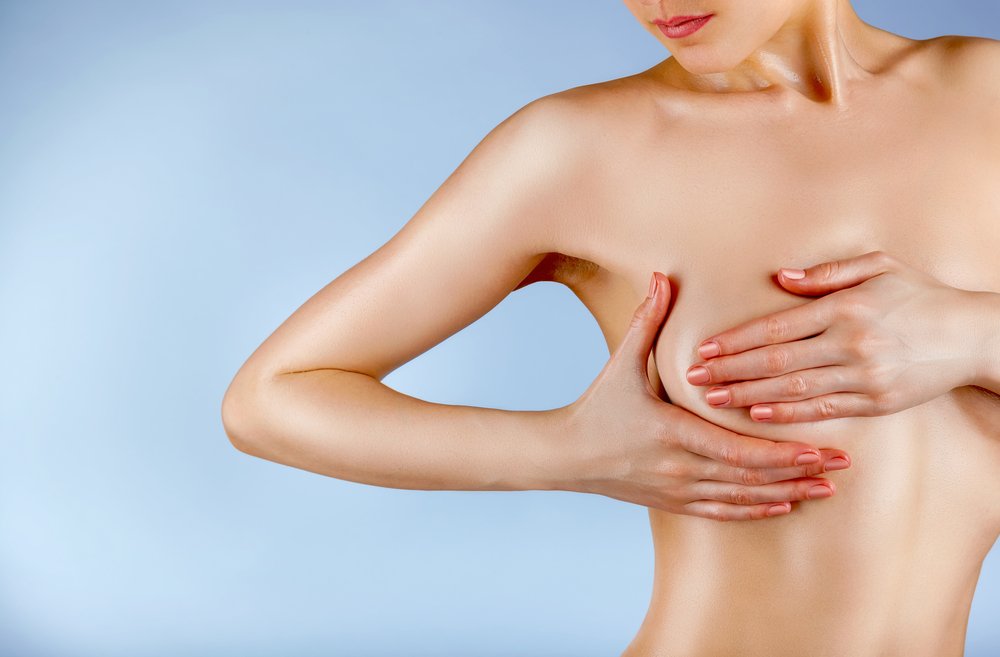
Научить девочку самообследованию молочной железы не сложно. Важно лишь объяснить ей ценность данного исследования. Здорово, если это войдет в привычку с подросткового возраста. Сначала можно делать обследование вместе с мамой, а потом уже и самостоятельно. Как правильно проводить обследование молочных желез?
- Лучшее время для самообследования: 3-4 дни цикла ежемесячно.
- Обследование необходимо проводить в спокойной обстановке, не торопясь. Правильно провести его в двух положениях: стоя и лежа.
- Сначала нужно осмотреть молочные железы (встать прямо, опустить руки): форма, размер, симметричность. Затем провести такой же осмотр, поставив руки на пояс, далее — подняв их вверх и заведя за голову.
- Самые тревожные сигналы: втянутость одного соска (которой не было ранее), вид кожи, похожей на «лимонную корку», наличие ямок, складок, бугорков. У подростков это бывает крайне редко, но знать о них необходимо каждой девушке на будущее.
- Затем стоит приступить к пальпации (прощупыванию груди). Делается прощупывание плавными мягкими надавливающими движениями от периферии к центру. Удобно двигаться пальцами по спирали, чтобы ничего не пропустить.
- Левую молочную железу исследуют правой рукой и наоборот. На что обращать внимание: на уплотнения, тяжистость молочной железы, «шарики». Стоит оценить, были ли неприятные ощущения при пальпации.
- Завершить обследование молочных желез нужно сдавлением соска у его основания. В норме из соска не должно быть никаких выделений. Появление серозных, сукровичных, гнойных, молочных выделений служат поводом для обращения к врачу.
- После того, как сами железы уже осмотрены, нужно прощупать область подмышек на предмет увеличения лимфатических узлов. Удобнее делать это лежа, заведя руку с исследуемой стороны за голову.
Читайте далее

Что нужно коже малышей: гид по выбору детской уходовой косметики

Дом — место отдыха, красота, уют
Как создать уютный дом? Главное — вложить много денег? Вовсе нет. Есть секретные приемы, которые обойдутся недорого, при этом дадут большой эффект.
Мастит у новорожденного ребенка

Системы организма малыша в утробе матери развиваются постепенно, а формирование грудных желез под воздействием эстрогенов и прогестерона начинается примерно на 10-й неделе. В начале ребенок «использует» материнские гормоны, ведь до рождения его эндокринная система не включается в работу.
Сразу после рождения организм ребенка старается адаптироваться к новому миру, все его системы перестраиваются к условиям внешней среды. Это момент стресса для новорожденного, в который все силы его организма включаются в работу и становятся активными. У некоторых детей процесс адаптации происходит физиологично, у других могут возникнуть проблемы. К примеру, при проникновении в организм инфекции возможно развитие мастита у новорожденных.
Чем отличается физиологическая мастопатия от мастита у новорожденных?
Что же происходит с грудными железами ребенка после его рождения? Эндокринная система активизируется, поэтому организм малыша все меньше нуждается в материнских гормонах.
Гипофиз маленького организма начинает вырабатывать эстрогены, в результате чего возникает выброс пролактина: это становится причиной нагрубания молочных желез у ребенка, из которых может выделяться молочнообразная жидкость.
В течение недели после рождения у ребенка возникает состояние, которое называется гормональным кризом. Природа устроена так, что именно гормональный криз заставляет организм адаптироваться к миру: пройдя через него, ребенок получает определенную защиту от проблем с иммунной и неврологической системой.
Что именно происходит в период гормонального криза?
- половые органы могут слегка краснеть и отекать;
- из половых путей могут появляться выделения кровянистого или гнойного состава;
- в грудных железах также происходят изменения: они слегка набухают из-за отека подкожной клетчатки, что может доставлять ребенку дискомфорт, а иногда — боль; этот процесс называется физиологическая мастопатия. Такое состояние является естественным и лечить его не следует — оно со временем проходит само.
Почему развивается мастит новорожденного?
Если во время развития физиологической мастопатии в организм ребенка попадает инфекция (как правило, стафилококковая или стрептококковая), возникает риск мастита новорожденного: причем, он может возникнуть и у новорожденных девочек, и у новорожденных мальчиков. Стафилококковые или стрептококковые бактерии могут жить в организме матери (к примеру, на поверхности ее кожи или на слизистой носоглотки), а также находиться на поверхности в туалетах и ванных комнатах.
Чаще всего мастит у новорожденного развивается уже после выписки из роддома — примерно на 10-м дне жизни малыша. К этому моменту молочные железы ребенка должны прийти в норму. И если мама видит, что этого не произошло — необходимо срочно проконсультироваться с педиатром.
Микроорганизмы проникают в организм при определенных условиях, как правило — когда родители неправильно ухаживают за ребенком, не учитывая особые свойства его кожи:
- в ней очень много микрососудов;
- она обладает большой проницаемостью, поэтому любые вещества с ее поверхности тут же попадают внутрь организма и в кровоток;
- жировая клетчатка под кожей очень толстая и рыхлая;
- потовые и сальные железы пока еще не могут нормально функционировать и создавать антибактериальную защиту; и если материнский иммунитет не смог защитить ребенка от бактерий (ведь кожа малыша не сразу принимает от матери все ее микроорганизмы — процесс этого заселения происходит постепенно), они тут же вызывают в организме инфекционную патологию;
- процесс терморегуляции еще не отлажен;
- кожа очень насыщена жидкостью.
- Как и почему может присоединиться инфекция?
- если ребенок одет без учета температуры воздуха, и на его коже возникают опрелости;
- если на одежде малыша присутствуют грубые швы или края, которые травмируют нежную кожу;
- если во время обработки кожи ребенка мама случайно царапает или повреждает покров (к примеру, маникюром).
Признаки мастита у новорожденных
- во время прикосновения к грудным железам малыш плачет;
- как правило инфекция проникает в одну из желез (гораздо реже она поражает обе), из-за чего грудная железа становится более плотной, у малыша появляется сильная боль при прикосновении;
- в области заражения кожа краснеет;
- температура тела малыша поднимается до отметки 39 °С;
- ребенок плачет, когда его пеленают или переодевают;
- малыш отказывается от груди, становится вялым;
- позже в очаге инфекции скапливается гной, при надавливании на эту область ребенок очень сильно кричит, испытывая боль;
- при гнойном мастите из сосков новорожденного может самопроизвольно (без надавливания) выделяться гной.
Такое состояние является для ребенка чрезвычайно опасным. Поэтому уже при первых симптомах мастита следует обратиться к педиатру или вызвать скорую помощь. Если помощь не оказать вовремя — гной может расплавить находящиеся рядом с грудной железой ткани и проникнуть в другие ее отделы. Такое состояние способно привести к диагнозу флегмоны грудной стенки — гнойного воспаления жировой клетчатки. Более серьезные состояния, к которым может привести мастит новорожденного — сепсис и генерализованная инфекция (распространение инфекции по всему организму), что угрожает жизни ребенка.
Для новорожденной девочки мастит более опасен, чем для мальчика: если в процессе болезни гибнут ацинусы (составные части молочной железы), на их месте появляется соединительная ткань. В таком случае, когда девушка повзрослеет, ее грудь скорее всего будет развиваться асимметрично. А во время грудного вскармливания взрослая женщина рискует получить серьезный лактостаз (застой молока), вылечить который без операции будет сложно.
Как лечат мастит у новорожденных
В клинических рекомендациях по лечению мастита новорожденных говорится о том, что перед назначением терапии необходимо установить стадию развития болезни.
Если это начальная (инфильтративная) стадия, то лечение мастита у новорожденного рекомендуется проводить:
- специальными мазями, нанесенными на повязку;
- ультрафиолетовым облучением или УВЧ, которые губительно действуют на бактерии;
- компрессами с магнезией для снятия отека и боли;
- компрессами димексида с физраствором в качестве антисептика;
- спиртовыми компрессами;
- мазью Вишневского;
- суппозиториями или сиропом с парацетамолом для снятия боли и температуры;
- лечение мастита новорожденных может быть усилено антибиотиками широкого спектра действия.
Однако все вышеописанные действия могут быть эффективны, пока в железе не сформировался гнойный очаг. Если он возник — новорожденному скорее всего потребуется хирургическая операция, во время которой будет удален гной и промыта полость. После операции на рану будет наложена повязка с гипертоническим раствором. В дополнение врач назначит курс антибиотиков.
Мастит новорожденного
Мастит – воспалительный процесс в области грудных желез, который часто путают с физиологической мастопатией. Заболевание протекает в острой форме с появлением в тканях молочных желез гнойника, и требует хирургического вмешательства. По статистике, патология встречается нечасто и напрямую связана с качеством гигиены новорожденного на фоне естественного нагрубания груди в первые недели жизни.
Мастит у новорожденных детей является относительно редкой патологией. Она с одинаковой частотой встречается у мальчиков и у девочек. Выраженность клинических признаков зависит от формы заболевания. Очень важно понимать, что воспалительный процесс у детей, зачастую, развивается стремительными темпами из-за незрелости системы иммунитета. Небольшой патологический очаг может быстро разрастаться, вызывая тяжелую интоксикацию, сепсис и даже летальный исход.

Классификация мастита новорожденных
Четкая классификация патологии отсутствует. Различают одностороннюю и двустороннюю формы заболевания. Некоторые врачи также считают этапами одного заболевания физиологическую (гормональную) мастопатию новорожденных и гнойный мастит. Большинство авторов разграничивают эти патологии, поскольку в первом случае особого лечения не требуется, а во втором оно является обязательным.
Симптомы
Мастит новорожденных дебютирует резко, вызывая характерные симптомы:
- отказ от еды;
- беспокойство малыша, плач;
- повышение температуры до 39°С;
- припухлость и уплотнение одной молочной железы, реже – обеих;
- признаки заполненных жидким содержимым полостей в мягких тканях;
- выделение из соска гноя при надавливании;
- приобретение кожей сине-багрового оттенка.
Мастопатия, в отличие от мастита, не вызывает изменения цвета и температуры кожи, появления отека, размер уплотнения не превышает 3 см, а при надавливании нет гноя.
Причины
Провокатором развития мастита является бактериальная инфекция:
- стафилококковая (более 60% случаев);
- стрептококковая.
Инфицирование происходит через микротрещины кожи, которые появляются в результате неправильной гигиены новорожденного. Также предрасполагающим фактором служит физиологическая мастопатия в первую неделю после рождения. То есть, у ребенка уже есть воспалительный процесс в области молочных желез, который связан не с инфекцией, а с адаптацией малыша к новым условиям жизни и первым гормональным кризом.
Любое воспаление снижает иммунную защиту, делая человека более уязвимым перед источниками инфекции. Если в этот период он не получает необходимого ухода, бактерия интраканаликулярным путем, через поврежденную кожу и выводные протоки кожных желез, реже – с кровотоком, попадает в воспаленные ткани и вызывает патологический мастит с формированием гнойно-инфекционного абсцесса. В отличие от мастопатии новорожденных, он требует проведения лечения и может вызывать тяжелые осложнения.
Риск развития мастита у новорожденного ребенка выше, если:
- он находится на искусственном вскармливании;
- беременность матери протекала с осложнениями;
- есть травмы соска и кожи груди любой этиологии.
Часто обеспокоенные состоянием ребенка родители начинают проводить самостоятельное лечение физиологической мастопатии: наносят на кожу мази, протирают спиртом и другими антисептиками, делают массаж или пытаются выдавить уплотнение. Это влияет на местный иммунитет, препятствует естественной борьбе организма с воспалением на фоне неопасного гормонального криза, становится причиной мастита новорожденного с образованием гнойника.
Диагностика
Обследование проводится врачом педиатром, который выполняет:
- осмотр и сбор анамнеза;
- пальпацию (ощупывание) зоны воспаления;
- назначение общего анализа крови и бактериологического исследования выделяемого из молочных желез содержимого для выявления провокатора воспаления.
В результатах анализов крови обнаруживают повышение уровня лейкоцитов, что подтверждает наличие воспалительного процесса, возникшего при попадании в организм инфекции. Сдвиг лейкоцитарной формулы вправо (рост числа нейтрофилов) указывает на острую бактериальную инфекцию.
Микробиологическое исследование экссудата (жидкости), выделяемого из молочной железы, необходимо для подбора антибактериальной терапии в случае, если препараты первой линии (антибиотики широкого спектра) не дали нужного результата.
Обычно точный диагноз легко поставить после осмотра и сбора анамнеза. Согласно клиническим рекомендациям, при мастите новорожденных обследование необходимо для отличия патологии от физиологической мастопатии со схожими проявлениями.
Источник https://medaboutme.ru/articles/zabolevaniya_molochnykh_zhelez_u_podrostkov_otvety_na_voprosy/
Источник https://plusmama.ru/articles/pediatrija/mastit-u-novorozhdennogo-rebenka/
Источник https://www.smdoctor.ru/disease/mastit/