Неврит зрительного нерва: болезнь молодых глаз

Неврит зрительного нерва – это одна из самых распространенных оптических нейропатий, поражающая преимущественно молодых людей. MedAboutMe разбирался в нюансах диагностики и лечения данного заболевания.
Оптические нейропатии

Как информация о сетчатки глаза передается в мозг? Во внутренней сетчатке глаза расположены нервные ганглионарные клетки, которые генерируют импульсы, распространяющиеся по аксонам этих клеток – волокнам зрительного нерва. Эти 1,2 млн волокон и образуют собственно зрительный нерв, по которому нервные импульсы доходят до зрительной коры головного мозга, где происходит обработка полученной информации.
Поражения зрительного нерва называются оптическими нейропатиями. Одним из основных симптомов заболеваний из этой группы является нарушение или даже полная потеря цветового зрения. Интересно, что если поражен зрительный нерв только с одной стороны, то человек может даже не знать о своей проблеме – мозг будет использовать информацию только от здорового глаза. И только на приеме у врача, когда он попросит закрыть один глаз, обнаружится, что второй видит с нарушениями.

Нарушения цветового зрения считаются довольно малозначимым симптомом для диагностики, так как у 10% мужчин имеется дальтонизм, так что есть риск получить ложноположительный результат.
Причиной оптических нейропатий могут быть самые разные заболевания, приводящие к повреждению нейронов на промежутке между ганглионарными клетками сетчатки и область мозга, куда должны поступать нервные импульсы. Одним из таких заболеваний является неврит зрительного нерва, то есть его воспаление.

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
Неврит зрительного нерва: кто им болеет и почему?
Чаще всего неврит зрительного нерва развивается у людей в возрасте от 20 до 40 лет, крайне редко эта патология диагностируется у людей моложе 18 и старше 50 лет. Средний возраст начала заболевания – 36 лет. Более 70% пациентов – это женщины.
Каждый четвертый человек в невритом зрительного нерва через несколько лет получает диагноз «рассеянный склероз» – это одно из самых ранних его проявлений. По данным медицинской статистики, на неврит зрительного нерва приходится 43% неврологических синдромов, считающихся потенциальными предшественниками рассеянного склероза.
Среди других причин:
- Вирусные и бактериальные инфекции: ВИЧ, энцефалит и менингит вирусной природы, синусит, туберкулез, сифилис и др.
- Нейромиелит зрительного нерва.
- Раковые опухоли с метастазами в области зрительного нерва.
- Лекарства (хинин, некоторые лекарства от туберкулеза и антибиотики) и химические вещества (метанол, мышьяк, свинецсодержащие соединения), и др.
Редко, но тем не менее встречается неврит зрительного нерва, развившийся на фоне диабета, множественных укусов пчел, пернициозной анемии, офтальмопатии Грейвса и некоторыми аутоиммунными болезнями.
Симптомы неврита зрительного нерва
Только у 0,4% пациентов болезнь развивается на обоих глазах одновременно, чаще всего недуг поражает только один глаз. Сначала человек начинает испытывать боль при движении глазами, потом у него начинает ухудшаться зрение.

Пациенты с опухолями зрительного нерва не могут точно сказать, когда они поняли, что у них есть проблемы со зрением. А вот пациенты с невритом зрительного нерва обычно точно могут назвать определенный день, когда у них появились первые симптомы заболевания.
Острота зрения существенно снижается буквально в течение 1-2 дней. Больные жалуются на нечеткое зрение – падает контрастность изображения, цвета становятся грязными и блеклыми. Нередко, если не лечить болезнь, то зрение ухудшается до своего минимума на протяжении 1-2 недель, а потом наступает улучшение.

При неврите зрительного нерва могут наблюдаться следующие медицинские феномены:
- Феномен Пульфриха
Человек, наблюдающий за качающимся вперед-назад маятником, видит его движущимся по эллиптической орбите. Это связано с патологической задержкой зрительного сигнала, в результате чего объект, который движется вбок, начинает восприниматься как приближенный или удаленный.
- Феномен Ухтоффа (он же «симптом горячей ванны»)
Зрение пациента начинает ухудшаться при повышении температуры тела – при занятиях спортом, длительных физических нагрузках, в процессе приема горячей ванны. Этот признак характерен для рассеянного склероза.
Если поражен только один глаз, то будет наблюдаться афферентный дефект зрачка. То есть, зрачки будут реагировать на свет по-разному. Это связано с разной скоростью прохождения нервных импульсов по здоровому и поврежденному нерву.
Разновидности заболевания: папиллит и орбитальный неврит
Выделяют две основных разновидности неврита зрительного нерва:
- Оптический папиллит – так называемый восходящий неврит, при котором воспаление распространяется на интраокулярную, а потом и интраорбитальную часть зрительного нерва. При этом наблюдается отек диска зрительного нерва.
- Ретробульбарный, нисходящий неврит, когда воспаленные участки находятся за пределами глазного яблока и могут доходить до хиазмы (перекрестья зрительных путей). Отека диска при этом нет. Именно эта разновидность встречается в двух третях случаев неврита зрительного нерва.
Диагностика неврита зрительного нерва

При появлении болей, связанных с движением глаз, внезапного ухудшения зрения и афферентного дефекта зрачка, особенно если все эти неприятные симптомы развиваются в достаточно молодом возрасте, следует отправиться к офтальмологу. Скорее всего, врач назначит обследование методом МРТ с использованием контрастного вещества, чтобы увидеть зрительный нерв. В качестве такого вещества используют соединения с гадолинием.

Сам по себе гадолиний довольно токсичен. Это привело к распространению слухов о вреде проведения МРТ с контрастированием для здоровья человека. Однако в июле 2020 года Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) опубликовало заявление, из которого следует, что гадолиний при проведении МРТ в минимальных остаточных количествах может накапливаться в тканях головного мозга, коже и костях. Однако нет никаких доказательств, что он представляет собой какую-либо опасность для здоровья пациентов. Поэтому, подчеркивают эксперты, любые призывы к отказу от МРТ с использованием контрастного вещества являются необоснованными.
Как жить дальше?
Все зависит от того, что именно привело к развитию неврита зрительного нерва. Чаще всего воспаление стихает, и у 60% пациентов зрение полностью восстанавливается через 2-3 месяца. Но в 25% случаев заболевание постоянно рецидивирует, поражая то один глаз, то другой.
В любом случае следует помнить о риске рассеянного склероза и пройти обследование для определения вероятности демиелинизирующих болезней.
Основное лекарство при лечении неврита зрительного нерва – кортикостероиды. Самостоятельное лечение препаратами из этой группы не допустимо, так как они имеют серьезные побочные эффекты.
Неврит зрительного нерва — симптомы и лечение
Что такое неврит зрительного нерва? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зубковой Екатерины Андреевны, офтальмолога со стажем в 13 лет.
Над статьей доктора Зубковой Екатерины Андреевны работали литературный редактор Вера Васина , научный редактор Сергей Цыганок и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Неврит зрительного нерва (Optic neuritis) — это воспаление зрительного нерва. При заболевании резко снижается зрение, сужается его поле и нарушается восприятие цветов. Перед глазами появляются пятна и мерцания, в глазничной области возникает боль, которая усиливается при движениях глаза [2] .
Среди всех глазных болезней поражения зрительного нерва встречаются в 3,2 % случаев [6] .
Зрительный нерв — это нетипичный черепно-мозговой нерв, который содержит около 1 млн нервных волокон. Он представляет собой белое вещество головного мозга, вынесенное на периферию. Его длина составляет 35–55 мм [1] . По нему зрительная информация, воспринятая клетками сетчатки, передаётся в головной мозг.
Отростки нервных клеток собираются со всей сетчатки и образуют диск зрительного нерва. Затем они направляются к головному мозгу, перекрещиваются с нервными волокнами второго глаза и формируют зрительный перекрёст. От него начинается зрительный тракт, который заканчивается в первичных подкорковых зрительных центрах.
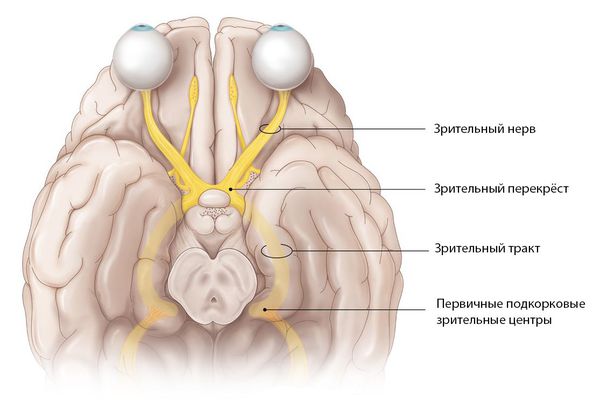
Зрительный нерв подразделяется на несколько частей:
- внутриглазная часть и головка зрительного нерва;
- ретробульбарная часть (за глазом), или орбитальная;
- внутриканальцевая;
- внутричерепная.
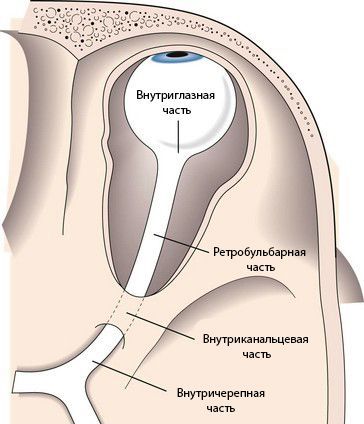
Длина внутриглазной части зрительного нерва составляет 25–35 мм. В горизонтальной плоскости нерв S-образно изгибается, благодаря чему при движениях глазного яблока он не натягивается.
К внутриглазной части относится диск зрительного нерва. В нём соединяются оптические волокна сетчатки, а из центра выходят сосуды: узкие светло-красные артерии и более тёмные толстые вены.
Ретробульбарная или орбитальная часть — это участок зрительного нерва длиной 25–35 мм. Начинается от области, где нерв выходит из глазного яблока, и продолжается до входа в зрительный канал.
Внутриканальцевая часть зрительного нерва заключена в зрительный канал. Её длина составляет около 6 мм, нерв здесь фиксирован к стенке канала.
Внутричерепная часть зрительного нерва переходит в перекрёст зрительных нервов. Длина этого участка в среднем составляет 10 мм. Внутричерепной отдел особо уязвим при патологиях прилежащих структур, например аденоме гипофиза или аневризме. При таких нарушениях зрительный перекрёст может сдавливаться, из-за чего сужаются поля зрения и атрофируется зрительный нерв. Если повреждается сосуд зрительного нерва, то пациент перестаёт видеть одним глазом [2] . Также встречается гемианопсия — слепота обоих глаз в половине поля зрения.
При неврите воспаляются ствол и оболочки зрительного нерва в различных его отделах. Если процесс распространяется на диск зрительного нерва, то такое воспаление называют внутриглазным невритом или папиллитом. Когда процесс протекает за глазом, то это ретробульбарный неврит зрительного нерва [3] .
Причины неврита зрительного нерва
Точную причину заболевания выяснить удаётся не всегда, но чаще всего к воспалению зрительного нерва приводят:
- — это самая распространённая причина неврита зрительного нерва;
- другие аутоиммунные заболевания, такие как синдром Шегрена, системная красная волчанка;
- нейромиелит зрительного нерва — демиелинизирующее заболевание, которое поражает преимущественно глаза и спинной мозг;
- демиелинизирующие заболевания, связанные с сывороточными иммуноглобулинами G к миелин-олигодендроцитарному гликопротеину (MOG-IgG) — например, острый рассеянный энцефаломиелит ;
- гранулематозные болезни — саркоидоз, гранулематоз с полиангиитом[13] ;
- воспалительные заболевания головного мозга — энцефалит, арахноидит, менингит , абсцесс мозга и др.;
- острые и хронические общие инфекции — туберкулёз, болезнь Лайма, сифилис, бруцеллёз, тиф, рожа, грипп, оспа и др.;
- воспалительные заболевания глаз и орбиты;
- интоксикации свинцом или метиловым спиртом, у детей возможна глистная интоксикация;
- проникающие ранения глаза и орбиты;
- черепно-мозговые травмы.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы неврита зрительного нерва
Основные жалобы пациентов при неврите:
- резко снижается зрение и сужаются его поля;
- нарушается способность воспринимать цвета и различать тона;
- перед глазами постоянно или периодически появляются пятна или мерцания;
- в глазничной области возникает боль, которая усиливается при движениях глаза [2] ;
- нарушается зрачковая реакция на поражённом глазу.
Внутриглазной неврит (папиллит) — это воспаление внутриглазной части зрительного нерва. Заболевание, как правило, начинается остро: зрение ухудшается за пару часов (чаще всего одного глаза), реже за нескольких суток. Потеря зрения сопровождается умеренной головной болью и болью при движении глаз, но этих симптомов может и не быть. Обычно зрение перестаёт ухудшаться через 7–10 дней, а через 2–3 недели восстанавливается. Но если пациент не выздоравливает, то длительный отёк приводит к атрофии нервных волокон и потере зрения [4] .
Папиллит — это самый распространённый вид неврита у детей, но может встречаться и у взрослых [7] .
Ретробульбарный неврит — это воспаление участка зрительного нерва, расположенного между глазным яблоком и зрительным перекрёстом.
Чаще всего ретробульбарный неврит развивается при демиелинизирующих заболеваниях, в 80 % случаев он является первым признаком рассеянного склероза. Но может возникать при инфекционных заболеваниях и отравлениях, например метиловым спиртом.
Ретробульбарный неврит может протекать в острой форме (чаще при инфекциях) и в хронической (при отравлениях токсинами). Одностороннее поражение обычно протекает в острой форме, двустороннее — в хронической. При надавливании на глаз и его движениях 90 % пациентов чувствуют боль за глазным яблоком. Часто нарушается цветовое зрение и быстро возникает цветовое утомление, т. е. чувствительность глаза к цветам снижается, оттенки быстро тускнеют. Сильно падает острота зрения: пациент перестаёт различать предметы и видит только свет. В поле зрения появляются скотомы различных размеров — участки полного или частичного выпадения зрения, которые не связаны с периферическими границами.

При аксиальном неврите возникает центральная скотома размером 2–10 ° и более. Она может объединяться с частичными выпадениями полей зрения, которые примыкают к точке фиксации взора. Также в поле зрения могут возникать периферические дефекты.
При периферической форме неврита поле зрения имеет концентрический характер, т. е. сужается по всему периметру.
При трансверсальной форме неврита зрение снижается очень сильно, вплоть до слепоты. Скотомы сливаются с периферическими выпадениями поля зрения. Характерная особенность такого неврита — отсутствие изменений при смотре глазного дна в начале заболевания [4] .
Патогенез неврита зрительного нерва
Зрительный нерв состоит из миллиона нервных волокон. Снаружи они покрыты специальным веществом — миелином, который облегчает проведение нервного импульса к мозгу. Наиболее частой причиной неврита являются демиелинизирующие заболевания, при которых зрительный нерв разрушается клетками иммунной системы.
Иммунитет уничтожает вирусы и бактерии, которые вызывают инфекционные болезни. При аутоиммунных заболеваниях наша иммунная система принимает собственные ткани организма за чужеродные и разрушает их. При неврите иммунная система атакует миелиновую оболочку, которая покрывает зрительный нерв.

Острый неврит зрительного нерва может развиться из-за вирусной инфекции, которой пациент болел несколько лет назад или больше. До конца неизвестно, что именно в таких случаях приводит к поражению зрительного нерва. Вероятно, заболевание развивается у людей с определённым типом иммунной системы.
Воспаление при неврите протекает на стволе и оболочках зрительного нерва и ощущается пациентом как дискомфорт, особенно при движениях глаз. Из-за воспаления возникает отёк и инфильтрация — накопление в тканях клеточных элементов и жидкости. В результате этого зрительные волокна сдавливаются, их клетки разрушаются и зрение ухудшается.
Когда воспаление проходит, часть нервных волокон восстанавливается, поэтому зрение улучшается. Если болезнь протекает тяжело, то нервные волокна распадаются, зрительный нерв атрофируется и зрение утрачивается необратимо [4] . В редких случаях в патологический процесс может вовлекаться зрительный нерв другого глаза, место перекрёста зрительных нервов или другие ткани мозга [5] .
Классификация и стадии развития неврита зрительного нерва
Код неврита зрительного нерва по МКБ-10 (Международной классификации болезней): H46.
Выделяют следующие виды неврита:
- внутриглазной неврит (папиллит) — это воспаление диска зрительного нерва;
- ретробульбарный неврит — это воспаление зрительного нерва на участке между глазным яблоком и перекрёстом .
В зависимости от того, где расположено воспаление, выделяют три формы ретробульбарного неврита:
- трансверсальный неврит — поражены все группы волокон зрительного нерва;
- периферический — страдают волокна нервного ствола, воспаление обычно начинается в мягкой мозговой оболочке и переходит на периферические волокна;
- аксиальный — воспаление осевого пучка зрительного нерва [4] .
Осложнения неврита зрительного нерва
Заболевания, связанные с воспалением нервной системы, могут вызвать необратимые изменения в организме. Чем дольше продолжается воспалительный процесс, тем они тяжелее.
Возможные осложнения при неврите зрительного нерва: атрофия тканей, ухудшение зрения или его полная потеря. У многих пациентов через некоторое время зрение полностью восстанавливается. Но при тяжёлом течении миелиновая оболочка разрушается, что приводит к необратимой потере зрения [2] [3] .
Диагностика неврита зрительного нерва
Сбор анамнеза
Диагностика начинается с опроса пациентов. К типичным жалобам относятся:
- перед глазом появился « туман » , « пятно » или « сетка » , которые со временем темнеют;
- зрение ухудшалось постепенно, чаще за 1–3 дня, реже в течение недели;
- выпадают отдельные участки поля зрения, или ограничено периферическое зрение;
- ухудшилось восприятие цветов;
- появилась боль при движениях глаз, что характерно для периферической формы ретробульбарного неврита.
Врач уточняет у пациента:
- поражены оба глаза или только один;
- когда появились симптомы и сколько длятся;
- признаки болезни возникли впервые или появляются периодически;
- имеются ли общие или локальные заболевания.
Внешний осмотр и пальпация
При наружном осмотре зачастую изменения не выявляются. При ретробульбарном неврите глазное яблоко может быть смещено вперёд, движения глаза ограничены и вызывают боль.
Инструментальные методы исследования
- Определение остроты зрения: центральное зрение не нарушается при периферической форме ретробульбарного неврита, но резко ухудшается при аксиальной. При трансверсальной форме зрение снижается до сотых долей, т. е. от 0,09 и меньше, вплоть до слепоты.
- Исследование цветоощущения проводится по полихроматическимтаблицам Рабкина , на которых изображены фигуры, цифры или буквы. Они составлены из кружков одного тона, но разной насыщенности и располагаются на фоне, состоящем из кругов других близких цветов.

- Биомикроскопия — осмотр переднего отрезка глаза. Проводится, чтобы исключить патологию этого участка.
- Измерение внутриглазного давления — оно повышается при заболеваниях, которые могут послужить причиной неврита, или при сопутствующей глаукоме .
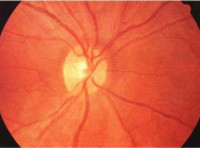
- Офтальмоскопия под мидриазом — осмотр глазного дна, перед которым в глаза закапывают специальные капли, расширяющие зрачки. Обследование проводится в зелёном свете, чтобы точнее выявить отёк диска зрительного нерва и кровоизлияния на нём. В начале болезни изменений может не быть, первые признаки появятся только через несколько недель. Время их появления зависит от удалённости инфекционного очага и воспаления глазного яблока. В этот период врачу следует быть особенно внимательным, чтобы избежать ошибочного диагноза, так изменений на диске зрительного нерва нет. Как и в норме, диск имеет форму правильного круга диаметром 1,5–2 мм, цвет бледно-розовый, границы в норме чётко очерчены. Только спустя время, когда воспаление достигнет глазного яблока и распространится по нервному волокну, можно заметить покраснение диска, его границы становятся размытыми, диаметр сосудов изменяется, появляются кровоизлияния [8] .
- Исследование зрачковой реакции на свет.
- Компьютерное исследование полей зрения по 120 точкам.
- Исследование полей зрения методом кинетической периметрии.
Дополнительные методы диагностики для уточнения диагноза
- электрофизиологические методы — исследование зрительных вызванных потенциалов (позволяет понять , как головной мозг реагирует на различные зрительные стимулы ) и порога электрической чувствительности сетчатки ( чем больше площадь дефектов поля зрения, тем ниже электрическая возбудимость сетчатки);

- УЗИ глаз;
- когерентная томография зрительного нерва;
- МРТ орбиты и головного мозга;
- флюоресцентная ангиография сетчатки.
Лабораторные исследования
Гистологические, иммунологические и биохимические методы позволяют уточнить диагноз при туберкулёзе, ревматоидном артрите , сифилисе и других заболеваниях. К таким анализам также относятся тест на ВИЧ, анализ на ревматоидный фактор и др. [4] [8]
Лечение неврита зрительного нерва
Если диагноз подтверждён, то пациента срочно госпитализируют. Лечение консервативное, его цель — подавить инфекции, уменьшить воспалительный отёк и аллергические реакции, улучшить обмен веществ в тканях центральной нервной системы.
Для лечения неврита применяются:
- Антибиотики широкого спектра действия. Их назначают, если причиной неврита являются бактериальные инфекции.
- Глюкокортикоиды уменьшают аллергические реакции, воспаление, отёк и усиливают иммунный ответ клеток. Может применяться Дексаметазон, но важно знать, что местное применение глюкокортикоидов без внутривенного и перорального введения не работает [11] . При неврите, который вызван аутоиммунными заболеваниями, применяют метод пульс-терапии: внутривенно каждые 6 часов в течение 3–5 дней вводят большие дозы Метилпреднизолона. Затем глюкокортикоиды применяют внутрь в дозе 1 мг/кг. В РФ доза глюкокортикоидов, применяемых перорально, часто занижена, в результате побочных эффектов больше, чем пользы. Вместе с глюкокортикоидами назначаются ингибиторы протонной помпы.
Хорошие результаты показывает лечение внутривенным иммуноглобулином (IVIg) и плазмаферез (PLEX), но широко эти методы пока не применяются [14] .
В РФ иногда назначают противоаллергические препараты, мочегонные средства, физиотерапию и нестероидные противовоспалительные препараты (НПВС), но в зарубежных руководствах таких рекомендаций нет. Более того, описаны случаи, когда приём НПВС становился причиной неврита зрительного нерва [12] .
Одновременно с лечением неврита выясняют его причины. После уточнения диагноза проводится специфическое лечение основного заболевания, например операция при синусите, специфическая терапия туберкулёза или противовирусная терапия герпеса [9] .
Прогноз. Профилактика
При инфекционно-токсическом неврите зрительного нерва прогноз благоприятный: в 75–90 % случаев зрение полностью восстанавливается [4] .
При воспалении диска зрительного нерва (папиллите) пациент нетрудоспособен примерно 15–28 дней. При правильном лечении зрение значительно или полностью восстанавливается.
Прогноз хуже при неврите, вызванном аутоиммунными болезнями, а также коллагенозами, саркоидозом, специфическими инфекциями и демиелинизирующими заболеваниями. Зрительные нарушения прогрессируют в течение 7–10 дней. Зрение редко восстанавливается полностью, часто случаются рецидивы, может частично атрофироваться зрительный нерв.
Профилактика неврита зрительного нерва
Чтобы избежать воспаления зрительного нерва, нужно предупреждать и вовремя лечить инфекционные заболевания. При хронических болезнях необходимо регулярно посещать офтальмолога, невролога, отоларинголога, терапевта и других профильных врачей [2] [4] .
Ретробульбарный неврит
Ретробульбарный неврит — воспалительное поражение участка зрительного (оптического) нерва, расположенного между орбитой и зрительным перекрёстом. Сопровождается снижением остроты зрения, появлением выпадений, ограничений зрительных полей, болями при движениях глазным яблоком. Диагностика включает комплексное неврологическое и офтальмологическое обследование. Лечение осуществляется антибактериальными/антивирусными фармпрепаратами, глюкокортикостероидами, антигистаминными, мочегонными, нейропротекторными средствами, при необходимости проводится дезинтоксикация, физиотерапия.
Общие сведения
Ретробульбарный неврит редко имеет первичный истинно воспалительный характер, обычно представляет собой вторичную патологию, ассоциированную с различными поражениями головного мозга (в первую очередь – с рассеянным склерозом). В связи с этим заболевание является предметом изучения неврологии. Неврит зрительного нерва на внутриглазничном участке носит название интрабульбарный и рассматривается в рамках офтальмологии. В обоих вариантах диагностика, лечебные мероприятия требуют совместного участия неврологов и окулистов. Ретробульбарный неврит встречается в разном возрасте, преимущественно в 20-40 лет. Статистические данные свидетельствуют, что заболеваемость среди женщин в 2 раза выше, чем среди лиц мужского пола.

Причины ретробульбарного неврита
Этиология заболевания разнообразна. Ретробульбарный неврит истинно воспалительного генеза возникает при инфекционных, хронических воспалительных процессах в организме на фоне иммунодефицитных состояний. Этиофакторами выступают:
- Хронические вирусные инфекции. Ведущая роль принадлежит цитомегаловирусу, возбудителю инфекционного мононуклеоза, герпетической инфекции. Персистирующие в организме вирусы вызывают извращение иммунной реактивности. В результате выработки антител к собственным нервным тканям возникает аутоиммунное воспаление внеглазничной части оптического нерва.
- Хронические инфекционные очаги. Чаще источником инфекции становятся расположенные вблизи очаги (гайморит, отит, хронический тонзиллит), реже — более удалённые (пиелонефрит, цистит). Гематогенный занос инфекционных агентов в ткани зрительного нерва приводит к развитию воспаления.
- Воспалительные процессы орбиты: увеит, иридоциклит, хориоретинит. Гематогенное, периневральное распространение процесса обуславливает поражение ретробульбарной порции зрительного нерва. Чаще наблюдается тотальный оптический неврит.
Вторичный ретробульбарный неврит развивается вследствие поражения церебральных тканей. Основной причинной патологией выступают следующие заболевания:
- Рассеянный склероз. Процесс демиелинизации нервных волокон распространяется на зрительные нервы, сопровождается воспалительной реакцией. Ретробульбарный неврит является первым симптомом в 65-80% случаев рассеянного склероза.
- Опухоли головного мозга. Объёмные образования зрительного перекреста (глиомы хиазмы), новообразования иной локализации, сдавливающие область хиазмы, нарушают кровоснабжение, метаболизм тканей зрительного нерва. Результатом становится развитие симптоматики неврита.
- Нейроинфекции(нейроСПИД, нейросифилис, туберкулёзный менингит, болезнь Лайма) могут протекать с поражением ретробульбарной части зрительного нерва. Воспалительные изменения обусловлены непосредственным поражением инфекционными агентами.
В ряде случаев ретробульбарный неврит возникает вследствие токсического поражения зрительного нерва. Экзогенные интоксикации обусловлены воздействием ядохимикатов, метилового спирта, препаратов йода, некоторых медикаментов. Эндогенные токсикозы развиваются на фоне дисметаболических заболеваний, почечной недостаточности, беременности.
Патогенез
Оптический нерв состоит из миллиона волокон, берущих начало в сетчатке и оканчивающихся в подкорковых зрительных ганглиях. Различные этиофакторы приводят к ишемии, демиелинизации, воспалительным изменениям зрительных волокон на участке от орбиты до хиазмы (зрительного перекрёста). Указанные процессы обуславливают нарушение функции передачи информации от воспринимающих изображение рецепторов сетчатки, что клинически проявляется ухудшением остроты зрения, расстройством цветового восприятия, выпадениями в оптических полях. Дальнейшее прогрессирование процесса сопровождается необратимым повреждением всё большего числа оптических волокон, заполнением образовавшихся участков деструкции соединительнотканными разрастаниями. Подобные атрофические изменения приводят к необратимой потере зрения.
Классификация
Клиническая картина существенно варьируется при поражении центральной (аксиальной) и периферической части нервного ствола. В зависимости от локализации патологического процесса ретробульбарный неврит классифицируют на три основные формы:
- Аксиальная. Характеризуется преимущественным поражением аксиального пучка. Проявляется резким падением центрального зрения, возникновением центральных скотом. Аксиальная форма встречается наиболее часто.
- Периферическая. Воспаление локализуется в периферических волокнах, сопровождается образованием подоболочечного экссудата, провоцирующего болевой синдром. Центральное зрение сохранено, типично сужение зрительных полей.
- Трансверсальная. Начавшийся в периферической или аксиальной части воспалительный процесс распространяется на весь поперечник нервного ствола. Зрительная функция нарушена вплоть до амавроза (полной слепоты).
В основу следующей классификации положена вариабельность течения болезни, соответственно которой выделяют два варианта:
- Острый. Внезапное быстро прогрессирующее падение зрения. Острый вариант течения характерен для первичного неврита. Встречается преимущественно в молодом возрасте.
- Хронический. Симптоматика нарастает постепенно на фоне церебрального поражения. В дальнейшем наблюдаются периоды ремиссии и обострения. Возможен переход острого варианта в хронический.
Симптомы ретробульбарного неврита
Ведущими проявлениями заболевания выступают вариативные зрительные расстройства, носящие одно- или двусторонний характер. В 60% случаев отмечается значительное ухудшение остроты зрения. При острой форме зрение снижается в период от нескольких часов до двух дней, при хронической процесс занимает 1-2 недели. Пациенты описывают зрительную дисфункцию как «пелену перед глазами», «размытость изображения». Некоторые больные предъявляют жалобы на внезапно возникающие в глазах «вспышки света». Постепенное начало болезни протекает с ухудшением зрительной адаптации в сумерках (гемералопией).
Изменения зрительных полей характеризуются появлением тёмных пятен (скотом) перед глазами, сужением видимой области. Они могут сочетаться с падением остроты зрения. В большинстве случаев ретробульбарный неврит протекает с нарушением цветового восприятия (дисхроматопсией). Вследствие выраженного снижения зрительной функции дисхроматопсия не ощущается больными, диагностируется лишь при проведении офтальмологического обследования.
По различным данным, 53-88% пациентов жалуются на боли за глазным яблоком, усиливающиеся при движении глазами, особенно при обращении взора кверху. Выраженность болевого синдрома варьирует от умеренного дискомфорта до интенсивной боли, возможно присоединение цефалгии. Болевой синдром наиболее типичен для периферической формы. Вторичный ретробульбарный неврит сочетается с признаками поражения головного мозга, в случае рассеянного склероза может длительно оставаться единственным клиническим проявлением.
Осложнения
При отсутствии своевременной терапии, ограниченной возможности купирования причинной церебральной патологии ретробульбарный неврит приобретает хроническое течение. Наблюдается массовая гибель нервных волокон, происходит их замещение соединительной тканью, неспособной проводить нервные импульсы. Развивается нисходящая атрофия зрительного нерва, приводящая к стойкому снижению зрения, инвалидизирующему больного. Тотальная атрофия оптического нерва ведёт к полному амаврозу.
Диагностика
Диагностическая задача состоит в установлении диагноза «ретробульбарный неврит» с определением его этиологии, обязательным исключением рассеянного склероза. Диагностический алгоритм включает тщательный сбор анамнеза (начальные симптомы, скорость их прогрессирования, предшествующие болезни), полное офтальмологическое и неврологическое обследование.
- Визометрия. Выявляет снижение остроты зрения до 0,2-0,1 диоптрии, иногда — до светоощущения. Возникшие нарушения не корригируются линзами.
- Определение цветоощущения. Снижение яркости, насыщенности восприятия цвета приводит к ошибкам пациента при просмотре цветовых таблиц. При отсутствии изменений зрительного диска (ДЗН) на глазном дне расстройство цветовосприятия выступает важным индикатором
- Периметрия. В полях зрения обнаруживаются центральные, парацентральные, периферические скотомы. Битемпоральное сужение полей зрения свидетельствует о переходе процесса на хиазму.
- Офтальмоскопия. Определяет отёчность, гиперемию ДЗН, петехиальные кровоизлияния, при развитии атрофии — побледнение диска. В 65% случаев острый ретробульбарный неврит при рассеянном склерозе не сопровождается изменениями глазного дна.
- Оценка неврологического статуса. Производимое неврологом исследование двигательной, чувствительной, рефлекторной, когнитивной, психической сфер позволяет выявить/исключить общемозговую и очаговую неврологическую симптоматику, свидетельствующую о наличии церебральной патологии.
- Зрительные ВП. Прогрессирование процесса характеризуется нарастающим увеличением времени латентности (на 31-35% от нормы), снижением амплитуды вызванных зрительных потенциалов на стороне поражения.
- МРТ головного мозга. Позволяет визуализировать первичную патологию мозга (воспалительные очаги, опухоль, зоны демиелинизации) или убедиться в её отсутствии.
- УЗИ зрительного нерва. Применяется относительно недавно, является вспомогательным диагностическим методом. Ультразвуковое измерение диаметра участка нервного ствола, расположенного на расстоянии 3 мм за орбитой, выявляет его увеличение на 30-60%.
- Исследование цереброспинальной жидкости. Необходимо при подозрении на нейроинфекцию. Наряду с исследованием химического, клеточного состава ликвора, проводятся ПЦР-исследования, ИФА, направленные на определение возбудителя.
Дифференцировать ретробульбарный неврит необходимо от ишемической нейропатии зрительного нерва, интрабульбарного поражения, оптикомиелита. Ишемическая нейропатия развивается на фоне сосудистых нарушений при атеросклерозе, гипертонической болезни, диабете. Дифдиагностика может потребовать проведения ангиографии сетчатки, УЗДГ глазных артерий. Интрабульбарный неврит отличается изменениями ДЗН с первых дней болезни. Оптикомиелит протекает с симптоматикой спинального поражения — миелита.
Лечение ретробульбарного неврита
Терапия основана на этиопатогенетическом принципе, соответствует этиологии поражения. Ретробульбарный неврит вторичного генеза требует устранения первопричины: удаления опухоли, иммунокорригирующего лечения рассеянного склероза, терапию нейроинфекции. Основными составляющими комплексной терапии являются:
- Этиотропное лечение. В случае бактериальной инфекции применяются антибиотики широкого спектра, при вирусной — противовирусные препараты, индукторы интерферона.
- Противовоспалительная терапия. Осуществляется ретробульбарным введением глюкокортикостероидных препаратов. В тяжёлых случаях показана системная кортикостероидная терапия.
- Противоотёчная терапия. Направлена на уменьшение отёка поражённого нервного ствола. Назначаются мочегонные (ацетазоламид, фуросемид), антигистаминные фармпрепараты (хлоропирамин, дезлоратадин).
- Нейропротекторное лечение. С целью поддержания и скорейшего восстановления функции нерва применяются витамины группы В, никотинамид, витамин С, улучшающие микроциркуляцию средства (пентоксифиллин).
- Дезинтоксикация. Показана при токсическом поражении, нейроинфекции, тяжёлых воспалительных процессах. Проводится путём внутривенного капельного введения декстрана, солевых растворов.
- Физиотерапия. При отсутствии противопоказаний применяется магнитотерапия, лазеротерапия. При первых признаках атрофии целесообразна электростимуляция.
Прогноз и профилактика
Первичный острый вариант заболевания имеет преимущественно благоприятное течение с практически полным восстановлением зрительной функции. Хронические формы отличаются упорным рецидивным течением, сопровождающимся падением зрения. Прогрессирование основной патологии приводит к стойким инвалидизирующим нарушениям. В среднем число атрофий зрительного нерва составляет 22-25%. Профилактика направлена на повышение сопротивляемости организма инфекционным агентам, своевременную ликвидацию воспалительных очагов (синусита, отита, цистита), адекватное лечение заболеваний глазного яблока.
Источник https://medaboutme.ru/articles/nevrit_zritelnogo_nerva_bolezn_molodykh_glaz/
Источник https://probolezny.ru/nevrit-zritelnogo-nerva/
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_neurology/retrobulbar-neuritis