Врожденная и приобретенная катаракта у детей

Многие люди думают, что катаракта характерна для людей пожилого возраста, и не подозревают о том, что она возможна у младенцев. Поэтому и не придают внимания тревожным симптомам. Между тем, у детей до 20% всех врожденных патологий глаз составляет именно катаракта. Зрительный анализатор – это один из важнейших органов чувств ребёнка, существенно влияющий на его психофизическое развитие и познавательные процессы. Если ребёнок плохо видит в результате врожденного дефекта хрусталика или приобретенной катаракты, это угрожает ему инвалидностью и существенными проблемами в жизни.

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
Что называют катарактой глаз?

Зрительный анализатор детей, равно как и взрослых людей, аналогичен фотокамере, делающей снимки. В глазу имеется объектив с особой линзовой системой, который позволяет сосредоточиться на определенном зрительном образе. В нормальных условиях, данный объектив имеет кристальную чистоту и идеальную проницаемость для световых лучей. Он переносит объект наблюдения на особую «пленку» внутри глаза, которая называется сетчаткой. Она и передает «снимок» в мозг, где информация осознается и формирует непрерывную картинку. За счет этой системы дети и взрослые хорошо видят.
Если линза в объективе мутная или совсем непрозрачная, это приводит к искажению картинки или полному ее отсутствию. Помутнение линзы органа зрения – хрусталика, принято называть катарактой глаз.
Подобное состояние может иметь как врожденное происхождение, либо приобретается на протяжении жизни. Чем раньше эта патология возникает у детей, тем хуже становится нормальное восприятие мира, в результате нарушается полноценное развитие. Патология с катарактой глаз на одной стороне грозит тем, что мозг ребёнка воспринимает картинки только со здорового глаза, а пострадавший глазик игнорируется. Это ведет к тому, что формируется амблиопия (снижение зрения из-за отсутствия стимуляции) и косоглазие.
Детская катаракта: причины
Хотя катарактой глаз называют любое помутнение хрусталика, но степень выраженности патологии может быть различной. Некоторые виды приводят к значительным проблемам зрения, другие – лишь к небольшим нарушениям, даже не требующим оперативного лечения. Зачастую катаракта сочетается с многими другими болезнями глаз или системной патологией. У детей катаракта причины имеет врожденные, сформированные еще внутриутробно, и приобретенные, если она формируется уже после рождения за счет влияния на зрение внешних и внутренних патологических факторов.
Если говорить в целом, у младенцев катаракта причины имеет, как следствие:
- Нарушений эмбрионального развития на этапе закладки и формирования глаз;
- Влияния инфекционных или воспалительных процессов внутриутробно;
- Проявления наследственных обменных болезней;
- Токсического влияния медикаментов, ядов и различных веществ, попавших в организм беременной;
- Травматических повреждений.
Нередко причины катаракты вторичны, она формируется как осложнение различных патологий внутри глаз детей. Это могут быть ретинопатия недоношенных, наличие отслойки сетчатки, развитие увеита пигментного типа или ретинита, многие другие состояния.
Врожденная катаракта: в чем причины

Одной из причин катаракты, которая выявляется при рождении, могут стать дефекты в развитии хрусталика глаза. Дети подвергаются негативным влияниям внутриутробно, на ранних этапах развития, в первый триместр беременности. Это приводит к формированию разнообразных по форме и выраженности помутнений хрусталика. Могут формироваться округлые зоны или небольшие точечные поражения. Такого рода врожденная катаракта не прогрессирует и обычно не мешает формированию нормального зрения.
Нередко дети наследуют катаракту от своих ближайших родственников по аутосомно-доминантному типу. То есть, если страдают один или оба родителя, вероятность такой патологии у малыша крайне высока. Реже это рецессивное или сцепленное с полом наследование. Но обычно, катаракта не бывает как изолированное заболевание, переданное по наследству. Она возникает как один из симптомов врожденного синдрома Альпорта, или, например, болезни Фабри.
Инфекционные и обменные патологии в генезе катаракты
Нередко причинами катаракты (если она врожденного типа) становятся разного года инфекционные факторы, влиявшие на плод на протяжении периода гестации. Дети нередко рождаются с аномалиями внутри хрусталика, сочетающимися с многими другими проблемами здоровья при сифилисе, краснушной инфекции, токсоплазмозе. Могут приводить к поражению глаз внутриутробная цитомегалия или герпес-вирусное поражение. Вторичная катаракта вероятна при перинатальных инфекциях по типу гриппа, ветряной оспы, кори или полиомиелита.
Дети могут иметь катаракту при нарушении обменных процессов в организме. Так, она нередко является симптомом галактоземии (врожденный дефицит фермента при усвоении галактозы). В этом случае катаракта имеет слоистый вид, мутнеет ядро хрусталика, либо околоядерные области. Своевременная терапия этого нарушения может восстановить хрусталик ввиду обратимости ранних изменений.
Врожденное помутнение хрусталика может быть у детей, кто родился от мамочек с клинически выраженным сахарным диабетом. Нередко у таких малышей обнаруживается еще и тяжелая гипогликемия. Нередко катаракта возникает при окуло-церебро-ренальном синдроме (болезнь Лоу), при болезни Коновалова-Вильсона, а также при наличии мукополисахаридозов (проблемы с обменом углеводов).
Нередко дети с хромосомными синдромами имеют одним из клинических проявлений также и катаракту. Это типично для Синдрома Тернера, трисомии по 18, 21 или 13 паре хромосом, при делеции или дупликации хромосом.
Приобретенные катаракты у детей

Особенные изменения хрусталика могут происходить у недоношенных детей. Для них типично образование мельчайших пузырьков в области швов на хрусталике. Увидеть их можно при расширенном зрачке малыша. При правильном уходе за таким ребёнком помутнение постепенно проходит на протяжении нескольких месяцев.
Могут влить на формирование катаракты некоторые медикаменты или токсические вещества, проникающие в организм ребёнка. Наиболее значимо влияние кортикостероидов, особенно в раннем возрасте, но точный механизм формирования катаракты при приеме этих препаратов пока не выяснен.
И естественно, что одним из значимых факторов в развитии катаракты в детском возрасте становятся травмы глаз. Хрусталик мутнеет в результате ушиба или проникающего ранения. В редких случаях помутнение хрусталика связывают с воздействием облучения.
Читайте далее

Дом — место отдыха, красота, уют
Как создать уютный дом? Главное — вложить много денег? Вовсе нет. Есть секретные приемы, которые обойдутся недорого, при этом дадут большой эффект.
Лечение катаракты у детей

17.12.2021
Содержание статьи:

На долю детской катаракты приходится 20% от всех офтальмохирургических вмешательств у маленьких пациентов. Важность проблемы связана с неизбежным развитием необратимого снижения зрения, вплоть до слепоты, при отсутствии лечения или его позднем начале.
Типы и причины детской катаракты
Помутнение хрусталика может диагностироваться сразу после рождения малыша – врожденная катаракта, или появляться в дальнейшем – приобретенная.
Врожденная детская катаракта может быть:
внутриутробной (ненаследственной). Это – самый распространенный вид патологии, занимающий 67% всех врожденных случаев. К его развитию приводят разнообразные неблагоприятные внешние и внутренние факторы, действующие на беременную женщину. К ним относят физические, химические и биологические факторы (облучение, интоксикации — в том числе алкогольную, инфекционные и общие хронические болезни у матери, резус-конфликт и т.п.);
наследственной. К ней приводят мутации генов, хромосом или генома. Наследуется заболевание чаще по аутосомно-доминантному типу. При кровном родстве наследственная врожденная катаракта может появиться у малыша и при аутосомно-рецессивном типе. У младенцев мужского пола помутнение в хрусталике встречается при сцепленном с полом рецессивном наследовании, а у девочек – при сцепленном с полом доминантном;
при наследственных нарушениях обмена веществ. Список этих синдромов и заболеваний обширен, наиболее часто встречаются: галактоземия, врожденная хондродистрофия, псевдогипопаратиреоз и синдром Лоу. Катаракта этого типа может быть не только врожденной, ни и приобретенной, развиваясь в сроки от нескольких недель до нескольких лет.
В 30-80% случаев (по данным разных источников) врожденная детская катаракта сопровождается другими патологиями и аномалиями развития глазного яблока.
Это существенно влияет на тактику и сроки лечения, а также на результат вмешательства.
Формы врожденных детских катаракт
Для всех детских катаракт характерны общие особенности: ядро хрусталика неплотное, задняя капсула тонкая, цинновы связки, поддерживающие хрусталик, прочные. В остальном они очень отличаются по виду, проявлениям и сохранности зрительных функций.
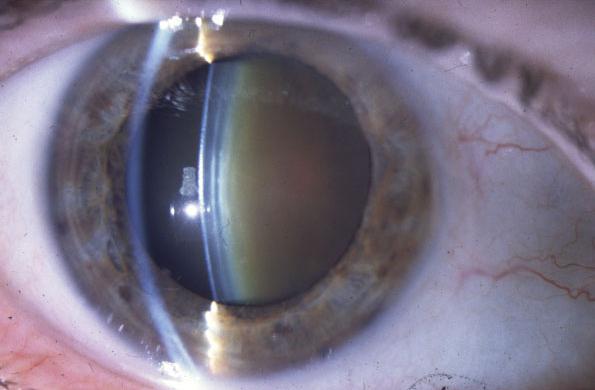
Для определения тактики лечения и прогноза для зрения офтальмологами используется классификация Хватовой А.В., разделяющая врожденные катаракты у детей на следующие формы:
a. Односторонние — болеет только один глаз
b. Двусторонние — катаракта есть на обоих глазах;
2. По степени помутнения хрусталика:
a. Капсулярные – помутнение распространяется только на капсулу органа
b. Капсуло-лентикулярные – непрозрачны и капсула, и вещество хрусталика;
c. Лентикулярные – сумка хрусталика прозрачна, помутнело ее содержимое.
Наиболее значимые клинические формы детской катаракты
Полная – характеризуется равномерным помутнением хрусталика, который имеет нормальные размеры и форму. Разновидностью ее является «молочная» катаракта, при которой содержимое хрусталиковой сумки разжижено. Острота зрения резко снижена и при отсутствии своевременного лечения неизбежно развивается «амблиопия от депривации» высокой степени. Этим термином обозначают состояние глаза, при котором анатомически он сохранен, но зрительные функции угнетены без шансов на восстановление. Депривация –медицинский латинский термин, обозначающий лишение чего-либо.
Младенец, лишенный возможности из-за непрозрачного хрусталика видеть окружающие предметы, постепенно утрачивает возможность научиться смотреть.
Все действия офтальмологов направлены на то, чтобы воспрепятствовать развитию амблиопии.
Зонулярная – помутнения располагаются между корой хрусталика и эмбриональным ядром. При этом виде катаракты есть светлые, оптически прозрачные промежутки в веществе биологической линзы и острота зрения может составлять от сотых долей до 3-5 строчек по таблице проверки зрения.
Ядерная – помутнение располагается в центре хрусталика и имеет вид диска. Острота зрения вариабельна и зависит от плотности и величины диска. Критическим считают диаметр диска 2.5 мм и более.
Полярные – распространяются на центральную часть передней и задней капсулы, захватывая часть вещества органа. Зрение, как правило, снижено незначительно. Исключение – катаракта под передней капсулой размером 2.5 мм и более.
Врожденные катаракты у детей могут самопроизвольно рассасываться, но не до конца – формируются пленчатые и полурассосавшиеся формы, острота зрения при этом очень низкая – 0.01-0.04.

Диагностика
Для детей с высоким риском врожденной катаракты – отягощенная наследственность, тяжелое течение беременности у матери или установленное влияние на нее факторов риска – показан тщательный осмотр офтальмолога в первые дни после рождения. Он включает в себя офтальмоскопию, скиаскопию, осмотр на щелевой лампе с расширенным зрачком.
Заподозрить врожденную катаракту может и врач-неонатолог в первые дни после рождения ребенка. В проходящем свете отсутствует розовый рефлекс с глазного дна или имеет тусклый оттенок. Насторожить должны и такие глазные патологии, как косоглазие, нистагм, микрофтальм.
При выявлении врожденной катаракты у детей их направляют в офтальмологичский стационар для детального осмотра под наркозом.
Если решение о хирургическом лечении не принимают, ребенка наблюдает окулист по месту жительства. Первый год жизни осматривают 1 раз в 2 месяца, на протяжении 2-го и 3-го года – каждые 3-4 месяца. В последующем посещение врача происходит каждые полгода.

Лечение детской катаракты
Консервативного лечения не существует, показано хирургическое вмешательство. Его цель – удалить непрозрачную преграду в максимально ранние сроки. Это необходимо сделать, чтобы избежать развития амблиопии.
Решение о сроках операции по поводу катаракты у детей принимают в зависимости от индивидуальных особенностей маленького пациента.
Определяющими факторами являются:
распространенность помутнения. Если сохраняются прозрачные участки в оптической зоне и есть серьезные противопоказания к проведению хирургии, вмешательство можно отсрочить. Полная катаракта не оставляет ни одного шанса для становления зрительных функций и ее необходимо убирать в максимально короткие сроки после рождения малыша;
патология односторонняя или двусторонняя. Для парной детской катаракты этот фактор решающий. При полной двусторонней детской катаракте операцию хотя бы одного глаза проводят в ближайшее время;
сопутствующая глазная и общая патология.
Большинство зарубежных и отечественных специалистов по детской катаракте считают нецелесообразным операцию, проведенную ранее 4-х недель от рождения малыша. После экстракции катаракты у таких детей в большинстве случаев развивается глаукома – заболевание с повышенным внутриглазным давлением, ведущее к атрофии зрительного нерва и слепоте.
При удалении хрусталика в возрасте до 6-ти месяцев интраокулярную линзу (ИОЛ) не имплантируют, это сделают позже — вторым этапом.
Связано это не с техническими сложностями в установке ИОЛ, а в изменении рефракции растущего глазного яблока. То есть при расчете диоптрийной силы ИОЛ для младенца младше 6-ти месяцев возникают большие сложности – с ростом малыша изменятся и оптические показатели. В послеоперационном периоде показано ношение контактной линзы (КЛ) или очков до второго этапа хирургии – имплантации искусственного хрусталика.
Если пренебречь ношением оптического устройства после удаления катаракты, разовьется амблиопия и установка ИОЛ окажется бесполезной.
Кроме того, для всех маленьких пациентов, перенесших операцию по удалению катаракты, разработана специальная реабилитация после катаракты, включающая плеоптическое лечение.
Если врожденная катаракта у малыша оперируется позднее 6-месячного возраста, искусственный хрусталик имплантируют сразу.
Оптимальным возрастом для оперативного лечения врожденной катаракты большинство хирургов считают 5-6 месяцев.
Технические особенности хирургии детской катаракты
Помимо дифференцированного подхода к установке ИОЛ, есть отличия в ходе самой операции от той, что проводится у взрослых пациентов. Возрастная катаракта всегда требует разрушения плотного хрусталика перед его удалением – ручного, ультразвукового или лазерного. Хрусталик малышей настолько нежный, что удаляется методом аспирации и не требует предварительного дробления.
Второй особенностью микрохирургии катаракты у детей является удаление прозрачной задней капсулы хрусталика и прилежащей к ней части стекловидного тела – передняя витректомия. Необходимость этих действий дискутируется. С одной стороны, такие действия увеличивают риск послеоперационных осложнений и не гарантируют развитие вторичной катаракты. С другой стороны, без этих манипуляций с течением времени появляется вторичное помутнение по оптической оси. Решение принимают совместно с лазерными хирургами, специализирующимися на лечении вторичной катаракты.
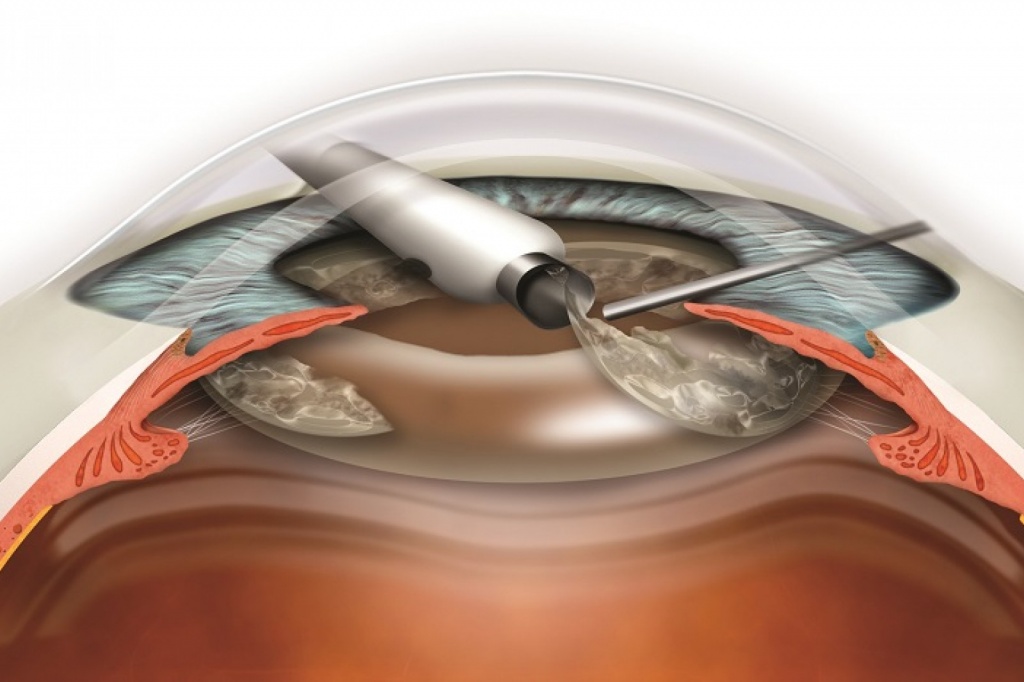
Все дети, перенесшие операцию по поводу катаракты, находятся под диспансерным наблюдением и регулярно проходят курсы плеоптического и ортоптического лечения.
В группе повышенного риска развития катаракты находятся все пациенты, страдающие сахарным диабетом. При этом помутнение хрусталика связано со способностью глаза (наряду со всеми клетками головного мозга) поглощать из крови глюкозу напрямую, без участия инсулина.
Большую половину всех врожденных патологий органов зрения составляет катаракта. Это заболевание представляет собой помутнение хрусталика, что приводит к резкому ухудшению зрения.
Катаракта — заболевание, связанное с помутнением хрусталика внутри глаза, которое приводит к снижению зрения. Она является частой причиной слепоты и успешно поддается хирургическому лечению. Потеря зрения.
Одним из распространенных заболеваний глаз является катаракта. Чаще всего она возникает у людей преклонного возраста.
5 причин, по которым развивается катаракта у детей
Катаракта представляет собой помутнение глазного хрусталика. Очень часто данная патология может наблюдаться у новорожденных детей. Возникает сильное ухудшение зрения вследствие катаракты, при этом восстановить нормальную работу глаза можно в большинстве случаев лишь с помощью операционного вмешательства. Без необходимого лечения высока вероятность даже получения инвалидности по зрению.
Определение заболевания
Катаракта — это помутнение глазного хрусталика, которое приводит к возникновению зрительной депривации, то есть ухудшению стимуляции сенсорной системы. Рецепторы сетчатки начинают работать хуже из-за того, что мутный хрусталик не позволяет свету в необходимых объемах достигать колбочек, которые переводят раздражения от попадания света в нервные импульсы.

Данное заболевание встречается приблизительно у одного новорожденного на 10000. При этом двусторонняя форма катаракты у детей наблюдается чаще, чем ее односторонний аналог.
Принято делить катаракты у детей на связанные с аномалиями, полученными наследственно, и ненаследственные.
Причины помутнения хрусталика у ребенка
Возможность установить причину возникновения катаракты у детей имеется не всегда. В настоящее время офтальмологи выделяют несколько основных:
- Фактор наследственности. 20% случаев заболевания происходят из-за передачи патологии генами родителей ребенку.
- Инфекции во время течения беременности матери:
- краснуха;
- токсоплазмоз;
- цитомеголовирус;
- ветряная оспа;
- герпевирус.
- При рождении недоношенных детей.
- Повреждение механического характера. Заболевание может проявиться после глазной травмы или операционного вмешательства.
- Галактоземия, причина которой связана со сбоем обмена веществ в организме. Данная патология характеризуется нарущениями в выработке фермента галактозы.
- Токсокароз – паразитарная инфекция, человек заражается этим заболеванием через фекалии животных.
Классификация
Существуют различные виды катаракты у детей, их выделяют в зависимости от причин, приведших к развитию заболевания:
- Врождённая катаракта. Этот вид диагностируется или сразу же после рождения ребенка или через несколько недель его жизни. Данная патология может быть передана от родителей, а также развиться из-за нарушений обменных процессов у новорожденного.
- Приобретённая катаракта. Этот вид проявляется в течение несколько месяцев и даже лет после того, как рождается ребенок. Патология может появиться при травмировании глаз или после операции на зрительном органе.
- Вторичная катаракта. Появляется при осложнениях, происходящих после операции по удалению катаракты. При этом происходит помутнение задней капсулы хрусталика, и для лечения этого вида заболевания также требуется хирургическое вмешательство.
Из-за своей широкой распространённости врождённая катаракта выделена в отдельную классификацию — на основании локализации помутнения. Имеются нижеследующие виды, о которых будет рассказано ниже.

Точечная
Этот вид встречается достаточно редко, а проявления патологии не столь заметны. Зрение, к примеру, снижается незначительно. Однако при дальнейшем увеличении зрительных нагрузок, например, в школе у ребенка, возможно ухудшение зрения. Катаракта данного вида развивается точечно и обладает следующими признаками:
- Помутнение на хрусталике распространяется в виде отдельных точек или разрозненных областей неоднородного типа;
- Цвет белка не меняется или становится чуть светлее, чем обычно;
- Снижение зрения не сильное, проявляестя чаще всего размытостью изображения.
Развитие данного вида катаракты связано с одной из следующих причин:
- Патологии хромосом.
- Недоношенность.
- Инфицирование плода во время беременности.
- Системные заболевания фонового типа (сахарный диабет, проблемы с обменом кальция, болезнь Вильсона, аутосомно-рецессивный синдром, гипогликемия).
Этот вид катаракты также может быть вызван воздействием токсинов.
Полярная
При данном виде заболевания помутнение хрусталика формируется в передней и задней его капсулах, или же в корковом слое.
Обычно полярную катаракту обнаруживают родители ребенка в первые дни его жизни. Она представляет собой небольшое светлое пятно в области зрачка.
Размер пятна и его локализация оказывают характерное влияние на течение патологии:
- До 2 мм. В данном случае катаракта особой опасности не представляет. Ребенку требуется системно наблюдаться у офтальмолога, редко может потребоваться операционное вмешательство.
- Более 2 мм. Если размер пятна превышает данную величину, то в этом случае уже потребуется операция, так как возможен риск возникновения обскурационной амблиопии, также называемой синдромом «ленивого глаза».
Специфические особенности катаракт данного вида:
- Маленький размер.
- Форма в виде круга.
- Прогрессирование не наблюдается.
Зонулярная
Эта форма врожденной катаракты втречается наиболее часто. В большинстве случаев она является двусторонней. Расположена в центре, вокруг прозрачного (или небольшой мутности) ядра. При данном виде катаракты снижение зрения происходит всегда, причем достаточно значительно: до 0,1 и ниже.
Ядерная
Данный вид катаракты поражает оба глаза, имеет характерный наследственный характер, то есть один из родителей имел данное заболевание, то высока вероятность возникновения его и у детей. Зрение ребенка сильно понижается — до 0,1 и ниже. В тех случаях, когда помутнение ограничивается эмбриональным ядром, зрение резко не ухудшается или вовсе остается стопроцентным.
Полная
В случае этого типа заболевания оно, как правило, двустороннее. Клиническая картина находится в зависимости от степени помутнения глазного хрусталика. Обычно весь хрусталик мутный, а зрение у ребенка практически отсутствует. Катаракта данного типа может возникнуть еще до рождения, в утробе матери, или созреть в первые недели жизни.
Мнение эксперта Носова Юлия Владимировна
Врач офтальмолог высшей категории. Кандидат медицинских наук.
Для нее характерно сочетание с различными дефектами глазного развития (микрофтальмом, колобомой сосудистой оболочки, нистагмом, косоглазием и т. д.). Полная катаракта иногда рассасывается, и тогда в районе зрачка появляется пленка — пленчатая катаракта.
Осложненная
Причиной возникновения данного вида могут выступать галактоземия, диабет, вирусная краснуха и другие заболевания. Параллельно этот вид катаракты могут сопровождать и другие врожденные заболевания (пороки сердца, глухота и т.д.).
Клинические проявления
Выявить катаракту у новорожденного ребенка можно на периодических медосмотрах, поэтому необходимо своевременно их проходить. Самостоятельно же определить данное заболевание можно при следующих случаях:
- ребенок не реагирует на игрушки, не издающие звуков;
- зрение ребенка не сфокусировано;
- движения глаз быстрые и не поддаются контролю;
- зрачок белый или серый.
В случае возникновения этих симптомов требуется сразу же обратиться к детскому офтальмологу. В данном возрасте своевременное назначение лечения имеет огромное значения для благоприятного прогноза течения заболевания.

У более старших детей выявить катаракту легче, так как они доступны вербальному контакту и сами могут оценить качество своего зрение. Клинические проявления такие:
- косоглазие;
- белый зрачковый рефлекс;
- снижение зрения обоих глаз или только одного;
- нистагм;
- двоится в глазах.
Косоглазие развивается вследствие того, что из-за помутнения невозможно сфокусировать изображение на сетчатке двумя глазами. При этом происходит отклонение одного из глаз либо к носу, либо кнаружи.
СПРАВКА. Белый зрачковый рефлекс определяется с помощью щелевой лампы. Этот признак является абсолютным для определения катаракты.
Различия врожденного и приобретенного заболевания
Врожденной может быть катаракта у детей, если нарушение произошло во время формирования плода, то есть это внутриутробная патология. Причин для того, чтобы ребенок появился на свет с нарушенным зрением, может быть очень много. Это может произойти при распитии спиртного в течение беременности, при повышенном уровне опасного излучения, при недостатке витаминов до и во время вынашивания ребенка, при возникновении резус-конфликта ребенка и мамы
В случае же приобретенного вида катаракты, патология возникает у детей любого возраста под влиянием различных заболеваний или травмирования зрительного органа.
Диагностика
Врожденную катаракту обычно выявляют при первом же осмотре новорожденного. Однако не всегда педиатр может определить наличие проблем со зрением у малыша. Чаще всего симптомы болезни замечают при повторном обращении в медицинское учреждение для прохождения планового осмотра.
Офтальмолог в первую очередь производит сбор анамнеза (сведения об истории болезни, перенесенных заболеваниях и т.д.). После этого он проверяет остроту зрения, исследует сетчатку глаза, выявляются поля зрения, измеряет давление внутри глазного яблока.
Возможные обследования, необходимые для точной постановки диагноза ребенку:
- Офтальмоскопия – исследование глазного дна зеркальным или электрическим офтальмоскопом;
- Оптическая когерентная томография (ОКТ) – сканирование слоев сетчатки;
- Биомикроскопия – обследование роговицы, хрусталика, переднего отрезка глаза. Процедура осуществляется в полной темноте, направляется световой луч на хрусталик глаза и через микроскоп определяется прозрачность хрусталика, сила преломления и т.д.
Терапия
Чем раньше получится обнаружить катаракту, тем выше шансы на успешное избавление от нее. Когда катаракта удаляется у ребенка в возрасте до полугода, вероятность правильного развития глаз максимальна. При этом двухсторонняя форма лучше и быстрее излечивается, чем односторонняя.
Благодаря развитию современной медицины прогноз у заболевания благоприятный, но зависит от следующих факторов: степени тяжести болезни, площади поражения, а также сопутствующих заболеваний.
Народные способы
Имеется множество народных способов лечения катаракты. Наиболее популярные из них следующие:
- Капли с медом и яблоком. Берется небольшое яблоко, с него срезается верхняя часть. После этого удаляют всю сердцевину. В получившуюся выемку кладут 2 чайные ложки меда. Затем яблоко закрывается сверху срезанной верхушкой. В таком виде фрукт оставляют на 2 дня. По истечении данного времени сок из яблока переливают в емкость. Затем жидкость закапывают в глаза по одной или две капли три раза в день. Средство хранится в холодильнике.
- Мед. Для компресса из меда берут 1 ч.л. этого продукта на 1 стакан горячей воды и кипятят несколько минут. После охлаждения в смеси смачивают кусок марли и прикладывают на глаза в качестве компресса. Эту процедуру проводят ежевечерне, выдерживая марлю на глазах в течение 5 минут.
- Луковые капли. Луковицу очищают, натирают на терке и сцеживают из кашицы сок, который затем смешивают с водой 1 к 1. Воду лучше брать очищенную или дистиллированную. Полученный настой каждый день закапывают в глаза.
- Настой из ростков картофеля. Ростки картофеля собирают и высушивают. Сухие ростки (1 ст.л.) заливаются водкой (0,5 литра). Получившуюся смесь настаивают неделю в темном прохладном месте. Настой применяется по одной чайной ложке трижды в день.
Медикаментозное лечение
Медикаментозное лечение несет за собой следующую цель: усиление кровообращения; улучшение обменных процессов, которые оказывают влияние на прозрачность хрусталика; насыщение глаза витаминами и другими недостающими веществами.
Капли для лечения должны содержать следующие вещества: никотиновую кислоту, К, Mg, Са, C, B2, а также PP. Наиболее распространенными препаратми для лечения катарактыявляются Тауфон и Эмоксипин. Однако большим недостатком данных средств является то, что в открытом виде они могут храниться всего неделю, а потом теряют свои полезные свойства.
В этом плане преимущество за импортными препаратами, такими как:
- Квинакс (Бельгия.
- Каталин (Япония).
- Катахром (Финляндия).
- Сенкаталин (Индия).
- Вицеин и Витайодурол (Франция).
Для излечения катаракты без операционного вмешательства могут назначаться таблетки с витаминными комплексами. Данные препараты усиливают воздействие капель.
Данный метод лечения имеет определенные недостатки: длительное использование капель и таблеток может отрицательно сказаться на общем здоровье глаз. Поэтому офтальмологи советуют применять препараты курсами с перерывом между ними. Еще одним минусом является достаточно высокая стоимость капель.
Полезное видео
Причины, виды и стадии (степени) катаракты:
Операция
В том случае, если размер помутнения в толще хрусталика велик и отрицательно влияет на остроту зрения, то офтальмолог может посоветовать удаление катаракты хирургическим путем.
Когда назначается?
Лечение при помощи операции назначается в том случае, если катаракта ухудшает зрение настолько, что это сказывается на дальнейшем развитии ребенка. В случае же врожденной катаракты операцию советуют проводить в максимально короткие сроки.
Подготовка
В клинике пациенту могут дать легкий седативный препарат, после чего его готовят к операции. Кожу вокруг глаза протирают бактерицидным средством во избежание попадания бактерий. После этого ребенку делают анестезию и накрывают его лицо стерильными салфетками, оставляя открытой только область оперируемого глаза.
Как проводится?
У детей катаракту удаляют под общим наркозом, в отличие от взрослых. Хирурги используют для удаления катаракты микрохирургический инструмент, что позволяет ликвидировать ее полностью.
После операции дети моложе трехмесячного возраста остаются в больнице на ночь и наблюдаются специалистами. Более старших в день операции отпускают домой.
При болезни обеих глаз сначала проводят операцию на одном из них, а по истечении трех месяцев – на другом.
Рекомендации родителям после операции
После операции детям назначаются специальные капли для глаз. Также врач рассказывает родителям ребенка, что необходимо делать и что противопоказано. В течение 1 месяца нельзя растирать глаза, купаться.

Специалистами рекомендуется также ношение очков или линз, корректирующих визуальное восприятие объектов. В течение периода восстановления требуется регулярно посещать врача. Он сможет оценить результат операции и коррекции отклонений.
После операционного вмешательства иногда происходит незначительное покраснение слизистой оболочки и возникает легкое косоглазие. В данном случае необходимо обратиться к врачу, чтобы не произошло инфицирование и ослабление мышц глаза.
Профилактика
Уже во время беременности для исключения возникновения катаракты будущая мать должна применять профилактические меры:
- Необходимо полностью исключить контакт с инфицированными людьми.
- Курение и алкоголь под полным запретом.
- Исключаются лучевые диагностические и терапевтические методы.
- При наличии диабета в течение всего срока беременности необходимо наблюдаться у эндокринолога.
Заключение
Катаракта у детей – очень опасное заболевание. Необходимо сразу же начинать лечить болезнь на ранних стадиях ее развития. В случае прогрессирования заболевания операционное вмешательство поможет избавиться от катаракты и исключить возможные дальнейшие сопутствующие расстройства зрения.
Источник https://medaboutme.ru/articles/vrozhdennaya_i_priobretennaya_katarakta_u_detey/
Источник https://fedorovmedcenter.ru/stati/oft-katarakta/katarakta_y_detej/
Источник https://clinic-a-plus.ru/articles/oftalmologiya/21696-5-prichin-po-kotorym-razvivaetsya-katarakta-u-detej.html