Диета при желчекаменной болезни

08.07.2021
Содержание статьи:

Здоровый образ жизни включает рациональное питание, от которого зависит состояние здоровья организма в целом. Нарушение принципов правильного питания приводит к образованию камней в желчном пузыре.
Наибольшую опасность представляют жареные, копчены и жирные блюда, поэтому при первых покалываниях в правом подреберье необходимо исключить из рациона. В зависимости от тяжести течения патологического процесса ограничения могут быть различной степени. Цель диеты при желчекаменной болезни заключается в ускорении расщепления камней и недопущения их повторного образования.
Общие правила
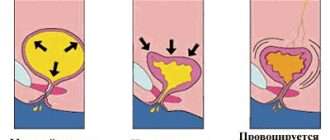
Механизм формирования камней в желчном пузыре включает выпадение осадка и постепенное увеличение в объеме за счет концентрации компонентов желчи. По своим биохимическим свойствам желчь является коллоидом, такой дисперсной системой, состоящей из нескольких веществ, не реагирующих и не смешивающихся. Состоит из холестерина, желчных пигментов и фосфолипидов, окруженных молекулами воды.

В норме все вещества находятся взвешенном состоянии и не образуют осадка.
Заболевание протекает в два периода, первый начальный, камней не наблюдается, но уже изменены органолептические свойства желчи (густая, замазкообразная, неоднородная, с микролитами), во второй период на УЗИ обнаруживаются конкременты. Клиника возникает, когда камень перекрывает желчевыводящие пути или смешается внутри желчного пузыря. Такое состояние крайне нежелательно, лечение в данном случае хирургическое.
Правила питания при камнях в ЖП:
- Диета при желчекаменной болезн назначается на любой стадии заболевания.
На начальной – предотвращение образования камней, на второй – профилактика острого состояния, на третьей – недопущение осложнения холелитиаза.
- Исключение продуктов, богатым холестерином.
Холестерин как вещество в воде не растворяется и выпадает в осадок, но при существовании связи с другими веществами этого не происходит. Поэтому необходимо равноценное соотношение составляющих дисперсной системы. Большую роль играют ионы натрия и калия, делая коллоид более стабильным. Кальций и магний наоборот нарушают равновесие веществ, увеличивая риск выпадения осадка.
- Сочетание диеты при желчекаменной болезни с основным лечением.
Правильное питание улучшит состояние больного, однако без применения препаратов при желчекаменной болезни любая погрешность приведет к рецидиву приступа желчной колики.
- Соблюдение питьевого режима.
Пациентам с желчекаменной болезнью рекомендуется выпивать в сутки не менее 2 литров воды, чтобы уменьшить концентрацию желчи. Индивидуальный подбор объема жидкости необходимо проводить лицам с застойной сердечной недостаточностью, артериальной гипертензией и хронической болезнью почек.
- Увеличение продуктов растительного происхождения.
Клетчатка благотворно влияет на работу желудочно-кишечного тракта, в том числе желчного пузыря. Улучшенная перистальтика вызывает усиление дренажа желчи, снижается застой и риск появления камней. Высокое содержание витамина С в капусте, ягодах, шиповнике ускоряет превращение холестерина в желчные кислоты.
- Питание: 5-6 раз в сутки.
Частый прием пищи малыми порциями обеспечивает низкую и постоянную нагрузку на билиарную систему. В результате будет постоянно обновляться содержимое желчного пузыря без риска застоя.
- Продукты необходимо отваривать, готовить на пару, запекать в духовке без образования корочки, тушить. Полный отказ от алкоголя.
Разрешенные продукты
Согласно диете при желчекаменной болезни стол № 5 по Певзнеру разрешается использовать в пищу нежирное мясо. Рыбу можно есть в вареном виде или в качестве котлет на пару.
Хлеб и хлебобулочные изделия предпочтительно 1 или 2 сорта, вчерашнего дня приготовления, либо сушеные.
Магазинное молоко и сметана не противопоказаны, в небольших количествах позволительно употреблять в пищу обезжиренный творог и сыр.
Супы должны быть вегетарианскими, то есть не содержать мясного или рыбьего бульона.
Крупы и овощи можно есть любые. Последние используются как в сыром, так и в вареном виде.
Ягоды и фрукты можно все, кроме кислых. Из них же готовят кисель, компот.
Напитки не должны быть холодными. Разрешается чай, соки, отвар шиповника. Из сладостей не противопоказаны мед, сахар, мармелад и варенья.
Полностью или частично ограниченные продукты
На время лечения следует отказаться от свежего хлеба, кондитерских изделий, шоколада. Кофе и какао также под запретом.
Из первых блюд исключают супы на мясном, грибном и рыбьем бульоне. Суп из шпината и щавеля не разрешен. В летнее время стоит воздержаться от окрошки.
Стоит отказаться от деревенского молока и сметаны из-за высокой жирности, следует ограничить потребление сливочного масла.
Яйца можно употреблять в виде омлета на пару, на 1/2 желток приходится 2 белка по рецепту. Жареные и вареные яйца запрещены.

Запрещены все блюда, где при приготовлении использовалась жарка, с высоким содержанием жира и холестерина.
Алкоголь и специфичные закуски (колбасы, сыры, копчености, соленья) . нельзя употреблять
Диета после операции
После холецистэктомии пациенту первые часы нельзя пить воду, разрешено смачивать губы и полость рта, но не глотать. Через 5 часов можно пить воду небольшими глотками с промежутком в 20 минут. Первые несколько дней пища должна быть жидкая, подойдет кефир 1% и диетический суп. Постепенно вводится гречка, овсянка, картофельное пюре. Первые 7 дней после операции список запрещенных продуктов такой же как при диете 5. Главным условием является многократный прием пищи до 6-7 раз в течение дня. Последний прием за два часа до сна.
Через неделю в рацион вводятся мясные блюда, некислые ягоды и фрукты, овощи. Температура еды должна быть комфортной для организма, оптимальное значение 37-40 градусов.
Диета при желчекаменной болезни сохранятся как минимум месяц, затем совместно с гастроэнтерологом вводятся постепенно послабления в рацион. После диеты под номером 1 пациент переходит на диету при желчекаменной болезни 5, соблюдение длится 1-1,5 года.
Что есть при хроническом течении
Хроническое течение не всегда может сопровождаться обострениями, что значительно расширяет рацион возможных блюд.
Первые блюда могут быть в виде вегетарианских супов овощных и из круп. Вне обострения можно есть супы из нежирной куриной грудки.
Разрешаются сезонные салаты из овощей, например помидоры с огурцами. Заправляется салат сметаной жирности не более 15% или рафинированным маслом, желательно использовать оливковое масло.
Нежирные сорта мяса (кролик, курица, индейка), нежирную рыбу. Способ готовки: на пару или варка.
Следует отказаться от напитков с содержанием кофеина, газированных сладких напитков, кислых соков, алкоголя, в том числе пива.
Молочные продукты, в особенности йогурты с бифидобактериями, будут полезны в диете при желчекаменной болезни. Главное условие – это низкая жирность.
Что есть после удаления камней
Удаление камней с сохранение желчного пузыря не гарантирует полного излечения, так как сохраняются патологические изменения билиарного тракта, действие этиологических факторов, дисбаланс компонентов желчи, что означает возвращение камней после окончания лечения. Чтобы предотвратить повторное образование камней, после удаления конкрементов назначают диету №5 по Певзнеру.
Первый месяц после операции рекомендовано частое дробное питание. В рационе должны преобладать легкие супы, молочные продукты, диетическое мясо на пару. В последующем рекомендуется соблюдение диеты при желчекаменной болезни, однако не запрещается обычный рацион питание. Однако с прежним образом жизни, появлением камней останется вопросом времени, что будет показанием к холецистэктомии.
Несмотря на значительные ограничения по продуктам, меню является достаточно разнообразным. Несложно составить план, отвечающий вкусовым и качественным требованиям.
Понедельник:
На завтрак гречневую кашу с молоком 2,5%
Зеленый чай без сахара
Ржаной хлеб, сливочное масло и ломтиком нежирного сыра.
Второй завтрак нежирный творога, банана и йогурта без добавок.
Обед суп с овощами, салат из свеклы и сметаны 10%, рыбные котлеты на пару, некрепкий чай.
Полдник Яблоко красное, персиковый сок.
Ужин омлет на пару, помидоры, кисель вишневый.
Поздний ужин кисломолочный напиток
На завтрак молочная рисовая каша с яблоком.
Второй завтрак перекус из йогурта и чернослива.
Обед сырный суп, салат морковь и капуста, рубленные куриные котлеты духовке, морс.
Полдник сырники, яблочный сок
Ужин фрикадельки без томатного соуса, макароны из твердых сортов пшеницы, чай с медом
Поздний ужин кислое молоко
На завтрак морковные котлеты
Второй завтрак творог обезжиренные, клубничное варенье
Обед суп-лапша, отдельно отварить курицу и добавить к супу, вчерашний хлеб. Чай некрепкий, варенье.
Полдник Творожная запеканка, сок грушевый.
Ужин куриная грудка под морковью в духовке. Кисель яблочный.
Поздний ужин «снежок»
На завтрак пшенная каша с маслом
Тертая морковь с медом.
Второй завтрак банан, творог.
Обед овощной суп из кабачков, говядина отварная. Салат из помидоров и огурцов.
Полдник Груша, варенье, сок
Ужин филе судака в духовке со сладким перцем, картофельное пюре, компот из яблок и малины.
Поздний ужин ряженка
На завтрак овсяная каша на молоке, кисель, нежирный сыр (адыгейский)
Второй завтрак сырники, варенье, нектарины.
Обед суп из овощей, фрикадельки куриные на пару, гарнир из риса. Некрепкий час с вареньем.
Полдник печенье с отрубями, яблочный сок.
Ужин хек с кабачками, отварной картофель. Компот вишневый.
Поздний ужин варенец.
На завтрак омлет на пару
Некрепкий черный чай
Бутерброд из ржаного хлеба, 15% сметаны и меда.
Второй завтрак яблоко, сок
Обед отварная рыба, рис, морковь и брюссельская капуста на пару. Чай
Полдник Сырники, груша, сок
Ужин Овощное рагу, отварная курица, абрикосовый сок
Поздний ужин питьевой йогурт.
Воскресенье:
На завтрак манная каша на воде
Вчерашний хлеб, сливочным маслом, сыром
Второй завтрак чернослив, йогурт
Обед перловка, отварное говяжье мясо. Салат из моркови, огурца и капусты с рафинированным маслом. Кисель.
Полдник Яблоко, варенье, сок тыквенный
Ужин Отварная рыба, картофельное пюре на воде, огурец. Чай с медом
Поздний ужин кефир.
Рецепты
Омлет:
Один желток взбивается с 4 белками. Добавляем щепотку соли и ¼ молока от полученного объема. Готовим на водяной бане до готовности. При подаче к столу можно украсить укропом и помидорами черри.
Куриная грудка в сметане под морковной шубой
Приготовить куриное филе, отбить кухонным молотком, для придания мягкости. В отдельной чашке смешать 100 гр сметаны 10%, укроп, щепотку соли. Куриные грудки положить в форму для запекания, сверху залить полученный соус. Морковь натереть на мелкой терке, выложить сверху куриного филе с соусом. Духовку разогреть до 180 градусов, готовить 40 минут .
Суп с кабачками
Потребуется: кабачки, картофель, лук, морковь, помидоры, сметана, сливочное масло.
Морковь и лук мелко нарезать, залить водой в кастрюле, добавить масло сливочное, тушить на медленном огне. В вегетарианский бульон добавить кабачки, помидоры. Посолить небольшим количеством соли. Варить до готовности. В готовый суп добавить сметану и зелень.
Филе рыбы в духовке с овощами
Потребуется филе судака, картофель, помидоры, лук, кабачки, сметана.
Отварить рыбу, бульон вылить. Отдельно отварить картофель. После готовности нарезать овощи. В форму для запекания положить отварное филе, овощи, залить сметаной. Запекать при 180 градусов до готовности кабачков.
Говядина в сметано-яблочном соусе
Потребуются лук, сметана, мука, говядина без жира, рафинированное растительное масло, яблоко, соль.
Необходимо натереть яблоко на мелкой терке, смешать со сметаной. Говядину предварительно отварить до готовности, бульон не используется. В кастрюлю с толстым дном кладется нарезанная на кубики говядина, добавляется сметана с тертым яблоком. Готовится на среднем огне, после закипания держать 15 минут. В качестве гарнира подойдет картофельное пюре или овощи на пару.
Сырники с джемом
Потребуется: мука 3 ст л, творог обезжиренный 600гр, сахар 1ст л, 1 яйцо.
Смешать в миске все ингредиенты до однородной массы. Готовить на сковороде с антипригарным покрытием до золотистого цвета. Подавать с любым джемом.
Плюсы и минусы
Диета при желчекаменной болезни не несет в себе вред. Подходит и для здорового организма в качестве профилактики образования камней в билиарной системе.
Положительными качествами диеты при желчекаменной болезни является сбалансированность, легкоусваемость, нормализуется показатель холестерина в крови, улучшается работа печени в целом. Диета при желчекаменной болезни экономически не затратная, за счет сниженного потребления мяса. Продукты доступны для пациентов с любым доходом. Подходит детям, взрослым, пожилым. При ожирении помогает избавиться от лишнего веса, снижая нагрузку на скелет и сердечно0сосудистую систему.
Минусами диеты при желчекаменной болезни являются жесткие ограничения большинства продуктов, длительность диетотерапии (в некоторых случаях диета пожизненна). Запрет на прием на прием алкоголя многими пациентами может быть принят негативно, несмотря на положительном влиянии на организм.
Целесообразно ли голодание
При желчекаменной болезни голодание противопоказано, рекомендуют частый прием пищи 5 раз в сутки.

Голодание может быть применено при приступе холецистита до оказания специализированной врачебной помощи.
Большинство врачей уверены, что голодание приведет к застою желчи и усугублении состоянии пациента. Кроме того после длительного голодания, больным свойственно объедание, что увеличивает нагрузку на желудочно-кишечный тракт.
Согласно исследованиям, у пациентов, применяющих голодание, на 8 день появлялись приступы печеночной колики, вызванной скоплением большого объема.
Желчеобразование это непрерывный процесс, отсутствие продуктов питания в пищеварительном тракте не прекратит образование желчных кислот. Содержимое будет выходить в 12-перстнукю кишку с высокой концентрацией веществ, что негативно будет влиять на слизистую. Возможно забрасывание желчи в желудок, возникновение изжоги и рвоты.
Диета при желчекаменной болезни не исключает прием пищи, усиливает лечебное действие препаратов и безопасна для здоровья пациентов.
Желчекаменная болезнь (ЖКБ) – это заболевание печени предположительно наследственного характера, в основе которого находится нарушение образования и выведения желчи с образованием камней в желчном пузыре или протоках, протекающее с хроническим воспалительным процессом, который заканчивается склеротическими и дистрофическими изменениями органа.
Желчнокаменная болезнь (ЖКБ) – это хроническая патология, для которой характерно образование камней в желчном пузыре и протоках. В России данное заболевание встречается у 10-15% людей, чаще болеют женщины.
Данный вид профилактики направлен на недопущение возникновения желчнокаменной болезни. Для этого следует по максимуму устранить все предрасполагающие факторы (например, ожирение, применение эстрогенсодержащих средств и т.д.). Одним из важнейших этапов.
Довольно распространенное заболевание желчного пузыря и желчных протоков, приводящее к образованию камней в желчевыводящих путях. Желчь вырабатывается клетками печени и необходима для переваривания пищи.

Специализация: Пластический хирург

Специализация: врач хирург высшей категории
Наш адрес: г. Москва, ул. Садовая-Cамотечная, д.16 стр 1
Телефоны: +7 (495) 699-17-79, (495) 699-46-13, 8-925-890-70-33
Мы в социальных сетях:
Медицинский центр имени Святослава Федорова Официальный сайт
Наш адрес: г. Москва,
ул. Садовая-Самотечная д. 16 стр 1
Как приехать
- Пн с 09:00 до 21:00
- Вт с 09:00 до 21:00
- Ср с 09:00 до 21:00
- Чт с 09:00 до 21:00
- Пт с 09:00 до 21:00
- Сб с 09:00 до 21:00
- Вс с 10:00 до 18:00
© 2009-2022. Все права защищены.
Многопрофильный Медицинский Центр Святослава Федорова. Возможны противопоказания. Требуется консультация специалиста.
Основы диетического питания при холецистите

Заболевания желчного пузыря: как заподозрить, как лечить, как правильно питаться?
Значимость желчного пузыря для организма: функции органа, симптомы и профилактика заболеваний
Что такое гастрит с рефлюксом желчи?
Холестаз беременных: как определить и лечить
Холецистит – это распространенная патология желчного пузыря, вызванная ухудшением оттока желчи. При калькулезном типе заболевания причиной патологии становятся желчные конкременты – камни, сформировавшиеся в желчном пузыре. При некалькулезном типе воспаление может быть вызвано паразитарными или вирусными инфекциями, гормональными изменениями, нарушением обменных процессов в организме. Частой причиной холецистита являются проблемы, связанные с неправильным питанием: перееданием, длительным голоданием, употреблением некачественной пищи.
В терапевтической практике используют следующие методы лечения холецистита:
- медикаментозный – назначение антибиотиков, спазмолитиков, желчегонных средств, Урсаклина или других препаратов;
- физиотерапевтический – УВЧ, лазеротерапия, электрофорез, парафиновые аппликации;
- хирургический – оперативное удаление желчного пузыря;
- диетотерапия – лечебное питание, направленное на снижение риска обострений, регуляцию оттока желчи, нормализацию функций желчевыводящей системы.
Консервативное лечение воспалительных процессов в желчном пузыре предполагает комплексный подход. Специальная диета при холецистите является незаменимым элементом такого подхода. Без нее лекарственные препараты не будут работать достаточно эффективно.

Что нужно знать о питании при холецистите?
Правила питания пациентов с нарушением оттока желчи:
- Суточное меню делится на 5-6 приемов.
- Из рациона исключаются продукты, содержащие грубую клетчатку и блюда, вызывающие раздражение слизистой пищеварительных органов: кислое, острое, жирное, пряное, маринованное, соленое, жареное, копченое.
- Температура приготовленных блюд должна быть около 40 градусов. Слишком горячая или холодная еда провоцирует спазмы желчного пузыря.
- За сутки пациенту нужно выпивать 1,5-2 литра воды.
Факторы, которые нужно знать о диетическом питании при воспалительных процессах в желчном пузыре:
- Такая диета не направлена на снижение веса. Ее цель – нормализация оттока желчи и восстановление функций желчного пузыря.
- Специальное питание не вылечит поврежденный орган, но поможет устранить факторы, которые вызывают острый воспалительный процесс.
- Лечебная диета – такая же часть терапии, как прием медикаментов. Поэтому относится к ней нужно со всей серьезностью – от этого зависит процесс выздоровления.
- Длительность диетотерапии определяет врач.
Питание при хроническом холецистите отличается от рациона при обострениях, поэтому самостоятельно назначать себе диету категорически запрещается. Только доктор может порекомендовать лечебный стол, который соответствует диагнозу пациента. Питание при проблемах с желчевыводящей системой зависит от причины, формы, степени и течения заболевания.

Разрешенные и запрещенные продукты при холецистите
Список продуктов, запрещенных при проблемах с желчным пузырем:
- жирное мясо;
- бобовые;
- острые специи и приправы;
- соусы;
- крепкие бульоны;
- жирная рыба;
- алкогольные и тонизирующие напитки;
- газировка;
- свежая выпечка;
- дрожжевое тесто;
- консервированные продукты;
- сладости: шоколад, пирожные, конфеты;
- копчености;
- сливочное масло и другие жиры животного происхождения;
- грибы;
- пряные травы;
- острые приправы и специи;
- молочная и кисломолочная продукция с высоким процентом жирности;
- кислые овощи и фрукты;
- лук, чеснок и другие продукты, насыщенные эфирными маслами;
- фастфуд.
Запрещены к употреблению жареные, маринованные, острые блюда.
Основу рациона должны составлять:
- протертые каши;
- паровые омлеты;
- спелые некислые протертые фрукты и ягоды;
- овощи в отварном или тушеном виде;
- вермишель из муки твердого сорта;
- супы на овощном бульоне;
- нежирное мясо;
- молоко и кисломолочные продукты низкой жирности;
- подсушенный хлеб.
Из сладостей разрешены мармелад, зефир, желе, мед. В качестве напитков можно употреблять кисели, компоты, травяные чаи, отвар шиповника.
Примерное меню на неделю может выглядеть следующим образом:
| Дни недели | Завтрак | Обед | Перекус | Ужин |
| Понедельник | Паровой омлет, отвар шиповника | Суп-пюре из тыквы, макароны из твердых сортов с куриной грудкой | Творог с бананом | Отварная куриная грудка, салат из свеклы с растительным маслом |
| Вторник | Гречневая каша на воде, травяной чай | Слизистый суп с овсянкой, картофельное пюре с говяжьими тефтелями | Стакан нежирного кефира, зефир | Голубцы из нежирного фарша |
| Среда | Творожная запеканка, ягодный кисель | Суп-пюре из брокколи, котлеты из говядины, отварной рис | Йогурт малой жирности, запеченное яблоко | Паровые котлеты с винегретом |
| Четверг | Овсяная каша с сухофруктами, слабый чай | Суп на овощном бульоне с говяжьими фрикадельками | Фруктовое пюре, овсяное печенье | Запеченная рыба с овощами |
| Пятница | Манная каша, напиток из цикория | Вегетарианский борщ, мясо индейки с макаронами из твердых сортов | Свежая простокваша, галета | Рулет из говядины, овощной салат |
| Суббота | Пшенная каша, травяной чай | Овощной суп с лапшой, булгур с куриным мясом | Нежирный творог с медом | Овощная запеканка с путассу |
| Воскресенье | Молочная рисовая каша, кисель из сухофруктов | Картофельный суп, гречневая каша с тушеной говядиной | Нежирный йогурт, фруктовый салат | Тушеные овощи, паровая рыбная котлета |
Диета при хроническом холецистите
При хроническом течении болезни пациенту назначается специализированная диета. Она подразумевает систему лечебного питания, сформулированную российским терапевтом М.И. Певзнером. Лечебный стол №5 ориентирован на людей с заболеваниями печени, желудка, желчевыводящей системы. Он направлен на нормализацию холестерина, снижение нагрузки на печень, улучшение оттока желчи и рекомендуется только пациентам вне стадии обострения.
Основные принципы диеты 5 при холецистите, протекающем в хронической форме:
- отказ от продуктов, в составе которых есть щавелевая или пуриновая кислота: мясные бульоны, грибы, щавель, инжир, какао, шпинат, субпродукты, бобовые, колбасные изделия;
- ограничение жиров;
- количество приемов пищи – 4-5 раз в день;
- рацион состоит преимущественно из углеводов и белков;
- ограничение продуктов, которые усиливают образование газов;
- продукты, содержащие большое количество клетчатки желательно измельчать;
- пищу можно только варить, тушить, готовить на пару, изредка – запекать;
- жареные блюда исключены;
- еда должна быть теплой, но не горячей;
- в качестве напитков разрешены травяные чаи, минеральная воды, отвар шиповника, молочные и кисломолочный напитки с жирностью не более 1%.
Такая диета предполагает простой сбалансированный рацион, который нормализует работу печени, желчного пузыря и всей пищеварительной системы. Пациенту доступен широкий выбор продуктов, из которых можно готовить вкусные, разнообразные, сбалансированные блюда. Такая диета будет полезна даже абсолютно здоровым людям в качестве профилактики патологий пищеварительной системы.

Диета при обострении холецистита
Острый воспалительный процесс требует иного подхода к питанию. При обострении заболевания пациент должен придерживаться следующих принципов:
- В первые сутки необходимо полностью отказаться от еды.
- Далее, в течение трех-четырех дней нужно перейти на пищу пюреобразной и желеобразной консистенции, слизистые супы, измельченное мясо.
- В качестве питься разрешены вода, очень слабый чай, отвар,
шиповника. - Следует полностью отказаться от соли.
- Дневной рацион должен составлять не более 1600 килокалорий;
- Суточное количество выпитой жидкости – не менее двух литров.
При остром состоянии такое питание способствует устранению воспаления и скорейшему выздоровлению. После нормализации самочувствия больной переходит на пищу в виде тщательно протертых блюд.
После выздоровления пациент должен придерживаться рационального питания: не переедать, ограничивать вредные продукты, не злоупотреблять жирными, копчеными, острыми продуктами, есть достаточное количество овощей и фруктов.
Помните, что диета при холецистите желчного пузыря работает только в совокупности с выполнением других врачебными рекомендациями. Чтобы быстрее пойти на поправку, не забывайте поддерживать питьевой режим, двигательную активность, принимать назначенные препараты, своевременно посещать врача для контроля заболевания.
Подольская городская
детская поликлиника № 3
Телефон для справок и вызов врача на дом для филиала по адресу ул. Сыровский тупик д. 1:
Правила питания при воспалении желчного пузыря (холецистите)

Диета при холецистите – главный этап комплексной терапии патологии. Питание при воспалении желчного пузыря предполагает прием продуктов, способствующих разжижению и оттоку пищеварительного секрета, который выделяет печень. Это позволяет устранить основные признаки воспаления, снижает риск развития обострений и осложнений.
Суть диетотерапии
Диета при холецистите желчного пузыря используется, чтобы свести к минимуму нагрузку на гепатобилиарную систему. Это способствует устранению воспалительных процессов, неприятной симптоматики, нормализует пищеварение.
При воспалении желчного пузыря диета предполагает соблюдение следующих правил:
- Лечебное питание заключается в употреблении тушеных, отварных, запеченных блюд;
- Пищу следует мелко нарубить или перетереть до гомогенного состояния;
- Режим питания предполагает 3 основных трапезы, несколько легких перекусов. Диетологи рекомендуют принимать пищу через равные промежутки времени небольшими порциями;
- Потребуется отказаться от острой, грубой, жирной пищи;
- Необходимо наладить питьевой режим – выпивать до 3 литров воды. Теплое питье должно присутствовать во время каждой трапезы;
- Диета при воспалении желчного пузыря запрещает употребление жиров, которые тяжело усваиваются. Если холецистит сопровождается желчнокаменной болезнью, то требуется ограничить растительные масла, способные привести к развитию желчной колики;
- Нужно отказаться от продуктов, которые оказывают раздражающее воздействие на слизистую органов билиарной системы;
- Диетотерапия предполагает включение в рацион высокобелковой пищи, продуктов, богатых клетчаткой;
- Разрешается употребление блюд, температурный режим которых составляет 35-450 С.
Диету при холецистите придется соблюдать на протяжении длительного времени даже после устранения симптоматики заболевания.
Каков режим питания при остром холецистите?

После устранения выраженных болезненных ощущений питание при холецистите предполагает соблюдение стола №5В. Этот вариант диеты предполагает исключение любых раздражителей, что позволяет эффективно снять воспаление. Важно снизить количество углеводов до 180 г в сутки, полностью исключив простые сахара.
Важно! Суточная калорийность – не более 1600 ккал.
Употреблять необходимо исключительно пюрированную пищу, приготовленную без масла и соли. Продолжительность диеты составляет 4-5 суток, в этот период времени больной обязан соблюдать строгий постельный режим.
Разрешены такие продукты:
- Слизистые супы, которые готовят с рисом, овсянкой или манкой;
- Жидкие каши, сваренные без молока;
- Соки из овощей и сладких фруктов;
- Протертые компоты;
- Мясо и рыба, которые отвариваются, готовятся на пару, в духовом шкафу;
- Творог и кисломолочная продукция низкой жирности;
- Сухарики или вчерашний хлеб.
После нормализации состояния пациента, устранения симптомов острого холецистита диета назначается, согласно столу №5А. Ее длительность обычно составляет 2 недели. Диетическое питание заключается в употреблении продуктов из следующего перечня:
- Супы-пюре из овощей;
- Сухарики и галеты;
- Телятина, курица, крольчатина, индюшатина, нежирная рыба. Из перечисленных продуктов следует готовить кнели, котлеты, суфле;
- Молочные продукты, которые имеют низкий процент жира в составе;
- Макароны;
- Яйца;
- Каши, приготовленные на половинном молоке;
- Овощи: свекла, тыква, картофель, морковь, кабачки;
- Фрукты в сыром и запеченном виде, кисели, соки, чай.
Важно! Разрешено употреблять до 20 г сливочного масла в течение дня.
Как питаться при хроническом холецистите?

Грецкие орехи при холецистите рекомендуют принимать для снижения уровня холестерина в крови, нормализации общего самочувствия пациента.
В стадии ремиссии суточная калорийность рациона должна находиться в пределах 2800 ккал, при этом количество белков составляет 80 г, жиров – 90 г, а углеводов – 350 г. Оптимальным считают употребление до 3,5 литров жидкости (компоты, чай, настои и отвары из лекарственного сырья). Диета при воспалении желчного пузыря – образ жизни, придерживаться которого следует всю жизнь.
Важно! Не нужно употреблять блюда, не вызывающие аппетит. Разочарованность в еде способна нарушить отток желчи, привести к обострению заболевания.
Что нельзя есть при холецистите?

- Жирное мясо, субпродукты, сало, икра;
- Любые блюда с грибами;
- Бобовые (нут, соя, спаржа, горох);
- Овощи, вызывающие раздражение стенок желудка;
- Консервированная продукция;
- Кислые фрукты;
- Газированные напитки;
- Наваристые бульоны из рыбы и мяса;
- Сдоба, кондитерские изделия, продукты, которые имеют в составе какао, мороженое. При повышенном употреблении сахара нарушаются реологические свойства желчи. Поэтому суточная норма продукта должна быть в пределах 70 г;
- Приправы и пряности;
- Алкоголь при холецистите противопоказан;
- Хрен и горчица.
Важно! Сок квашеной капусты при холецистите нормализует моторику кишечника, помогает вывести токсины, устранить воспаление, уменьшить болезненные ощущения.
Что можно есть при холецистите?

- Яйца. Можно кушать 1 желток в день;
- Диетические сорта мяса, рыбы;
- Продукты растительного происхождения – источник витаминов, микроэлементов, клетчатки. Облегчить самочувствие при холецистите позволяют бананы, груши, клубника, арбузы, зелень, овощи;
- Крупы и макароны;
- Морепродукты;
- Молочная и кисломолочная продукция;
- Черствый хлеб;
- Галетное печенье;
- Добавление в продукты куркумы позволяет уменьшить выраженность воспаления, улучшает отток желчи;
- Натуральные растительные масла;
- Варенье, джем, зефир, мармелад;
- Свекольный и фруктовые соки, чай, отвары и настои, кисели, кофе.
Важно! При холецистите козье молоко оказывает противовоспалительное и успокаивающее воздействие благодаря содержанию лизоцима.
Какой рацион предполагает диета при воспалении желчного пузыря?
Ориентировочное меню при холецистите:
- Завтрак. Запеканка из творога, чай с сахаром;
- Второй завтрак. Фруктовый салат из банана и сладкого яблока, заправленный йогуртом или 15% сметаной;
- Обед. Суп-пюре из овощей, курица с тушеной морковью, перетертый компот из сухофруктов;
- Полдник. Галеты и отвар из плодов шиповника;
- Ужин. Запеченная рыба и пюре из кабачков, пшеничный хлеб;
- Перед сном можно выпить 250 мл кефира или натурального йогурта без добавок.
Важно! Бананы при холецистите нужно есть в утренние часы, но не чаще 4 раз в неделю.
Диетологи рекомендуют готовить такие рецепты блюд при холецистите:
- Фруктовый салат. Груши, яблоки, бананы нарезать ломтиками, заправить соусом из фиников и сметаны;
- Салат из моркови и яблок. Продукты необходимо натереть на терке, добавить 1 чайную ложку меда;
- Куриный салат. Чтобы приготовить блюдо нужно сварить куриную грудку, нарезать мясо кубиками. Кабачок и морковь нашинковать, тушить до готовности. Продукты смешать, заправить небольшим количеством соевого соуса, добавить грецкие орехи;
- Вегетарианский суп-пюре. Очистить и нарезать кубиками по 2 кабачка, морковки, баклажана, болгарского перца, луковицы, 5 картофелин. Довести до кипения 3 литра воды, положить картофель, спустя 15 минут – прочие овощи. Исключением являются кабачки, которые добавляют за 5 минут до готовности. Готовый суп остудить, взбить блендером, заправить 20 г оливкового масла, зеленью;
- Перловый суп. Крупу следует отварить до полуготовности. Лук, морковь очистить, нашинковать, припустить на масле с водой. Нарезают картофель, затем вместе с кореньями добавляют в крупу, подсаливают. К столу суп подают с зеленью;
- Суфле из рыбы. Филе отварить, измельчить в мясорубке, добавить 1 желток, 50 г молока, 2 г масла, соль. В противень поместить полученную массу, запекать при температуре 2000 С;
- Плов с овощами. Кабачок, 2 моркови, помидор очистить, нарезать кубиками, тушить в кастрюле. Рис вымыть, добавить в овощи и отварить до готовности, в конце варки добавить соевый соус, оливковое масло.
Правильное питание при холецистите – главная часть лечения. Важно точно следовать рекомендациям диетолога, гастроэнтеролога, отказаться от употребления алкоголя, жирной, жареной и копченой пищи. Это позволит увеличить продолжительность периода ремиссии.
Питание при хроническом холецистите
Процесс переваривания пищи очень сложен. Он зависит не только от нормального функционирования поджелудочной железы, желудка и кишечника. Одним из самых важных элементов пищеварения является желчь, которая участвует в расщеплении жиров. Она вырабатывается в печени, а накапливается в желчном пузыре.
В зависимости от количества и вида поступившей пищи он выбрасывает в двенадцатиперстную кишку определенную дозу желчи. При различных патологиях желчного пузыря этот процесс нарушается. Чаще всего такое случается при холецистите – воспалительном заболевании этого органа.
Несвоевременный выброс желчи не только нарушает пищеварение, но и усугубляет проблемы с желчным пузырем. Поэтому при этой патологии очень важно правильно питаться.
Общая характеристика
Воспаление желчного пузыря может протекать в острой или хронической форме. Лечение в любом случае должно сопровождаться особой диетой. Только при обострении она более строгая, щадящая, а во время ремиссии разрешено употреблять большее количество продуктов. Причем, больные с хроническим холециститом должны соблюдать диету длительное время, часто – в течение всей жизни.
Особенно тяжело переносится калькулезный холецистит, при котором воспаление желчного пузыря сопровождается образованием камней.
При этом важность соблюдения диеты возрастает, так как при ее нарушении чаще возникают осложнения. Никакие лекарственные препараты не помогут вылечить заболевание, если не устранены его причины.
А фактором, провоцирующим обострение холецистита, являются определенные продукты питания.
Причем, нельзя самостоятельно выбирать рацион. Только врач после обследования может определить, какая диета больше подходит в каждом конкретном случае.
Ведь нужно, чтобы питание не только облегчало работу желчного пузыря, но и обеспечивало организм всеми необходимыми питательными веществами. Учеными был разработан особый рацион с учетом этих факторов.
Лучше всего при холецистите использовать диету 5.

Питание при хроническом холецистите должно предотвращать застой желчи, это поможет избежать обострения
Она представляет собой особую систему питания, подчиняющуюся определенным правилам. При этом учитывается не только рацион, но и способ приготовления блюд, количество приемов пищи, ее температура.
Очень важно употреблять в сутки определенное количество белков, жиров и углеводов. Самостоятельно довольно сложно все рассчитать, поэтому лучше воспользоваться готовым меню, составленным специалистами.
Оно поможет сделать питание разнообразным и вкусным, а также поддерживать нужное количество питательных веществ.
Справка: суточный рацион должен содержать 80-90 г белка, половина из которых должно быть животного происхождения, 60-70 г жиров, в основном – растительных, около 350 г углеводов. Разрешается употреблять не более 8 г соли, до 90 г сахара, общая калорийность должна составлять около 2500 калорий.
Желчь начинает вырабатываться при поступлении пищи в желудок. Она накапливается в желчном пузыре, раздражая его стенки. Поэтому при наличии воспалительного процесса, особенно при обострении, желательно не допускать ее сильной концентрации. Некоторые продукты питания провоцируют усиленный выброс желчи, что может привести к коликам, усилению воспаления.
Поэтому основная цель диеты при хроническом холецистите – обеспечить покой желчному пузырю и облегчить работу всего желудочно-кишечного тракта.
Ведь нарушение процесса выброса желчи приводит к ухудшению пищеварения, особенно замедляется усвоение жиров. Кроме того, ее накопление в желчном пузыре может усиливать воспаление и приводить к образованию камней.
С помощью диеты желательно добиться нормализации выработки желчи, снижения ее концентрации, а также предотвратить ее застой.
Такое питание помогает облегчить симптомы холецистита, уменьшает воспалительный процесс и предотвращает обострение.
Очень важно, чтобы употребляемые продукты содержали как можно меньше холестерина и животных жиров, которые приводят к сгущению желчи.
Кроме того, диета №5 улучшает работу всего пищеварительного тракта, способствует снижению веса, укреплению иммунитета и нормализации микрофлоры кишечника.
Полезно такое питание при гастрите, панкреатите, частых запорах, нарушении работы печени. Выполнение всех рекомендаций и следование всем правилам помогает избавиться от болей, тошноты, метеоризма, а также способствует профилактике осложнений.

Для этой диеты очень важен не только выбор продуктов, но и способы их приготовления
Правила питания
Диета при хроническом холецистите должна быть щадящей, но полноценной и сбалансированной. Она должна обеспечивать все потребности организма без повышения нагрузки на желчный пузырь. Для этого важно не только выбрать определенные продукты, но и соблюдать правила их употребления.
Самое главное при хроническом холецистите – предотвратить обострение. Для этого необходимо мягко стимулировать желчеотделение и избегать застоя желчи. Это достигается дробным питанием, небольшими порциями пищи и отсутствием длительных перерывов в еде.
Кушать желательно не менее 5 раз в день, последний прием пищи должен быть перед сном, чтобы желчный пузырь освобождался от желчи. А чтобы не перегрузить органы пищеварения, он должен состоять из кисломолочного напитка.
Желательно выдерживать примерно одинаковые промежутки между приемами пищи, что нормализует выработку желчи.
Еда должна быть свежеприготовленной, недопустимо использовать полуфабрикаты или консервы, разогревать вчерашнюю пищу. Важно соблюдать также температурный режим, чтобы пища была теплой.
Желательно не добавлять в пищу много соли, так как она приводит к задержке жидкости, из-за чего желчь сгущается. По этой же причине необходимо пить как можно больше воды, отваров трав, компотов, соков.
Количество жидкости должно быть не меньше 2,5 л.
Необходимо также соблюдать особые правила приготовления пищи. Запрещено ее жарить или запекать на масле до румяной корочки. Употреблять можно вареные, приготовленные на пару или тушеные продукты. Масло нужно добавлять в готовые блюда. А специи и приправы полностью исключаются из рациона.
Запрещенные продукты
Питание при хроническом холецистите должно снижать нагрузку на желчный пузырь, предотвращать сгущение желчи или ее усиленную выработку. Поэтому полностью исключаются из рациона все алкогольные напитки, острые приправы, жареные блюда, а также любая пища, стимулирующая выброс желчи. Это крепкие бульоны, кислые фрукты, жирное мясо и рыба, консервы.

При холецистите запрещено употреблять фаст-фуд, свежий хлеб, выпечку и кондитерские изделия
Каждый больной должен знать, какие продукты ему есть нельзя даже в период стойкой ремиссии:
- лук, чеснок, редис, хрен, шпинат;
- уксус, острые соусы, кетчуп, приправы;
- копчености, маринады, соления, консервы;
- все бобовые продукты, грибы;
- свинину, баранину, субпродукты, жирные сорта рыбы;
- сало, маргарин, кулинарный жир, майонез;
- свежий хлеб, сдобную выпечку;
- кондитерские изделия, пирожки, пирожные;
- жирные молочные продукты;
- мороженое, шоколад, какао;
- фаст-фуд;
- кофе, газированные напитки.
Разрешенные продукты
Список продуктов, которые можно есть при хроническом холецистите, довольно большой. Из них можно составить разнообразный и сбалансированный рацион, главное, знать меру и не переедать. Целью питания при этом заболевании становится не только обеспечение организма всеми необходимыми питательными веществами, но и снижение нагрузки на желчный пузырь.
Для этого очень важно знать, что можно есть при хроническом холецистите:
Питание при остром холецистите
- основную часть рациона должны составлять овощи, зелень и некислые фрукты;
- нежирные сорта мяса и рыбы, лучше всего – телятина, кролик, белое мясо птицы;
- крупы, из которых особенно полезны гречневая, овсяная, рисовая, пшенная, макароны;
- яйца можно есть только вареные или в виде белкового омлета;
- хлеб лучше зерновой, подсушенный;
- сухое галетное печенье;
- натуральный творог, йогурт, кефир с низким содержанием жирности и без фруктовых добавок;
- растительное масло, сливочного можно употреблять не более 30 г в день;
- из сладостей можно есть зефир, варенье, пастилу и мармелад, мед;
- пить нужно отвар шиповника, минеральную воду, некислые компоты и кисели, некрепкий чай, напиток из цикория.
Очень полезно при холецистите употреблять груши, так как они способствуют разжижению желчи. Таким же действием обладает куркума, потому ее нужно добавлять в готовую пищу ежедневно. Для предотвращения приступов рекомендуется выпивать дважды в день по половине стакана свекольного сока. Полезно также по утрам натощак выпивать стакан теплой воды с разведенной в нем чайной ложкой меда.
Как составить меню
Процессы пищеварения зависят от настроения человека. Особенно сильно психологическое состояние влияет на выработку желчи.
Поэтому при хроническом холецистите важно кушать в хорошем настроении, пища должна быть вкусной, нельзя заставлять себя съедать то, что не нравится.
Список разрешенных продуктов при этом заболевании довольно велик, поэтому можно так составить меню, чтобы еда доставляла удовольствие.

Из продуктов, которые можно употреблять при холецистите, можно составить разнообразное и вкусное меню
Это можно сделать самостоятельно, а можно воспользоваться готовым рационом. Такое меню обычно составляется на несколько дней, чтобы разнообразить питание. Оно должно состоять из трех основных приемов пищи: завтрака, обеда и ужина, а также из 2-3 перекусов. Они нужны, чтобы не допускать голода и застоя желчи.
Пример меню при холецистите на неделю можно взять у врача. Он учтет все индивидуальные особенности организма. Но можно воспользоваться тем меню, которое предлагается в диете №5.
- Завтракать рекомендуется примерно в 8 утра. Можно выбрать один из вариантов: протертый творог, сырники или ленивые вареники, гречневая, овсяная или рисовая каша на молоке или с джемом. Запивать можно напитком из цикория, чаем, отваром шиповника. Дополнительно можно съесть сухое печенье.
- Через 3 часа необходим второй завтрак. Он предотвратит застой желчи и поможет избежать голода. В это время лучше есть фрукты или овощи: банан, печеное или тертое яблоко, салат или пудинг, печеную тыкву, кабачковую икру с кусочком подсушенного хлеба. Пить лучше всего компот из сухофруктов или травяной отвар.
- Обед начинать тоже лучше всего через 3 часа. Он может включать 2 блюда, но порции должны быть небольшими. Рекомендуется съесть суп овощной или крупяной. На второе можно сделать кашу или тушеные овощи, а также рыбу или мясо в виде паровых котлеток, суфле. Можно также есть плов, фаршированный перец, отварную куриную грудку. Допустимо включить в обед немного салата. Пить можно кисель, компот из сухофруктов, отвар шиповника.
- Через несколько часов желательно перекусить. Для полдника подойдет салат, фрукты, творог, печенье с чаем.
- На ужин лучше есть тушеные овощи, отварную рыбу, паровой белковый омлет. Можно сделать фруктовый плов или молочную кашу. Пить лучше некислый компот или кисель.
- Так как ужин нужно делать не позже 19 часов, перед сном рекомендуется выпить стакан нежирного кефира, ряженки или съесть натуральный йогурт. Это поможет избежать застоя желчи ночью и нормализует работу кишечника.
Диета при хроническом холецистите – это один из основных методов лечения. Только с ее помощью можно добиться стойкой ремиссии и предотвратить осложнения.
Диета при холецистите в период обострения — примерное меню на неделю и список запрещенных продуктов
Когда воспаляется желчный пузырь, врачи ставят диагноз холецистита. Поскольку первопричина болезни – переедание, грубые погрешности в еде, хронические запоры, то строгое диетическое питание при лечении этой патологии даже важнее лекарств.
Каким должно быть питание при холецистите
Различают бескаменный и калькулезный холецистит. Первой формой заболевания, когда воспаляются стенки желчного пузыря, чаще страдают женщины. Во втором случае патологию вызывают камни, перекрывающие протоки, по которым выводится желчь. У обеих форм много схожих симптомов.
При бескаменном холецистите больного вскоре после еды беспокоят несильные боли в области подреберья справа. Кроме этого симптома, часто наблюдаются отрыжка, тошнота, метеоризм, запоры. При калькулезном холецистите характерный симптом – острейшие боли в форме приступов (колики).
Лечебная диета при холецистите – остром и хроническом – во многом схожа. Однако в период обострения рацион имеет свои особенности. Важно не отягощать пищевыми нагрузками больные органы.
Следует питаться дробно, не 3 раза, как принято, а 5-7 раз в день. Кушать необходимо строго по твердому режиму, в одинаковые промежутки времени.
Проглатывать пищу следует очень маленькими порциями, основательно пережевывая.
Что можно есть при воспалении желчного пузыря? Нужно продумать подробный рацион так, чтобы в организм поступало больше белков, чем жиров и углеводов. Пища должна быть в вареном, тушеном и паровом виде. Вместо наваристых первых блюд следует готовить постные щи, супы из овощей. Диета при воспалении желчного пузыря предусматривает прием пищи только в теплом виде.
Готовить блюда необходимо, используя лишь натуральные продукты. Придется отказаться от всего, что переваривается с большим трудом, вызывает метеоризм.
Диета при холецистите, особенно в период его сильного обострения, запрещает жирное, жареное, острое, пряное, копченое, кислое. Рекомендуется побольше пить жидкостей, примерный их объем – 2-2,5 литра.
Лучше всего простая вода или минеральная типа «Ессентуки», свежие соки.

Неверно полагать, будто человек с таким диагнозом обречен на скудный повседневный стол. Выбор полезных, вкусных продуктов и блюд очень широк. Вот что можно кушать при холецистите, когда болезнь не вступает в период обострения:
- овощные салаты;
- постные щи, легкие овощные и молочные супы;
- каши и запеканки;
- нежирную курицу, индейку, кролика, говядину;
- диетические колбасы, сосиски;
- вареную и тушеную рыбу;
- омлет (не чаще 2 раз в неделю);
- простоквашу, кефир, йогурт, обезжиренные молоко, творог, пресные сыры;
- подсушенный отрубной хлеб, галеты;
- свежие огурцы, помидоры, морковь;
- отстоянный свекольный сок;
- блюда на основе картофеля, свеклы, баклажан, кабачков;
- укроп, петрушку, салат;
- сладкие фрукты (особенно груши), ягоды;
- некислые соки, кисели, компоты, настой шиповника;
- некрепкие чай, кофе, желательно с молоком;
- мед (1 чайная ложка в день), мармелад, варенье, пастилу, зефир.

Что нельзя есть
Лечение калькулезного и бескаменного холецистита не может быть эффективным, если больной позволяет себе есть и пить то, что обостряет воспалительный процесс. Диета при холецистите, особенно в период обострения, строго запрещает:
- крепкий алкоголь (исключение – сухое красное вино в очень малых дозах);
- любые жирные первые блюда;
- свинину, баранину, гусятину, лесную дичь;
- субпродукты;
- копчености, консервы, маринады;
- картофель фри, чебуреки, пирожки;
- рыбу жирных сортов, икру;
- горох, фасоль, бобы;
- щавель, редис, редьку;
- чеснок, хрен, лук, горчицу, уксус;
- любые грибы;
- кислые фрукты, ягоды;
- крепкий кофе, газированные напитки, пиво;
- какао, шоколад, торты с жирным кремом, мороженое;
- свежий хлеб, сдобные изделия.

Важно снять с желчного пузыря, кишечника и желудка привычные нагрузки. Это основная задача диеты. Сразу, как только ухудшится состояние, необходимо перейти на питьевой режим.
Диета при хроническом холецистите в период обострения сводится к тому, что первые дни больной должен пить лишь некрепкий подслащенный чай, компоты, некислые соки, негазированную минеральную воду, причем в теплом виде.
Когда боли начнут стихать, можно давать рисовые отвары, протертые овсяные каши, кисели.
Важно помнить: диета при холецистите в период обострения должна быть очень щадящей. По мере улучшения самочувствия рацион пополняется постным мясом, ухой. Можно давать обезжиренный творог.
Примерно неделю спустя диета при холецистите в период обострения допускает снятие многих ограничений. Можно постепенно добавлять новые блюда, продукты, даже пшеничные сухарики.
При строгом соблюдении правил лечения диетой ориентировочно через месяц период обострения заканчивается, и происходит возврат к прежнему рациону.

Примерное меню при холецистите в стадии обострения
Каких-то особо строгих рецептов нет. Необходимо стремиться, чтобы питание при обострении холецистита было натуральным, легкоусвояемым и разнообразным. При составлении диеты можно руководствоваться такими схемами:
- 1-й завтрак: овсяная каша, груша, компот;
- 2-й завтрак: творожно-банановое пюре;
- обед: овощной суп, кусочек отварной курицы, кисель;
- полдник: салат яблочно-морковный с добавлением меда;
- ужин: отварные макароны с протертым сыром, чай с галетами.
- 1-й завтрак: вареники с картофелем, настой шиповника;
- 2-й завтрак: свекольный салат;
- обед: молочный суп, фаршированный перец с гречневой кашей, яблочный сок;
- полдник: винегрет;
- ужин: омлет, кефир.
Видео
Основы и правила питания при хроническом холецистите
Частые воспалительные процессы в желчном пузыре приводят к развитию хронического холецистита.
Причиной таких воспалений может быть несколько факторов:
- непроходимость желчных протоков, их врожденная деформация;
- новообразования в брюшной полости;
- травмы области желчного пузыря;
- нарушение обмена веществ;
- неправильное питание;
- малоподвижный образ жизни.
- боли и тяжесть в правом подреберье (там находится желчный пузырь);
- характер болей — ноющий, нерезкий;
- при возникновении спазма стенок пузыря появляются кратковременные приступы острой боли;
- ощущение горечи во рту;
- рвота желчью;
- отрыжка с горечью;
- запоры или диарея;
- вздутие живота;
- подъем температуры при обострении заболевания.
Еда в нашем желудке под воздействием желудочного сока переваривается и поступает в двенадцатиперстную кишку. Там продолжается расщепление пищи, и действует на нее панкреатический сок и желчь.
Когда воспаленный желчный пузырь не справляется со своей функцией, то процесс расщепления затрудняется. Именно для облегчения работы желчного пузыря врачами-диетологами разработана диета.

Питание играет основную роль в лечении всех заболеваний системы пищеварения. При таких недугах следует внимательно относиться к выбору продуктов, приготовлению блюд.
Особенно важно соблюдать строгую диету в стадии острого холецистита. В этот период нужно обеспечить функциональный покой желчевыделительной системе. Поэтому в эти дни не рекомендуется принимать пищу, а соблюдать обильный питьевой режим.
Рекомендуют пить в большом количестве:
- отвар шиповника;
- минеральную воду без газа;
- теплый некрепкий сладкий чай;
- соки.
Такую строгую диету соблюдают в течение 1-2 дней. Когда пациенту станет легче, утихнут болевые ощущения, разрешается немного расширить рацион.
Добавляют в меню:
- слизистые супы (рисовый, овсяный);
- каши (рисовую, манную, овсяную);
- кисели из фруктов, муссы.
Затем добавляют в питание пациента постное мясо: кролика, курицу, говядину, индейку. Эти продукты рекомендуют готовить на пару либо отваривать.
- Когда пациент почувствует улучшение, можно добавлять обезжиренный творог, отварную рыбу (судака, треску, окуня, леща), сухари из белого хлеба.
- При этом врачи рекомендуют принимать пищу порциями по 500 г, дробно, до 5-6 раз в день.
- Дней через 10, в период неполной ремиссии, назначают диету № 5.
Такой же тактики следует придерживаться при обострении хронической формы заболевания. Кстати, обострение чаще всего провоцируется употреблением «неправильной» пищи, жареных блюд, алкоголя.
Правила приема пищи при холецистите
Диета при хроническом холецистите (диета № 5):
- Приемы пищи рекомендуют делать не менее 5-6 раз в день. Промежутки между едой делают одинаковыми, чтобы обеспечить выделение желчи в равных пропорциях в течение суток. Выброс большой порции желчи в случае приема большого количества пищи может спровоцировать спазм желчных протоков, что проявится приступом боли.
- Масса рациона в сутки — до 3–4 кг; 1.5–2 литра жидкости.
- Есть надо пищу в теплом виде, не рекомендуется употребление горячей или, наоборот, холодной пищи.
- Принимать пищу, приготовленную на пару, сваренную или запеченную.
- Включить в питание отруби: в них присутствуют натуральные волокна, которые способствуют нормализации деятельности системы пищеварения.
- Каши варить на молоке пополам с водой, до разваренного состояния. Рекомендуют гречку, овсянку, рис.
- Рекомендуется пить кисломолочные продукты, молоко 2,5 % жирности, твердые несоленые сыры.
- С куриным яйцом рекомендуют быть осторожнее: желток содержит в себе холестерин. Можно съедать не более одного целого яйца в сутки, а вот омлеты из белка кушать можно беспрепятственно.
- Преимущество отдают растительным маслам: оливковому, подсолнечному, соевому. Они нормализуют процессы обмена холестерина и обладают желчегонным действием. Из животных жиров разрешается только сливочное масло в незначительном количестве.
- Следует увеличить долю овощей и фруктов, ягод в рационе: они стимулируют секрецию желчи, к тому же помогают избавиться от запоров.
- Из напитков исключить кофе и чай, газированную воду. Рекомендуется пить чай с молоком, какао, негазированную воду, настои трав, шиповника, компоты.
- Соль допускается не более 8–10 г в сутки.
При хроническом холецистите пациент в сутки должен получать:
- 80–90 г белков, 1/2 из них животные;
- 80 г жиров;
- 350 г углеводов;
- 10 г соли;
- калорийность — не более 2500 ккал.
Из питания при холецистите, в том числе и в период ремиссии, исключают:
- Алкоголь.
- Приправы.
- Жареные блюда.
- Лук, чеснок.
- Копчености.
- Консервы.
- Маринованные продукты (огурцы, грибы, помидоры и т. д.).
- Соленую рыбу — сельдь, скумбрию, семгу, форель.
- Сало, свинину, баранину.
- Деревенскую сметану, сливки.
- Кофе, чай.
- Фастфуд.
- Бобы, фасоль, горох, грибы.
- Бульоны из жирных сортов мяса и рыбы.
- Сдобу, свежий пшеничный хлеб.
- Изделия из песочного теста.
- Торты, пирожные с кремом.
- Яйца, исключить желток.
- Мороженое.
- Газированные напитки.
Примерное меню при холецистите
Шесть приемов пищи в течение суток могут включать следующие блюда:
- Овсянку, сваренную наполовину на молоке с водой, хлеб, чай с лимоном.
- Пюре из яблок, отвар шиповника, крекер.
- Суп из моркови и картофеля, перемолотый в пюре. Котлеты из рыбы (минтай) на пару с рисом. Черствый хлеб. Кисель из ягод.
- Сок из яблок. Сухарики.
- Омлет из белков. Отвар шиповника. Хлеб.
- Стакан кефира.
Такое меню рекомендуется при обострении заболевания. В период ремиссии можно добавлять в рацион немного 15 % сметаны, сыр, голубцы с отварным нежирным мясом и рисом, 5–10 г сливочного масла на сухарик.
Блюда, которые может содержать диета при хроническом холецистите:
- Пюре из овощей, фруктов.
- Каши из круп: гречка, овсянка, рис, перловка, манка (не рекомендуют пшено).
- Плов из риса и сухофруктов или овощей (кукуруза, стручковая фасоль, морковь).
- Супы на молоке.
- Свекольник. Щи со свежей капустой (кислую не использовать для приготовления).
- Запеченные яблоки, желе из фруктов.
- Вегетарианские протертые супы-пюре.
- Котлеты на пару из мяса, рыбы или куриной грудки.
- Обезжиренный творог можно залить кефиром или отваром шиповника.
- Творожные запеканки.
- Печеные пирожки с рыбой, мясом, творогом или яблоками (все, что жарится, под запретом!).
- Голубцы с рисом и постным мясом.
- Рагу из овощей: с капустой, картошкой, морковью, не включая в состав баклажаны, фасоль, горох.
- Из напитков рекомендуется пить кисели, компоты из сухофруктов, настои шиповника, кефир.
Диета при хроническом холецистите особенно важна, ведь при несоблюдении правильного питания могут возникнуть серьезные последствия и осложнения:
- образование камней;
- печеночная колика;
- панкреатит;
- желтуха;
- водянка желчного пузыря;
- гангрена желчного пузыря;
- перфорация органа с последующим перитонитом.
Диета при холецистите: что можно есть, примерное меню и правила питания
Холециститом называется воспаление желчного пузыря. Этот небольшой орган пищеварительной системы выделяет особый секрет – желчь. Она активно участвует в процессе переваривания пищи, помогая расщеплению белка и жиров.
Причины возникновения заболевания:
- Проникновение патогенной микрофлоры (стрептококков, энтерококков). Разносчики инфекций переносятся с током крови или лимфы вследствие имеющихся у человека воспалительных заболеваний.
- Заражение паразитами (аскариды, лямблии).
- Застой желчи по причине беременности, физической нагрузки, стресса.
- Переедание, неправильный режим питания, низкая двигательная активность.
- Камни, затрудняющие выход желчи.
- Травмы органа.
При остром течении наблюдаются боль в правом боку под рёбрами. Это основной признак опасного состояния. Также человека может тошнить и рвать, знобить. Повышается температура, пульс учащается. Если камень закупорил желчевыводящий проток, то желчь не поступает в кишечник, что вызывает колики. Окраска кожных покровов, глазных склер делается жёлтой.
Хронический холецистит – это воспаление, развивающееся постепенно. У больных появляются ноющие боли в районе печени после еды, вздутие живота, отрыгивание, ощущение горечи во рту.
При воспалении одновременно с камнями начинается заболевание калькулёзный холецистит. Без конкрементов болезнь носит название бескаменный холецистит. Обе разновидности встречаются в острой и хронической форме. Главный признак калькулёзного холецистита – колики.
Правильное питание при холецистите
Специалист обязательно назначает диету для лечения и восстановления организма. Если по состоянию здоровья пациенту приходится принимать какие-либо лекарства, об этом нужно обязательно сообщить врачу. Ряд препаратов препятствует оттоку желчи.
Во время обострения
Поначалу очень важно не перегружать пищеварительный тракт. Жажду утоляют сладким чаем, шиповниковым отваром (разбавляется водой, не злоупотреблять при гастрите или язве). Подойдёт негазированная минеральная вода, свежевыжатые соки.
Когда приступы боли купированы, больного можно покормить протёртым супом, слизистой кашей, чаем, в который добавляются сухарики.
Если исчезли дискомфортные ощущения, разрешают белковую пищу: нежирный творог, кусочек мяса, рыбы (разварить и протереть).
Когда после обострения болезни её симптомы ослабляются, сразу же возвращаться к привычному рациону нельзя, чтобы не допустить нового приступа. Диетологами разработан специальный лечебный стол номер 5а.
Он характеризуется уменьшением жиров в пище с сохранением в ней достаточного объёма жиров и углеводов. Основное правило – еда только протёртая. Питаться при заболевании надо часто, маленькими порциями.
После холецистита в острой форме также предполагается соблюдение определённой диеты.
При хроническом течении болезни
Медики выделяют два состояния: обострение и ремиссия (болезненные проявления и неприятные симптомы проходят).
Для первой ситуации рекомендации по питанию пациента такие же, как при приступе острого холецистита. В первые дни при обострении показано голодание, чтобы не нагружать кишечник больного.
Уже в период неполной ремиссии больному прописывают диету при холецистите под номером 5. Это лечебное питание назначается и для состояния стойкой ремиссии, когда происходит выздоровление пациента.
Оно способно предупредить неприятное осложнение – возникновение камней.
- Разрешается тушение, запекание (но без корочки), приготовление на пару, варка. Жарить нельзя.
- Все готовится в форме пюре, паровых котлет, суфле. Куриная шкурка, мясные сухожилия удаляются.
- Мясо, продукты, содержащие много клетчатки, супы необходимо перетирать, крупы разваривать, а овощи измельчать.
- Едят часто, но помаленьку, желательно в одно и то же время. Так приходит в норму отток желчи. Выброс слишком большого её количества опасен приступом боли.
- Из растительных жиров предпочтительнее использовать подсолнечное, облепиховое, льняное, оливковое масло. Животные тоже важны, но не тугоплавкие. Позволяется добавить в кашу или второе немного сливочного масла.
- Продукты, способные усиливать брожение (цельное молоко, консервы, выпечка), ограничиваются.
- В меню должно включаться много овощных и фруктовых блюд. Их целебные свойства помогают справиться с неприятными последствиями заболевания: гранат оказывает желчегонное действие, груши уменьшают боль и изжогу, яблоки оказывают противовоспалительный эффект.
- При бескаменном холецистите не противопоказано съедать одно яйцо в день.
- Запрещённые приправы и соусы – томатный кетчуп, майонез, уксус, аджика, горчица.
- Соль ограничивается.
- Еда и питье не ниже комнатной температуры.
- Важно есть пищу, насыщенную липотропиками (свёклу, рыбу, творог), пищевыми волокнами, пектинами (яблоки).
Диета номер 5 не такая строгая, позволяет больным более разнообразный рацион: колбаса, сосиски молочные высокого качества, морепродукты (креветки, морская капуста), помидоры – все понемногу. Можно есть вчерашний ржаной хлеб.
Орехи употребляют осторожно: при обострении холецистита и впервые диагностированной болезни их рекомендуется не есть. При панкреатите в стадии обострения орехи запрещены целый год. Допустимое количество – не больше одной столовой ложки ядер, измельчённых блендером, пару раз в неделю.
Орехи следует приобретать только неочищенные: жиры в очищенных и прошедших обработку ядрах могут прогоркнуть и утратить полезные свойства. Из орехов лучше выбрать грецкие (смешивая их с мёдом, можно приготовить вкусный десерт), кедровые. Популярный арахис может являться сильным аллергеном, это тяжёлая пища для желудка.
В малой дозе разрешены тыквенные семечки.
Что можно есть после приступа
- Говядину, индюшатину, курятину, крольчатину, конину.
- Нежирные сорта рыбы (навага, треска, щука).
- Кисломолочную продукцию. Несолёный сыр, кефир, творог низкой жирности. Полезен йогурт (без добавок, фруктовых и ягодных наполнителей, натуральный, с бифидобактериями). Молоко не рекомендовано пить, его используют как основу для каши.
- Протёртые, пюрированные овощные и крупяные супы, заправленные сливочным маслом, сметаной.
- Несвежий хлеб. Сухари, хлебцы. Печенье только несдобное.
- Запечённый омлет с яичными белками. Желтки лишь как ингредиенты блюд, не больше одного в день.
- Многие овощи (свежие огурцы, морковь, картофель, кабачок, тыква). Сырая белокочанная капуста – грубая и тяжёлая для переваривания, её обязательно надо потушить. Хорошая альтернатива – цветная капуста, тщательно промытая квашеная капуста.
- Муссы, суфле, желе, кремы из дозревших и некислых фруктов (авокадо, бананы, груши, яблоки, виноград) и ягод на сладкое. Полезно есть ягоды и плоды свежими, но их обязательно надо протирать, как и сухофрукты (курага, чернослив, изюм).
- Варенья, мёд, повидло разрешены, зефир, мармелад, пастилу – немного, кушать на десерт.
- Разрешённые крупы – манная, гречка, овёс, рис (готовое блюдо протирается). Пшённая нежелательна. Молоко для каш обязательно разбавляют водой. Позволяется варёная вермишель.
- Сливочное масло ограничивается до 30 гр. на сутки. Если в меню есть салаты, для заправки можно выбрать растительное масло.
- Питье: некрепкий чай (можно с лимоном), шиповник, рябина, приготовленный дома морковный, томатный сок, цикорий.
- Пряности: укроп, корица, петрушка, ваниль.
Что запрещено
- Жирное и копчёное мясо (свинина, гусятина, утятина), сало.
- Солёная рыба, икра.
- Какао.
- Чёрный крепкий кофе.
- Газировка.
- Грибы.
- Бобовые (чечевица, горох, фасоль).
- Свежий хлеб, жареные пирожки.
- Сладости: торт, пирожные, десерты, мороженое, шоколад, сгущёнка, выпечка.
- Ряженка, сливки, творог, сметана повышенной жирности.
- Бульон, сваренный из мяса, рыбы, грибов.
- Специи, пряности, горчицу, хрен, майонез.
- Рассыпчатые каши.
- Субпродукты.
- Консервы, маринады, домашние соленья.
- Маргарин.
- Яйца.
- Овощи (капуста, чеснок, лук, редис, репа, щавель).
- Кислые фрукты (апельсины, лимоны, грейпфруты).
- Спиртное (алкогольный напиток увеличивает риск камнеобразования, провоцирует колики при калькулёзном холецистите).
- Полуфабрикаты, фаст-фуд (пицца, гамбургеры).
- Пакетированные соки промышленного производства.
Примерное меню на неделю
- омлет;
- тосты с абрикосовым повидлом;
- рисовая каша;
- молочная овсянка;
- салат из протёртых овощей;
- фруктовая овсяная каша на водяной бане;
- творожная запеканка;
- пудинг из манки;
- винегрет;
- ленивые вареники;
- лапшевник;
- телячья паровая котлета;
- протёртая говядина;
- ригатоны с маслом;
- сельдь с рисом;
- зелёный чай (можно добавить лимон – не больше одной дольки, мёд);
- напиток из цикория;
- кофе с молоком.
- супы: вегетарианский, молочный вермишелевый, свекольник, некислые щи, борщ на воде, со сметаной;
- плов из тыквы, приготовленный в горшочке;
- тушёная морковь;
- мясное суфле;
- заливное из хека;
- фрикадельки куриные;
- рисовый гарнир;
- пюре картофельное;
- треска на пару;
- голубцы;
- суфле из кролика;
- котлеты из индейки в пароварке;
- рожки под сметанным соусом;
- лапша;
- крокеты из картошки;
- фаршированные кабачки;
- варёная свёкла с сыром;
- пудинг творожный;
- кисель из чёрной смородины с сахаром;
- отвар из сухофруктов.
- сыр;
- печенье;
- яблочный джем;
- сок;
- спелые фрукты, не больше двух;
- запечённые груши;
- вафельные хлебцы;
- сухари;
- чай с молоком;
- йогурт;
- зефир;
- ацидофилин;
- пастила.
- макароны с сыром;
- крупеник из гречки;
- котлеты из картошки, свёклы и моркови;
- отварной минтай;
- запечённая цветная капуста;
- морковно-яблочный салат;
- манник;
- омлет;
- кабачковые оладьи;
- творожные сырники;
- овощное рагу;
- навага, запечённая с овощами;
- сырно-вермишелевая запеканка;
- кускус;
- незаправленный булгур;
- минералка;
- фруктовый компот;
- морс малиновый;
- напиток из кураги и чернослива;
- несдобное печенье;
- простокваша.
Если поздно вечером захотелось поесть, голодать необязательно, кефир поможет насытиться, не переедая.
Питание при холецистопанкреатите
Когда случается одновременное воспаление поджелудочной железы и желчного пузыря, назначается диета под номером 5, которая показана, когда острый период болезни прошёл. Овсяное молоко – популярный народный рецепт от панкреатита. Для больных холециститом такое лечение не всегда подходит, нужно посоветоваться с доктором: желчекаменная болезнь – противопоказание к приёму этого средства.
Режим питания после холецистэктомии
При калькулёзном и бескаменном холецистите по показаниям проводится холецистэктомия.
После операции принимать пищу нельзя 12 часов. Затем, чтобы утолить голод, разрешается каша-размазня, суп из овощей, кисель. Через 4-5 суток добавляют овощное пюре, творожок, диетические блюда из мяса и рыбы, отваренные и измельчённые. Полезны пшеничные отруби, улучшающие отток желчи.
В первые три месяца врач порекомендует пациенту стол номер пять. Строгое выполнение базовых основ диеты и дробное питание важны для восстановления работы органов желудочно-кишечного тракта.
По истечении этого времени специалист определит, возможны ли послабления, но в том или ином виде пациенту придётся соблюдать эту диету до конца жизни. Алкоголь строго запрещён в первые два года.
В дальнейшем это ограничение в зависимости от состояния здоровья может быть немного ослаблено: в исключительных случаях позволяется красное вино (не больше бокала), безалкогольное пиво. Организм многих пациентов, перенёсших эту операцию, очень плохо переносит спиртные напитки.
Иногда у пациента может наблюдаться постхолецистэктомический синдром. Его симптомы: тошнота, рвота, тупые боли под правым ребром, повышенная потливость, желтуха.
Они могут проявиться сразу после хирургического вмешательства или несколько лет спустя.
В такой ситуации нужно обязательно обратиться к специалисту, который назначит лечение, которое включает в себя и диету с минимальным количеством жирной пищи.
Источник https://surgery.fedorovmedcenter.ru/stati/zhelchnokamennaya-bolezn/dieta-pri-zhelchekamennoy-bolezni/
Источник https://academpharm.by/osnovy-dieticheskogo-pitaniya-pri-xolecistite
Источник https://www.gdp3podolsk.ru/blog/pravila-pitanija-pri-vospalenii-zhelchnogo-puzyrja