Воспаление желчного пузыря: симптомы и терапия
Воспаление желчного пузыря, имеющее острое или хроническое течение, различную этиологию, называется холециститом. Данное заболевание может развиваться как на фоне желчнокаменной болезни, так и без нее. Наиболее часто такая патология выявляется у людей старше сорока лет, однако она может возникать и у детей (преимущественно бескаменная форма). В этой статье мы поговорим о симптомах холецистита, а также о том, чем лечить воспаление желчного пузыря.

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
Симптомы, возникающие при холецистите

Клиническая картина при остром и хроническом холецистите будет несколько различаться.
Острое бескаменное воспаление диагностируется достаточно редко. При таком патологическом состоянии возникают жалобы на периодически появляющиеся тянущие боли в области правого подреберья, связанные с употреблением жирной пищи, чрезмерного количества еды или алкоголя. Данная форма холецистита, как правило, не сопровождается нарушением пищеварительной функции и редко приводит к развитию осложнений.
Что касается калькулезного острого холецистита, он характеризуется гораздо более яркой симптоматикой. При этом на первое место в клинической картине выходят признаки, указывающие на застой желчи. К ним можно отнести болевой синдром в области правого подреберья, кожный зуд, желтушное окрашивание кожных покровов и так далее.
Отличительной особенностью хронического холецистита является его волнообразное течение. Это говорит о том, что данное заболевание протекает с периодической сменой ремиссий и обострений.
Как при бескаменной, так и при калькулезной форме хронического воспалительного процесса в период обострения возникают жалобы на приступообразную боль, локализующуюся в правых отделах живота. Интенсивность болевого синдрома может различаться, чаще всего он связан с физической нагрузкой, перееданием, стрессом.
Кроме боли, пациент может указывать на тошноту и рвоту с примесями желчи в рвотных массах, метеоризм, расстройства со стороны стула. Иногда клиническая картина дополняется повышением температуры тела, горечью во рту.
При калькулезной форме, помимо вышеперечисленных симптомов, наблюдаются такие признаки, как желтушное окрашивание кожи и слизистых оболочек, кожный зуд.
Вне обострения чаще всего симптомы отсутствуют, иногда могут отмечаться тяжесть в правом подреберье, периодическая тошнота, неустойчивость стула.
Чем лечить воспаление желчного пузыря?
Лечение холецистита начинается со специальной диеты, подразумевающей под собой снижение нагрузки на желчный пузырь.
Из лекарственных препаратов по назначению врача могут использоваться:
- Спазмолитики и обезболивающие средства;
- Антибактериальные препараты;
- Желчегонные средства вне обострения.
Любые медикаменты могут применяться только после консультации с врачом.
Хороший эффект наблюдается при включении в план лечения различных физиотерапевтических методов, например, УВЧ-терапии.
При неэффективности консервативных мероприятий или развитии осложнений может решаться вопрос о хирургическом вмешательстве, подразумевающем под собой удаление желчного пузыря.
При наличии конкрементов часто проводится контактная ультразвуковая литотрипсия. В 2014 году ученые из Читинской государственной медицинской академии опубликовали работу, по результатам которой было установлено, что выполнение контактной ультразвуковой литотрипсии при остром калькулезном холецистите у пациентов, имеющих противопоказания к выполнению радикальной операции, позволяет наиболее полно санировать просвет пузыря от конкрементов без угрозы глубоких повреждений мягких тканей.
Воспаление желчного пузыря: симптомы и лечение
Холецистит или воспаление жёлчного пузыря сопровождается характерной симптоматикой – болезненность в области правого подреберья, распространяющаяся на поверхность руки и зону ключицы. Состоянию сопутствуют тошнота, приступы рвоты, понос и вздутие живота.

Лечение заболевания требует соблюдения диеты, прохождения физиотерапевтических процедур, приём различных групп препаратов. Хирургическое вмешательство выполняется по показаниям.
Симптомы воспаления желчного пузыря
Клиническая картина во многом зависит от текущей разновидности патологии.
Острая форма холецистита
Примерно 95% всех случаев – это перекрытие протоков камнями, что способствует накоплению жёлчи. На этом фоне возникает сильное повреждение стенок органа.
Симптомы воспаления, протекающего в острой форме:
- Жёлчная колика – резкие боли в области правого подреберья, распространяющиеся на эпигастральную часть, отдающие под лопатку.
- Тошнота, рвота – содержимое масс может включать жёлчь.
- Субфебрильная температура (37,1—38,0 °C).
Состояние больного, улучшается спустя двое-трое суток от начала развития заболевания, при условии отсутствия сопутствующих осложнений, например, вовлечения в воспалительный процесс печени. Выздоровление наступает в среднем через неделю.
Катаральный холецистит
Патология представляет собой острую форму воспаления жёлчного пузыря, обусловленную присутствием в его полости конкрементов.
Признаками его развития врачи называют:
- Непрекращающиеся сильные боли в области правого подреберья и эпигастральной зоне, распространяющиеся на лопатку, поясницу, шею, надплечье.
- Не приносящая облегчения рвота с включениями дуоденального содержимого – слизи, частиц переваренной пищи, жёлчь.
- Субфебрильная температура.
- Тахикардия и повышенное артериальное давление.
На развитие катаральной формы указывает симптом Ортнера – появление болей во время простукивания правой рёберной дуги, их усиление при пальпации органа на фоне глубокого вдоха.
Флегмонозный холецистит
Для этой формы патологии типично тяжёлое течение. Признаки воспаления:
- Сильный болевой синдром, локализующийся в правом подреберье, усиливающийся при изменении положения тела, глубоком дыхании.
- Общая слабость.
- Повышение температуры до 39 °C.
- Отсутствие аппетита.
- Озноб, тошнота.
- Многократная, не приносящая облегчения рвота.
- Симптом Ортнера.
Исследование крови показывает повышение уровня лейкоцитов. Отмечается увеличение размера жёлчного пузыря, утолщение стенок.
Гангренозный холецистит
Заболевание является осложнением флегмонозной формы воспаления. Клиническая картина будет следующей:
- Симптоматика общей интоксикации организма – слабость, потливость, повышение температуры.
- Тахикардия.
- Сухость языка.
- Парез кишечника.
- Вздутие живота.
- Учащённое, поверхностное дыхание.
При пальпации определяется мышечное напряжение передней брюшной стенки.
Хронический холецистит
Патология формируется как самостоятельное заболевание. Сопровождается следующей симптоматикой:
- Тупые, ноющие боли в правом подреберье, усиливающиеся после жирных, жареных блюд.
- Рвота – в составе масс присутствует жёлчь.
- Соляной синдром.
- Горький привкус во рту, такая же отрыжка.
- Зуд кожи.
- Желтуха – обусловлена кратковременным повышением билирубина.
- Подъём температуры тела, озноб.
- Проблемы со сном.
Рассмотренные симптомы у женщин могут усиливаться перед менструациями. За 2–10 дней до начала кровотечения появляются головные боли, отёчность, а также наблюдается резкая смена настроения.
Причины холецистита
Воспалительный процесс формируется в результате проникновения в жёлчный пузырь патологических микроорганизмов – кишечной палочки, стафилококков.
Холецистит развивается и по иным, неинфекционным причинам. Таковыми выступают:
- Нарушение моторики желчевыводящих протоков.
- Неправильное питание.
- Желчекаменная патология.
- Сахарный диабет – все формы.
- Ожирение, малоподвижный образ жизни.
- Гормональный дисбаланс.
- Беременность.
- Рефлюкс-эзофагит.
- Наследственная предрасположенность.
- Врождённые дефекты строения органа.
В качестве провоцирующего фактора часто выступает нарушение рекомендованной диеты.
Точная диагностика
Для подтверждения заболевания пациенту назначаются тесты:
- Общий, расширенный анализ крови.
- Определение уровня сахара.
- Исследование мочи, кала, жёлчи.
- Выявление лямблиоза.
Дополнительно назначаются инструментальные методики:
- УЗИ органов брюшной полости.
- Дуоденальное зондирование.
- Рентгенология.
- Эзофагогастродуоденоскопия.
- Электрокардиограмма.
- КТ, МРТ (компьютерная и магнитно-резонансная томография).
Первая помощь

При развитии приступа острого холецистита потребуется вызвать бригаду медиков.
До приезда скорой нужно сделать следующее:
- Обеспечить больному полный покой.
- Уложить в кровать или на любую горизонтальную поверхность на правый бок.
- Разместить в зоне проекции жёлчного пузыря грелку со льдом. Держать её 15 мнут, убрать. Повторить процедуру через 30 минут.
- Чтобы облегчить тошноту, разрешается давать больному воду без газа, тёплый мятный отвар.
- Кормить человека.
- Греть живот.
- Промывать желудок.
- Ставить клизмы.
- Принимать алкоголь.
- Пить обезболивающие и иные препараты, которые могут изменить текущую симптоматику.
Лечение воспаления желчного пузыря
Терапия патологии предусматривает расширенный подход и направлена на устранение очага, жёлчестаза, болезненного синдрома и диспепсической симптоматики.
Медикаменты
Показанием для приёма антибиотиков становится выявление в посеве жёлчи бактериальной микрофлоры. Максимально эффективными при инфекционной форме воспаления желченакопителя становятся «Доксициклин», «Ципрофлоксацин», «Офлоксацин», «Азитромицин».

Когда развитие холецистита спровоцировано штаммами бактерий, не реагирующими на антибиотики, то терапия проводится комбинированными противомикробными препаратами из групп сульфаниламидов и нитрофуранов.
Лечение воспаления предусматривает приём также следующих медикаментов:
- Спазмолитики, анальгетики – для снятия болей.
- Прокинетики – стимулирующие моторку органа.
- Литолитики – показаны при калькулезном воспалении.
- Желчегонные – назначаются вне периода обострения.
- Гепатопротекторы – улучшают отток жёлчи, восстанавливают нарушенные функции печени.
- Пищеварительные ферменты.
Дополнительно назначаются таблетки с седативным (успокаивающим) действием.
Хирургическое лечение

Удаление пузыря не становится причиной значительного ухудшения качества жизни больного. Продуцированием секрета продолжает заниматься печень. Но теперь он попадает непосредственно в просвет 12-перстной кишки.
После резекции жёлчного пузыря у больного может формироваться постхолецистэктомический синдром. В течение нескольких первых месяцев отмечается частый мягкий стул. Позднее состояние нормализуется, но примерно у 1% прооперированных пациентов проблема сохраняется пожизненно.
Чтобы предупредить развитие диареи, необходимо пересмотреть рацион. Нужно полностью исключить «молочку» и увеличить процент богатых клетчаткой продуктов.
Народные средства

Хроническую форму холецистита допускается лечить при помощи лекарственных трав, продолжая приём предписанных ранее медикаментов. Предварительно рекомендуется проконсультироваться со своим врачом.
Среди народных рецептов положительные отзывы получили следующие:
- Измельчённый лист шалфея (2 ч. л.) заварить кипятком (400 мл). Настоять 35 мин, отфильтровать. Пить по 1 ст. л. каждые 2 часа.
- Цветки бессмертника (30 г), тысячелистник (20 г), полынь (20 г), плоды фенхеля или укропа (20 г), мята (20 г) тщательно измельчить, смешать. 2 ч. л. сбора залить холодной водой, настоять всю ночь. Пить по трети стакана перед едой.
- Взять корень одуванчика, лапчатки (по 4 части), цвет пижмы (2 ч.), лист мяты (2 ч.), трава чистотела (1 ч.). 1 ложку сбора заварить кипятком (200 мл). Настоять полчаса, отфильтровать. Пить средство по ¼ части стакана трижды в сутки за 20 минут до еды.
- Измельчённое корневище аира (1 ч. л.) заварить кипятком (200 мл). Настоять, снять с осадка. Схема – по 100 мл четырежды в сутки.
Диета

Организация правильного питания – основное направление терапии холецистита. Его задачей становится нормализация выработки жёлчи и её своевременная эвакуация из полости пузыря. Рекомендуется дробное питание: до 6 раз в сутки небольшими порциями, что будет способствовать качественному опорожнению.
Читайте также: Анализ мазка по гинекологии: расшифровка у женщин
Чтобы не спровоцировать обострение патологии, из меню совсем исключают:
- Продукты с кислым вкусом.
- Горячие и холодные блюда.
- Маринады, копчёности, специи.
В течение дня важно выпивать не меньше 2 литров воды, что позволяет поддерживать необходимый уровень реологических свойств жёлчи, улучшает её эвакуацию из пузыря, предотвращает застой.
В качестве напитков при холецистите рекомендованы:
- Соки из ягод, фруктов – предварительно разбавленные.
- Минеральные воды без газов.
- Настой из плодов шиповника.
- Чай с добавлением молока.
Из рациона исключают продукты, стимулирующие выработку жёлчи:
- Жареные, жирные, острые на вкус.
- Наваристые супы.
Предпочтение лучше отдавать отварным, тушёным блюдам, овощным супам, а также кашам, запеканкам, пудингам. Разрешены молочные и кисломолочные продукты с невысоким содержанием жиров. Яйца можно есть только всмятку или в виде омлета (приготовленного на пару).
Рекомендуется также навсегда забыть о следующих напитках:
- Кофе и какао.
- Горячий шоколад.
Воспаление у беременных женщин

Признаки обострения холецистита во многом напоминают типичный для гестации токсикоз, а болезненные ощущения беременные женщины объясняют толчками ребёнка. Именно поэтому на приём к врачу они попадают уже с острым воспалением, когда болевой синдром достигает своего апогея.
Типичными признаками становятся:
- Изжога, горькая отрыжка.
- Приступы тошноты, заканчивающиеся освобождением желудка.
- Усиленное слюнообразование.
- Болезненность в правом боку, возникающая после употребления солёностей, жареных продуктов.
Обострение холецистита вызывает длительный токсикоз: женщина испытывает неприятные симптомы вплоть до 30 недели.
Чаще всего развитие воспаления характерно для второй половины беременности, что объясняется давлением увеличенной матки на внутренние органы. Жёлчный пузырь оказывается зажатым, иногда перекрученным, что становится причиной нарушения его функций.
Спровоцировать приступ холецистита может изменение гормонального уровня. Вырабатываемые печенью ферменты способны вызывать атонию пузыря, что также сопровождается застоем жёлчи.
Важным этапом лечения холецистита, развившегося во время беременности, становится соблюдение режима дня и принципов диетического питания.
Осложнение и прогноз
Если не снять воспаление, то нельзя исключать формирование опасных последствий. Помимо холецистита, у больного может начаться развитие таких патологий, как панкреатит, гепатит, холангит.
Заболевания жёлчного пузыря способны выступать в качестве причины образования в полости органа камней разного размера.
При калькулезной форме, вызванной перекрытием жёлчного протока, у больного развивается подпечёночная желтуха и последующий холестаз.
Частым осложнением воспаления становятся:
- Водянка.
- Нарушение целостности стенок пузыря – тяжёлое, не поддающееся лечению состояние.
Прогноз при не осложнённом холецистите благоприятен. Сложными в устранении становятся калькулезные формы патологии.
Хроническое воспаление можно перевести в стадию стойкой ремиссии, в том числе и пожизненной. Это достигается при условии соблюдения диеты, приёма всех предписанных лекарств.
Неблагоприятный исход заболевания возможен при гнойном течении холецистита и многочисленных конкрементах. В этом случае единственно доступный способ лечения – удаление органа.
Профилактика заболевания
Предупредить развитие холецистита – вполне решаемая задача. Для этого потребуется убрать из жизни человека все факторы, провоцирующие формирование патологии.
Рекомендации будут следующими:
- Отказ от вредных привычек.
- Лечение ожирения.
- Пересмотр режима питания и рациона.
- Своевременная терапия бактериальных, вирусных заболеваний.
При прослеживании наследственности рекомендуется регулярно проходить УЗИ-исследование органов брюшной полости.
Заключение врача
Быстро вылечить холецистит не получится. Больной должен тщательно выполнять все предписания доктора. Самостоятельное назначение препаратов и применение народных рецептов может стать причиной непредсказуемых осложнений.
Холецистит хронический — симптомы и лечение
Что такое холецистит хронический? Причины возникновения, диагностику и методы лечения разберем в статье доктора Хитарьяна Александра Георгиевича, хирурга со стажем в 32 года.
Над статьей доктора Хитарьяна Александра Георгиевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Хронический холецистит — это воспаление желчного пузыря, длящееся более полугода и характеризующееся изменением свойств желчи, дисфункцией желчных протоков и образованием конкрементов (камней). [1]
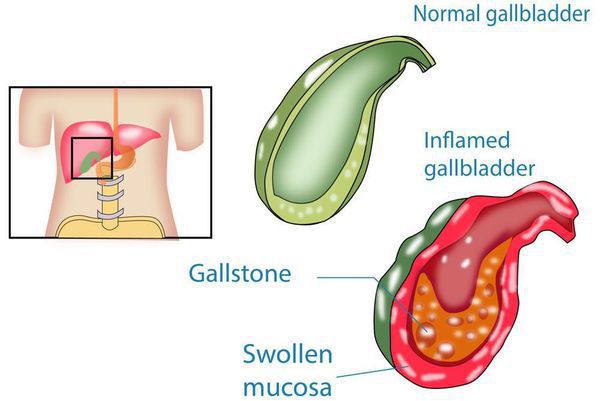
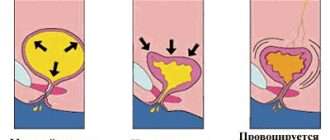
Формирование нерастворимых образований в системе выведения желчи является длительным процессом. Оно чаще протекает у женщин. Это связывают с определёнными особенностями желчных кислот, а также обмена холестерина, которые взаимосвязаны с женскими половыми гормонами — эстрогенами и прогестероном.
Существует несколько этиопатологических факторов, при которых повышается риск развития желчнокаменной болезни. К ним относятся:
- пол — как уже отмечалось, чаще возникает у женщин;
- генетическая предрасположенность — появляются особенности метаболизма соединений, которые являются структурной основой камней;
- систематическое нарушение диеты;
- хронический процесс воспаления, протекающий в желчном пузыре и протоках;
- нарушение процесса выхода желчи на фоне развития дискинезии структур и путей. [2]
Главными причинами хронического холецистита нужно считать:
- длительно существующее нарушение диеты (более шести месяцев), тонуса сфинктеров желчевыводящих путей и физико-химических свойств желчи с образованием конкрементов (в 90% случаев);
- инфицирование желчи и/или желчного пузыря патогенной (шигеллами и сальмонеллами) или условно-патогенной микрофлорой (кишечной палочкой, стрептококками и стафилококками), а также паразитами (аскаридами, лямблиями и другими);
- наличие в анамнезе двух и более приступов острого холецистита (боли в правом подреберье, нарушение пищеварения, повышение температуры тела и другие симптомы), неоднократно купированные консервативной терапией.
Кроме того, причиной хронического холецистита могут быть токсины и генерализованные аллергические реакции. [3] [4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы хронического холецистита
Главенствующим синдромом по праву нужно назвать болевой. Пациент чаще всего чувствует боль в области правого подреберья (иногда в эпигастрии — области желудка). Она может быть как незначительной тянущей, так и сильной с чувством жжения и распирания. Те же ощущения могут локализоваться в области надплечья и/или во всей верхней конечности справа, правой половине шеи и нижней челюсти. Обострение может длиться от 20 минут до 5-6 часов. Боль появляется не сама по себе, а после воздействия вышеописанных провоцирующих факторов.
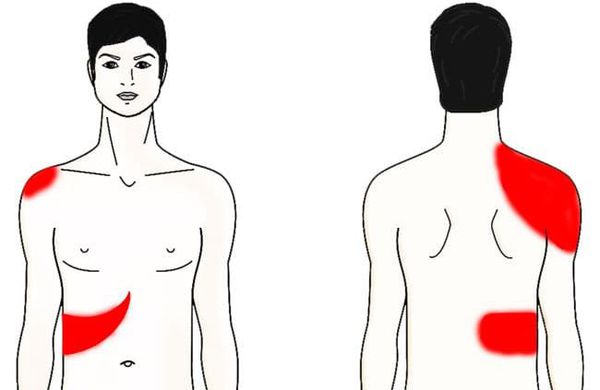
Следующим немаловажным синдромом является диспепсический — нарушение пищеварения. К наиболее частым проявлениям последнего стоит отнести диарею (частый жидкий стул), тошноту, рвоту с примесью желчи, нарушение (снижение) аппетита, вздутие живота.
Интоксикационный синдром характеризуется резким и значительным повышением температуры тела (до 39-40 о С), ознобом, потливостью и выраженной слабостью.
Вегетативная дисфункция также может сопутствовать обострению хронического холецистита, проявляясь эмоциональной нестабильностью, приступами сердцебиения, лабильностью артериального давления, раздражительностью и т.д.
У 10-20% пациентов с некалькулёзным (бескаменным) хроническим холециститом симптоматика может сильно варьировать и проявляться следующими признаками:
- боли в области сердца;
- нарушение сердечного ритма;
- затруднение глотания;
- боли по ходу всего пищевода и/или по всей области живота с метеоризмом и/или запорами.
Если говорить об обострении калькулёзного хронического холецистита, то следует отметить желтушный синдром:
- желтушность кожных покровов;
- иктеричность склер;
- потемнение мочи;
- обесцвечивание кала.
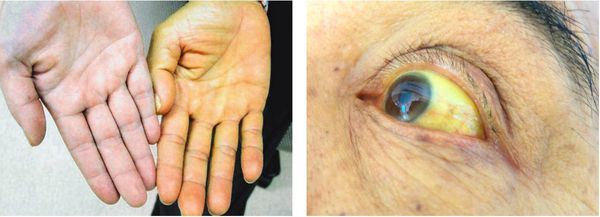
Этому способствует закрытие (обтурация) желчных протоков камнями, ранее находящимися и сформированными в желчном пузыре — так называемая «механическая желтуха». [5]
Патогенез хронического холецистита
Развитие хронического холецистита начинается задолго до появления первых симптомов. Этиологические факторы воздействуют комплексно и длительно. Главным, как говорилось выше, является неправильное питание. Именно оно способствует формированию холестероза желчного пузыря (появлению холестериновых полосок/бляшек в его стенке), которые впоследствии перерастают в полипы и/или конкременты.
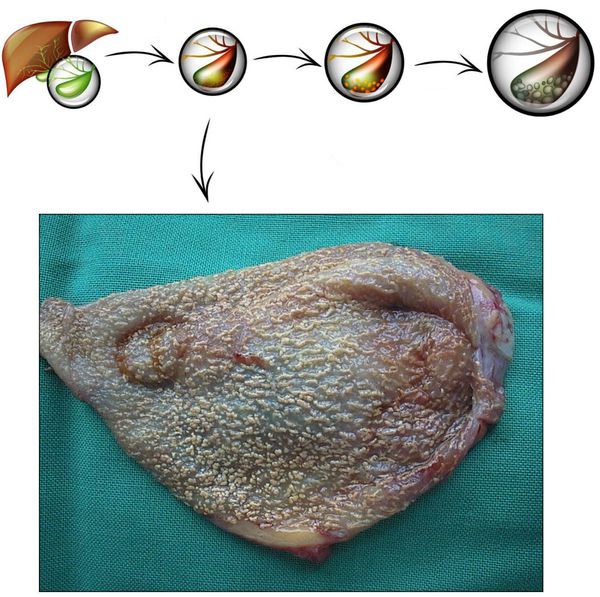
После этого и параллельно этому происходит нарушение тонуса стенки желчного пузыря и дисфункция сфинктерного аппарата желчевыводящих путей, по причине чего желчь застаивается, чем усугубляется формирование камней и диспепсия.
Симптомы хронического холецистита начинают проявляться при чрезмерном повреждении стенки желчного пузыря камнями (или обтурации желчных протоков конкрементами) и инфицировании желчи. Параллельно происходит изменение физико-химических свойств и биохимического состава желчи (дисхолии и дискринии), а также снижается внешнесекреторная функция печени вследствие угнетения активности клеток печени, что также усугубляет уже сформированные дисхолию и дискринию. [6]
Пути попадания патогенной флоры в желчный пузырь:
- энтерогенный — из кишечника при нарушениях моторики сфинктера Одди и повышении внутрикишечного давления (кишечная непроходимость);
- гематогенный — через кровь при хронических инфекционных (гнойных) заболеваниях различных органов и систем;
- лимфогенный — через лимфатические сосуды, по путям оттока лимфы от органов брюшной полости.
Классификация и стадии развития хронического холецистита
В Международной классификации болезней (МКБ-10) хронический холецистит кодируется как К81.1.
Главенствующим признаком, которым можно охарактеризовать и классифицировать хронический холецистит, конечно же, является наличие или отсутствие конкрементов (камней) в желчном пузыре. В связи с этим выделяют:
- калькулёзный холецистит;
- некалькулёзный (бескаменный) холецистит (здесь преобладают воспалительные явления и/или моторно-тонические расстройства желчного пузыря и его протоков).
Как уже отмечалось ранее, 85-95% людей (чаще всего женщины 40-60 лет), страдающих хроническим холециститом, имеют камни в жёлчном пузыре (т.е. больны хроническим калькулёзным холециститом). Образование конкрементов может быть либо первичным (при изменении физико-химических свойств желчи), либо вторичным (после первичного инфицирования желчи и развития воспаления). [5] [6]
Если говорить о причинном факторе воспалительного процесса, нужно выделить следующие формы заболевания (по частоте встречаемости):
- бактериальный;
- вирусный;
- паразитарный;
- аллергический;
- иммуногенный (немикробный);
- ферментативный;
- неясного происхождения (идиопатический).
Течение воспалительного процесса также бывает неодинаковым и зависит от многих факторов, включая индивидуальные особенности каждого организма. В связи с этим выделяют четыре типа хронического холецистита:
- редко рецидивирующий (один приступ в год или реже);
- часто рецидивирующий (более двух приступов в год);
- монотонный (латентный, субклинический);
- атипичный (не входящий ни в одну из вышеописанных категорий).
Фазы воспаления значительно разнятся между собой, каждый пациент это может почувствовать на себе:
- обострение (яркая клиническая картина, выраженность всех симптомов);
- затихающее обострение;
- ремиссия (стойкая, нестойкая).
Тяжесть течения основного заболевания и каждого из обострений тоже может варьироваться:
- лёгкая форма;
- средняя форма;
- тяжёлая форма;
- с осложнениями и без.
Осложнения хронического холецистита
Холецистит хронической формы развивается длительное время и его обострение происходит «не на ровном месте». Что же способствует этому обострению? В первую очередь неправильное питание: чрезмерное употребление жирной, жареной, солёной пищи, алкоголя и, как ни странно, даже голод приводят к застою и повышенной вероятности инфицирования желчи. Именно эти факторы являются главной причиной обострения и развития осложнений. Также к причинам обострения можно отнести пожилой возраст, хронические заболевания ЖКТ, дисфункцию желчных путей, хронический стресс, наличие камней в желчном пузыре и даже генетическую предрасположенность.
Однако обострение хронического холецистита (имеется ввиду желчная колика) является лишь звеном в развитии таких грозных осложнений, как:
- холедохолитиаз — закупорка конкрементом общего желчного протока, образованного соединением пузырного и общего печёночного желчных протоков, с формированием механической желтухи;
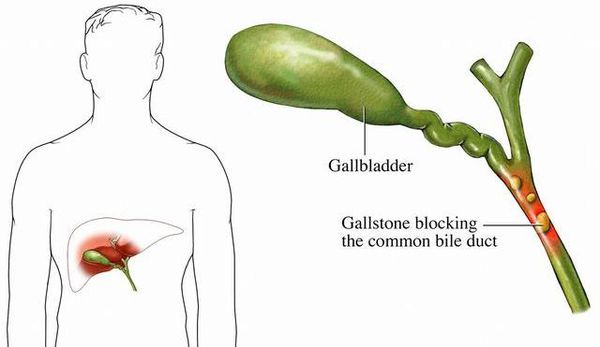
- деструкция стенки желчного пузыря с угрозой перфорации (вследствие повреждения желчного пузыря камнями и/или пролежнями от последних);
- холецистопанкреатит — формирование воспаления не только в желчном пузыре, но и в поджелудочной железе вследствие нарушения тонуса сфинктера Одди и/или закупоркой его камнем и невозможностью поступления панкреатического и желчного соков в двенадцатиперстную кишку;
- холангит — воспаление общего желчного протока с расширением последнего и возможным развитием гнойного процесса;
- водянка желчного пузыря (при длительно существующем заболевании в латентной форме, с редкими рецидивами лёгкой/стёртой формы и сохранении окклюзии пузырного протока);
- пузырно-кишечные свищи — формирование соустья между желчным пузырём и кишечником по причине длительно существующего воспаления в первом и прилегании этих органов друг к другу;
- абсцесс печени и подпечёночного пространства;
- рак желчного пузыря. [8]
Диагностика хронического холецистита
В связи с большим количеством возможных грозных осложнений хронического холецистита очень важно как можно раньше распознать болезнь самому и подтвердить в медицинском учреждении наличие данного заболевания.
Обследование начинается с осмотра пациента врачом-хирургом: обращается внимание на наличие желтушности кожных покровов, иктеричность склер, вынужденное положение больного в связи с выраженным болевым и интоксикационным синдромами и т.д.). Затем осмотр продолжается опросом пациента и пальпацией брюшной стенки: уточняются данные о соблюдении диеты, особенности и локализация болевого синдрома, определяются симптомы Мерфи, Мюсси и Шоффара (болезненные ощущения при определённых способах «прощупывания»), характерные для воспаления желчного пузыря.
В общем анализе крови можно проследить признаки неспецифического воспаления: увеличенная скорость оседания эритроцитов (СОЭ) и увеличенное количество лейкоцитов (лейкоцитоз) со сдвигом формулы влево.
Биохимический анализ крови может выявить повышение активности ферментов печени, а именно АЛаТ, АСаТ, ГГТП и щелочной фосфатазы.
Более подробную информацию для постановки диагноза хронического холецистита можно получить, конечно же, с помощью визуализирующих методик:
1. УЗИ органов брюшной полости (гепатобилиарной зоны) — определяется размер желчного пузыря, толщина его стенки, наличие деформации и конкрементов в просвете, расширенные внутри- и внепечёночные желчные протоки, различные нарушения моторики.
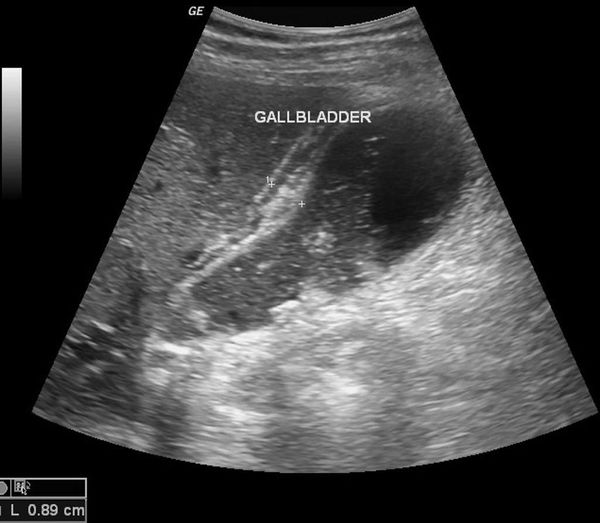
2. Холецистография и холеграфия — рентгенконтрастные исследования желчного пузыря и его протоков. За 12-16 часов до обследования пациент принимает контрастное вещество перорально (обычно накануне вечером). Выполняется несколько снимков в разных проекциях, после чего обследуемый получает желчегонный завтрак (яичные желтки и сливочное масло), и спустя 20 минут также выполняется несколько снимков. Производятся эти исследования с целью определения положения, формы, величины и смещаемости желчного пузыря, способности концентрации и выталкивания желчи (моторики).
3. Дуоденальное зондирование проводится с целью взятия пробы желчи, определения флоры и её чувствительности к антибиотикам для адекватного лечения. [9]
Лечение хронического холецистита
Лечение хронического холецистита может быть как консервативным, так и хирургическим.
В связи с тем, что 85-95% больных хроническим холециститом имеют калькулёзную (каменную форму) заболевания, с чем и связано развитие грозных осложнений, удаление желчного пузыря является единственно возможным и самым эффективным способом профилактики последних.
Операция при холецистите
Оперативное лечение хронического холецистита (холецистэктомия) является плановой операцией, а в случае тяжёлого обострения — экстренной или даже операцией «по жизненным показаниям». В зависимости от тяжести течения заболевания, её длительности, количества рецидивов, их интенсивности и состояния пациента удаление желчного пузыря может осуществляться несколькими методиками:
- классическая холецистэтомия (через разрез передней брюшной стенки длиной около 15 см в правом подреберье);
- мини-холецистэктомия (разрез в правом подреберье длиной 4-6 см);
- лапароскопическая холецистэктомия (с использованием лапароскопического инструментария, т.е. через «проколы» — четыре разреза размером по 5-10 мм);
- мини-лапароскопическая холецистэктомия (три прокола размером по 3-5 мм) — используется в редких случаях при крайней необходимости достижения максимального косметического эффекта.
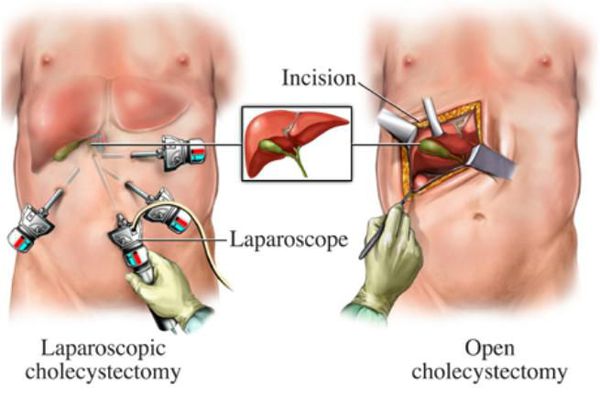
Реабилитация после холецистэктомии
После удаления желчного пузыря пациенту необходимо регулярно посещать врача в течение следующих трёх месяцев, на 3–6–12 месяц нужно сдавать анализы крови и проходить УЗИ органов брюшной полости. Также следует принимать желчегонные препараты, питаться небольшими порциями 3–5 раз в сутки и исключить жирную пищу. Если не перестроить питание, агрессивная желчь, которая течёт в кишечник, повышает риски рака прямой кишки.
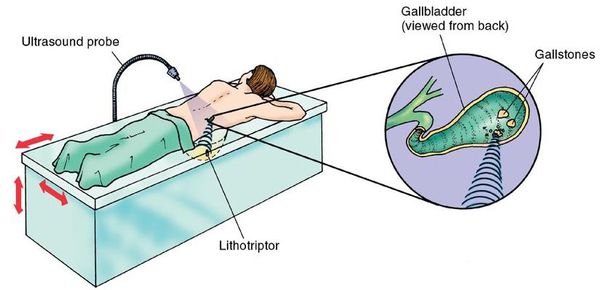
Ультразвуковая литотрипсия
При противопоказаниях к операции или при нежелании пациента оперироваться можно воспользоваться нехирургическим методом дробления камней — ультразвуковой литотрипсией. Однако измельчение и выведение камней не является излечением, и в 95-100% случаев конкременты формируются повторно через некоторое время.
Медикаментозная терапия
В период обострения применяются обезболивающие (нестрероидные противовоспалительные средства — НПВС) и спазмолитические препараты для снятия спазма мускулатуры желчного пузыря и его протоков.
Профилактику инфицирования и санацию очага проводят антибиотикотерапией (цефалоспорины). Дезинтоксикацию осуществляется при помощи растворов глюкозы и хлорида натрия. Также необходимо лечение диспепсического синдрома: обычно для этого используются ферментные препараты. [10]
Диета
Когда заболевание находится в стадии ремиссии, необходимо строгое соблюдать диету: отказаться от острой, жирной и жаренной пищи.
Физиотерапия и народные методы лечения
Пациенты, страдающие хроническим бескаменным холециститом, лечатся у гастроэнтеролога. Возможно проведение физиотерапии (электрофорез, грязелечение, рефлексотерапия, пребывание на бальнеологических курортах) и фитотерапии (приём отваров тысячелистника, пижмы, крушины).
Лечебная гимнастика при холецистите
Убедительных доказательств о пользе специальной гимнастики при лечении или для профилактики холецистита не существует. Более того, использование лечебной гимнастики может быть опасным. Чаще заболевание встречается в виде хронического калькулёзного холецистита, физическая нагрузка в таком случае может привести к осложнениям, таким как механическая желтуха. Пациенту вполне достаточно снизить вес и заниматься обычной лечебной физкультурой.
Прогноз. Профилактика
Нарушение диеты в повседневной жизни встречается сплошь и рядом, поэтому формирование конкрементов в желчном пузыре не является чем-то удивительным. Вероятность проявления симптомов и осложнений от образования камней в желчном пузыре на самом деле низкая. Очень часто камни в желчном пузыре обнаруживаются при обследовании пациентов с другими патологиями ЖКТ и других органов и систем.
Практически все пациенты, перенёсшие удаление желчного пузыря, больше никогда не испытывают симптомов, если только последние не были вызваны исключительно камнями в желчном пузыре.
Профилактические мероприятия не могут дать 100% гарантию предотвращения развития болезни, но значительно снизят риски её возникновения. Первично, конечно же, необходимо пропагандирование здорового образа жизни:
- соблюдение диеты;
- отказ от пристрастия к перееданию, жирной, острой и жареной пищи;
- ограничение или полный отказ от алкоголя;
- регулярные занятия физической культурой.
Нужно стремиться максимально избегать стрессов, недосыпаний, длительных и частых периодов голода.
Для профилактики обострений уже поставленного диагноза хронического холецистита необходимо:
- строжайшее соблюдение диеты и правил дробного питания;
- избегание гиподинамии, стрессов и тяжёлой физической нагрузки;
- два раза в год наблюдения у хирурга;
- не избегать санаторно-курортного лечения. [11]
За дополнение статьи благодарим Романа Васильева — гастроэнтеролога, научного редактора портала «ПроБолезни».
Источник https://medaboutme.ru/articles/vospalenie_zhelchnogo_puzyrya_simptomy_i_terapiya/
Источник https://karpov-clinic.ru/articles/gastroenterologiya/6669-simptomy-i-lechenie-vospaleniya-zhelchnogo-puzyrya.html
Источник https://probolezny.ru/holecistit-hronicheskiy/