Пеленочный дерматит и жара: как помочь малышу?
Пеленочный дерматит развивается у большинства грудничков из-за возрастных особенностей кожи. А в жаркую погоду риски возникновения такого раздражения и присоединения различных инфекций резко возрастают. При развитии воспалительных процессов воздушными ваннами и кремами не обойтись, будет необходима запись к педиатру (по телефону +7 (499) 519-32-56, через интернет). Чем опасен пеленочный дерматит у ребёнка и как от него спасаться?

Суперфуды в косметике: сочные коктейли для здоровья кожи и волос
Почему развивается пеленочный дерматит?

Хотя по названию дерматит — пеленочный, но возникает он у грудничков вне зависимости от того, чем пользуются родители: пеленками, слипиками, одноразовыми или многоразовыми подгузниками. Все дело — в контакте кожи с различными жидкостями.
Моча, фекалии, пот, неизбежно попадающие на кожу промежности, создают влажную среду. Если влажная кожа укрыта — не так важно, чем, важно, как долго — возникает парниковый эффект. Учитывая, что грудничок даже во время сна редко лежит без движения, а в периоды бодрствования склонен активно шевелить ручками и ножками, в кожных складках начинается трение. Все это изменяет кислотно-щелочной баланс кожи.
Особенно опасен контакт кожи и каловых масс, так как бактерии, которые всегда присутствуют в фекалиях, способствуют высвобождению аммиака из мочевины, что приводит к раздражению кожи. Второй провокатор — высокий уровень pH, который вызывает активацию ферментов кала. Нежная кожа малыша под таким агрессивным влиянием устоять не может, и развивается пеленочный дерматит.
На раздраженной поверхности легко развивается воспалительный процесс, во влажной питательной среде могут начать размножаться грибки, бактерии. Контактный дерматит усугубляется осложнениями, для лечения которых нужна запись к педиатру и медицинские препараты местного, а порой и системного действия.
Симптомы пеленочного дерматита на коже и в поведении детей
Чаще всего при пеленочном дерматите проявления возникают в области промежности, на внутренней стороне бедер, на ягодицах, пояснице, то есть там, где кожа вступает в контакт с мочой и каловыми массами. Однако если грудничку жарко из-за укутывания, особо теплой погоды, он часто потеет, то контактный дерматит начинается и в других кожных складках: подмышечных, локтевых, коленных, может начинаться за ушками, на шее, под подбородком и т. д.
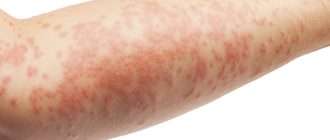
Пеленочный дерматит — это не просто покраснение кожи и высыпания, в симптомы включают зуд, болевые ощущения, грудничок плохо ест, спит, беспокоится. На начальном этапе раздражение проявляется умеренным покраснением и шелушением кожных покровов. Если срочно не начать принимать меры, к проявлениям добавляются красноватые пузырьки, прыщики, отечность кожи в месте раздражения. На крайней стадии пеленочного дерматита, не осложненного инфекциями, возникают мокнущие участки кожи, корочки, эрозивные изменения.
Нередко перед развитием пеленочного дерматита у грудничка проявляется симптоматика перианального дерматита, признака проблем с желудочно-кишечным трактом. Он выражается в покраснении кожи вокруг ануса, частых дефекациях и излишне жидком, не по возрасту, стуле. В группе риска перианального дерматита — дети на искусственном вскармливании, малыши в период введения прикорма, а также груднички, которые активно начинают ползать и знакомиться с богатой микрофлорой дома или улицы.
Перианальный дерматит требует записи к педиатру или гастроэнтерологу для выявления причин и лечения расстройства кишечника.
Как лечить пеленочный дерматит, и чем грозит грудничку отсутствие лечения?

Первые симптомы пеленочного дерматита выглядят не страшно: немножко покраснела кожа, чуть-чуть шелушится, с кем не бывает? Однако без лечения, особенно в жару, заболевание начинает быстро прогрессировать, и уже через 2-3 дня начинаются осложнения. Самые распространенные — присоединение грибковой и бактериальной инфекции. Как их отличать?
- При грибковой инфекции кожа покрывается ярко-красными очагами поражения с неоднородными краями. Необходима запись к педиатру для подбора антигрибкового препарата по возрасту ребёнка.
- При бактериальной инфекции достаточно регулярно обрабатывать кожу антисептическими жидкостями и наносить антибактериальные мази и подсушивающий крем с цинком.
При любом варианте развития заболевания первый этап лечения — устранение причин пеленочного дерматита. Что надо делать?
В жару грудничок должен как можно больше времени обходиться без пеленок, подгузников, одежды. После подмывания надо промокнуть складочки на коже чистой мягкой тканью и оставить малыша без укутывания как можно дольше.
- Смена подгузника
Менять подгузник надо при первых же признаках дефекации, максимум, сколько можно подождать — полчаса. Даже если кроха сладко спит, не раздумывайте, снимайте грязный подгузник, очищайте кожу и надевайте чистый.
При пеленочном дерматите любой, даже абсолютно сухой подгузник не должен быть на малыше дольше трех часов, так как кожа под ним потеет.
- Препараты для кожи
Для профилактики и лечения пеленочного дерматита на первом этапе достаточно применять препараты на основе оксида цинка, они образуют защитный слой на коже и немного ее подсушивают. Как правило, большинство кремов под подгузник включают оксид цинка в состав.
Для ранозаживления необходимы крем или мазь с декспантенолом, которые используют, если этап активного воспаления закончился. При наличии выраженного воспалительного процесса надо выбирать комбинированные препараты, в которых есть декспантенол и хлоргексидин для антибактериального действия.
В каких случаях нужна запись к педиатру?
Записаться к педиатру или вызвать его на дом необходимо в следующих ситуациях:
- если кожа получает необходимый уход и первичные меры помощи (обмывание, подсушивание, крема), а симптомы пеленочного дерматита держатся более 3-х суток;
- если на фоне дерматита повышается температура тела;
- если зона поражения дерматитом растет, кожа отекает, «вздувается», становится синюшно-багрового оттенка или покрывается гнойниками. Срочно к врачу!
Читайте далее

Что нужно коже малышей: гид по выбору детской уходовой косметики

Дом — место отдыха, красота, уют
Как создать уютный дом? Главное — вложить много денег? Вовсе нет. Есть секретные приемы, которые обойдутся недорого, при этом дадут большой эффект.
Пеленочный дерматит
Пеленочный дерматит – распространенное заболевание детей в возрасте до 2 лет, характеризующееся островоспалительными высыпаниями на коже в области ношения подгузника [1].

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 5500 KZT / 27 BYN — 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Общепринятой классификации не существует.
Этиология и патогенез
Пеленочный дерматит развивается у 20% младенцев и детей в возрасте до 2 лет, чаще всего в возрастной период между 9 и 12 месяцами [2]. Заболевание с одинаковой частотой наблюдается у детей женского и мужского пола [3, 4].
Пеленочный дерматит — мультифакториальное заболевание. Основными этиологическими факторами его развития являются трение, мацерация (размягчение верхних слоев эпидермиса в результате мокнутия), воздействие на кожу мочи, ферментов кала, изменение рН кожи в щелочную сторону, контакт кожи с очищающими гигиеническими средствами, присоединение вторичной грибковой инфекции (C. albicans).
Несоблюдение гигиенических процедур приводит к продолжительному контакту кожи ребенка в области подгузника с мочой и калом, что обусловливает повышенную влажность кожи в этой зоне и проникновение щелочных веществ через эпидермальный барьер. При сохранении указанных условий более трех дней отмечается присоединение C. albicans.
Клиническая картина
Cимптомы, течение
В зависимости от преобладания тех или иных провоцирующих факторов выделяют три клинических типа пеленочного дерматита: пеленочный дерматит в результате трения, контактный ирритантный пеленочный дерматит и пеленочный дерматит, осложненный кандидозом [5].
Пеленочный дерматит в результате трения является наиболее легкой и часто встречающейся клинической формой пеленочного дерматита у детей в возрасте от 7 до 12 месяцев. Проявления заболевания обусловлены, в первую очередь, контактом кожи с мочой. Высыпания локализуются в местах наибольшего сдавления и трения кожи подгузником: на животе в области талии, внутренних поверхностях бедер, ягодицах. Дерматит характеризуется умеренной эритемой кожи.
Контактный ирритантный пеленочный дерматит чаще всего локализуется в области межъягодичной складки, на лобке, перианально. Могут быть также поражены нижняя часть живота и верхняя часть бедер. Клинические проявления могут варьировать от слабого покраснения и шелушения кожи до выраженных папулезных и пустулезных элементов на фоне яркой эритемы. Тяжелые формы заболевания характеризуются нарушением целостности кожного покрова вплоть до появления эрозий. Основными провоцирующими факторами их развития являются диарея и щелочная рН кала.
Пеленочный дерматит, осложненный кандидозом, характеризуется ярко-красными эрозивными очагами высыпаний с приподнятыми периферическими краями и влажной поверхностью, точечными везикуло-пустулами и единичными сателлитными пустулами. Высыпания локализуются в генитальной области, нижней части живота, на ягодицах, внутренней поверхности бедер и могут выходить за пределы зоны подгузника.
Диагностика
Диагноз пеленочного дерматита основывается на:
— данных анамнеза (длительность существования высыпаний, особенности очищения и ухода за кожей, тип используемых подгузников, частота мочеиспусканий и дефекаций, особенности вскармливания, наличие сопутствующей гастроинтестинальной патологии);
— клинической картине заболевания, характеризующейся островоспалительными высыпаниями на коже в области ношения подгузника.
По показаниям могут назначаться лабораторные исследования:
— клинический анализ мочи;
— копрограмма;
— микроскопическое исследование на Candida.
Дифференциальный диагноз
Дифференциальная диагностика пеленочного дерматита проводится с себорейным дерматитом, псориазом, энтеропатическим акродерматитом, первичным кандидозом, импетиго, ягодичной гранулемой новорожденных, гистиоцитозом Х.
Лечение
— клиническое выздоровление;
— предотвращение рецидивов заболевания
Общие замечания по терапии
Ключевым моментом в терапии больных пеленочным дерматитом является комплекс мероприятий по уходу за кожей ребенка для предотвращения заболевания.
Показания к госпитализации
Отсутствуют
Немедикаментозное лечение и профилактика
Для профилактики и лечения пеленочного дерматита применяется комплекс мероприятий ABCDE (от английских слов air – воздух, barrier – барьер, cleansing – очищение, diapering – смена подгузников, education – обучение) [6].
1. Воздушные ванны позволяют сократить контакт кожи с любыми раздражителями и уменьшить трение и раздражение кожи подгузником (D) [7, 8].
2. Наружные средства в форме крема или пасты, содержащие оксид цинка и/или вазелин, создают барьер, позволяющий уменьшить контакт кожи с мочой и калом. В то же время они не создают препятствия для восстановления поврежденной поверхности кожи и регресса высыпаний. Барьерные наружные средства должны наноситься толстым слоем после каждой смены подгузника на всю поверхность кожи, имеющую контакт с повреждающими и раздражающими факторами (А) [9].
Детские присыпки, особенно с содержанием крахмала, не рекомендуются для ухода за кожей в зоне подгузника в связи с риском вдыхания порошкообразных веществ [10].
3. Очищение кожи является неотъемлемой частью профилактики и лечения пеленочного дерматита. Традиционное очищение водой с использованием хлопковой материи по своему влиянию на увлажненность кожи, рН, эритему, микробную колонизацию при пеленочном дерматите не отличается от очищения при помощи специальных влажных салфеток. В то же время, применение влажных салфеток позволяет быстрее очистить поверхность от остатков кала, тем самым уменьшая дополнительное трение кожи (А) [11, 12]. При выборе влажных салфеток необходимо избегать содержания в них ароматизаторов и спирта, способных вызвать аллергический контактный дерматит (D) [13].
4. Своевременная смена подгузника один из основных и важнейших факторов в лечении пеленочного дерматита. Необходимо менять подгузник через каждые 1–3 часа в течение дня и, как минимум, один раз ночью, а так же в случае его выраженного загрязнения [14]. Доказательными исследованиями роль одноразовых подгузников в предупреждении возникновения пеленочного дерматита не подтверждена, но и не опровергнута (А) [15], при этом ряд научных работ свидетельствует о важном значении этого фактора [16, 17].
5. Обучение. Родители или ухаживающий персонал должны быть информированы об особенностях ухода за кожей в зоне подгузника и обязательном соблюдении правил гигиены, ориентированы на максимально быструю смену загрязненного подгузника и, по возможности, частое пребывание ребенка без подгузника [14].
Медикаментозная терапия.
При правильном уходе за кожей ребенка клинические проявления пеленочного дерматита регрессируют в течение 2–3 дней. При отсутствии положительного эффекта от проводимого немедикаментозного лечения проводят медикаментозную терапию. Чаще всего медикаментозное лечение требуется в случае пеленочного дерматита, осложненного вторичной грибковой и/или бактериальной инфекциями.
Схемы лечения.
При пеленочном дерматите, осложненном С. albicans:
— клотримазол 1% крем наружно 2 раза в сутки в течение 14 дней (А) [18]
или
— нистатин мазь наружно 2 раза в сутки в течение 14 дней (А) [18]
При присоединении стафилококковой или стрептококковой инфекции:
— мупироцин 2% мазь наружно 2-3 раза в сутки в течение 7–10 дней (А) [19]
или
— фузидовая кислота 2% крем 2-3 раза в сутки в течение 7–10 дней (А) [19]
При контактном ирритантном пеленочном дерматите на фоне диареи:
— декспантенол 5% крем в сочетании с цинковой мазью наружно в течение 7 дней (В) [20]
Особые ситуации
Топические кортикостероидные средства не показаны для лечения пеленочного дерматита. Однако в отдельных случаях при выраженном контактном ирритантном пеленочном дерматите возможно применение наружных нефторированных кортикостероидов со слабой или средней противовоспалительной активностью коротким курсом (D) [7].
Требования к результатам лечения
отсутствие воспалительных явлений на коже.
ПРОФИЛАКТИКА
Описана в разделе «Немедикаментозное лечение».
Информация
Источники и литература
- Клинические рекомендации Российского общества дерматовенерологов и косметологов
- 1. Merrill L. Prevention, treatment and parent education for diaper dermatitis. Nurs Womens Health 2015; 19 (4): 324–337. 2. Ward D.B., Fleischer A.B., Feldman S. Characterization of diaper dermatitis in the Unated States. Arch Pediatr Adolesc Med 2000; 154 (9): 943–946. 3. Atherton, D.J. The aetiology and management of irritant diaper dermatitis. J Eur Acad Der-matol Venereol 2001; 15 (Suppl. 1), 1–4. 4. Gupta, A.K., Skinner A.R. Management of diaper dermatitis. Int J Dermatol 2004; 43 (11), 830–834. 5. PallerA.S., Mancini A.J., editors. 2011. Hurwit’z Clinical Pediatric Dermatology, 4th edition. London: Elsevier. 6. Boiko, S. (). Treatment of diaper dermatitis. Dermatol Clin 1999; 17 (1): 235–240. 7. Klunk C., Domingues E., Wiss K. An update on diaper dermatitis. Clin Dermatol 2014; 32 (4), 477–487. 8. Stamatas G.N., Tierney N.K. Diaper dermatitis: etiology, manifestations, prevention, and management. Pediatr Dermatol 2014; 31 (1): 1–7. 9. Heimall L.M., Storey B., Stellar J.J., Davis K.F. Beginning at the bottom: Evidence-based care of diaper dermatitis. MCN Am J Matern Child Nurs 2012; 37 (1), 10–16. 10. Pairaudeau P.W., Wilson R.G., Hall M.A. et al: Inhalation of baby powder: an unappreciated hazard. BMJ 1991; 302 (6786): 1200–1201. 11. Lavender T., Furber C., Campbell M. et al. Effect on skin hydration of using baby wipes to clean the napkin area of newborn babies: Assess or blinded randomised controlled equiva-lence trial. BMC Pediatr 2012; 12, 59-2431-12-59. 12. Blume-Peytavi U., Hauser M., Lunnemann L. et al. Prevention of diaper dermatitis in in-fants—A literature review. Pediatr Dermatol 2014; 31 (4), 413–429. 13. Fields K.S., Nelson T., Powell D. (). Contact dermatitis caused by baby wipes. J Am Acad Dermatol 2006; 54 (5 Suppl.): S230–S232. 14. Association of Women’s Health, Obstetric and Neonatal Nurses(AWHONN). (2013). Neona-tal skin care evidence-based clinical practice guideline (3rd ed.). Washington, DC: Author. 15. Baer E.L., Davies M.W., Easterbrook K.J. Disposable nappies for preventing napkin dermati-tis in infants. Cochrane Database Syst Rev 2006; 3 (3), CD004262. 16. Atherton D.J. A review of the pathophysiology, prevention and treatment of irritant diaper dermatitis. Curr Med Res Opin, 2004; 20 (5), 645–649. 17. Odio M., Thaman, L. Diapering, diaper technology,and diaper area skin health. Pediatr Der-matol 2014; 31 (Suppl.1): 9–14. 18. Hoeger P.H., Stark S., Jost G. Efficacy and safety of two different antifungal pastes in infants with diaper dermatitis: A randomized, controlled study. J Eur Acad Dermatol Venereol 2010; 24 (9): 1094–1098. 19. Koning S., Verhagen A.P., van Suijlekom-Smit L.W. et al: Interventions for impetigo. Coch-rane Database Syst Rev. 2004; 2 (2): CD003261. 20. Wananukul S., Limpongsanuruk W., Singalavanija S. et al: Comparison of dexpanthenol and zinc oxide ointment with ointment base in the treatment of irritant diaper dermatitis from di-arrhea: a multicenter study. J Med Assoc Thai 2006; 89: 1654–1658.
Информация
Персональный состав рабочей группы по подготовке федеральных клинических рекомендаций по профилю «Дерматовенерология», раздел «Пеленочный дерматит»:
Прошутинская Диана Владиславовна – ведущий научный сотрудник отделения детской дерматологии ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России, доктор медицинских наукМЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.Методы, использованные для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).Рейтинговая схема для оценки силы рекомендаций (Таблица 1):
Уровни доказательств Описание 1++ Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок 1+ Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок 1- Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок 2++ Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи 2+ Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи 2- Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи 3 Неаналитические исследования (например: описания случаев, серий случаев) 4 Мнение экспертов Методы, использованные для анализа доказательств:
· Обзоры опубликованных мета-анализов;
· Систематические обзоры с таблицами доказательств.Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.Рейтинговая схема для оценки силы рекомендаций (таблица 2):
Сила Описание А По меньшей мере один мета-анализ, систематический обзор или РКИ, оцененные как 1++ , напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов
или
группа доказательств, включающая результаты исследований, оцененные как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатовВ Группа доказательств, включающая результаты исследований, оцененные как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов
или
экстраполированные доказательства из исследований, оцененных как 1++ или 1+С Группа доказательств, включающая результаты исследований, оцененные как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов;
или
экстраполированные доказательства из исследований, оцененных как 2++D Доказательства уровня 3 или 4;
или
экстраполированные доказательства из исследований, оцененных как 2+Индикаторы доброкачественной практики (GoodPracticePoints – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.Метод валидизации рекомендаций:
· Внешняя экспертная оценка;
· Внутренняя экспертная оценка.Описание метода валидизации рекомендаций:
Настоящие рекомендации в предварительной версии рецензированы независимыми экспертами.
Комментарии, полученные от экспертов, систематизированы и обсуждены членами рабочей группы. Вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не были внесены, то зарегистрированы причины отказа от внесения изменений.Консультация и экспертная оценка:
Предварительная версия была выставлена для обсуждения на сайте ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России для того, чтобы лица, не участвующие в разработке рекомендаций, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.Рабочая группа:
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.Основные рекомендации:
Сила рекомендаций (A–D) приводится при изложении текста рекомендаций.Пеленочный дерматит — симптомы и лечение
Что такое пеленочный дерматит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Столяровой Елены Александровны, детского аллерголога со стажем в 17 лет.
Над статьей доктора Столяровой Елены Александровны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Пелёночный дерматит — это острая воспалительная реакция кожи в области контакта с пелёнкой или подгузником, которая проявляется в виде высыпаний, раздражения, отёка или покраснения кожи. Возникает из-за совокупности факторов: раздражения мочой, калом, повышенной влажностью и трением [1] .
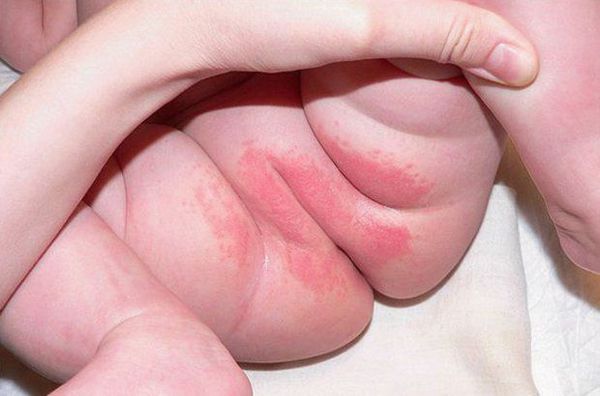
Пелёночный дерматит — одно из самых часто встречаемых заболеваний. Им страдает от 7 до 35 % младенцев и детей младшего возраста. Эта проблема может составлять до 25 % обращений к дерматологу на 1 году жизни. Есть сообщения, что половина детей младшего возраста, носивших подгузники, в какой-то момент страдали пелёночным дерматитом. Распространённость среди госпитализированных младенцев и детей составила ещё большую цифру — от 17 до 43 % [2] .
Пелёночный дерматит чаще возникает у детей, обычно он начинается в возрасте 3-12 недель жизни, а пик встречаемости отмечается в возрасте 9-12 месяцев. Однако заболевание может возникнуть и у взрослых, так как некоторым пациентам требуется длительное ношение подгузников (например при недержании кала и/или мочи). Встречаемость пелёночного дерматита не зависит от пола и расы.
Провоцирующие факторы возникновения пелёночного дерматита:
- контакт с повреждающими агентами: грубые и синтетические ткани, бытовые и косметические средства (хлорные отбеливатели; порошки для стирки, содержащие фосфат);
- редкая смена подгузников, перегрев;
- длительный контакт кожных покровов с мочой и калом (например, при диарее);
- микробные факторы, действующие внутри пелёнок и подгузников, меняющие состав мочи.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы пеленочного дерматита
Простой пелёночный дерматит
Проявляется эритемой, т. е. покраснением кожи, при дальнейшем развитии воспалительного процесса может появиться мацерация (пропитывание тканей кожи жидкостью и их набухание) и даже эрозивные поверхности. Наибольшее раздражение возникает в местах, где подгузник плотно контактирует с кожей, особенно с выступающими поверхностями (ягодицы, нижняя часть живота, мошонка или большие половые губы, поверхность бёдер). Складки кожи остаются чистыми.
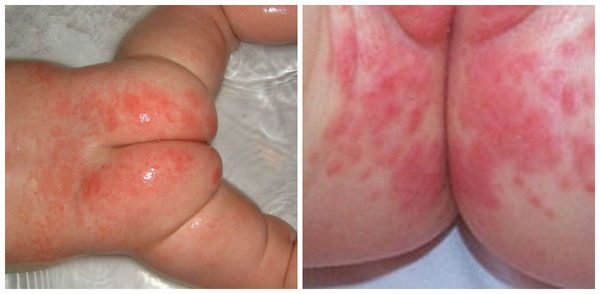
Пелёночный дерматит, осложнённый грибковой инфекцией (Candida)
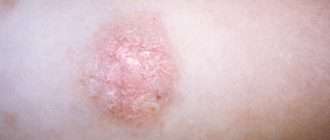
Сыпь часто локализуется в кожных складках (паховых, ягодичных). Раздражение проявляется ярко-красными, хорошо разграниченными пятнами, которые шелушатся по краям. Часто высыпания в виде папул дают «отсевы», т. е. появляются такие же очаги на коже ягодиц, гениталий, живота и бёдер. При хроническом течении могут появляться гранулематозные папулы и узелки [3] .
Патогенез пеленочного дерматита
Детская кожа сильно отличается от кожи взрослого. Она очень чувствительна и ранима, бедна липидами и естественным увлажняющим защитным фактором. Липиды являются связующим раствором между клетками, благодаря которому образуется барьер, защищающий кожу от инфекций, ультрафиолета и потери влаги. Кроме этого, детская кожа обладает высокой проницаемостью и имеет повышенный показатель pH. Высокий уровень pH активирует пищеварительные ферменты (протеазы и липазы). Поэтому при появлении неблагоприятных факторов у детей очень быстро нарушается защитный барьер кожи и развивается воспаление.
Ирритантный контактный дерматит
Механизм развития этого типа дерматита можно представить следующим образом:
- Влажная среда и трение приводят к разрушению рогового слоя (наружного слоя кожи).
- Моча вызывает чрезмерное увлажнение кожи, что увеличивает проницаемость для потенциальных раздражителей и микроорганизмов.
- Ферменты кала (бактериальные уреазы) расщепляют аммиак из мочевины мочи, что ещё сильнее повышает рН кожи.
- Повышенный уровень pH активирует пищеварительные ферменты (протеазы и липазы), которые также содержатся в кале. Они вызывают покраснение и разрушение эпидермального барьера.
Кандидозный пелёночный дерматит
Грибы рода Candida — это дрожжевые микроорганизмы, обычные представители микробного сообщества нашего организма, которые обитают на слизистых желудочно-кишечного тракта, ротовой полости, во влагалище и на коже. Это самые частые микотические агенты, вызывающие поражение кожи и слизистых оболочек у человека.
В 90 % случаев кандидоз — это эндогенная (внутренняя) инфекция, вызываемая собственными грибками кандида. При появлении неблагоприятных факторов (приёме антибиотиков, иммунодефицитных состояниях и пр.) грибки начинают активно размножаться и синтезировать протеазы (пищеварительные ферменты) и гемолизины (токсины, разрушающие эритроциты). Протеазы и гемолизины повреждают клетки и вызывают клинические проявления кандидоза. В 10 % случаев заражение происходит от больного человека или здорового носителя контактно-бытовыми путями. Например, ребёнок может заразиться при родах, когда проходит через инфицированные родовые пути матери.
Грибки (кандида и дерматофиты) развиваются при более высоком уровне углекислого газа (CO2). Подгузники плохо пропускают воздух, под ними возникает «парниковый эффект», и за счёт этого уровень CO2 повышается [4] .
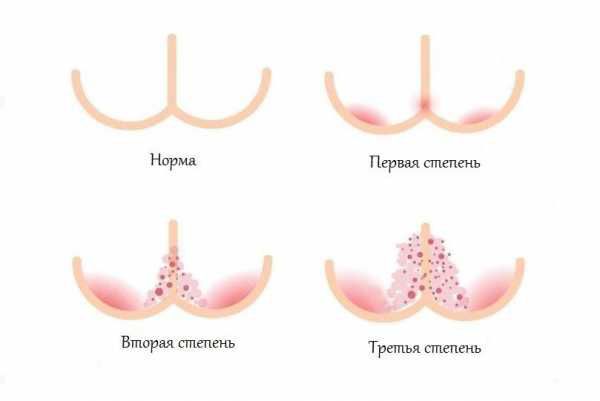
Классификация и стадии развития пеленочного дерматита
Степени тяжести пелёночного дерматита:
Выделяют различные клинические формы пелёночного дерматита.
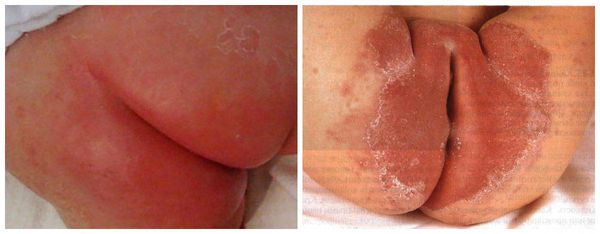
- Пелёночный дерматит в результате трения. Его главная причина — механическое повреждение материалом подгузника кожи ребёнка. Складки кожи при этом чистые, поражаются выступающие поверхности, максимально прилегающие к памперсу или пелёнке.
- Контактный ирритантный пелёночный дерматит. Чаще всего располагается в анальной зоне, в процесс включается воспаление межъягодичных, паховых складок, кожи живота и бёдер. Причина его возникновения — длительный контакт кожи с мочой и калом (в результате нарушения стула).
- Пелёночный дерматит, осложнённый кандидозом. Иногда его ещё называют интертригинозным. Это наиболее частое осложнение пелёночного дерматита, который не был вовремя пролечен. На повреждённую кожу с лёгкостью наслаивается разнообразная патогенная и условно-патогенная микрофлора (грибки и бактерии). Высыпания обычно пятнисто-папулёзные, ярко-красные, хорошо разграниченные между собой.
Наиболее распространёнными являются первые две формы пелёночного дерматита. При должном уходе и лечении они обычно проходят в течение трёх дней.
В Европе и США нет разделения на пелёночный дерматит, возникший из-за трения, и на ирритантный, они объединены единый термином — простой, или ирритантный пелёночный дерматит, ещё его иногда называют дерматит салфеток (салфеточный) [5] . Вероятно, название связано с тем, что поражение кожи возникает из-за частого использования салфеток.
Осложнения пеленочного дерматита
Пелёночный дерматит может быть осложнён суперинфекцией (присоединением другой инфекции), например грибковой (Candida) или бактериальной. В случае бактериальной инфекции развивается пиодермия. Это гнойное поражение кожи в виде пустул (гнойничков) и даже абсцессов и пузырей, которые лопаются и оставляют обширные эрозивные поверхности. Пиодермии очень опасны, так как могут распространяться не только на соседние участки, но и в глубину кожи с возможным развитием сепсиса ( опасного инфекционного заболевания, вызванного попаданием возбудителя в кровь ).
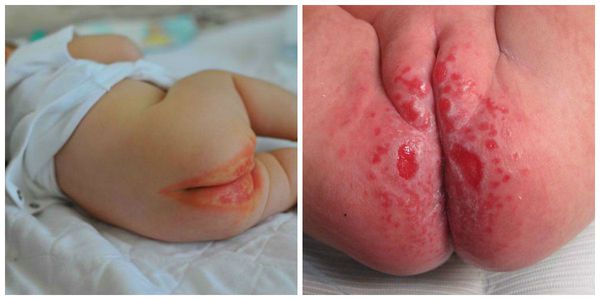
У недоношенных детей кожные кандидозные инфекции могут проникать в дерму и вызывать потенциально опасный для жизни инвазивный системный кандидоз, который поражает внутренние органы [6] . Симптомы будут зависеть от локализации инфекции. Как правило, они включают дисфагию (нарушение глотания), поражение кожи и слизистой оболочек, нарушение слуха, зрения, вагинальные признаки (зуд, чувство жжения, выделения), лихорадку, нарушение работы почек с дальнейшим развитием шока.
Диагностика пеленочного дерматита
Перед осмотром доктор расспрашивает о симптомах заболевания:
- Когда появилась сыпь (дерматит, существующий более трёх дней, может инфицироваться).
- Есть ли беспокойство, боль или зуд кожи, особенно во время дефекации или мочеиспускания (ребёнок при этом будет беспокойным, может плакать).
- Есть ли изменение частоты стула или диарея.
- Какие используются моющие средства, детские салфетки и подгузники. Как часто они меняются.
- Используются ли барьерные смягчающие кремы, пасты или присыпки.
- Что получает ребёнок: грудное молоко или молочную смесь. Были ли введены в рацион новые продукты. Многие исследования сообщают, что у младенцев, которые получают молочную смесь, вероятность развития умеренного или тяжёлого пелёночного дерматита выше, чем у детей на грудном вскармливании [7] .
- Принимал ли ребёнок препараты, провоцирующие развитие пелёночного дерматита (антибиотики, слабительные препараты).
- Нет ли сопутствующих заболеваний (атопический дерматит, запор, недавно перенесённый вирусный гастроэнтерит, синдромы мальабсорбции — нарушения всасывания питательных веществ в тонкой кишке).
Далее врач осматривает пациента на наличие раздражений или повреждений в области подгузника или пелёнок.
При подозрении на кандидозный дерматит дл я более глубокого обследования может быть выполнен соскоб с кожи и его исследование на наличие грибка . Если пелёночный дерматит не отвечает на стандартное лечение или внешне не типичен, проводят биопсию кожи для исключения иной патологии кожи (например новообразований).
При настойчивом, хроническом течении пелёночного дерматита необходимо исключить дефицит цинка, что может указывать на наличие редкого наследственного врождённого заболевания — акродерматита энтеропатического. Причиной данной патологии является нарушение обмена веществ, приводящее к серьёзному дефициту цинка. Проявляется дерматитом, облысением, диареей и отставанием в росте. Обычно проявляется в первые 4-10 недель жизни у младенцев, которых не кормят грудью, и в период отлучения от груди у детей на грудном вскармливании. Это связано с тем, что коровье молоко содержит больше цинк-связывающих веществ, которые препятствуют всасыванию цинка. Лечится это заболевание препаратами цинка пожизненно.
Дифференциальный диагноз включает контагиозное импетиго, кандидоз, себорейный дерматит, псориаз и другие кожные заболевания, которые локализуются в аногенитальной зоне и связаны с болезнетворными микроорганизмами.
Лечение пеленочного дерматита
Когда необходимо обратиться к врачу:
- Сыпь не проходит на фоне правильных гигиенических мероприятий и ухода за кожей в течение 2-3 дней.
- Сыпь включает в себя шелушение кожи, волдыри, пузырьки, гнойные элементы, эрозии и язвы.
- На фоне приёма антибиотиков появилась ярко-розовая или красная сыпь.
- Сыпь очень болезненна, что может быть признаком целлюлита — острого разлитого гнойного воспаления подкожно-жировой клетчатки. Причина целлюлита — попадание микроорганизмов из внешней среды в жировую клетчатку через повреждённую кожу.
- Повышенная температура тела в дополнение к сыпи.
- Дискомфорт и боль во время дефекации и/или мочеиспускания [8] .
Для восстановления кожного барьера при простом ирритативном дерматите, по данным американских и европейских источников, используются следующие средства наружной терапии:
- Оксид цинка. В составе защитного крема является препаратом первой линии терапии.
- Ланолин. .
- Кремы с витамином А (например мазь A & D).
- Кремы, содержащие оксид титана, парафин, диметикон или другие силиконы. Эти составляющие обладают водоотталкивающим действием, что помогает предотвратить избыточное увлажнение кожи и развитие мацерации.
- Бентонитовый крем 50 % (бентонит — природный глинистый минерал, не токсичный, при контакте с водой образует гель). Показал высокую эффективность и безопасность [9] .
- Гвайазулен-содержащие стики (гвайазулен — это синтетический аналог ромашки аптечной). Оказывает противовоспалительное действие, ускоряет регенерацию кожи [10] .
- Очень интересным оказалось исследование, которое показало, что местное применение грудного молока может быть столь же эффективным, как и гидрокортизоновая мазь 1 %. Может применяться для устранения симптомов у здоровых детей с пелёночным дерматитом лёгкой и средней степени тяжести [11] . Грудное молоко содержит в себе массу полезных веществ и молекул, обладающих защитным и заживляющим действием (иммуноглобулины, лактоферрин, и пр.).
- Короткий курс (менее двух недель) топических кортикостероидов (крема) с низкой активностью (класс VI или VII) может быть рассмотрен для лечения раздражающего пелёночного дерматита, не чувствительного к другим методам лечения. Рекомендуется крем с гидрокортизоном 1 или 2,5 % или дезонидом. Пользоваться им можно только по назначению врача, строго соблюдая инструкцию по длительности применения и технике нанесения. Неправильное использование сильных кортикостероидов (бетаметазон) может вызвать тяжёлые осложнения, например синдром Кушинга (поражение нейроэндокринной системы организма) из-за высокой проницаемости кожи и окклюзионных свойств подгузника [12] .
Следует избегать потенциально вредных местных методов лечения пелёночного дерматита. К ним относятся продукты с ассоциированным риском системной токсичности и/или метгемоглобинемии (повышения количества метгемоглобина), такие как:
- пищевая сода (бикарбонат натрия);
- фенолкамфараборная кислота (дезинфицирующее средство);
- бензокаин салицилаты (дезинфицирующее средство);
- дифенгидрамин (димедрол). Была зафиксирована смерть ребёнка, вызванная смертельной концентрацией дифенгидрамина при местном его применении [13] .
- Не рекомендовано использование талька и кукурузного крахмала, учитывая сообщения об аспирации (вдыхании), которая может привести к пневмониту (специфическому воспалению лёгких).
В РФ для терапии ирритантного (простого, раздражённого) пелёночного дерматита на фоне диареи рекомендуется назначение декспантенола 5 % наружно в виде крема в сочетании с цинковой мазью в течение 7 дней [14] .
Лечение кандидозного пелёночного дерматита по данным европейских исследований и рекомендаций:
- крем. Широко используется местно, так как имеет высокий профиль безопасности.
- Могут быть назначены другие противогрибковые средства, эффективные против Candida, такие как клотримазол, эконазол, кетоконазол, миконазол, оксиконазол, сертаконазол и циклопирокс.
- У детей может использоваться комбинированный противогрибковый, барьерный препарат миконазол в оксиде цинка и вазелине. Препарат одобрен FDA (Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов, США). Он применяется местно при каждой смене подгузников.
- клотримазол 1 % крем [15] ;
- нистатин мазь;
- натамицин 2 % крем [16]
- мупироцин 2 % мазь;
- фузидовая кислота 2 %.
- А — air (воздух);
- B — barrier (барьер);
- C — cleansing (очищение);
- D — diapering (смена подгузников)
- E — education (обучение).
В РФ для лечения пелёночного дерматита, осложнённого грибковой кандидозной инфекцией, местно используют следующие препараты:
Для лечения пелёночного дерматита, осложнённого бактериальной инфекцией (стафилококковой или стрептококковой) рекомендовано:
Системная противогрибковая терапия может потребоваться при рецидивирующей или распространённой кожной инфекции, вызванной грибом рода кандида или при кандидозе полости рта и желудочно-кишечного тракта. При этом используются пероральные суспензии нистатина или флуконазола. Возможное побочное действие указано в инструкции к препаратам.
Другие методы лечения включают растительные препараты: ромашка, алоэ вера, оливковое масло, масло примулы вечерней, масло календулы. База, доказывающая эффективность этой группы препаратов, недостаточна.
Прогноз. Профилактика
Прогноз благоприятный. В подавляющем большинстве случаев заболевание не опасно и, как правило, не требует специфических медикаментозных средств. Обычно проходит само после прекращения использования подгузников и выполнения надлежащего ухода за кожей [18] .
Для профилактики пелёночного дерматита используется комплекс мероприятий ABCDE (а ббревиатура от английских слов):
Аir — воздух. Подразумевается частое проведение воздушных ванн, когда на ребёнке нет подгузника. Рекомендовано проводить воздушные ванны хотя бы по 5-10 минут при смене подгузника [19] .
Barrier — барьер. Использование защитных кремов. Их нанесение необходимо при каждой смене подгузников. Чаще всего в их составе есть цинк, декспантенол, вазелин, ланолин. Эти кремы создают защитную плёнку, отделяющую кожу от раздражающего действия мочи и фекалий.

Cleansing — очищение. Если кожа в зоне подгузника воспалена, ежедневная ванна поможет удалить раздражители и снизить риск инфицирования грибками и бактериями. Очищение проводят водой, оно должно быть бережным, можно использовать ватные шарики или хлопковую ткань. Детские салфетки разрешается использовать только на неповреждённой коже. В их составе не должно быть парабенов, алкоголя, отдушек, раздражителей или аллергенов, pH должен быть нейтральным. После купания нужно мягко промокнуть кожу полотенцем, избегая трения [20] .
Diapering — смена подгузников. Подгузники нужно менять каждые 2 часа (каждый час у новорождённых) или после каждого стула или мочеиспускания. Лучше выбрать подгузник с высокой впитывающей способностью. Чем лучше подгузник впитывает, тем лучше он сохраняет кожу сухой. Хотя в настоящее время нет данных, показывающих, какой тип подгузника лучше всего предотвращает появление опрелостей, тканевые подгузники обычно впитывают хуже, чем большинство одноразовых «памперсов». Если при использовании тканевых подгузников у ребёнка возник пелёночный дерматит, то на время болезни лучше перейти на одноразовые подгузники. Необходимо убедиться, что подгузник не слишком тугой, особенно одетый на ночь. Свободный подгузник будет меньше тереться о кожу. Пусть кожа ребёнка полностью высохнет, прежде чем надевать новый подгузник. Также важно не допускать прилипания липких вкладышей к коже ребёнка. До и после смены подгузников нужно мыть руки, чтобы предотвратить распространение микробов, которые вызвали инфекцию на коже младенца [21] .
Education — обучение. Важное значение имеет обучение родителей правильному уходу за ребёнком. Необходимо предоставить им чёткие инструкции относительно ежедневного ухода за кожей и дать информацию о том, какие продукты по уходу являются полезными, а какие могут принести вред [22] .
Источник https://medaboutme.ru/articles/pelenochnyy_dermatit_i_zhara_kak_pomoch_malyshu/
Источник https://diseases.medelement.com/disease/%D0%BF%D0%B5%D0%BB%D0%B5%D0%BD%D0%BE%D1%87%D0%BD%D1%8B%D0%B9-%D0%B4%D0%B5%D1%80%D0%BC%D0%B0%D1%82%D0%B8%D1%82-%D1%80%D0%B5%D0%BA%D0%BE%D0%BC%D0%B5%D0%BD%D0%B4%D0%B0%D1%86%D0%B8%D0%B8-%D1%80%D1%84/15244
Источник https://probolezny.ru/pelenochnyy-dermatit/