Ассоциация между болезнью Крона, язвенным колитом и острыми артериальными событиями
На прошедшем в феврале в Барселоне конгрессе Европейского общества по изучению болезни Крона и язвенного колита были представлены результаты крупного когортного исследования, показавшего, что у больных воспалительными заболеваниями кишечника (ВЗК) повышен риск развития острых артериальных событий, в особенности у молодых лиц с болезнью Крона.
Julien Kirchgesner, один из авторов исследования, отметил в докладе, что у пациентов с активным ВЗК за 3 месяца до и после госпитализации, связанной с основным заболеванием, примерно в 2 раза повышается риск первого артериального события (ишемической болезни сердца, цереброваскулярной болезни или болезни периферических артерий).
Хорошо известно, что системное хроническое воспаление сопряжено с повышением риска острых артериальных событий, но связь с ВЗК точно не определена.
Методы
В ретроспективное когортное исследование, проводимое во Франции с 2008 по 2013 год, были включены пациенты, которые были выписаны из больницы, где находились по поводу обострения болезни Крона или язвенного колита.
Из 210 162 пациентов 15 лет и старше 97 708 имели болезнь Крона, 112 454 — язвенный колит.
У пациентов оценивали частоту развития первого артериального события. Больные были сопоставлены по месту проживания, полу и возрасту с лицами из общей популяции.
Результаты
Источник: European Crohn’s and Colitis Organisation (ECCO) 2017 Congress: Abstract OP003.

Всероссийская Образовательная Интернет-Сессия
Информация и материалы, представленные на настоящем сайте, носят научный, справочно-информационный и аналитический характер, предназначены исключительно для специалистов здравоохранения, не направлены на продвижение товаров на рынке и не могут быть использованы в качестве советов или рекомендаций пациенту к применению лекарственных средств и методов лечения без консультации с лечащим врачом.
Лекарственные препараты, информация о которых содержится на настоящем сайте, имеют противопоказания, перед их применением необходимо ознакомиться с инструкцией и проконсультироваться со специалистом.
Мнение Администрации может не совпадать с мнением авторов и лекторов. Администрация не дает каких-либо гарантий в отношении cайта и его cодержимого, в том числе, без ограничения, в отношении научной ценности, актуальности, точности, полноты, достоверности научных данных представляемых лекторами или соответствия содержимого международным стандартам надлежащей клинической практики и/или медицины основанной на доказательствах. Сайт не несет никакой ответственности за любые рекомендации или мнения, которые могут содержаться, ни за применимость материалов сайта к конкретным клиническим ситуациям. Вся научная информация предоставляется в исходном виде, без гарантий полноты или своевременности. Администрация прикладывает все усилия, чтобы обеспечить пользователей точной и достоверной информацией, но в то же время не исключает возможности возникновения ошибок.
Болезнь Крона толстой кишки (K50.1)
В данную подрубрику включено:
1. Колит:
— региональный;
— гранулематозный.
2. Локализация:
— ободочная кишка;
— толстая кишка;
— прямая кишка.

Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 5500 KZT / 27 BYN — 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
В соответствии с Монреальской классификацией, выделяют три основные фенотипические характеристики болезни Крона:
— возраст пациента;
— локализация патологического процесса;
— характер течения болезни.
По локализации процесса:
— терминальный отдел подвздошной кишки — 30-35% (см. «Болезнь Крона тонкой кишки» — K50.0);
— толстая кишка (в том числе прямая) — 20%, только аноректальная область — 2-3% (см. » Болезнь Крона толстой кишки» — K50.1);
— редкие локализации (ротовая полость, губы, язык) в сочетании с поражением кишечника (см. «Другие разновидности болезни Крона» — K50.8);
— одновременное поражение толстой и тонкой кишки (см. «Другие разновидности болезни Крона» — K50.8).
рис 1. Терминальный илеит


рис 2. Гранулематозный илеоколит

рис 3. Поражение толстой кишки

рис 4. Воспаление в желудке, пищеводе, полости рта и аноректальной области в сочетании с поражением кишечника
Венская классификация болезни Крона (1998) с Монреальской модификацией (2005) рекомендована Европейским обществом по изучению болезни Крона и язвенного колита (ECCO) и основана на выделении различных вариантов болезни Крона в зависимости от локализации воспалительного процесса, фенотипа заболевания и возраста больных.
1. Возраст больного — это возраст, когда диагноз болезни Крона был впервые окончательно установлен рентгенологически, эндоскопически, гистологически или оперативным путем:
— A1 — 16 лет или младше;
— А2 — 17-40 лет;
— А3 — старше 40 лет.
2. Локализация воспалительного процесса — оценивается весь вовлеченный сегмент (сегменты) ЖКТ в любое время перед первой резекцией . Минимальная степень вовлечения: любое афтозное повреждение или изъязвление. Недостаточная гиперемия и отек слизистой оболочки.
Для классификации по локализации требуются обследования и тонкой, и толстой кишки:
— L1 — терминальный илеит — болезнь ограничена пределами подвздошной кишки (нижняя треть тонкой кишки) с проникновением или без проникновения в слепую кишку;
— L2 — колит — любая локализация в толстой кишке между слепой кишкой и прямой кишкой без вовлечения тонкой кишки или верхнего отдела ЖКТ;
— L3 — илеоколит — поражение терминального отдела с вовлечением или без вовлечения слепой кишки, и любая локализация между восходящим отделом толстой кишки и прямой кишкой:
— L4 — верхний отдел ЖКТ — проксимальнее терминального отдела (исключая полость рта), независимо от дополнительного вовлечения терминального отдела подвздошной кишки или толстой кишки.
Сочетание локализаций:
— L1+L4;
— L2+L4;
— L3+L4.
3. Фенотип (форма) заболевания:
— Воспалительная форма (В1)— воспалительный характер течения заболевания, которое никогда не было осложненным. Может сочетаться с перианальной болезнью Крона (с перианальным свищом или абсцессом).
— Стенозирующая или стриктурирующая форма (В2) — сужение стенки кишки при рентгенологическом исследовании, эндоскопии или хирургическом и гистологическом методах, с престенотическим расширением или симптомами обструкции. Может сочетаться с перианальной болезнью Крона (c перианальным свищом или абсцессом).
— Пенетрирующая или свищевая форма (В3) — возникновение интраабдоминальных свищей, воспалительной массы и/или абсцесса в любое время в течение болезни, исключая послеоперационные интраабдоминальные осложнения. Может сочетаться с перианальной болезнью Крона (с перианальным свищом или абсцессом). При наличии у пациента и стриктуры, и свищей в диагнозе указывается свищевая форма.
4. Классификация по активности (тяжести) заболевания: оценивается путем расчета индекса активности болезни Крона, индекса Беста (CDAI). В течение 7 дней определяются частота жидкого и кашеобразного стула; боли в животе; общее самочувствие; наличие внекишечных проявлений, свищей, анальной трещины, лихорадки выше 37,8 С; масса тела, прием антидиарейных препаратов; наличие инфильтрата в брюшной полости и уровень гематокрита.
Индекс активности болезни Крона по Бесту (CDAI)
| Критерии оценки | Коэффициент |
| Частота жидкого или кашицеобразного стула за последнюю неделю | х2 |
| Боль в животе (сумма баллов за неделю): 0 – отсутствует 1 – слабая 2 – умеренная 3 — сильная | х5 |
| Общее самочувствие: 0 – хорошее 1- относительно удовлетворительное 2 – плохое 3 – очень плохое 4 — ужасное | х7 |
| Внекишечные проявления: — артрит и артралгии — ирит и увеит — узловая эритема, гангренозная пиодермия и афтозный стоматит — анальные поражения (трещины, свищи, абсцессы) — другие свищи — лихорадка более 37,5 о С в течение последней недели | Каждый пункт х20 |
| Использование симптоматических антидиарейных препаратов, если «да» | 1х30 |
| Резистентность мышц брюшной стенки: 0 – отсутствует 2 – сомнительная 5 – четкая | х10 |
| Гематокрит: — от 47 отнять показатель гематокрита (для мужчин) — от 42 отнять показатель гематокрита (для женщин) | х6 |
| Масса тела (кг): 1 — фактическая масса тела/идеальная масса тела | х100 |
| Индекс активности | Сумма |
| Оценка: Меньше 150 баллов: неактивная БК (клиническая ремиссия) 150-300 баллов: БК низкой активности (легкая) 301-450 баллов: БК умеренной активности (средней тяжести) Больше 450 баллов: БК выскокой активности (тяжелая) | |
Обострение – возобновление клинической симптоматики заболевания, CDAI более 150 баллов.
Рецидив – возобновление клинической симптоматики, лабораторно-инструментальные признаки обострения после хирургического вмешательства.
Этиология и патогенез
Таким образом, болезнь Крона представляется хроническим иммуновоспалительным заболеванием, при котором приобладает Т-хелперный ответ 1 типа с чрезмерной продукцией IL-12 и y-интерферона. Наблюдается повышенный синтез провоспалительных цитокинов, включая IL-1бета, IL-6, IL-8, IL-16, и ФНО-альфа , сопровождающих приток неспецифических воспалительных клеток в слизистую оболочку.
Эпидемиология
Возраст: преимущественно молодой
Соотношение полов(м/ж): 0.9
Болезнь Крона встречается с различной частотой в зависимости от страны — от 4 до 146 случаев на 100 000 населения. По усредненным оценкам ежегодно выявляют от 4 до 7 новых случаев заболевания на 100 000 населения.
Наиболее часто заболевание регистрируется у людей в возрасте 15-30 лет. Примерно у 20-30% пациентов болезнь Крона манифестирует в возрасте до 20 лет. У 18% пациентов заболевание диагностируется в возрасте 20-39 лет и у 13% пациентов — в возрасте старше 40 лет. В последнее время наблюдается тенденция к учащению манифестации заболевания и в более позднем возрасте (55-60 лет).
Существуют четко очерченные зависимости между возрастом пациентов и локализацией воспалительного процесса:
— в молодом возрасте наиболее часто встречается сочетанное поражение подвздошной и толстой кишки;
— у пожилых пациентов более часто диагностируют изолированное поражение толстой кишки.
Болезнью Крона несколько чаще страдают женщины: соотношение заболевших мужчин и женщин составляет примерно 1:1,1.
Факторы и группы риска
1. Курение — доказанный предрасполагающий фактор развития болезни Крона. Курильщики заболевают в 4 раза чаще, чем некурящие. Отказ от курения снижает вероятность рецидива после оперативного вмешательства.
2. Существуют очень веские основания полагать, что чрезвычайно важна генетическая предрасположенность.
3. Роль прочих факторов риска (погрешности в диете, инфекционные заболевания, дисбактериоз, бесконтрольный прием некоторых лекарств) обсуждается.
Клиническая картина
Клинические критерии диагностики
боль в животе, диарея, мелена, лихорадка, потеря веса, вздутие живота, задержка стула и газов, инфильтрат в брюшной полости, перианальные трещины, перианальные язвы, тенезмы, кровотечение из прямой кишки, потеря веса, анорексия, тошнота, рвота, диспепсия, утомляемость, депрессия, тревога, задержка роста у детей
Cимптомы, течение
Заболевание имеет многоликую клиническую картину, которая может быть представлена почти любым гастроэнтерологическим симптомом.
Клиническая картина зависит от локализации поражения и глубины патологических изменений в стенке кишки, а также определяется остротой развития патологического процесса и формой заболевания.
У больных с колитом Крона могут наблюдаться следующие симптомы: боли, только понос, только кровотечение, понос с кровотечением, понос с болью в животе и истощением, с лихорадкой или без нее, а также с внекишечными симптомами или без них.
Воспалительная форма чаще всего связана с поражением толстой кишки. Ее клинические симптомы: диарея, примесью крови в стуле; императивные и ложные позывы к дефекации; боли в животе различного характера.
При более тяжелом течении заболевания возникают признаки острого воспаления: ночная потливость, значительное снижение массы тела, лихорадка, повышение уровня маркеров воспаления в крови (СОЭ, С-реактивный белок).
При медленно прогрессирующем течении заболевания первыми клиническими симптомами оказываются внекишечные проявления, по поводу которых пациенты наблюдаются у врачей других специальностей.
Поражение верхнего отдела желудочно-кишечного тракта (болезнь Крона пищевода, желудка и двенадцатиперстной кишки) может быть изолированным, но чаще сочетается с вовлечением в патологический процесс дистальных сигментов кишечника. У 50% пациентов с болезнью Крона обнаруживают гистологические признаки фокального Helicobacter pylori-неассоциированного гастрита, при этом гастродуоденальную симптоматику имеют менее 5% из них.
Клиническая картина часто схожа с пептической язвой. Возможные симптомы: эпигастральная боль, тошнота, возникающая после приема пищи рвота. Обычно поражены дистальная часть антрального отдела желудка и различные участки двенадцатиперстной кишки.
Для оценки тяжести заболевания используются различные комбинации клинических и лабораторных данных. Подобные расчеты служат в основном для исследовательских целей и сложны для повседневного использования.
Оценить тяжесть заболевания наиболее полно возможно, опираясь на жалобы больного, и на основании учета воздействия болезни на ежедневные функции больного, соответствующих данных физикального обследования (лихорадка, масса тела), наличия измененных результатов лабораторных исследований (анемия, гипоальбуминемия).
Общепринятой методикой оценки тяжести заболевания является вычисление индекса активности болезни Крона — CDAI (см. раздел «Классификация»). Определение используемых при расчете индекса параметров за неделю обычно позволяет лечащему врачу оценить течение заболевания как ремиссию (менее 150 баллов), легкое (150-220 баллов), умеренно тяжелое (220-350 баллов), тяжелое (350-475 баллов) или крайне тяжелое (более 475 баллов).
При болезни Крона в патологический процесс вовлекаются многие органы и системы с развитием следующих состояний:
Диагностика
Диагностика болезни Крона основана на клинических симптомах, лабораторных, эндоскопических, рентгенологических и гистологических признаках.
— УЗИ брюшной полости и малого таза;
— ирригоскопия;
— энтерография.
Дополнительные исследования
Однократно:
— КТ или МРТ брюшной полости;
— рентгеноскопия желудка;
— гидро-МРТ;
— лапароскопия.
Согласно практическим рекомендациям Американского колледжа радиологии 2011 (ACR Appropriateness Criteria® Crohn disease.) приоритет видов лучевой диагностики различен в разных группах пациентов, на разных стадиях заболевания по соотношению эффективность/безопасность.
Молодым людям и детям с подозрением на болезнь Крона предпочительнее проведение проведение МРТ. У взрослых пациентов при подозрении наряду с МРТ допустима, в качестве приоритетного метода, КТ с контрастированием (оба вида имеют одинаковый рейтинг).
При обострении заболевания у детей и молодых людей рейтинг МРТ и КТ с контраститрованием совпадают и являются наивысшими из всех радиологических методов. В категории взрослых пациентов с обострением болезни Крона, МРТ менее соответсвует ситуации, чем КТ с контрастированием.
Для наблюдения молодых людей или детей с уже установленным диагнозом и стабильными, легкими симптомами течения заболевания, МРТ рассматривается как метод, наиболее сооответсвующий поставленым задачам. КТ с контрастированием и УЗИ имеют одинаковый рейтинг и могут быть одинаково целесообразны, хотя и уступают МРТ.
Для рутинного наблюдения взрослых пациентов со стабильным течением и легкими симптомами КТ с контрастированием брюшной полости немного более предпосчтительна, чем МРТ, и значительно более предпочтительна, чем рентгеноконтрастное исследование и УЗИ.
Обязательны консультации специалистов: проктолога, у женщин — гинеколога, при наличии внекишечных проявлений — окулиста.
Лабораторная диагностика
Обязательные лабораторные исследования:
— общий анализ крови, тромбоциты, Ht, Hb (при отклонении от нормы исследования повторять 1 раз в 10 дней);
— кал на яйца глистов и простейших для дифференциальной диагностики;
— исследование кала на токсин Cl. difficile для дифференциальной диагностики и диагностики осложнений болезни Крона;
— посев кала на бактериальную флору для диагностики синдрома избыточного бактериального роста;
— С-реактивный белок, как маркер воспаления и/или обострения;
— РНГА РНГА — реакция непрямой гемагглютинации — используется для определения концентрации вируснейтрализующих антител в сыворотке крови и смывах со слизистой оболочки дыхательных путей
на тифо-паратифозную группу;
— альбумин (недостаточность питания);
— общий анализ мочи для диагностики поражения почек.
Дополнительные лабораторные исследования:
— витамин В12 для определения причин вероятной анемии;
— фолиевая кислота для определения причин вероятной анемии;
— определение уровня перинуклеарных антинейтрофильных цитоплазматических антител (pANCA) для дифференциальной диагностики с неспецифическим язвенным колитом;
— определение уровня антител к Saccharomyces cerevisiae (ASCA) для подтверждения диагноза и дифференциальной диагностики с неспецифическим язвенным колитом;
— определение в кале кальпротектина — специфического белка, как маркера воспаления и онкологических процессов в кишечнике;
— фибриноген, фактор V, фактор VIII, антитромбин III, как маркеры гиперкоагуляции, свойственной болезни Крона.
Примечание. Лабораторные данные могут существенно отличаться:
— в процессе обострения;
— при различных по тяжести формах;
— при различной локализации процесса.
Дифференциальный диагноз
Болезнь Крона в активной фазе, прежде всего, должна дифференцироваться с инфекционным колитом, вызванным Shigella, Salmonella Campylobacter, Yersinia (острый илеит), Plesiomonas shigelloides, Aeromonas hydrophilia, E. coli cepomun 0157:H7, Gonorrhea, Lymphogranuloma venereum, Clostridium difficile (псевдомембранозный колит). Клиническая и эндоскопическая картина инфекционного колита часто напоминает таковую при болезни Крона.
Клинические симптомы имеют ограниченную диагностическую значимость. Скрытое течение болезни, появление симптомов в молодом возрасте свидетельствуют в пользу диагноза болезни Крона. Положительные результаты микробиологических исследований предпочтительно указывают на инфекционный колит, но они также могут быть обнаружены у 20% пациентов с воспалительным заболеванием кишечника. Молниеносный колит может быть опосредован инфекцией даже у пациентов с известным диагнозом болезни Крона.
Эндоскопическая картина некоторых инфекций и начальных проявлений болезни Крона также может быть сходной. Важным диагностическим методом исследования для исключения инфекционной этиологии процесса является морфологическое исследование. Болезнь Крона можно отличить от острого инфекционного колита по изменению архитектоники крипт (разветвление крипт или уменьшение их количества). Для развития этих признаков при болезни Крона требуется несколько недель; при инфекционном колите они отсутствуют. Следует учитывать, что в неактивной фазе болезни Крона находят лишь минимальные гистологические изменения, что делает гистологический дифференциальный диагноз болезни Крона и кишечной инфекции затруднительным, особенно ретроспективно.
Постановка диагноза «инфекционный колит», таким образом, должна опираться на всестороннее изучение анемнеза (в том числе — эпидемиологическое), результаты бактериологических посевов, эндоскопические и рентгенологические признаки, гистологические находки.
В зависимости от локализации патологического процесса дифференциальный диагноз болезни Крона проводят с:
— острым аппендицитом;
— периаппендикулярным абсцессом;
— дивертикулитом слепой кишки;
— воспалительными заболеваниями малого таза (включая тубоовариальный абсцесс) и эктопической беременностью;
— илеоцекальной локализацией туберкулеза.
Напоминающая болезнь Крона илеоцекальная патология может быть следствием приема оральных контрацептивов, лучевого энтерита или системного васкулита. Особенно важен васкулит — болезнь Бехчета, который трудноотличим от болезни Крона и характеризуется болезненными язвами в полости рта и на слизистой оболочке гениталий.
Другими редкими состояниями, которые необходимо дифференцировать с болезнью Крона тонкой кишки и илеоцекальной области, являются лимфома и лимфосаркома.
Дифференциальный диагноз при локализации процесса в толстой кишке проводят с:
— язвенным колитом;
— колитом, вызванным бактериальной инфекцией;
— колитом, вызванным применением антибиотиков (Cl. difficile-ассоциированный колит);
— колитом, вызванным цитомегаловирусом или амебой;
— дивертикулярной болезнью;
— ишемическим колитом различного генеза.
Клинические и эндоскопические проявления ишемического колита различного генеза могут быть схожи таковыми при болезни Крона, их различие особенно затруднено у пожилых пациентов. Например, геморрагии и подслизистый отек, приводящие к симптомам «булыжной мостовой» и «отпечатка пальцев», встречаются как при ишемии, так и при болезни Крона.
Дифференциальную диагностику проводят также с онкологическими заболеваниями, эндеметриозом, пневматозом, которые весьма схожи с болезнью Крона в биопсийном материале, но различаются в клинической картине заболевания.
Пневматоз кишечника является редким заболеванием, при котором газы, образующиеся в кишечнике, проникают через его слизистую оболочку, но не всасываются в кровь (как это происходит в норме), а скапливаются и образуют полости – воздушные кисты.
Наиболее частая причина развития пневматоза кишечника — нарушение перистальтики, в результате которого газы не выводятся через естественные пути, а скапливаются в различных отделах желудочно-кишечного тракта. Патологические очаги, как правило, наблюдаются в тощей и толстой кишке.
Следует отметить, что пневматоз кишечника редко развивается самостоятельно, чаще всего оно возникает на фоне таких заболеваний, как колит или энтерит.
Осложнения
2. Хроническое воспаление и развитие рубцовой ткани, приводящие к сужению просвета кишки и кишечной непроходимости.
5. Свищевые ходы в мочевой пузырь или матку, вызывающие инфекции, выделение воздуха и кала из мочевого пузыря или влагалища.
Частота внекишечных осложнений (данные для Швейцарии по Vavricka SR, Brun L, Ballabeni P, et al. 2011)
| Осложнения | Болезнь Крона | Неспецифический язвенный колит |
| Артриты | 33% | 4% |
| Афтозный стоматит | 10% | 4% |
| Передний увеит | 6% | 3% |
| Узловатая эритема | 6% | 3% |
| Анкилозирующий спондилит | 6% | 2% |
| Псориаз | 2% | 1% |
| Гангренозная пиодермия | 2% | 2% |
| Первичный склерозирующий холангит | 1% | 4% |
Прочие осложнения:
1. Метаболические:
— дегидратация;
— гипоальбуминемия;
— электролитный дисбаланс;
— истощение.
2. Анемии:
— фолиеводефицитные;
— В12-дефицитные;
— анемии вследствие острой и/или хронической кровопотери.
Лечение
Активность
Цель терапии болезни Крона, заключается в том, чтобы сохранить у пациентов нормальный образ жизни без ограничений. Пациенты с остеопорозом вследствие терапии системными ГКС, должны соблюдать осторожность при передвижении и избегать некоторых видов спорта чтобы минимизировать риск переломов
Обострение легкой и средней степени тяжести:
— месалазин внутрь 3-4 г/сут с постепенным снижением дозы при достижении ремиссии (1 г в неделю) или сульфасалазин внутрь 3-6 г/сут;
— ципрофлоксацин внутрь по 1 г/сут или метронидазол внутрь 10-20 мг/кг в сутки, 2-3 месяца;
— будесонид внутрь 9 мг/сут (преимущественно при поражении илеоцекальной области, снижая дозу в зависимости от клинической картины);
— преднизолон внутрь 60 мг/сут, по 5-10 мг в неделю, снижая дозу в зависимости от клинической картины;
— ингибиторы протонной помпы в стандартных дозах при поражении пищевода, желудка и тощей кишки.
Эффективность начатой терапии оценивают в течение нескольких недель. При достижении ремиссии назначают поддерживающую терапию.
Обострение средней степени тяжести и тяжелое:
— преднизолон внутрь 40-60 мг/сут (в среднем на 7-28 дней до исчезновения симптомов), далее постепенная отмена (по 5-10 мг в неделю) или будесонид внутрь 9 мг/сут (преимущественно при поражении илеоцекальной области);
— при абсцессах — антибактериальная терапия и дренирование абсцесса;
— инфликсимаб внутривенно медленно однократно 5 мг/сут;
— азатиоприн внутрь 2,5 мг/кг в сутки;
— метотрексат п/к или в/м 25 мг в неделю.
Тяжелая или фульминантная формы:
— при диагностике абсцесса — дренирование; ежедневное проведение комплекса лабораторных исследований, обзорной рентгенограммы брюшной полости для ранней диагностики осложнений;
— преднизолоновый эквивалент внутривенно 40-60 мг/сут (постепенно уменьшая дозу на 5-10 мг в неделю до достижения суточной дозы 20 мг, затем на 2,5-5 мг в неделю до полной отмены);
— парентеральное питание и другие реанимационные мероприятия в соответствующем отделении (гемотрансфузии, введение жидкостей, электролитов);
— антибиотики широкого спектра действия;
— при остутствии эффекта от внутривенного введения кортикостероидов показан циклоспорин внутривенно;
— инфликсимаб внутривенно медленно однократно 5 мг/кг;
— спустя 5 дней определяют показания к неотложной операции.
При данных формах больной должен быть госпитализирован.
Перианальное поражение:
— метронидазол внутрь 10-20 мг/кг в сутки 2-3 месяца;
— метронидазол внутрь 10-20 мг/кг в сутки + ципрофлоксацин внутрь 500 мг 2 раза в сутки 2-3 месяца;
— инфликсимаб в/в медленно 5 мг/кг, повторные инфузии через 2-6 недель.
Поддерживающая терапия
После хирургического вмешательства по поводу болезни Крона для профилактики рецидива применяют аминосалицилаты (более 3 г/сут), азатиоприн или 6-меркаптопурин. После применения кортикостероидов в острой фазе заболевания следует перейти на поддерживающую терапию азатиоприном или 6-меркаптопурином (результат лечения можно оценить через 3-4 месяца).
Хирургическое лечение
В связи с развитием осложнений, примерно у 60% больных возникает необходимость в оперативном лечении.
При болезни Крона хирургическое лечение не ведет к излечению пациентов. В течение последних десятилетий сформировалась концепция, в соответствии с которой хирургические методы применяются только для лечения осложнений, не подлежащих консервативной терапии. Это связано с частым развитием у больных тяжелых проявлений синдрома короткой кишки после обширного радикального удаления различных отделов кишечника.
процесс мочевых путей.
Относительные показания: свищи, хроническая частичная кишечная непроходимость, абсцедирование инфильтрата в брюшной полости.
Болезнь Крона
Болезнь Крона — довольно редкий диагноз, отчасти потому, что узнать ее бывает непросто. Причина заболевания — неправильная работа собственного иммунитета, атакующего желудочно-кишечный тракт, что приводит к хроническому воспалению. Говорить о болезни могут: слабость, периодические, непроходящие боли в животе, тошнота, повышенная температура и язвочки во рту.
Что такое болезнь Крона?
Болезнь Крона относится к хроническим воспалительным заболеваниям кишечника аутоиммунной природы. При этом могут поражаться все отделы желудочно-кишечного тракта, начиная от слизистой полости рта, заканчивая прямой кишкой и анусом.
Болезнь встречается повсеместно, однако чаще всего болеют жители Северной Америки и Европы. Последнее время отмечается увеличение числа случаев заболевания, особенно в развивающихся странах.
К характерным проявлениям болезни относится боль в животе и диарея, появление крови в стуле. Лечение болезни Крона включает терапию противовоспалительными препаратами, антибиотиками, нередко проводится хирургическое вмешательство.
Причины
Болезнь Крона (БК) развивается, когда иммунная система начинает атаковать собственные ткани организма — кишечник и другие органы пищеварения. При этом этом точная причина возникновения заболевания неизвестна. Выделяют несколько групп факторов, которые могут участвовать в процессе развития болезни:
- наследственные факторы (если болезнь Крона имеется у членов семьи, риск заболевания родственников повышается);
- генетические факторы (в частности, мутация гена NOD2, ответственного за синтез белков, участвующих в работе врожденного иммунитета);
- инфекции (предполагается влияние некоторых бактерий и вирусов на чрезмерную активацию иммунного ответа);
- иммунологические факторы (непосредственно, нарушения работы иммунитета).
Дополнительными факторами риска могут являться:
- возраст (болезнь Крона чаще проявляется до 30 лет);
- чрезмерный прием нестероидных противовоспалительных лекарственных препаратов (НПВС), комбинированных оральных контрацептивов (КОК);
- курение;
- погрешности в диете.
Заразна ли болезнь Крона?
Болезнь Крона возникает из-за нарушения работы иммунной системы. Это не заразно. Однако при наличии заболевания у близких родственников возможно проявление заболевания по наследственному фактору.
Классификация
Несмотря на то, что болезнь Крона может поражать любые отделы пищеварительной системы, отмечается несколько наиболее частых локализаций:
- илеоколит (поражение подвздошной и толстой кишки) — 42% случаев;
- илеит (поражение подвздошной кишки) — 33%;
- колит (поражение толстой кишки) — около 20% случаев.
Дополнительно различают изолированное поражение тонкого кишечника, поражение анальной области и мультирегиональное воспаление с вовлечением верхних отделов ЖКТ (желудка и пр.) — 5%.
На сайте msdmanuals.com можно самостоятельно рассчитать степень активности болезни Крона, оценив наличие тех или иных симптомов и осложнений.
Чем опасно заболевание? Осложнения
Болезнь Крона опасна своими осложнениями (рис. 1), среди которых:
- Утолщение стенки кишки, и как следствие, сужение кишечника (сужение части кишечника вследствие воспаления и формирования рубцовой ткани). Часто затрудняет прохождение каловых масс. В тяжелых случаях может возникнуть кишечная непроходимость, которая проявляется болями и вздутием живота, тошнотой и рвотой. В дальнейшем стриктура может перейти в стеноз — полное закрытие просвета кишки.
- Трещина анального канала — трещина слизистой оболочки кишки, которая может вызывать боль и кровотечение.
- Перфорация кишки — сквозной дефект, который образуется в стенке кишки вследствие воспаления, трещины, язвы. Через данное отверстие в брюшную полость просачивается кишечное содержимое, что приводит к развитию перитонита — состояния, требующего немедленной операции.
- Свищ — образуется, когда в результате воспаления формируется сквозной канал между кишкой и рядом расположенным органом или кожей, через который выделяется кишечное содержимое в другой орган или наружу.
- Абсцесс — ограниченное гнойное воспаление, который может располагаться около стенки кишки, в брюшной полости, в тканях в области прямой кишки.
- Рак — риск развития колоректального рака у лиц с воспалительными заболеваниями кишечника зависит от длительности болезни и от ее распространения в толстой кишке. Для диагностики рака толстой кишки выполняют колоноскопию с биопсией.
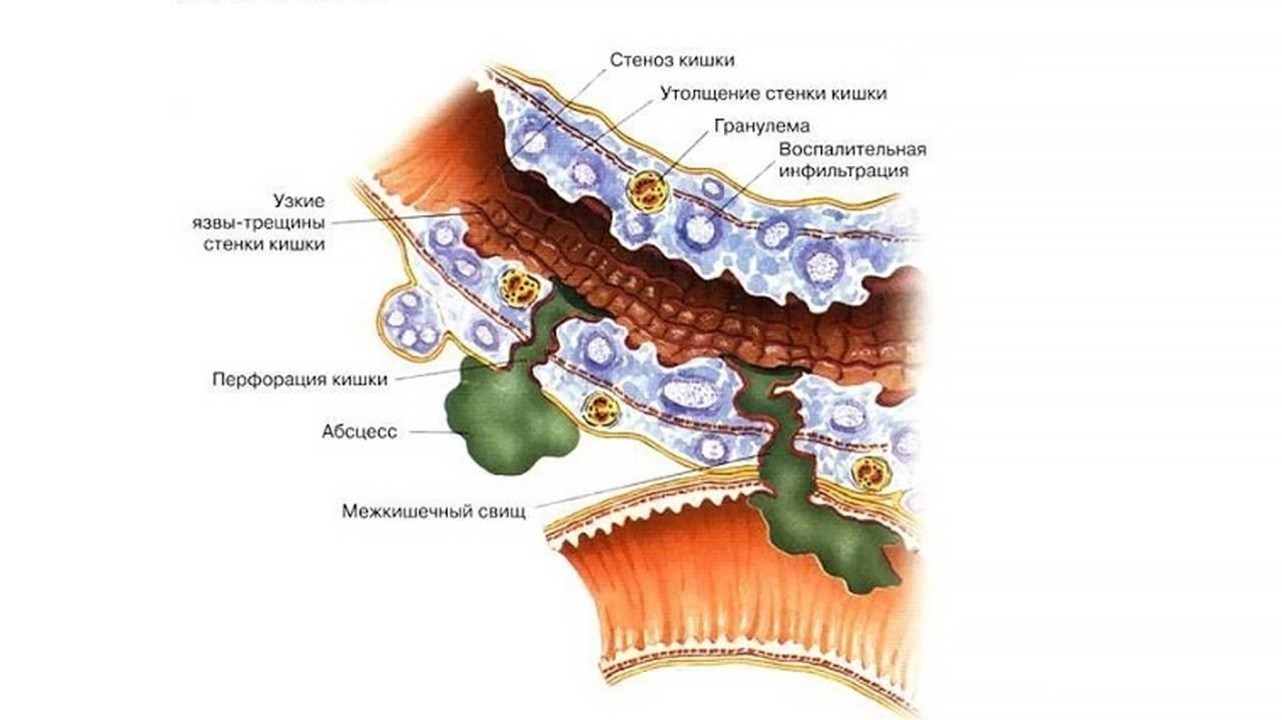
Рисунок 1. Схема осложнений болезни Крона. Источник: propionix. ru
Болезнь Крона при беременности
По данным исследований, влияние болезни Крона на течение и исход беременности определяется активностью заболевания в момент зачатия и в период беременности.
Среди осложнений встречаются преждевременные роды, выкидыши, нарушения развития плода. Считается, что при высокой активности болезни Крона процент неосложненных беременностей составляет лишь 54%, в то время как при неактивном заболевании — 80%. Так, в активной фазе заболевания риск преждевременных родов увеличивается в 3,5 раза, самопроизвольных выкидышей — в 2 раза. При этом заболевании чаще производится искусственное прерывание беременности и кесарево сечение.
Что касается влияния самой беременности на течение болезни Крона, стоит отметить, что когда на момент наступления беременности заболевание находится в стадии ремиссии, то в 2/3 случаев ремиссия сохраняется и во время беременности. Частота развития обострений не отличается от небеременных пациенток. Обострения чаще развиваются в I триместре беременности, после абортов и после родов. Также рецидивы часто возникают в результате отказа женщин от приема лекарств при наступлении беременности.
Патогенез
Болезнь Крона развивается, когда под влиянием всевозможных факторов (наследственной предрасположенности и генетических мутаций, активности микроорганизмов и нарушений в работе иммуннитета) происходит активация воспалительного ответа со стороны иммунной системы. Действие иммунной системы приводит к повреждению стенки кишки. При этом, отличительной чертой болезни является возникновение язв, затрагивающих всю толщину стенки кишки.
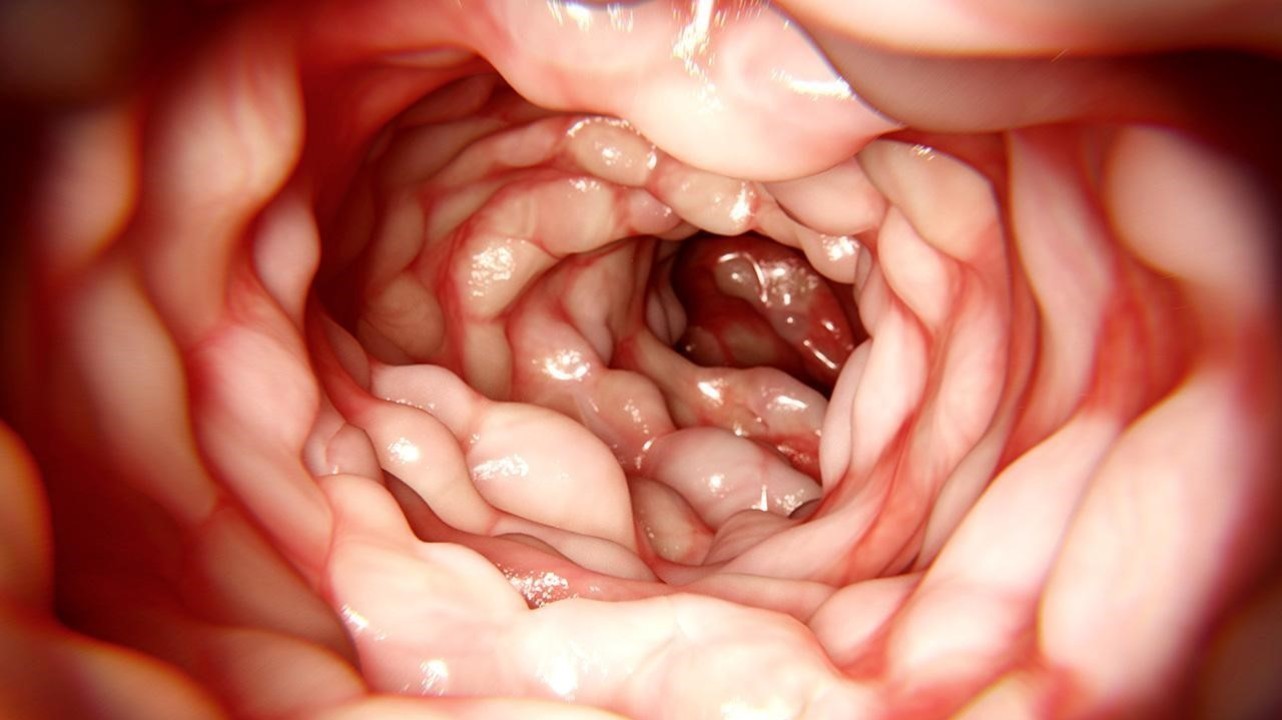
Со временем слизистая кишечника принимает характерный вид «булыжной мостовой» — участки язв и трещин чередуются с участками скопления иммунных клеток и отека слизистой оболочки (рис. 2).
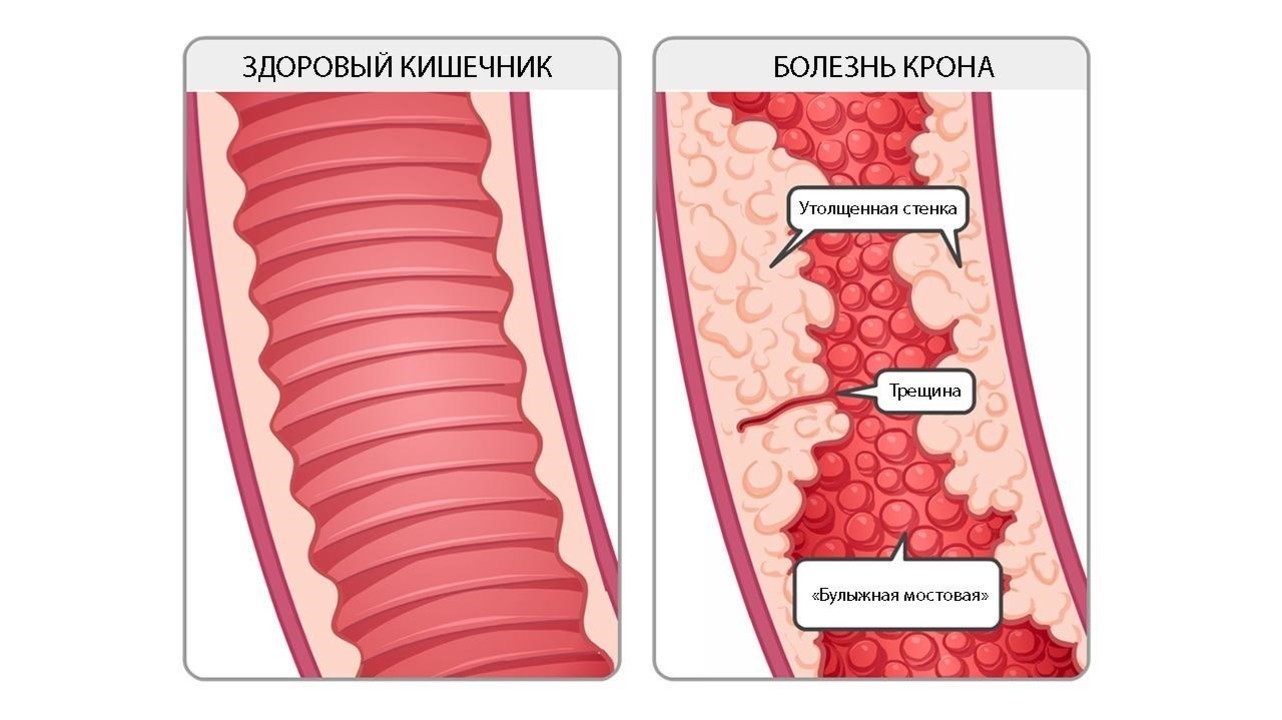
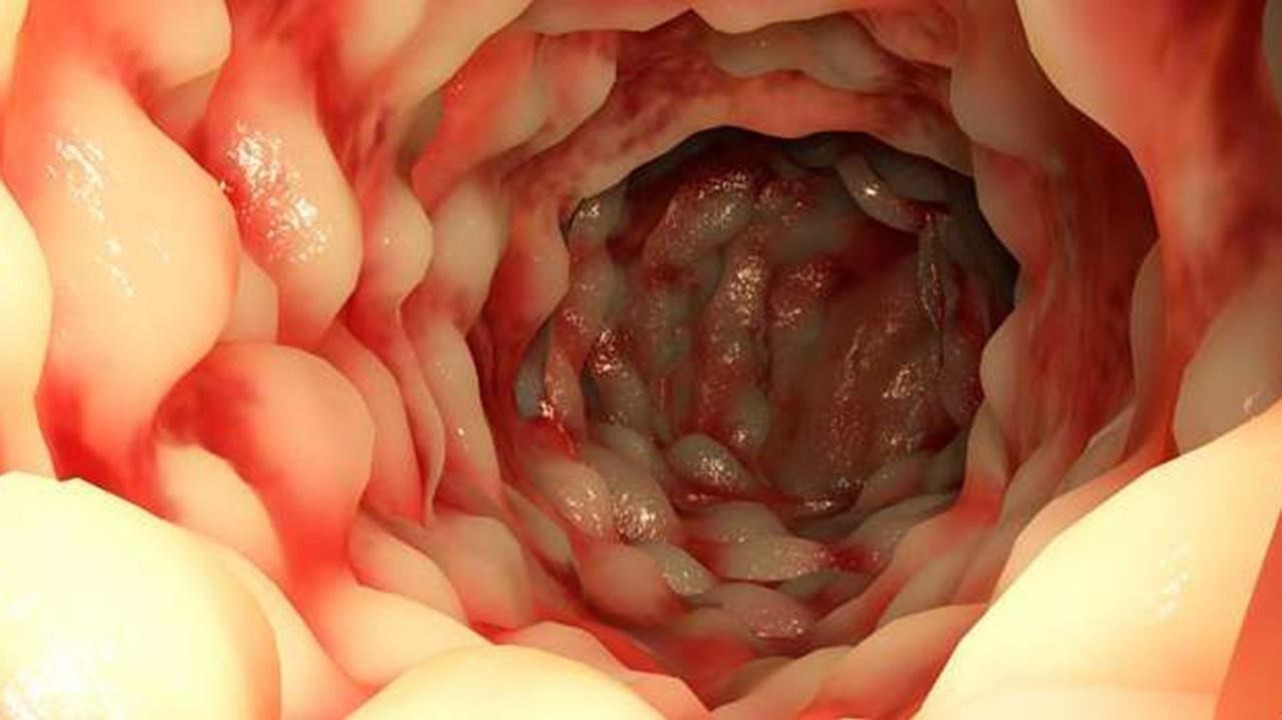
Рисунок 2. Изменение слизистой кишечника по типу «булыжной мостовой» при болезни Крона. Источник: aboutkidshealth. ca Источник: unspecific. ru.
Болезнь Крона у взрослых
Болезнь Крона считается болезнью молодых — заболевают, преимущественно, люди среднего возраста, пик заболеваемости приходится на 15-35 лет. Среди старшей возрастной группы отмечается второй пик — после 60 лет.
При этом заболевание имеет распространенный характер поражений — в отличие от других болезней из группы ВЗК («воспалительные заболевания кишечника») она может затрагивать любые отделы пищеварительного тракта, начиная от ротовой полости, заканчивая прямой кишкой (рис.3).
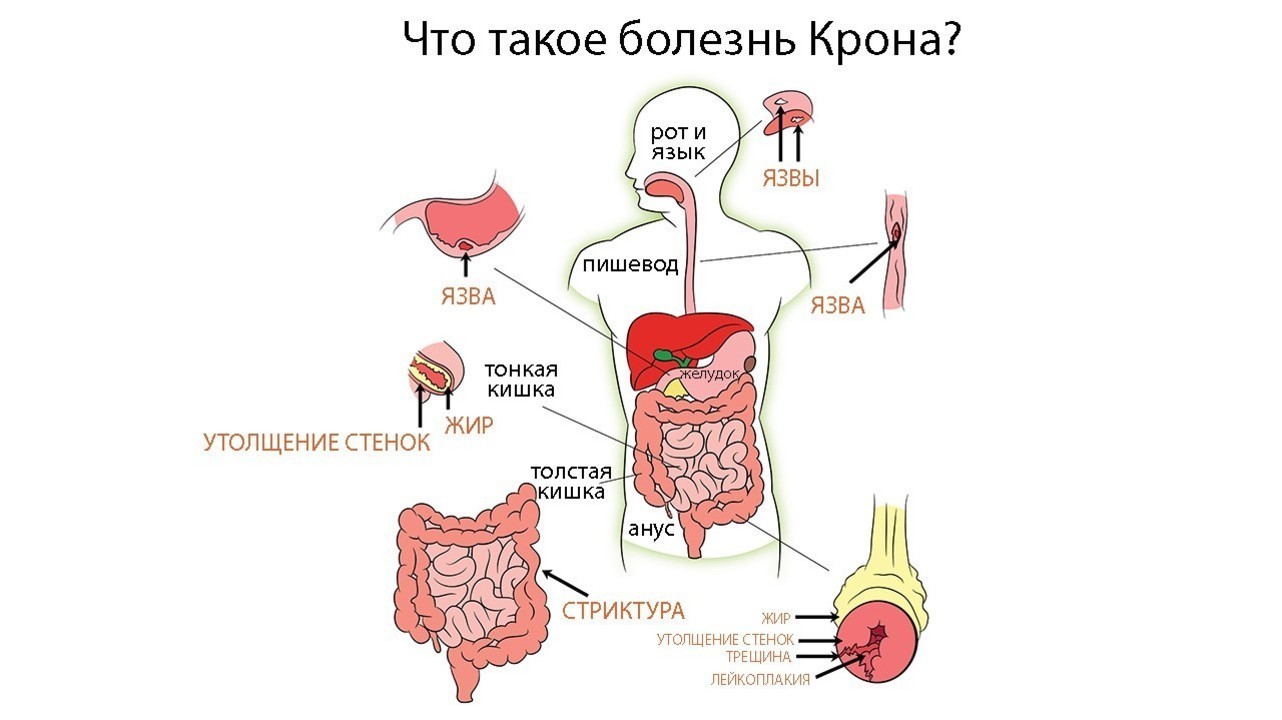
Рисунок 3. Болезнь Крона способна поражать весь пищеварительный тракт. Источник: QuIBDO
Болезнь Крона, как и многие другие из группы аутоиммунных заболеваний, имеет хроническое течение — так или иначе, возникнув однажды, она будет сопровождать больного в течение многих лет. Однако при условии грамотно подобранного лечения симптомы заболевания часто можно свести к минимуму.
Болезнь Крона у детей
Дебют болезни Крона у детей случается в среднем в 10-15 лет. При этом чаще болеют мальчики. Так же, как и у взрослых, у детей могут поражаться любые отделы пищеварительного тракта, однако наиболее часто заболевание протекает в форме илеоколита, колита и илеита.
Симптомы болезни Крона
Симптомы при болезни Крона можно разделить на несколько групп:
- Общие симптомы: утомляемость и слабость, повышение температуры, потеря костной массы.
- Кишечные симптомы: боль в животе и спазмы кишечника, тошнота, рвота, потеря веса, витаминные дефициты и пр.
- Внекишечные симптомы: поражение слизистой оболочки рта («афтозный стоматит», рис.4), глаз (конъюнктивит и др.), кожи. Встречаются примерно в 12% случаев.
- Симптомы начавшихся осложнений.
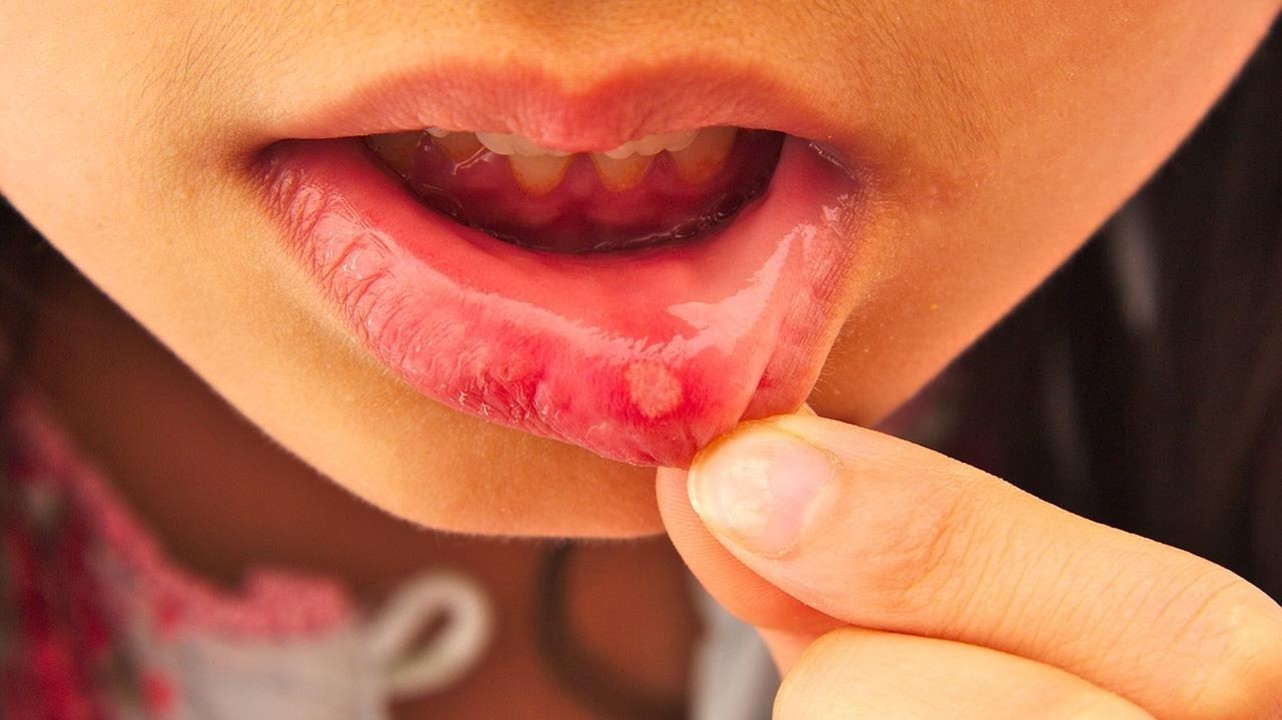
Рисунок 4. Афтозный стоматит иногда становится единственным проявлением болезни Крона. Источник: jorgecachoh/Depositphotos
В зависимости от локализации поражения симптомы могут по-разному сочетаться друг с другом (табл.1).
| Форма болезни | Локализация поражения | Симптомы | Частота |
|---|---|---|---|
| Илеоколит | Подвздошная кишка+правый фланг толстой кишки | Диарея, боль в животе, спазмы кишечника, потеря веса | 42% |
| Илеит | Подвздошная кишка | Диарея, боль в животе, спазмы кишечника, потеря веса | 33% |
| Колит | Толстая кишка | Диарея, реткоральное кровотечение, формирование абсцессов, свищей и язв прямой кишки | 20% |
| Другие формы | Сочетание различных областей с вовлечением желудка, 12-типерстной кишки, анальной области и т.д. | Анорексия, потеря веса, тошнота, рвота. | 5% |
Симптомы у детей
У детей отмечается преобладание внекишечных симптомов над кишечными. Так, заболевание на первых порах может проявляться:
- болями в суставах,
- анемией,
- гиповитаминозами,
- поднятием температуры без видимых на то причин (так называемая «лихорадка неясного генеза»),
- задержкой роста и потерей массы тела.
Диарея и боли в животе при этом могут отсутствовать.
Диагностика
Диагностика болезни Крона часто вызывает затруднения. Ввиду того, что симптомы заболевания неспецифичны, а болезнь встречается нечасто, пациент может годами испытывать боли, не зная о болезни. Поэтому при наличии подозрений и семейной предрасположенности необходимо обращаться к врачу и проходить диагностику — в несколько этапов.
Клинические признаки
Как и диагностика любого заболевания, диагностика болезни Крона начинается с анамнеза пациента. Врач тщательно опрашивает больного, обращая внимание на:
- наличие характерных симптомов и их усиление по ночам,
- какие-либо симптомы со стороны глаз, суставов или кожи,
- наличие непереносимости какой-либо пищи,
- курение в анамнезе или употребление пациентом различных медикаментов (в том числе антибиотиков) в течение длительного периода.
На основании полученной клинической картины врач назначает дальнейшее обследование.
При этом следует учитывать, что симптомы болезни Крона (боль в животе, диарея, тошнота, рвота, вздутие кишечника и т. д.) могут быть характерны для других заболеваний — например, синдрома раздраженного кишечника или язвенного колита. Главные отличия язвенного колита — это наличие позывов к дефекации при малом объеме стула (тенезмы) и поражение только толстой кишки в отличие от болезни Крона, при которой могут поражаться любые отделы пищеварительного тракта. При синдроме раздраженной кишки отмечается связь обострений с психоэмоциональными факторами, отсутствие выраженной болезненности при пальпации кишки, отсутствие признаков воспаления.
Какое обследование необходимо при подозрении на болезнь Крона
К сожалению, поставить диагноз на основании только клинической картины невозможно. Поэтому пациент сдает анализы и, по показаниям врача, проходит различные инструментальные исследования:
- общий и биохимический анализ крови: выявление признаков воспаления, наличия дефицитов (белка, различных витаминов и микроэлементов и др. вследствие нарушения их всасывания в кишечнике из-за поражения слизистой оболочки), оценка степени активности заболевания (выявление анемии, лейкоцитоза, тромбоцитемии, ускорения СОЭ, повышения концентрации СРБ, гипопротеинемии с гипоальбуминемией, гипокалиемии);
- выявление антител против Saccharomyces cerevisiae (ASCA) — помогает в дифференциальной диагностике с язвенным колитом, так как данные антитела выявляются при болезни Крона чаще, чем при любых других ВЗК.
- кальпротектин и лактоферрин в кале — являются признаками обострения воспалительного заболевания кишечника.
Визуализирующие методы исследования
Это такая группа методов, где с помощью различных технологий (рентгеновское излучение, отражение ультразвуковых волн и пр.) возможно получение изображения внутреннего органа и его исследование на предмет наличия патологий. К визуализирующим методам относят:
- рентгеноконтрастное исследование — это метод рентгенологического исследования, который подразумевает введение в организм специального контрастного вещества, прокрашивающего просвет кишечника. Метод позволяет выявить измененные участки тонкого или толстого кишечника (единичные или множественные сужения, характерные глубокие изъязвления, дающие картину «булыжной мостовой», свищи);
- УЗИ, КТ и МРТ. Применяются для обнаружения абсцессов и свищей, визуализации стенки кишечника, оценки её толщины и ширины просвета. Чувствительность КТ и МРТ в диагностике БК ≈ 80% Эта цифра означает, что с помощью данного исследования можно обнаружить болезнь Крона у 80 из 100 больных пациентов.
Эндоскопия
Эндоскопический метод исследования — это вид исследования, при котором в естественные отверстия организма (рот, прямую кишку) вводится гибкая трубка (эндоскоп) с камерой на конце, изображение с камеры подается на экран. Это позволяет врачу визуально оценить состояние внутренних органов пациента. К эндоскопическим методам относят:
- Колоноскопию (рис. 5), которая заключается в введении эндоскопа через прямую кишку в толстый кишечник. Позволяет оценить характер и степень воспаления в толстой кишке и в конечном отделе подвздошной кишки (показан забор большого количества биоптатов — с помощью эндоскопа и специальных щипцов берется небольшой участок слизистой кишечника для дальнейшего исследования).
- Капсульную эндоскопию, когда используют не эндоскоп, а капсулу с видеокамерой внутри, которую пациент должен проглотить. Проходя ЖКТ, камера делает снимки и передает их на специальное устройство. Метод используют при подозрении воспалительных изменений в тонком кишечнике, недоступном для обычных эндоскопических и радиологических обследований.
- Энтероскопию — исследование тонкого кишечника с помощью эндоскопа, вводимого в рот или в анус. В том числе позволяет получить биоптаты из тонкой кишки, увеличивать сужения кишки, удалять задержанную эндоскопическую капсулу и останавливать кровотечение (все это производится путем введения специальных инструментов в каналы эндоскопа).
Все эти методы требуют предварительной подготовки пациента: отказа от еды на 8 часов и более, использования слабительных средств или клизм.
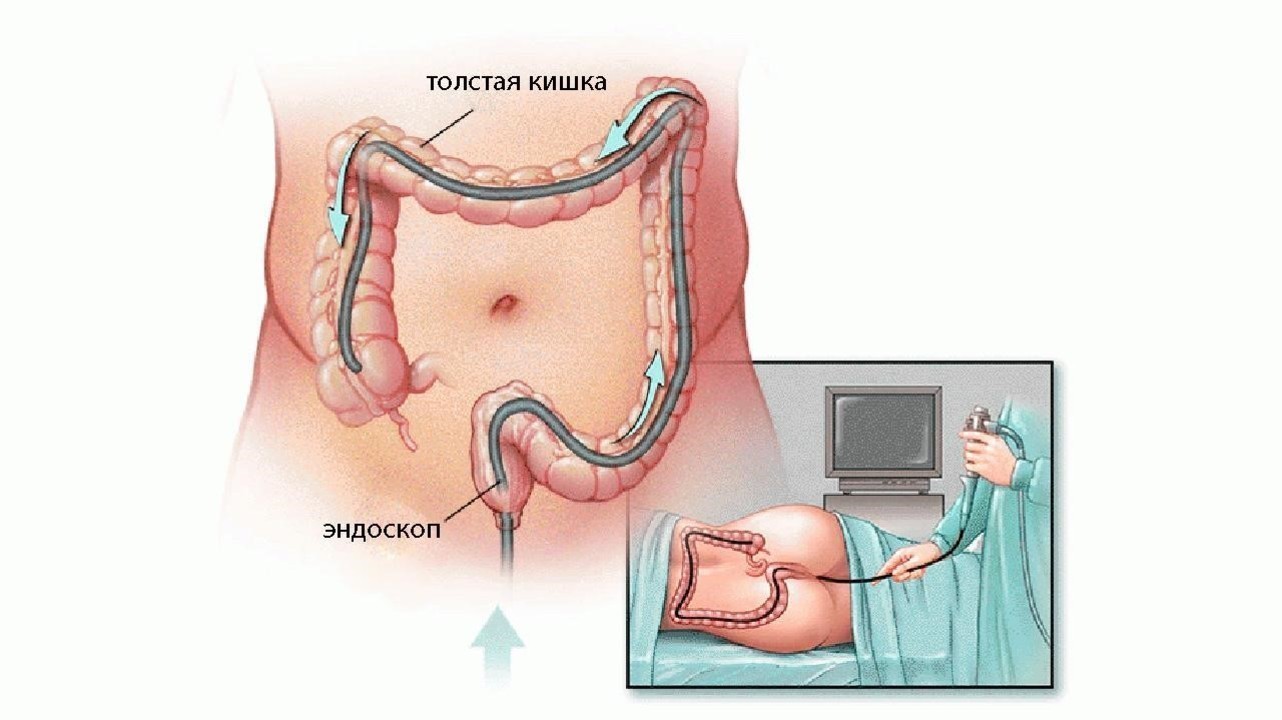
Рисунок 5. Проведение эндоскопии. Источник: Mayo Foundation
Гистологическое исследование
При выполнении эндоскопических исследований — колоноскопии, энтероскопии — с помощью эндоскопа берется биопсия участка кишки и исследуется под микроскопом. Изучение клеток биоптата позволяет оценить наличие признаков воспаления и степень его активности.
Микробиологическое исследование кала
Выполняется посев кала пациента на питательные среды для определения вида обитающих в кишечнике бактерий.
При хроническом воспалении в кишечнике создаются благоприятные условия для развития патогенной микрофлоры. Бактерии являются непосредственной причиной развития гнойных осложнений. Для их предупреждения и лечения выполняется микробиологическое исследование с определением вида бактерий и назначения антибиотиков.
Лечение
Лечение болезни Крона проводится комплексно, с использованием препаратов разных классов и рекомендаций по соблюдению диеты.
Диета при болезни Крона
Специальной диеты, разработанной исключительно для пациентов с болезнью Крона, не существует. В этом случае врач назначает диету для пациентов с ВЗК (воспалительными заболеваниями кишечника).
В период ремиссии такая диета соблюдается с целью не допустить обострения и основывается на следующих принципах:
- Пища не должна раздражать слизистую кишечника. Исключаются продукты, богатые клетчаткой и жиром. Уменьшается количество жиров и углеводов, увеличивается потребление белков из расчета 2 г на 1 кг веса тела больного.
- Блюда готовятся диетическим способом с помощью варки или на пару.
- Запрещается твердая и густая пища, сложная для переваривания воспаленным кишечником.
- Питание распределяется на 5–6 приемов в сутки небольшими порциями.
- Обязательно соблюдается питьевой режим: в течение дня следует выпивать 1,5–2 л жидкости комнатной температуры.
- Исключаются пряности, специи, полуфабрикаты, соления, копчения, консервы.
- Соль ограничивается до 10 г в сутки.
- Пища не должна быть горячей или холодной, чтобы не вызвать нежелательную реакцию кишечника на температуру.
В период обострения заболевания нарушается нормальное усвоение пищи. Возникают боли различной локализации (в зависимости от формы заболевания у конкретного пациента) и диарея. Поэтому меню в период обострения лучше обсудить с лечащим врачом.
В основу рациона при этом будут входить жидкие смеси, приготовленные из того, что не ухудшит состояние кишечника. Также чаще всего могут быть разрешены следующие продукты:
- супы на втором бульоне;
- слизистые каши из мягкой крупы;
- нежирные виды мяса и рыбы отварные или паровые;
- вчерашний белый хлеб;
- кисели и желе из ягод и фруктов;
- паровой омлет;
- домашний творог.
Важно! Для того, чтобы облегчить симптомы в стадии обострения заболевания в домашних условиях при сильных болях и спазмах можно использовать теплую грелку, положив ее на живот. В первые дни обострения врач может порекомендовать 1-2-ух дневное голодание для уменьшения симптомов болей и диареи. Успокаивающее действие на слизистую кишечника могут оказать отвар ромашки или шиповника, некрепкий чай с лимоном, кисели.
Медикаментозное лечение
Из-за того, что патогенез развития заболевания сложен, и конкретной причины его возникновения не выявлено, вылечить болезнь Крона одним препаратом невозможно. С помощью различных лекарств мы стараемся воздействовать на разные ступени патогенеза заболевания — подавлять воспалительную реакцию, лечить гнойные осложнения и пр.
Антибиотики
Назначаются при наличии свищей, абсцессов и развитии других осложнений болезни Крона, а также при наличии патологической микрофлоры в кишечнике. Используется метронидазол, цефалоспорины и другие антибиотики, в зависимости от вида выявленной патогенной флоры. Если выбранная группа антибиотиков не помогает пациенту, препараты меняются до тех пор, пока не будет достигнут желаемый эффект от лечения.
Кортикостероиды
Являются препаратами первой линии помощи при обострении болезни Крона. В зависимости от степени активности заболевания назначается преднизолон, метилпреднизолон, будесонид, гидрокортизон в разных дозах. После купирования острой фазы дозу постепенно уменьшают вплоть до полной отмены, если это возможно.
Иммуносупрессоры и иммуномодуляторы
С учетом аутоиммунного механизма заболевания, препараты, воздействующие на иммунитет, используются в качестве комплексного лечения для поддержания состояния ремиссии, а также при непереносимости кортикостероидов.
Биопрепараты (моноклональные антитела и др.)
Ряд биопрепаратов может назначаться для воздействия на процесс воспаления и в качестве комплексной терапии, помогающей продлить стадию ремиссии.
Прочие лекарственные средства
Для облегчения различных симптомов (боли в животе, диарея и пр.) пациенту назначаются анальгетики, антидиарейные препараты, салицилаты и другие — препараты, не влияющие непосредственно на механизм развития болезни, но облегчающие те или иные симптомы.
Хирургическое лечение
К хирургическому лечению прибегают при рецидивирующей кишечной непроходимости или не поддающихся лечению фистулах, абсцессах и других осложнениях. Резекция пораженной части кишки способствует уменьшению выраженности симптомов, но не ведет к полному излечению. Рецидивы вероятны даже после резекции всех пораженных областей.
Народные средства
Как метод лечения, народные средства при болезни Крона не имеют доказанной эффективности. Однако, в качестве комплексного лечения, они могут облегчить течение болезни. К народным методам относится прием травяных сборов, снимающих воспаление в кишечнике и желудке: ромашки, зверобоя, подорожника, девясила и других.
Некоторые авторы отмечают важность психоэмоционального компонента в процессе развития болезни Крона и ее обострений. Здоровый сон, уменьшение стрессовых нагрузок и психотерапия могут послужить хорошим подспорьем в борьбе с недугом.
Можно ли вылечить болезнь Крона окончательно?
Как было сказано выше, болезнь Крона — это хроническое заболевание. А большинство хронических заболеваний окончательно вылечить невозможно — можно лишь контролировать выраженность симптомов. Так, при условии соблюдения диеты, прописанного лечения, рекомендаций по ведению здорового образа жизни возможно максимальное продление ремиссии и предупреждение рецидивов.
Как жить с болезнью Крона?
Однозначно, болезнь Крона ухудшает качество жизни больных. Во многом это зависит от периода заболевания (рецидив или ремиссия), степени активности болезни, наличия осложнений. В момент обострения постоянные боли и диарея почти не дают возможности нормальной жизнедеятельности. Однако в стадии ремиссии болезнь почти не проявляет себя. Тщательно соблюдая прописанное врачом лечение, диету и меры профилактики, пациент получает все шансы максимально продлить период ремиссии, хотя лечиться, вероятно, придется всю жизнь.
Справиться с физиологическими неудобствами болезни Крона сложно, но вот несколько советов:
- Пейте больше воды. Это поможет справиться с обезвоживанием.
- Носите свободную одежду, которая не будет сдавливать ваше тело и доставлять неудобств.
- Чаще отдыхайте. Сон поможет восстановить силы и почувствовать себя лучше.
- Используйте грелку, чтобы успокоить боли в животе.
- Употребляйте пробиотики по назначению врача, чтобы восстановить микрофлору кишечника.
Для многих людей болезнь Крона это не только проблемы со здоровьем, но и моральные трудности.
Диарея, боль, прием лекарств, частые визиты к врачу, угроза осложнений — все это не может пройти бесследно для нервов человека. Чтобы справиться со стрессом и легче переносить обострения, люди пробуют самые разные методы, и вот некоторые из них:
- Ведение дневника. В личных записях можно выплеснуть все свои негативные эмоции, возможно, это поможет спокойнее переносить болезнь и справиться со стрессом.
- Медитации — отличный способ успокоиться. Если трудно выполнять классические медитации, можно попробовать управляемую медитацию или различные дыхательные практики, чтобы расслабиться.
- Легкие физические нагрузки и йога. Если состояние позволяет, можно отправиться на короткую прогулку и подышать свежим воздухом. Для тех, кому трудно встать с кровати, может подойти йога в постели (видео 1) — легкие и приятные упражнения.
- Успокаивающий чай с ромашкой, крапивой, мелиссой, мятой — при отсутствии противопоказаний.
- Просмотр любимых фильмов или сериалов помогает не усугублять стресс от болезни, и получить заряд приятных эмоций.
Обострение болезни может быть очень неприятным и подавляющим, но главное помнить, что это временно.
Видео 1. Йога в постели. Источник: youtube. com/c/videolikeworkout/
Профилактика
Ввиду того, что точная причина возникновения болезни Крона не определена, профилактика касается, в основном, ведения здорового образа жизни. Это:
- проживание в экологически чистых районах,
- адекватные и регулярные физические нагрузки,
- отказ от курения, рациональное питание с потреблением достаточного количества клетчатки,
- уменьшение стрессовых нагрузок,
- достаточная продолжительность сна и т. д.
Заключение
Таким образом, болезнь Крона представляется хроническим воспалительным заболеванием кишечника без точно установленной причины. Болезнь может поражать весь пищеварительный тракт и опасна многими осложнениями. Для улучшения качества жизни, продления периода ремиссии и предотвращения осложнений рекомендуется соблюдать лечение, индивидуальную диету и посильные меры профилактики.
Источник https://internist.ru/publications/detail/assotsiatsiya-mezhdu-boleznyu-krona-yazvennym-kolitom-i-ostrymi-arterialnymi-sobytiyami-/
Источник https://diseases.medelement.com/disease/%D0%B1%D0%BE%D0%BB%D0%B5%D0%B7%D0%BD%D1%8C-%D0%BA%D1%80%D0%BE%D0%BD%D0%B0-%D1%82%D0%BE%D0%BB%D1%81%D1%82%D0%BE%D0%B9-%D0%BA%D0%B8%D1%88%D0%BA%D0%B8-k50-1/4680
Источник https://medportal.ru/enc/gastroenterology/intestine/bolezn-krona/