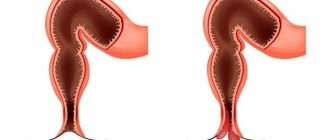
Синдром раздраженного кишечника

Синдром раздраженного кишечника — состояние, связанное с периодическими болями в животе, нарушениями стула, вздутием живота. Расстройство может возникать спонтанно, с определенной частотой, причиняя большой дискомфорт. Это состояние можно и нужно контролировать, лечить, применять профилактические меры. Ниже — подробная информация о его причинах, симптомах и лечении.
Причины
Синдром раздраженного кишечника часто встречается у взрослых. Его распространенность в мире может варьироваться от 1 до 28%. На частоту встречаемости влияет место проживания(она выше в странах Европы, в США, состояние чаще диагностируют у жителей городов, а не сельской местности), пол (женщины обращаются к врачу с этой проблемой в среднем в два раза чаще, чем мужчины).
При этом синдроме периодически возникают боли в животе. Они сопровождаются метеоризмом, диареей или, наоборот, запорами. Это происходит из-за изменения кишечной моторики и чувствительности к стимуляции, которые, в свою очередь могут быть связаны с сочетанием психосоциальных и физиологических факторов.
Психосоциальные нарушения
Синдром раздраженного кишечника связывают с рядом состояний, среди которых тревожность, депрессия, расстройства сна, хроническая усталость и другие. Конфликты и стрессы могут усиливать симптомы, провоцировать обострение, но иногда они вообще не влияют на появление недомогания.
Физиологические изменения
Особенности физиологии кишечника могут влиять на появление симптомов. При гипералгезии чувствительность кишечника к обычному растяжению стенок повышается, и возникают болевые ощущения. Дискомфорт могут вызывать вегетативные расстройства, острый гастроэнтерит в анамнезе, слишком сильный сократительный ответ толстой кишки на прием пищи. У женщин функции кишечника могут частично зависеть от колебаний уровня гормонов и его изменения в течение менструального цикла.
Изображение: Wiki Images — Scientific Animations (Creative Commons Attribution-Share Alike 4.0 International license)
На появление синдрома раздраженного кишечника также могут влиять наследственные факторы, физическое перенапряжение, несбалансированное питание, нарушение работы вегетативной нервной системы, нарушение кишечной микрофлоры. Эти факторы могут оказывать комбинированное действие, усиливая или уменьшая проявления синдрома. В то же время их наличие не означает, что синдром возникнет обязательно. Он не связан со структурными изменениями кишечника (диагностика не выявляет их).
Симптомы

Источник: СС0 Public Domain
При синдроме раздраженного кишечника минимум раз в неделю появляются боли в животе, которые связаны со следующими симптомами или состояниями:
- метеоризм, урчание в животе, усиленное газообразование, вздутие;
- чувство натуживания во время дефекации или ощущение, что кишечник опорожнен не полностью;
- слишком редкий или частый стул (меньше трех раз в неделю либо больше трех раз в сутки), изменение его формы, присутствие слизи в кале.
Главный симптом — абдоминальные боли. Их сила и частота могут меняться: у одних пациентов боли в животе бывают почти каждый день, у других они возникают реже, раз в несколько недель или даже месяцев. Живот может болеть после еды, что сопровождается вздутием, диареей, метеоризмом. Боль также может возникать после пробуждения, стресса, эмоционального возбуждения, физического напряжения. Обычно она проходит после дефекации. Живот не болит по ночам, чаще боль появляется с левой стороны в подвздошной области (боли могут быть и рассеянными). В целом болевой синдром стабильный, не нарастает, не изменяется со временем.
Вздутие живота ощущается пациентами как нарастающий дискомфорт. Нижняя часть живота увеличивается в объеме так, что одежда может становиться тесной. Появляется урчание, наблюдают повышенное газообразование в кишечнике (метеоризм).
У некоторых пациентов могут наблюдаться симптомы, не связанные с желудочно-кишечным трактом:
- мигрени, частые головные боли;
- слабость, быстрая утомляемость, усталость;
- затрудненное дыхание (ощущение неполного вдоха или кома в горле);
- дискомфорт в области груди, сердца (в том числе по ночам);
- изжога, тошнота и раннее насыщение;
- проблемы с мочеиспусканием (слишком частое, появление ложных позывов, ощущение, что мочевой пузырь опорожнен не полностью);
- боли в спине.
Эти симптомы чаще появляются у пациентов, имеющих серьезные психологические, эмоциональные проблемы.
Диагностика
Фото: photomalinka / freepik.com
Чтобы диагностировать синдром раздраженного кишечника, оценивают клиническую картину, историю болезни, потенциальное влияние психологических факторов, проводят осмотр.
Чтобы уточнить диагноз и исключить другие нарушения в работе кишечника, проводят ряд основных исследований и тестов. (таблица 1).
| Таблица 1. Перечень исследований для подтверждения синдрома раздраженного кишечника | |
|---|---|
| Исследование | Результаты |
| Клинический анализ крови | Проводится, чтобы исключить анемию, воспалительный процесс, инфекцию. |
| Биохимическое исследование крови | Контроль метаболических нарушений. При частой диарее; выявление электролитного дисбаланса. |
| Копрологические исследования | Анализы кала на содержание яиц гельминтов, простейших, кишечных патогенов, скрытой крови, патологических примесей. |
| Колоноскопия | Эндоскопическое обследование толстой кишки для оценки внутренней поверхности толстой кишки. |
| Ирригоскопия | Рентгенография толстой кишки с использованием контрастного вещества для диагностики воспалительных процессов слизистой, образования полипов, язв, для оценки строения, эластичности стенок, просвета. |
Дополнительно оценивают психологический статус пациента и отдельно — уровень тревоги и депрессии.
Большое значение имеет дифференциальная диагностика. Важно исключить воспалительные заболевания, инфекции, острые состояния, колиты, метаболические нарушения, другие заболевания. С синдромом раздраженного кишечника не связаны перечисленные ниже симптомы и состояния:
- возникновение болей по ночам;
- потеря веса;
- постоянные боли в животе при отсутствии других симптомов;
- заболевание прогрессирует, его проявления усиливаются;
- повышение температуры, лихорадка;
- наличие у родственников язвенного колита, целиакии, болезни Крона, рака толстой кишки;
- при лабораторной диагностике — выявление скрытой крови в кале, изменений в биохимических показателях крови, лейкоцитоза, повышения СОЭ, снижения уровня гемоглобина.
Это — признаки органических изменений, которые требуют углубленного обследования.
Лечение
Синдром раздраженного кишечника проявляется под влиянием комплекса факторов, и лечение должно компенсировать это и устранять основные симптомы. Для успешной терапии важно сотрудничество между врачом и пациентом, участие больного в лечении, его мотивация для преодоления и психоэмоциональных, и физиологических проблем. Для лечения может использоваться психотерапия, диетотерапия, лекарственные препараты. Врач выбирает методы лечения, учитывая, какие факторы в большей степени влияют на проявления синдрома. Также учитывают особенности здоровья пациента, длительность заболевания, то, как именно проявляется синдром.
Фото: val-suprunovich / freepik.com
Лекарственные препараты
Лекарства выбирают по набору симптомов:
- при диарее назначают обволакивающие, вяжущие и снижающие кишечную моторику лекарства, нормализующие перистальтику;
- при запорах используют слабительные с растительным составом, солевые растворы осмотического действия, другие препараты, усиливающие перистальтику;
- при метеоризме используют прокинетики, спазмолитики для нормализации перистальтики;
- для снятия болевого синдрома назначают спазмолитики.
При выраженных эмоциональных расстройствах (тревожность или возбудимость, неврастения, депрессия), дополнительно могут назначать антидепрессанты или седативные препараты.
Важно! Назначать лекарственные средства, давать рекомендации по их приему, устанавливать дозировки может только врач после подтверждения диагноза. Самолечение может быть опасным, ухудшать самочувствие, затруднять диагностику.
Психотерапия
Если появление симптомов синдрома раздраженного кишечника связано со стрессом, эмоциональным напряжением, тревожностью, помочь в решении проблемы может психотерапия. Чаще других применяют когнитивно-поведенческую терапию. Обычно это — краткосрочное лечение, которое помогает корректировать поведение, эмоциональный отклик, мысли, существующие установки. Реже может использоваться гипносуггестивная терапия, нейролингвистическое программирование или другие терапевтические методики.
Важно! Прежде, чем обращаться к психотерапевту, нужно пройти обследование у терапевта или гастроэнтеролога. Необходимо убедиться в том, что возникающие симптомы связаны именно с синдромом раздраженного кишечника, а не с другими заболеваниями.
Диета
При синдроме раздраженного кишечника пациентам рекомендуют соблюдать принципы здорового питания:
- рацион должен быть сбалансированным;
- лучше есть небольшими порциями, не торопясь;
- при вздутии живота исключают продукты, провоцирующие метеоризм (бобовые, капусту, другие продукты с высоким содержанием ферментируемой клетчатки);
- снижают потребление подсластителей, сахара, фруктозы, чтобы уменьшить риск диареи и метеоризма;
- для борьбы с запорами используют содержащие пищевые волокна пищевые добавки.
При построении плана питания для уменьшения симптомов синдрома раздраженного кишечника могут использоваться готовые диеты. Чаще других рекомендуют диету Low-FODMAP. Это — рацион из продуктов, содержащих минимум FODMAP-веществ (т.н. короткоцепочечных углеводов). К таким веществам относят:
- олигосахариды (содержатся в ржи, пшенице, бобовых, соевых продуктах, чесноке, луке);
- дисахариды (содержатся в молочных продуктах);
- моносахариды (фруктоза);
- полиолы (содержатся в сливах, персиках, грибах, цветной капусте).
Исключение продуктов, содержащих FODMAP-вещества, может уменьшать диарею и метеоризм, но такая диета эффективна не для всех пациентов. Если ее использование не дает результата, нужно отказаться от нее. Также для уменьшения проявлений синдрома раздраженного кишечника может использоваться безглютеновая диета. Формировать подходящий рацион лучше вместе с врачом после обследования.

Рисунок 1. Пример таблицы продуктов по FODMAP-диете. Источник: medicalnewstoday.com
Прогноз
При синдроме раздраженного кишечника прогноз является благоприятным: состояние пациента не ухудшается, а при правильном лечении симптомы можно контролировать или полностью убирать. При легкой форме синдрома обычно достаточно постановки диагноза, консультации, формирования рекомендаций по питанию и назначения препаратов для приема при появлении симптомов. Если состояние длится долго, является средним или тяжелым, назначают комплексное лечение. Пациента направляют к гастроэнтерологу, психотерапевту и альгологу (специалист по лечению боли). Обычно при соблюдении рекомендаций врачей состояние удается быстро улучшить.
Профилактика
Меры профилактики помогают уменьшить проявления синдрома раздраженного кишечника, лучше контролировать его, избегать боли и других симптомов.
Для профилактики врач может назначить соблюдение диеты: сбалансированное, умеренное питание. В рационе не должно быть продуктов, способных провоцировать диарею или запоры, метеоризм, абдоминальные боли. Желательно употреблять как можно меньше алкоголя, газированных, содержащих кофеин или сахарозаменители напитков, есть меньше соленого, острого, жареного. Потреблять пищу лучше небольшими порциями, через равные промежутки времени. Если синдром сопровождается запорами, лучше пить больше чистой воды.
Важно заботиться о собственном психологическом состоянии, сохранять эмоциональное равновесие. Нужно учиться контролировать эмоциональные реакции, осваивать методы релаксации. Чтобы снизить уровень стресса, соблюдают режим дня, контролируют уровень нагрузок, следят, чтобы отдых был достаточным. Хобби, занятия творчеством, увлечения помогают снижать эмоциональное напряжение и уменьшают риск появления синдрома.
Физические упражнения
Для профилактики синдрома раздраженного кишечника эффективны физические упражнения, занятия спортом. Нагрузки должны быть умеренными, посильными. Это может быть ходьба, плавание, гимнастика, йога, цигун, другие виды тренировок.
Влияние физической активности на состояние здоровья пациента с синдромом раздраженного кишечника:
- занятия спортом снимают психическое напряжение, помогают противостоять стрессу, улучшают эмоциональное состояние;
- в сочетании с диетой физические нагрузки нормализуют вес, улучшают общее самочувствие, защищают от недомоганий;
- формирование мышечного корсета в области брюшного пресса может корректировать перистальтику.
Рекомендации по физическим нагрузкам может дать лечащий терапевт, специалист по лечебной физкультуре или врач-реабилитолог. План тренировок составляют с учетом физической подготовки, состояния здоровья. Режим питания при занятиях спортом выстраивают так, чтобы между приемом пищи и началом тренировки проходило не меньше 1,5-2 часов.
Заключение
Синдром раздраженного кишечника можно лечить и контролировать. Правильное питание, здоровый образ жизни и отсутствие эмоциональных перегрузок уменьшают его проявления или полностью устраняют проблему. Главное — убедиться в том, что боли в животе и проблемы со стулом связаны именно с этим синдромом, а не с другими заболеваниями. Для этого нужно обратиться к терапевту или гастроэнтерологу, пройти обследование. По результатам диагностики врач сможет дать более точные и эффективные рекомендации по лечению и профилактике синдрома раздраженного кишечника.
Синдром кишечной диспепсии

В дословном переводе с греческого языка диспепсия означает «нарушение пищеварения». Проявляется она нарушением нормальной работы желудочно-кишечного тракта и в частности процесса переваривания. Она может возникать в результате длительного периода неправильного питания, патологии органов ЖКТ или дефицита ферментов, из-за чего образуется большое количество ядовитых веществ, растет число болезнетворных микробов, развивается дисбактериоз. Довольно часто синдром кишечной диспепсии — это одно из проявлений патологий ЖКТ.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.

Различают такие виды нарушений пищеварения:
- Гнилостная диспепсия возникает из-за нарушения режима питания. Она вызывается слишком обильным поступлением в организм белковой пищи. Особенно тяжело усваиваются свинина и баранина. Еще одной причиной, побуждающей появление гнилостной диспепсии, считается врожденное или приобретенное низкое содержание пищеварительных ферментов — пепсина и трипсина.
- Бродильный вид часто возникает вследствие повышенной моторики тонкого кишечника: углеводы не успевают перевариться и всосаться. Спровоцировано это явление может быть и большим количеством растительной клетчатки в рационе.
- Жировая диспепсия возникает в результате попадания в кишечник большого количества жиров, которые медленно перевариваются. Каловые массы в таком случае обильные, приобретают светлый цвет с характерным блеском. В них содержится большое количество жирных кислот и нерастворимых солей.
Этому функциональному расстройству подвержены и дети, и взрослые. В клинической практике врачи в зависимости от причин, вызвавшей диспепсию, различают следующие типы:
- Органическая. Обусловлена выявленными органическими поражениями ЖКТ.
- Функциональная. Нарушения пищеварения без видимых поражений органов.
Симптомы диспепсии
Клиническая картина при различных заболеваниях ЖКТ примерно одинаковая. Но есть ряд признаков, которые в том или ином сочетании характерны для определенных недугов. При этом берется во внимание не только органическая патология ЖКТ, но и его дисфункция. К симптомам кишечной диспепсии можно отнести такие проявления:чувство быстрого насыщения и переполненности желудка,изжога,потеря аппетита,боль в эпигастральной области,тошнота и рвота. Симптомы диспепсии носят постоянный характер. Они не связаны с приемом пищи, проявляются во второй половине дня. Это обусловлено тем, что в это время наблюдается максимальная интенсивность пищеварительных процессов. Усиливаются симптомы после потребления клетчатки и молочных продуктов.
Причины синдрома
Основные причины синдрома кишечной диспепсии являются:
- Если кишечная диспепсия развилась в результате неправильного питания, однообразия продуктов в рационе, то это алиментарный тип синдрома.
- Синдром может быть не связан с работой желудочно-кишечного тракта, а возникнуть на фоне воспаления легких и в качестве осложнения после гриппа.
- У грудных детей кишечную диспепсию может спровоцировать беспорядочное вскармливание или ввод в рацион новых продуктов
- В случае, когда патология связана с недостатком секреции и дисфункцией органов ЖКТ, это ферментативный вид. Возникает в случае нехватки ферментов в поджелудочной железе, желчном пузыре и кишечнике.
- Причины психогенного характера, стрессы.
- Болезни вызванные пищевой инфекцией.
Диагностика
Если вы обнаружили вышеперечисленные симптомы, то, чтобы понять их причину, и насколько они серьезны, следует обратиться к врачу гастроэнтерологу. Прежде чем отправиться на прием к специалисту, вы можете пройти самодиагностику — бесплатный сервис, доступный на нашем сайте. Однако это не заменит полноценного визита к врачу гастроэнтерологу. Только специалист вправе назначать обследования, ставить диагноз и выписывать медикаменты. Диагностика синдрома кишечной диспепсии предусматривает исключение органических болезней, обладающих подобными симптомами. В обязательном порядке назначаются:
| Методика диагностики | Время |
|---|---|
| Анализ кала | 5 минут |
| УЗИ брюшной полости | 30 минут |
| ФГДС | 20 минут |
| Общий анализ крови | 10 минут |
| Рентгенологическое обследование желудка | 10 минут |
Также может назначаться компьютерная томография. Она проводится, если у врача есть подозрения на повреждения пищевода, желудка или кишечника в труднодоступных для осмотра участках. Раковая опухоль в органах ЖКТ выявляется посредством КТ. Вышеперечисленные обследования обойдутся вам в сумму примерно от 500 до 9000 рублей, в зависимости от их необходимого количества. Самым надежным методом диагностики из приведенных способов считается КТ. Точность этого исследования приближается к 99 %.
Какой врач лечит синдром кишечной диспепсии?
При появлении синдрома кишечной диспепсии стоит обратиться к врачу следующей специальности:
Диспепсия
Диспепсия – это нарушение пищеварения, обусловленное причинами органического и функционального характера. Симптомами являются боли в верхней части живота неясной локализации, тошнота, изжога, чувство переполненности желудка, быстрое насыщение после еды и др. Диагноз устанавливается только в случае исключения другой патологии ЖКТ, основополагающее значение при этом имеет эндоскопическое обследование верхних отделов пищеварительного тракта. Лечение симптоматическое: ферментные препараты, средства для улучшения моторики ЖКТ и т. д. Огромное значение имеет психотерапия – после занятий с психологом большинство пациентов отмечают снижение интенсивности жалоб.
МКБ-10
Общие сведения
Диспепсия – одна из главных проблем современной гастроэнтерологии, так как неопределенные жалобы на дискомфорт пищеварения предъявляет до 40% населения развитых стран, при этом к докторам обращается лишь каждый пятый. Расстройства пищеварения могут иметь органическую или функциональную основу.
Органическая диспепсия возникает на фоне различной патологии органов пищеварения (гастриты, язвенная болезнь, воспалительные заболевания гепатобилиарной системы, поджелудочной железы и разных отделов кишечника, опухоли ЖКТ и др.). О функциональной диспепсии говорят в том случае, когда при наличии симптомов нарушения деятельности желудка не выявляется никакой органической патологии, которая могла бы эти жалобы вызвать. Женщины страдают функциональной диспепсией в 1,5 раза чаще мужчин; основной возрастной контингент, у которого выявляется данное заболевание, составляют лица 17-35 лет.
Причины диспепсии
Патологию принято считать психосоциальным заболеванием, при котором в результате различных стрессовых факторов нарушается регуляция функций желудка и начальных отделов кишечника. Кроме эмоционального перенапряжения, причинами развития функциональной диспепсии могут быть нарушения питания, прием некоторых лекарственных препаратов, повышение секреции соляной кислоты, хеликобактерное обсеменение слизистой оболочки желудка, дискинезия начальных отделов пищеварительного тракта, нарушение переваривания сложных сахаров и др. Известно, что гиповитаминозы (недостаточность витаминов С и группы В) также могут способствовать развитию диспепсии.
В результате воздействия перечисленных факторов на стенку желудка повышается чувствительность висцеральных рецепторов, возникает дискоординация моторики желудка и тонкого кишечника, нарушается нормальная секреция пищеварительных соков. Проявлениями данных расстройств служат гастропарез (сопровождается тяжестью в эпигастрии, тошнотой и рвотой), повышенная висцеральная восприимчивость к растяжению (ощущение переполненности желудка, голодные боли в подложечной области), неполное расслабление мышечного слоя органа (чувство раннего насыщения), замедление продвижения пищевых масс из желудка в кишечник.
С диспепсическим синдромом протекают и такие заболевания, как пищевая аллергия, гастроэзофагеальная рефлюксная болезнь, диафрагмальная грыжа со смещением брюшного отдела пищевода в грудную полость, гастрит, ахлоргидрия, язвенная болезнь желудка и двенадцатиперстной кишки, желчнокаменная болезнь, холецистит, состояние после холецистэктомии, панкреатит, пилоростеноз, опухоли ЖКТ, различные инфекции пищеварительного тракта.
Наиболее частой причиной диспепсии у детей являются пищевые токсикоинфекции, в этом случае на первый план, наряду с диспепсическим, выходит синдром токсико-эксикоза. Поскольку признаки органической диспепсии рассматриваются в разделах о соответствующих заболеваниях ЖКТ, в данной статье речь пойдет преимущественно о функциональной диспепсии.
Патогенез
В результате воздействия перечисленных факторов на стенку желудка повышается чувствительность висцеральных рецепторов, возникает дискоординация моторики желудка и тонкого кишечника, нарушается нормальная секреция пищеварительных соков. Проявлениями данных расстройств служат гастропарез (сопровождается тяжестью в эпигастрии, тошнотой и рвотой), повышенная висцеральная восприимчивость к растяжению (ощущение переполненности желудка, голодные боли в подложечной области), неполное расслабление мышечного слоя органа (чувство раннего насыщения), замедление продвижения пищевых масс из желудка в кишечник.
Классификация диспепсии
На основании патогенетического принципа различают функциональную и органическую диспепсию. Органическая патология сопровождает различные заболевания пищеварительного тракта, а функциональная протекает на фоне отсутствия органического поражения ЖКТ. По причинному фактору выделяют следующие варианты диспепсии:
- Алиментарная – обычно связана с нарушением соотношения основных питательных веществ в рационе. Бродильная диспепсия развивается при преобладании в меню углеводов, гнилостная – белков и несвежего мяса, мыльная – при переизбытке тугоплавких жиров.
- Ферментативная – связана с недостаточной выработкой пищеварительных ферментов. В зависимости от того, в каком органе развилась ферментная недостаточность, выделяют гастрогенную, панкреатогенную, гепатогенную и энтерогенную диспепсию.
- Диспепсия при синдроме мальабсорбции — связана с нарушением всасывания питательных веществ в кишечнике.
- Инфекционная — развивается при различных кишечных инфекциях, чаще всего при дизентерии и сальмонеллёзе.
- Интоксикационная – возникает при острых отравлениях, тяжёлых общих инфекциях, обширных травмах.
Также выделяют четыре клинические формы функциональной диспепсии: язвенноподобная, дискинетическая, рефлюксоподобная и неопределённая.
Симптомы диспепсии
Диагноз функционального расстройства устанавливается при наличии трех обязательных критериев. Первый из них – жалобы на боли и дискомфорт в верхней половине живота по срединной линии в течение одной недели ежемесячно, либо 12 недель в году. Второй — отсутствие органических изменений ЖКТ при физикальном, эндоскопическом и ультразвуковом обследовании верхних отделов пищеварительного тракта. Третьим критерием является отсутствие признаков синдрома раздраженного кишечника (облегчение симптомов после дефекации или изменения характера и частоты стула).
Существует ряд признаков, при наличии которых диагноз исключается: это дисфагия, повышение температуры тела, появление крови в стуле, воспалительные изменения в клинических анализах, беспричинная потеря веса, анемия. При наличии перечисленных симптомов требуется более глубокое обследование пациента для постановки верного диагноза.
Различают четыре варианта течения функциональной диспепсии, каждый из которых имеет свои клинические и физикальные признаки. Язвенноподобный вариант проявляется достаточно сильными ночными или голодными болями в эпигастральной области, часто возникающими после эмоционального перенапряжения. Болевой синдром купируется приемом пищи, введением антацидов. Характерным признаком является чувство страха во время приступа, навязчивые мысли о наличии неизлечимого заболевания.
Дискинетический вариант выражается чувством переполненности желудка после еды, тяжестью в эпигастрии, тошнотой, вздутием живота. Возможна рвота, приносящая облегчение. Пациенты отмечают, что после еды наступает быстрое насыщение. Рефлюксоподобная диспепсия проявляется изжогой, чувством жгущей боли за грудиной, отрыжкой и срыгиванием кислотой. Последняя форма заболевания – неопределенная, или неспецифическая – характеризуется полиморфизмом симптомов, при этом выделить один ведущий не представляется возможным. Для функциональной диспепсии характерно длительное течение, отсутствие прогрессирования симптомов.
Диагностика
Консультация гастроэнтеролога позволит выявить ведущие жалобы, определиться с необходимым объемом исследований. Диагноз функциональной диспепсии устанавливается только после полного обследования пациента и исключения другой патологии ЖКТ. Обязательными являются следующие исследования: консультация врача-эндоскописта для проведения эзофагогастродуоденоскопии, УЗИ органов брюшной полости, исследования крови (общеклинический и биохимический анализы крови), исследование кала для оценки пищеварительной деятельности, выявления скрытой крови.
При функциональной диспепсии во время ЭГДС изменения слизистой не визуализируются. На УЗИ органов брюшной полости может быть обнаружен хронический панкреатит, желчнокаменная болезнь. Отклонений в анализах при этом диагнозе обычно не бывает. Для дифференциальной диагностики с другими заболеваниями ЖКТ могут потребоваться дополнительные исследования. При рентгенографии желудка может выявляться расширение полости органа, замедление эвакуации пищи. На электрогастрографии регистрируется нарушение перистальтики желудка (чаще всего урежение ее ритма).
Для определения кислотности проводится исследование желудочного сока, внутрижелудочная рН-метрия (возможно как повышение, так и понижение рН). Для оценки степени расслабления желудка используется антродуоденальная манометрия, во время которой в полость органа вводится специальный датчик, передающий показатели давления. При функциональной диспепсии манометрия может указать на недостаточное расслабление либо же, наоборот, релаксацию стенок желудка.
В ситуации, когда симптомы прогрессируют, либо недостаточно регрессируют на фоне лечения, требуется проведение двух различных исследований для выявления хеликобактерной инфекции. Использование методов с разными механизмами диагностики (определение хеликобактер в кале методом ИФА, ПЦР-диагностика хеликобактер, определение в крови антител к хеликобактер методом ИФА, дыхательный тест на хеликобактер) позволит избежать ошибки.
Повторная консультация гастроэнтеролога после получения результатов всех исследований дает возможность исключить органическую патологию, установить диагноз функциональной диспепсии и назначить правильное лечение. Известно, что органические причины расстройства обнаруживаются у 40% пациентов с характерными для этого заболевания жалобами, поэтому диагностический поиск в первую очередь должен быть направлен на выявление указанных заболеваний. Функциональную диспепсию следует дифференцировать с синдромом раздраженного кишечника, функциональной рвотой, аэрофагией.
Лечение диспепсии
Основные цели, которые преследует врач при назначении лечения функциональной патологии, – уменьшение интенсивности симптомов, предупреждение рецидивов заболевания. Госпитализация в отделение гастроэнтерологии обычно показана лишь для проведения сложных исследований, при трудностях дифференциальной диагностики. Основные направления терапии функциональной диспепсии: коррекция образа жизни и питания, медикаментозные и психотерапевтические мероприятия.
Для нормализации режима дня следует исключить ситуации, провоцирующие стрессы и переживания, физические и эмоциональные перегрузки. Рекомендуется отказаться от употребления алкоголя, курения. Необходимо выделить время для ежедневных занятий физической культурой – они улучшают и общее состояние пациента, и функцию органов пищеварения. Также необходимо уделять большое внимание режиму питания. Из рациона исключается жареная, экстрактивная и острая пища, газированные напитки, кофе.
Есть нужно маленькими порциями, тщательно пережевывать пищу, не допускать переедания и длительных перерывов между приемами пищи. После еды нужно активно двигаться, не стоит ложиться отдыхать. При наличии признаков диспепсии рекомендуется отказ от использования нестероидных противовоспалительных средств, так как они отрицательно влияют на состояние слизистой оболочки желудка. Данные мероприятия являются ведущими в лечении функциональной диспепсии.
Если пациент не в состоянии самостоятельно нормализовать режим питания, ему может понадобиться помощь диетолога. Специалист объяснит необходимость соблюдения частоты и объема каждого приема пищи, вред переедания и длительных перерывов в питании. Также диетолог будет контролировать качественный состав пищи – наличие достаточного количества белка и витаминов, пищевых волокон.
Излечение от функциональной диспепсии невозможно без глубокой психо-эмоциональной перестройки. Для этого необходимо не только снизить количество стрессов до минимума, но и изменить отношение пациента к отрицательным ситуациям. Этому могут поспособствовать спорт, водные процедуры, занятия йогой. Лечащий врач должен поддерживать с пациентом доверительные отношения, подробно объяснять причины и механизмы развития заболевания – только в этом случае возможно получение желаемого эффекта от лечения. Большей продуктивности терапии можно достигнуть при назначении седативных препаратов (трава валерианы, пустырника), антидепрессантов (флувоксамин, флуоксетин).
Медикаментозное лечение назначается в зависимости от формы диспепсии. При язвенноподобном варианте основная группа препаратов – антациды и антисекреторные средства: гидроксид алюминия в сочетании с гидроксидом магния, ингибиторы протонной помпы, блокаторы Н2-рецепторов и другие. При дискинетической форме диспепсии используют прокинетики: домперидон или метоклопрамид. Остальные варианты функциональной диспепсии предполагают применение разнообразных комбинаций антацидов и прокинетиков.
В случае, если симптомы диспепсии не регрессируют на фоне проводимого лечения, следует использовать другие препараты из указанных групп, либо изменить комбинацию лекарственных средств. Также рекомендуется провести исследование на H.pylori (если до сих пор оно не проводилось), при положительном результате – осуществить эрадикацию микроорганизма антибактериальными средствами. Антихеликобактерная терапия в 25% случаев значительно облегчает течение диспепсии.
Не следует забывать о тревожных симптомах, которые могут появиться у пациента с диспепсией: дисфагия, кровотечение из разных отделов ЖКТ, немотивированное похудение. Если пациент предъявляет перечисленные жалобы, необходимо повторить эндоскопическое и другие исследования для своевременного выявления опасной патологии ЖКТ (рака желудка, рака тонкого кишечника и т. п.).
Прогноз и профилактика
Функциональная диспепсия ухудшает течение жизни пациента, однако прогноз данного заболевания благоприятный. При отсутствии тревожных симптомов, перечисленных выше, наличие серьезной патологии ЖКТ маловероятно. Однако, для диспепсии характерно волнообразное течение, поэтому после проведенного курса терапии сохраняется высокая вероятность рецидива симптомов. Специфических мер профилактики диспепсии не разработано, но ведение здорового образа жизни, рациональное питание и исключение стрессовых ситуаций значительно снижают вероятность развития данного заболевания.
Источник https://medportal.ru/enc/gastroenterology/intestine/5/
Источник https://openclinics.ru/symptomy/sindrom-kishechnoy-dispepsii/
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_gastroenterologia/dyspepsia