Рак толстой кишки ( Колоректальный рак )
Рак толстой кишки – это злокачественная опухоль различных отделов толстого кишечника (слепой, ободочной, сигмовидной, прямой кишки), происходящая из эпителия кишечной стенки. Симптоматика при раке толстой кишки включает абдоминальные боли, метеоризм, кишечные расстройства, нарушение кишечной проходимости, патологические примеси в каловых массах, слабость, исхудание. Рак толстой кишки может определяться при пальпации живота; для подтверждающей диагностики проводится колоноскопия с биопсией, ультрасонография, ирригоскопия, КТ, ЯМР, ПЭТ. Радикальными методами лечения являются одномоментные или поэтапные резекционные вмешательства.
МКБ-10

Общие сведения
Рак толстой кишки (колоректальный рак) – злокачественное новообразование, развивающееся из эпителиальной выстилки стенки толстого кишечника. Статистика по заболеваемости неутешительна: ежегодно в мире выявляется свыше 500 тыс. новых случаев колоректального рака, причем большая часть из них приходится на индустриально развитые страны — США, Канаду, страны Западной Европы, Россию. В структуре женской онкопатологии рак толстой кишки занимает 2-ое место после рака молочной железы, а у мужчин по частоте уступает лишь раку предстательной железы и раку легкого. Большинство случаев заболевания колоректальным раком приходится на лиц старше 50 лет; мужчины болеют в 1,5 раза чаще женщин. Тревожным фактором является поздняя выявляемость: у 60-70% больных рак толстой кишки обнаруживается на III-IV стадии.

Причины
Многолетнее изучение и анализ проблемы позволили назвать наиболее значимые этиологические факторы, способствующие повышению риска развития рака толстой кишки, — это семейно-наследственные и алиментарные факторы, а также предраковые заболевания. В числе генетически детерминированных причин наибольшее значение имеет семейный полипоз, который практически в 100% случаев приводит к развитию рака толстой кишки. Кроме этого, повышенный риск развития колоректального рака имеют пациенты с синдромом Линча — в этом случае опухолевое поражение обычно развивается у лиц моложе 45 лет и локализуется в правых отделах ободочной кишки.
Исследуя зависимость частоты рака толстой кишки от характера питания и образа жизни, можно констатировать, что возникновению онкопатологии способствует преобладание в пищевом в рационе животных белков, жиров и рафинированных углеводов при дефиците растительной клетчатки; ожирение и метаболические нарушения, гипокинезия. Мутагенным и канцерогенным действием на клетки кишечного эпителия обладают различные химические соединения (ароматические углеводороды и амины, нитросоединения, производные триптофана и тирозина, стероидные гормоны и их метаболиты и др.).
Вероятность колоректального рака прогрессивно возрастает в условиях хронических запоров, длительного стажа курения, хронических заболеваний кишечника. В частности, к предраковым заболеваниям в колопроктологии отнесены: хронические колиты (НЯК, болезнь Крона), дивертикулярная болезнь толстого кишечника, одиночные полипы толстой кишки (аденоматозные и ворсинчатые полипы диаметром более 2 см озлокачествляются в 45-50% случаев).
Классификация
Рак толстой кишки может возникать в различных анатомических отделах толстого кишечника, однако частота их поражения неодинакова. По наблюдениям специалистов в сфере абдоминальной онкохирургии, преобладающей локализацией является нисходящая ободочная и сигмовидная кишка (36%); далее следует слепая и восходящая ободочная кишка (27%), прямая кишка и анальный канал (19 %), поперечная ободочная кишка (10%) и др.
По характеру роста опухоли толстой кишки подразделяются на экзофитные (растущие в просвет кишки), эндофитные (распространяющиеся в толщу кишечной стенки) и смешанные (опухоли-язвы, сочетающие экзо- и эндофитную форму роста). С учетом гистологического строения рак ободочной кишки может быть представлен аденокарциномой различного уровня дифференцировки (более 80%), слизистой аденокарциномой (мукоидный рак), мукоцеллюлярным (перстневидноклеточным) раком, недифференцированным и неклассифицируемым раком; рак прямой кишки и анального канала дополнительно – плоскоклеточным, базальноклеточным и железисто-плоскоклеточным раком.
В соответствии с международной системой TNM, на основании критериев глубины инвазии первичной опухоли, регионарного и отдаленного метастазирования, выделяют стадии:
- Тх – данных для оценки первичной опухоли недостаточно
- Тis – определяется опухоль с интраэпителиальным ростом или инвазией слизистой оболочки
- Т1 – инфильтрация опухолью слизистого и подслизистого слоя толстой кишки
- Т2 – инфильтрация опухолью мышечного слоя толстой кишки; подвижность кишечной стенки не ограничена
- Т3 – прорастание опухолью всех слоев кишечной стенки
- Т4 – прорастание опухолью серозной оболочки или распространение на соседние анатомические образования.
С учетом наличия или отсутствия метастазов в регионарных лимфоузлах различают следующие степени рака толстой кишки: N0 (лимфатические узлы не поражены), N1 (метастазами поражено от 1 до 3 лимфатических узлов), N2 (метастазами поражены 4 и более лимфатических узла). Отсутствие отдаленных метастазов обозначается символом М0; их наличие — M1. Метастазирование рака толстой кишки может осуществляться лимфогенным путем (в регионарные лимфатические узлы), гематогенным путем (в печень, кости, легкие и др.) и имплантационным/контактным путем с развитием карциноматоза брюшины и ракового асцита.
Симптомы рака
Клинические признаки рака толстой кишки представлены 5 ведущими синдромами: болевым, кишечными расстройствами, нарушением кишечной проходимости, патологическими выделениями, ухудшением общего состояния больных. Абдоминальные боли являются наиболее ранним и постоянным признаком рака толстой кишки. В зависимости от локализации опухоли и стадии злокачественного процесса они могут быть различными по характеру и интенсивности. Пациенты могут характеризовать боли в животе, как давящие, ноющие, схваткообразные. При выраженной болезненности в правом подреберье необходимо исключить у больного холецистит и язвенную болезнь 12-перстной кишки; в случае локализации боли в правой подвздошной области дифференциальный диагноз проводится с острым аппендицитом.
Уже в начальных стадиях рака толстой кишки отмечаются симптомы кишечного дискомфорта, включающие отрыжку, тошноту, рвоту, потерю аппетита, ощущение тяжести и переполнения желудка. Одновременно развиваются кишечные расстройства, свидетельствующие о нарушении моторики кишечника и пассажа кишечного содержимого: диарея, запоры (или их чередование), урчание в животе, метеоризм. При экзофитно растущем раке толстой кишки (чаще всего левосторонней локализации) в конечном итоге может развиться частичная или полная обтурационная кишечная непроходимость.
О развитии рака дистальных отделов сигмовидной и прямой кишки может свидетельствовать появление в испражнениях патологических примесей (крови, слизи, гноя). Обильные кишечные кровотечения возникают редко, однако длительная кровопотеря приводит к развитию хронической постгеморрагической анемии. Нарушение общего самочувствия при раке толстой кишки связано с интоксикацией, вызванной распадом раковой опухоли и застоем кишечного содержимого. Больные обычно жалуются на недомогание, утомляемость, субфебрилитет, слабость, исхудание. Иногда первым симптомом рака толстой кишки становится наличие пальпаторно определяемого образования в животе.
В зависимости от клинического течения выделяют следующие формы рака толстой кишки:
- токсико-анемическую – в клинике преобладают общие симптомы (лихорадка, прогрессирующая гипохромная анемия).
- энтероколитическую – основные проявления связаны с кишечными расстройствами, что требует дифференциации рака толстой кишки с энтеритом, колитом, энтероколитом, дизентерией.
- диспепсическую – симптомокомплекс представлен желудочно-кишечным дискомфортом, напоминающим клинику гастрита, язвенной болезни желудка, холецистита.
- обтурационную – сопровождается прогрессирующей кишечной непроходимостью.
- псевдовоспалительную – характеризуется признаками воспалительного процесса в брюшной полости, протекающего с повышением температуры, абдоминальными болями, лейкоцитозом и пр. Данная форма рака толстой кишки может маскироваться под аднексит, аппендикулярный инфильтрат, пиелонефрит.
- атипичную (опухолевую) – опухоль в брюшной полости выявляется пальпаторно на фоне видимого клинического благополучия.
Диагностика
Целенаправленный диагностический поиск при подозрении на рак толстой кишки включает клиническое, рентгенологическое, эндоскопическое и лабораторное обследование. Ценные сведения могут быть получены при объективном осмотре, пальпации живота, перкуссии брюшной полости, пальцевом исследовании прямой кишки, гинекологическом исследовании.
Рентгенологическая диагностика предполагает обзорную рентгенографию брюшной полости, ирригоскопию с применением контрастного вещества. С целью визуализации опухоли, взятия биопсии и мазков для цитологического и гистологического исследования проводится ректосигмоскопия и колоноскопия. К числу информативных методов топической диагностики принадлежат ультрасонография толстого кишечника, позитронно-эмиссионная томография.
Лабораторная диагностика рака толстой кишки предусматривает исследование общего анализа крови, кала на скрытую кровь, определение раково-эмбрионального антигена (РЭА). С целью оценки распространенности злокачественного процесса выполняется УЗИ печени, МСКТ брюшной полости, УЗИ малого таза, рентгенография грудной клетки, по показаниям — диагностическая лапароскопия или эксплоративная лапаротомия.

Рак толстой кишки требует дифференциации со многими заболеваниями самого кишечника и смежных с ним органов, в первую очередь, — хроническим колитом, неспецифическим язвенным колитом, болезнью Крона, актиномикозом и туберкулезом толстой кишки, доброкачественными опухолями толстой кишки, полипозом, дивертикулитом, кистами и опухолями яичников.
Лечение рака толстой кишки
Радикальный способ лечения патологии предполагает проведение резекционных вмешательств на ободочной, сигмовидной или прямой кишке. Характер операции и объем резекции зависит от локализации и распространенности опухолевой инвазии. При раке толстой кишки возможно проведение как одномоментных, так и поэтапных оперативных вмешательств, включающих резекцию кишки и наложение колостомы с последующей реконструктивной операцией и закрытием кишечной стомы. Так, при поражении слепой и восходящего отдела ободочной кишки показана правосторонняя гемиколэктомия; при раке поперечно-ободочной кишки — ее резекция, при опухоли нисходящего отдела — левосторонняя гемиколэктомия, при раке сигмовидной кишки – сигмоидэктомия.
Хирургический этап лечения рака толстой кишки дополняется послеоперационной химиотерапией. В запущенных неоперабельных случаях производится паллиативная операция (наложение обходного кишечного анастомоза или кишечной стомы), химиотерапевтическое и симптоматическое лечение.
Прогноз
Прогноз рака толстой кишки зависит от стадии, на которой был диагностирован опухолевый процесс. При выявлении онкопатологии на стадии Т1 отдаленные результаты лечения удовлетворительные, 5-летняя выживаемость составляет 90-100 %; на стадии Т2 – 70%, Т3N1-2 – около 30%. Профилактика рака толстой кишки предполагает диспансерное наблюдение групп риска, лечение предраковых и фоновых заболеваний, нормализацию питания и образа жизни, проведение скрининговых исследований (кала на скрытую кровь и колоноскопии) лицам старше 50 лет. Пациенты, оперированные по поводу колоректального рака, для своевременной диагностики рецидива рака толстого кишечника в первый год каждые 3 месяца должны проходить осмотры у онколога, включающие пальцевое исследование прямой кишки, ректороманоскопию, колоно- или ирригоскопию.
3. Современное лечение колоректального рака / Цивенко А. И., Томин М. С. // Вестник Харьковского национального университета имени В.Н. Каразина. Серия «Медицина» — 2004 — №6
Симптомы рака толстой кишки
Главная проблема, которая касается лечения рака толстой кишки — позднее обращение пациентов к врачу из-за слабо выраженных симптомов патологии. Потому важно иметь четкое представление о признаках этого заболевания и немедленно пройти комплексную диагностику при первом подозрении на онкологию.

Как быстро проявляется рак толстого кишечника
Основной предпосылкой к развитию злокачественного образования в отделах кишечника является растущая железистая опухоль (аденома). Аденома относится к доброкачественным новообразованиям, однако в перспективе может перерасти в злокачественное. По мере роста в аденоме скапливается всё большее количество злокачественных клеток, что и может спровоцировать онкологию. Особенность рака толстой кишки: симптомы на ранних стадиях могут не проявляться совсем.

Часто процесс роста опухоли длится долгое время:
- Нередки случаи, когда люди живут с опухолью десяток лет, прежде чем начинают ощущать явные признаки заболевания.
- Позже всего проявляются патологии ректосигмоидного отдела. Из-за анатомических особенностей строения (S-формы) сигмовидной кишки, возникновение заболевания в этом отделе имеет слабо проявляющуюся симптоматику или долгое время не проявляется вовсе. Усложняется ситуация тем, что участок труднодоступен для диагностики.
Стадии рака кишечника сменяют друг друга достаточно медленно. Отчасти это увеличивает вероятность раннего выявление патологии.

Однако в большинстве случаев онкологические процессы в кишке обнаруживают уже на более поздних этапах.
Важно вовремя заметить проявления злокачественной опухоли и пройти комплексное обследование. Своевременная диагностика позволит исключить рак или, при его выявлении, обеспечит более высокую успешность лечения.

Основные симптомы онкологии толстого кишечника
На ранних стадиях опухоль в кишке не имеет характерных признаков. Проявления рака аналогичны для ряда других болезней органов желудочно-кишечного тракта, что усложняет диагностику.
Перечень основных симптомов опухоли:
- изменение стула, появление в выделениях незначительного количества крови;
- сбои в работе пищеварительной системы;

В целом нет отличий между признаками онкологии органов ЖКТ у мужчин и женщин. Интенсивность и частота проявления симптомов усиливается в процессе перехода заболевания в следующую стадию.
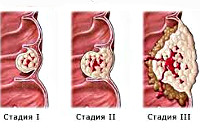
Признаки рака толстой кишки на разных стадиях
Согласно клинической классификации, выделяют 5 стадий злокачественных опухолей кишечника: от 0 (in situ) до 4.

По мере своего роста, опухоль постепенно заполняет полость кишки, перерастает в близрасположенные ткани и поражает органы.
| Стадия рака | Характеристики опухоли | Метастазы |
| Стадия 0 | Незначительное скопление патологических клеток | Отсутствуют |
| Стадия 1 | Опухоль размером до 15 мм | Отсутствуют |
| Стадия 2 | Опухоль размером до 15 мм | В зависимости от наличия или отсутствия метастазов, выделяют подвиды 2а и 2б |
| Стадия 3 | Опухоль распространилась на более, чем половину кишки | Также классифицируют подвиды 3а и 3б |
| Стадия 4 | Опухоль прорастает в близко расположенные ткани | Рак метастазирует в соседние лимфоузлы |
Симптомы рака и их интенсивность на разных стадиях отличаются. В процессе перехода на следующую, признаки заболевания из общеклинических преобразуются в более характерные, что упрощает постановку точного диагноза.

Рак кишечника 1 стадии
Опухоль сосредоточен исключительно в пределах слизистой кишки, в других лимфатических узлах раковые клетки отсутствуют.
Чаще всего эта стадия проходит бессимптомно, возможно лишь незначительное ухудшение состояния человека: слабость и чувство дискомфорта.
В редких случаях о наличии злокачественной опухоли может свидетельствовать кровотечение из заднего прохода. Чаще всего оно возникает при патологии прямой кишки. Кровотечение возникает также при геморрое, трещинах анального отверстия, что может вызвать ложные представления о состоянии здоровья человека.

Однако есть способ отличить причину появления крови:
- при раке кровь появляется непосредственно перед актом дефекации или во время, вперемешку с выделениями;
- в других случаях — только после опорожнения.
При прохождении скрининга в клиниках проводят специальные анализы на выявление скрытой крови. Исследование выделений позволяет определить рак в каком-либо из отделов толстого кишечника даже при его бессимптомном протекании.

Опухоль толстой кишки 2 стадии
При переходе на вторую стадию злокачественное образование проявляет более выраженные симптомы. Потому рак 2 степени диагностируют чаще, чем 1.
Кровотечения из заднего прохода дополняют другие характерные симптомы:
- регулярные болевые ощущения в нижней части живота, распространяющиеся до области промежности;
- потемнение кала;
- изменение вкусовых предпочтений, вплоть до развития непереносимости некоторых продуктов;
- тенезмы — ложные порывы к совершению акта дефекации;

В некоторых случаях для снятия болевого синдрома пациенты прибегают к обезболивающим средствам или рецептам народной медицины. Такие способы временно облегчают общее физическое состояние, однако не влияют на процесс роста раковой опухоли. Регулярное употребление медикаментов без рекомендации врача лишь приглушает симптомы и не позволяет полноценно выявить патологию.

Рак толстой кишки 3 стадии
Для этой стадии злокачественной опухоли характерна инфильтрация — процесс прорастания образования за пределы слизистой кишки и распространение на близлежащие ткани. Рак может давать множественные (более 4) метастазы в соседние органы, чаще всего в печень.
В дополнение к вышеперечисленным симптомам, на 3 стадии рака проявляются такие признаки:
- выраженная анемия на фоне постоянной потери крови;

Симптомы ярко выражены, боли внизу живота усиливаются и учащаются, иногда становятся постоянными. Заболевание на этом этапе диагностируется чаще других.
Рак кишечника 4 стадии
Злокачественная опухоль 4 степени прорастает все слои кишки и дает вторичные воспалительные очаги в другие органы: чаще всего это печень, легкие и надпочечники.
Это наиболее выраженная по симптомам стадия развития болезни.

Пациент сталкивается с такими признаками:
- пищеварительные расстройства дополняются периодической кишечной непроходимостью, дальнейший рост опухоли может привести к полной непроходимости отделов толстого кишечника;
- проявляются характерные для ракового процесса симптомы: интоксикация и истощение организма, рвота;
- труднопереносимые болевые ощущения.

Состояние пациента зависит также от того, в какие органы метастазировал рак. При метастазах в легких возникают приступы удушья, одышка и регулярный кашель. Если опухоль проникла в печень, развивается печеночная недостаточность. При вторичных очагах воспаления в мочевом пузыре появляются проблемы с мочеиспусканием, чаще всего — недержание мочи.
Что делать при появлении симптомов рака кишечника
Для того, чтобы подтвердить или опровергнуть заболевание, следует пройти первичный осмотр у гастроэнтеролога и онколога. Поскольку проявления рака в толстой кишке схожи с другими патологиями органов ЖКТ, врач назначает ряд обследований для исключения других причин. Программа диагностики зависит от симптомов и общего состояния пациента.
При диагностировании рака онколог назначает лечение, соответствующее размеру и стадии опухоли. Стандартная схема лечения включает:
- удаление пораженного участка кишечника с помощью операции;

Чтобы обеспечить максимально высокий прогноз успешности лечения, важно заметить первые проявления патологии и немедленно пройти обследование. Своевременное хирургическое удаление образования, в сочетании с медикаментозным лечением и облучением, способны победить раковые клетки даже при наличии метастазов.
Рак кишечника у женщин и мужчин
Колоректальный рак входит в топ-3 наиболее частых онкологических заболеваний. К сожалению, его часто обнаруживают на поздних стадиях, когда лечить болезнь значительно сложнее. Вместе с экспертом расскажем, как диагностировать и лечить рак кишечника, меры его профилактики и какие исследования необходимы на разных этапах

Раком кишечника или колоректальным раком (КРР) могут болеть и мужчины, и женщины. Но у представителей сильного пола это заболевание встречается чаще, а уровень смертности от него выше. В среднем у 5% мужчин и 4% женщин в течение жизни может развиться колоректальный рак.
Что такое рак кишечника
Колоректальный рак (КРР) – это злокачественная опухоль ободочной или прямой кишки. Чаще всего она развивается из полипов – доброкачественных образований, которые появляются при разрастании клеток, выстилающих изнутри толстую кишку. Полипы со временем могут трансформироваться в раковую опухоль, поэтому их нужно удалять и проверять на наличие злокачественных клеток.
На начальных стадиях заболевания опухоль локализуется непосредственно в кишечнике. При прогрессировании она может прорастать в соседние органы (матку, мочевой пузырь), поражать расположенные рядом лимфатические узлы. Злокачественные клетки могут распространяться и в отдаленные участки тела – например, в печень и даже в головной мозг.
Кто в группе риска по раку кишечника
От 5 до 10% случаев рака кишечника связаны с наследственностью – генетическими мутациями, которые передаются в семье от одного поколения к следующему 1 . Узнать о наличии этих мутаций можно с помощью специальных генетических тестов, которые определяют синдром Линча, семейный аденоматозный полипоз, синдром Гарднера, синдром Пейтца-Егерса и другие.
К другим важным факторам риска по раку кишечника относятся:
- возраст – рак кишечника чаще диагностируют у людей старше 50 лет;
- воспалительные заболевания кишечника: язвенный колит и болезнь Крона;
- наличие полипов в кишечнике;
- низкая физическая активность и ожирение;
- курение и употребление алкоголя;
- диета с низким содержанием клетчатки (бедная на овощи и фрукты) и с большим количеством красного и переработанного мяса 1 .
Наличие даже нескольких факторов риска вовсе не означает, что человек обязательно заболеет раком кишечника – речь идет лишь о большей вероятности болезни. Однако людям, которые находятся в группе риска, особенно важно внимательно относиться к вопросам скрининга и профилактики.
Есть группа заболеваний, при которых из-за наличия определенных мутаций в генах могут повышаться риски некоторых видов рака. Такие заболевания могут передаваться из поколения в поколения, и они называются наследственными опухолевыми синдромами. Одно из достаточно распространенных — синдром Линча, при котором у человека значительно повышаются риски развития рака кишечника и некоторых других типов рака. Узнать о наличии синдрома Линча можно с помощью генетических тестов.
Исследования показывают, что для женщин, у которых диагностировали колоректальный рак до 44 лет, прогноз более благоприятный, чем для их ровесников-мужчин. По мнению ученых, связано это с тем, что женские половые гормоны — эстрогены — могут замедлять развитие колоректального рака 2,3 . Однако с возрастом расклад меняется. Так, женщины старше 65 лет уже страдают более агрессивными формами рака кишечника и живут меньше мужчин с аналогичным диагнозом 3 .
Первые симптомы и признаки рака кишечника у женщин и мужчин
На ранних стадиях у рака кишечника часто может не быть ярко выраженных симптомов – в этом и заключается его главная опасность. Тревожные признаки могут появляться уже при прогрессировании заболевания.
Следует насторожиться при таких симптомах, как:
- изменение характера стула – диарея или запор в течение длительного времени, изменение формы стула (сужение, в виде ленты);
- ощущение неполного опорожнения кишечника, которое не проходит после похода в туалет;
- ректальное кровотечение с ярко-красной кровью;
- кровь в стуле, которая может сделать его темно-коричневым или черным;
- спазмы или боль в животе;
- непроходящая слабость;
- необъяснимая потеря веса.
Большинство этих симптомов неспецифичные, то есть наблюдаются и при других заболеваниях, а не только при раке кишечника. Точный диагноз может поставить только врач. Поэтому при первых подозрениях нужно обратиться за медицинской помощью.
Обследования на рак кишечника на ранних стадиях
Поздняя диагностика рака кишечника у женщин и мужчин снижает шансы на успешное лечение и в целом ухудшает прогноз заболевания. Поэтому так важен скрининг колоректального рака, ведь с его помощью можно не только обнаружить процесс на ранней стадии, но и предотвратить развитие опухоли 1,4 .
Все обследования на рак кишечника можно условно разделить на две большие группы: скрининг и диагностику.
Его проводят, когда у человека нет симптомов заболевания. При появлении признаков болезни нужна диагностика, которая позволит найти проблему и поставить диагноз.
Скрининг колоректального рака требуется, если мужчина или женщина входят в группу риска 1 . Выделяют 3 группы:
- среднего риска – к ней относятся люди старше 45 лет;
- повышенного риска – в нее входят пациенты с язвенным колитом, болезнью Крона, полипами и колоректальным раком в анамнезе, а также те, чьи кровные родственники болели КРР или полипами;
- высокого риска – пациенты с наследственными опухолевыми синдромами (синдромом Линча, семейным аденоматозным полипозом) 1,4 .
Существует два вида скрининга: визуальный и по результатам анализа кала.
Визуальный скрининг – это обследование толстого кишечника с помощью таких методов, как КТ-колонография (рентгеновские снимки толстой кишки), колоноскопия и гибкая сигмоидоскопия (осмотр кишечника изнутри с помощью специальных приборов). Во время колоноскопии и гибкой сигмоидоскопии можно обнаружить новообразования, взять образец ткани на биопсию и удалить полипы 4 . Наиболее информативным методом считается колоноскопия, которая стала намного комфортнее и безопаснее благодаря использованию современного оборудования.
Скрининг по результатам анализа кала проще, чем визуальный осмотр, однако он дает менее точные данные – например, не позволяет обнаружить полипы. Во время скрининга образцы кала проверяют на скрытую кровь и генетические маркеры рака. Если результаты анализа неудовлетворительные, пациенту назначают колоноскопию 4 .
Временные интервалы между обследованиями зависят от метода скрининга и группы риска, к которой относится пациент. Например, людям со средним риском КРР рекомендуется ежегодно сдавать кал на скрытую кровь и делать колоноскопию один раз в 10 лет.
- Диагностика рака кишечника
Она показана, если результаты скрининга отклоняются от нормы или у пациента есть симптомы колоректального рака, о которых говорилось выше. Диагностические методы подбирает врач.
Обычно назначают следующие виды исследований 5 :
- общий анализ крови, анализ на онкомаркеры и ферменты печени;
- рентгенологическое исследование, КТ, МРТ, ПЭТ, УЗИ, ангиографию;
- диагностическую колоноскопию;
- ректоскопию.
Помимо этого, могут назначаться дополнительные исследования, в том числе молекулярно-генетические тесты.

Как позаботиться о близких
Что делать, если у вас или близкого человека диагностировали рак кишечника? Врачи советуют, прежде всего, не паниковать и не строить мрачных прогнозов. Довольно часто этот тип рака можно либо вылечить полностью, либо достаточно долго контролировать. Для лечения этого заболевания в арсенале современной медицины есть огромное количество методик, начиная от хирургических вмешательств и заканчивая новыми эффективными препаратами.
Первым шагом должна стать запись на прием к врачу-онкологу, который определит объем и тактику лечения. Онколог может посоветовать консультацию генетика, чтобы выяснить, если ли у пациента наследственная предрасположенность к раку. Но есть простые признаки, которые могут на нее указать 4 :
- множественные полипы, в зависимости от подтипа их может быть больше двух или двадцати;
- у кровных родственников был рак толстой кишки, эндометрия или уротелиальный рак в молодом возрасте (до 50 лет), а тем более если был подтвержден наследственный онкологический синдром, например синдром Линча.
Пациент и его родственники могут узнать о наследственной предрасположенности к раку с помощью секвенирования (расшифровки) всех генов, ассоциированных с разными видами онкологических заболеваний. Такое исследование проводится один раз за всю жизнь по крови. Анализ показывает, есть ли в организме повреждения в генах, полученные «по наследству» и способные в будущем спровоцировать развитие онкозаболевания. Такое тестирование могут также пройти все желающие, если хотят узнать о своих онкологических рисках. При наличии рисков можно начать индивидуальную профилактику и наблюдение.
Для пациентов, у которых уже есть КРР, разработаны специальные молекулярно-генетические исследования. Они помогают уточнить диагноз и подобрать индивидуальное лечение.
Генетическое исследование опухоли используют и в том случае, если стандартная терапия не дала результатов или со временем перестала действовать. Обсуждать подходящий объем генетических исследований лучше всего с врачом-генетиком или врачом-онкологом/химиотерапевтом, которые ориентируются в доступных вариантах молекулярно-генетических тестов.
Современные методы лечения рака кишечника
Современные методы лечения рака кишечника – это, в первую очередь, хирургическое вмешательство для удаления опухоли и метастазов. Объем операции зависит от стадии заболевания и распространенности опухолевого процесса. При необходимости оперативное вмешательство дополняют химиотерапией, таргетной и иммунотерапией, лучевой терапией.
Таргетная терапия – перспективное направление в лечении онкозаболеваний. Таргетные препараты попадают в кровоток и достигают всех клеток тела, что делает их эффективными в борьбе с распространенными формами рака 6 .
Профилактика рака кишечника в домашних условиях
Для профилактики рака кишечника в домашних условиях врачи советуют:
- перейти на диету с большим содержанием фруктов, овощей и цельнозерновых продуктов;
- употреблять как можно меньше красного мяса и мясных полуфабрикатов;
- добавить регулярную физическую активность;
- контролировать свой вес;
- отказаться от курения и алкогольных напитков 7 .
Исследования показывают, что питание, физическая активность и вес тесно связаны с риском развития колоректального рака. Поэтому смена образа жизни – эффективная мера профилактики рака кишечника и других серьезных патологий, как то болезни сердца и диабет.
Популярные вопросы и ответы
Колоректальный рак – очень распространенное заболевание, которое вызывает много вопросов. На самые популярные из них отвечает наш эксперт, врач-онколог Центра молекулярной онкологии «ОнкоАтлас» Полина Шило.
Как понять, что у тебя рак кишечника?
— Должны насторожить изменения стула, которые долгое время не проходят, длительно существующие боли тянущего характера, дискомфорт в животе, беспокоящий на протяжении долгого времени.
Сколько можно прожить с раком кишечника?
— Тут многое зависит от формы заболевания и стадии, на которой был поставлен диагноз, вовремя ли начали лечение, в каком объеме оно было проведено. Онкологи используют такой показатель, как 5-летняя выживаемость.
По статистике, 65% людей с колоректальным раком живут не менее 5 лет после постановки диагноза. Но это средняя цифра, поскольку выживаемость зависит от многих факторов, в том числе от стадии. У людей с локализованной стадией КРР 5-летняя выживаемость составляет 91%. Если опухоль распространилась на соседние органы и ткани, этот показатель равен 72%. Если опухоль затронула отдаленные участки тела, 5-летняя выживаемость составляет 15%.
Как быстро развивается рак кишечника?
— Развитие болезни также зависит от ряда факторов. Считается, что, в среднем, рак кишечника развивается около 10–15 лет. Поэтому любой полип должен быть удален оперативно, чтобы не дать ему шансов переродиться в злокачественную опухоль.
Как проявляется рак кишечника?
— Как правило, заболевание протекает бессимптомно на первых порах, но может проявляться тупой болью в животе.
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_proctology/colorectal-cancer
Источник https://karpov-clinic.ru/articles/onkologiya/330-simptomy-raka-tolstoy-kishki.html
Источник https://www.kp.ru/doctor/bolezni/rak-kishechnika/